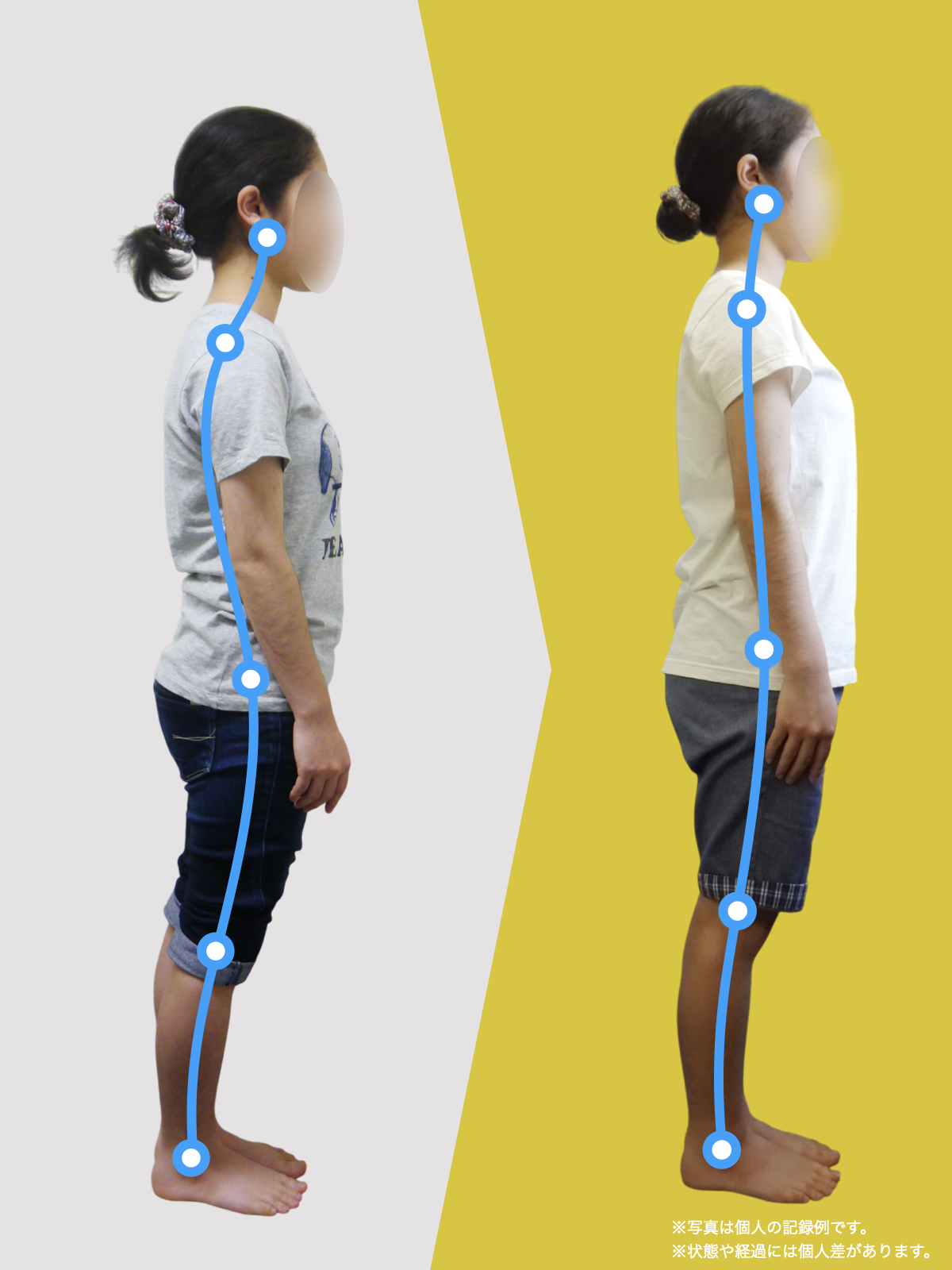
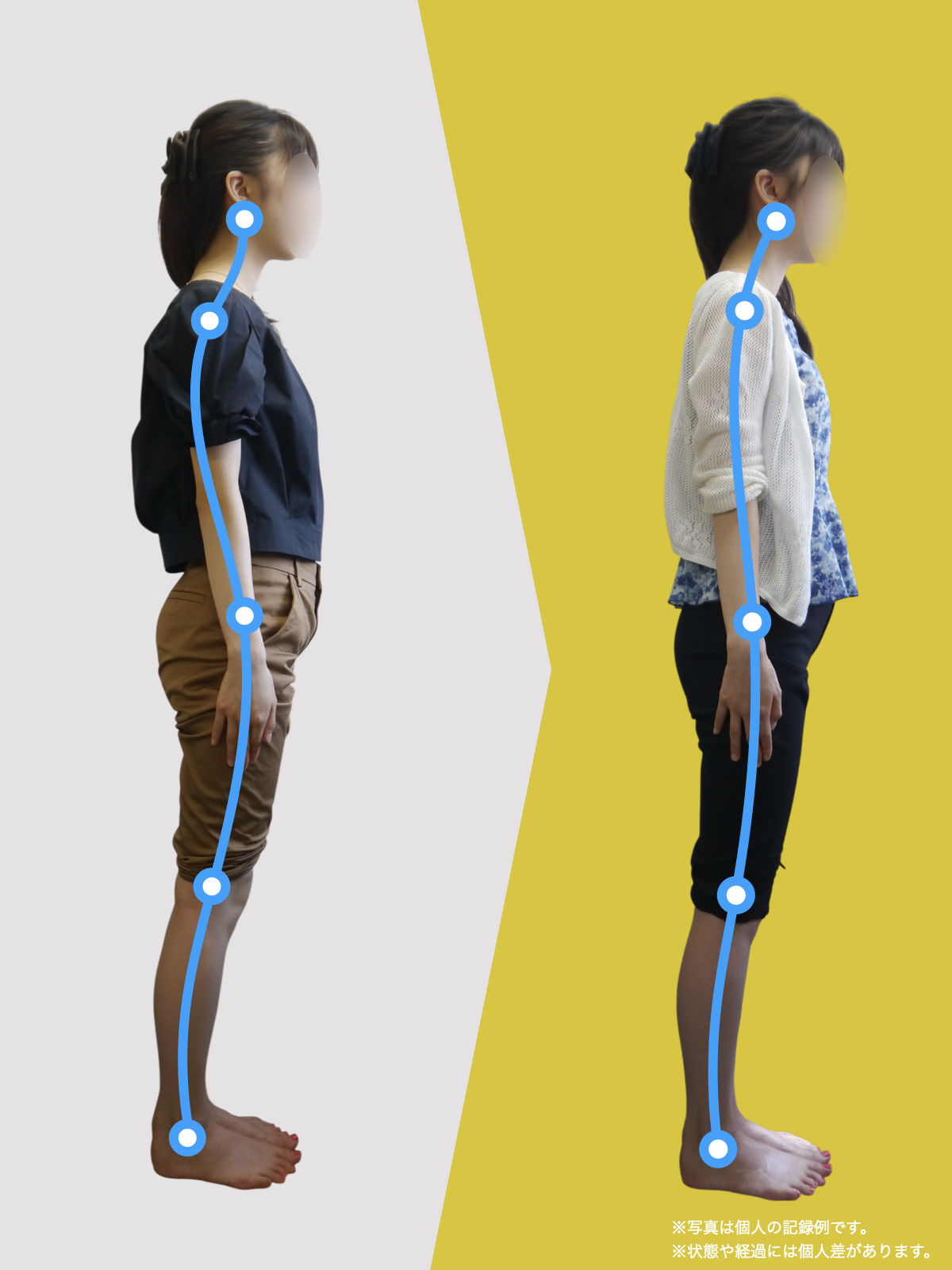
【医療監修】顎関節症の本当の原因は“顎”じゃない|足指→重心→姿勢→顎の連鎖

顎関節症で口が開けにくい、顎が痛いと感じる人へ。足指の使い方が悪くなると重心が崩れ、骨盤や姿勢がくずれて頭が前に出やすくなり、その結果、首や顎に余計な力がかかって痛みや開口の問題が出やすくなります。頭の位置がずれると顎の動きにも影響が出るため、なぜ痛むかは顎だけでなく全身の重力のかかり方が関係しています。まず見直すべきは足指の接地や立ち方、靴やインソール、日常の姿勢で、簡単な足指の体操や立ち方の工夫で顎への負担を減らしやすいことがあります。国際的な指針でも姿勢や生活習慣を一緒に見ることが大切とされ、歯を削るような強い処置は慎重にすることが勧められます。まずは足元と姿勢をチェックして、日常を少し見直してみることが始めやすい対処です。
はじめに|なぜ「治らない顎関節症」がこれほど多いのか
こんにちは。足指研究家の湯浅慶朗です。
私はこれまで10万人以上の足指と姿勢の分析を行い、整形外科では説明しきれない慢性痛や姿勢の崩れを、構造的に紐解く研究を続けてきました。その中で、
「顎関節症(TMD)の方に“足指・姿勢の問題”が共通していることが多い」
という観察を何度も経験してきました。
もちろん顎関節症は“多因子”であり、誰にでも共通の原因があるわけではありません。
また、治療法を否定する意図もありません。
しかし国際的にも、
TMDは「顎だけでなく全身的な要因を含む複雑な症状」である
とされており、姿勢を含めた全体の評価が重要であることが強調されています。
本記事は、
「足指 → 姿勢 → 頭・顎」
という構造的なつながりを、科学的根拠と私の臨床経験を踏まえてわかりやすく解説するものです。
治療ではなく、
生活習慣としてできる“情報提供” が目的です。
この症状は、単独で起きているものではありません。
足指を起点に、重心・姿勢・関節・神経へと連鎖していく
「Hand-Standing理論」という身体構造モデルの中で理解できます。
湯浅慶朗【公式】足指研究所
顎関節症は「顎だけの問題」とは限らず、症状の出方も人によってかなり違います。
まずはあなたがどのタイプに近いのか、症状から整理しておくと理解が早くなります。
▶︎【医療監修】顎関節症の症状一覧|痛み・クリック音・開口障害…“あなたのタイプ”はどれ?

顎関節症とは?
——痛み・クリック音・噛みにくさ…その正体は“複合的”
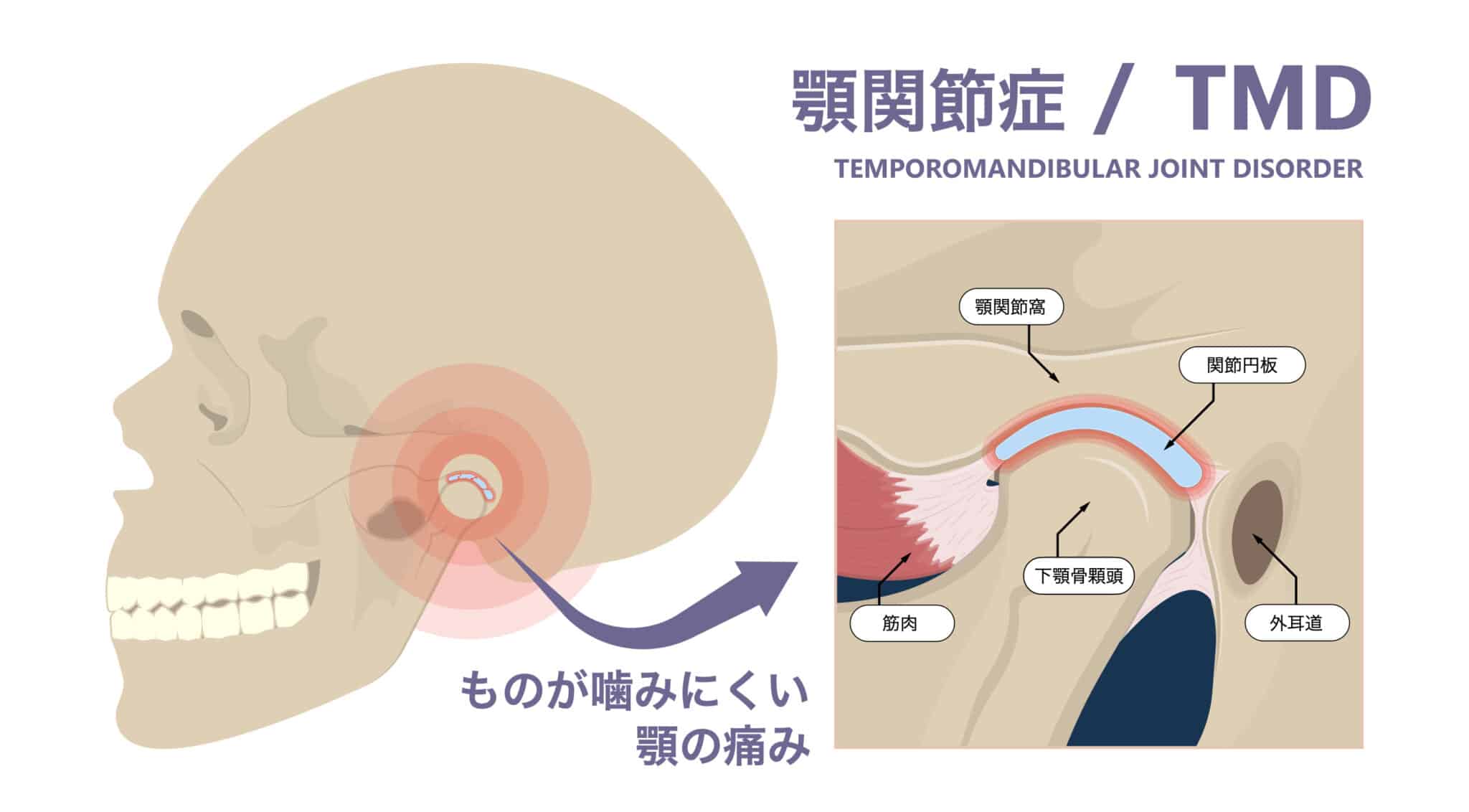
顎関節症(TMD)は、
- 口を開けると痛い
- 噛むとこめかみがだるい
- 口を開けると「カクッ」と音がする
- 大きく口が開きにくい
- 朝起きると顎まわりが疲れている
など、多様な症状を含む“総称”です。
国際的に最も広く引用されているのは、
NIH(アメリカ国立衛生研究所)とAADR(アメリカ歯科研究学会)の指針で、TMDは次のように定義されています。
TMDは顎関節と咀嚼筋の“複合的な障害”であり、心理・姿勢・習慣など多因子で影響される
(NIH, 1996 / AADR, 2010)
つまり、
「顎だけを見ても説明できないケースが多い」
というのが世界的な共通認識です。
ここが誤解されやすいポイントです。
姿勢とTMDの関連を示す研究
——顎ではなく“重力のかかり方”が負担を左右する
近年は「姿勢がTMDに影響する」という研究が増えてきました。
ここでは代表的な論文を紹介します。
■研究①
「前方頭位(Forward Head Posture)と顎関節内運動の変化」
2024年に Semnan University of Medical Sciences の Cyrus Taghizadeh Delkhoush ら が行った研究では、重度の前方頭位(Forward Head Posture:FHP)では、開口時の下顎頭の前方移動量が減少する傾向が報告されています。これは、FHPにより顆頭が後方へ位置しやすい可能性を示唆しています。
■研究②
「顎関節症(TMD)と姿勢の関連性」
2023年に University of Campania “Luigi Vanvitelli” の Giuseppe Minervini ら が行ったシステマティックレビューでは、全身姿勢とTMDのあいだに統計的な関連がある傾向が示されています。姿勢と顎機能が神経系・筋活動・靭帯系を通じて相互に影響し合う可能性が指摘されています。
■研究③
「顎関節症(TMJ OA)と前方頭位・気道容積の関係」
2020年に Yonsei University の Jeong-Hyun Kang ら が行った研究では、進行性の顎関節症(TMJ OA)が前方頭位の強まりと関連する傾向が報告されています。また、気道容積の減少を補償するために頭頸部姿勢が変化する可能性も示唆されています。
■研究④
「前方頭位が顆頭の位置に与える影響」
2008年に Kagoshima University の H. Ohmure ら が行った研究では、意図的に前方頭位をとらせると、下顎頭(顆頭)が自然頭位よりもはっきりと後方へ移動する傾向が示されています。前方頭位が顎関節の後方変位と咀嚼筋の活動増加に影響する可能性を示す内容です。
■研究⑤
「顔面非対称と顎関節運動の左右差」
2021年に Kyung Hee University School of Dentistry の Won-June Lee ら が行った研究では、顔面非対称を持つ患者では、下顎頭の運動軌跡や動きの角度に左右差が生じる傾向が報告されています。特に、偏位側で顆頭運動が長く・急になりやすいパターンがみられ、非対称が顎運動に反映される可能性が示されています。
これらの論文が示すのは、
顎の問題は、頸椎・胸椎・骨盤など“全身の姿勢”と連動する傾向がある
ということです。
そして私は臨床で、
姿勢問題の“起点”が足指にあることが非常に多い
という現象を何度も見てきました。
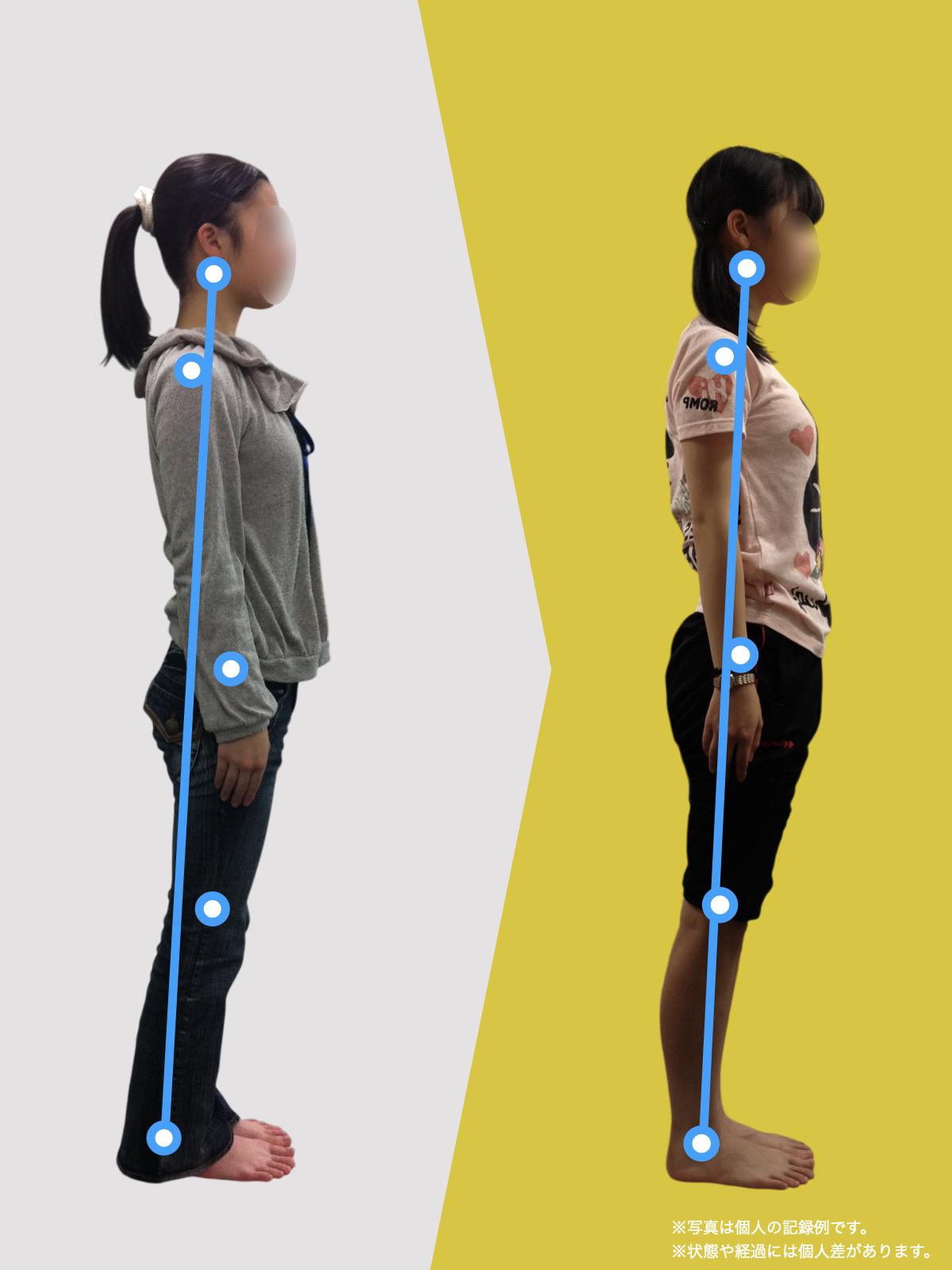
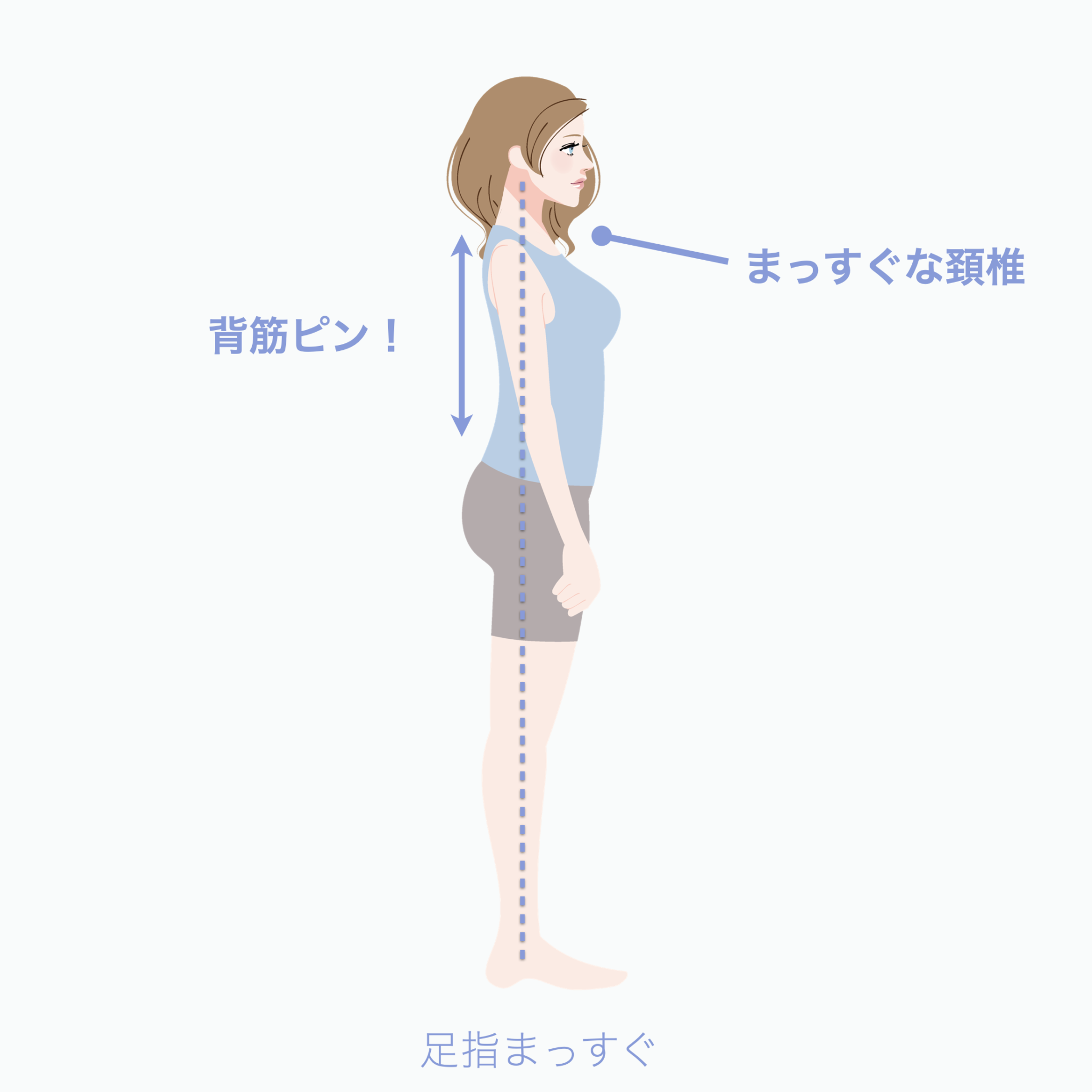
姿勢が崩れると顎がズレやすくなる「3つのメカニズム」
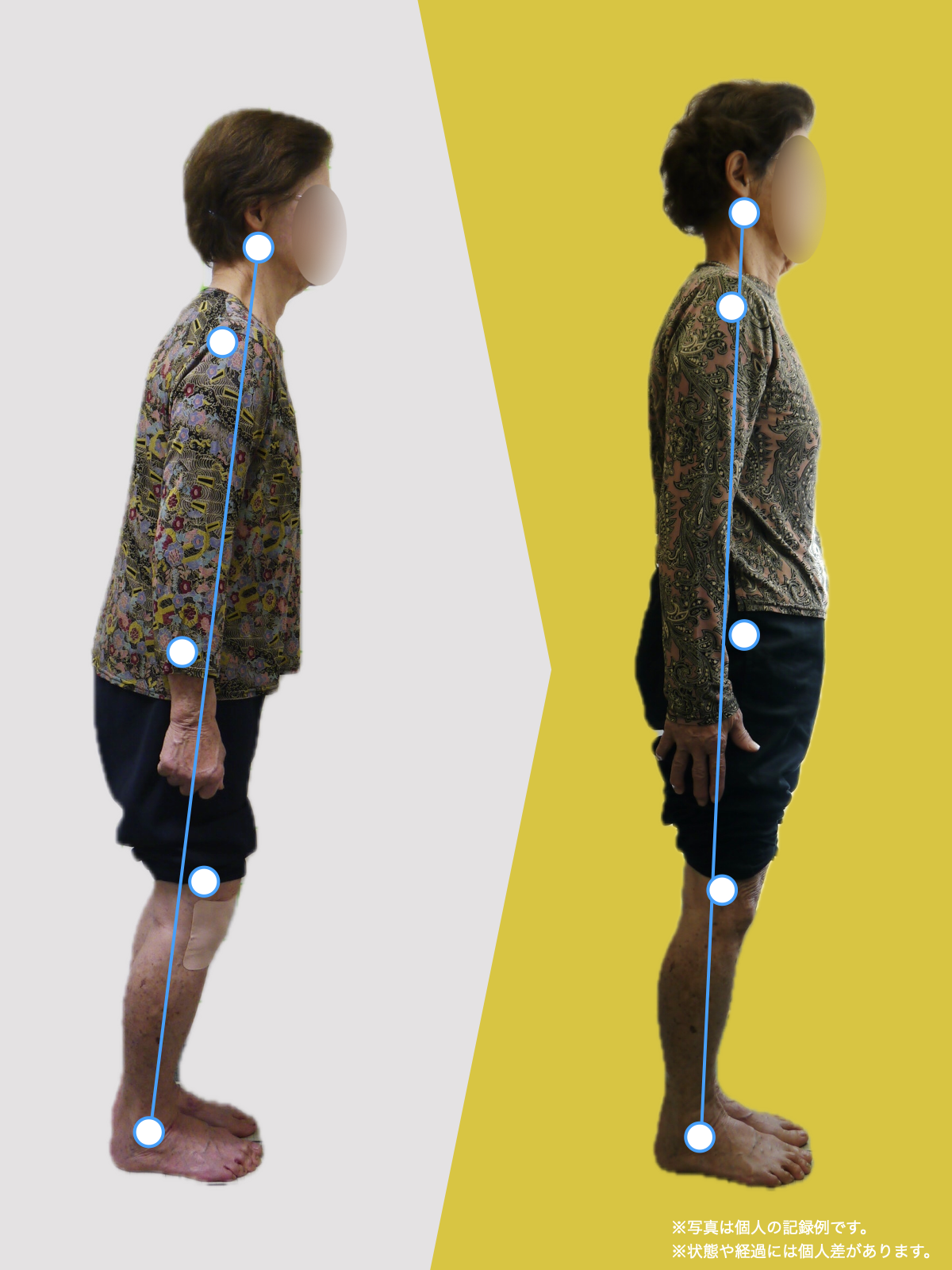
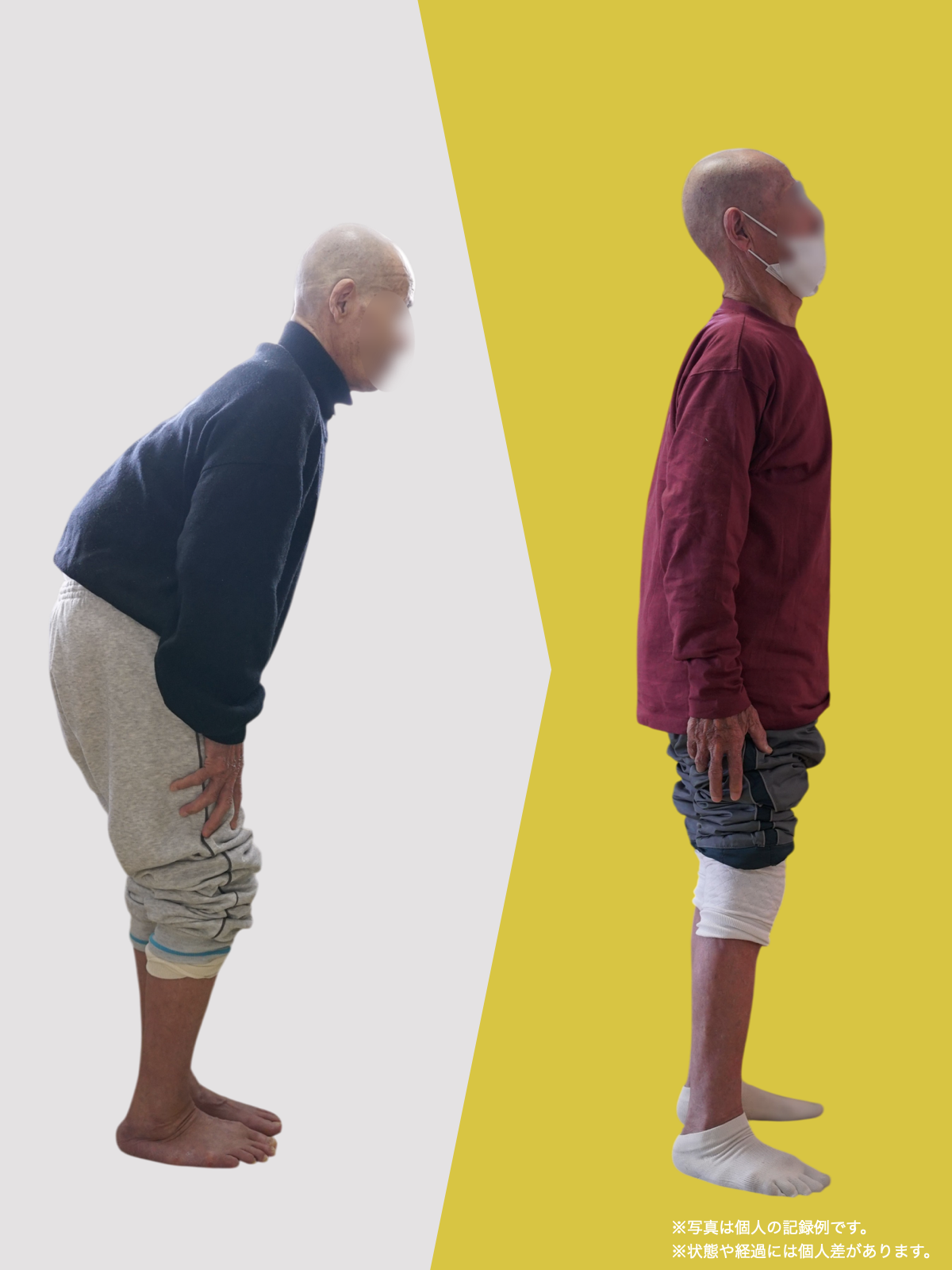
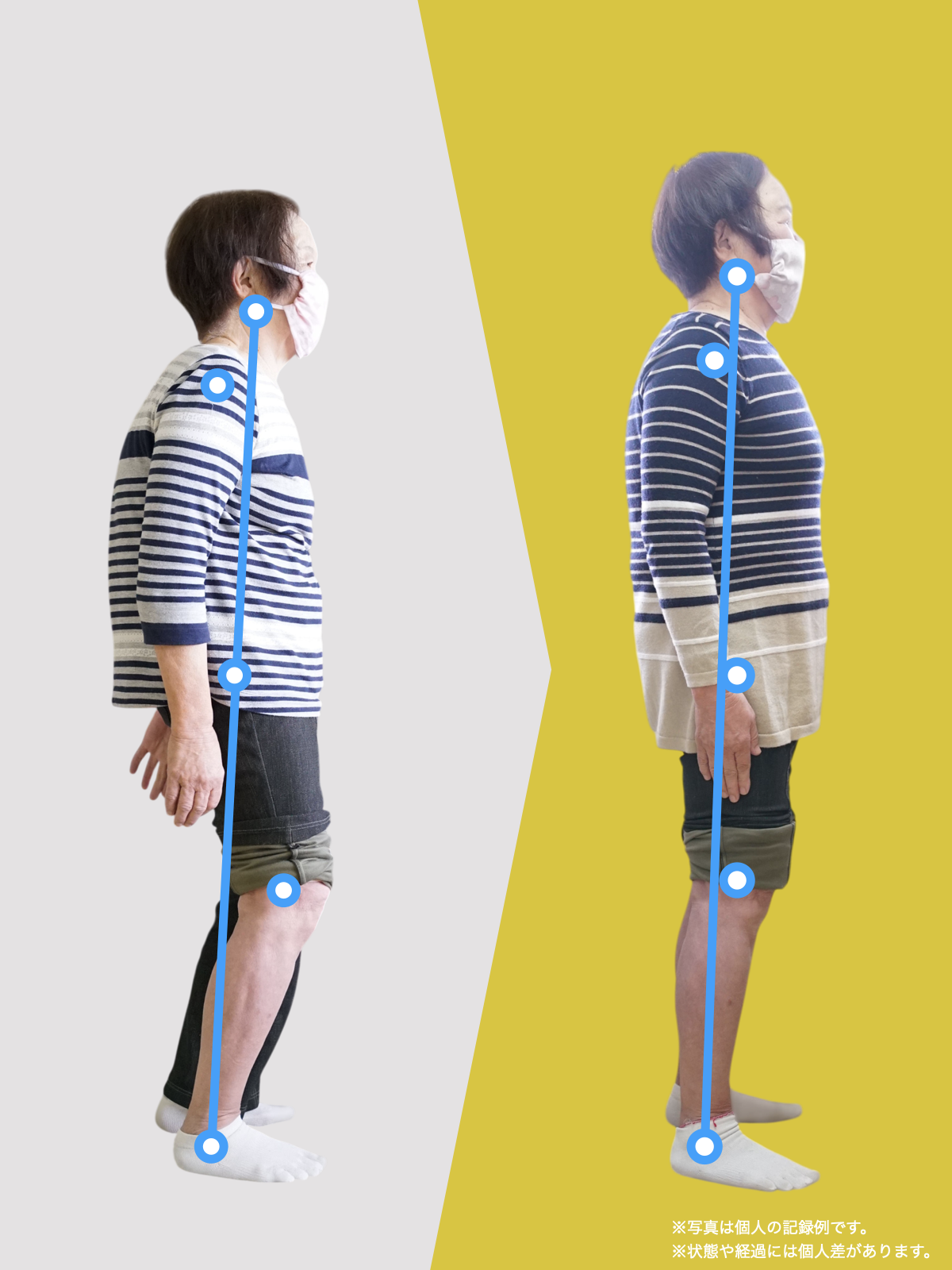
私が10万人を診てきた中で、顎関節症の方に共通して多い姿勢パターンを3つにまとめるとこうなります。
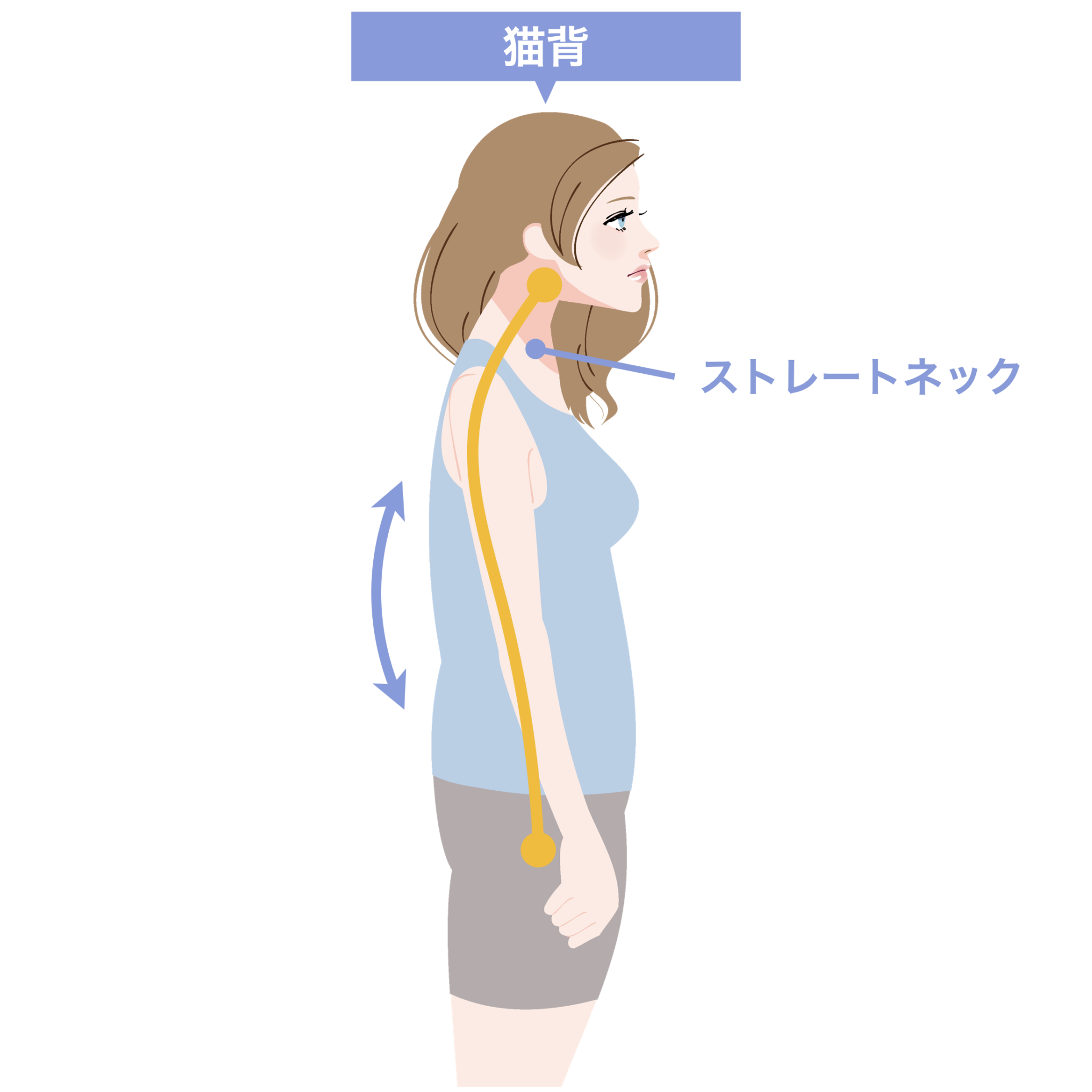
① 後方重心 → 猫背 → 下顎後方偏位の“傾向”
後方重心になると、
体を支えるために背中が丸くなりやすく、頭が前に出ます(スウェイバックも同じ)。
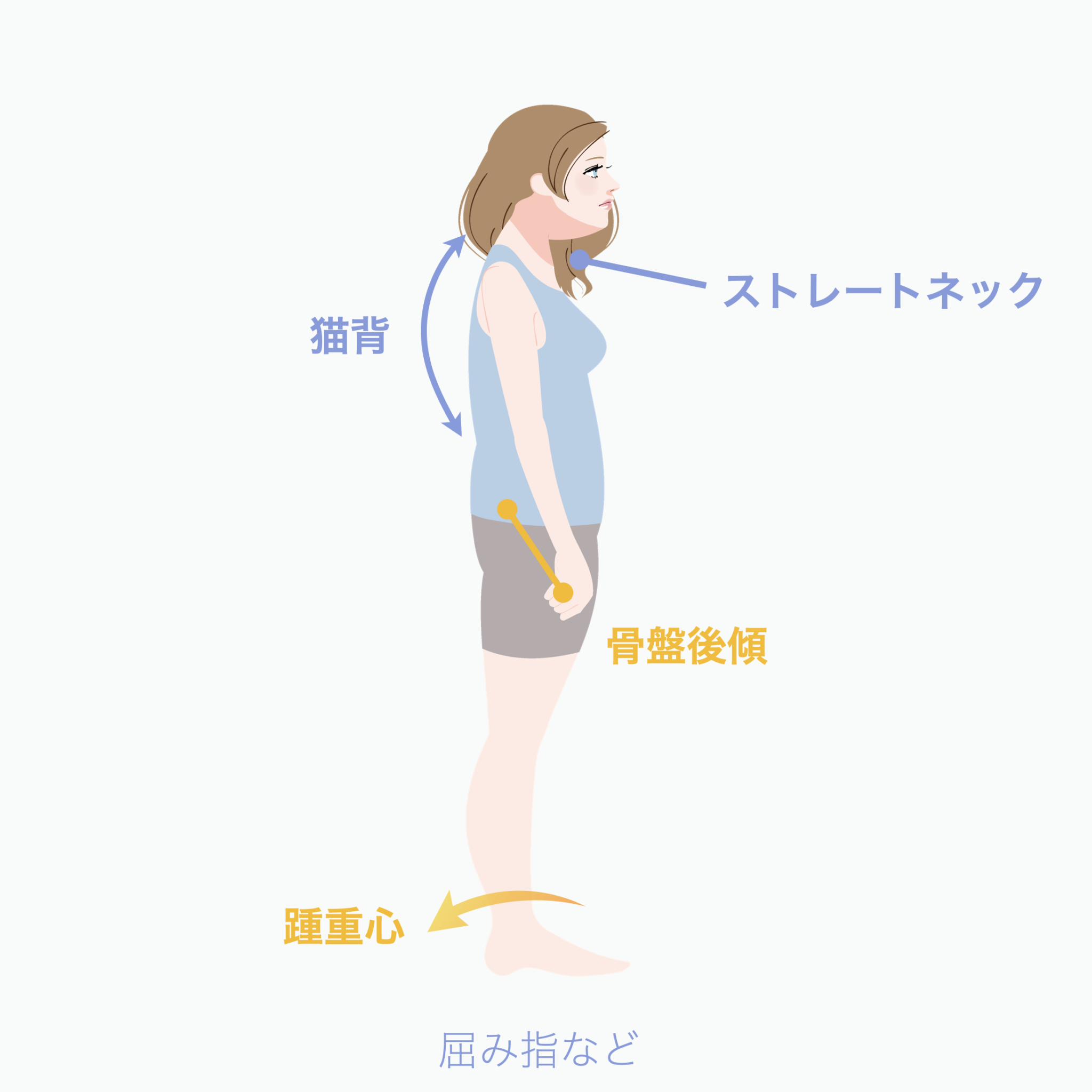
すると
咬筋・側頭筋が後方に引かれやすくなる
ため、
下顎が後ろへ回転しやすい傾向 が出ます。
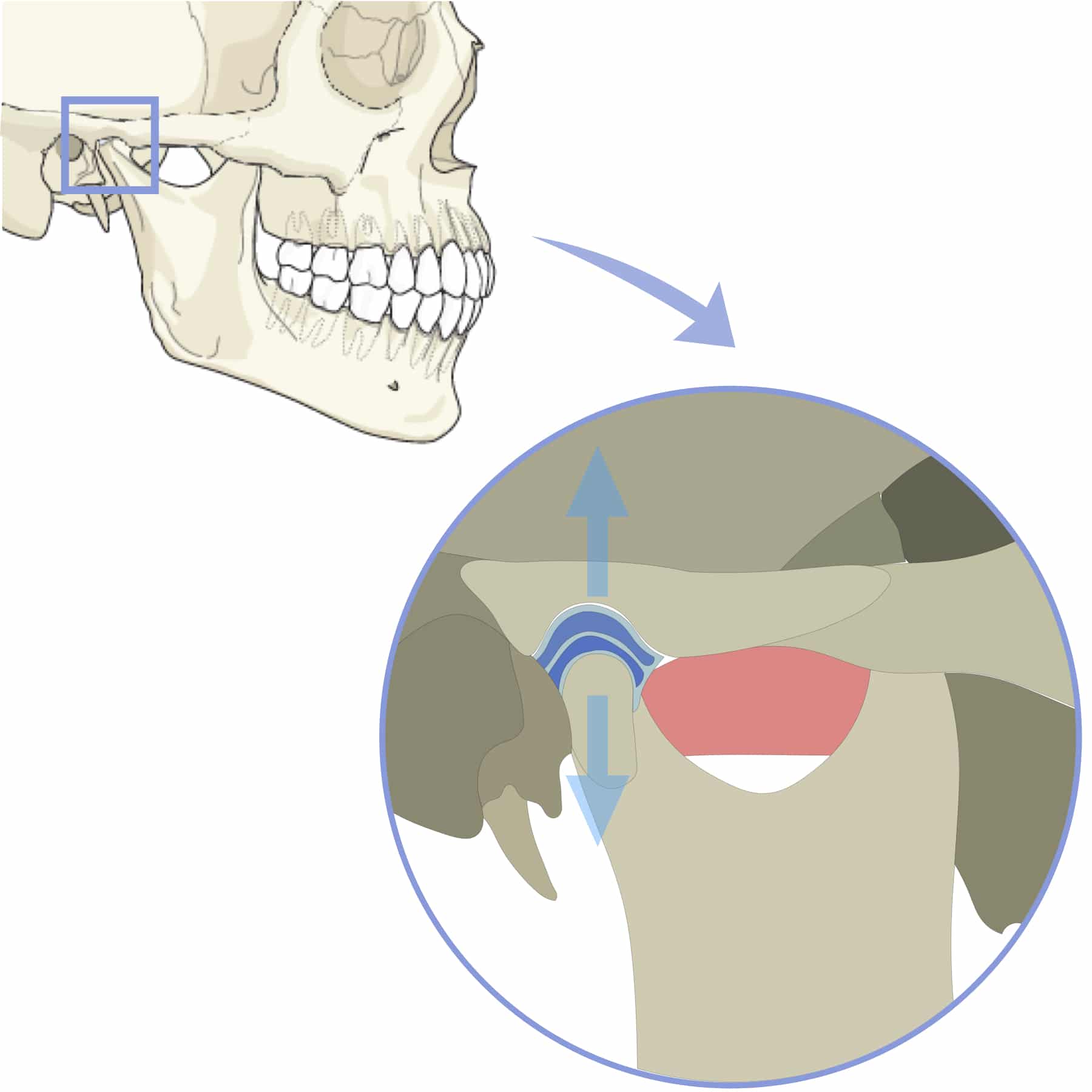
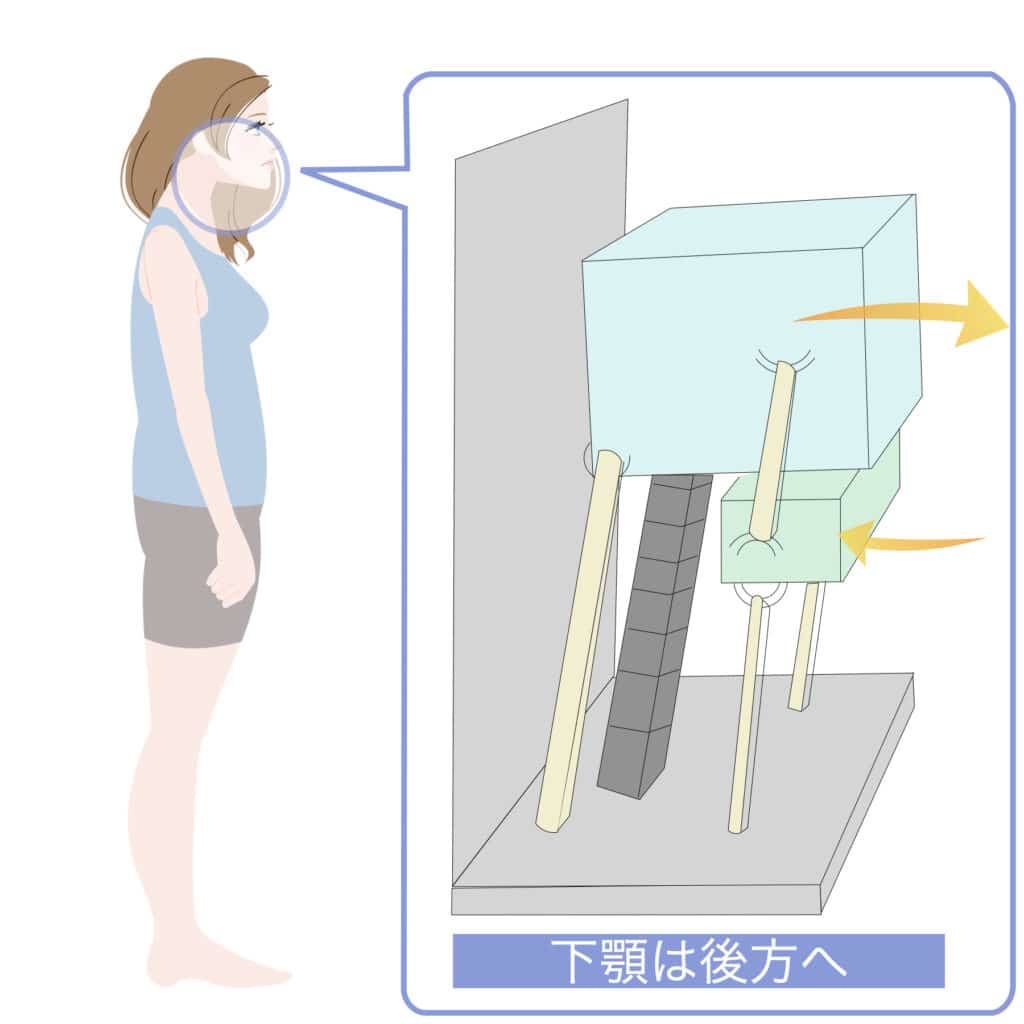
これは「口が開きにくい」「顎が詰まる感じ」などにつながるケースがあります。
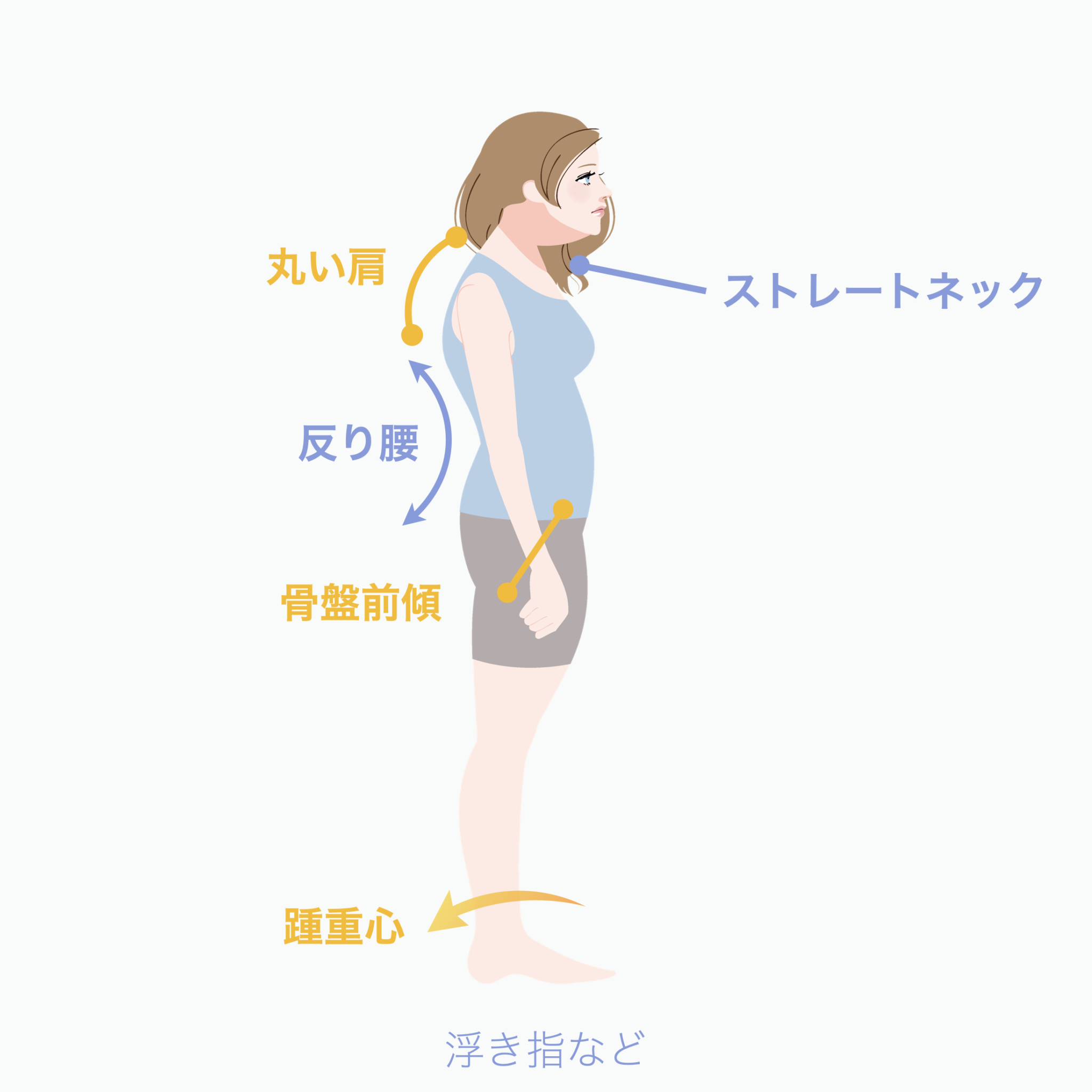
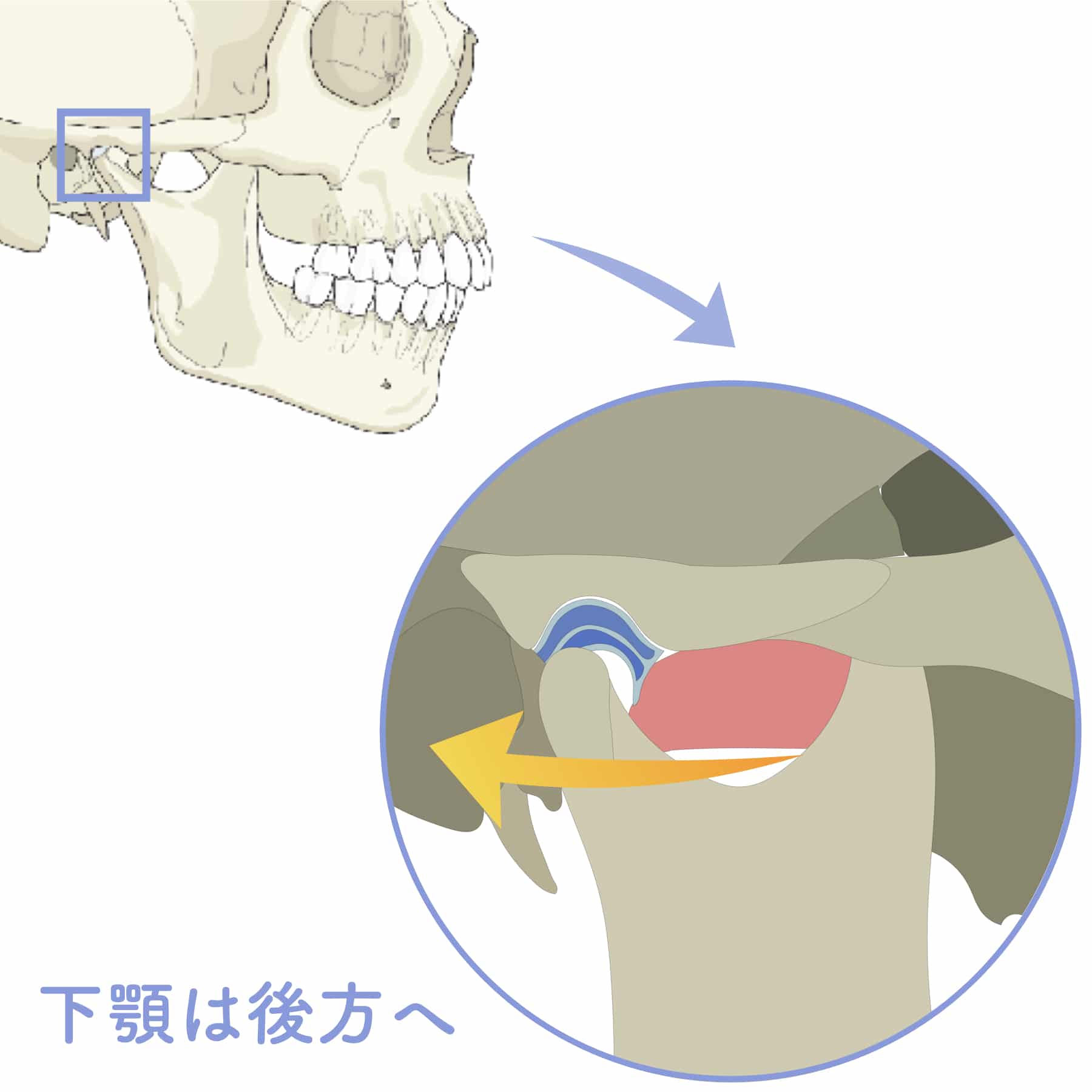
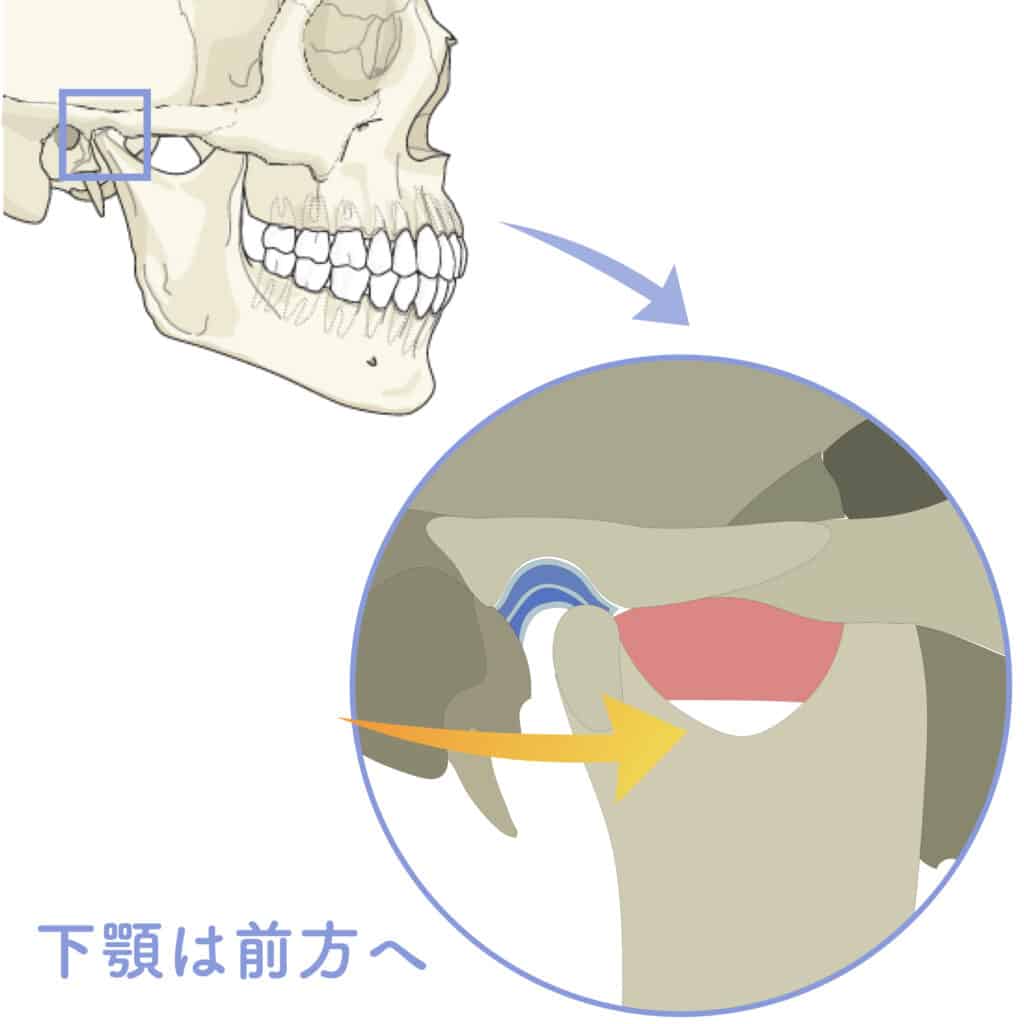
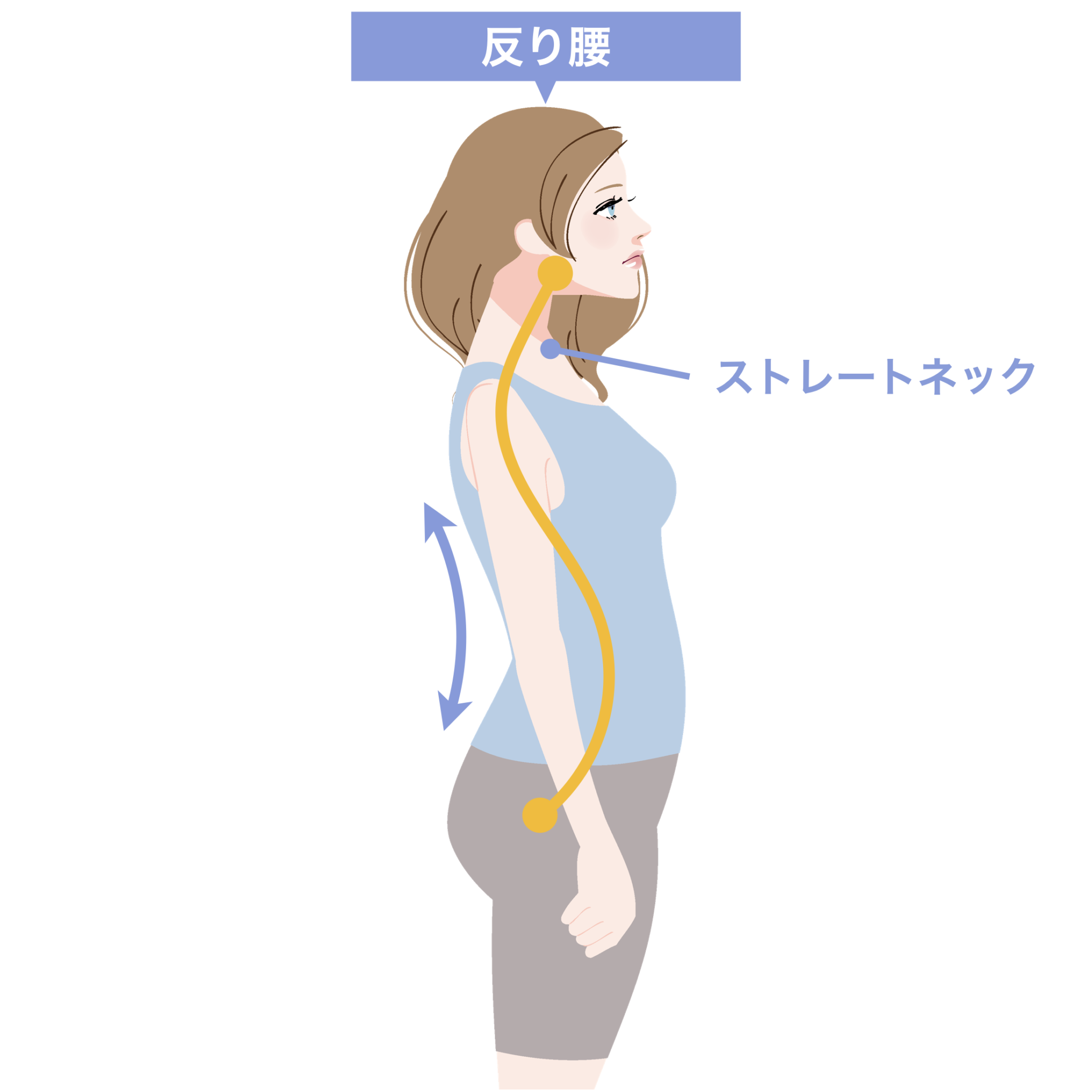
② 反り腰 → 胸椎伸展 → 下顎前方偏位の“傾向”
反り腰が強い人は、
胸椎が過度に伸び、あごが上に上がる姿勢になりやすいです。
この姿勢は
下顎が前へ誘導される力が加わりやすい
ため、
関節円板の前方負荷が高まる傾向 があります。
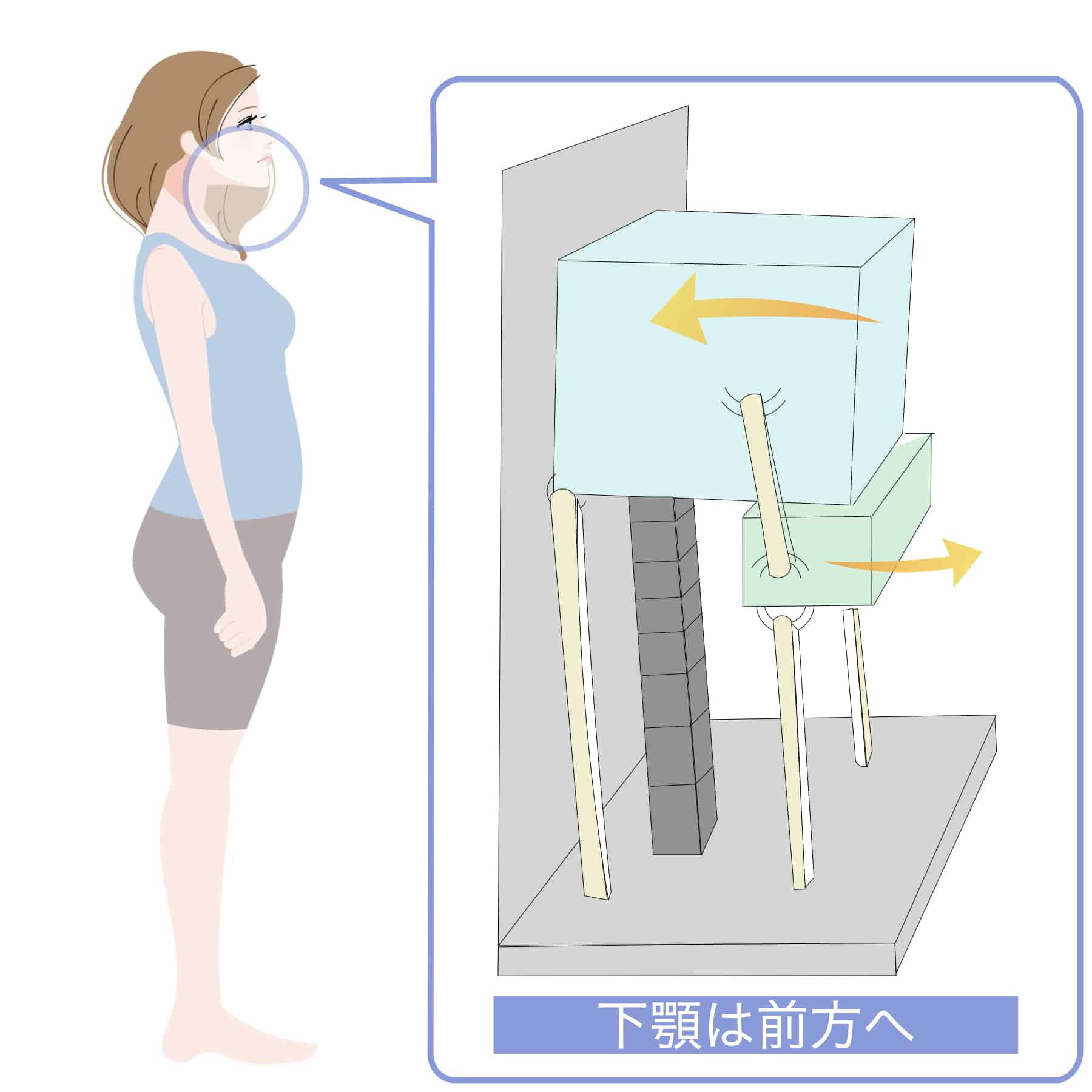
③ 左右差(骨盤・肩) → 顎の側方偏位の“傾向”
- 片方の肩が上がる
- 片脚重心が強い
- 立位時の骨盤の左右差
これらはすべて顎の「片側への偏位」と関連するケースがあると報告されています。
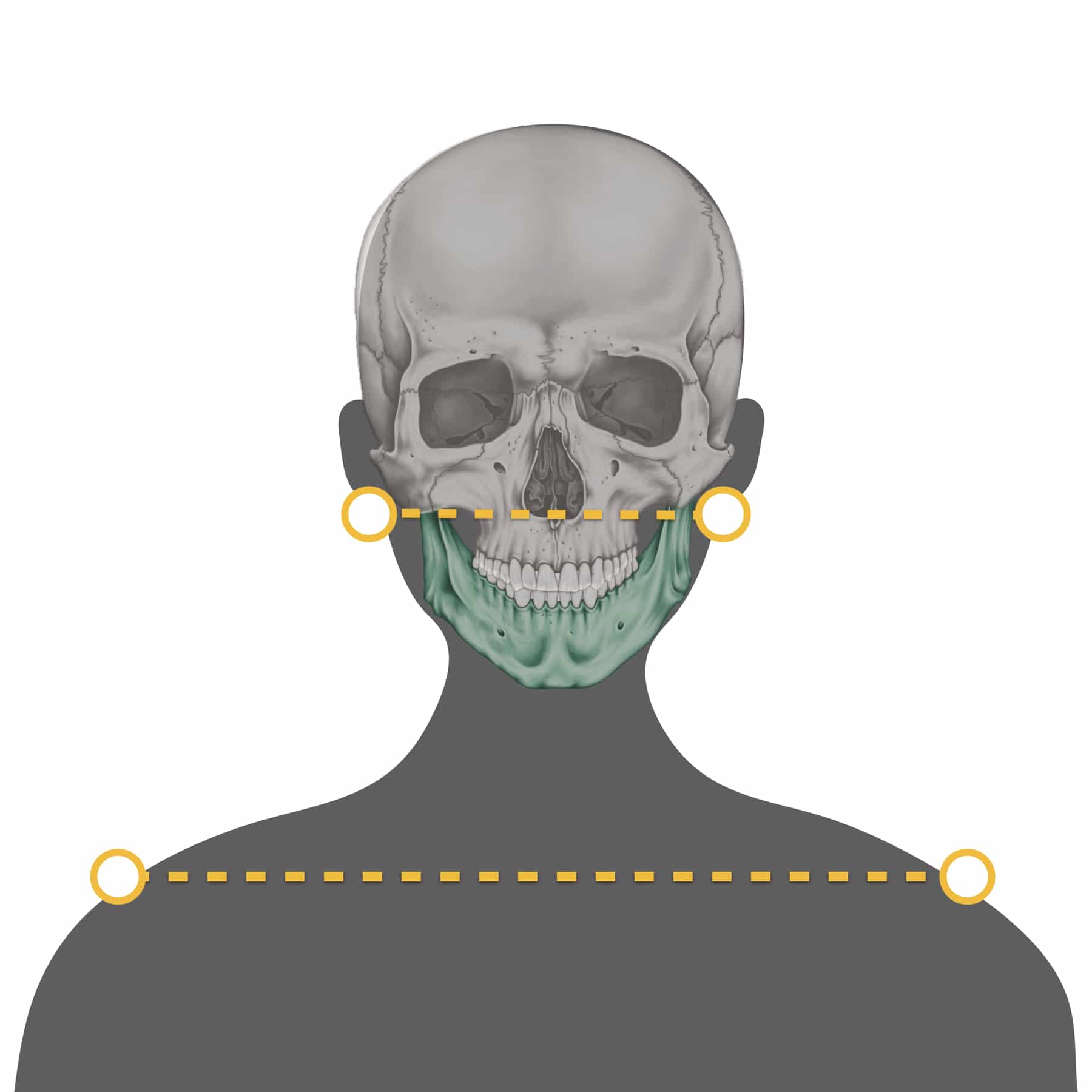
ニュートラルポジションでは、頭部と下顎は正中線上で均等に位置し、下顎が左右どちらかに偏位することはありません。機能的にも安定したポジションが保たれます。
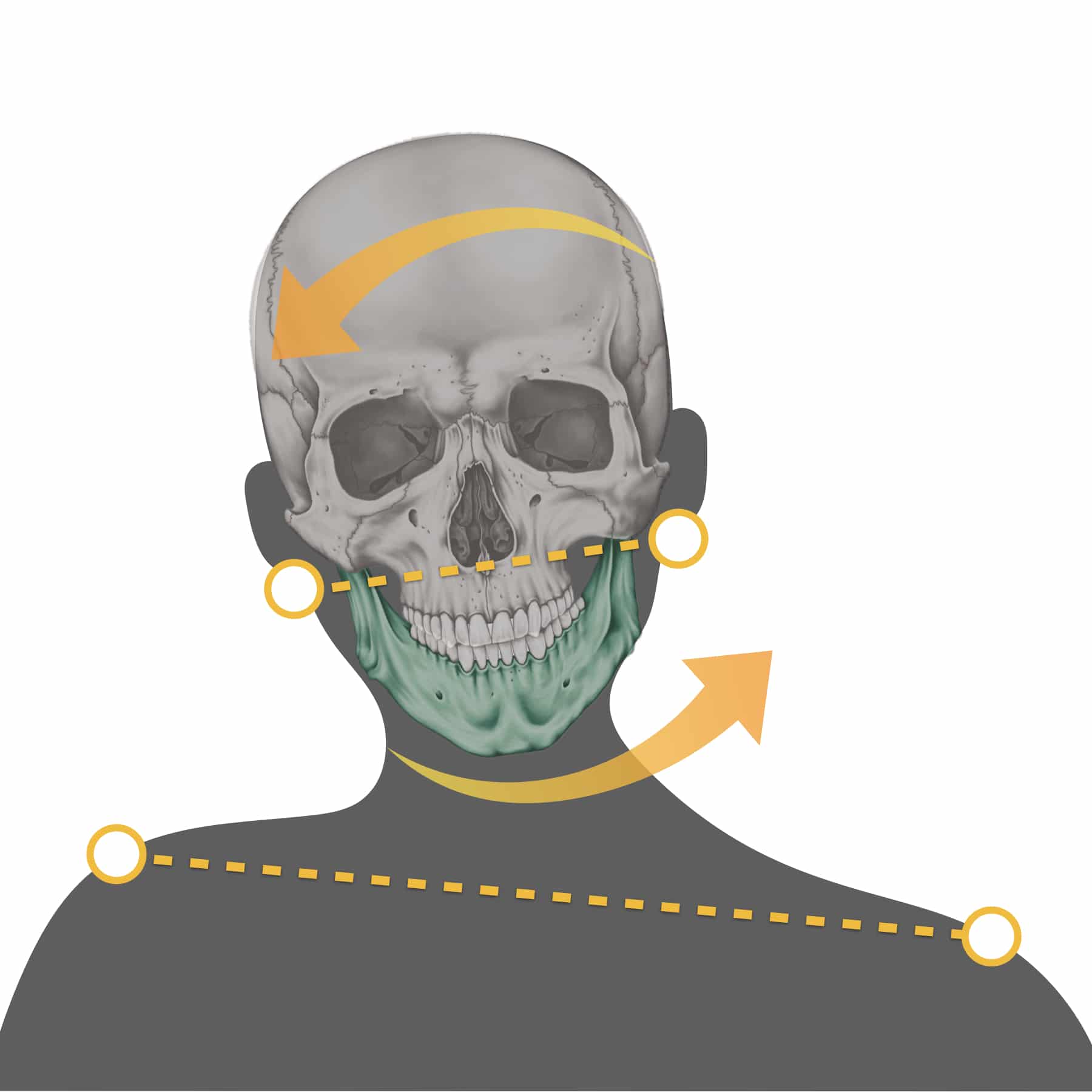
頭部が左に傾くと、下顎は通常、右側に偏位します。これは、顎関節が頭部の傾きに応じてバランスを取るため、傾きとは反対側に動く補正が働くためです。
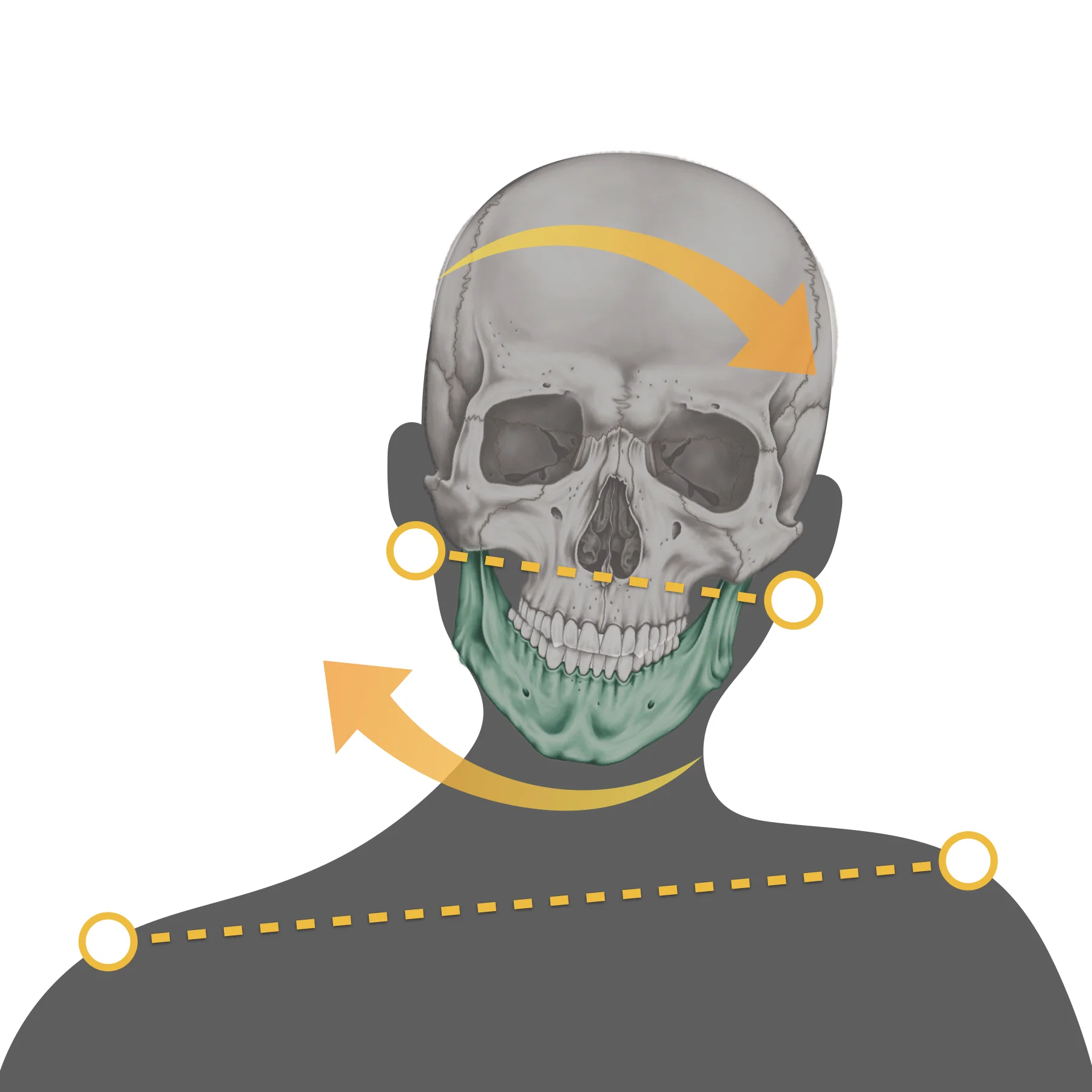
頭部が右に傾くと、下顎は通常、左側に偏位します。これは、顎関節が頭部の傾きに応じてバランスを取るため、傾きとは反対側に動く補正が働くためです。
顎関節は左右で一対の関節のため、
片側の噛みしめ・関節負荷が強くなりやすい
という特徴があります。
なぜ姿勢は崩れるのか?
——その“スタート地点”が足指にある場合が多い
ここから、私の研究・観察で分かってきた最も重要な点に入ります。
それは、
「姿勢の崩れは、足指の崩れから始まることが多い」
ということです。
足指 → アーチ → 重心 → 頚椎 → 顎
——Hand-Standing理論に基づく“構造連鎖”
私は長年、
「足の使い方は手の使い方(逆立ちの力学)と同じ」
というHand-Standing理論を提唱しています。
手で逆立ちすると、
指が「広がる・伸びる・接地する」ことでバランスを取ります。
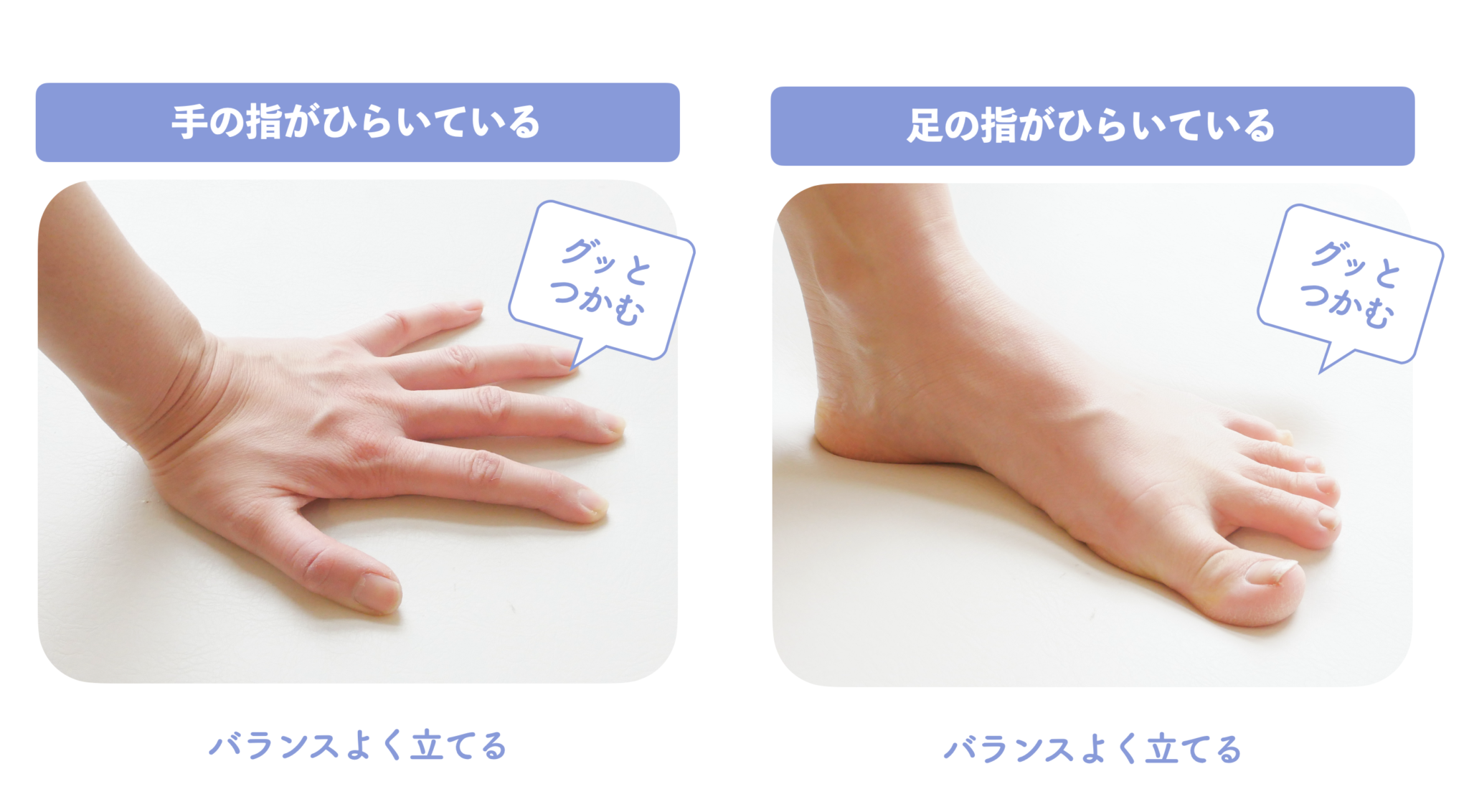
足も同じ生理機能を持っています。
しかし、現代生活では…
- 靴の滑りやすさ
- 靴下の摩擦不足
- 床環境
- 歩行パターン
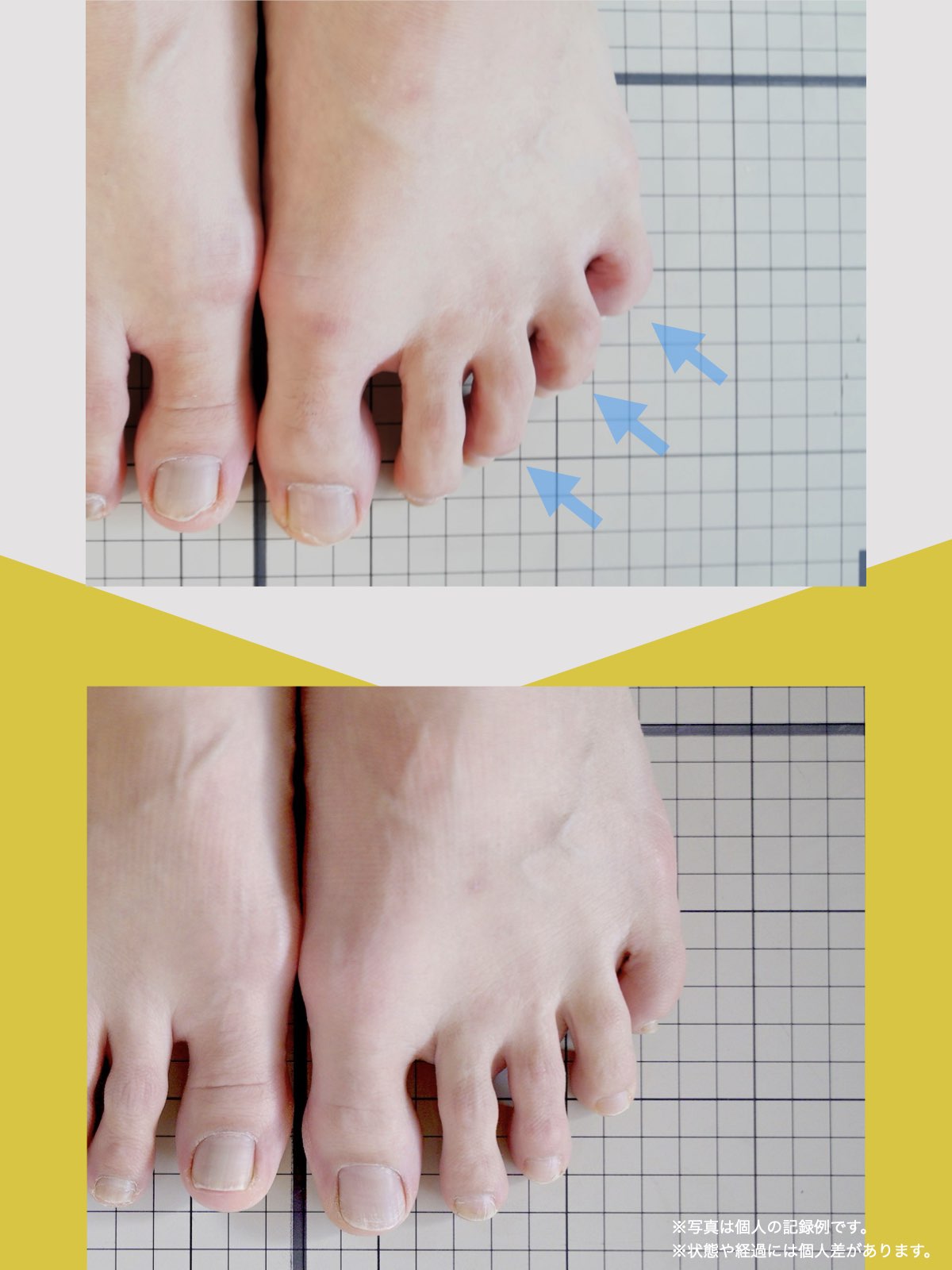
- 足指の変形(浮き指・寝指・屈み指など)
これらが重なり、
足指が“使えない状態” になりやすいです。
足指が使えないと何が起こるのか?
① 足指が曲がったり浮いたりする
② 重心が不安定になる
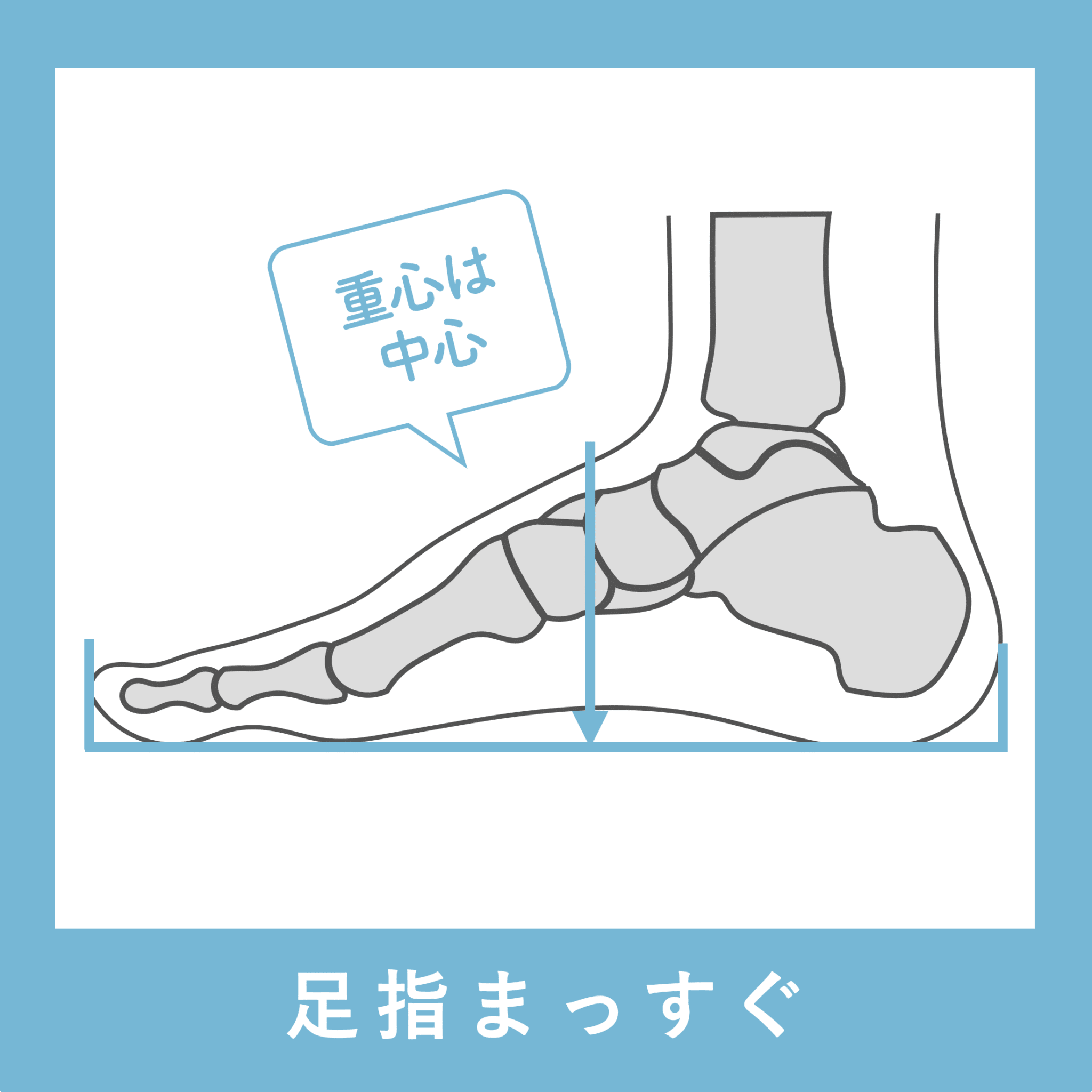
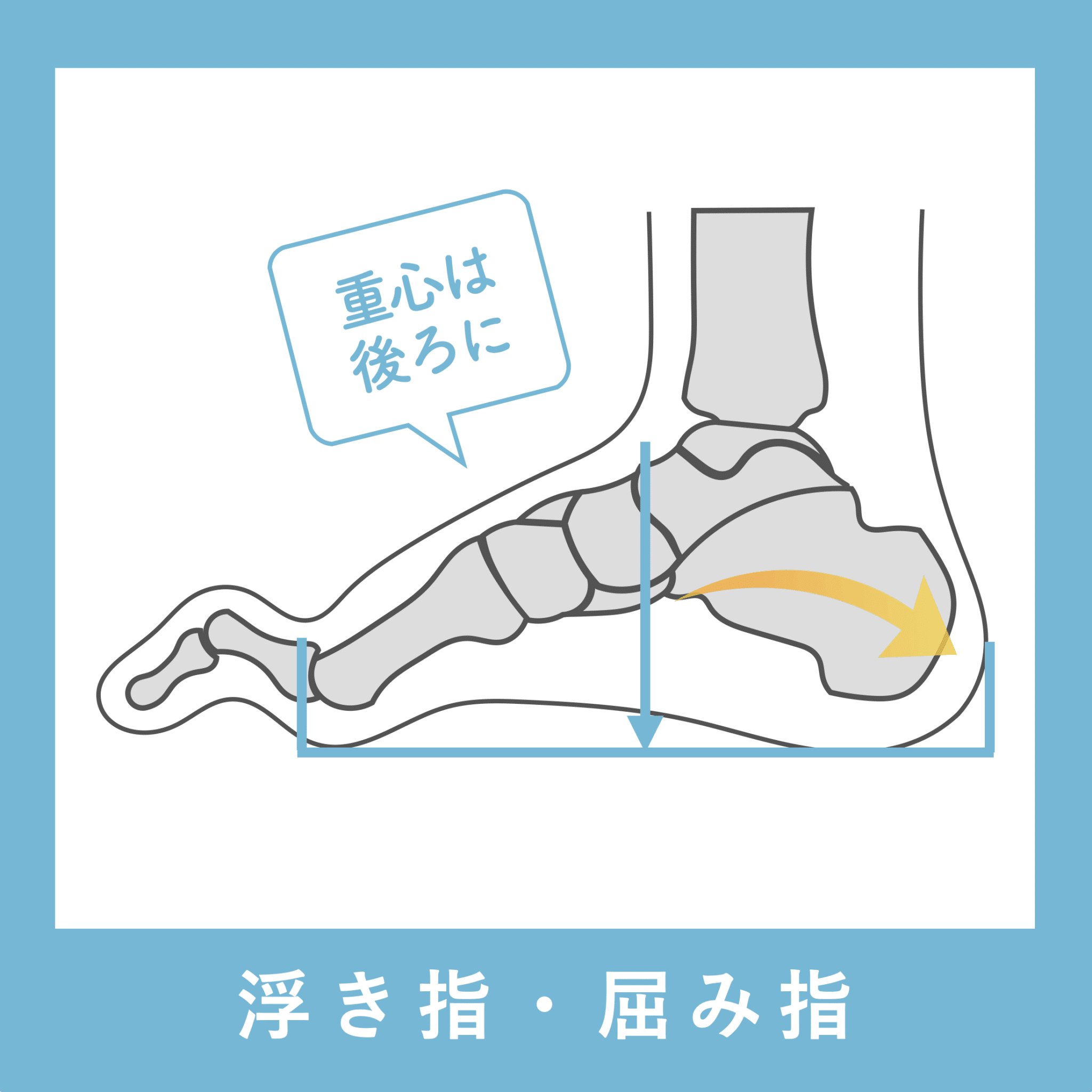
③ 骨盤が傾く
・屈み指や浮き指 → 踵重心 → 骨盤後傾(猫背)・骨盤前傾(反り腰)というパターン



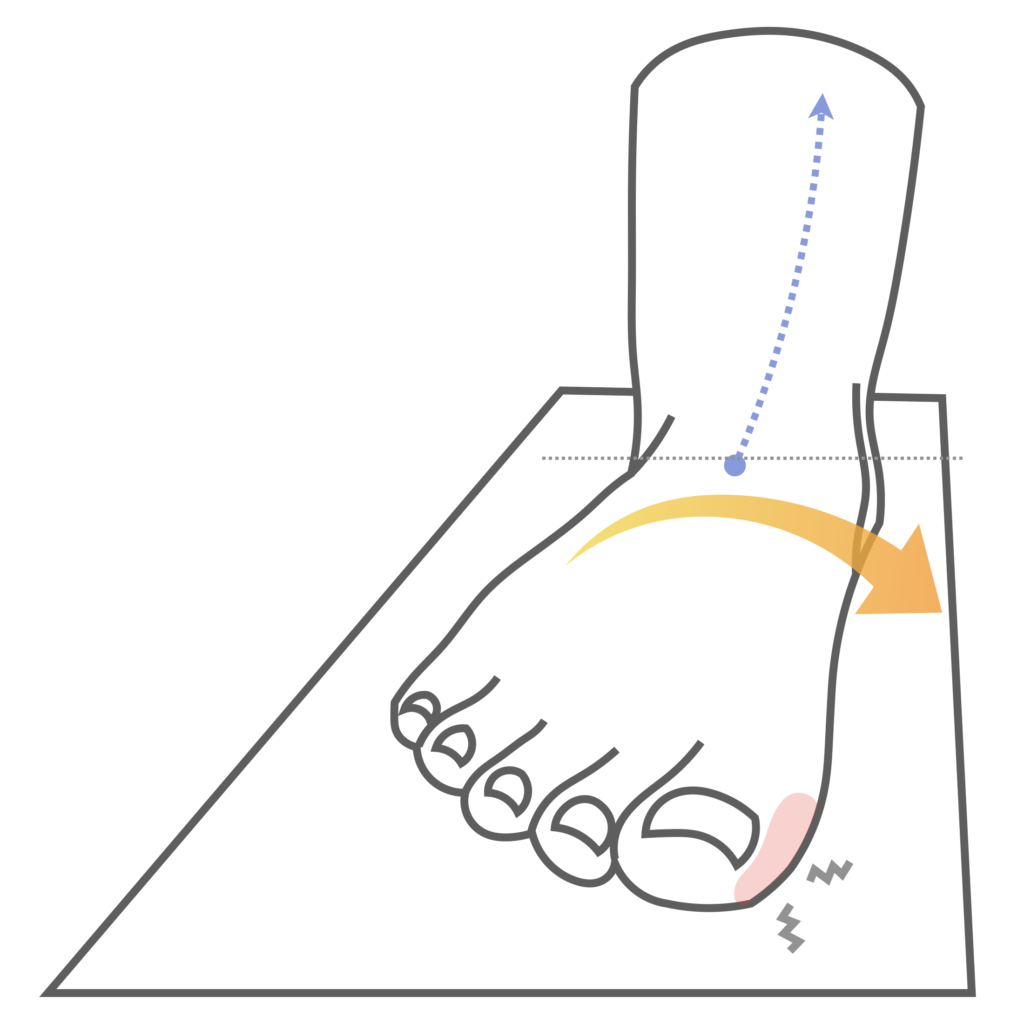
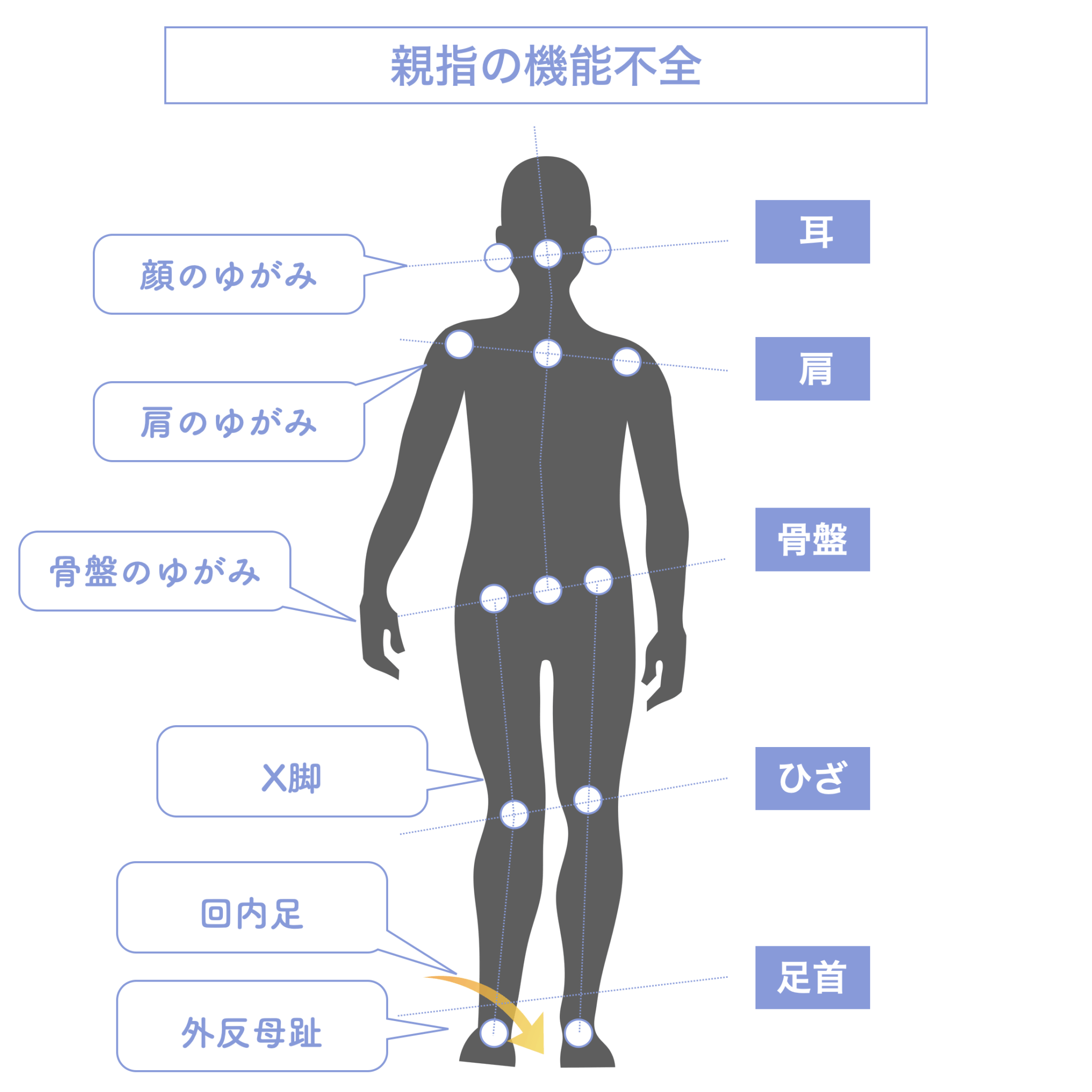
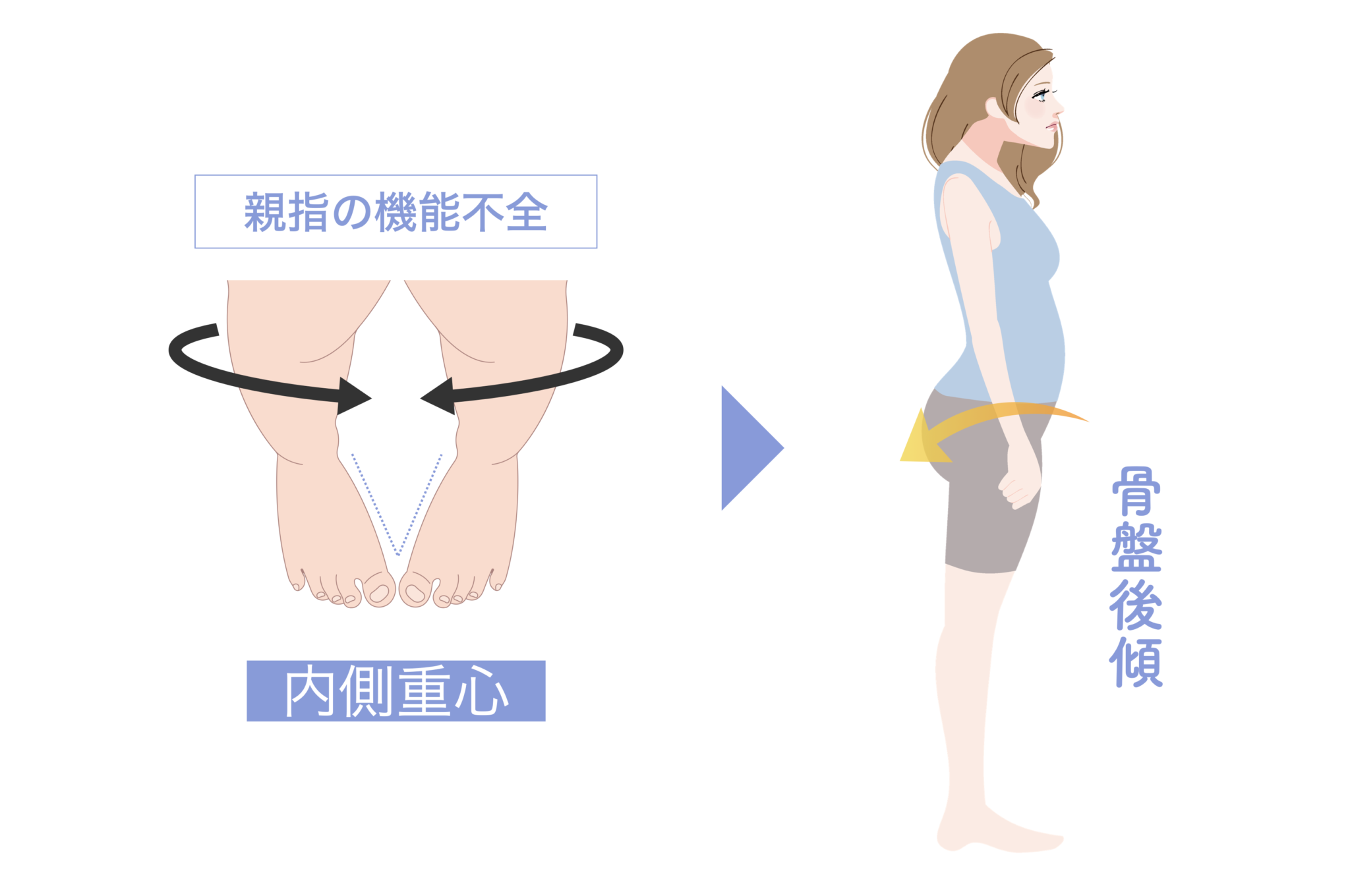
・親指が使えない(外反母趾) → 内側への倒れ込み → 骨盤後傾(猫背)というパターン
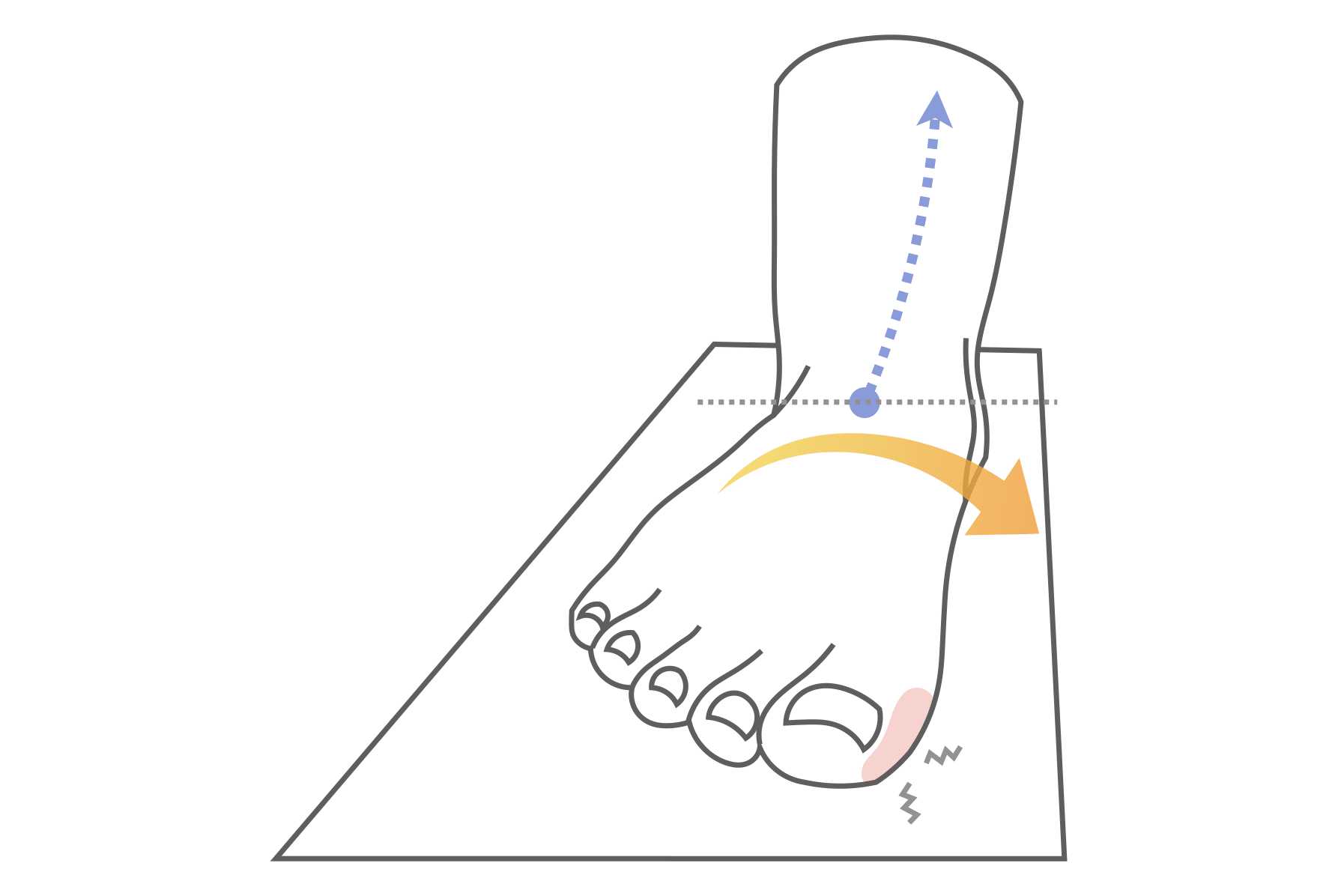
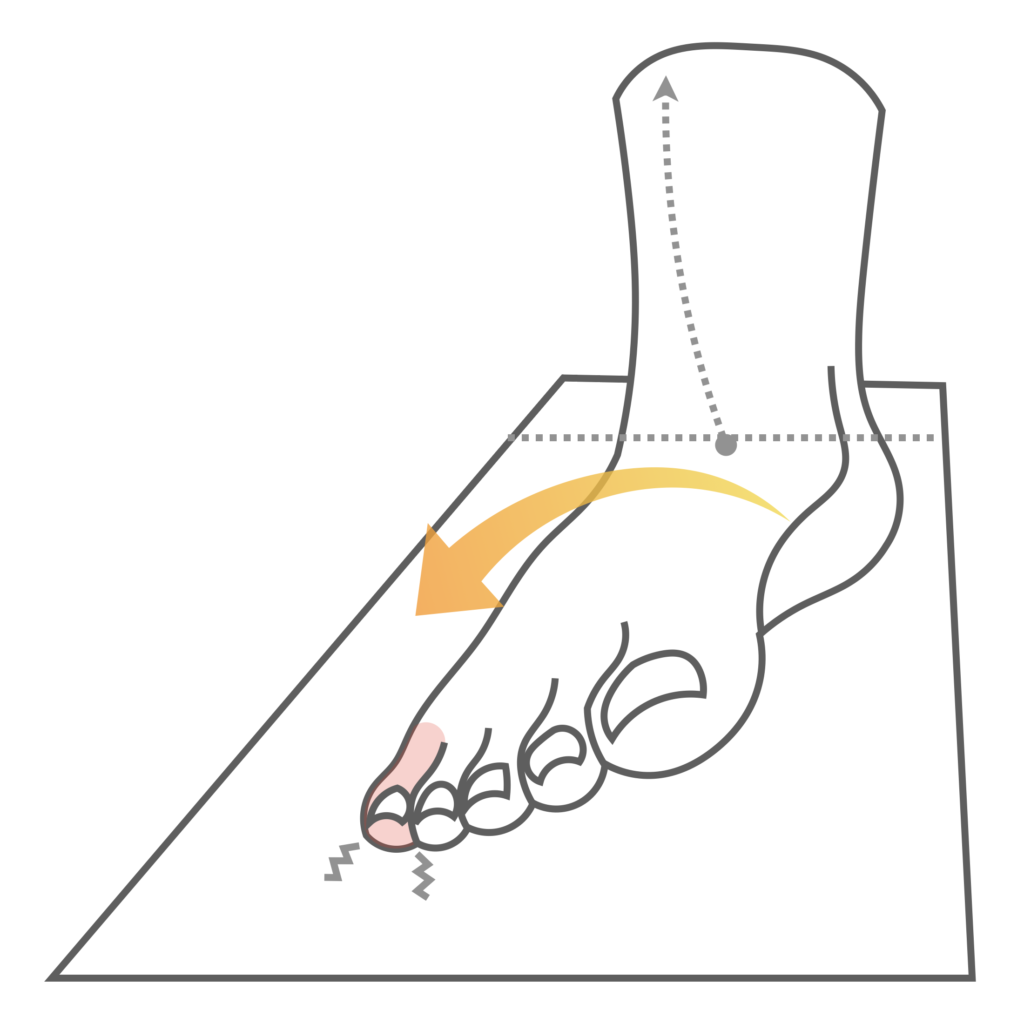
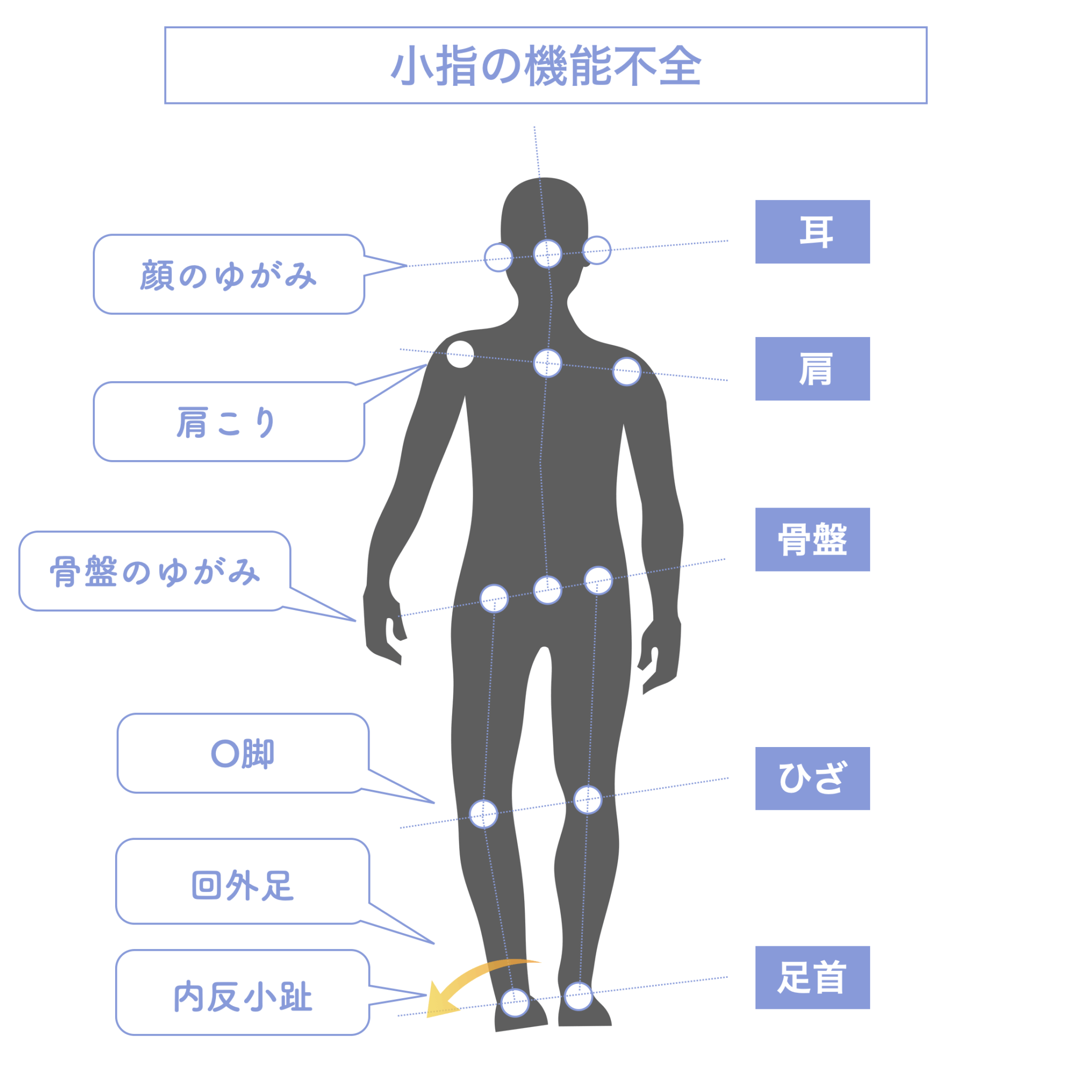
・小指が使えない(内反小指・寝指) → 外側重心 → 骨盤前傾(反り腰)というパターン
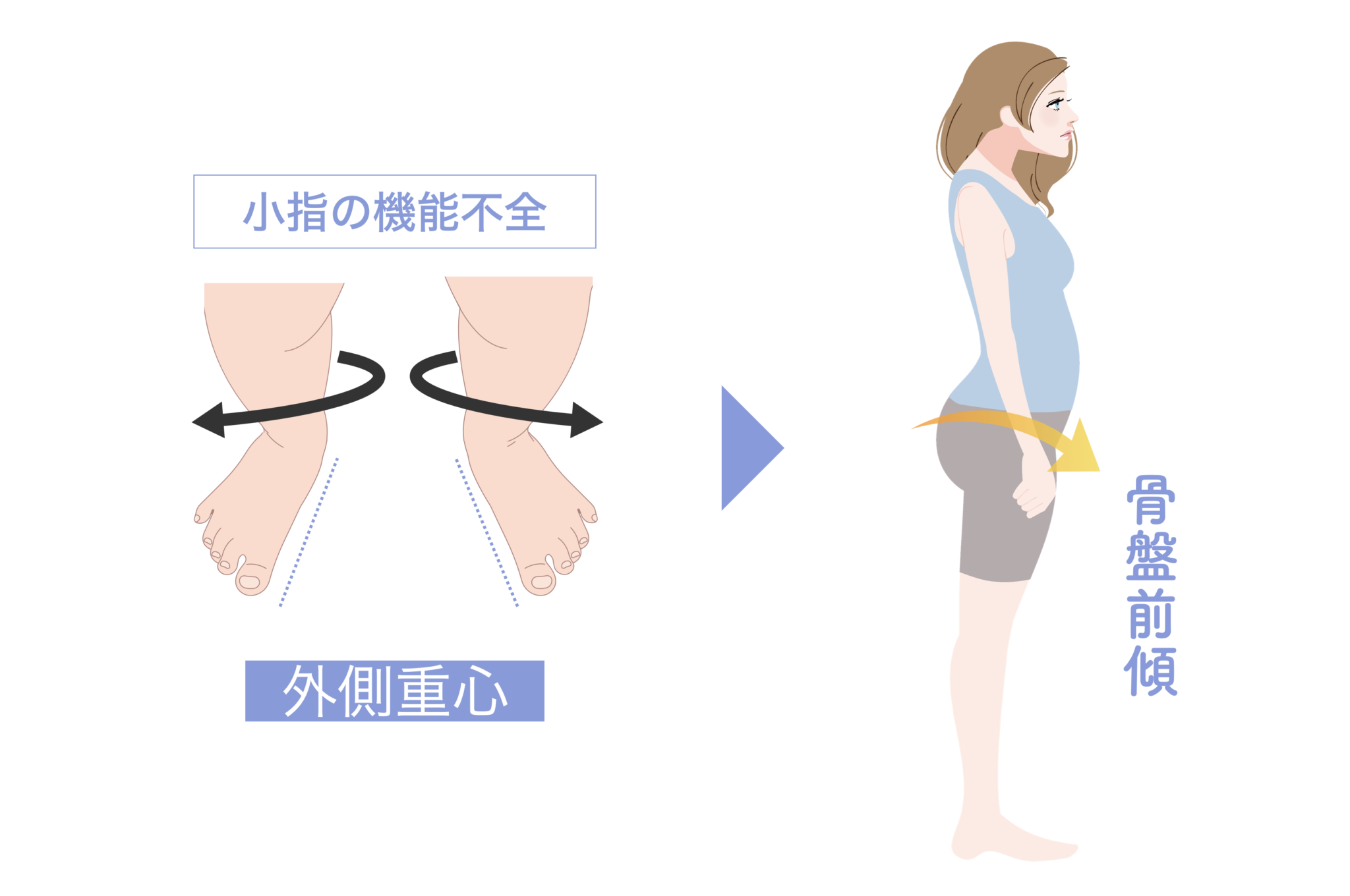
どのパターンでも、頭部が前方化しやすくなる ことは共通しています。
④ 頚椎が前後左右に補正
⑤ 顎の位置がズレやすくなる
という“構造の連鎖”が始まります。
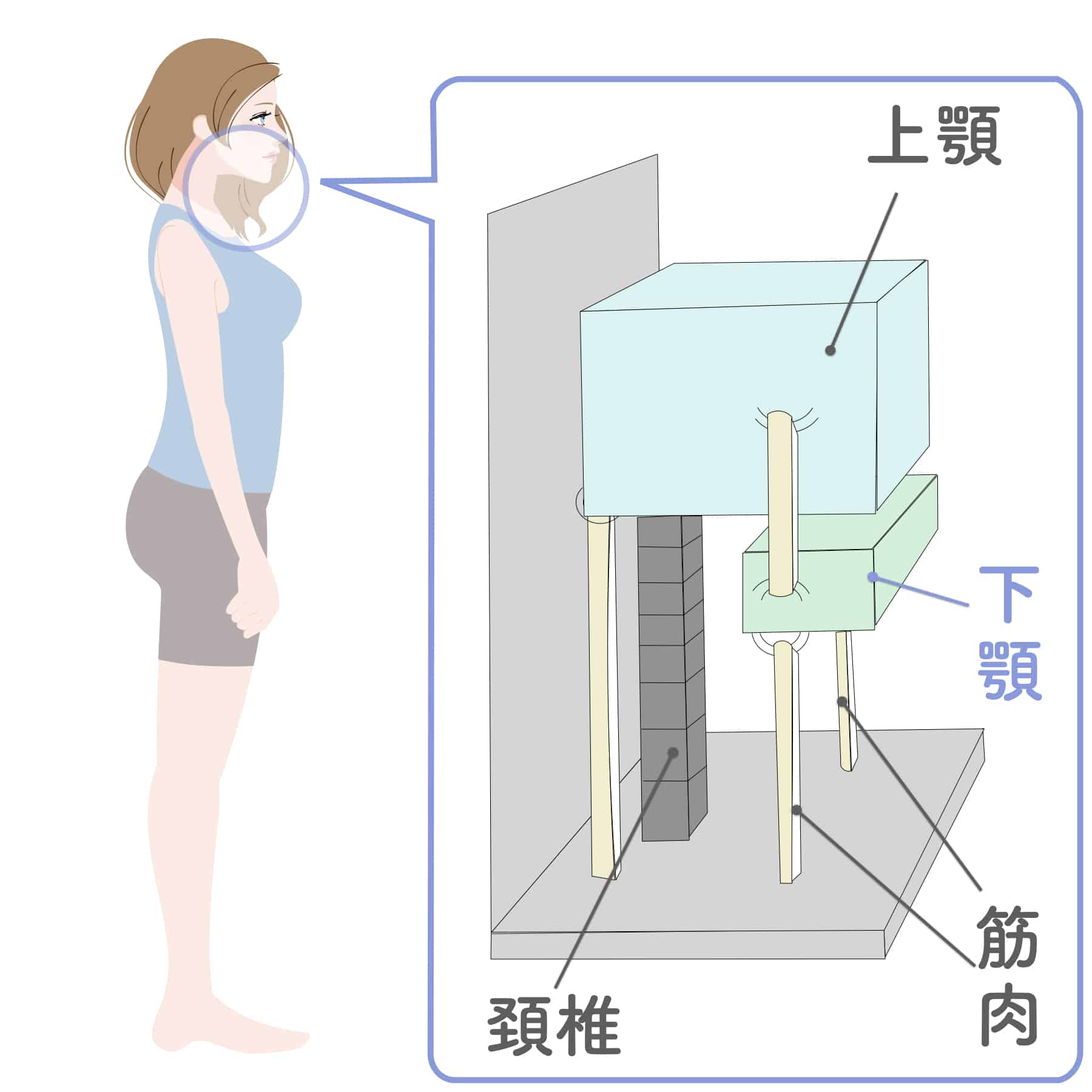
ここには医学的にも明確な理由があります。
顎関節は頭蓋と頚椎の位置関係に依存する関節であるため、
頚椎を乱す「足の要因」は顎にも間接的な負荷として現れやすい。
私は臨床でこの流れを何度も観察してきました。
国際ガイドラインが示す“TMDは可逆的に扱うべき”という原則
——不可逆的治療(削合・矯正)は慎重に
NIH と AADR のガイドラインでは、
TMDは可逆的・保存的に扱うことが望ましい
——不可逆的な治療(歯を削る・かみ合わせを固定する)は慎重に
とされています。
これは、
顎関節は「姿勢」や「生活習慣」の影響を受けるため、
顎だけを固定しても根本要因に届かないケースがある
という理由によります。
もちろん、
医療的介入が必要なケースもあります。
その場合は歯科・口腔外科の専門医に相談されることが重要です。
スプリント療法・咬合治療はどうなのか?
——世界的に「効果は一定せず、個人差が大きい」という立場
ここも誤解が多い部分です。
私は臨床的に、
スプリントで改善傾向が出る方もいるし、逆に合わない方もいる
ということを経験しています。
国際的な研究でも、
“効果が一定しない・個人差が大きい”という結論が最も多い
というスタンスが一般的です。
ここでは代表的な論文を5つ紹介します。
■研究⑥
「スプリント療法は全員に同じ効果が出ない可能性」
1979年に University of California の Clark らが行った研究では、顎関節症患者に夜間スプリントを装着させたところ、咬筋EMGの活動量が“減少する人・変化しない人・増加する人”が存在し、スプリント療法の反応には大きな個人差があることが示されています。
■研究⑦
「咬合調整は万能ではない」
2020年に Thamar University の Al-Moraissi らが行ったメタ解析では、48本のRCTを解析した結果、ハードスタビライゼーションスプリント+カウンセリングは一定の有効性が示唆される一方、エビデンスの質は中〜低にとどまり、スプリント単独で確実な改善を保証するものではないと報告されています。
■研究⑧
「スプリントに即時効果はあるが、長期は個人差が大きい」
2020年に Cairo University の Fouda らが行った研究では、スプリント群と非介入群を比較した結果、短期・長期ともに痛みや機能の改善に大きな差は認められず、非介入群の方が痛みが軽減するケースもあるため、スプリントは必須治療とは言いがたいと結論づけています。
■研究⑨
「スプリントより姿勢介入のほうが効果が出た例もある」
2020年に University of Manchester の Riley らが発表したシステマティックレビューでは、痛み・機能改善・歯の摩耗防止といった主要アウトカムにおいて、一貫した有効性を示す強いエビデンスは見当たらないと報告されています。
■研究⑩
「生活習慣や姿勢を整えることの重要性」
2024年に King George’s Medical University の Balendra P. Singh らが行ったシステマティックレビューでは、フルハードスタビライゼーションスプリントが筋痛軽減の可能性を示す一方、証拠の確実性は低く、特に歯を削る咬合調整はTMD改善に寄与しない可能性が高いと結論づけられています。
■研究⑪
「TMDの病因と咬合調整の限界」
1998年に 東京医科歯科大学 の木野孔司らが報告した総説では、顎関節症は心理社会的因子・筋緊張・生活習慣など多因子的であり、歯を削る咬合調整が長期改善に寄与する明確なエビデンスはなく、不可逆的介入であるため慎重であるべきと述べられています。
■研究⑫
「顎関節症治療における咬合調整の推奨度」
2011年前後に 日本補綴歯科学会・日本顎関節学会 がまとめたEBMガイドラインでは、顎関節症の一次治療は教育・生活指導・理学療法・可逆的スプリントであり、歯の削合による咬合調整は一次治療として推奨しないと明記されています。
これらを総合すると国際的な結論は明確で、
スプリントは“選択肢の一つ”であり、万能ではない
姿勢や生活習慣も同時に整えることが重要
と整理できます。
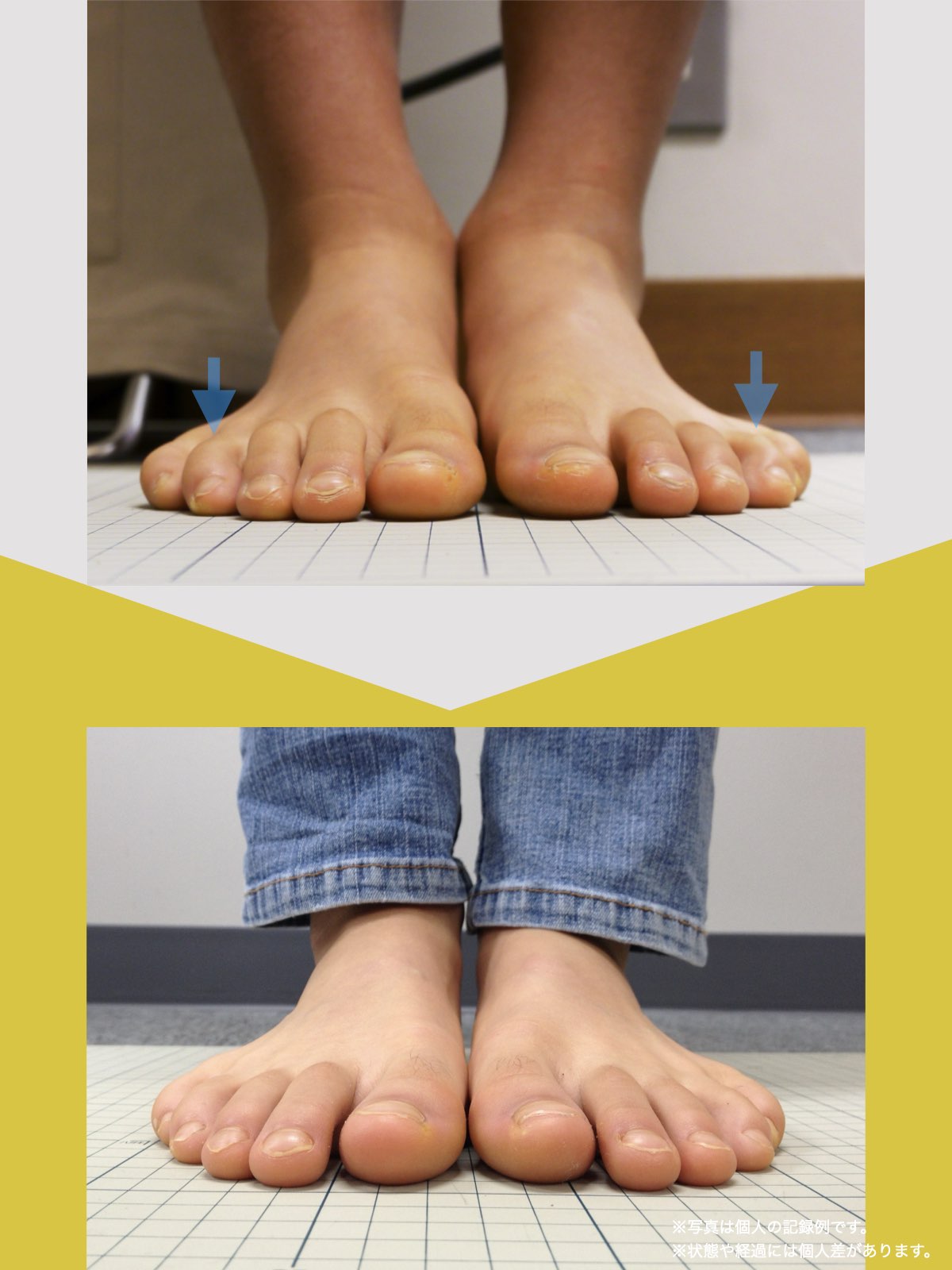
顎関節症の方が“足元を見るべき理由”
——姿勢の土台は「足指」である
ここがこの記事の核心です。
私は臨床の中で、
- 足指の滑走
- アーチ機能
- 重心線
- 骨盤の傾き
- 頚椎アライメント
- 顎の開閉軌道
これらが一つの連鎖として動いていることを繰り返し観察してきました。
そのなかでも特に多かったケースは:
✔ 浮き指 → 後方重心 → 猫背 → 下顎後方偏位
✔ 寝指(小指外旋) → 骨盤外旋 → 顎の側方偏位
✔ 屈み指 → 頭部の前方変位 → 咬筋負荷の増加
もちろん、すべての方に当てはまるわけではありません。
しかし、
顎だけを見ても変わらなかった方が、足元を整えることで「姿勢が変わる傾向」が観察されることがある
というのは、私が長年の臨床で繰り返し見てきた現象です。
体験談
足指へのケアを取り入れることで顎関節症やかみ合わせの診療が進めやすくなった例
私は歯科医師として臨床に携わるようになった当初から、歯のかみ合わせと足の状態には、何らかの関連があるのではないかという意識を持っていました。
大学卒業後は、大学の先輩であり、かみ合わせ治療で知られている藤田先生 のもとで研鑽を積みました。
その臨床の中で、顎関節症(口の開けにくさ、痛み、関節音など)を訴える患者さんに対し、藤田先生が 足のバランスに配慮したインソールを処方していた 場面を何度も目にしました。
当時は「足と顎は関係している」という感覚はありつつも、それをどのように日常の歯科診療や矯正に落とし込めばよいのか、明確な答えを持てずにいました。
足指との出会いが、臨床の視点を変えた
転機となったのは、約5年前。当院のある熊本市で開催された講演会でした。そこで湯浅慶朗先生 のお話を聞く機会がありました。
足指が正しい位置にないことで、姿勢や重心、全身のバランスに影響が出る可能性があるという内容に触れ、「これまで自分が感じていた違和感は、ここにつながるのかもしれない」と強く感じたのを覚えています。
その後、足指について体系的に学びました。現在では、その知識や考え方を、歯科診療や矯正治療の前段階に活かしています。
足指の状態を確認してから、歯科治療に入る理由
当院では、歯科治療や矯正を始める前に、足指の状態や立ち方・重心のクセを確認すること があります。理由はシンプルです。
足指の使い方やバランスが変わることで、姿勢全体が変化し、下顎の位置や力のかかり方にも影響が出るケースがある、と感じているからです。
実際、浮き指・屈み指・寝指・外反母趾などがみられる方では、下顎の位置や左右差に偏りがみられることがあります。
足のバランスが右に偏れば、顎にも右側への負荷がかかりやすくなり、後方に重心がある場合は、顎の奥側に力が集中する傾向が見られることもあります。
このような状態のまま補綴や矯正を行うと、後から姿勢や重心が変わった際に、再調整が必要になるケースもあります。
そのため当院では、足指へのケアを含めた生活環境の見直しを提案したうえで、歯科治療に進む、という流れを取ることがあります。
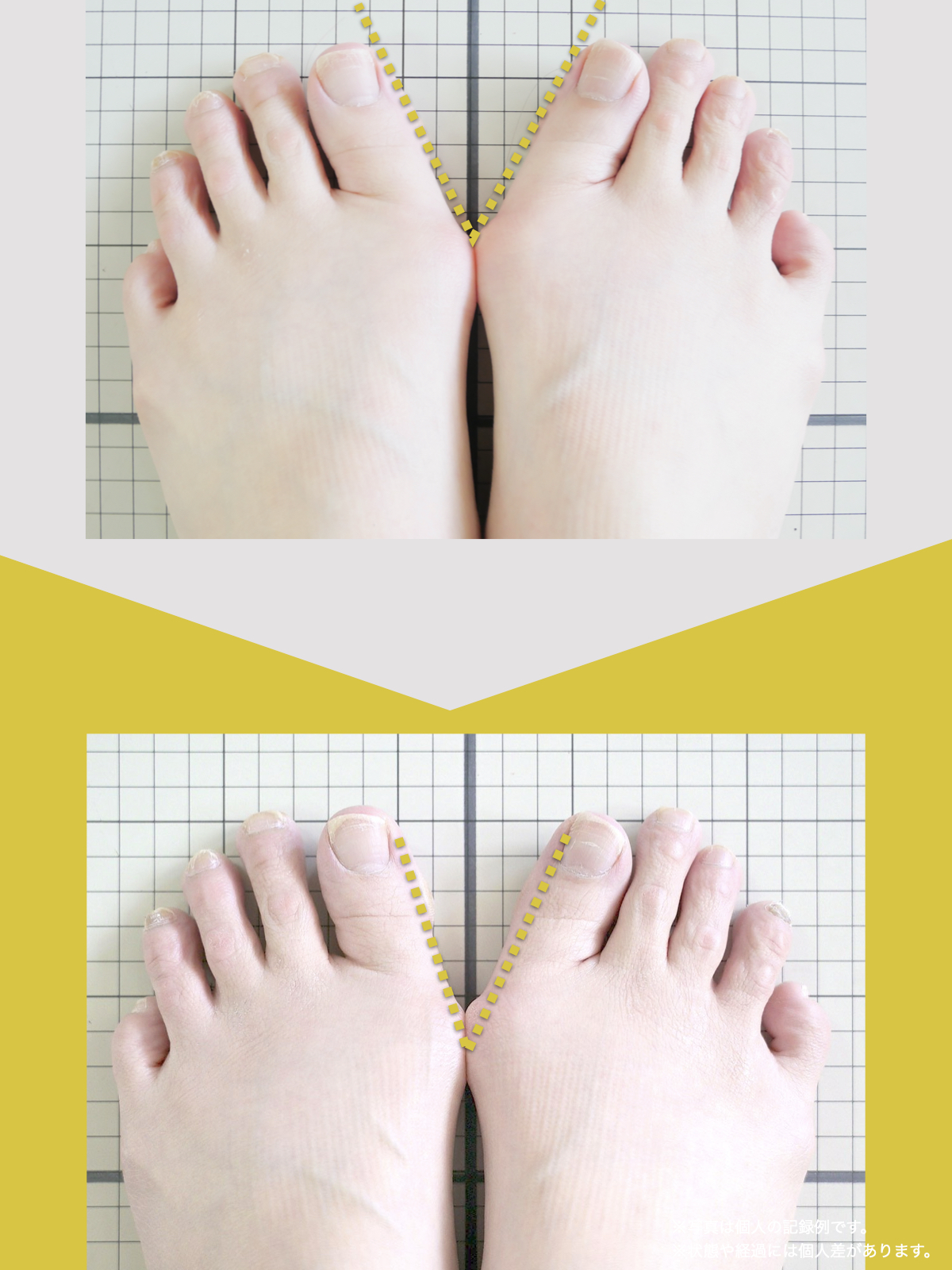
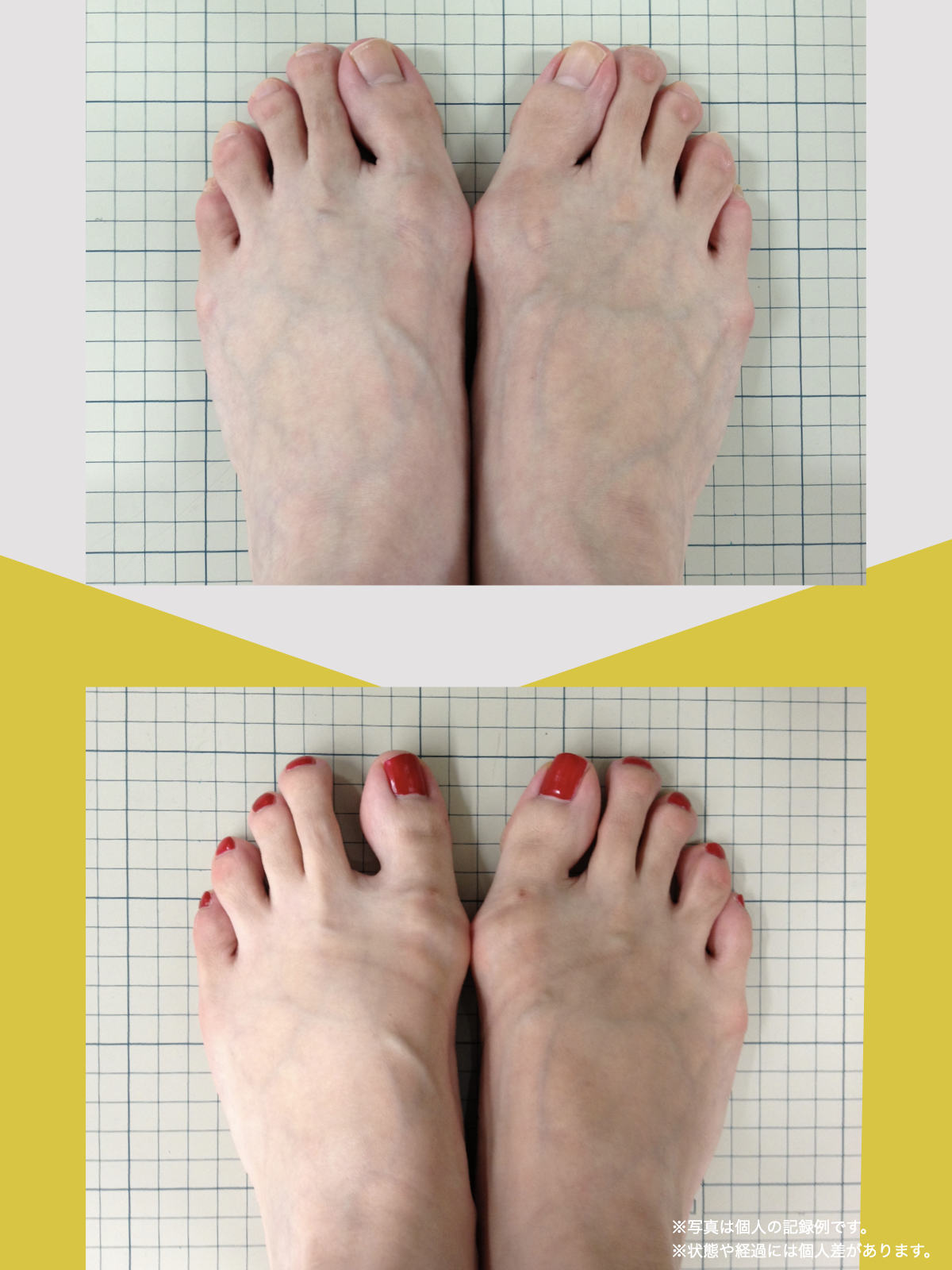
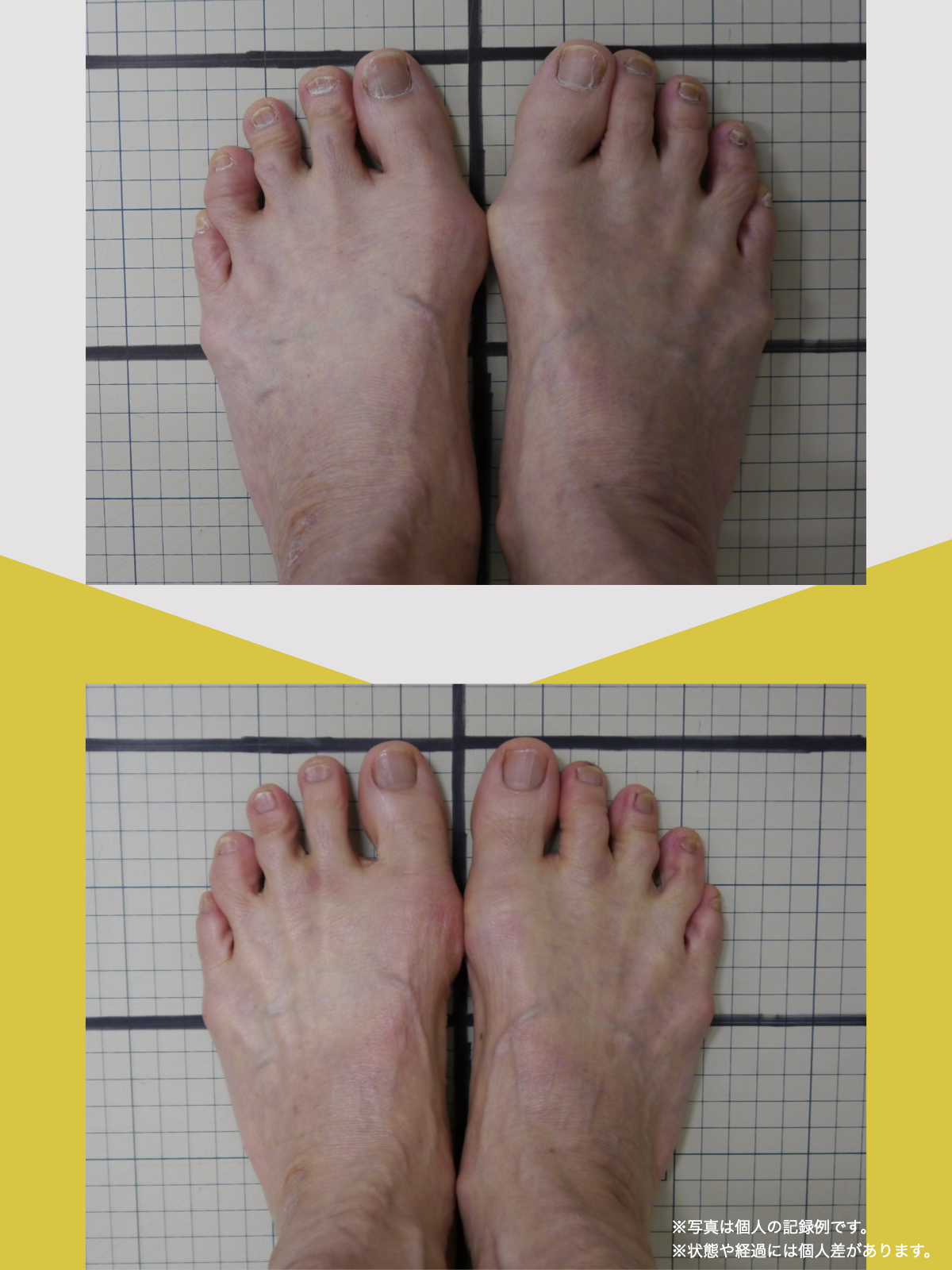
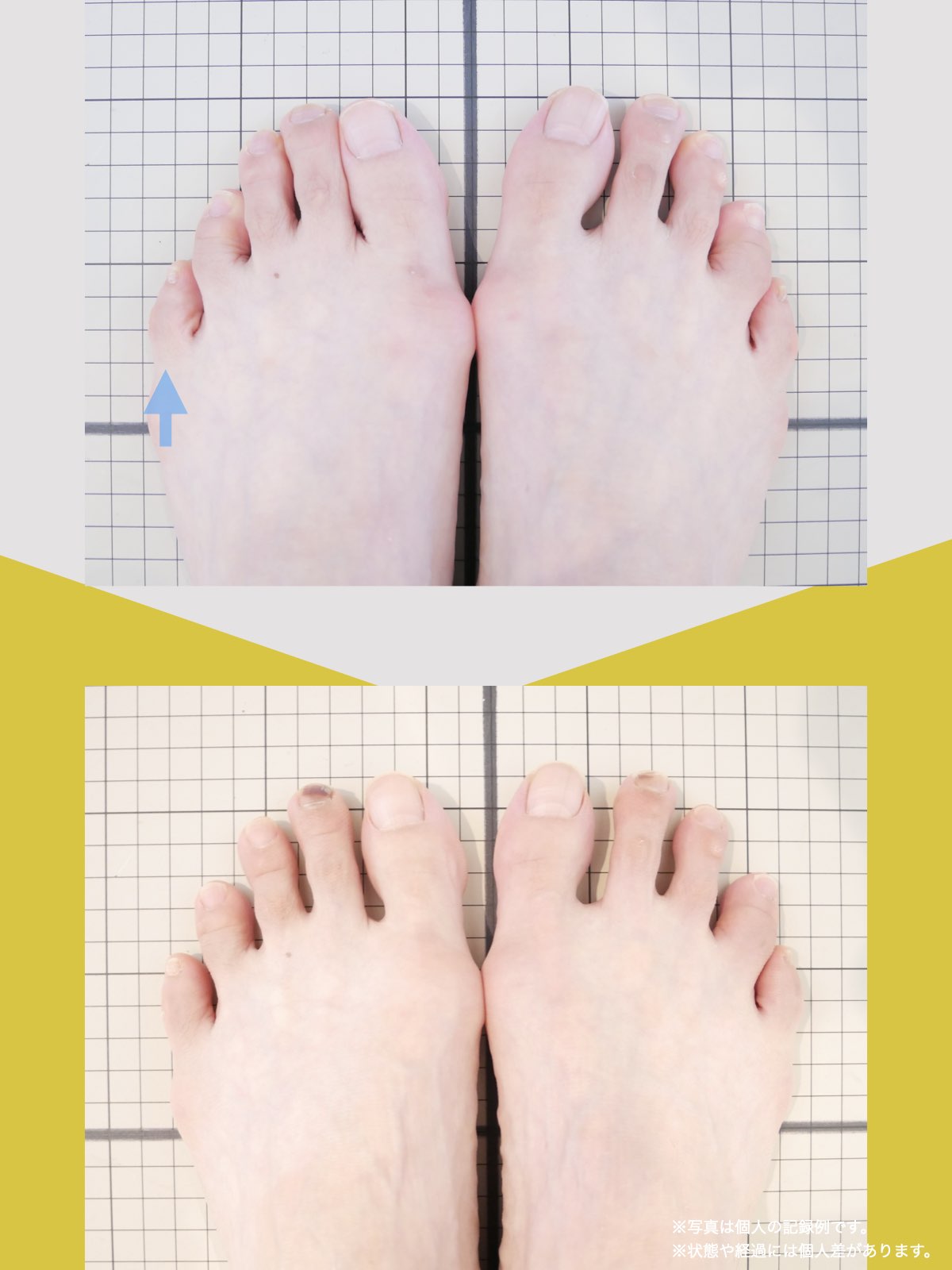
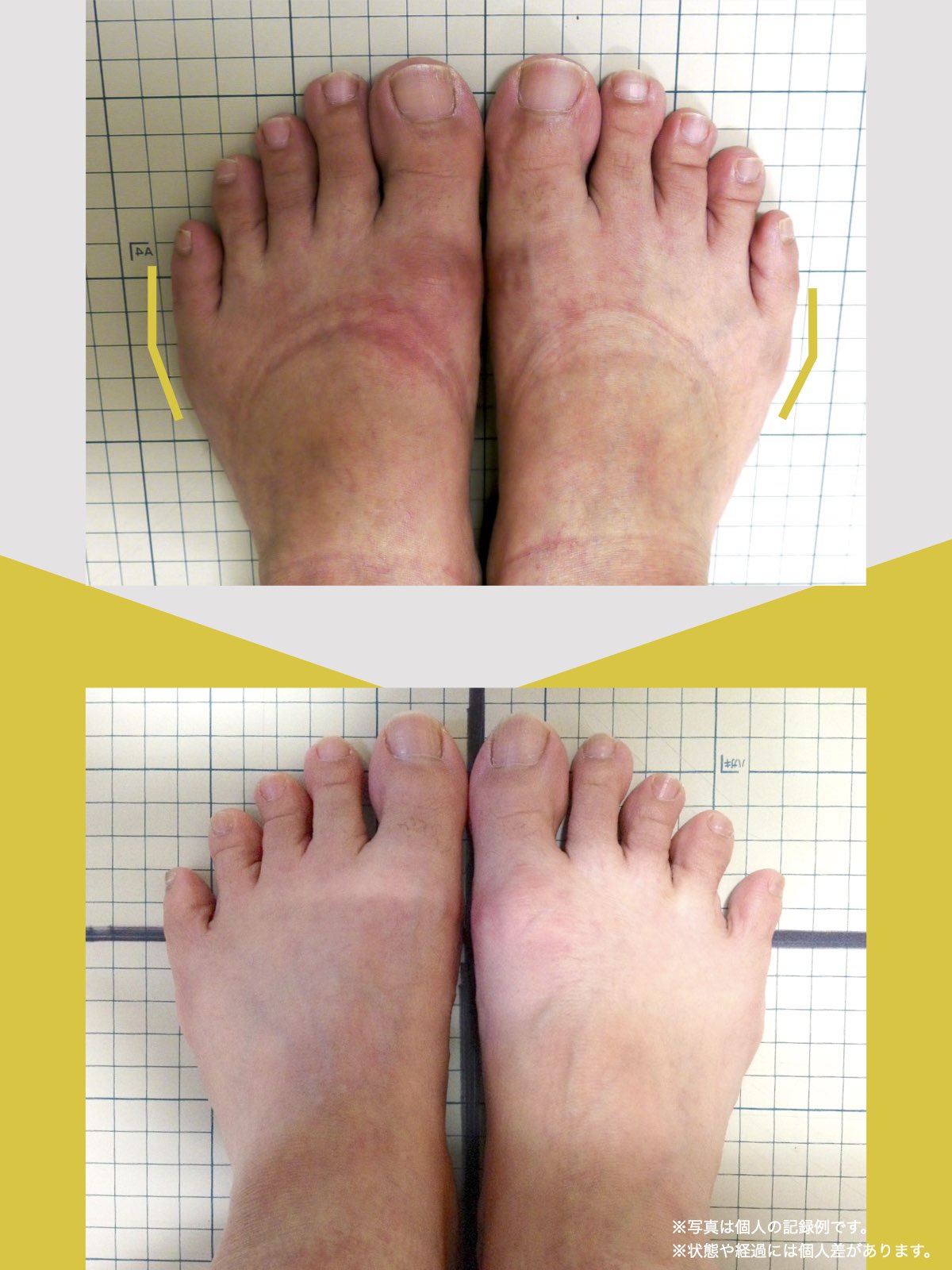
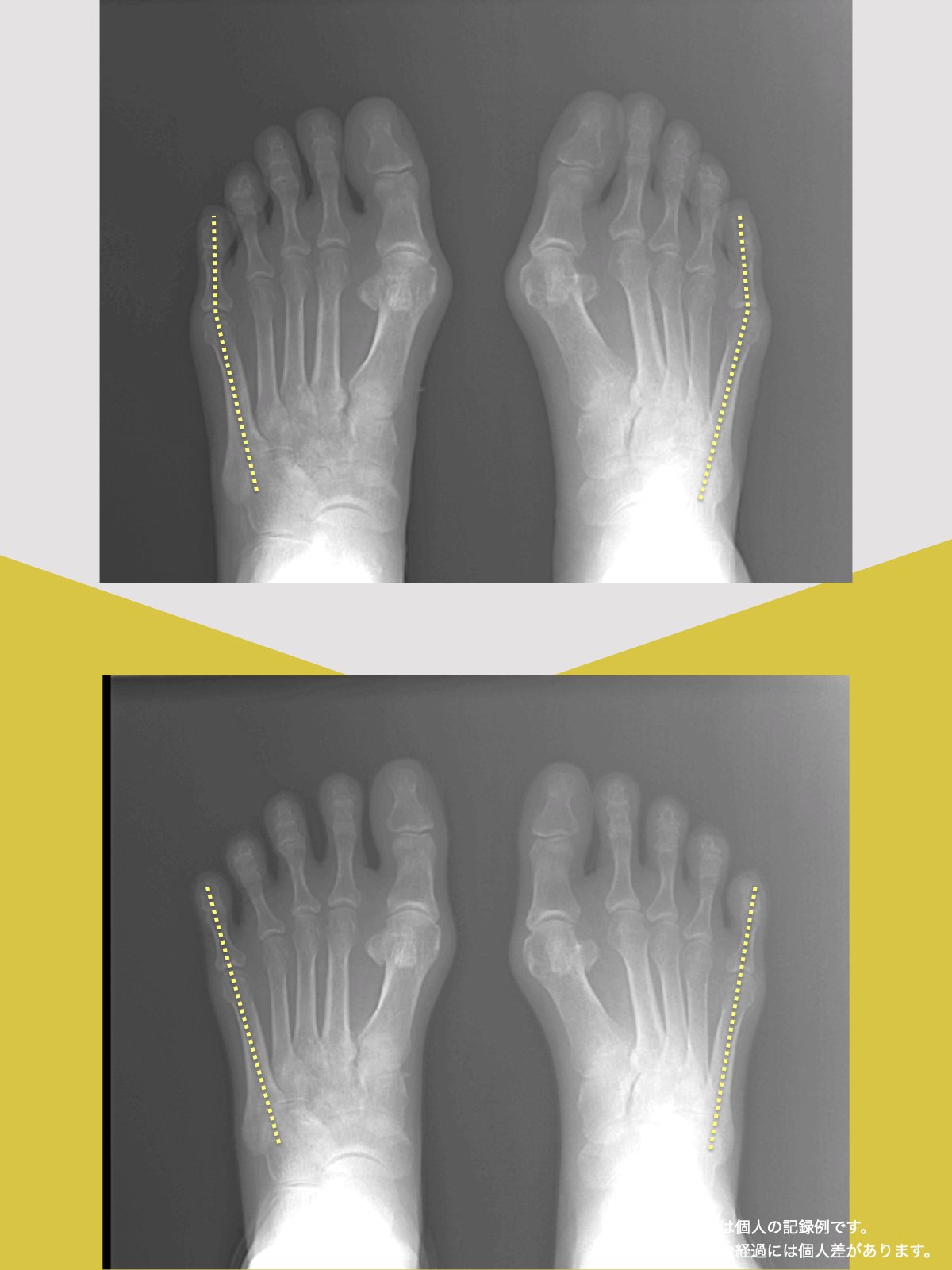
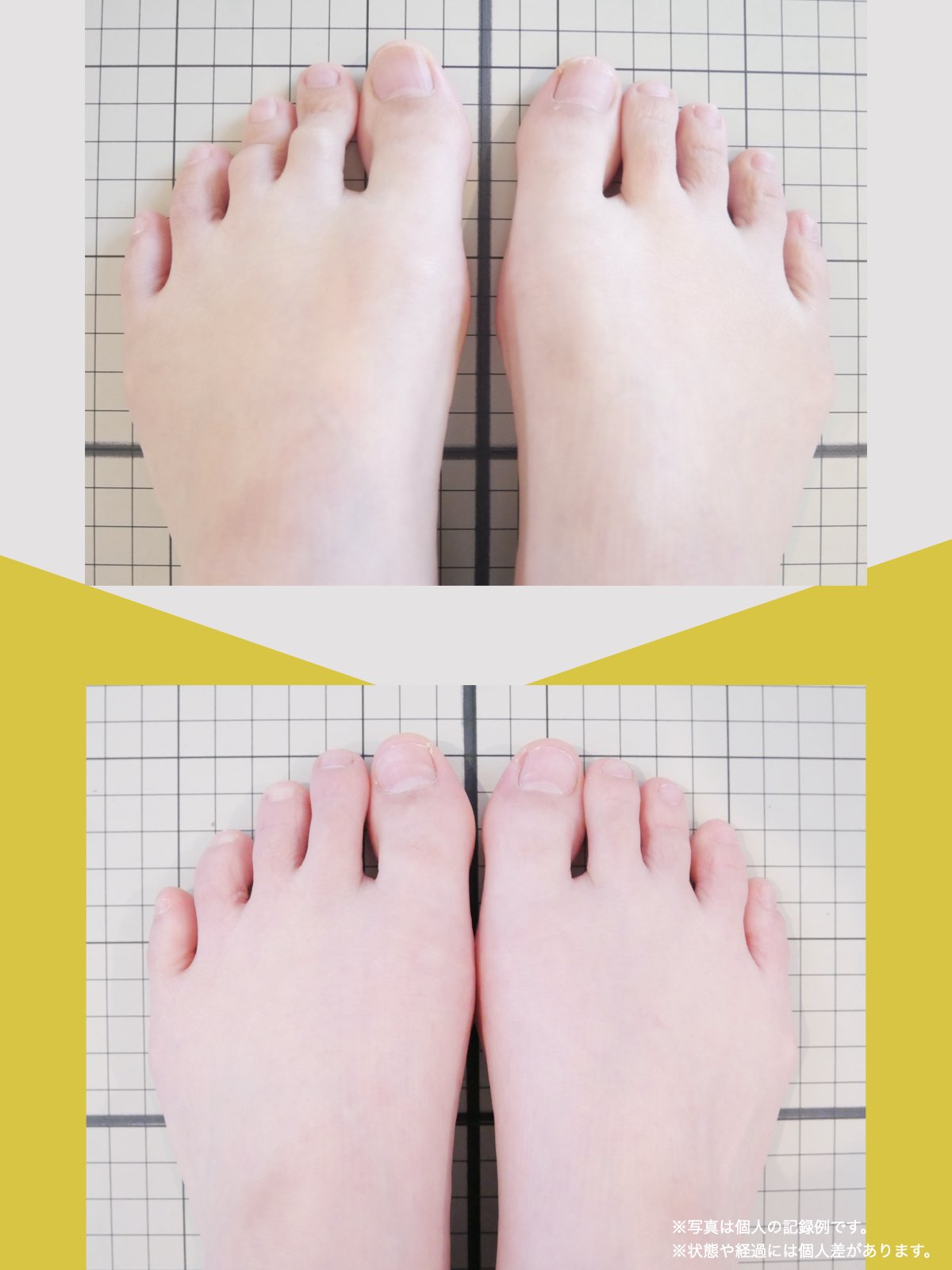
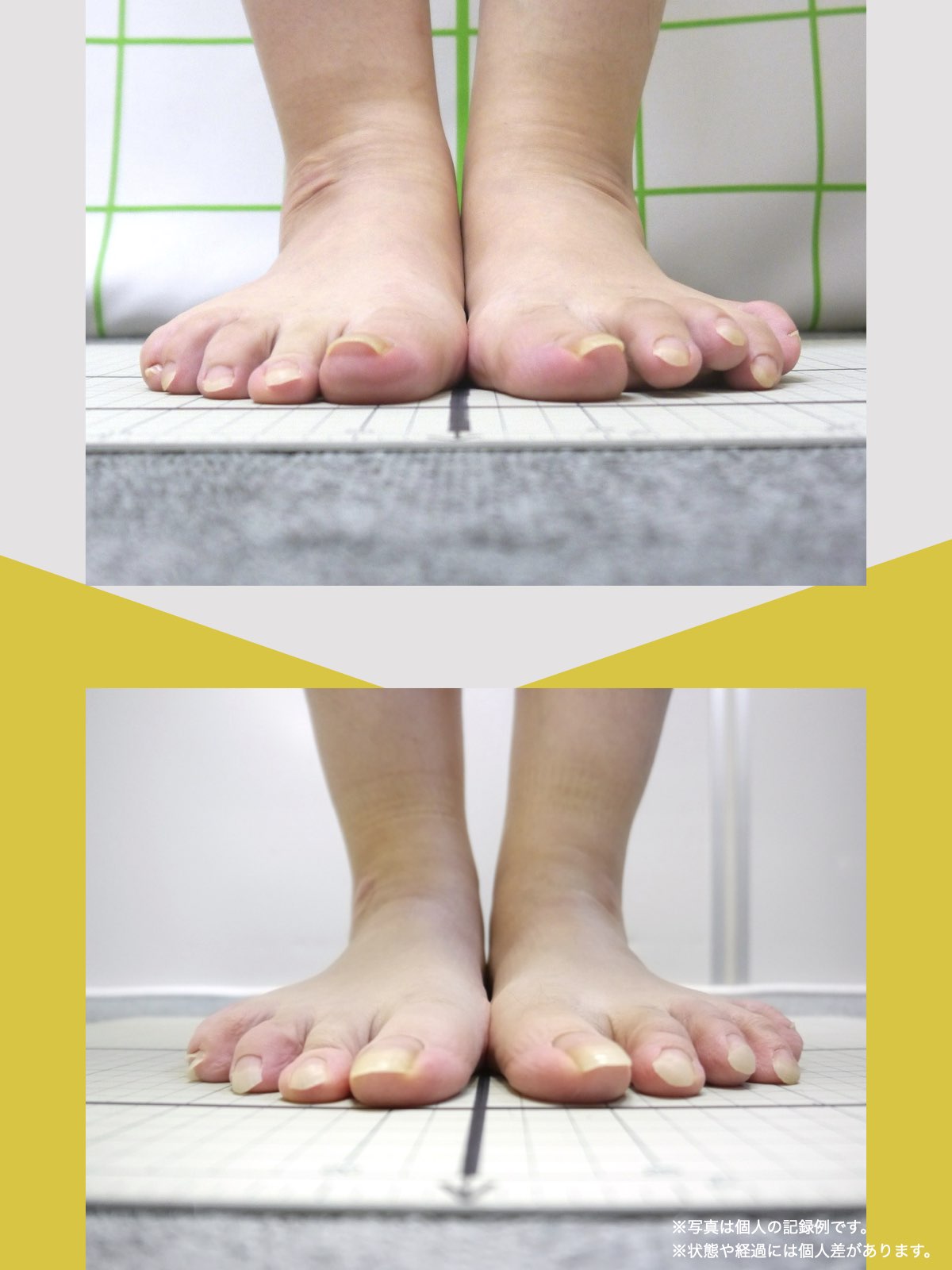
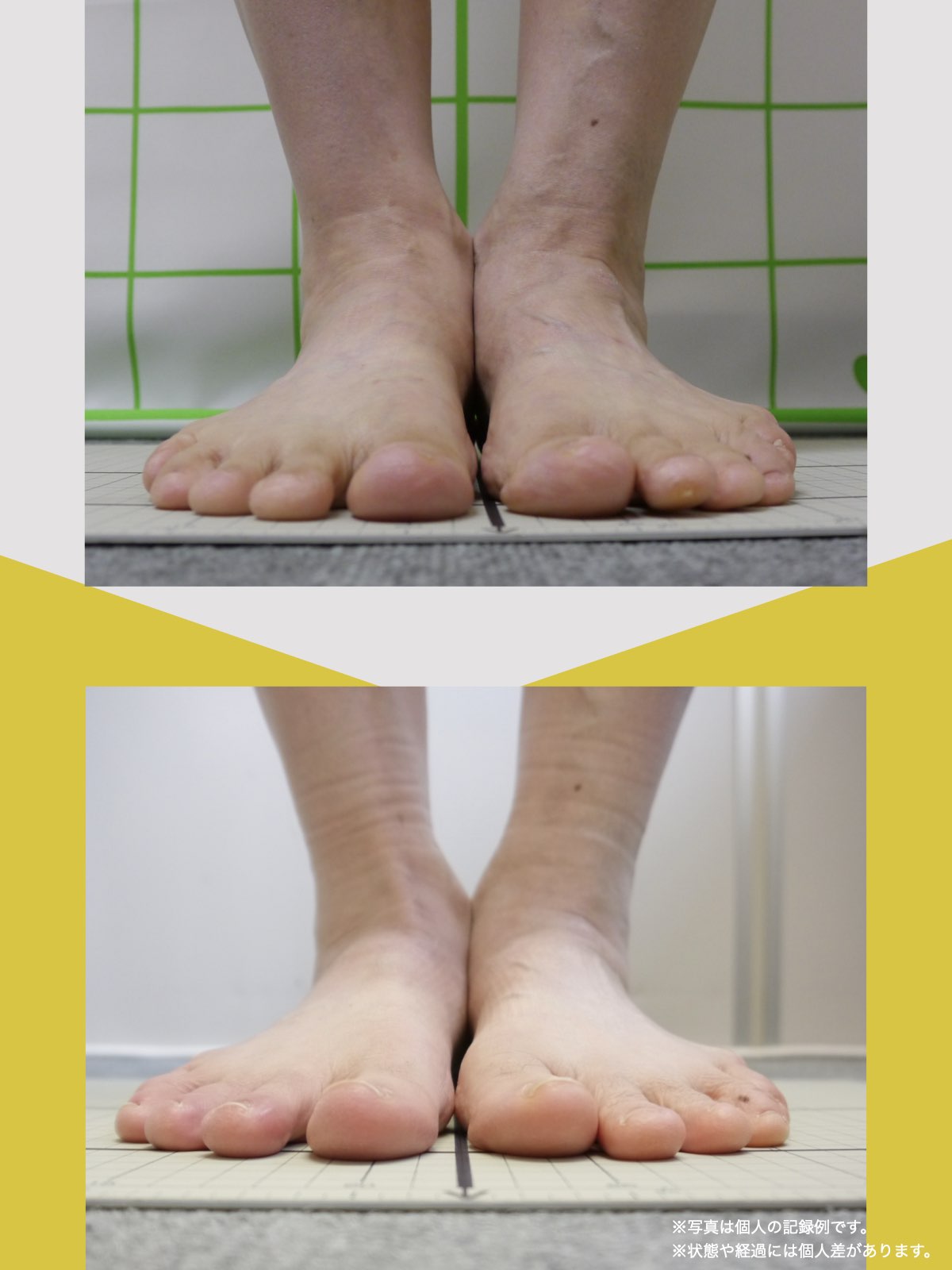
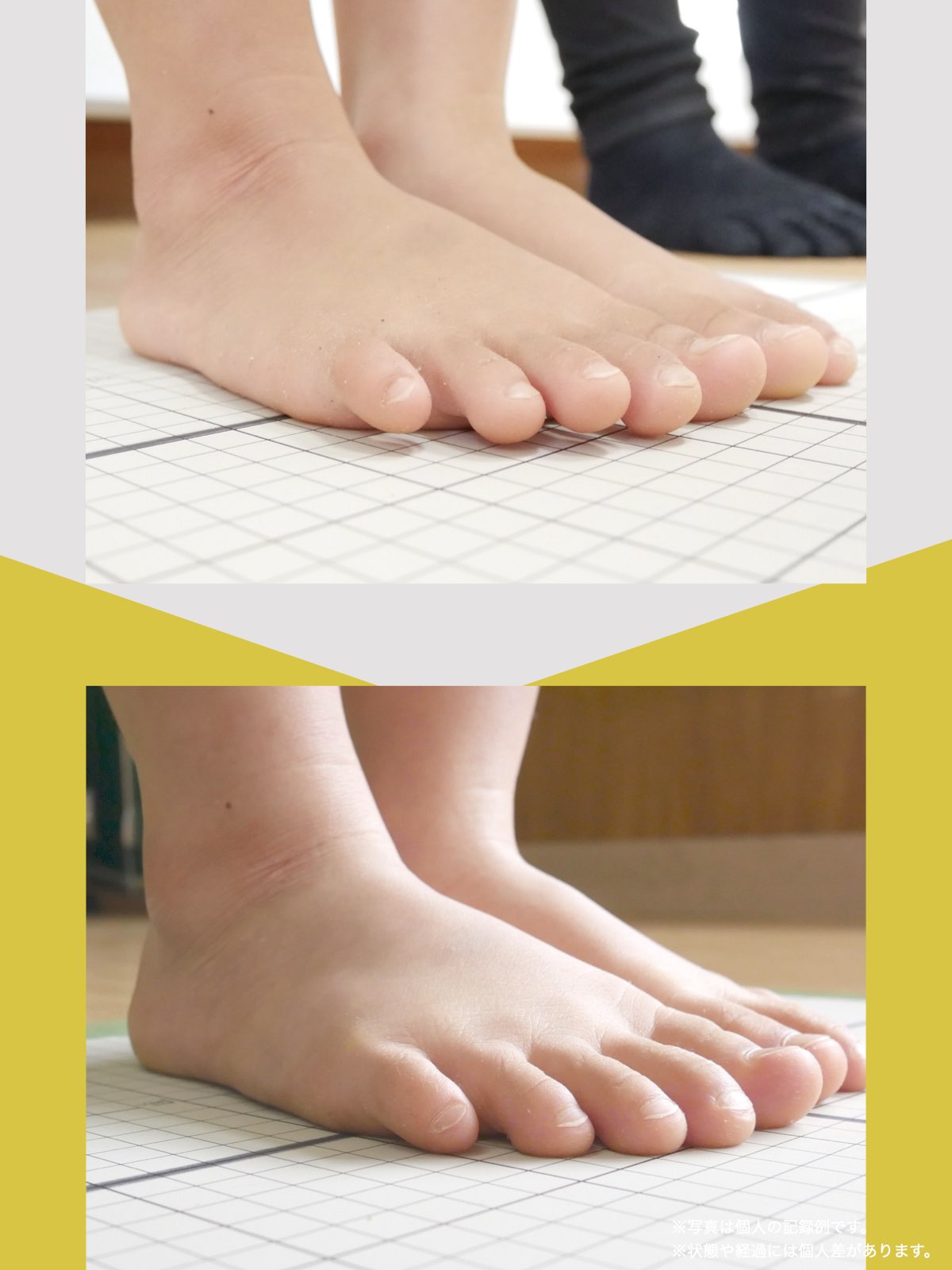
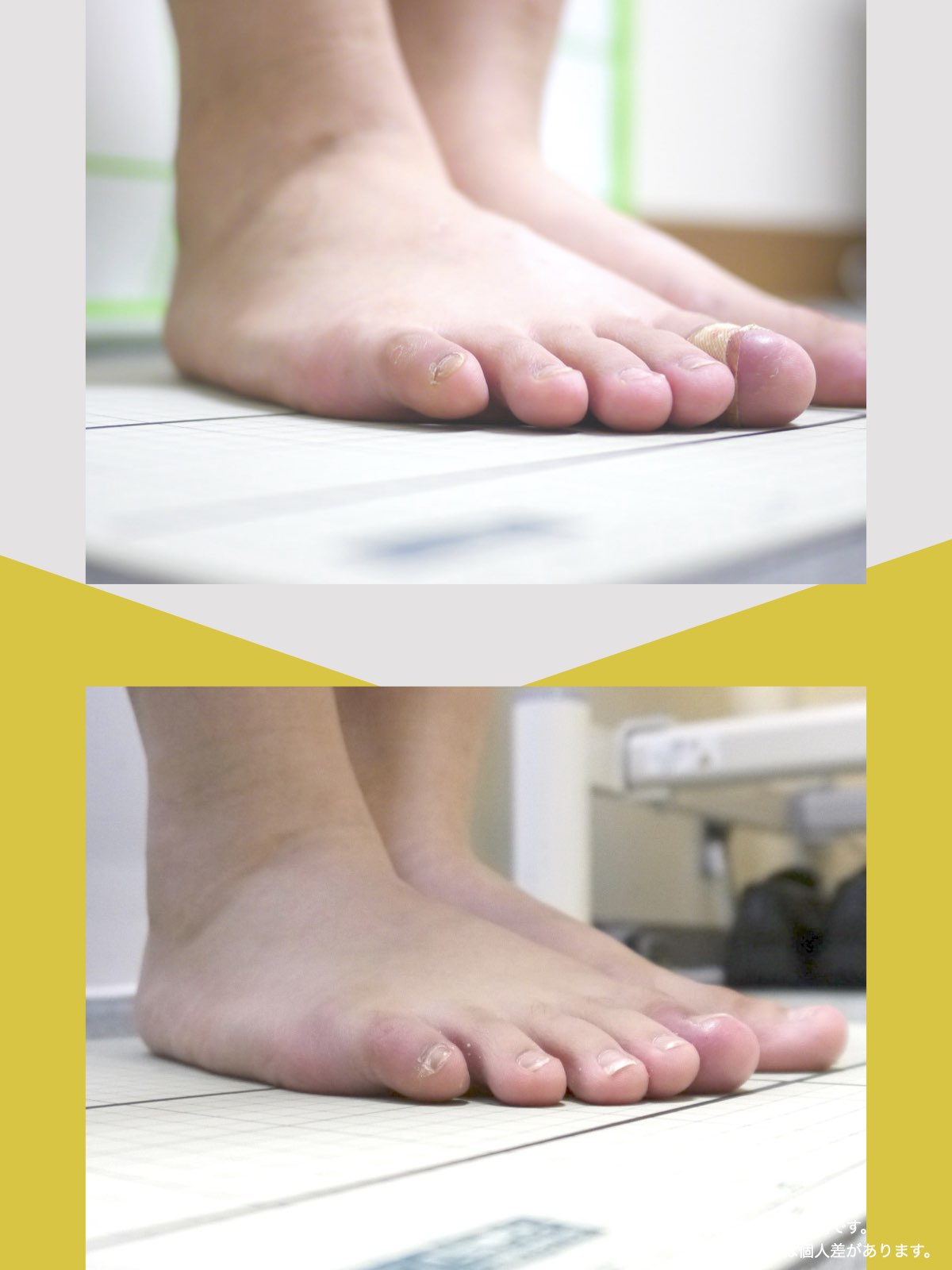
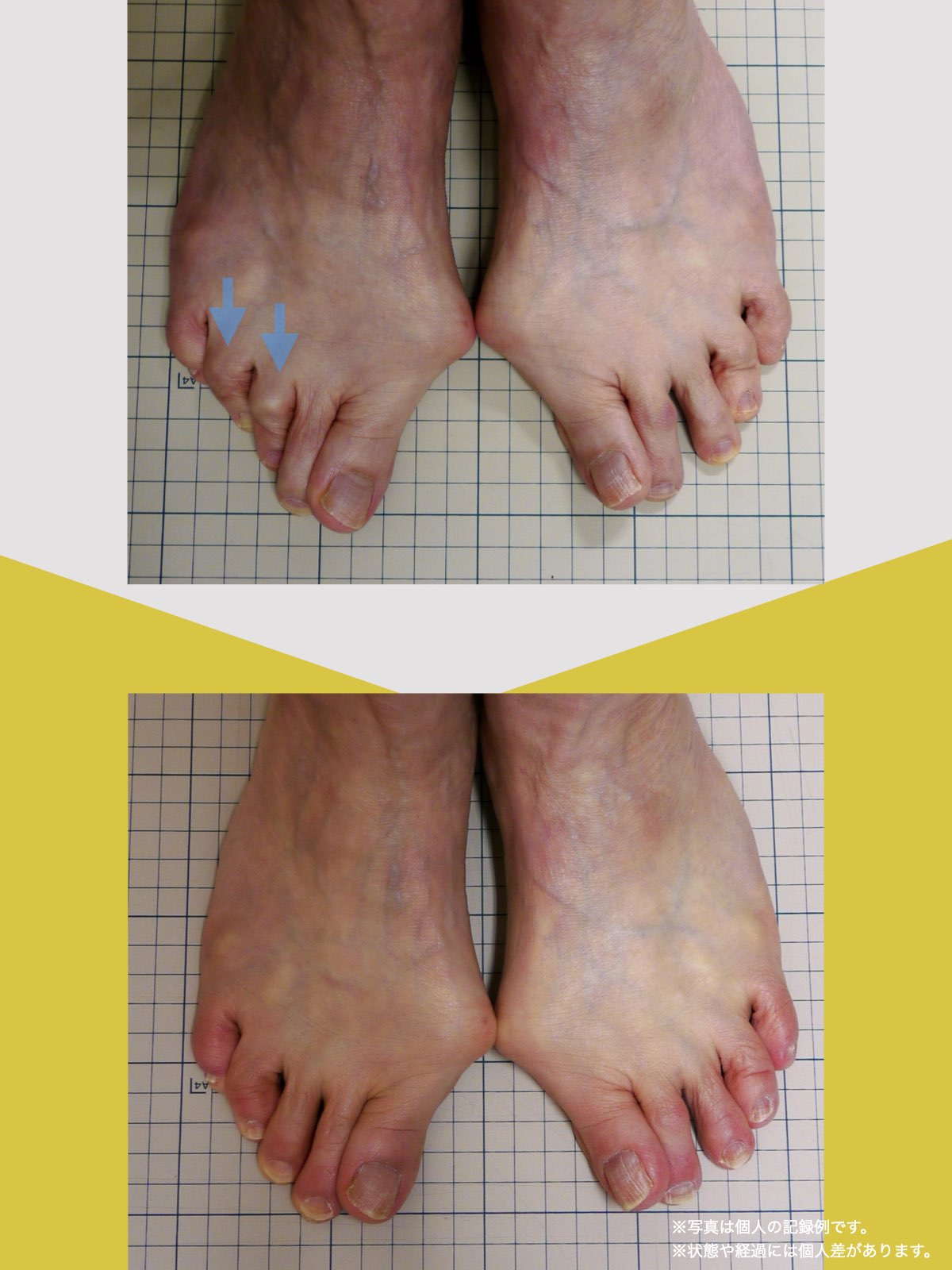
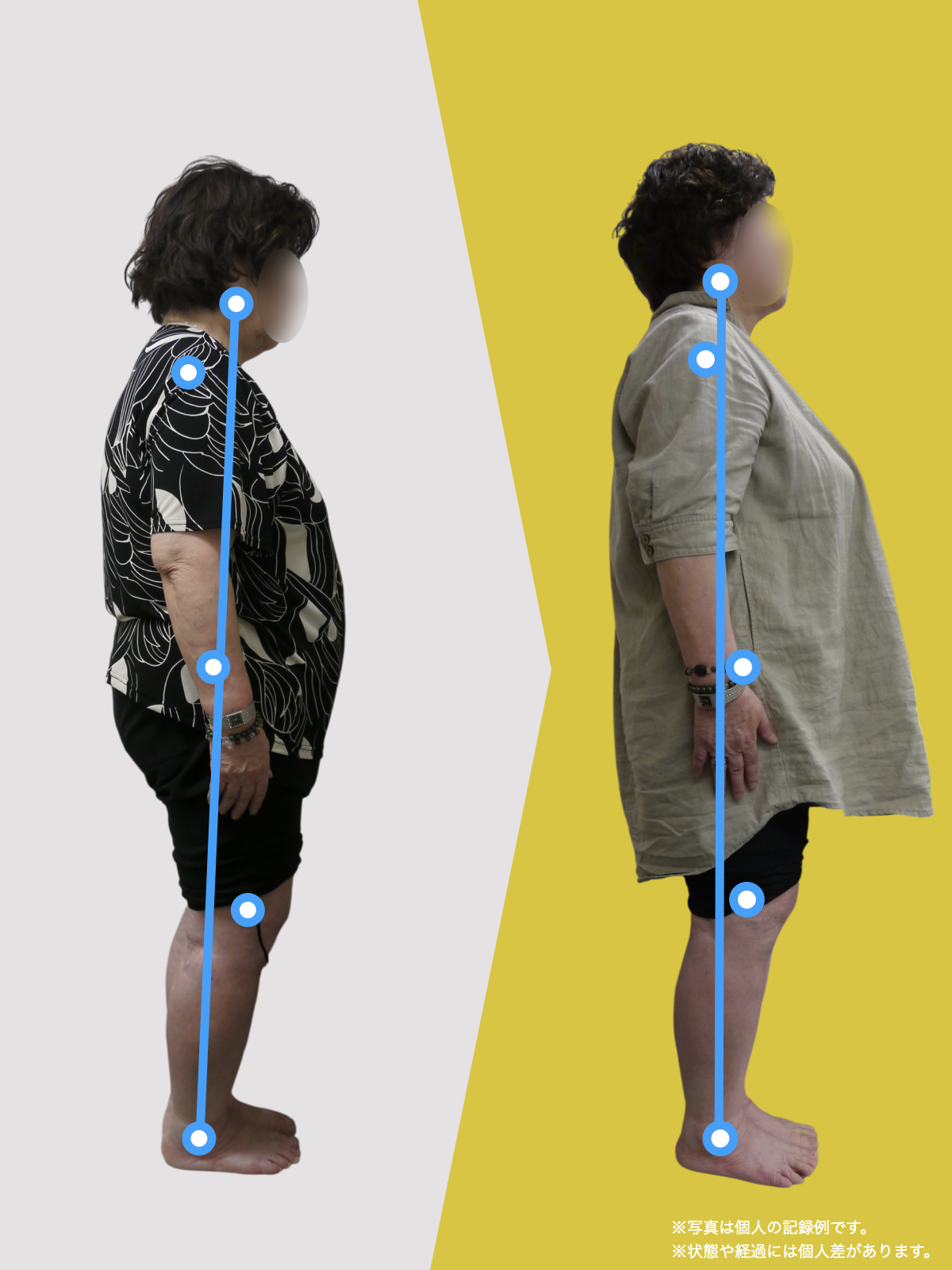
30代女性|顎関節症と頭部の不快感
.091-scaled.jpeg)
.092-scaled.jpeg)
口が開けにくく、顎関節周囲の違和感や頭部の不快感を訴えて来院されました。
通常であれば、かみ合わせの検査や調整を検討する状況でしたが、足指の状態を確認したところ、足指の使い方に偏りが見られました。
そこで、
- ひろのば体操
- YOSHIRO SOCKS
を生活の中に取り入れていただきました。
次回来院時には、
- 口の開きやすさが改善したと感じられている
- 顎周囲の違和感が軽減したとの自己申告
があり、
その時点では歯科的な処置を行わず、経過観察としました。
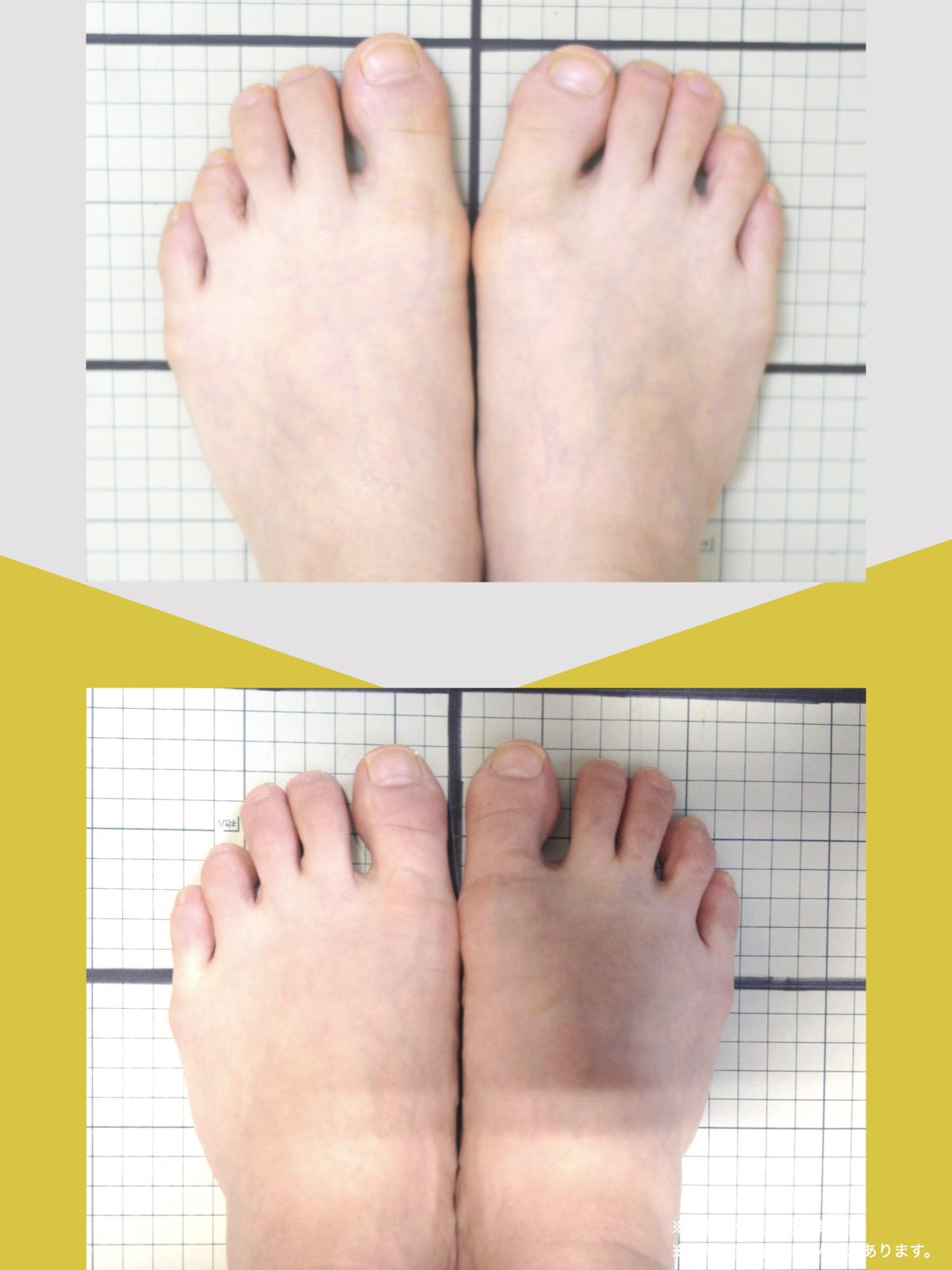
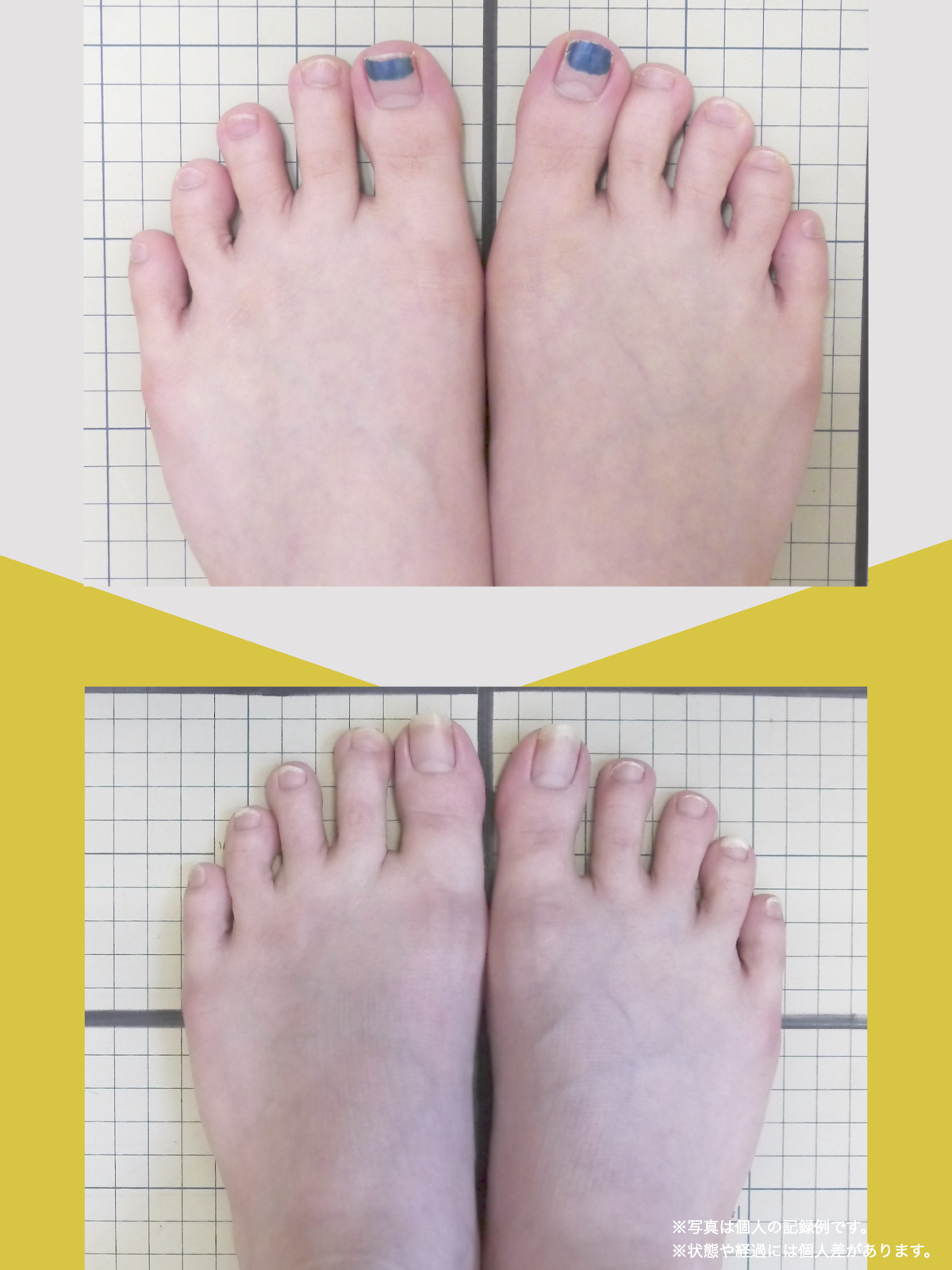
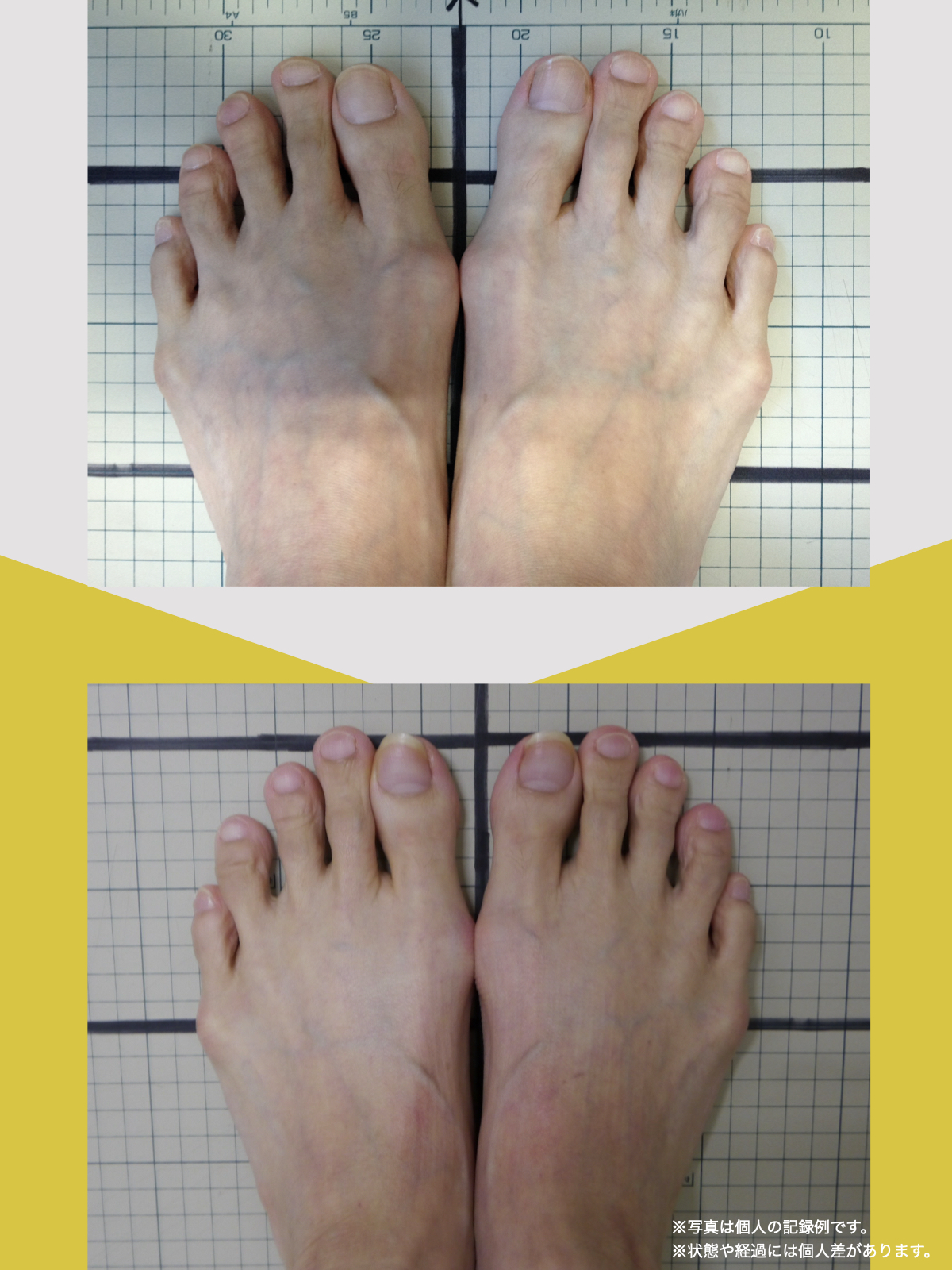
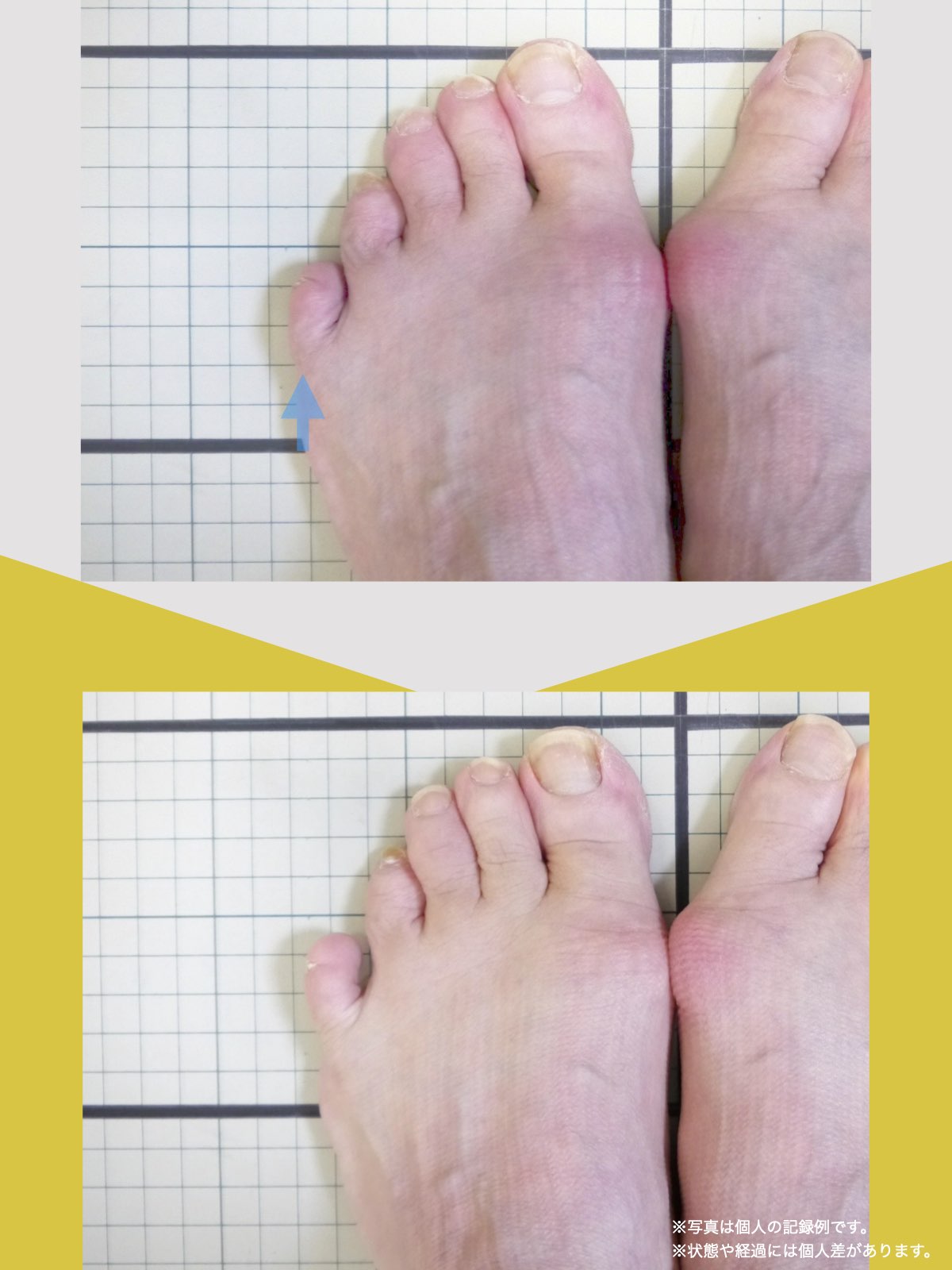
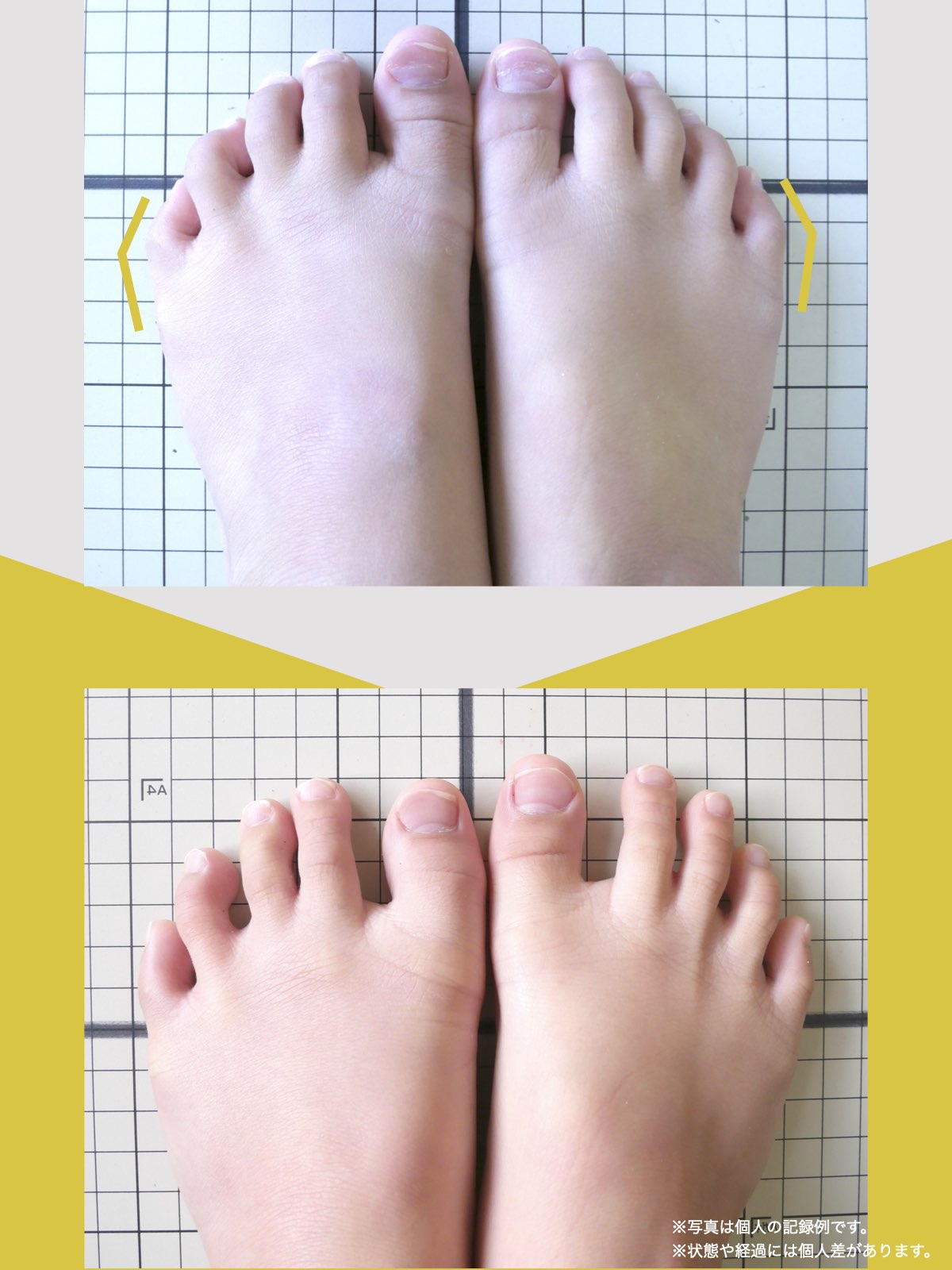
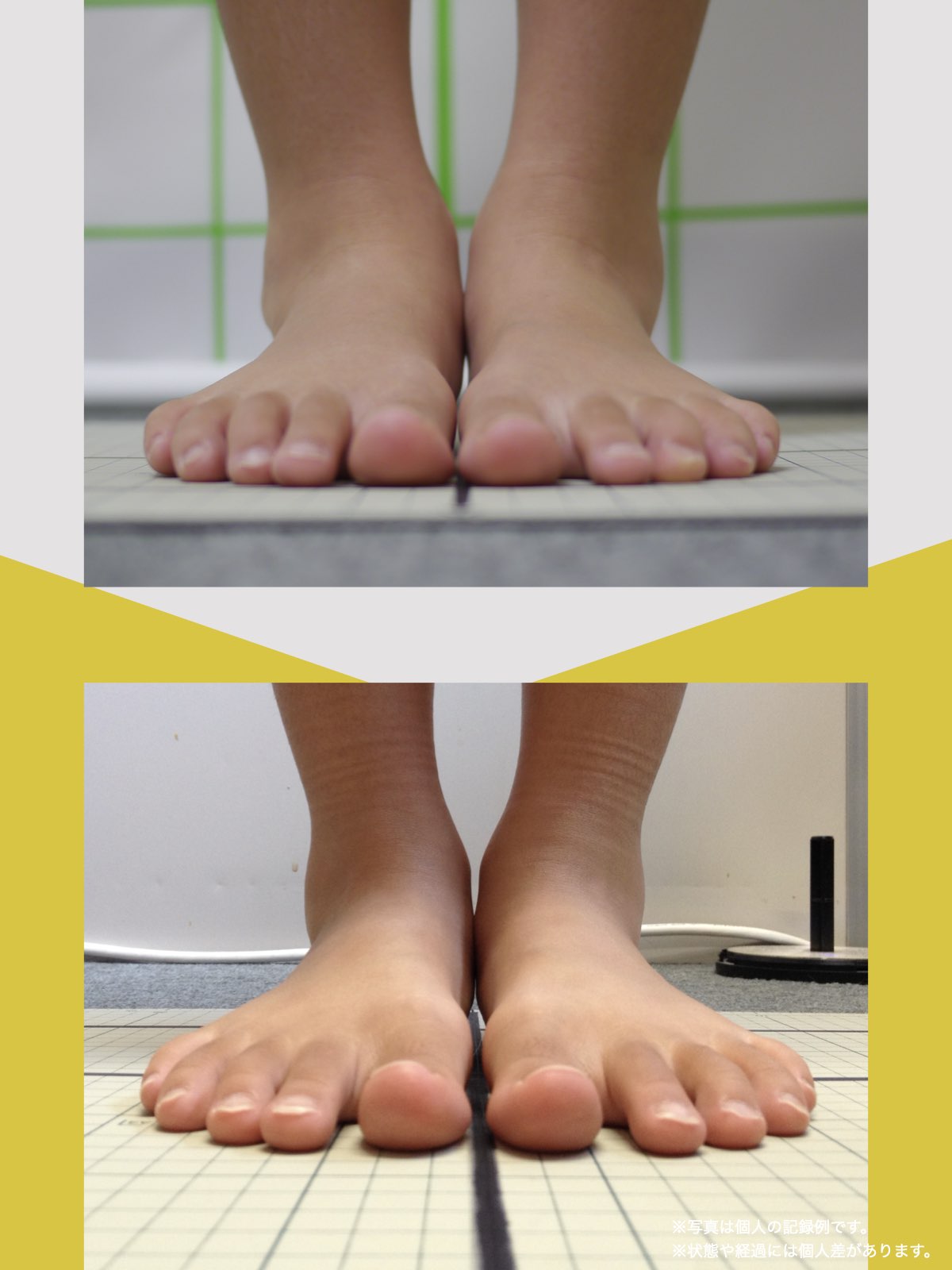
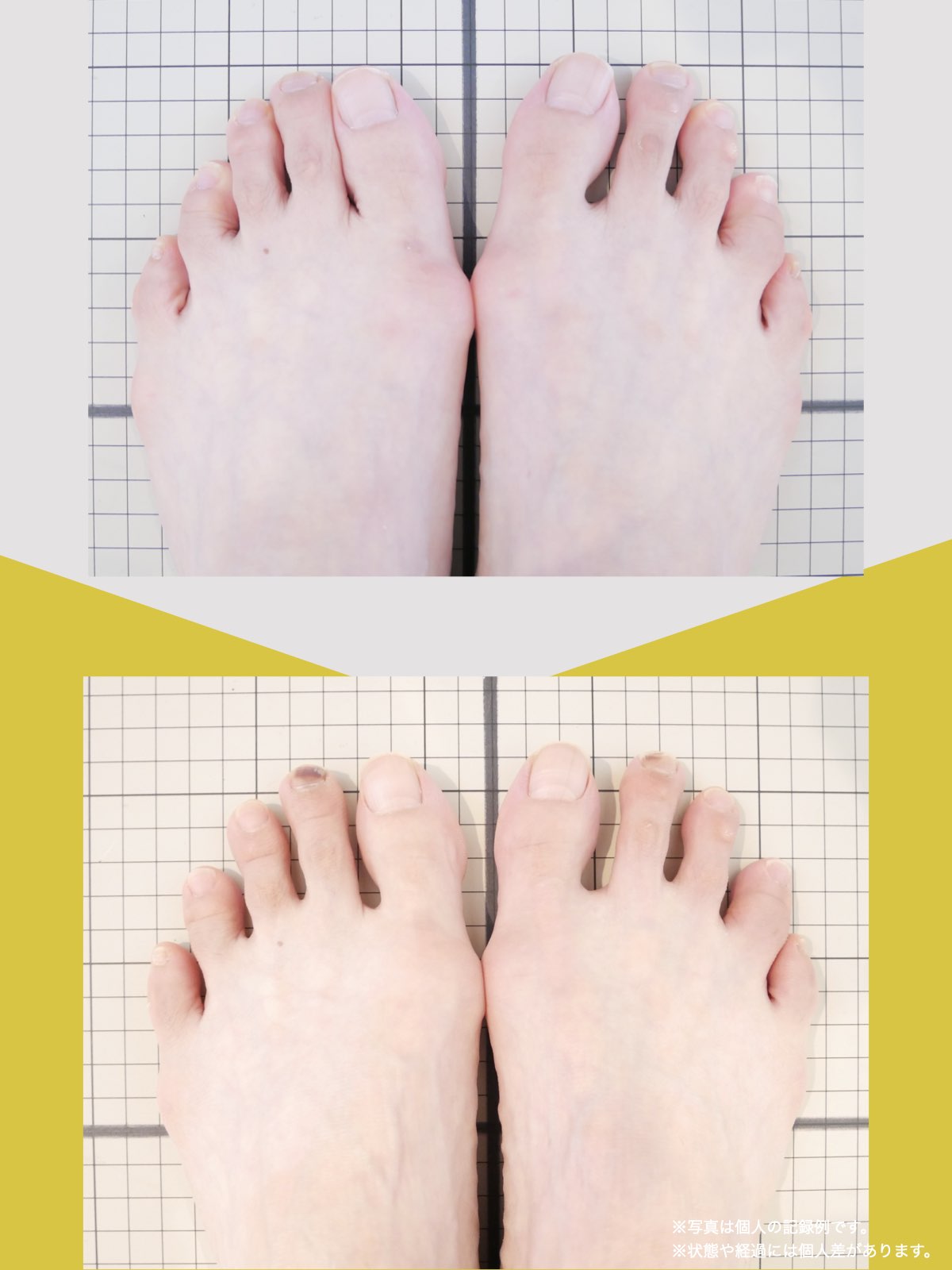
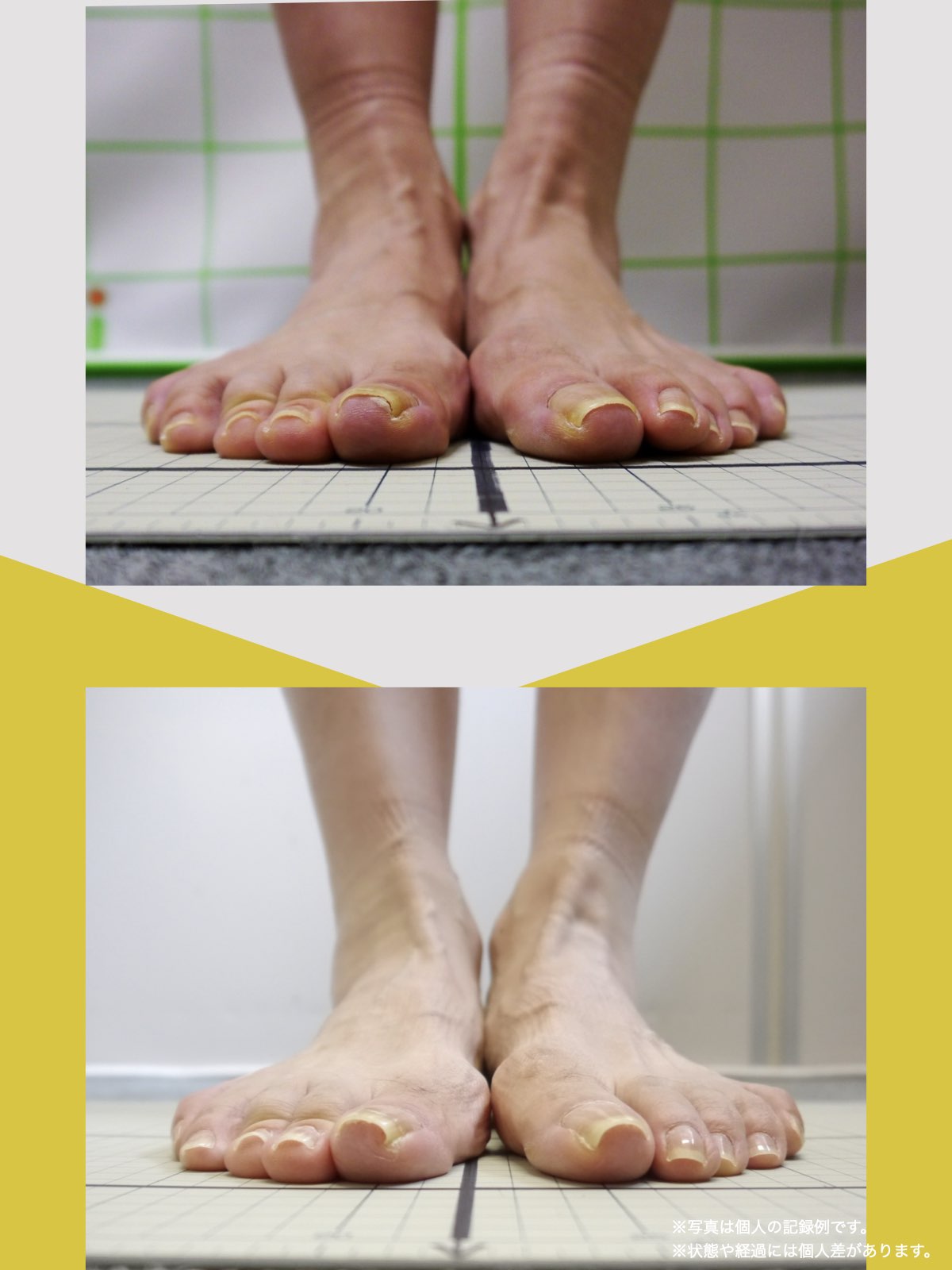
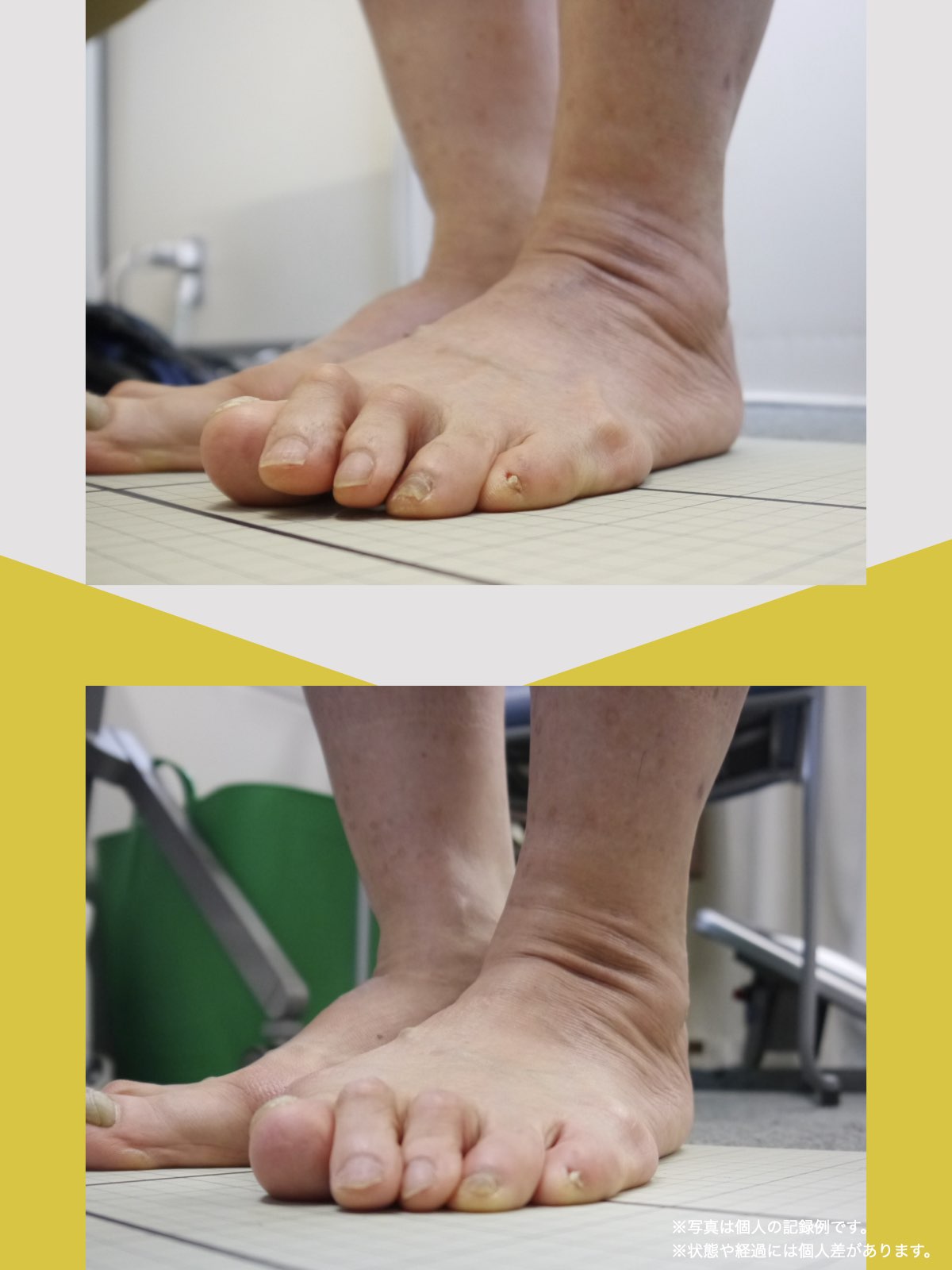
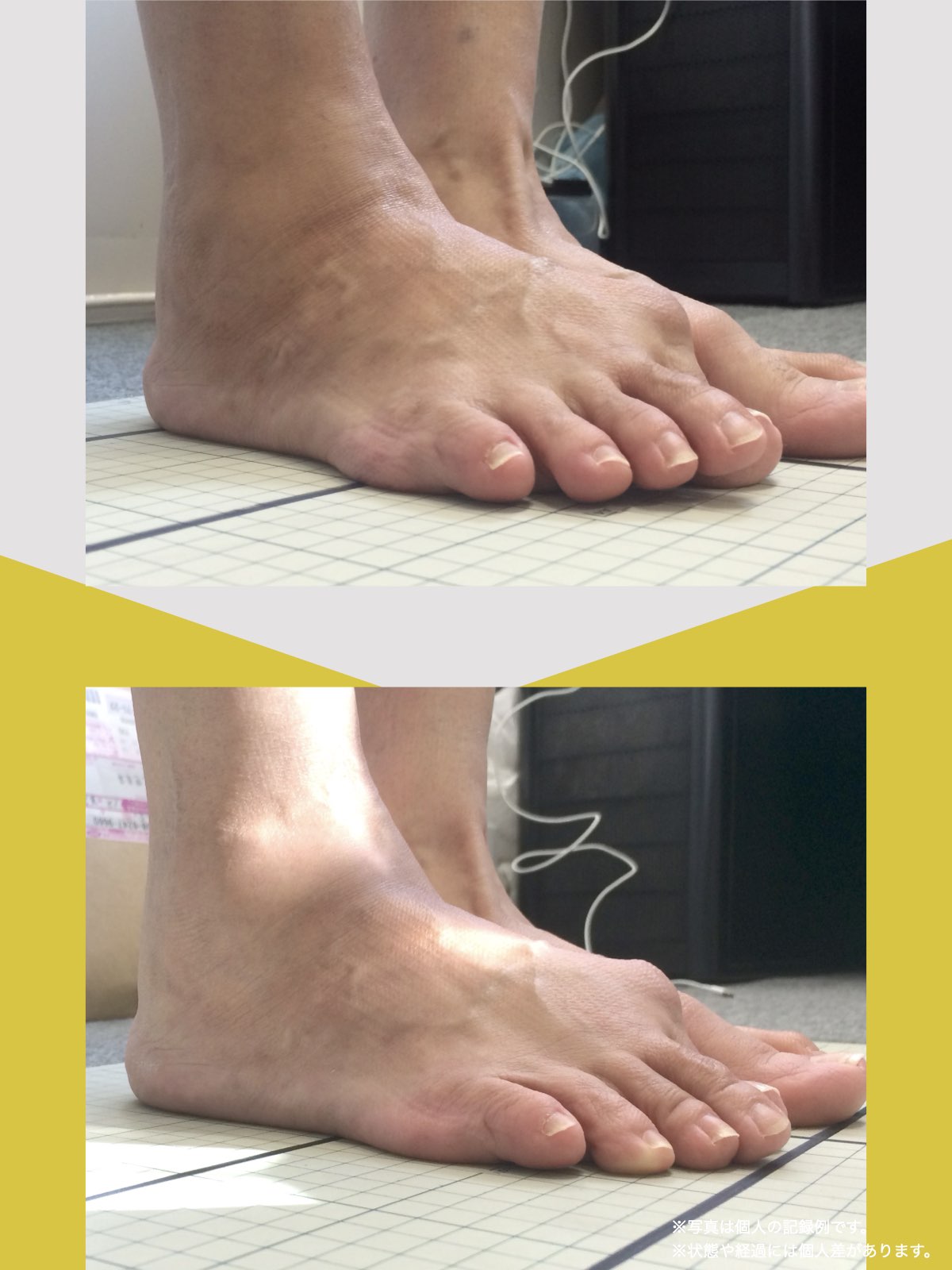
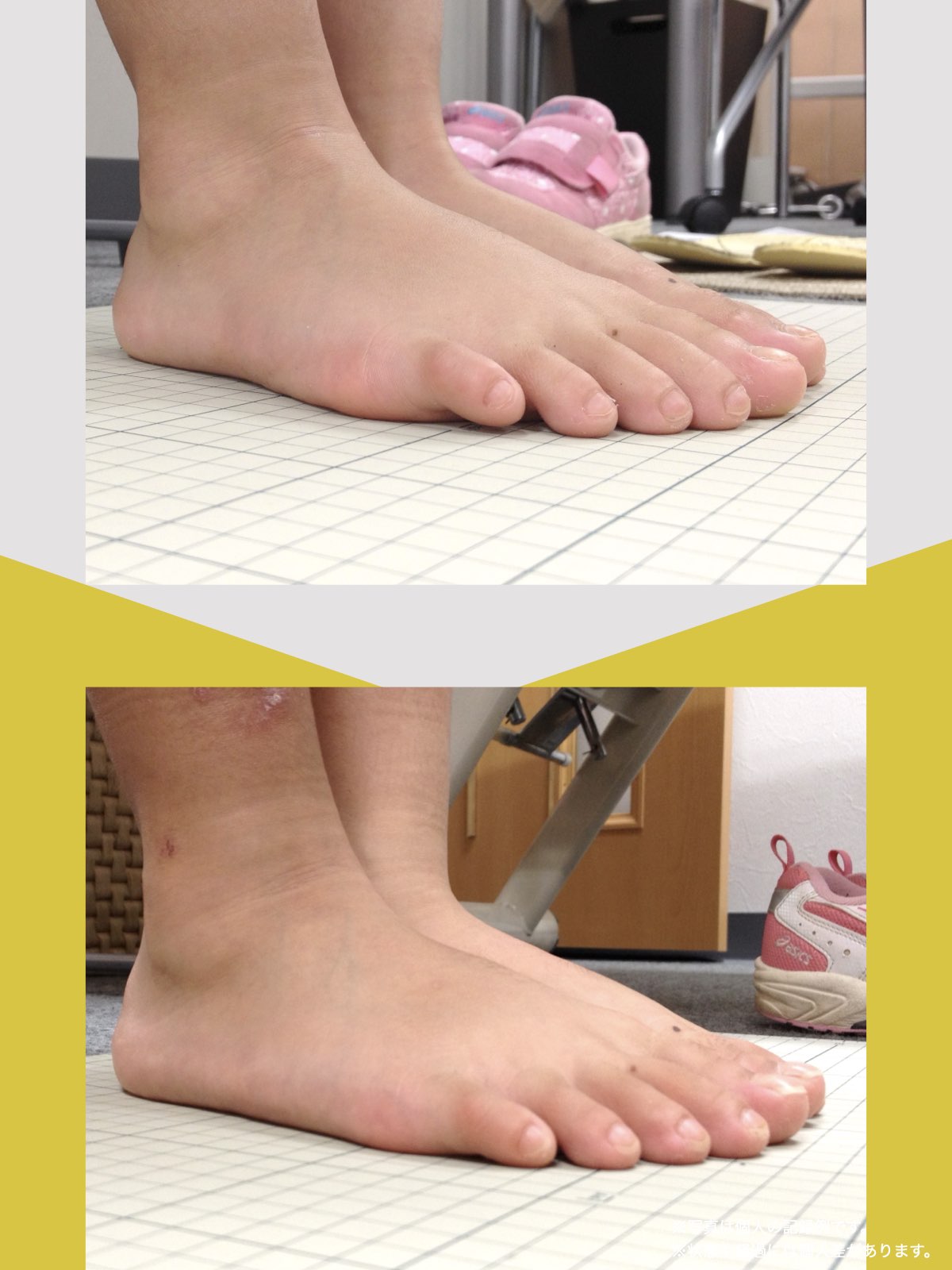
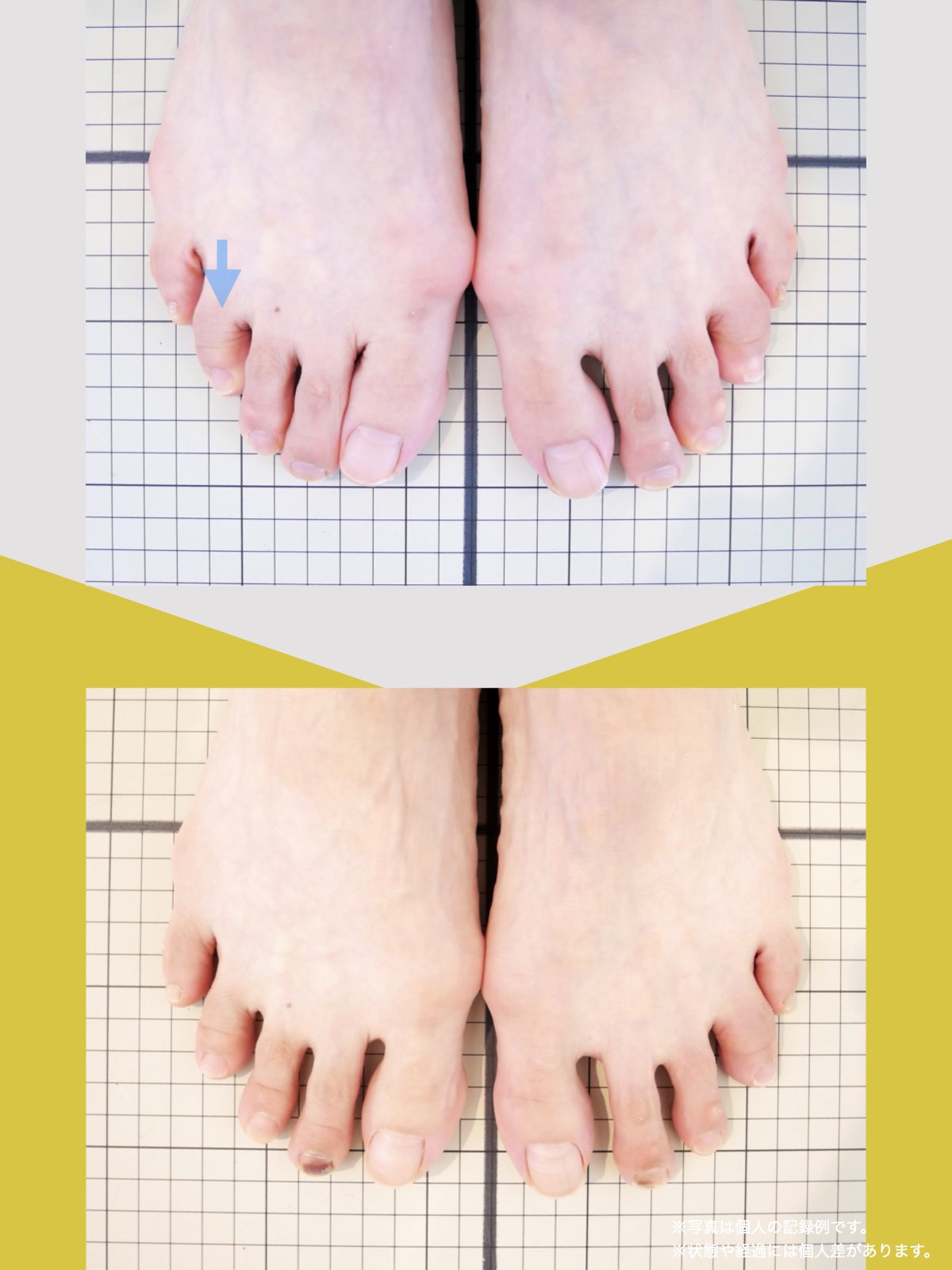
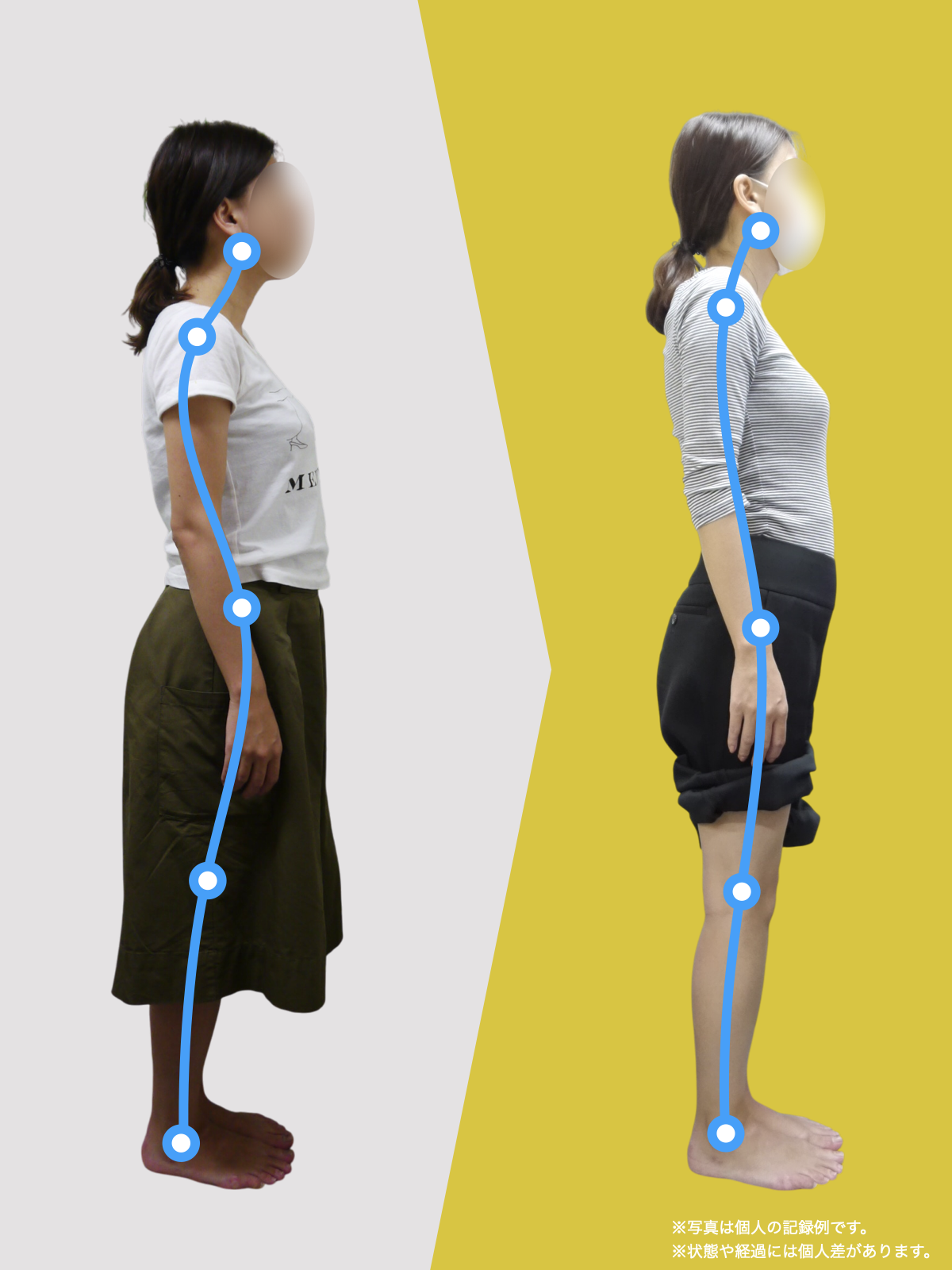
ケース②:30代女性
.093-scaled.jpeg)
.094-scaled.jpeg)
もともと、大きく笑うと顎のあたりが痛む感じがありました。
食事のときや、ふと口を大きく開けたときに「また来たな」と思うことが増えていて、自分ではあまり意識していなかったのですが、開けにくさもあったように思います。
湯浅先生に足を見てもらったとき、「足指がかなり屈んでいますね。小指も内側にねじれています」と言われて、顎と足が結びつかず少し驚きました。
そこから、ひろのば体操と、YOSHIRO SOCKSを生活の中に取り入れるようになりました。特別なことはせず、毎日できる範囲で続けただけです。
しばらくして、ふと気づいたのが「口が前より開けやすいかもしれない」という感覚でした。
以前は指2本分くらいしか開かない感じだったのが、今は指3本分くらいまで開くようになった気がします。
顎の痛みも、以前のように気になる場面は明らかに減りました。
足指のケアを続ける中で、立ち方や姿勢が変わってきた感覚があり、それと一緒に顎の動きも変わってきたのかな、と思っています。
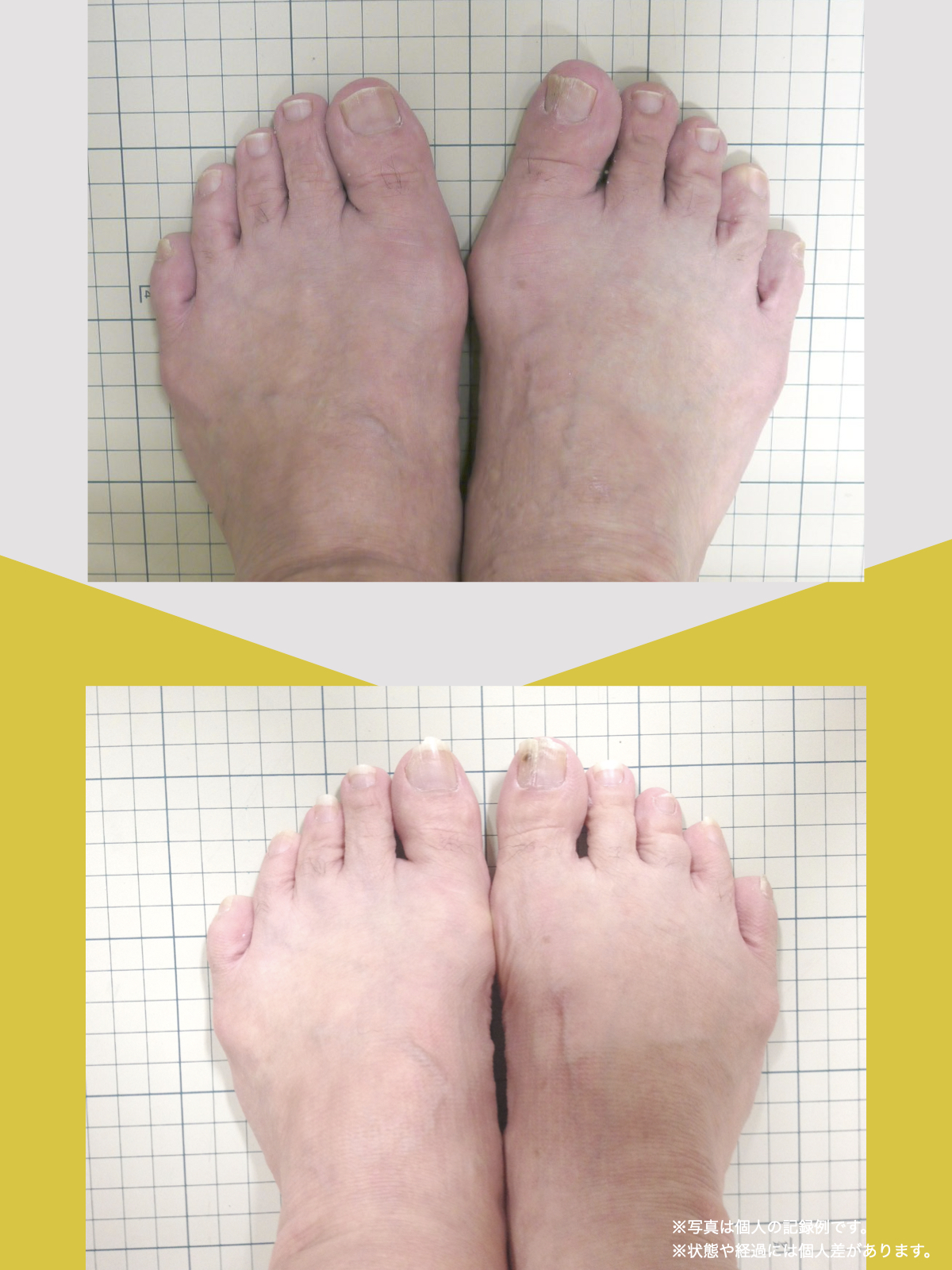
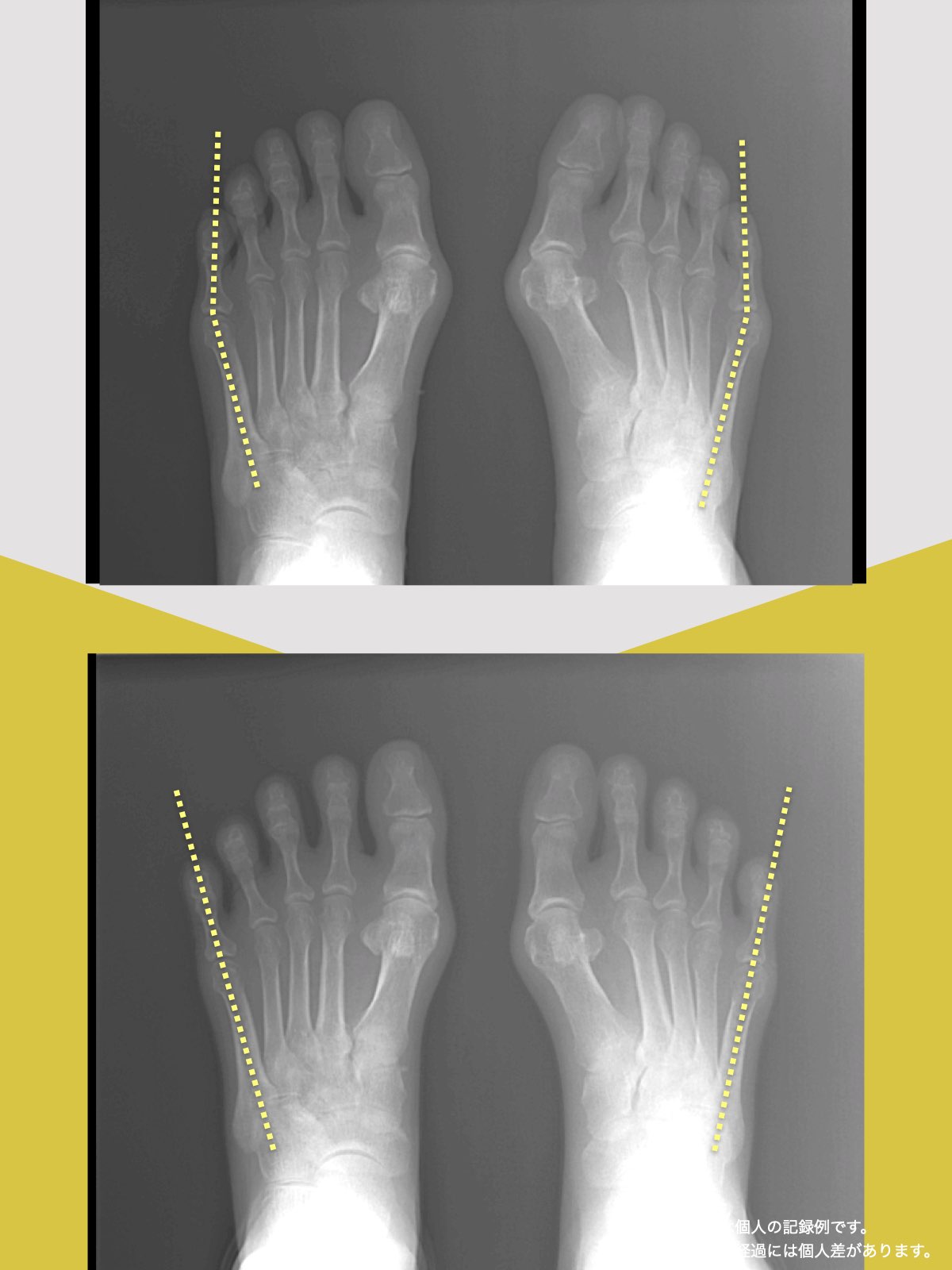
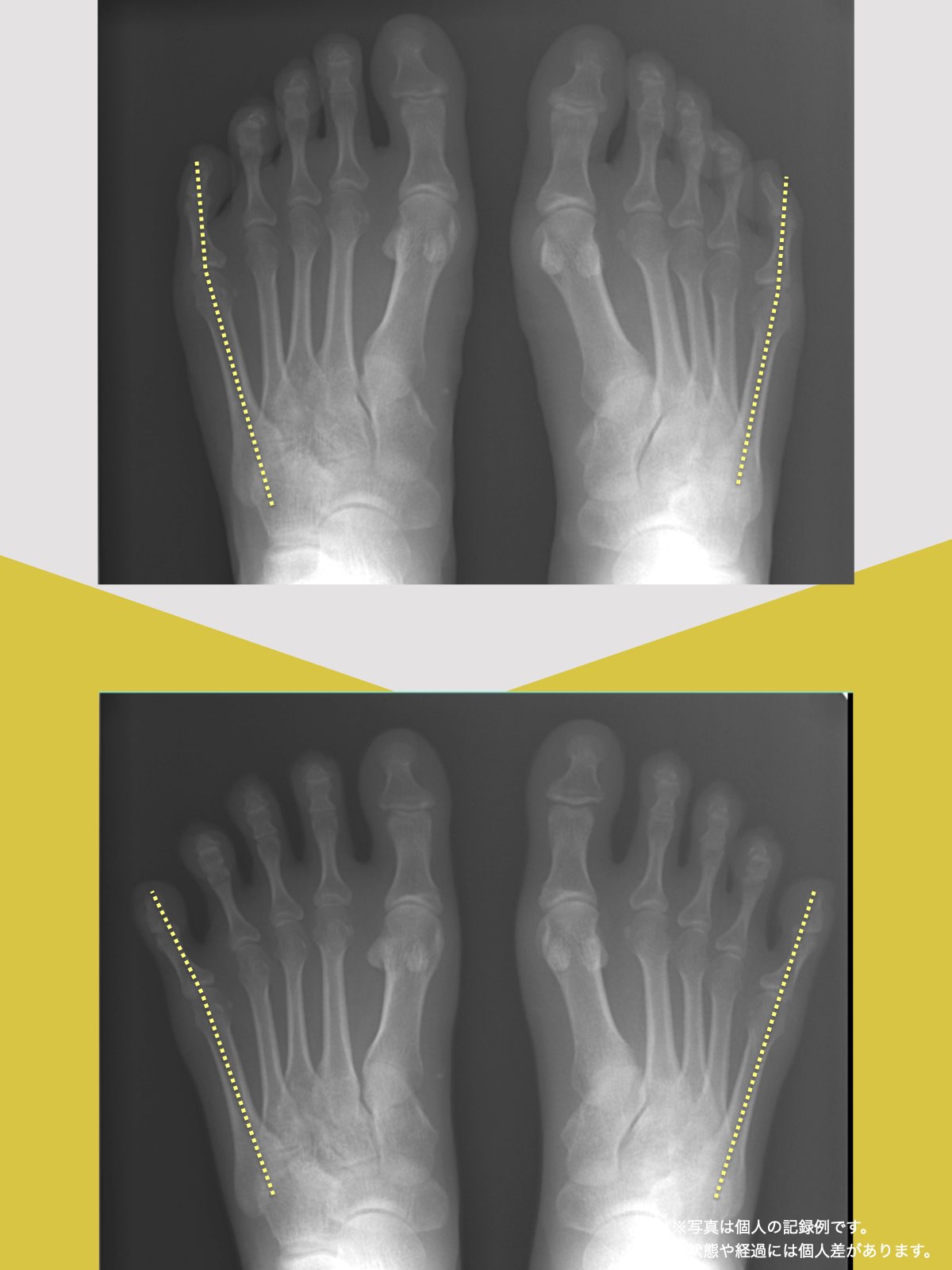
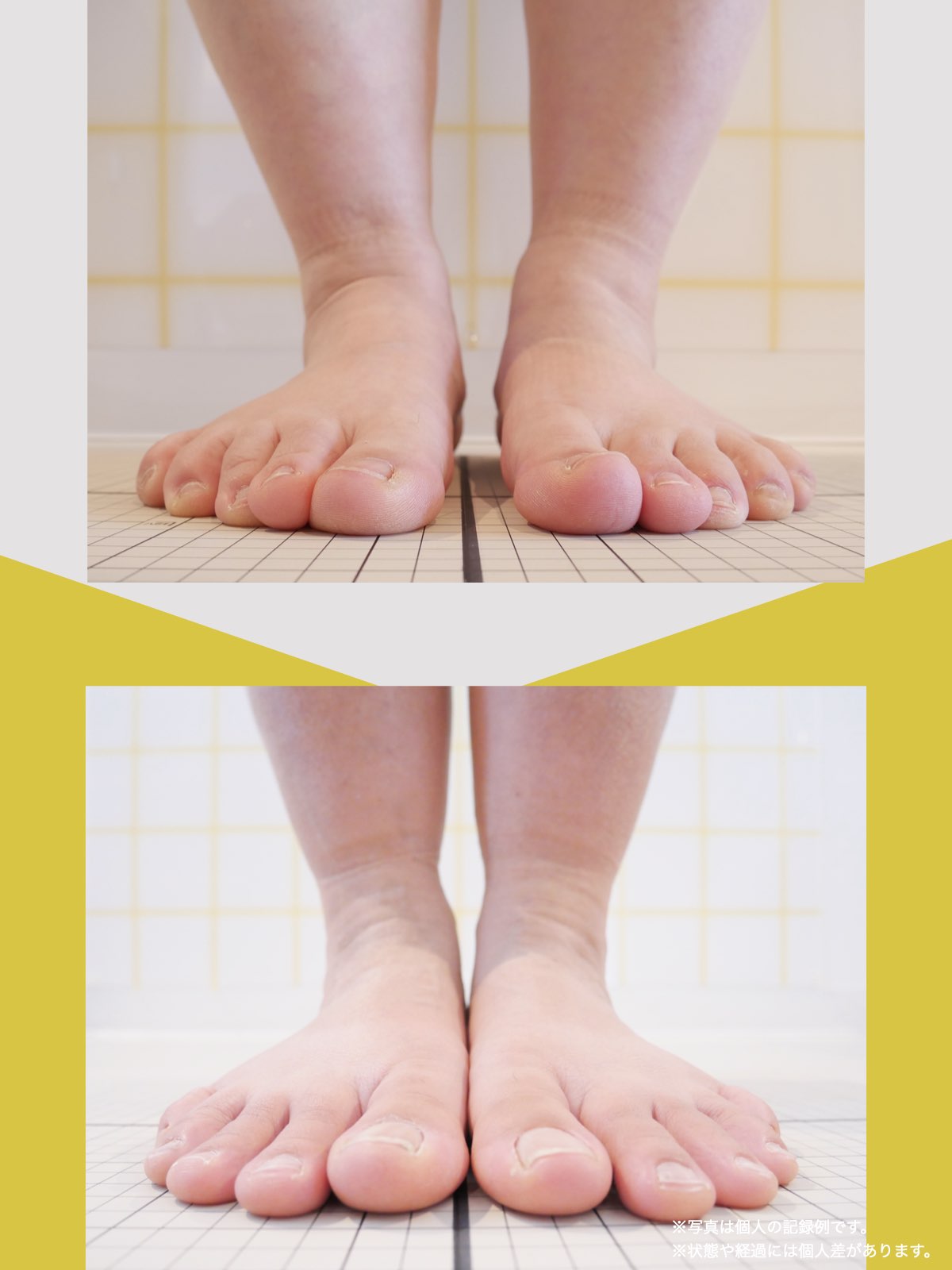
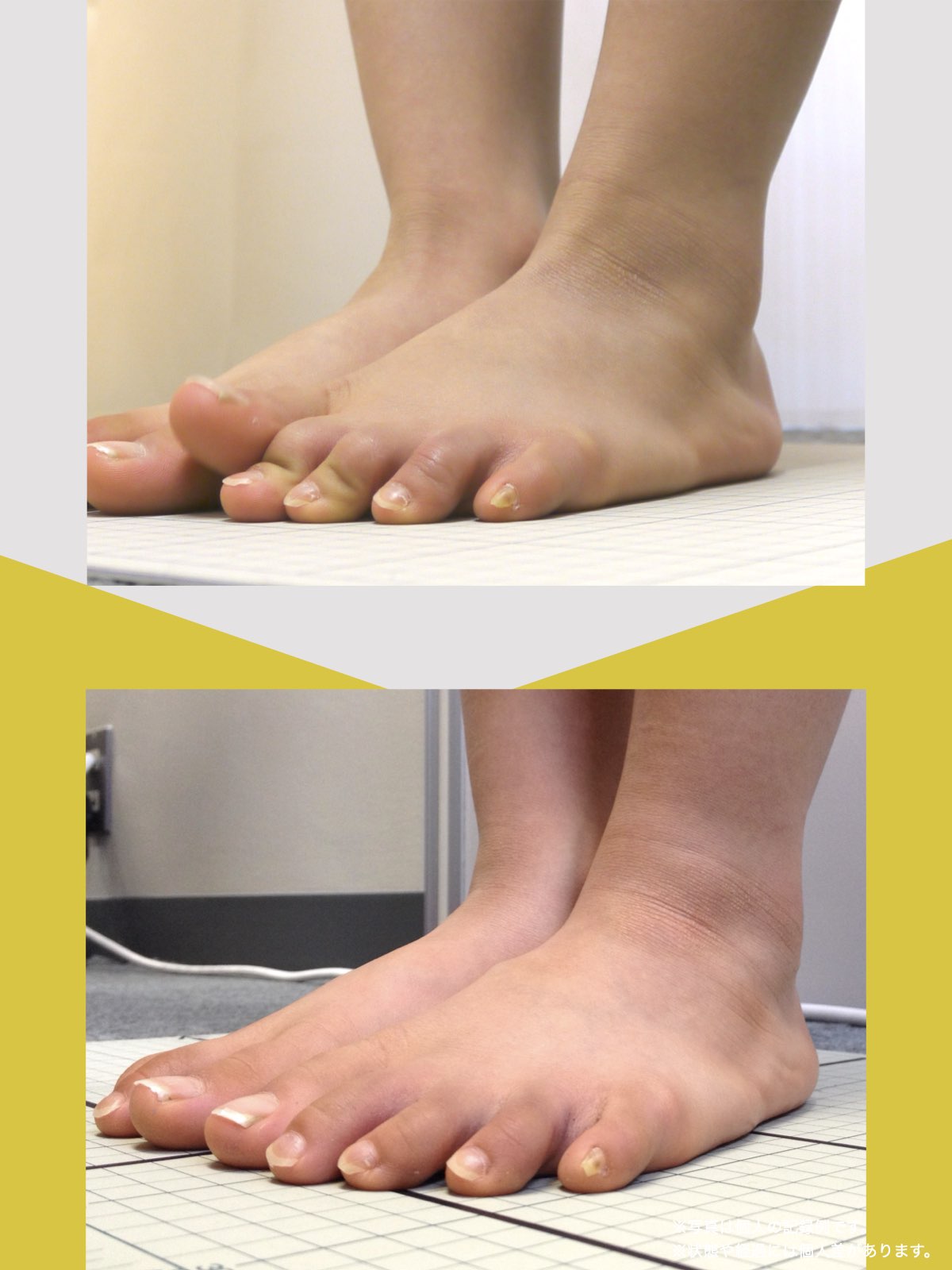
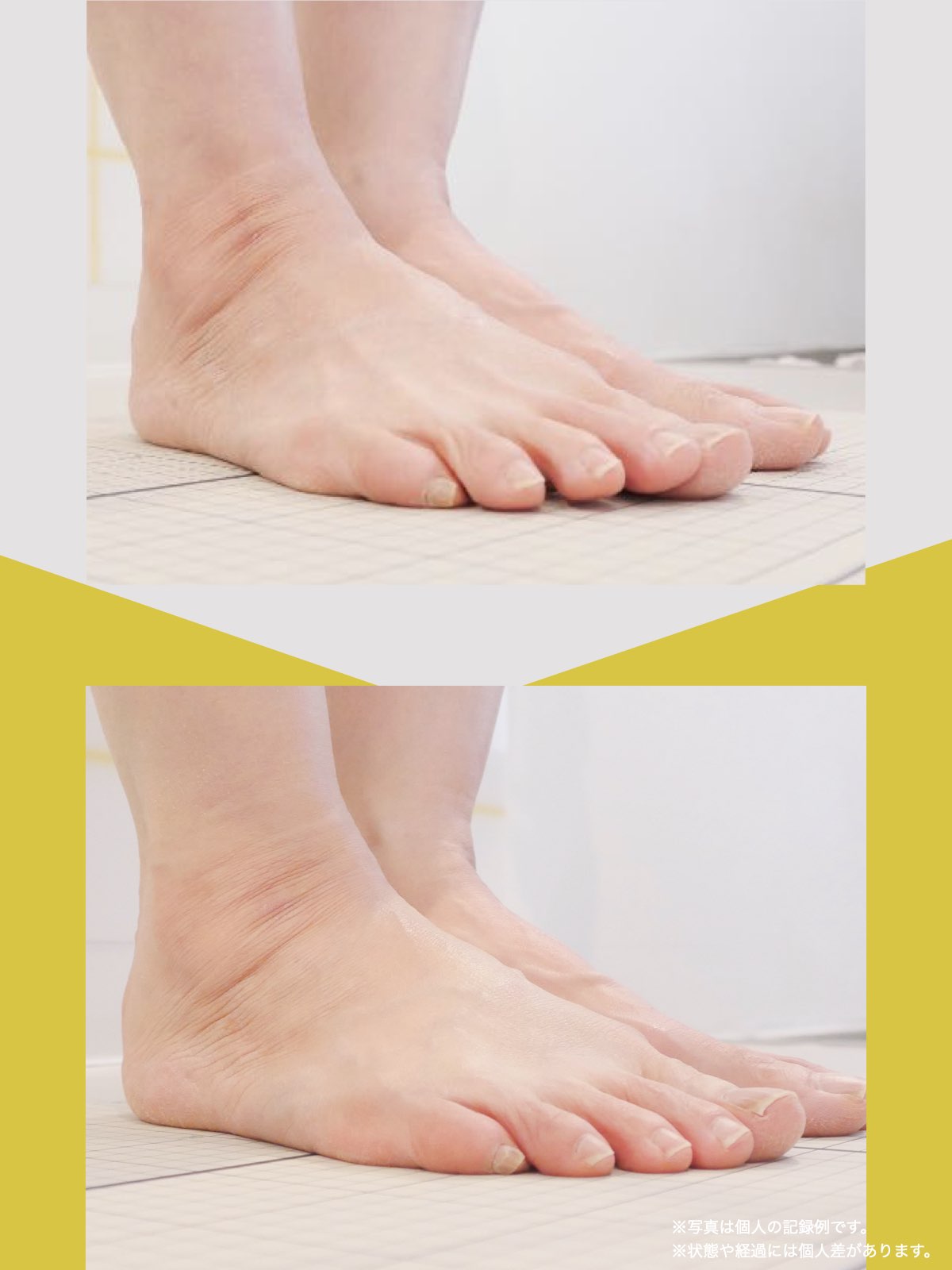
科学的データ
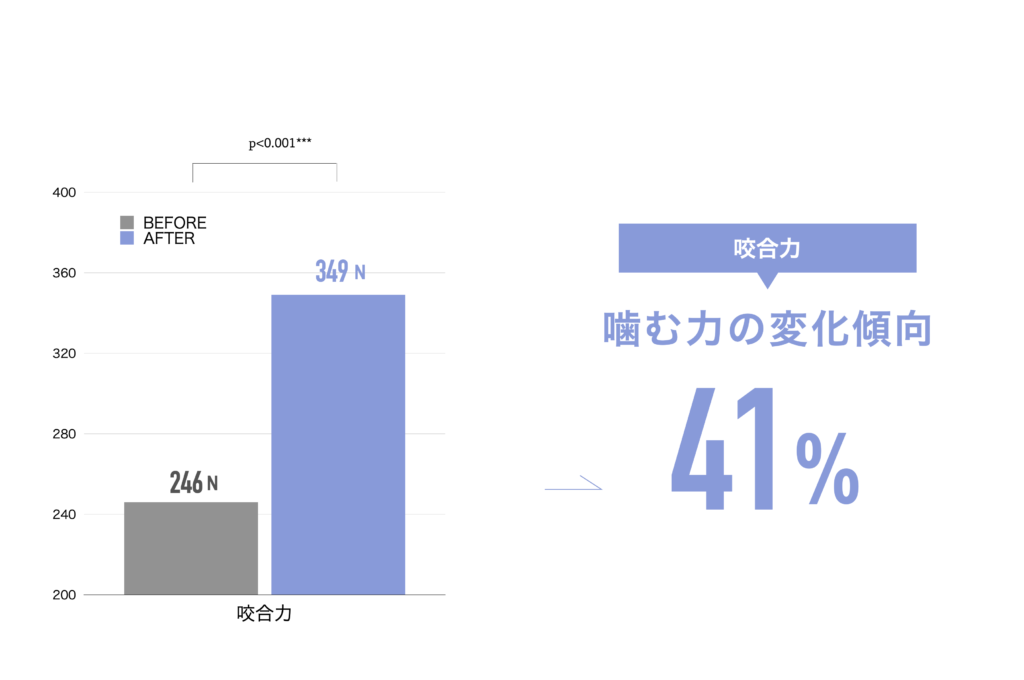
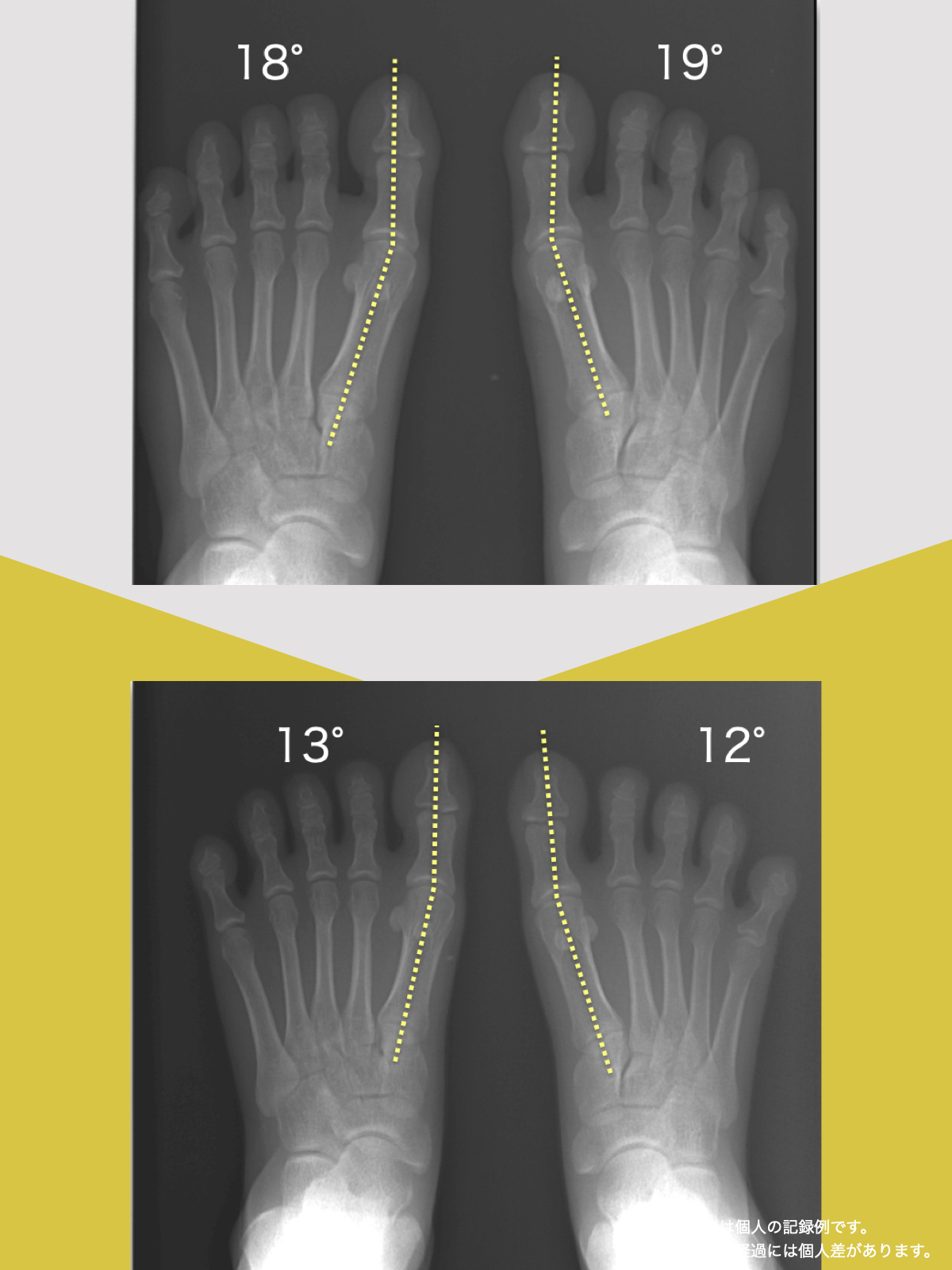
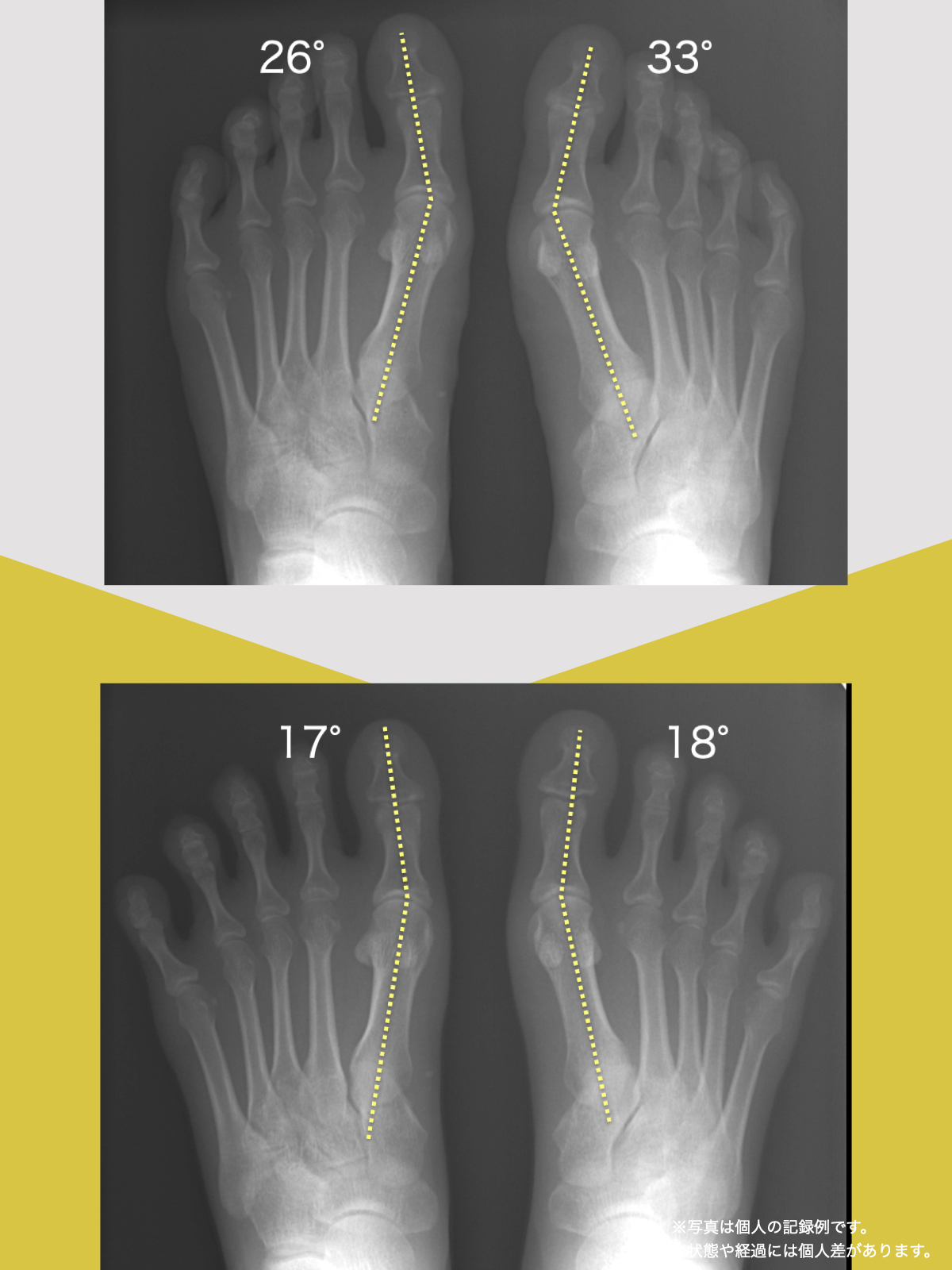
以下は、YOSHIRO SOCKSの着用および、ひろのば体操を一定期間継続した際に記録された、姿勢および咀嚼機能に関する変化傾向の観察データです。
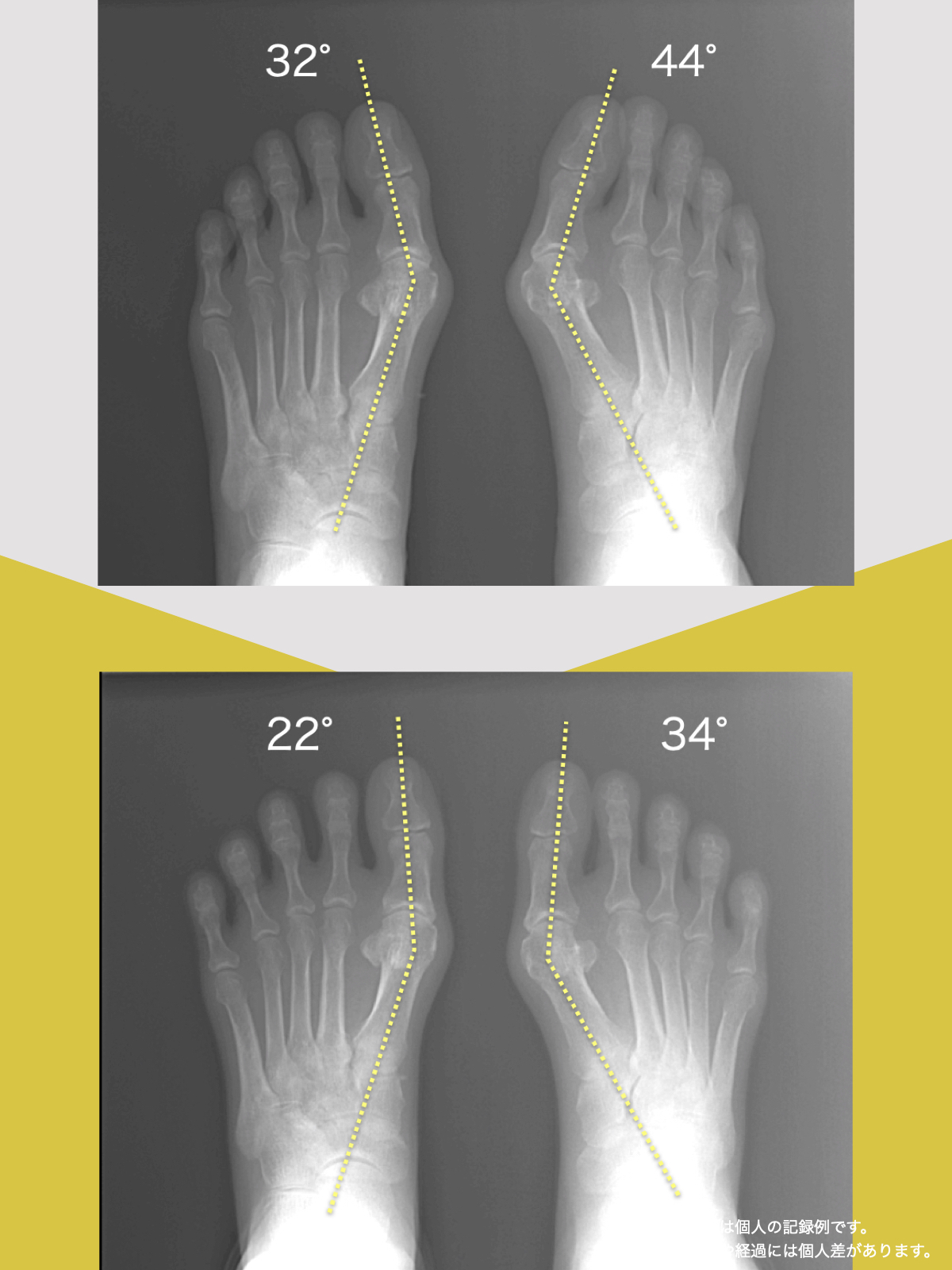
噛むときに歯が触れ合う面積(観察データ)
開始時の咬合面積は30㎟
トレーニング後の咬合面積は43㎟
平均値として、開始時の約1.43倍に広がる「変化傾向」が見られました。
※記録された数値の比較であり、医療効果を示すものではありません。
※個人差があります。
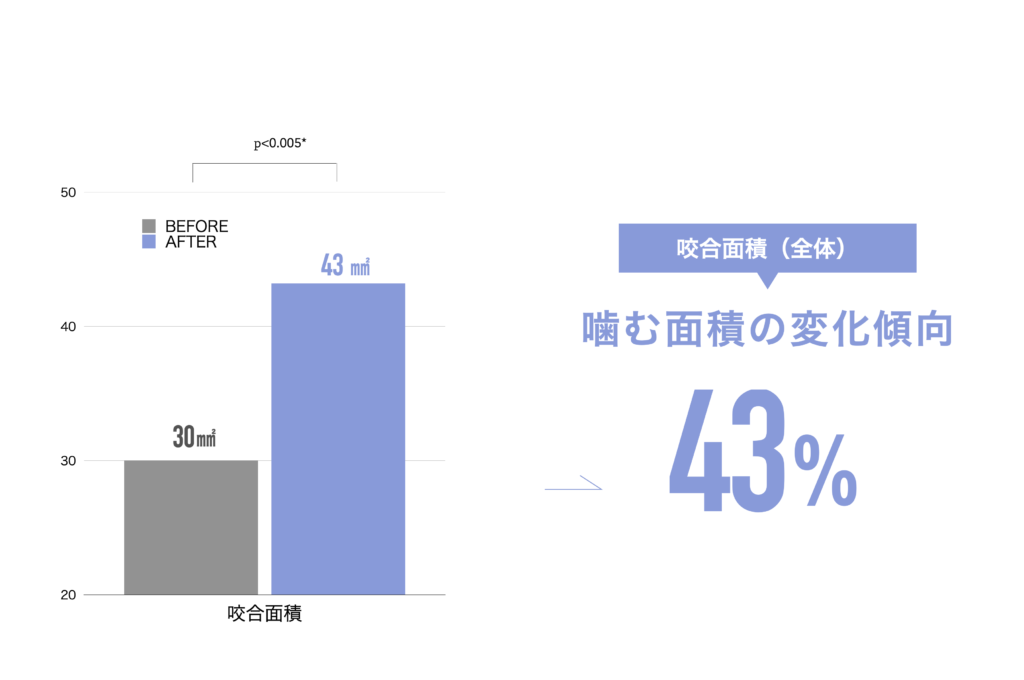
咬合面積が広がることは、噛み合わせが安定しやすい条件と関連します。
噛むときの出力が上がると、筋肉が効率よく働きやすくなるためと考えられています。
まとめ|顎関節症は“多因子”だからこそ、足元から見直す価値がある
顎関節症(TMD)は、顎だけの問題ではなく、姿勢や日常動作、ストレスなど多くの要因が組み合わさって生じる症状です。
近年の研究では、
- 姿勢と顎関節の関連
- 前方頭位と顆頭の位置変化
- 気道と頭頸部姿勢の補正
- 顎運動と左右非対称の関係
といった構造的なつながりが繰り返し示されています。
そして姿勢は“足指”という身体の最下層の構造に依存するため、足指の機能低下が積み重なると、頭頸部の位置や顎の動きに影響が及ぶケースもあります。
もちろん、すべての方に当てはまるわけではありません。
しかし、「顎のトラブルの背景に、足指や姿勢が関係する可能性がある」という視点は、多くの方の気づきにつながると感じています。
本記事が、そのきっかけになれば幸いです。

.107-scaled.jpeg)