【医療監修】脊柱管狭窄症と“足指”の意外な関係|原因・症状・姿勢・セルフケアの新視点

脊柱管狭窄症で腰や脚の痛みやしびれ、歩くと痛いと感じる方へ。神経の通り道が狭くなり、背骨の後ろの靭帯が厚くなって神経を押すことが原因と考えられます。加齢だけでなく、足指の使い方や靴で重心が後ろにずれると、かかと重心になり骨盤や背骨の並びが崩れ、本来のS字カーブが失われて靭帯に持続的な負担がかかりやすくなります。日常では足指を使う習慣、靴選び、立ち方や歩き方を見直し、簡単な足指体操や歩行の工夫を続けることがポイントです。足指のケアと姿勢の見直しが重要です。
はじめに
こんにちは。足指研究家の湯浅慶朗です。
脊柱管狭窄症は、加齢に伴う椎間板や靭帯の変性、外傷、先天的な要因などが背景にあり、神経が圧迫されることで痛みやしびれ、歩行障害が生じることがあります。多くの場合、医療機関での診断にもとづき、生活習慣の見直しや運動療法など保存的な対応が選択されることが一般的です。
近年、姿勢や歩行、足指の使い方といった“身体の土台”が、症状の感じ方や日常生活の負担と関係する可能性が指摘されています。まずは全身のバランスを理解し、自分に合ったケアを選ぶ視点が重要です。
この症状は、単独で起きているものではありません。
足指を起点に、重心・姿勢・関節・神経へと連鎖していく
「Hand-Standing理論」という身体構造モデルの中で理解できます。
湯浅慶朗【公式】足指研究所
脊柱管狭窄症は「神経が圧迫される病気」と説明されることが多い一方で、実際には姿勢・重心・歩き方のクセが重なり、症状の出方に影響しているケースも少なくありません。
この記事では全体像を分かりやすく整理しますが、もし先に「なぜ狭窄症は慢性化するのか?」という構造の話だけをまとめて理解したい方は、下記の記事から読むとスムーズです。
▶︎ 【医療監修】脊柱管狭窄症の本当の原因|症状・検査・姿勢・セルフケアを“構造”から読み解く

概要
脊柱管狭窄症とは、一般的に、背骨の中を通る神経の通路(脊柱管)が狭くなることで、神経が圧迫され、腰や下肢の痛み、しびれ、歩行困難などが生じる状態を指します。脊柱管は椎骨・椎間板・靱帯などで構成されており、加齢に伴う変性、姿勢、先天的形状、外傷、生活習慣、筋骨格バランスなど、複数の要因が関連すると考えられています。
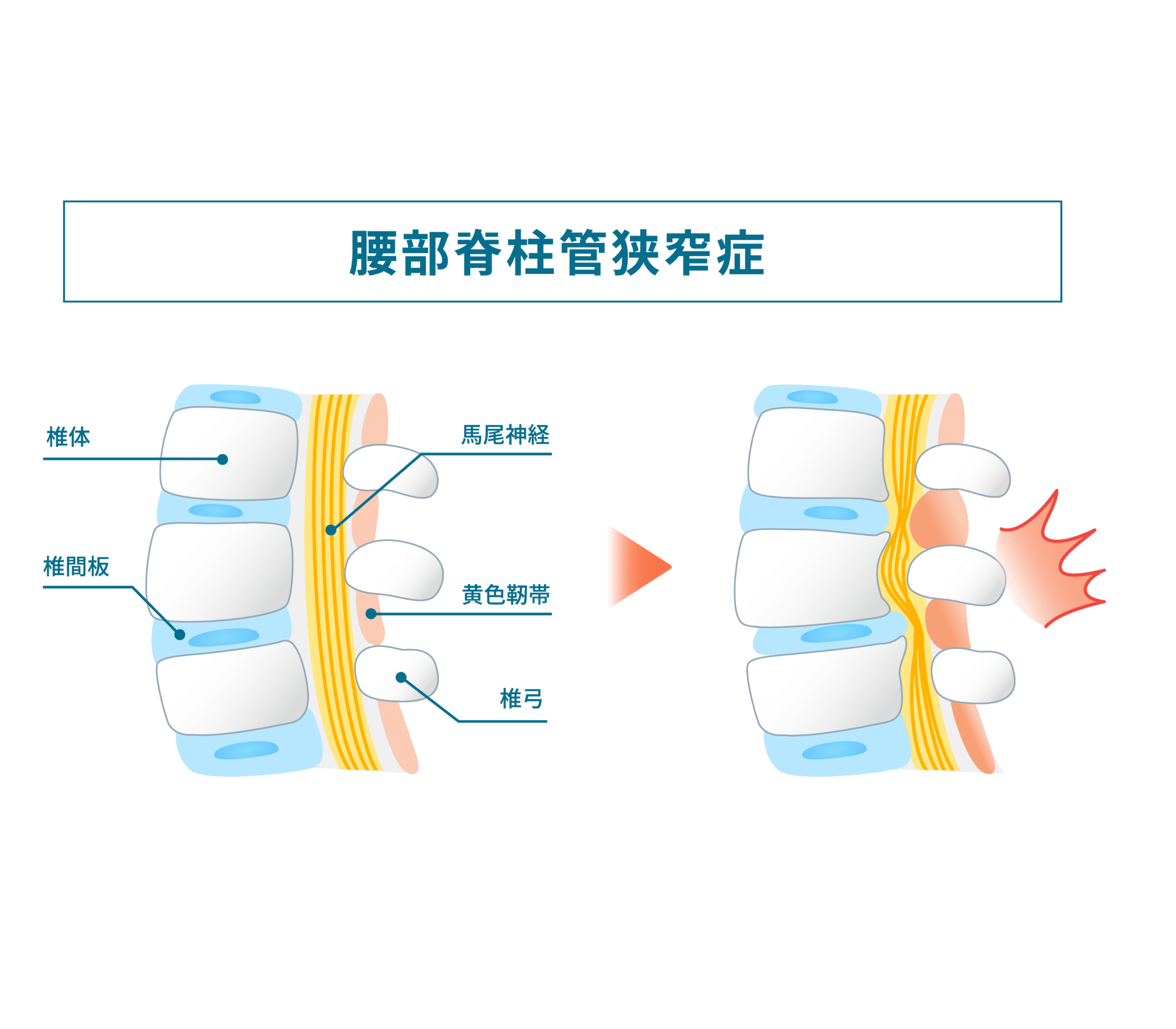
脊柱管狭窄症は、脊柱管内の神経が圧迫されることで、腰や脚に痛みやしびれなどの症状が現れることがあります。この神経圧迫には、加齢変化、靭帯の肥厚、椎間板変性、骨性変化など複数の要因が関与すると考えられています。
その一方で、臨床現場や研究では、姿勢との関連が指摘されることがあります。長期間の不良姿勢は、脊柱に偏った負荷を生じさせ、脊柱管周囲の組織にストレスがかかることで、症状の感じ方に影響する可能性があります。たとえば、背骨が過度に丸くなる姿勢や、重心が偏る立ち方では、脊柱管が狭くなりやすいという報告もあります。
日常生活で姿勢を意識し、ニュートラルな脊柱アライメントを保つことは、腰部への負担を軽減する一助になる場合があります。また、足元の支持性や足指の使いやすさが変わると、重心や姿勢バランスに影響することがあるため、全身のつながりとして捉える視点も有用です。
症状
脊柱管狭窄症の症状には、以下のようなものがあります。
1)脊髄や神経根への圧迫による痛みやしびれ
2)歩行困難
3)肩や腰の痛み
4)しびれや痺れ
5)失神やめまい
姿勢や足元の環境が歩行や体のバランスに影響することもあるため、日常生活を見直す視点が役立つ場合があります。
原因・発症のメカニズム
脊柱管狭窄症の発生要因
脊柱管狭窄症は、加齢変化や椎間板・関節の変性、脊柱の形態変化、既往の外傷など、複数の背景が重なって生じると考えられています。一般的な医学的理解として、次のような要因が挙げられます。
1)脊椎の変形
2)外傷
3)遺伝的要因
しかし、一部の研究では、姿勢や脊柱アライメントの変化が腰部の力学環境に影響し、黄色靭帯の肥厚や脊柱管の狭小化と関連して議論されることがあります。長時間の前かがみ姿勢や荷重バランスの偏りが続くと、背骨まわりの組織にストレスが蓄積しやすくなるという力学的背景が示されています。
黄色靱帯はなぜ肥厚するのか?
──脊柱管狭窄症と姿勢の意外な関係
脊柱管狭窄症では、神経の通り道である脊柱管が狭くなることで、腰痛、下肢のしびれ、歩行障害などが生じることがあります。その主要因のひとつとして注目されるのが、背骨後方に位置する「黄色靱帯(ligamentum flavum)」の肥厚です。
一部の研究では、姿勢や脊柱アライメントの変化が腰部の力学環境に影響し、黄色靱帯の肥厚や脊柱管の狭小化と関連して議論されることがあります。長時間の前かがみ姿勢や、重心が偏った立ち方・歩き方が続くと、背骨まわりの組織にストレスが蓄積しやすくなるという力学的背景が示されています。
研究で示唆されているメカニズム
近年の基礎研究では、黄色靱帯が繰り返し「引っ張られる力=張力ストレス(tensile stress)」を受け続けると、その刺激に適応しようとし、線維構造が肥厚・硬化・骨化へ進行する可能性が報告されています。
こうした張力ストレスは、加齢変化だけでなく、脊柱のアライメント変化、筋バランス、生活習慣的な姿勢など、複数要因が組み合わさることで生じると考えられています。
黄色靱帯肥厚と「メカニカルストレス」に関する主な研究一覧
| 研究者 | 研究対象・方法 | 加えたストレス | 主な結果 | 意味すること |
|---|---|---|---|---|
| 塚本ら(2006) | ラット尾椎靱帯 | 周期的引張力(10N) | 軟骨形成・骨化が誘導 | 反復的張力が骨化を開始しうる |
| 古川ら(2006) | OPLL靱帯細胞 | 伸張刺激 | 骨形成関連遺伝子発現↑ | 機械刺激が骨化進行に影響 |
| Wangら(2007) | TOLF患者細胞 | ストレッチ刺激 | ALP/Runx2/Osterix↑、p38・ERK1/2関与 | 黄色靱帯骨化に力学刺激が作用 |
| Caiら(2012年) | 黄色靱帯細胞(in vitro) | 周期的引張ひずみ | β-カテニン経路活性化 | 張力が骨化シグナルを促進 |
| Zhaoら(2021) | ラット黄色靱帯 | 4〜12週間の反復的張力 | 時間依存的に骨化・BMP-2/RUNX2↑ | 長期的ストレスが肥厚・骨化を進行 |
ただし、原因は一つではありません
脊柱管狭窄症は、多くの場合以下の複合要因によって進行します。
- 加齢による椎間板変性
- 椎間関節の変形(変形性脊椎症)
- 先天的な脊柱管の狭さ
- 外傷や手術歴
- 遺伝的要因
- 黄色靱帯の肥厚
そのため、「姿勢だけが原因」「特定の動作だけが誘因」と断言できるわけではありません。しかし、日常生活における姿勢や足元環境への意識は、腰部に加わる荷重量を考える際の“一つの視点”として扱われています。
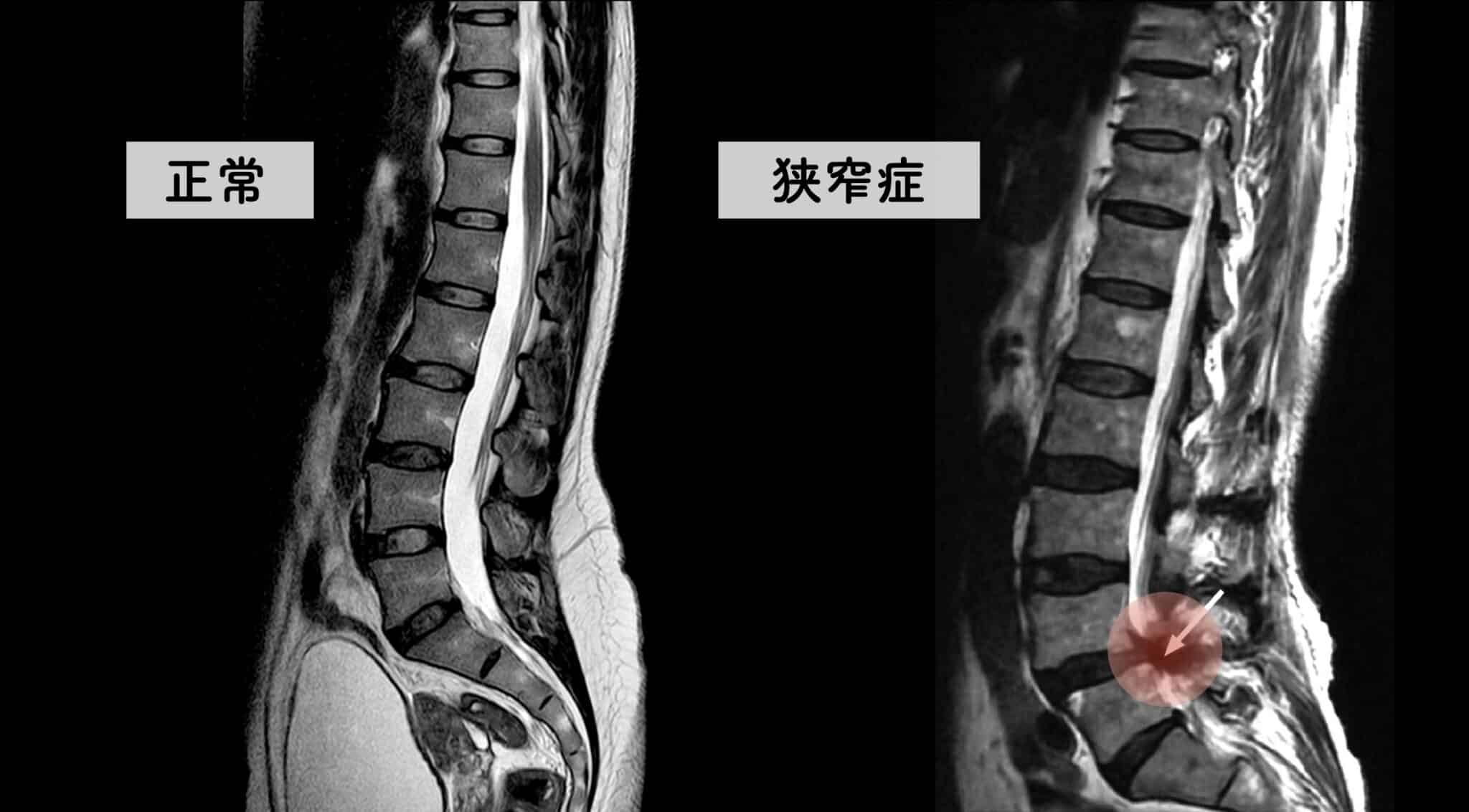
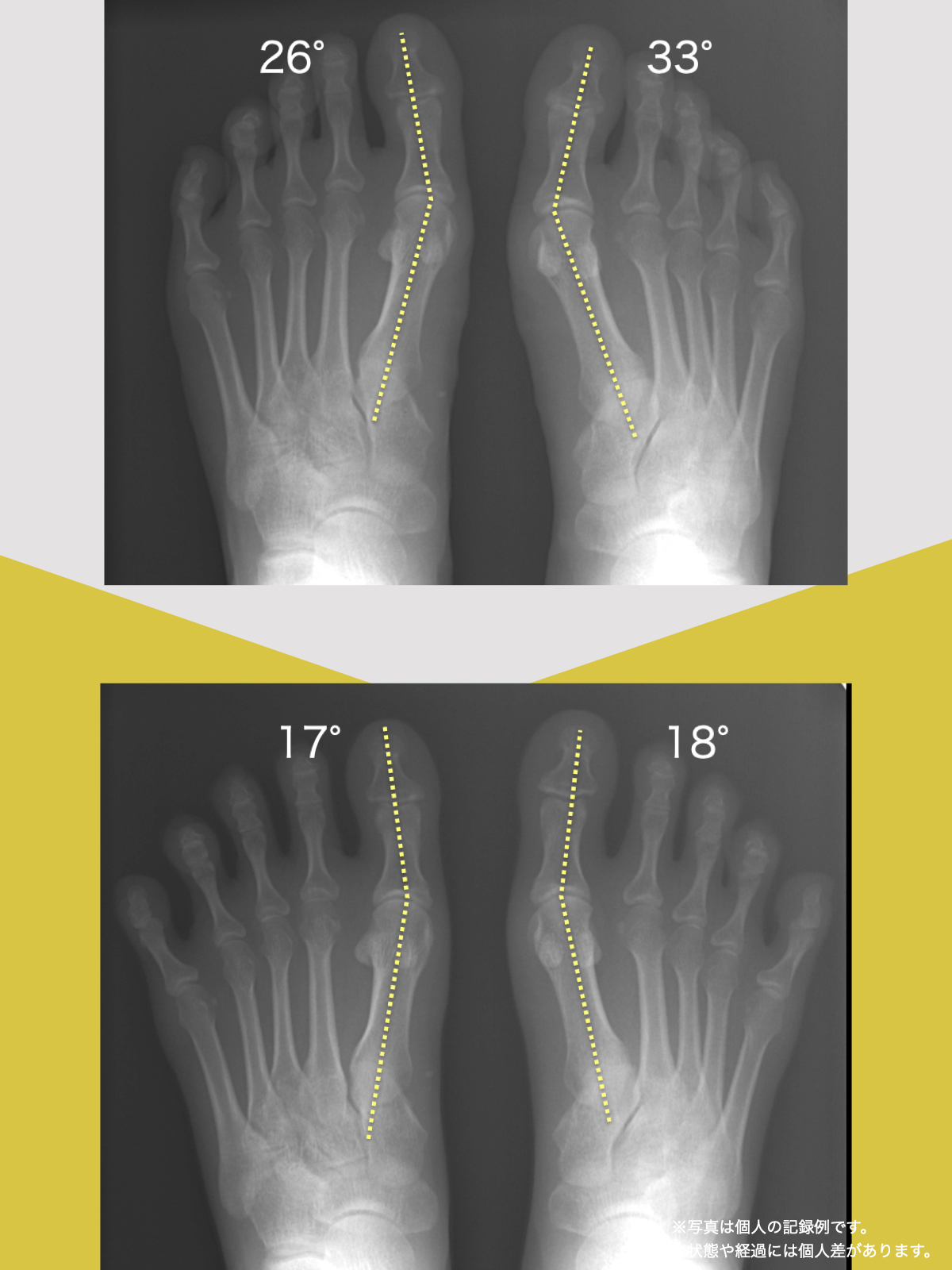
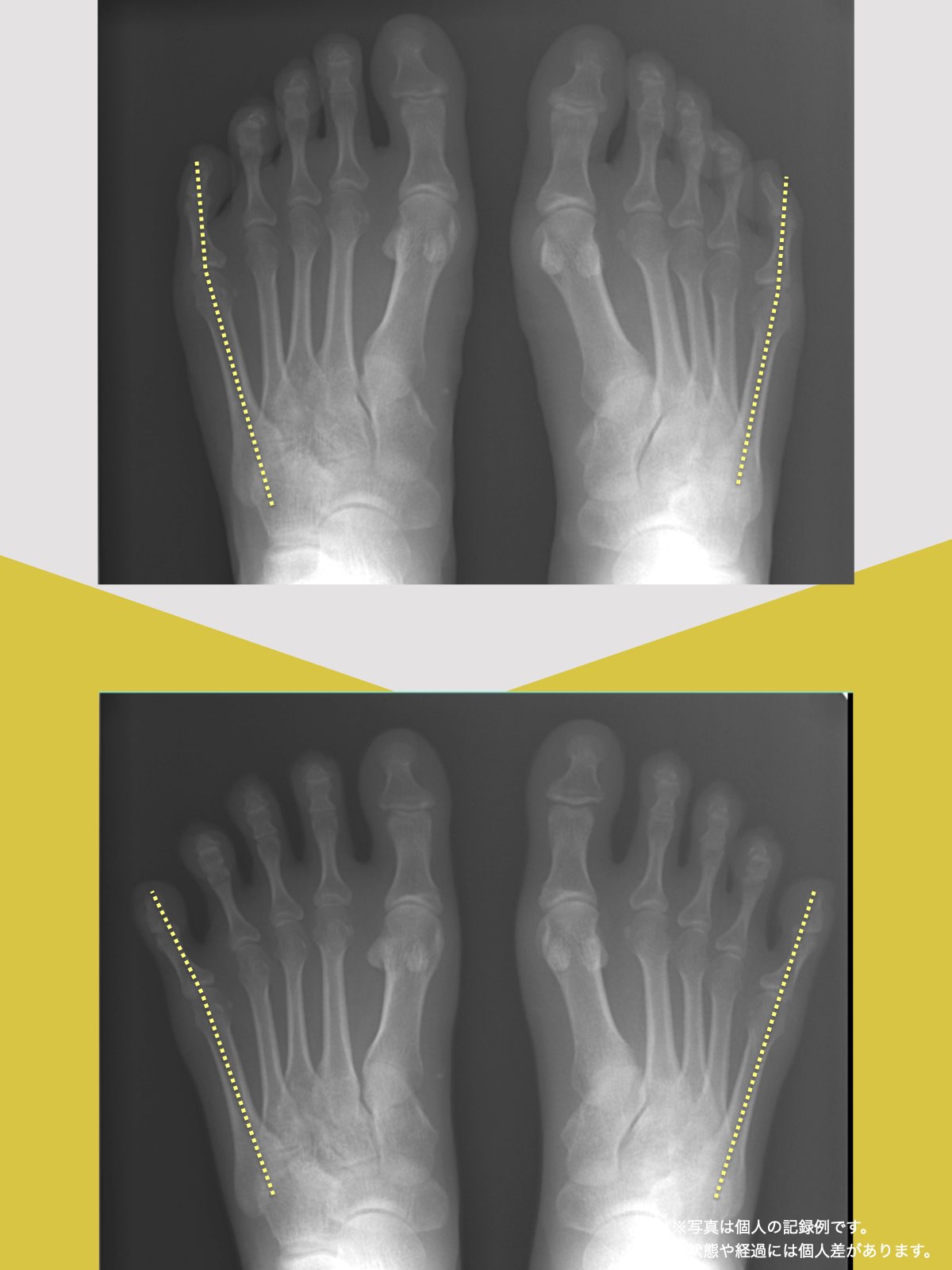
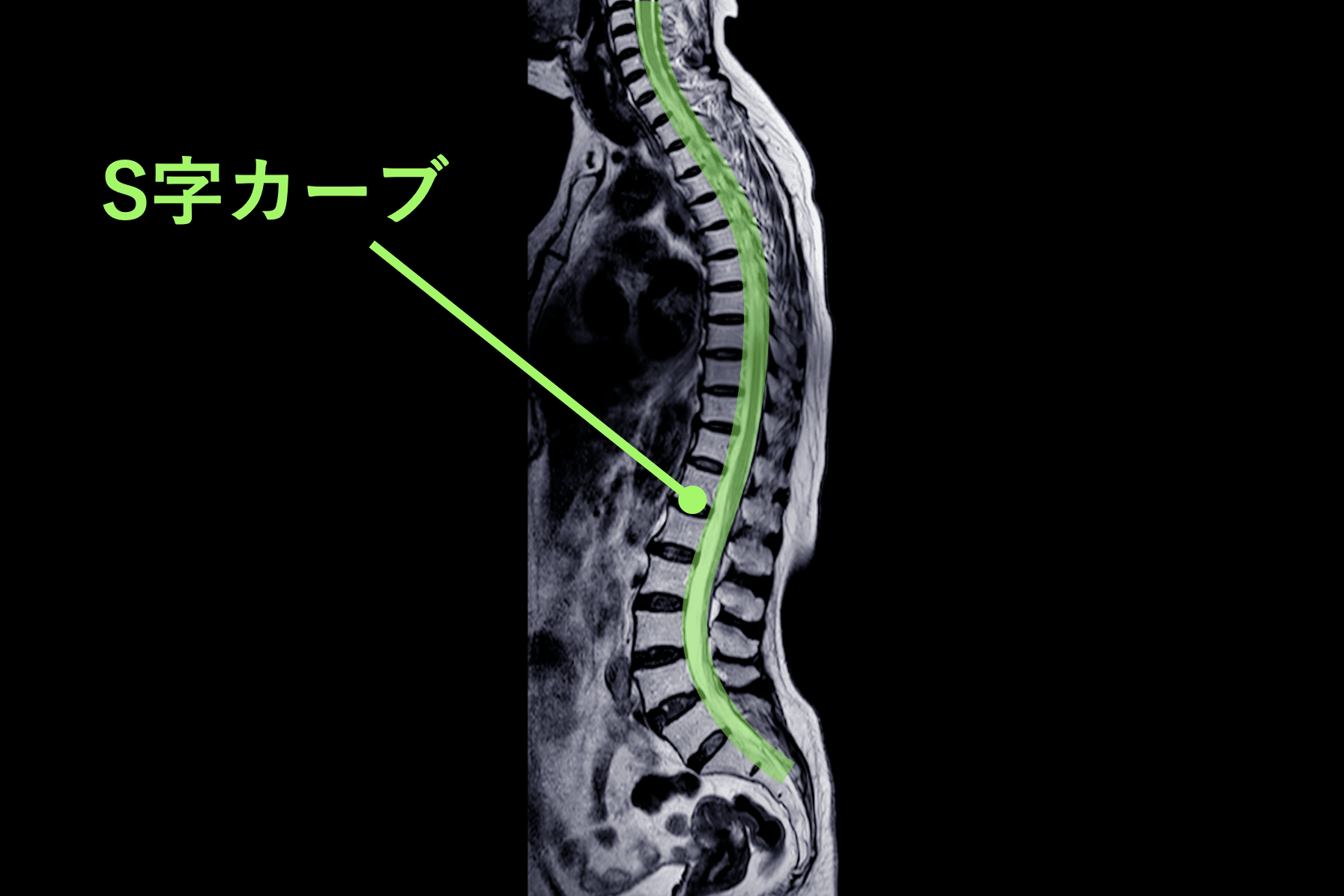
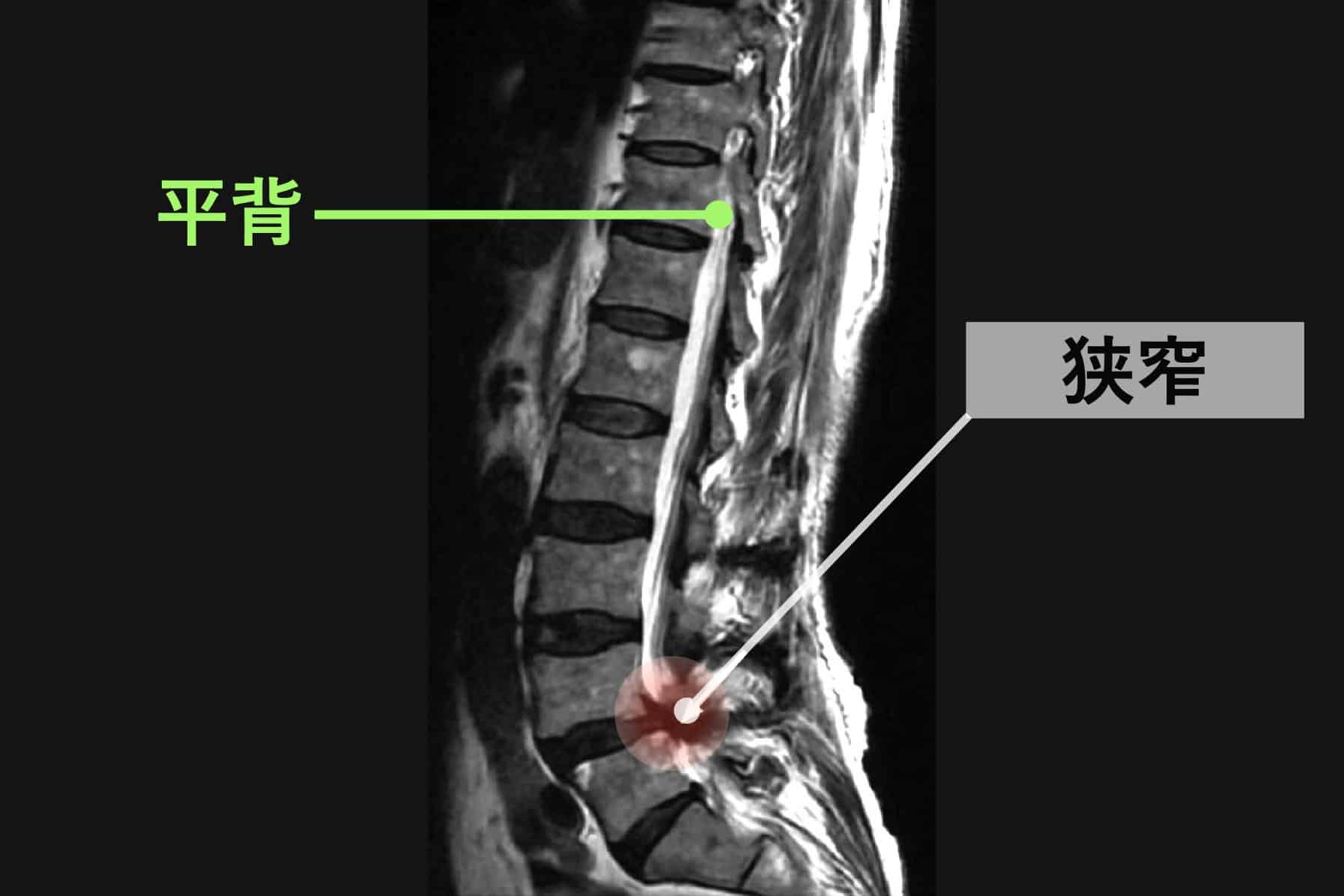
上の画像は、一般的に紹介される正常例と、脊柱管狭窄症が報告されている例の腰椎MRI比較イメージです。赤く示されている部分は、黄色靭帯が厚くなり、その近くに神経組織が位置している様子を表しています。
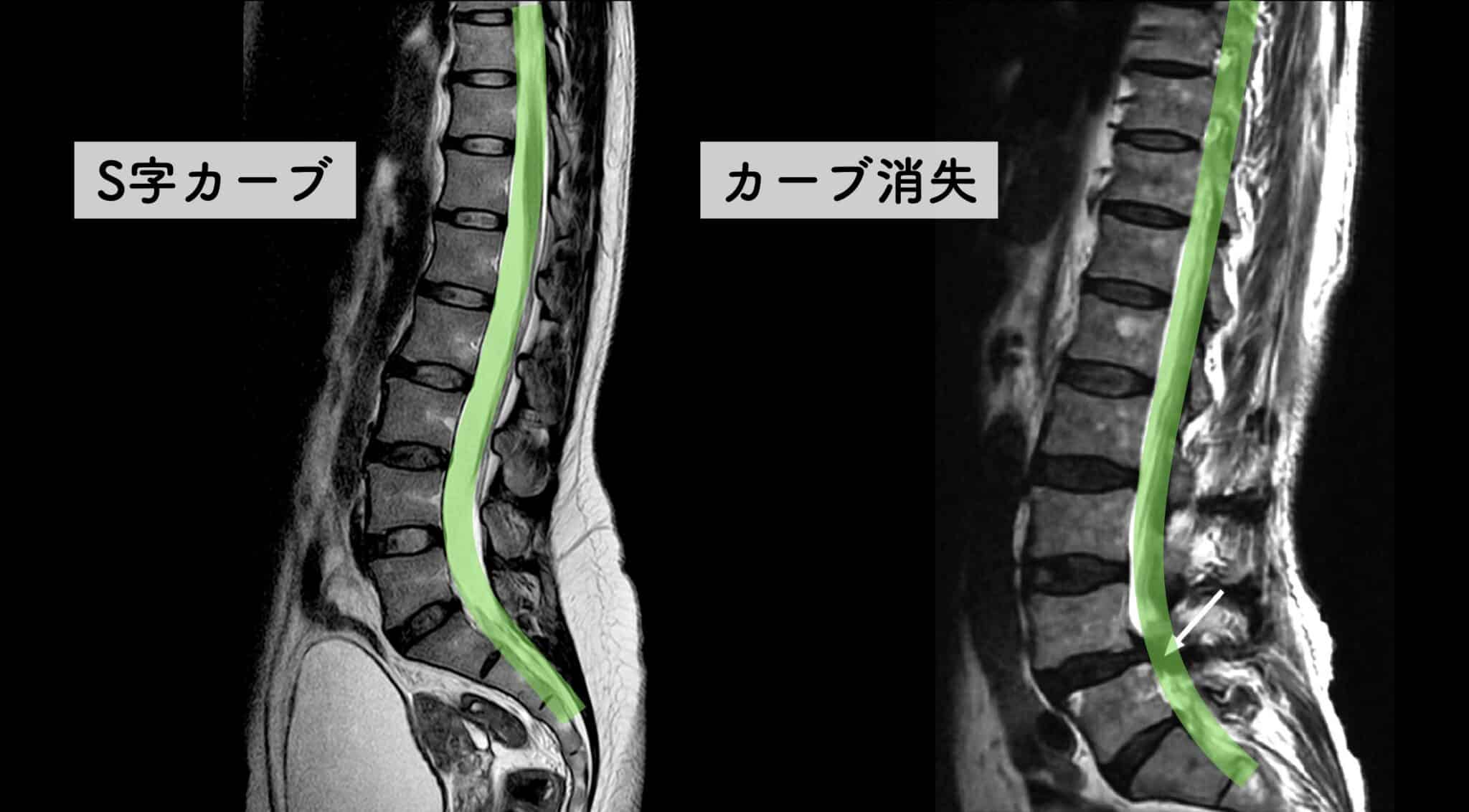
左側(一般的な正常例)は、背骨がゆるやかなS字カーブを描いています。一方、右側(脊柱管狭窄症が報告されている例)では、背骨のカーブが少なく、まっすぐに近い配列が確認できます。いわゆる「平背(フラットバック)」や「猫背」と呼ばれる姿勢パターンに類似した特徴がみられるケースがあります。
両者を比べると、脊柱管の広さや背骨まわりの組織量、脊柱アライメント(姿勢)に違いが見られるケースがあります。とくに、背骨のカーブが少なく、まっすぐに近い配列になっている例では、後方組織に力学的ストレスが加わり、黄色靭帯が肥厚しやすいと指摘されることがあります。
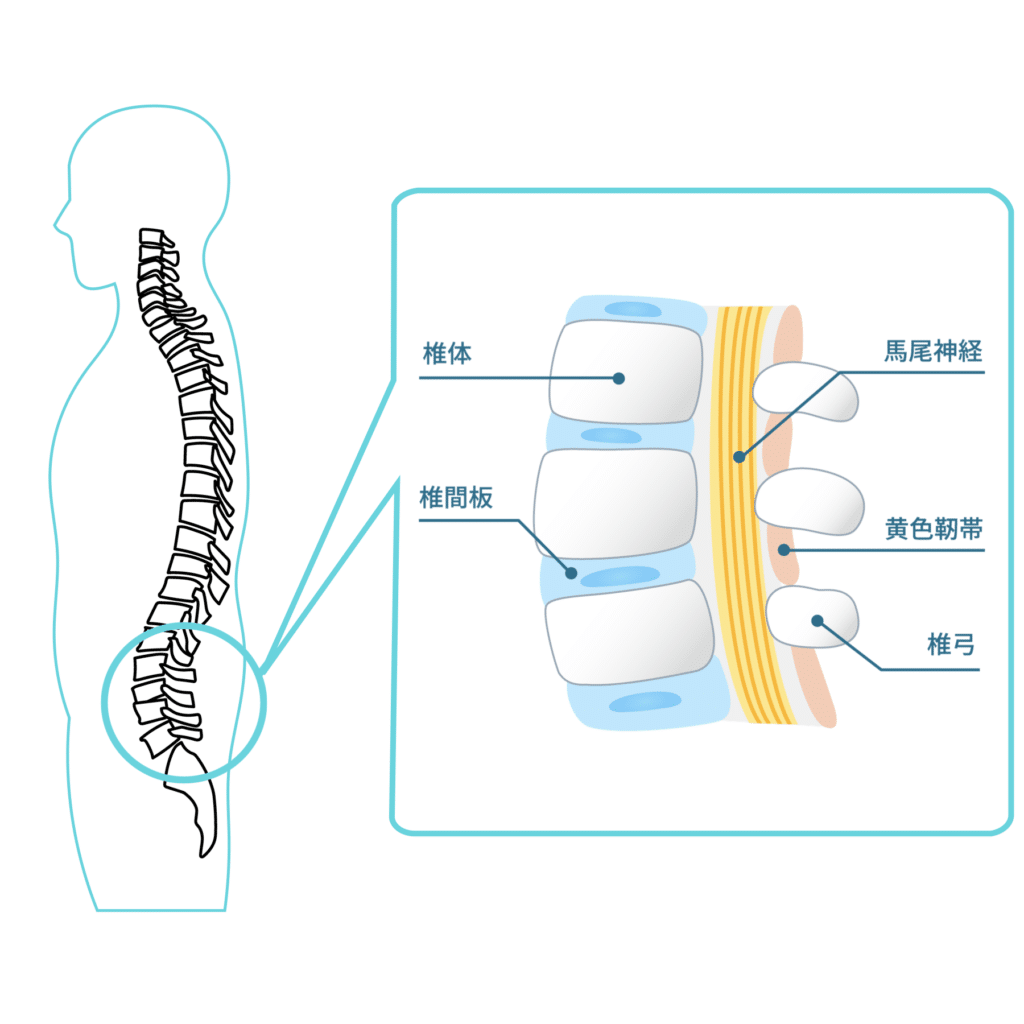
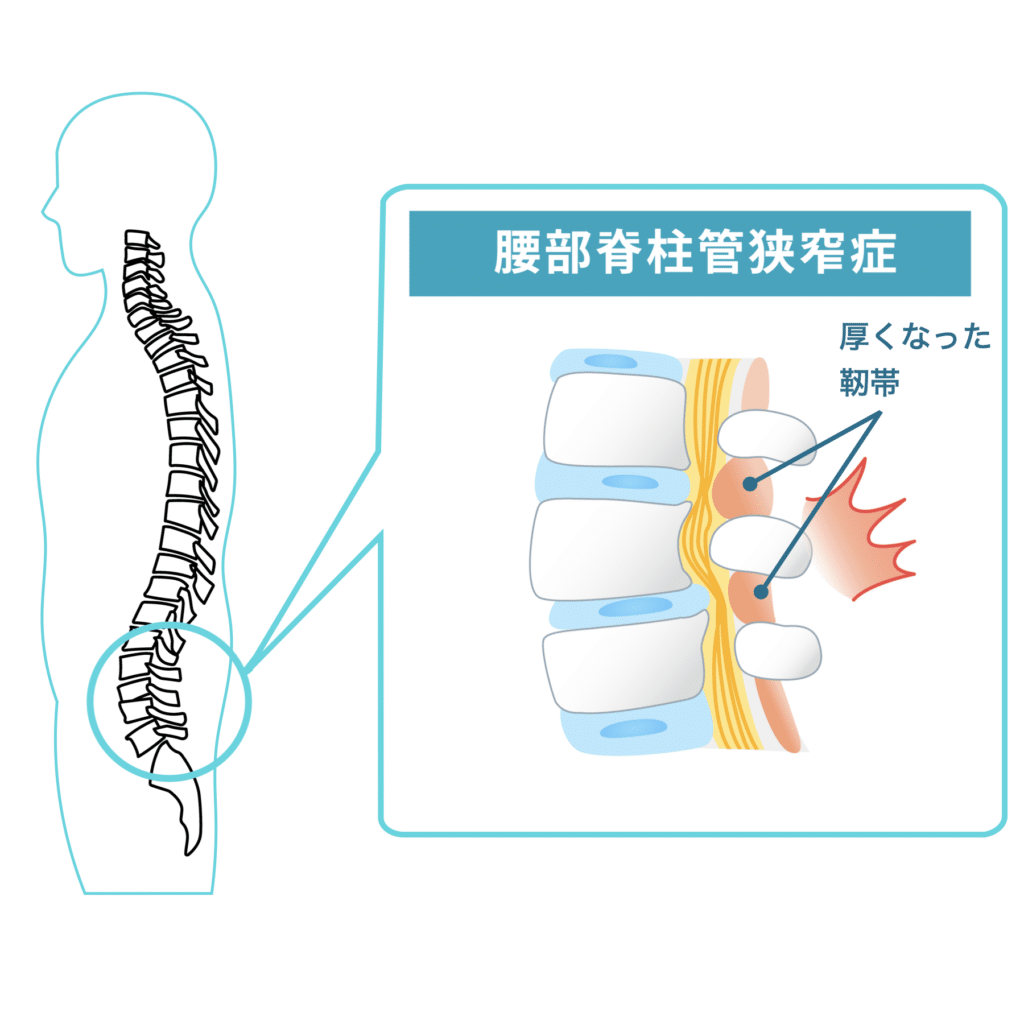
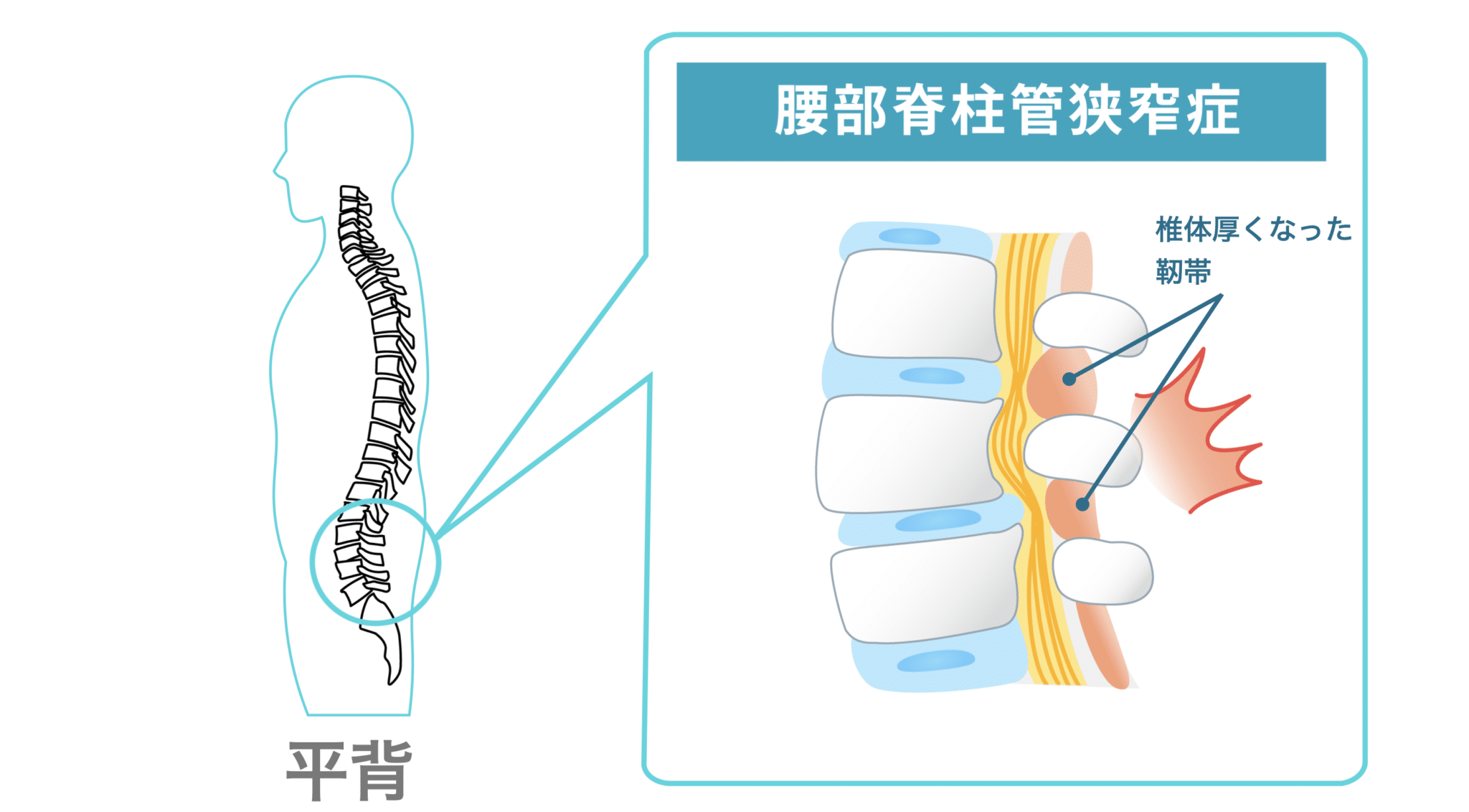
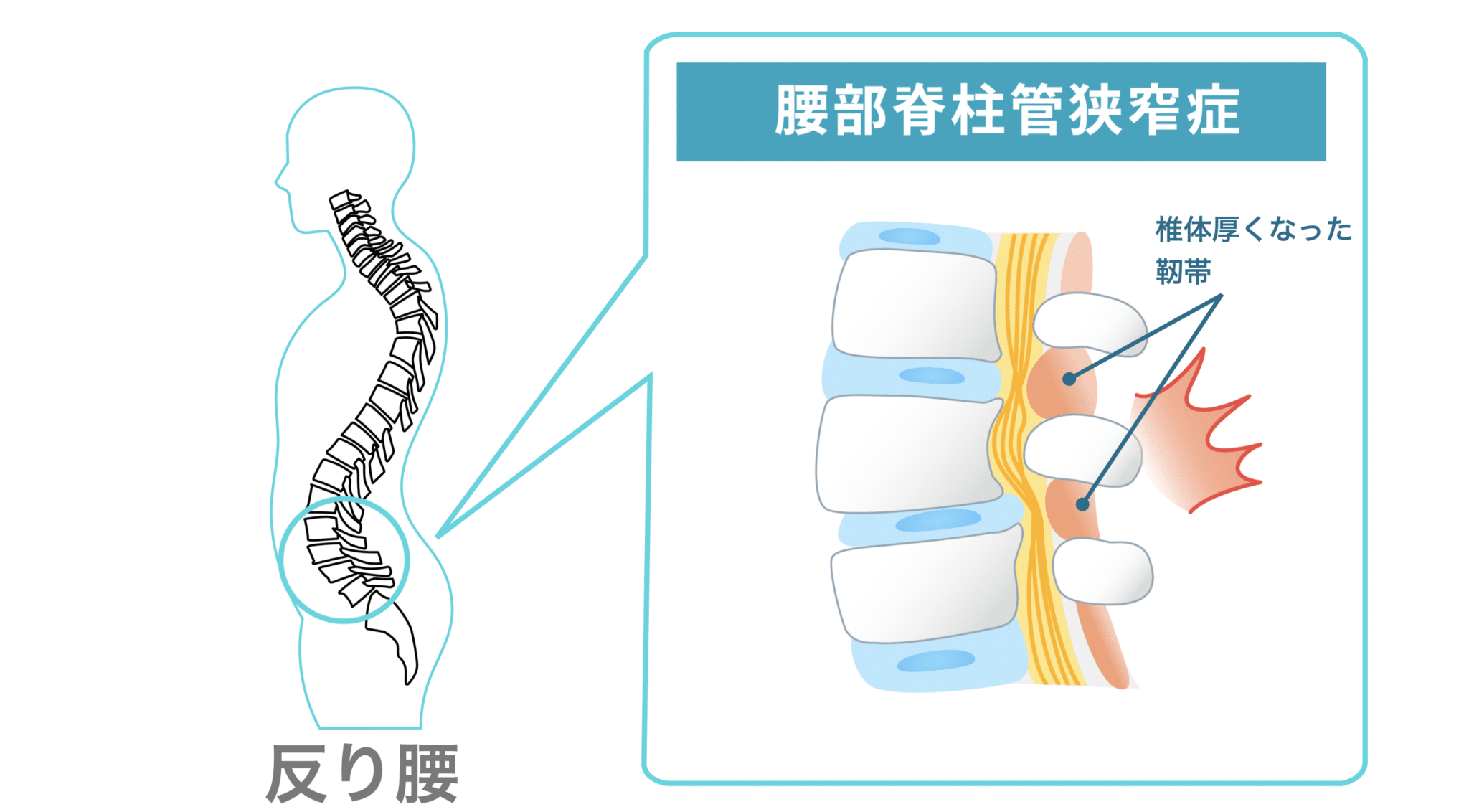
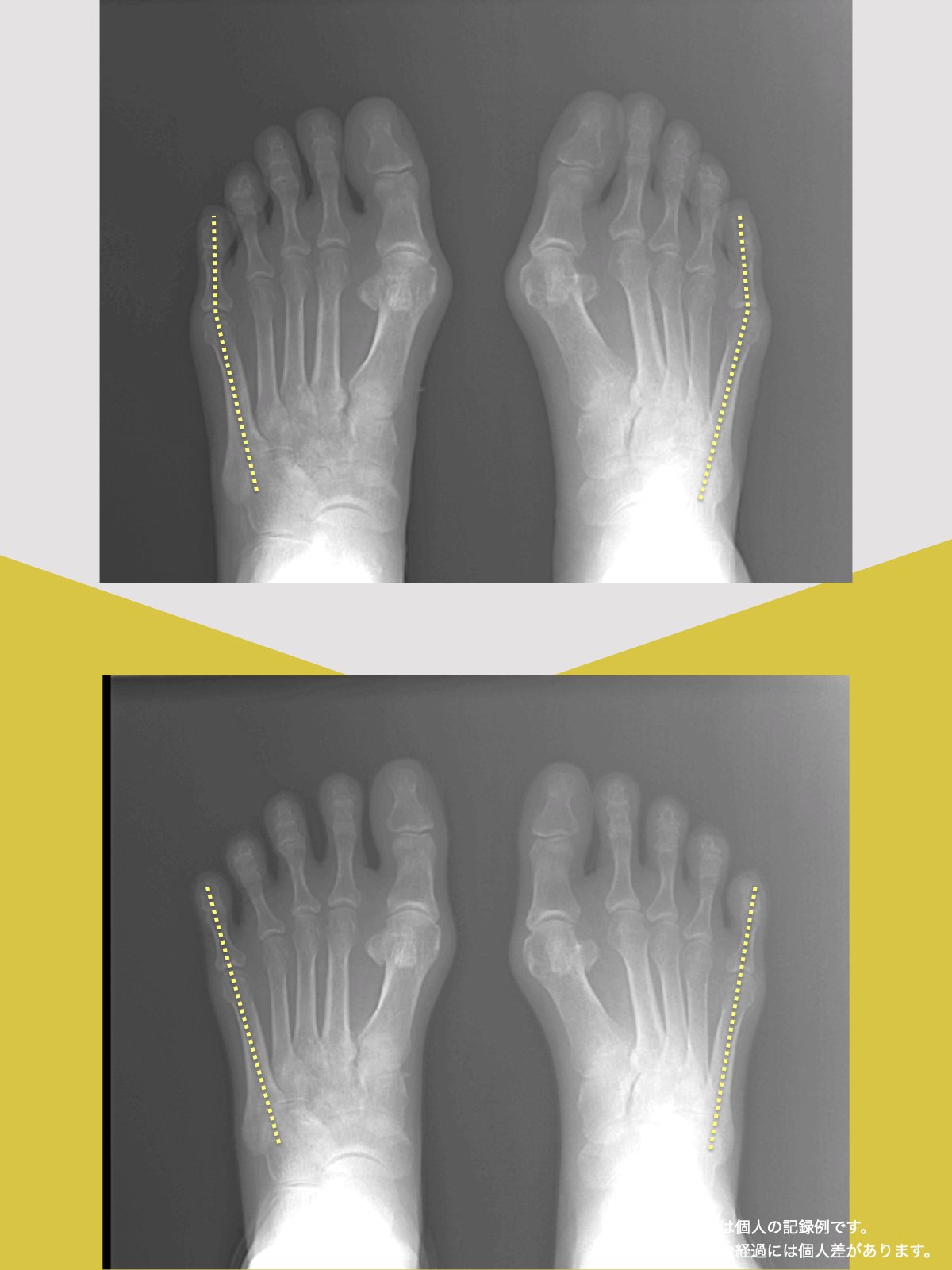
黄色靱帯の肥厚には複数の背景要因が関与するとされており、その一つとして「姿勢」が議論されています。背骨のS字カーブが保たれにくい平背(フラットバック)・猫背では、脊柱の一部に負荷が集中しやすく、こうした力学的ストレスが靱帯組織の変化と関連する可能性が指摘されています。
特定の部位で黄色靱帯が厚くなると、脊柱管のスペースに影響し、腰部や頚部の不快感が生じるケースも報告されています。そのため、日常生活で姿勢バランスを整える視点は、脊柱の負担を考えるうえで役立つ場合があります。
MRIでは狭窄部位が注目されがちですが、背景として“全身アライメント(姿勢)”を含めた評価が重要とされることがあります。
姿勢の分類




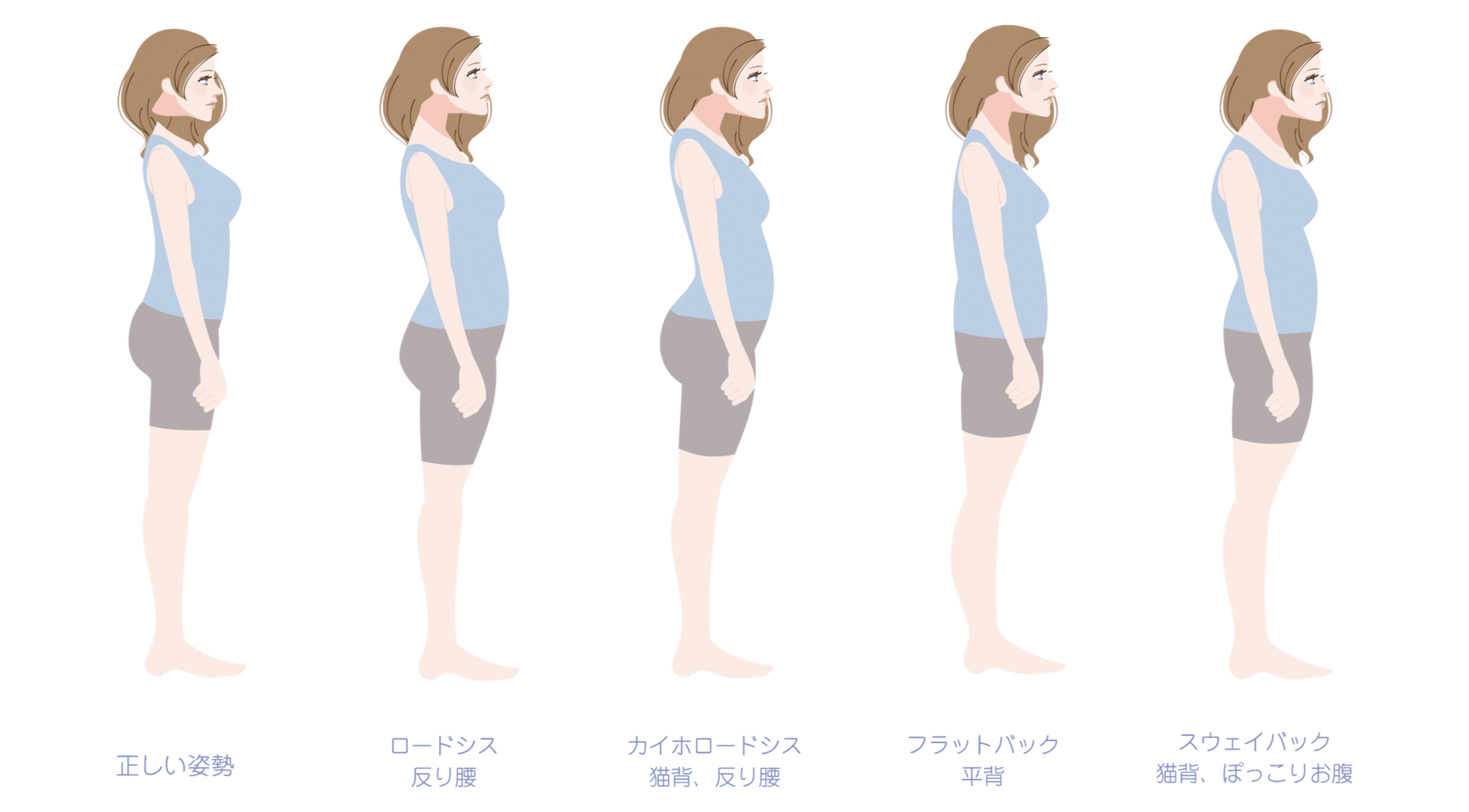
脊柱の弯曲パターンは、一般的にロードシス(反り腰)、カイホロードシス(猫背+反り腰)、フラットバック(平背)、スウェイバック(猫背)の4つに分類されています。この分類は、姿勢研究の分野で広く用いられている国際的な指標です。
いずれの姿勢タイプでも、脊柱の特定部位に力学的ストレスが偏りやすくなる場合があり、その結果、腰部の負担が高まることが議論されています。そのため、脊柱管狭窄症との関連が指摘されるケースもあります。
ただし、姿勢だけで発症を説明できるわけではなく、加齢変化・筋力・生活環境・体質など多様な要因が関与すると考えられています。
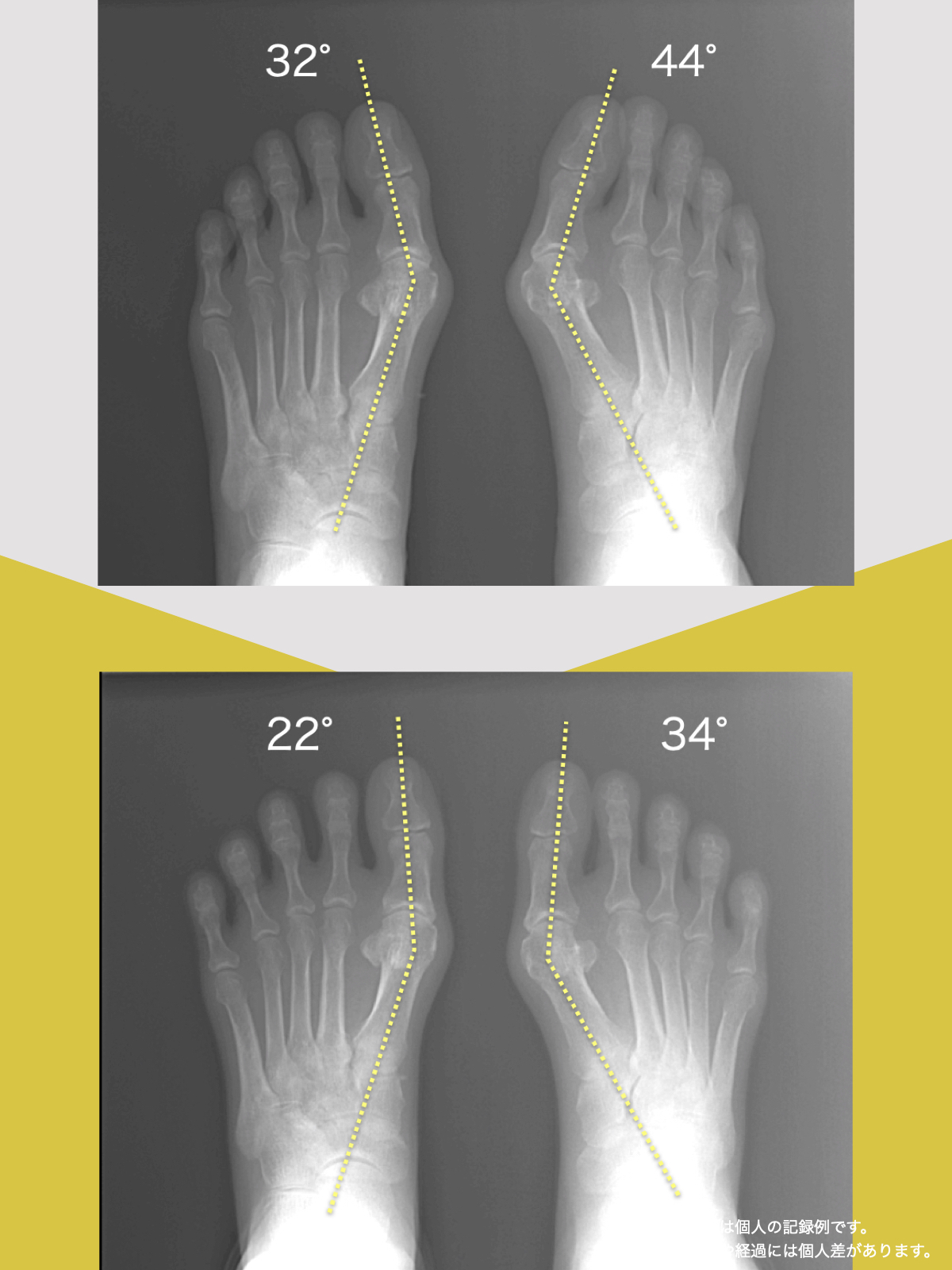
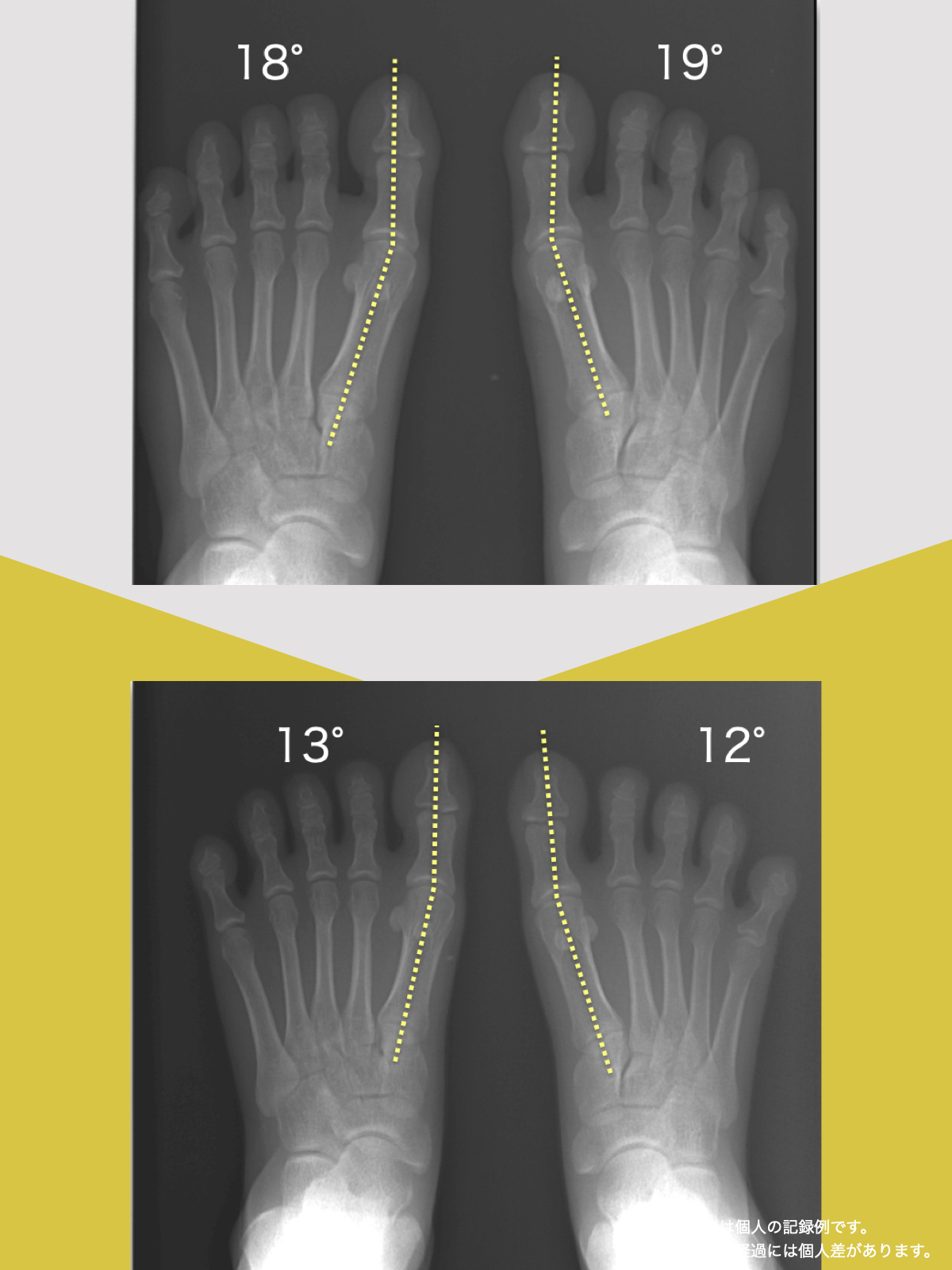
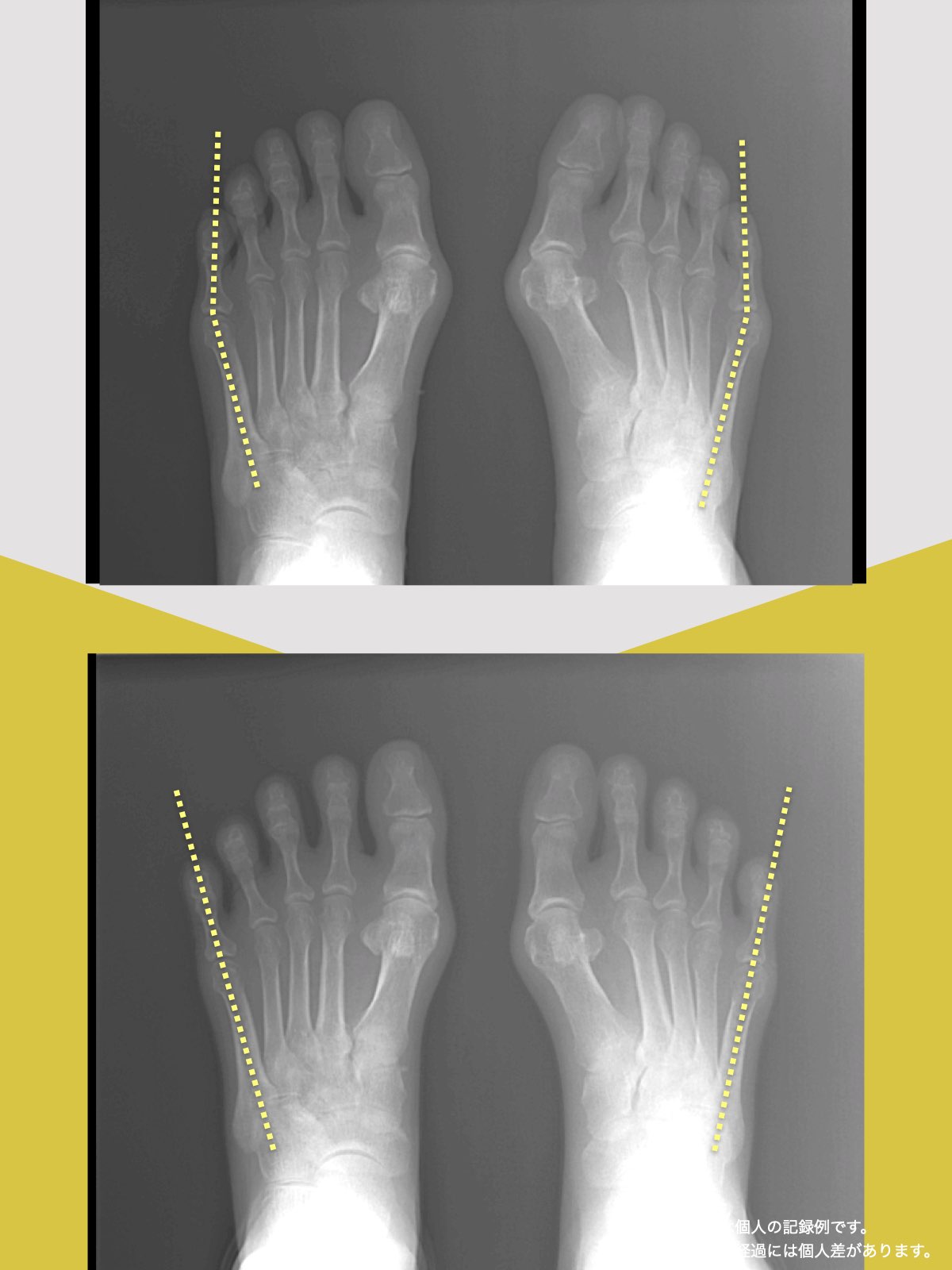
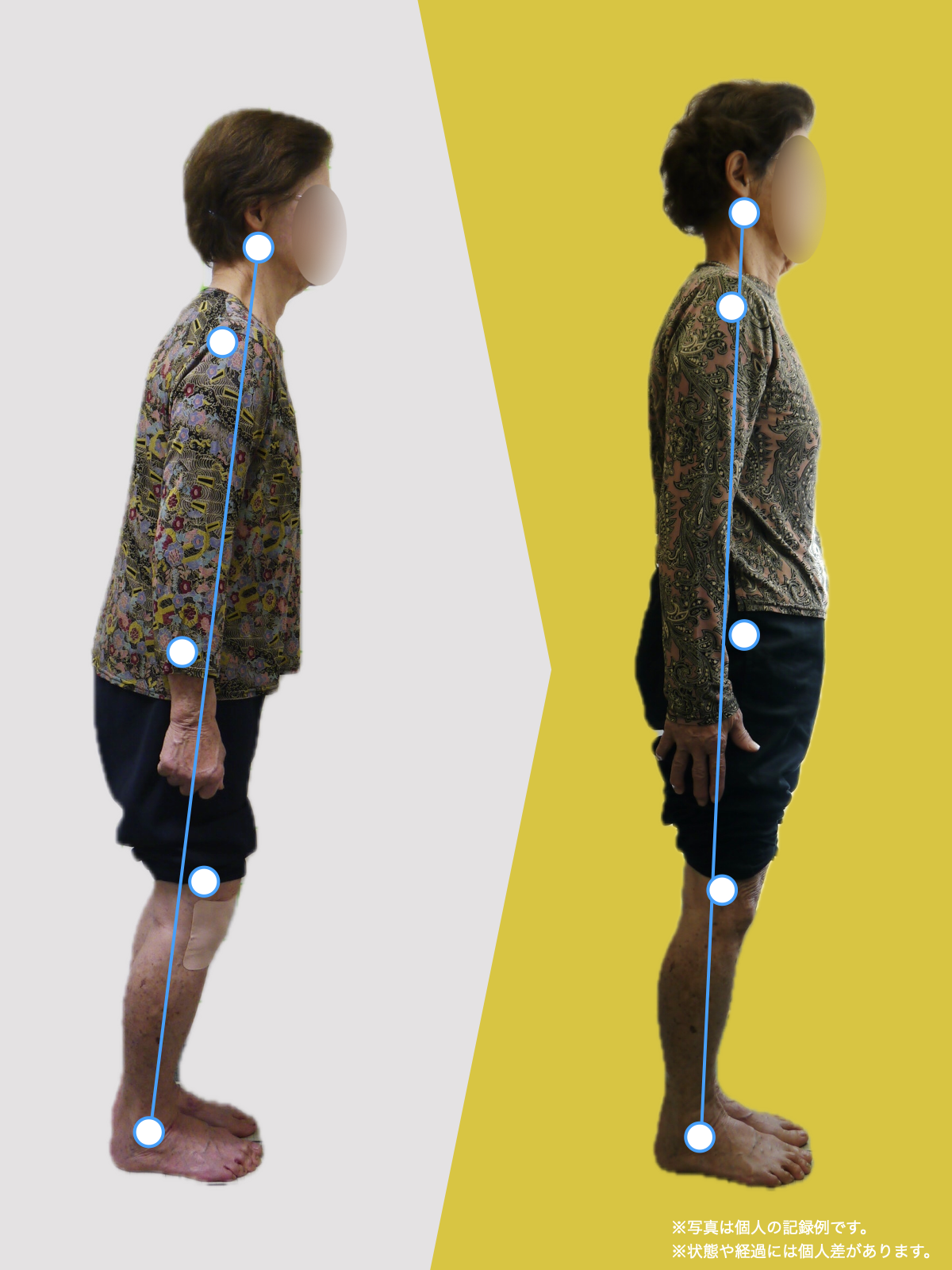
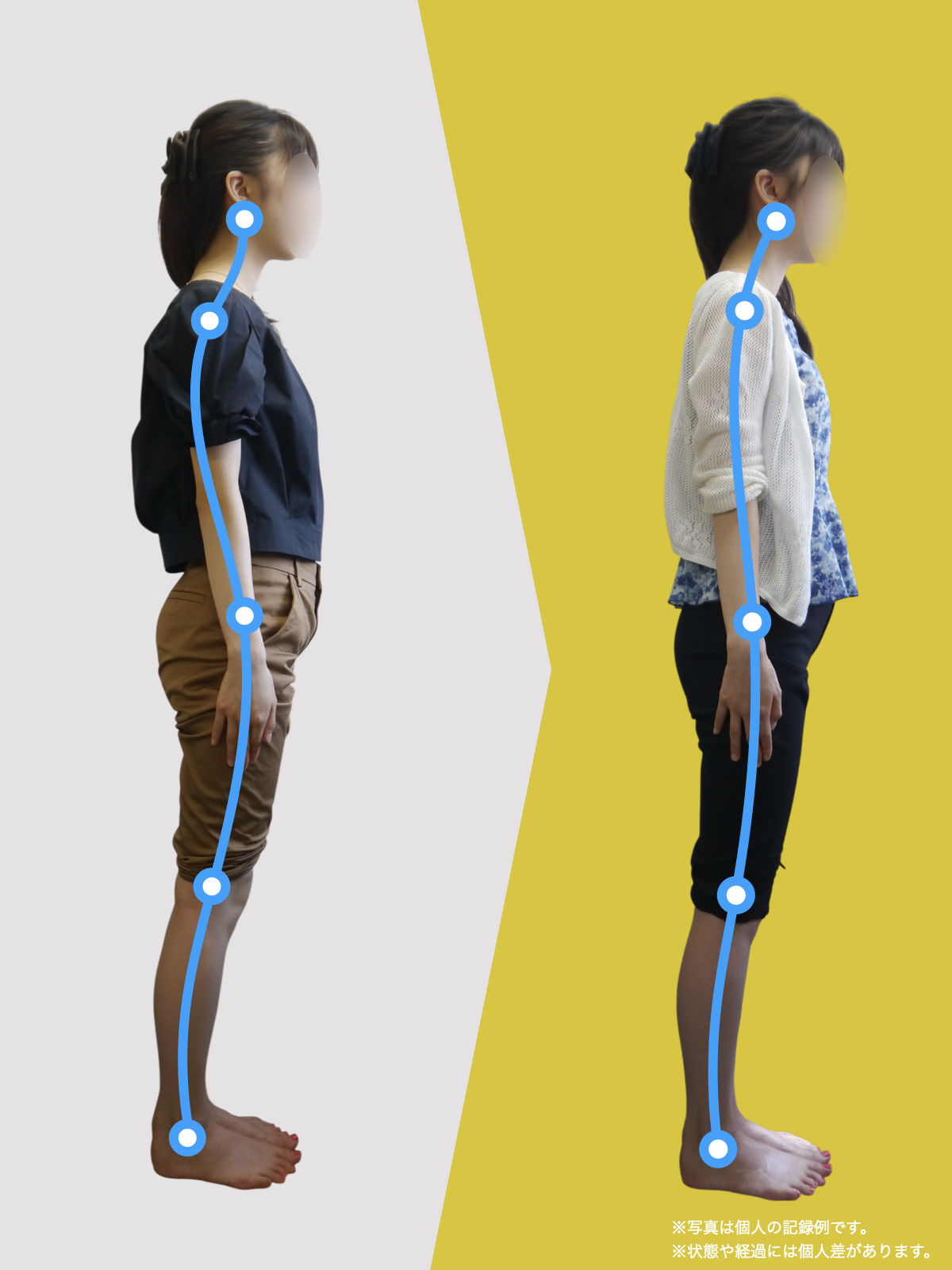
正常な人と、脊柱管狭窄症の人の背骨のカーブの違い
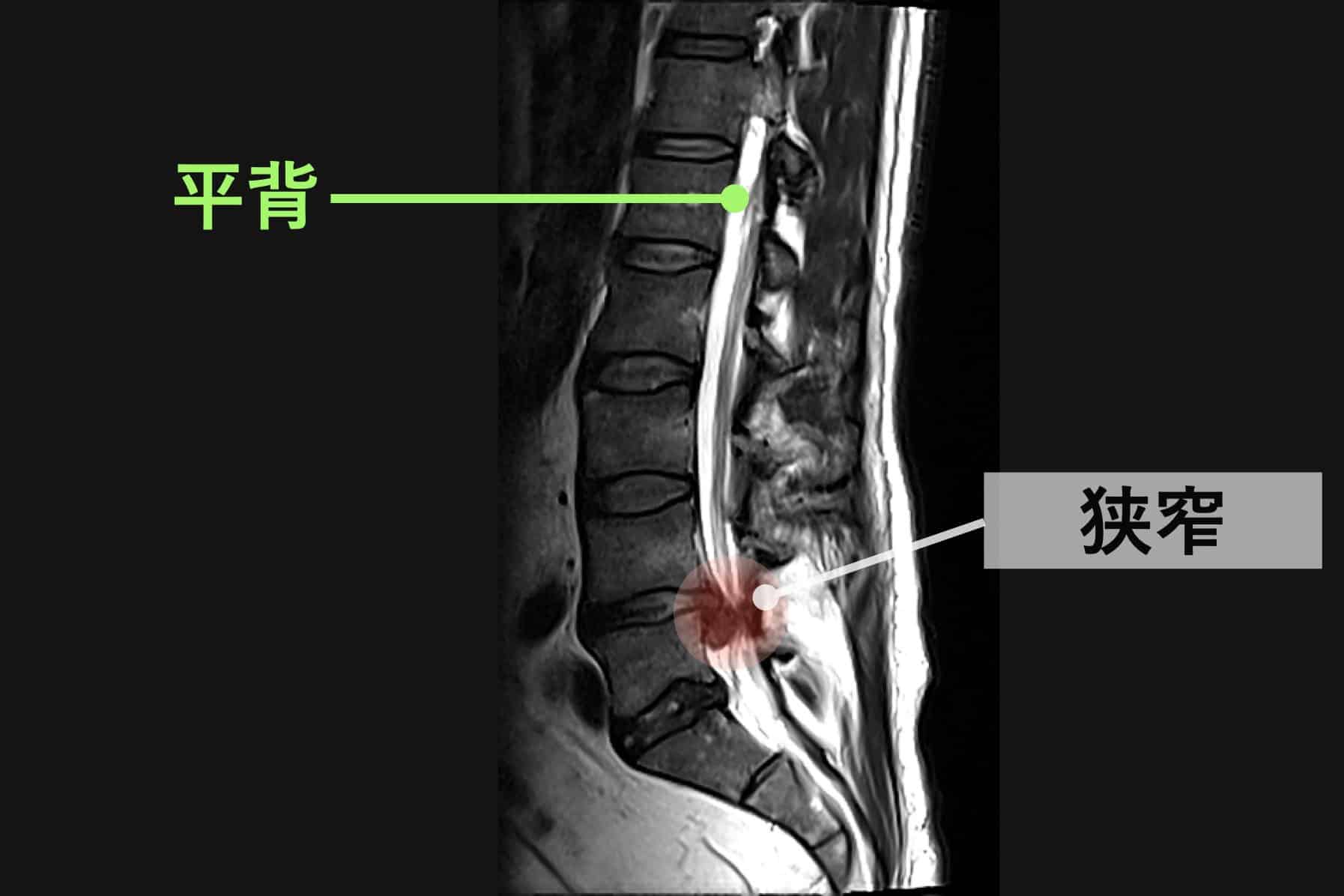
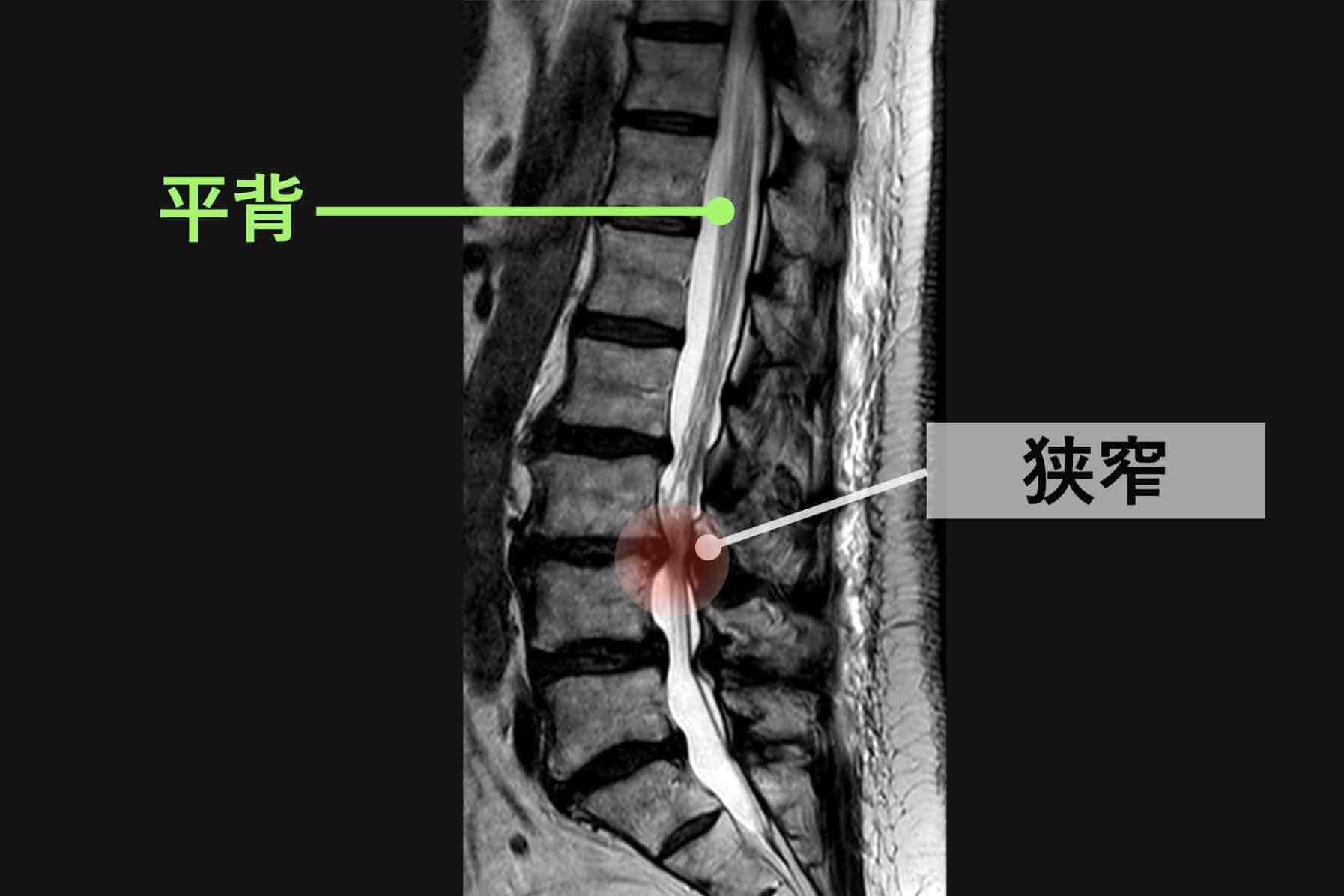
左側の一般的な正常例では、腰椎がゆるやかなS字カーブを描き、脊柱全体で荷重を分散しやすい配列になっています。
一方、脊柱管狭窄症と診断されるケースの一部では、腰椎のカーブが少なく、背骨がまっすぐに近づく「平背(フラットバック)」や猫背に類似したアライメントが確認されることがあります。
このような姿勢配列の違いは、脊柱にかかる力学的ストレスや、脊柱管周囲の組織環境に影響する可能性が指摘されています。
ただし、すべての脊柱管狭窄症に当てはまるわけではなく、個人差があります。
脊柱管狭窄症の力学的なメカニズム①
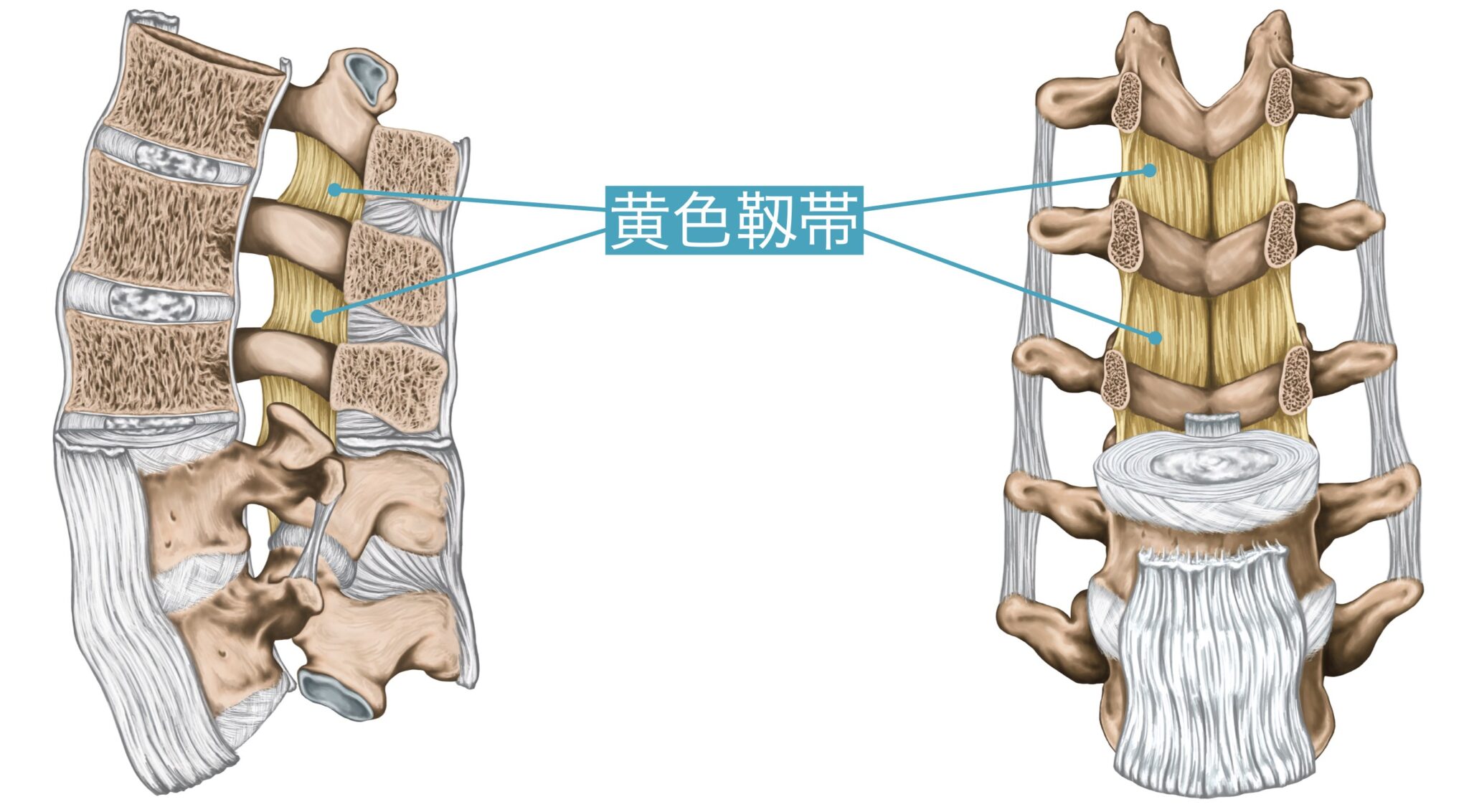
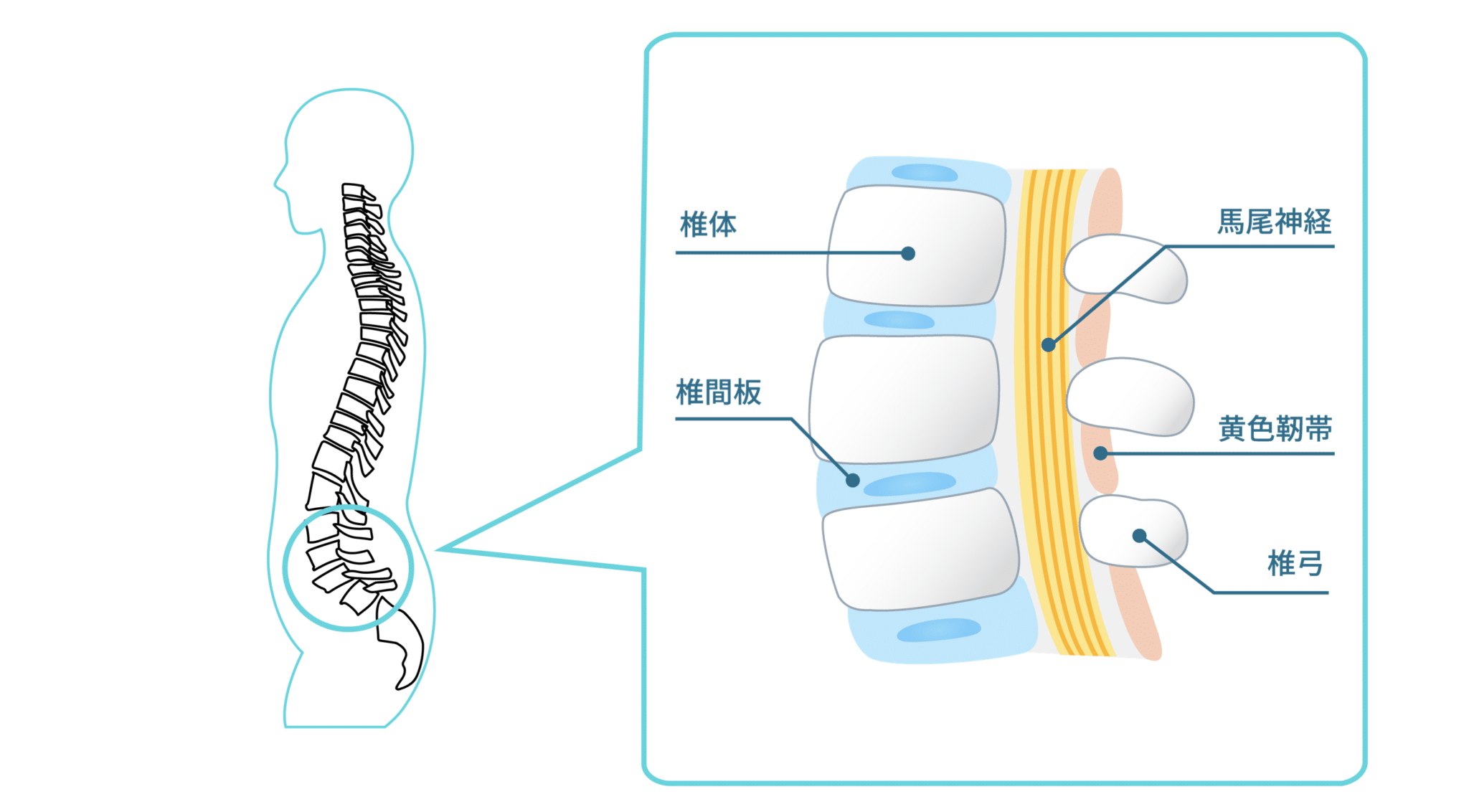
黄色靭帯は、背骨どうしをつなぎ、脊柱を支持・保護する役割をもつ重要な靱帯です。椎体と棘突起の間に位置し、脊柱後方で神経の通り道を支えています。黄色味を帯びた弾性線維が豊富で、脊柱の柔軟性と安定性に関与しています。
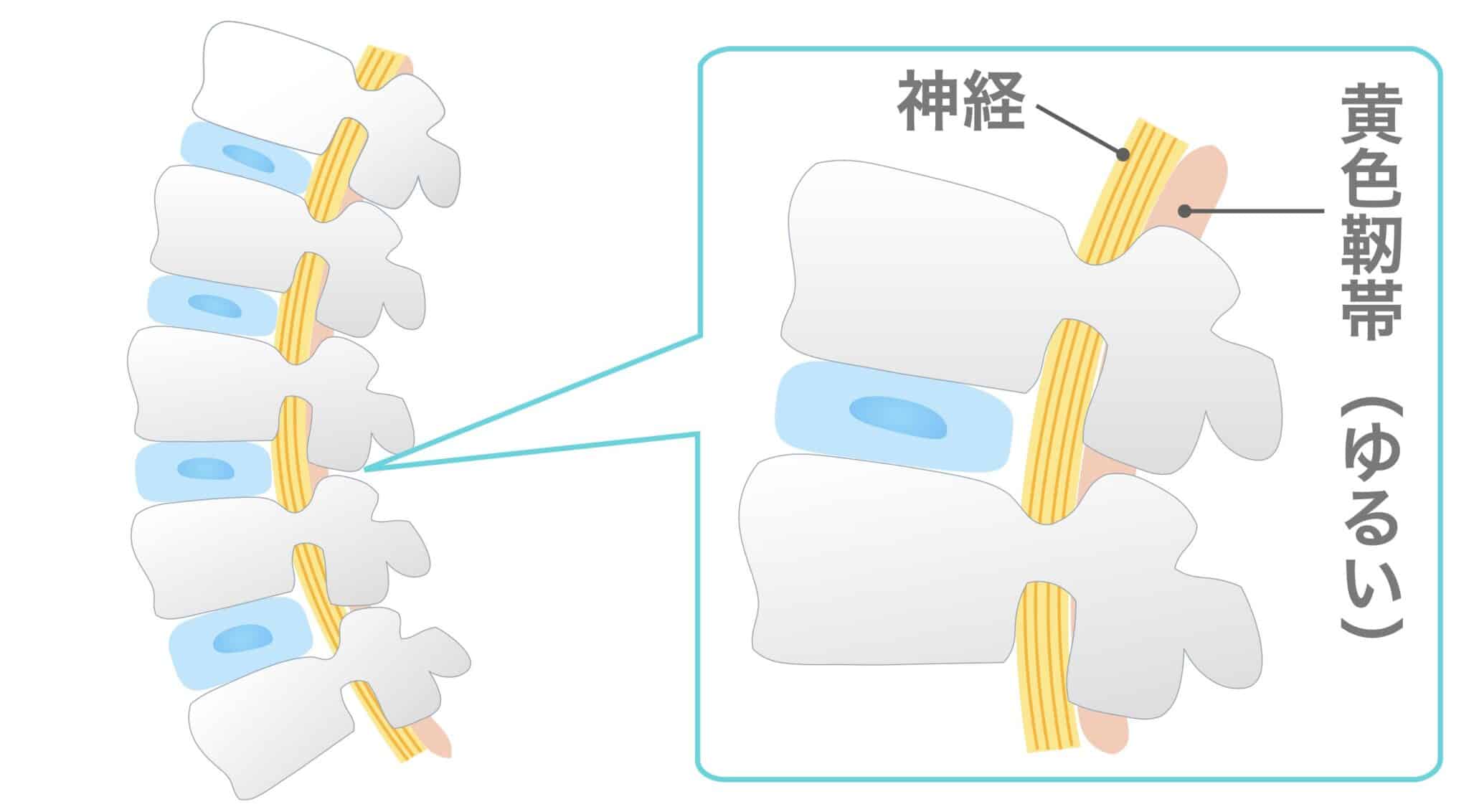
本来、人の背骨はゆるやかなS字カーブを保っています。S字カーブが保たれている状態では、黄色靱帯に過度な張力はかからず、緩やかな長さで維持されています。
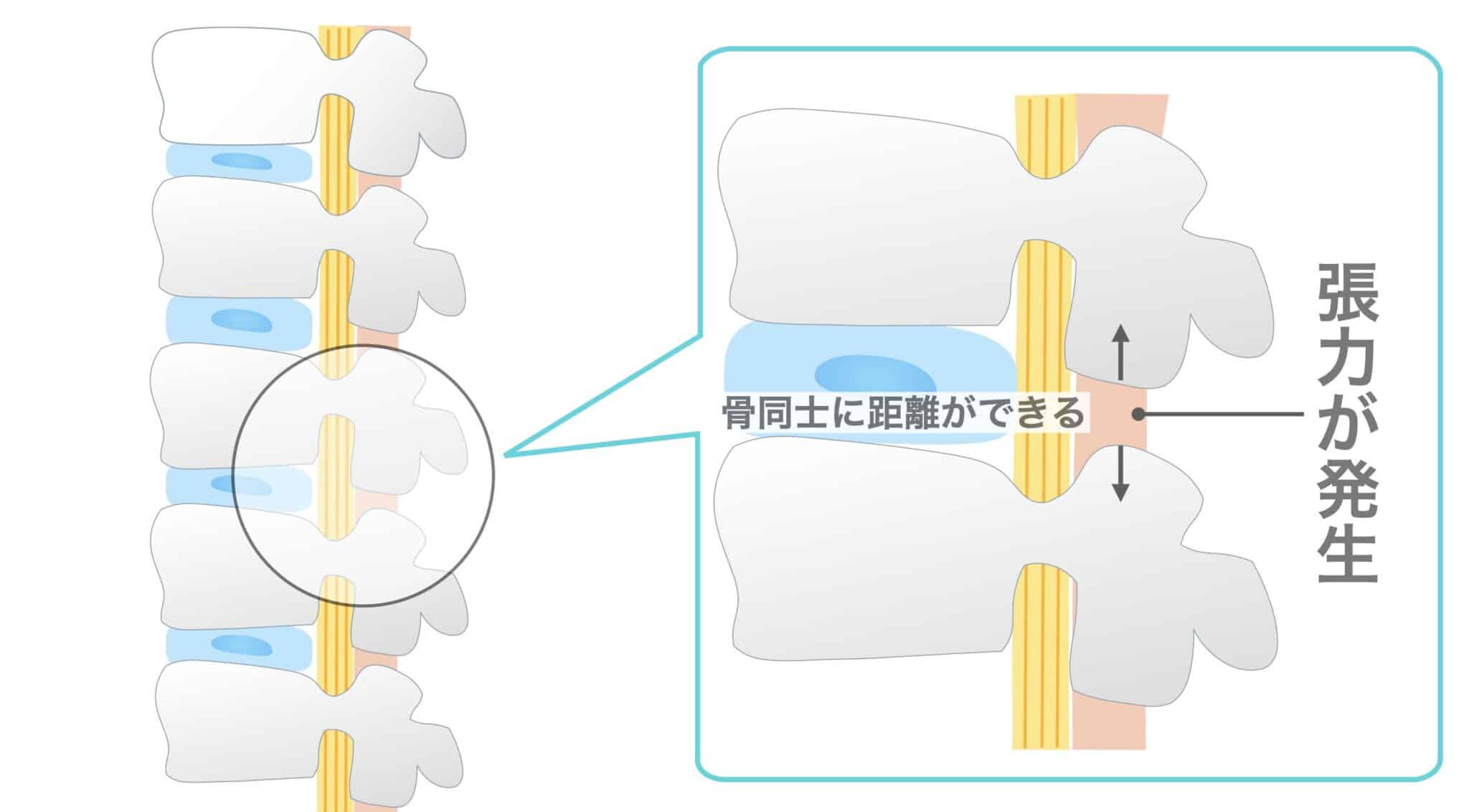
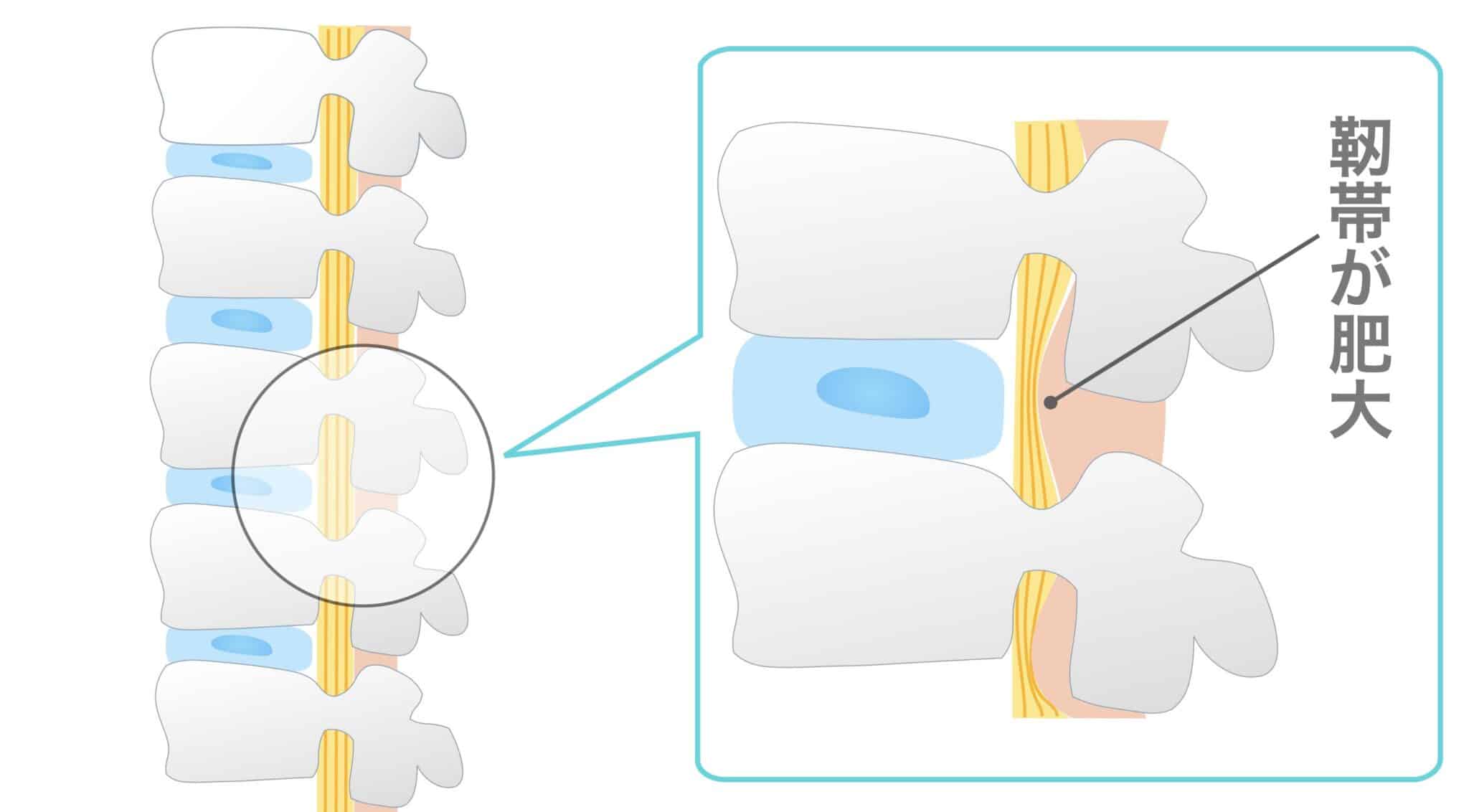
ところが、猫背・平背・反り腰などで生理的弯曲が失われると、椎骨間の距離や角度が変化し、黄色靱帯に持続的な張力(=メカニカルストレス)が生じる場合があります。
この張力が続くことで、
- 靭帯線維が引き伸ばされる
- 微細な炎症反応が起こる
- 線維成分が増え、靭帯が肥厚する
といった組織変化が起こる可能性が指摘されています。これは、身体が負荷に適応しようとする生体反応の一つと考えられていますが、長期化すると黄色靱帯が厚みを増し、脊柱管内のスペースが狭くなる方向へ働くことがあります。
また、持続的な張力により局所血流が低下すると、栄養供給が不均衡になり、線維化が促進されるという報告もあります。
このように、姿勢変化 → 張力 → 組織反応という力学的背景が、黄色靱帯肥厚の一因として検討されています。
脊柱管狭窄症の力学的なメカニズム②
シンプルに整理すると、①靴の種類・履き方 →②足指変形(かがみ指・浮き指) →③後方重心 →④骨盤の後傾/前傾変化 →⑤猫背または反り腰 →⑥生理的S字カーブの消失 →⑦黄色靱帯への持続的張力(肥厚) →⑧脊柱管の狭小化という力学的連鎖が起こる場合があります。

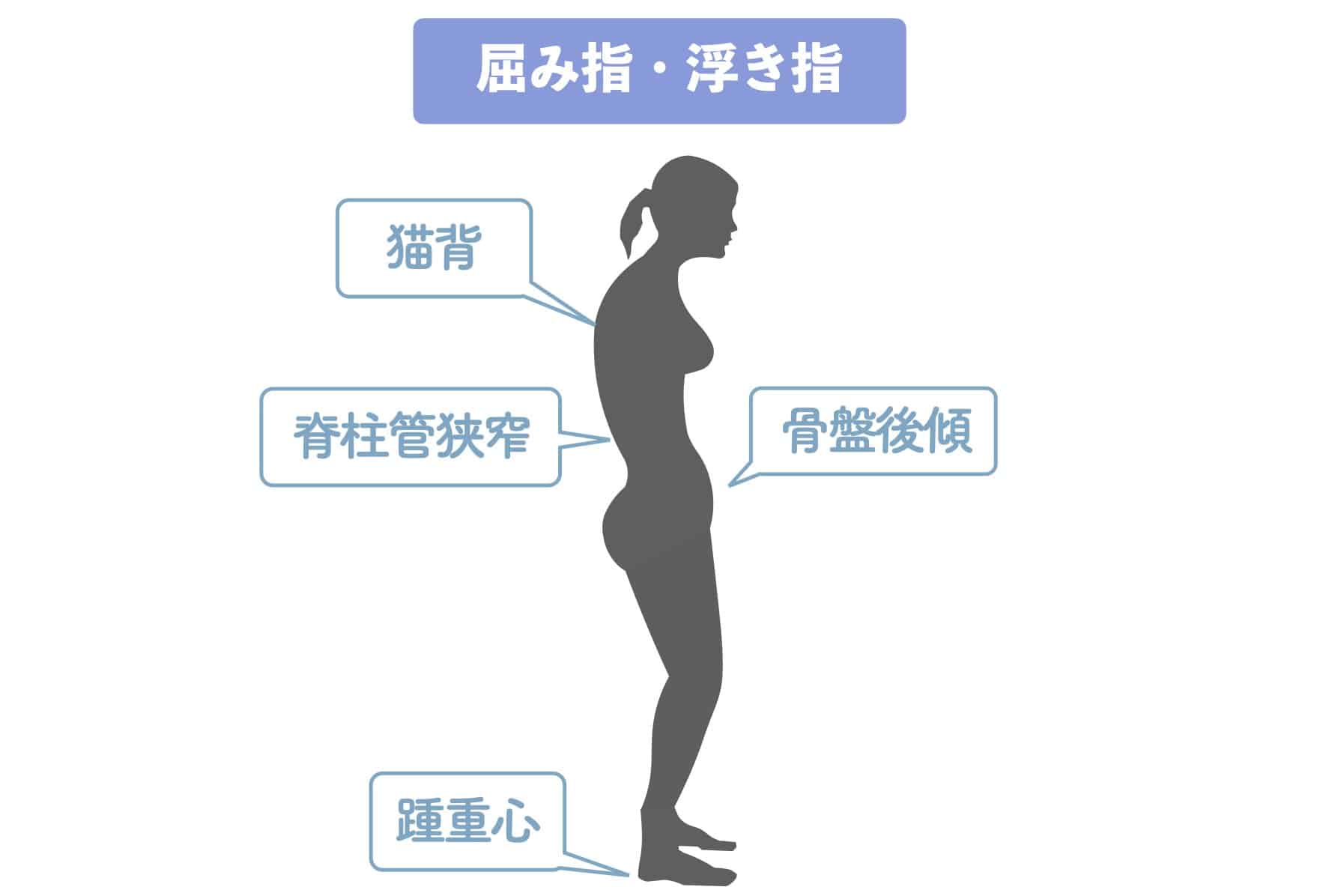
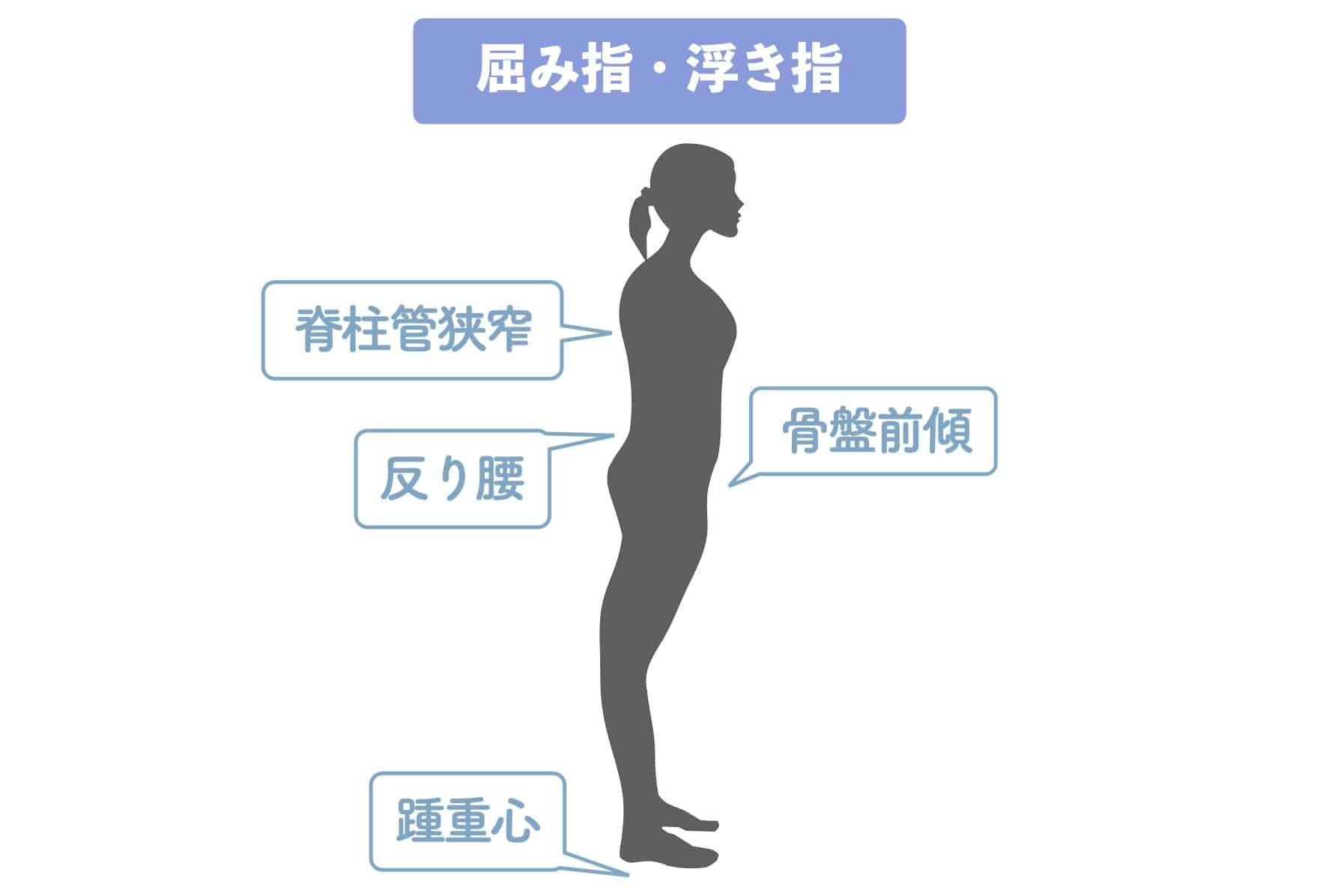
かがみ指や浮き指になったりすると、体重が足裏の前方に乗りにくくなり、無意識にかかと重心(後方重心)へ移行します。
重心が後ろへずれると、身体は倒れないように胸郭や骨盤、背骨の角度でバランスを取ろうとします。これが姿勢制御です。
その結果、
- 背骨が本来のS字カーブを保てなくなる
- 平背・猫背・反り腰へ変化しやすくなる
- 椎骨間に持続的な張力が生まれる
といった力学的変化が起こります。
この張力が長期間続くと、黄色靱帯の線維が反応し、肥厚が進むケースがあると報告されています。靱帯が厚くなると、脊柱管内のスペースが狭くなる方向へ作用することがあります。
つまり、脊柱管狭窄症は「背骨だけの問題」ではなく、足指→重心→姿勢→脊柱の配列という全身の連鎖の中で生じる場合があるということです。
この構造を理解するうえで、私がよく用いる考え方が「Hand-Standing理論」です。
人は、手で逆立ちをすれば安定して立ち続けることができません。同じように、足指という“支持点”がうまく機能していない状態では、骨盤や背骨だけを整えようとしても、全身のバランスは保ちにくくなります。
脊柱管狭窄症の背景にも、背骨そのものではなく、「支持点の破綻」によって姿勢制御が崩れ、結果として脊柱に持続的な張力がかかっているケースが含まれていると、私は考えています。
そのため、姿勢や脊柱だけを見るのではなく、足元も含めた包括的な視点が重要になります。
カンタンに言えば、こういうことだよ!
椎間板ヘルニアは、
①靴の履き方・靴下の素材・スリッパ
↓
② 靴や靴下の中で足がすべる
↓
③ 足指を反らせたり曲げて踏ん張る
↓
④ 浮き指・屈み指
↓
⑤ かかと重心
↓
⑥姿勢制御が働く
↓
⑦骨盤の前傾や後傾
↓
⑧猫背・反り腰でバランスをとる
↓
⑨背骨のS字カーブが失われる
↓
⑩黄色靭帯にストレスがかかる
↓
⑪腰椎が肥厚
↓
⑫神経を圧迫(脊柱管狭窄症)
というメカニズムで起こります。
つまり、原因は①にあります。
結果である⑪ばかりにアプローチしても、変化しにくいのはそのためです。原因である①に目を向けながら、④にも同時に対処していくこと。それが、椎間板ヘルニアに対応するための近道です。
YOSHIRO SOCKS:①と④にアプローチ
ひろのば体操:④にアプローチ
小股歩き:⑦にアプローチ
病院が主に介入する部分:⑫
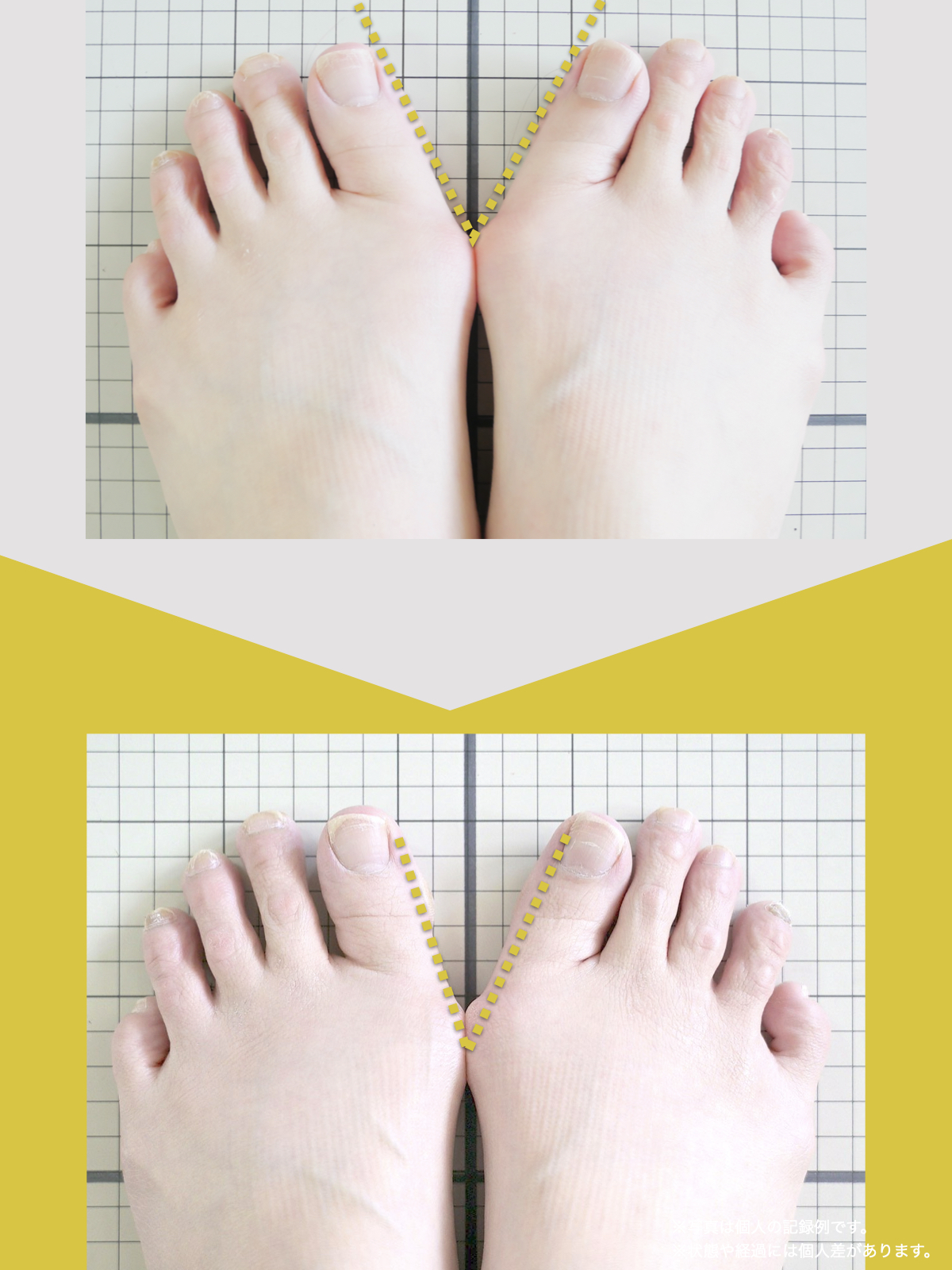
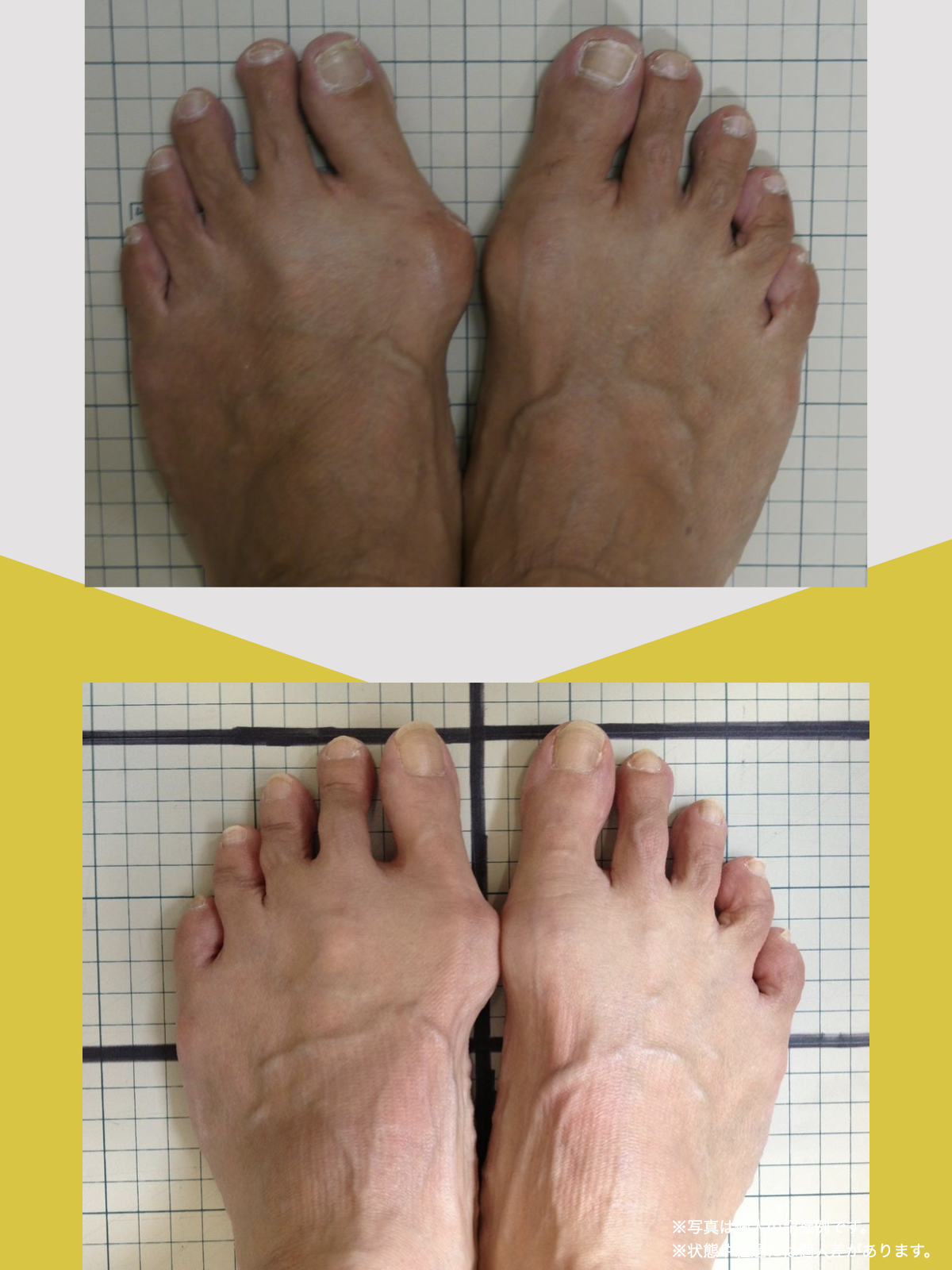
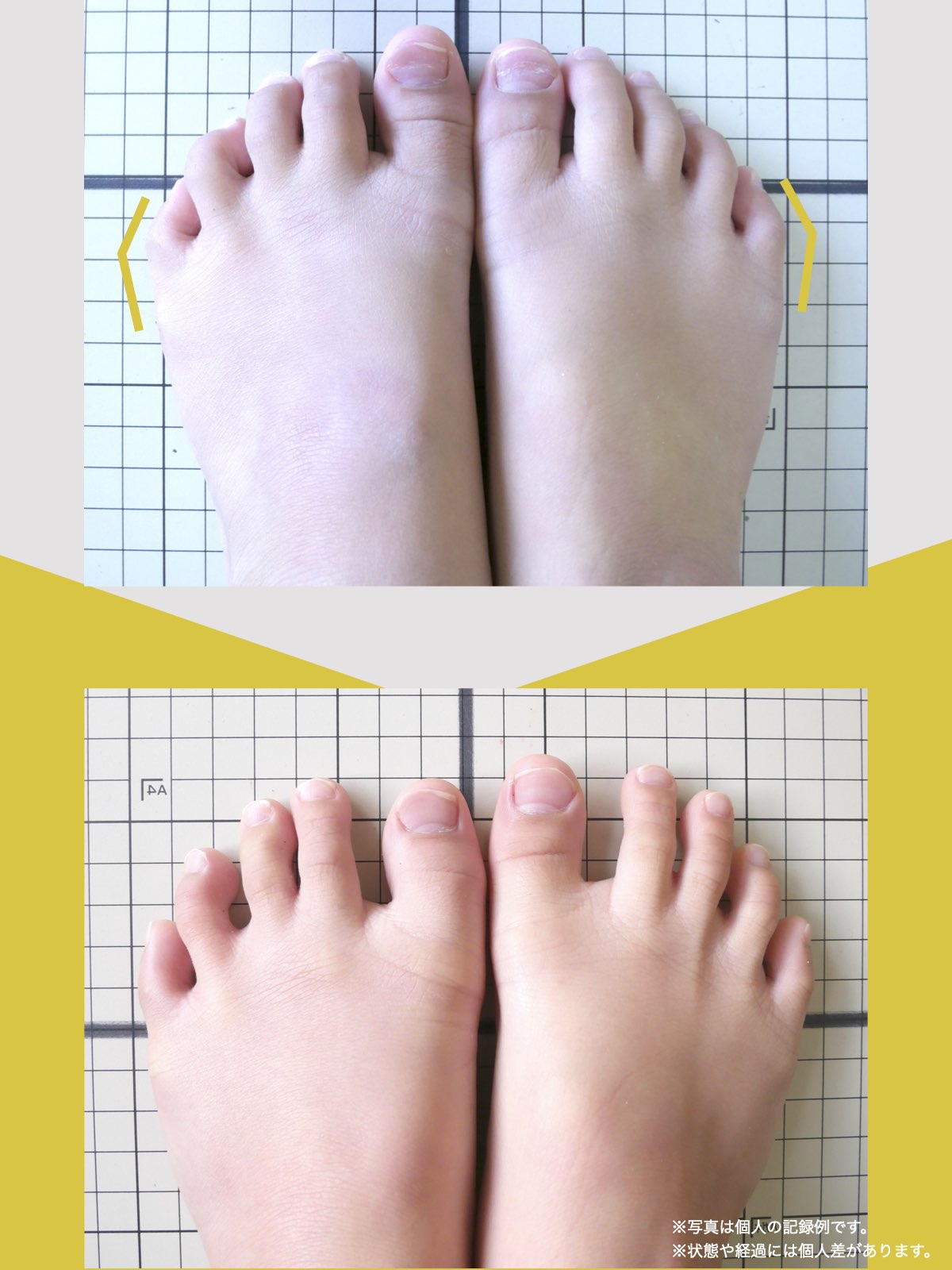
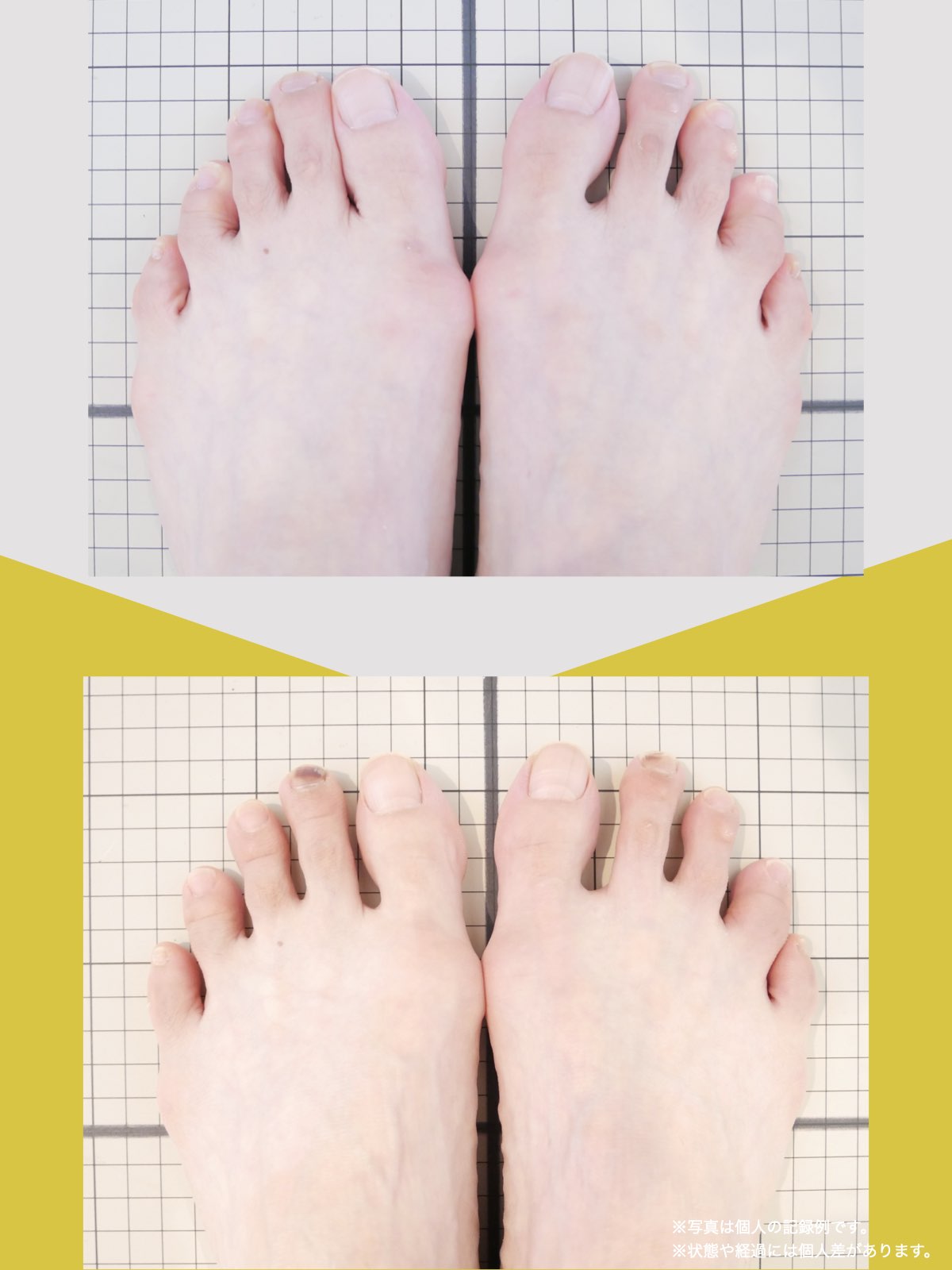
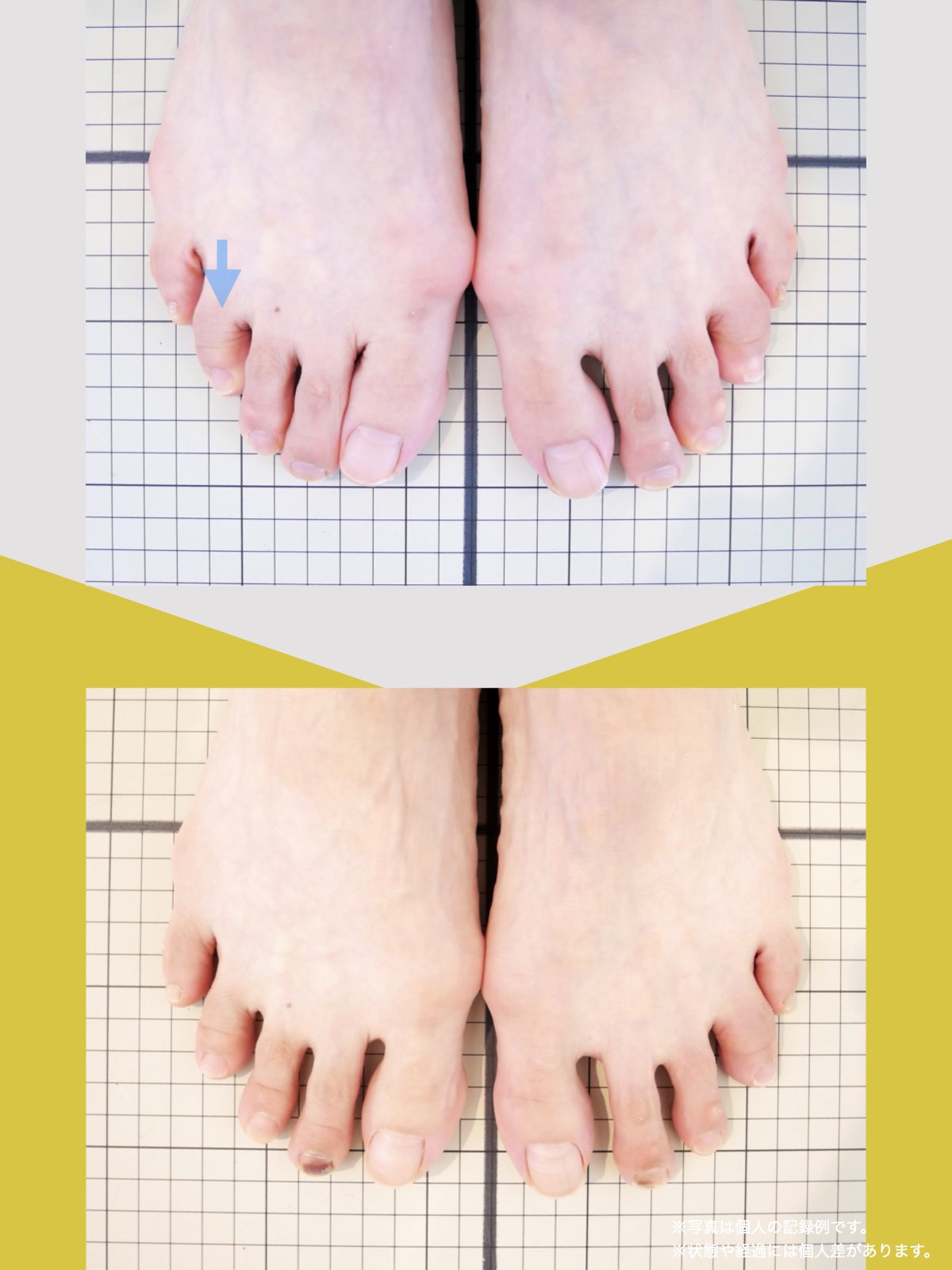
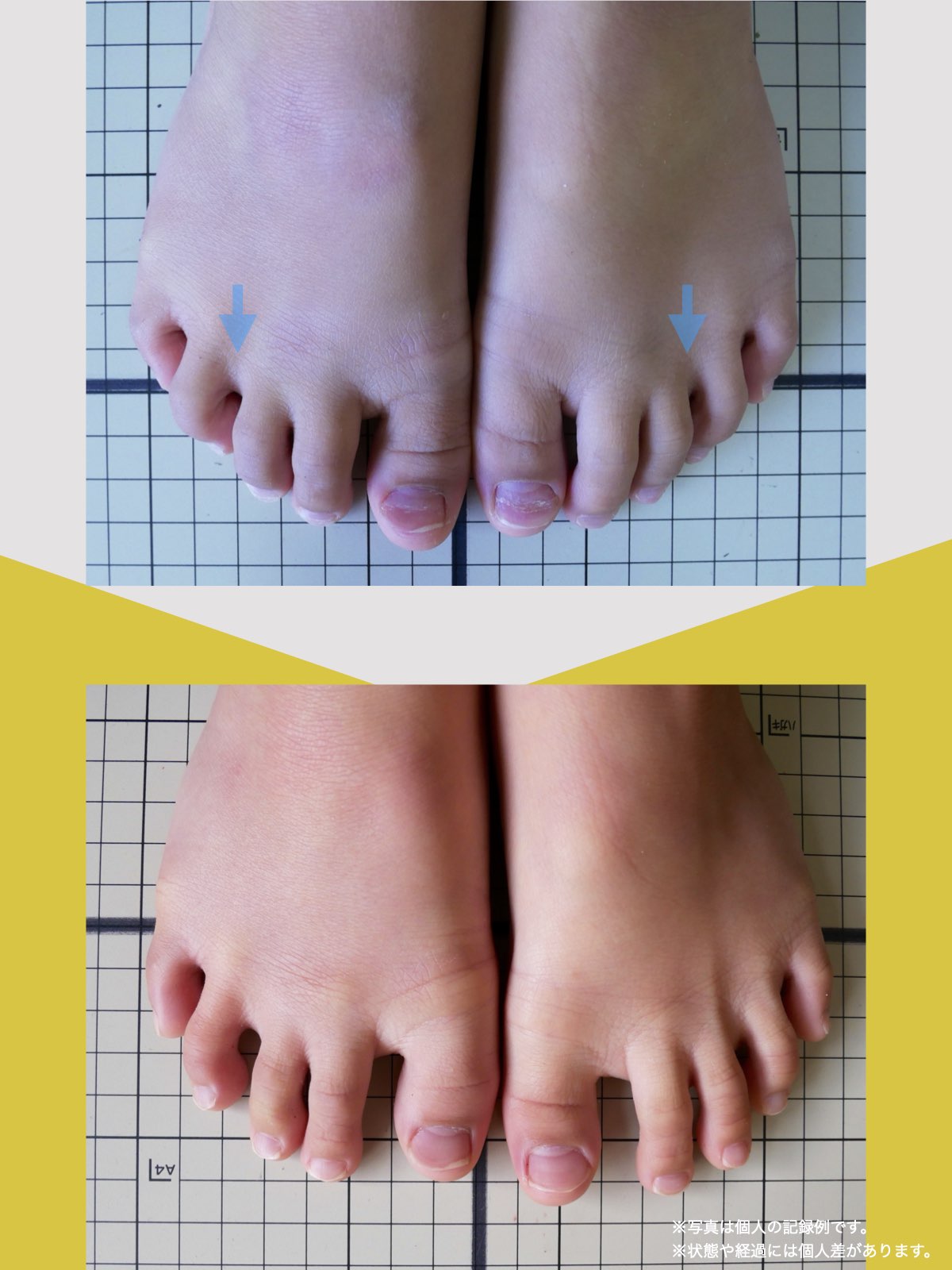
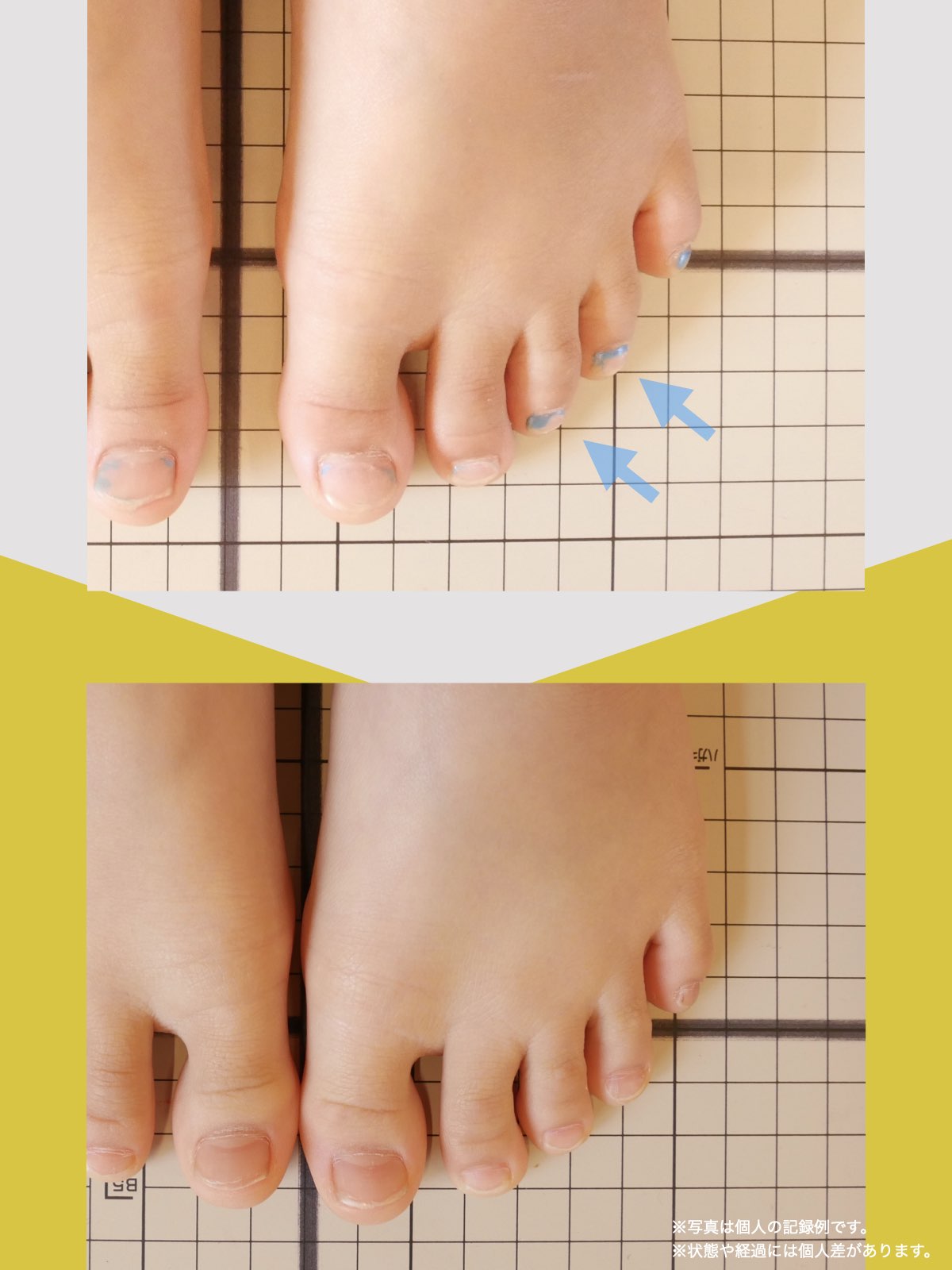
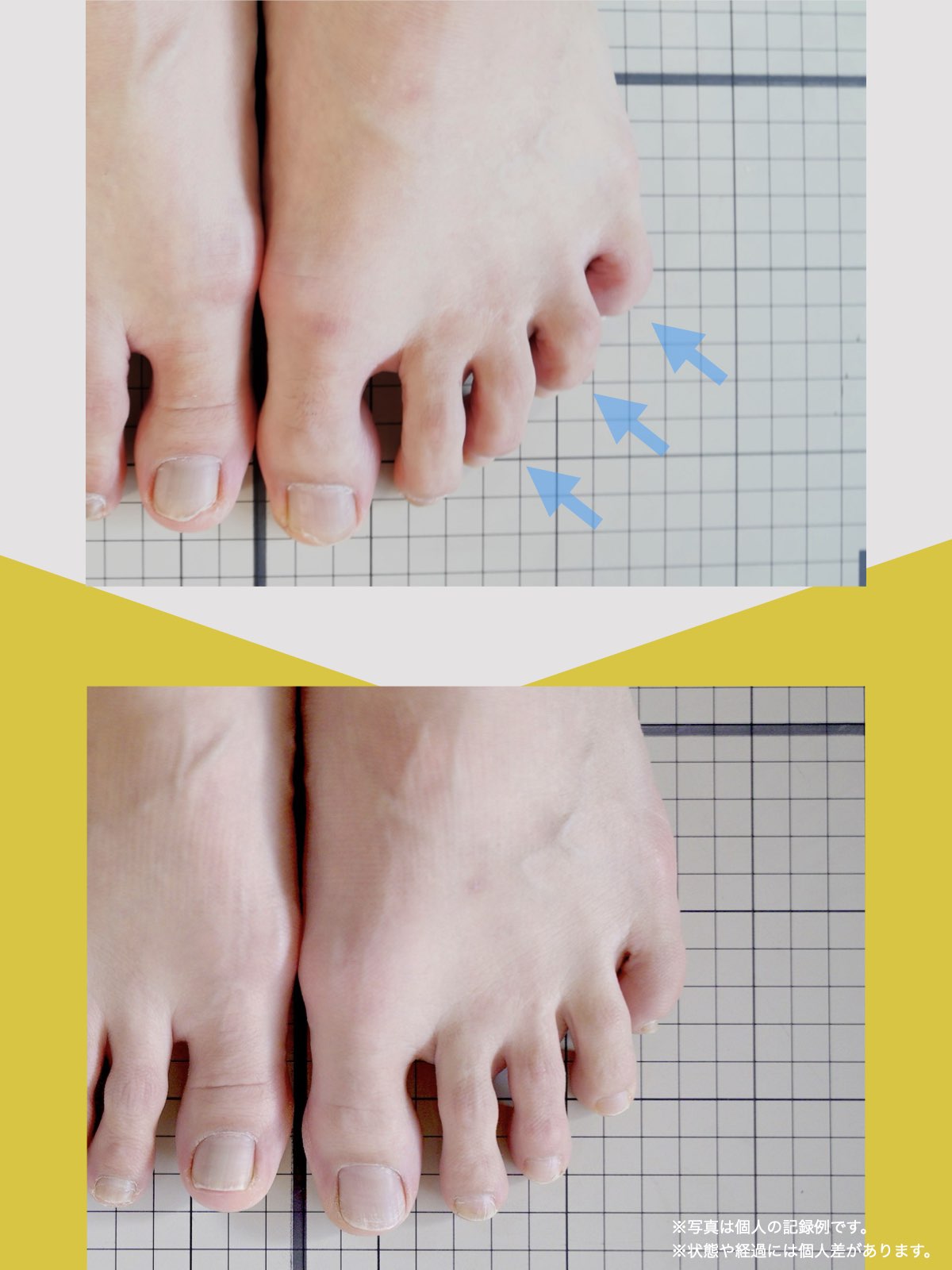
足指の変形と原因について
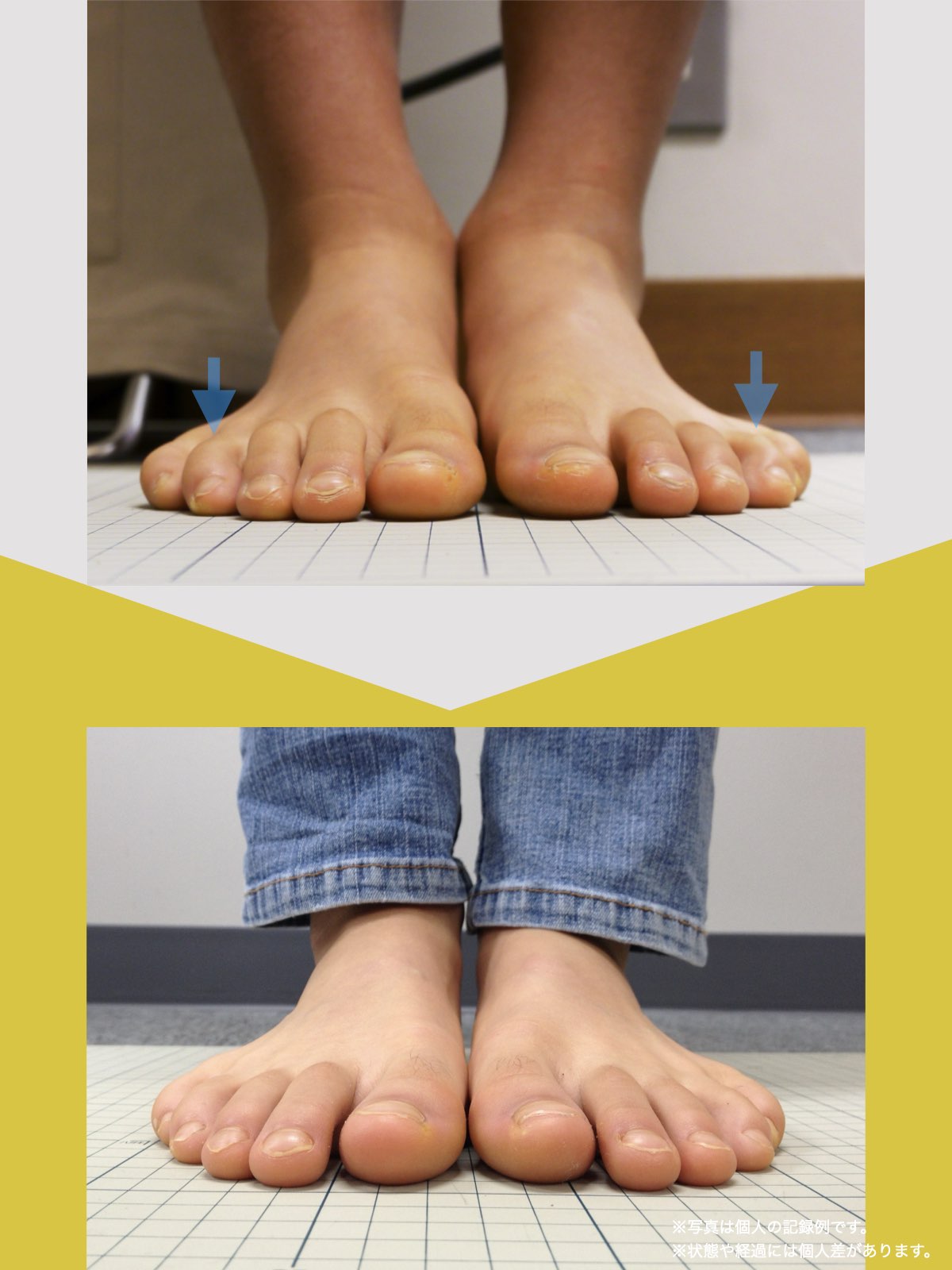
現代では、靴文化や生活環境の変化により、足指の形や動きに影響が生じる人が少なくありません。特に、足の形に合わない靴を長期間履く習慣や、すべりやすい素材の靴下を日常的に使用することは、重心バランスや足指の機能に影響を与える要因とされています。
その結果、かがみ指・浮き指・外反母趾・内反小趾など、足指の変化が起こりやすくなり、姿勢や歩行にも影響が及ぶケースがあります。
足指の変形がどのように起こるのか、さらに詳しい解説は下記の記事でまとめていますので、興味のある方はご覧ください。

検査・セルフチェック
脊柱管狭窄症では、腰・おしり・脚まわりに違和感が生じることがあります。気になる場合は、次の視点を参考に日常の状態を観察してみてください。
1)痛みやしびれが続く場合
2)歩行時に痛みが増す場合
3)外反母趾や膝の曲がりなどの変形が見られる場合
4)尿や便の通じが悪くなる場合
これらは原因にかかわらず、体の負担が蓄積しているサインとして捉えられることがあります。まずは日常姿勢や歩き方、靴の選び方などを見直すことで、負担を減らす工夫ができる場合もあります。
※強い痛み、しびれの悪化、排尿・排便の変化がある場合は、早めの医療相談が推奨されます。
痺れのセルフチェック
脊柱管狭窄症では、神経が刺激されることで痛みやしびれが生じることがあります。どの部分に症状が出るかは、関与する神経の高さによって異なります。
その目安として用いられるのが「デルマトーム(皮膚分節)」です。デルマトームとは、脊髄神経ごとに分布する皮膚の感覚領域を示したもので、以下のように分類されています。
・C2〜8(頚神経2番目〜8番目)
・T1〜12(胸神経1番目〜12番目)
・L1〜5(腰神経1番目〜5番目)
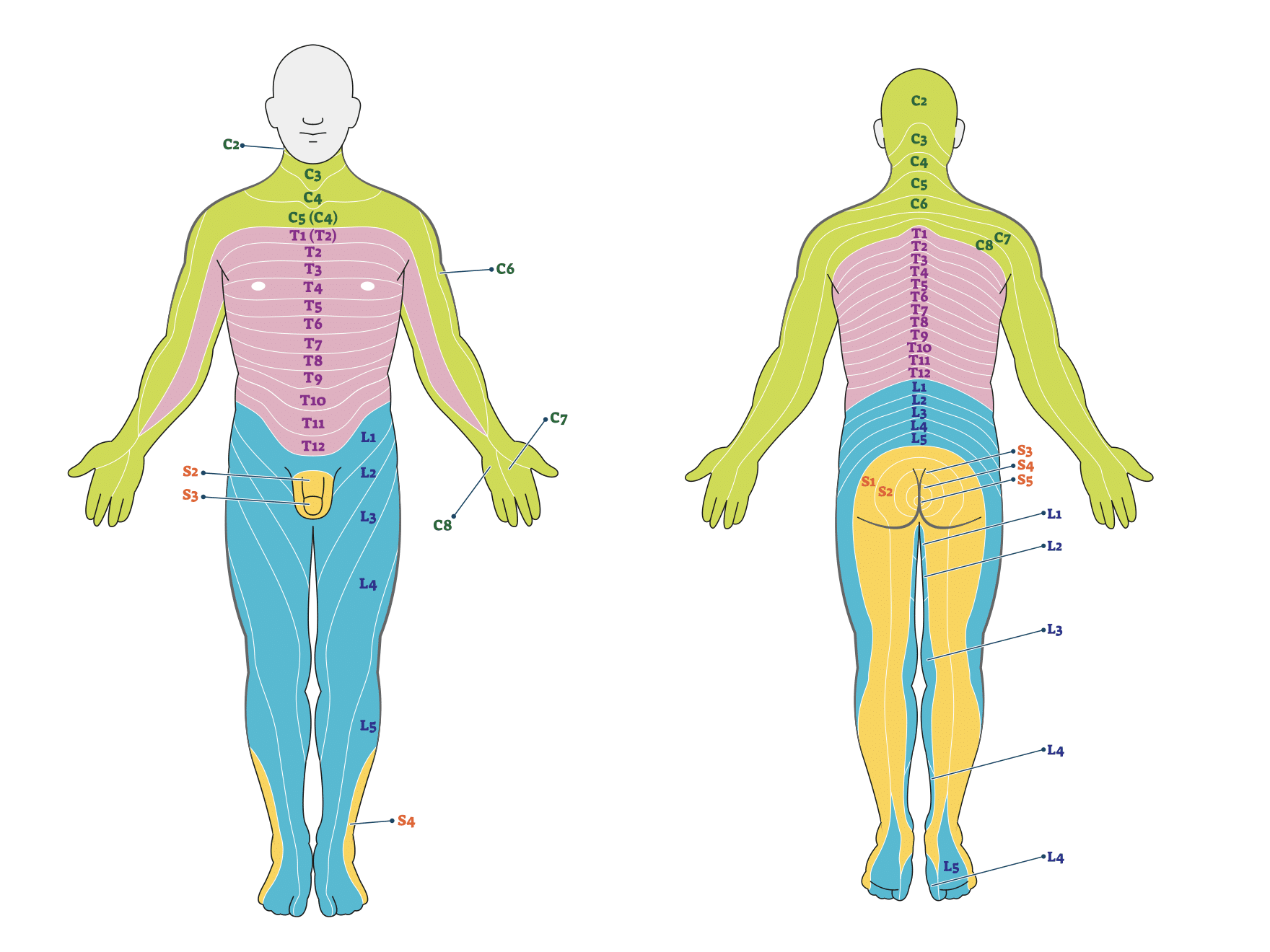
例えば、腰椎レベルL4の神経が刺激を受けた場合、太ももの内側〜すね周囲にしびれや感覚の違和感が見られることがあります。腰だけでなく、太もも・ふくらはぎ・足先などに広がる症状がみられることも一般的です。
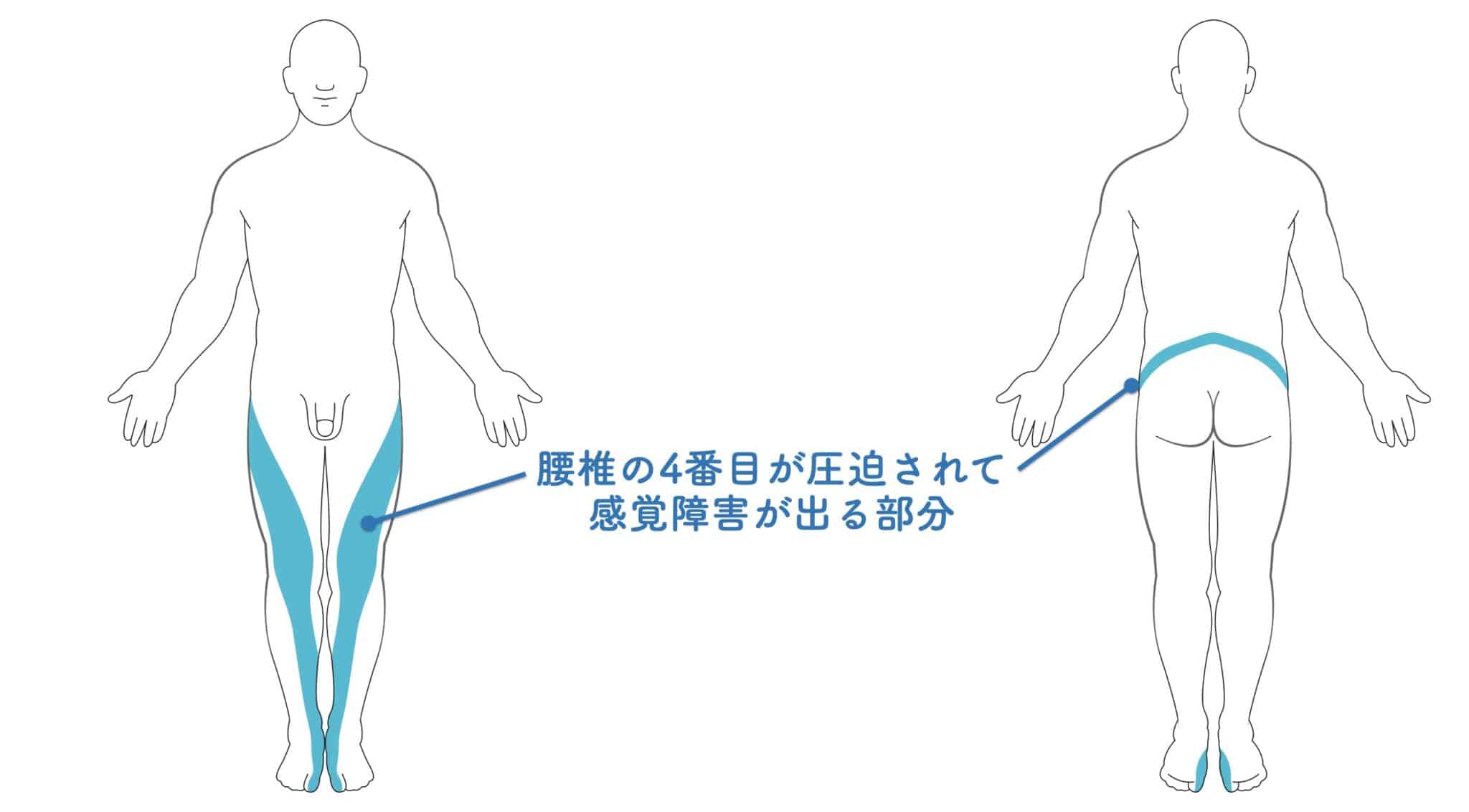
デルマトーム(神経の支配領域)は、しびれや感覚の違和感がどの高さの神経に関連しているかを理解する際の参考指標となります。MRIなどの画像所見と臨床症状が整合している場合、診断の検討材料として用いられることがあります。
一方で、画像上の狭窄部位と、自覚している症状の範囲が必ずしも一致しないケースも報告されています。そのため、画像だけで判断するのではなく、総合的な評価が重要とされています。
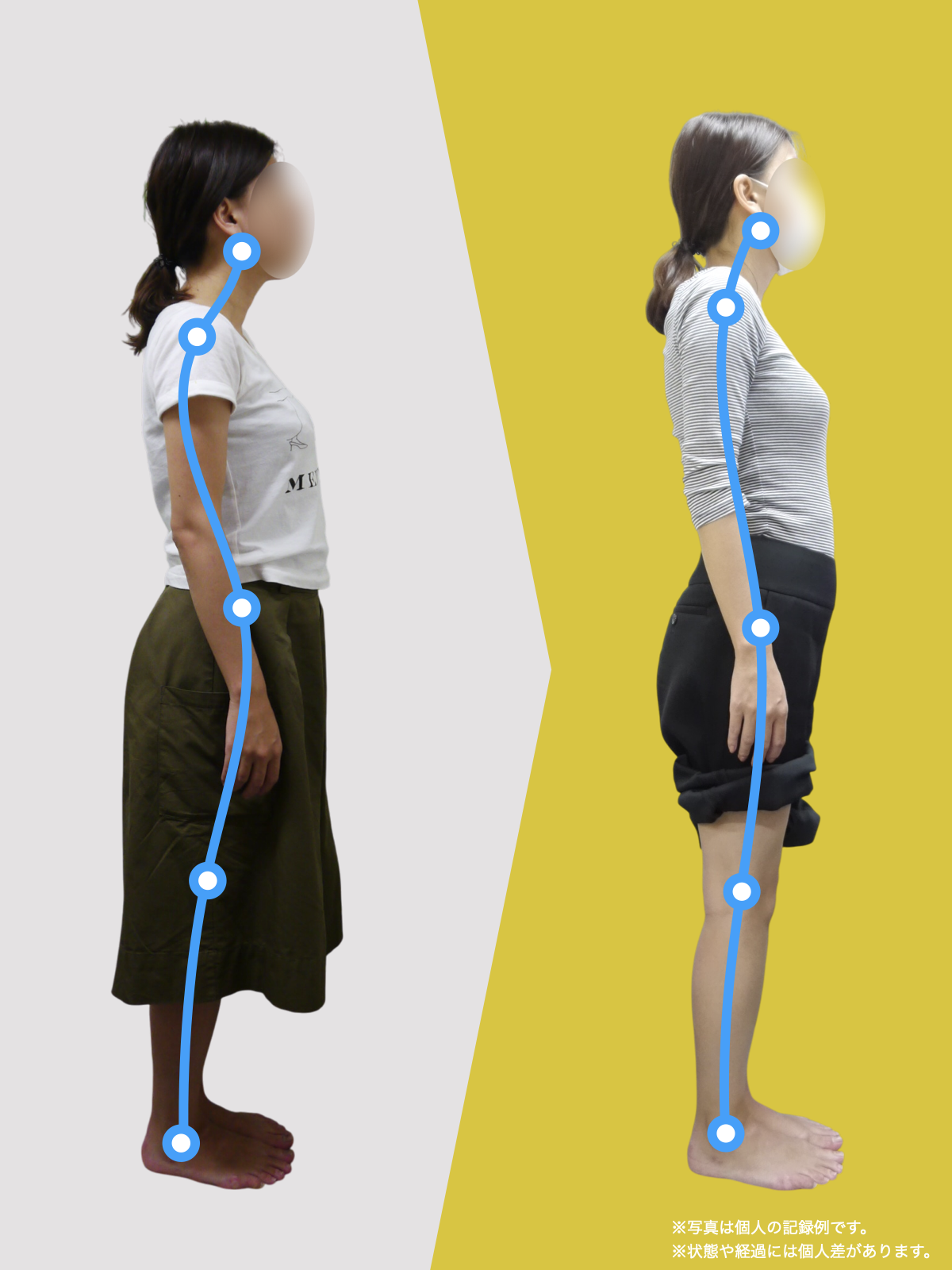
姿勢のセルフチェック
まず、自分の真横からの姿勢をスマホなどで撮影してみましょう。スマホの中心点がカラダの中心にくるように撮影します。水平器の位置がおへその位置にくるようにすると良いでしょう。
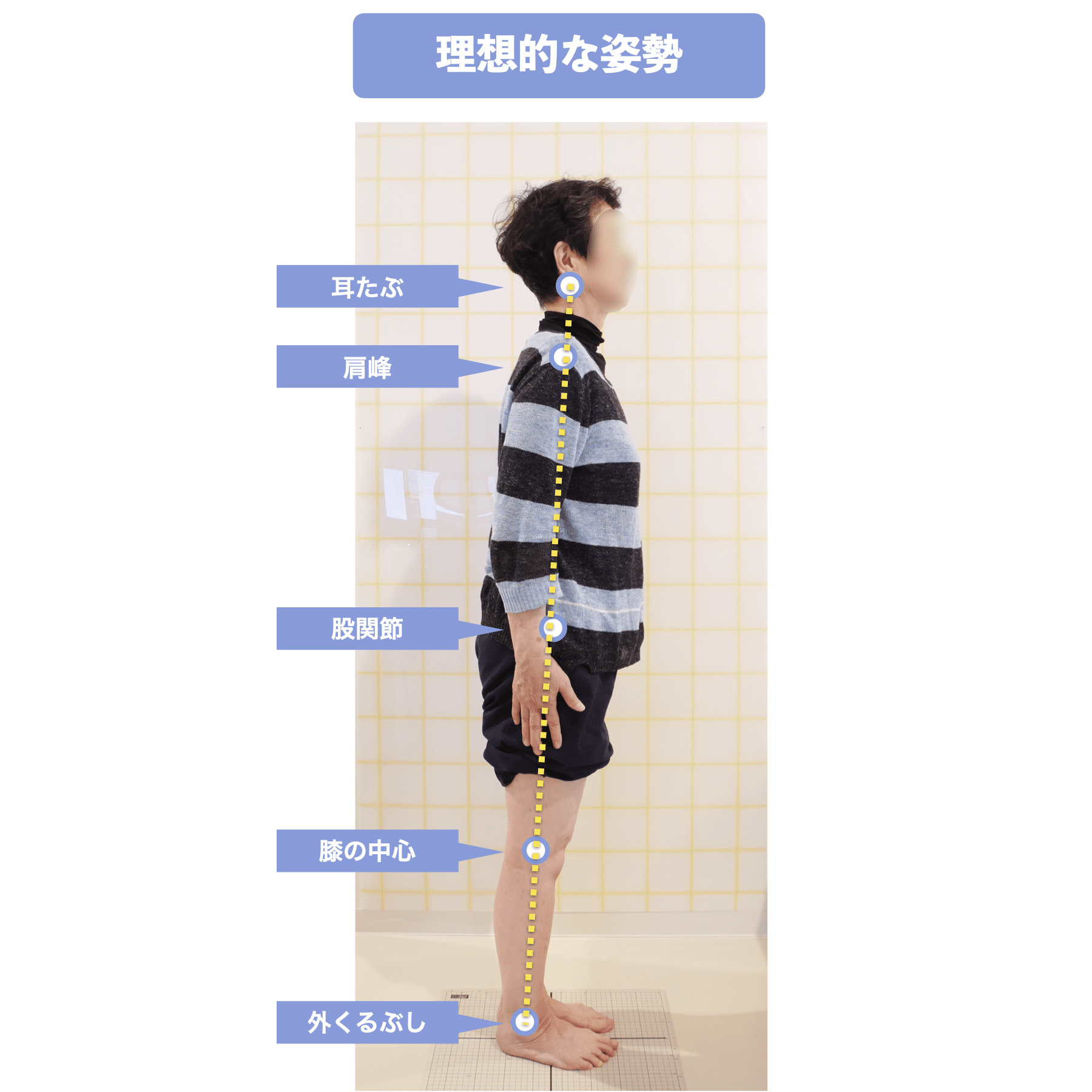
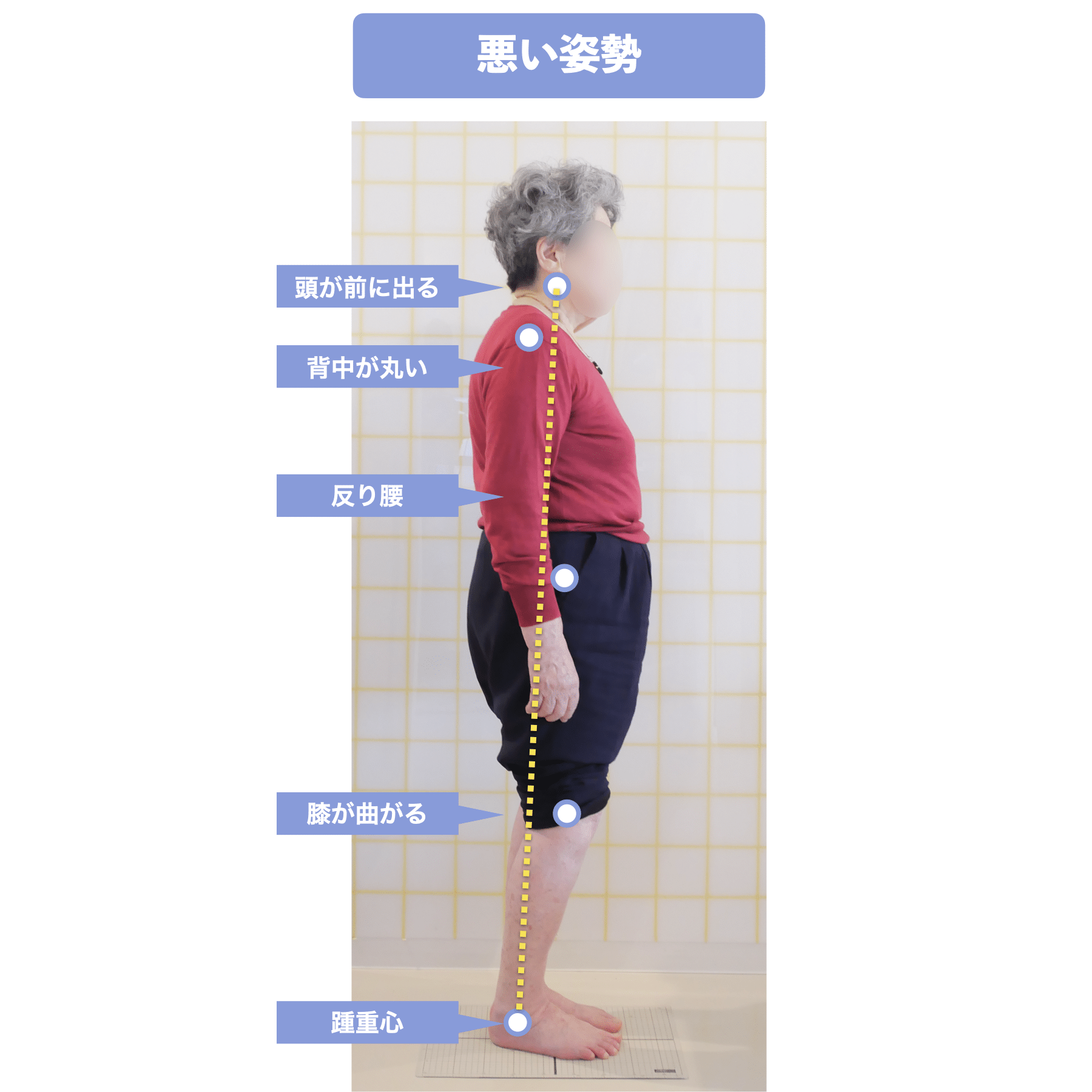
その次に、耳垂(耳たぶ)と足の外果(外くるぶし)を線で結びます。その直線の中に、①膝の中心、②大転子(股関節)、③肩峰(肩の中心)が通っていれば理想姿勢です。線をひきのが面倒であれば、定規などを耳たぶと外くるぶしの位置に合わせます。
①・②・③のいずれかが直線からズレている場合は、猫背か反り腰の状態で、首を前に出して立っている状態だと思います(反り腰の一部の方を除く)。どうでしたか?ほとんどの方が猫背や反り腰だったのではないでしょうか?
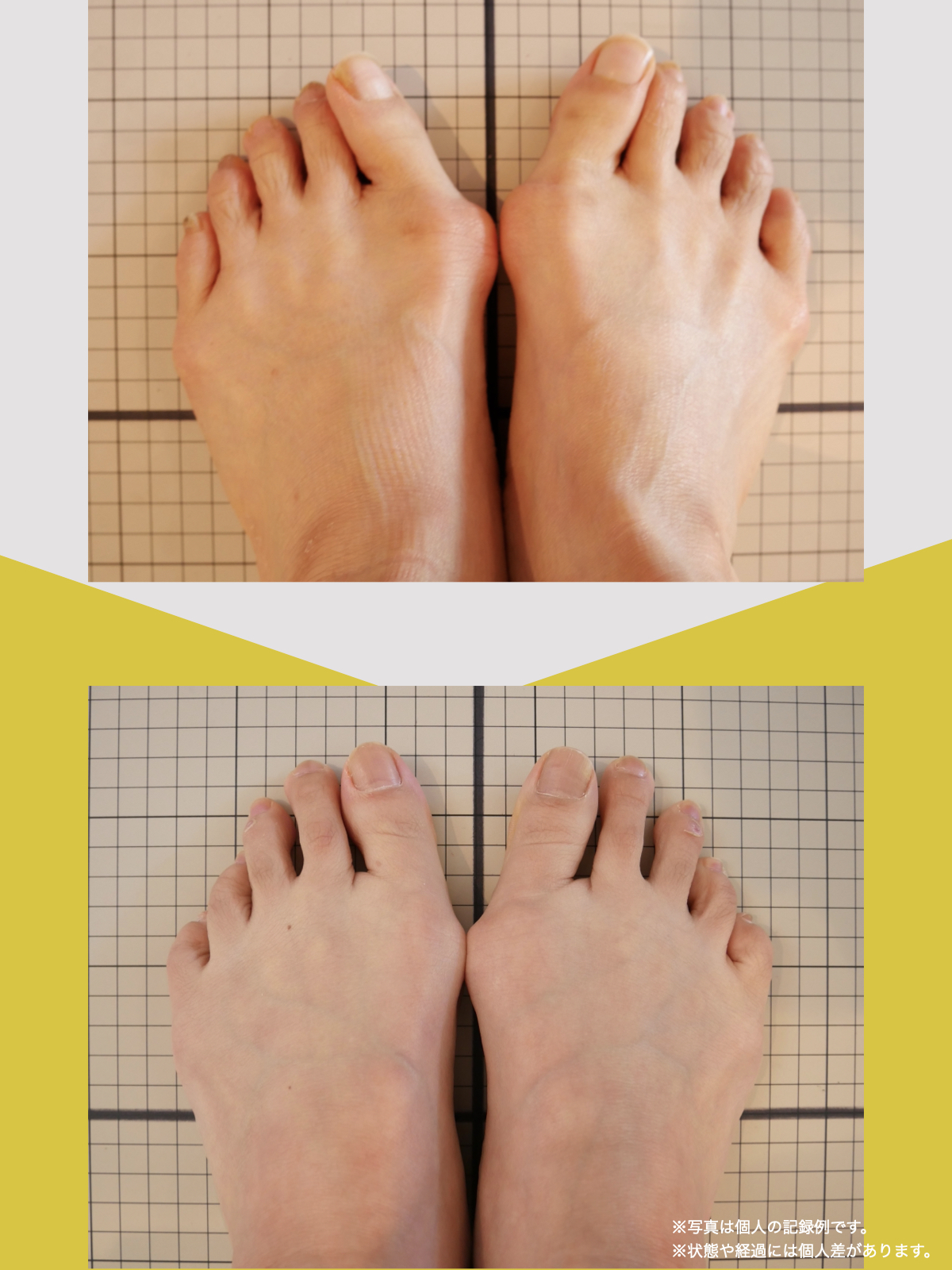
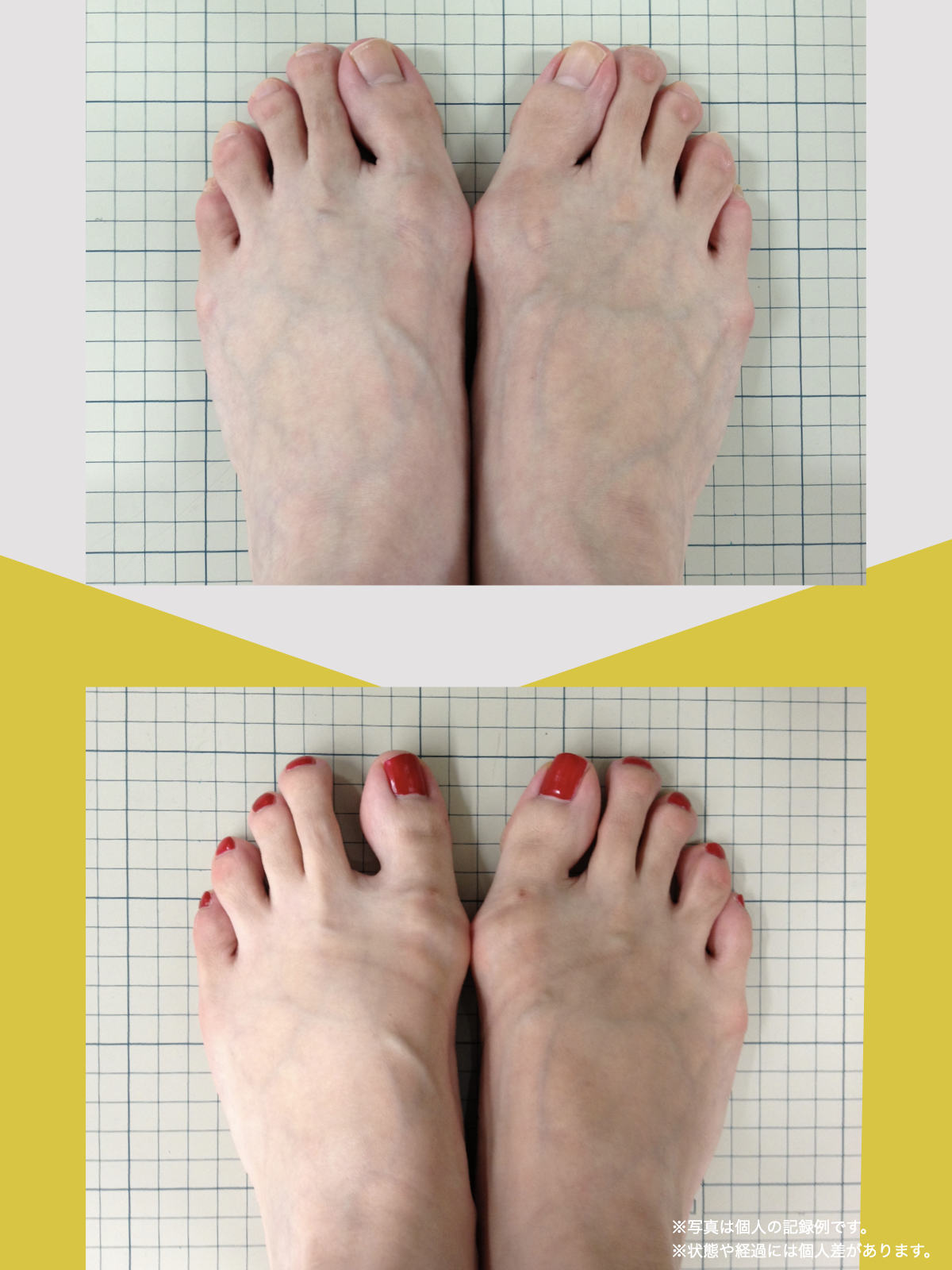
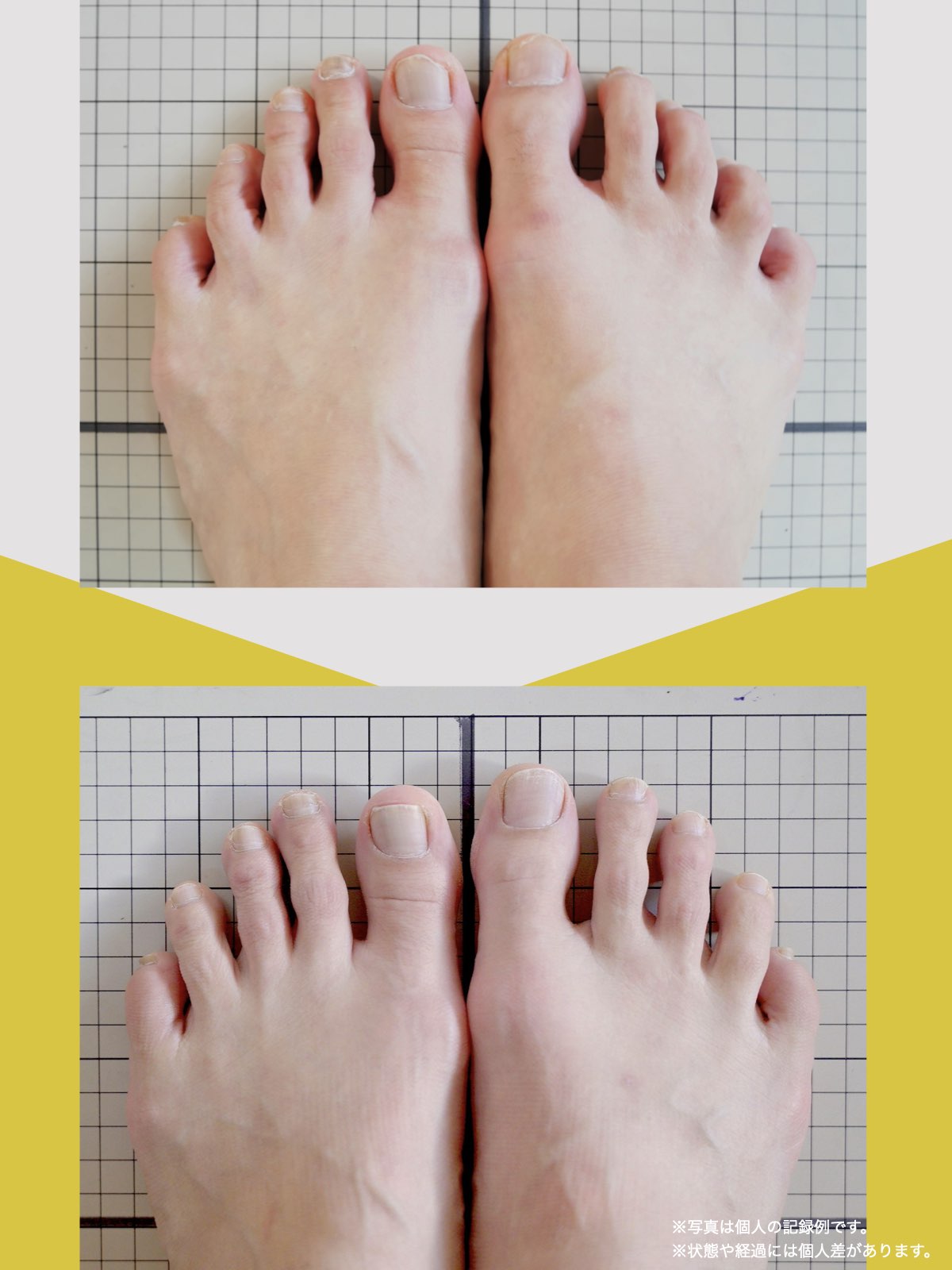
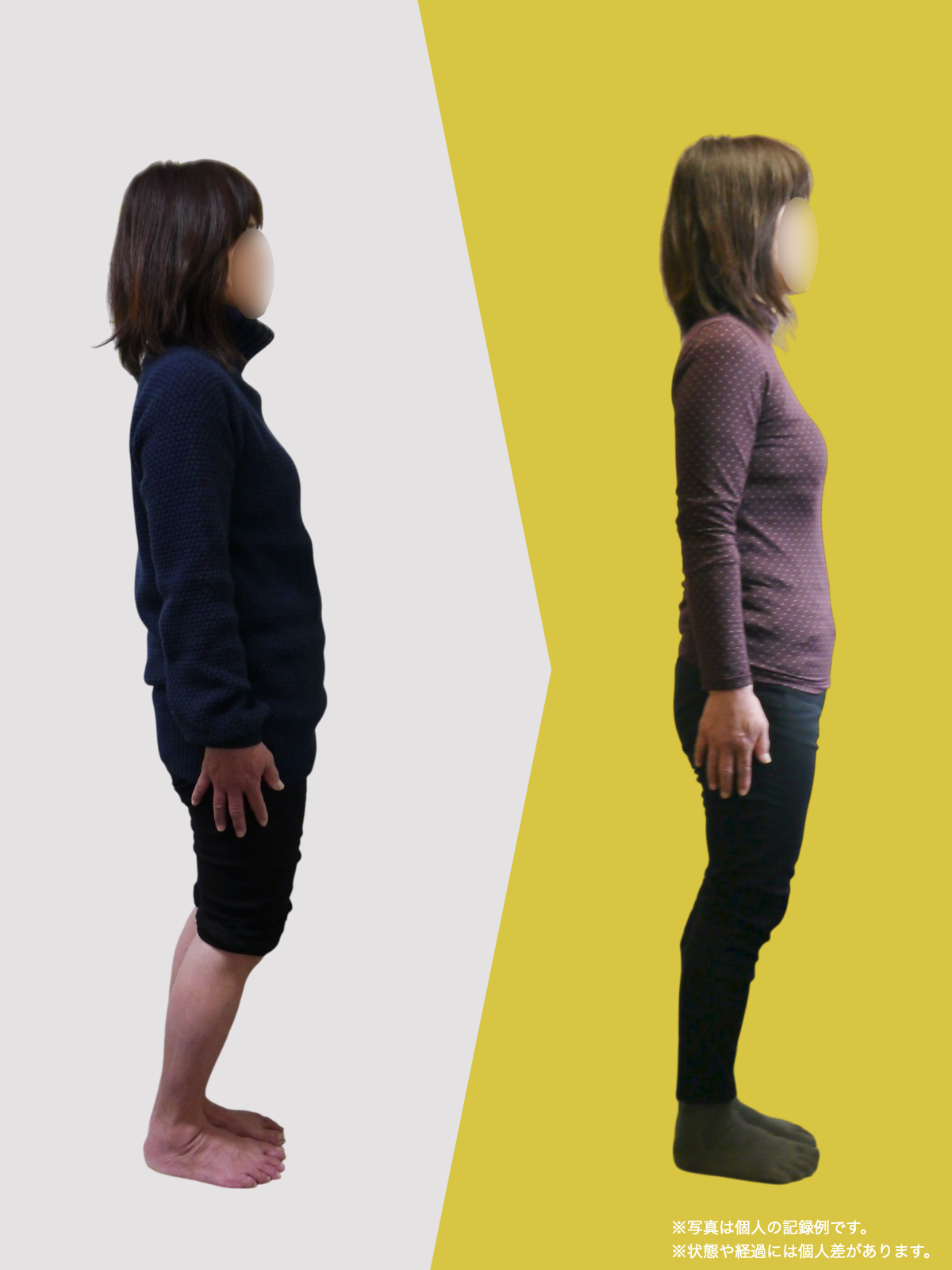
体験談
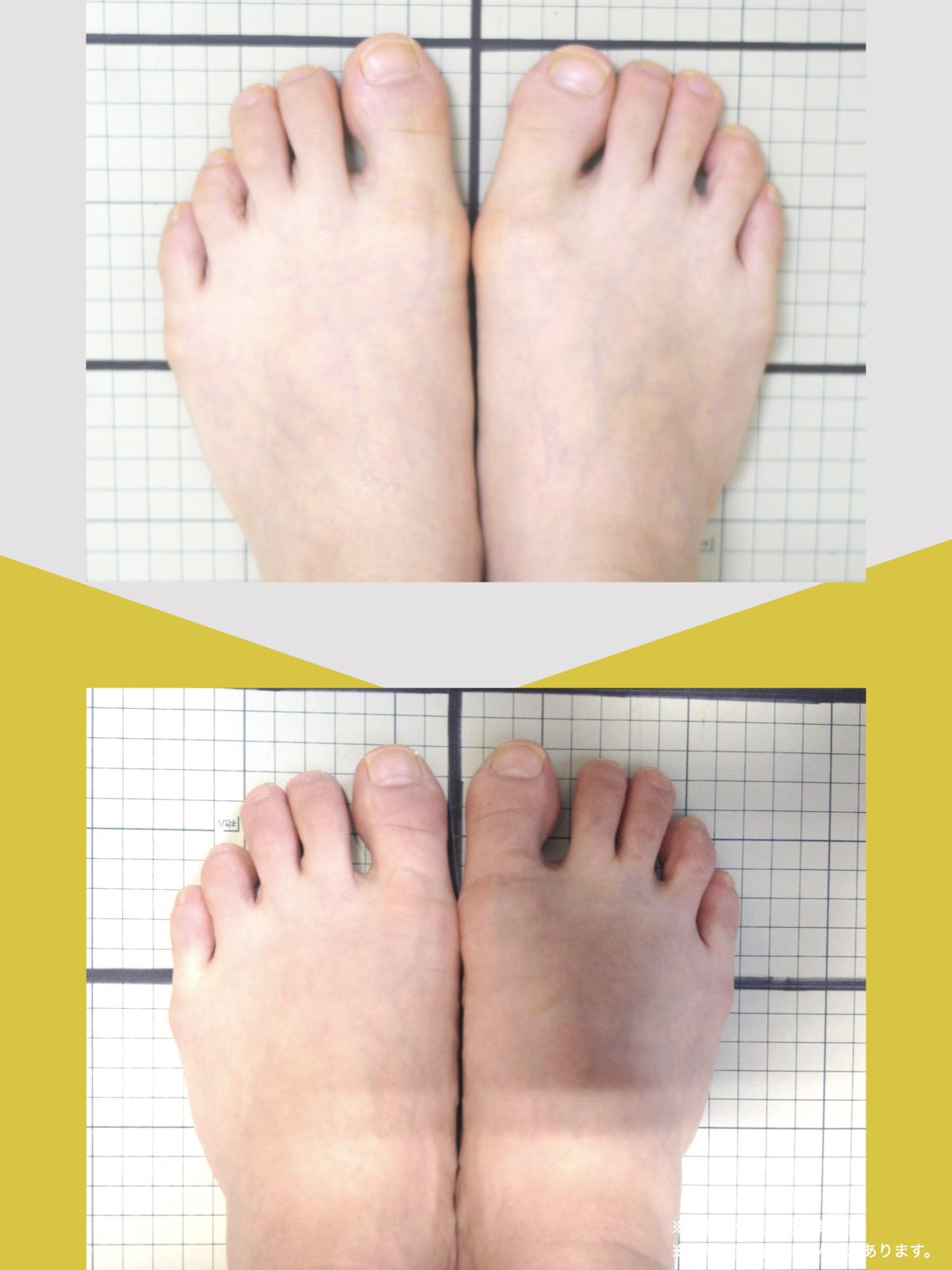
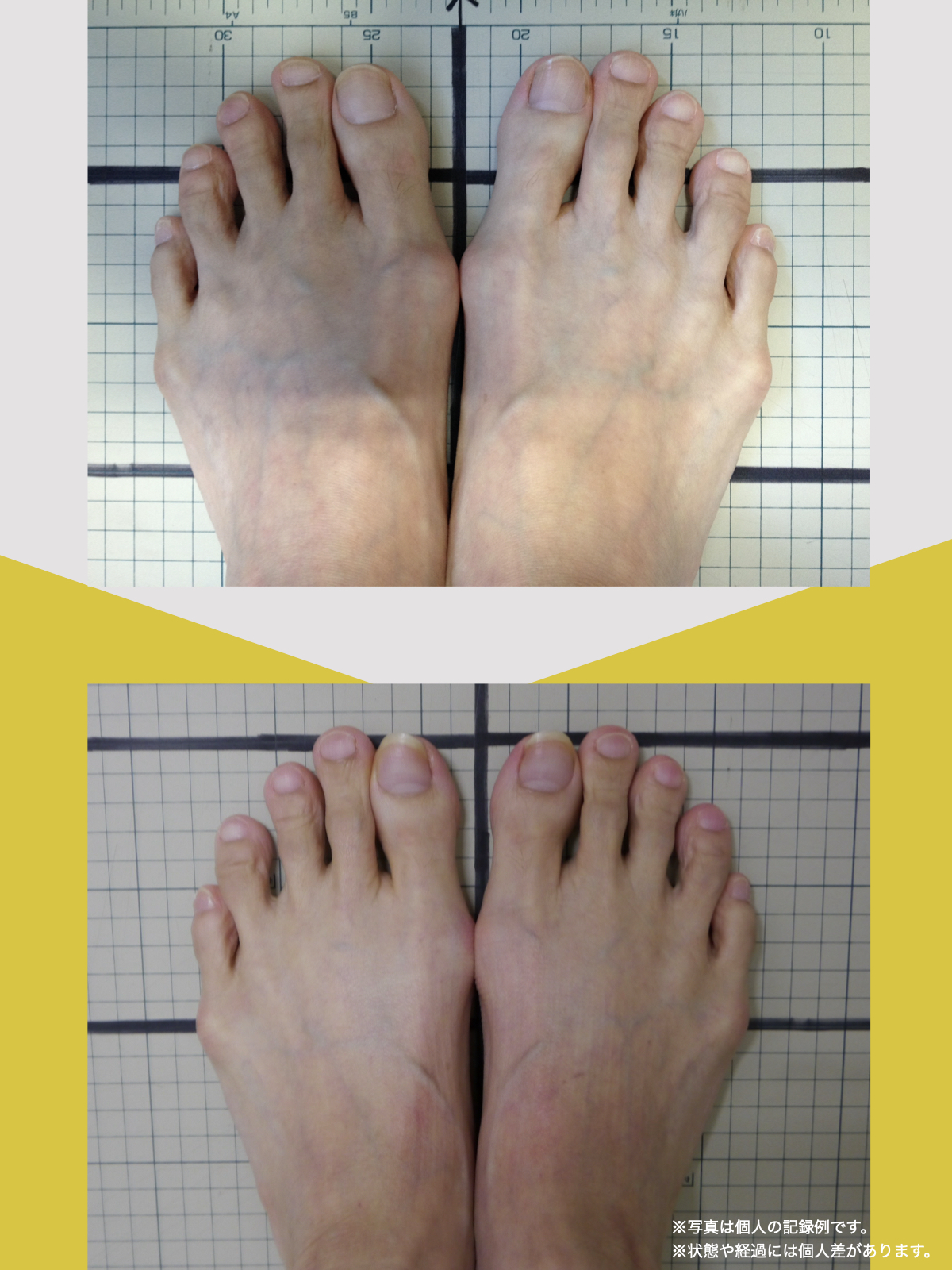
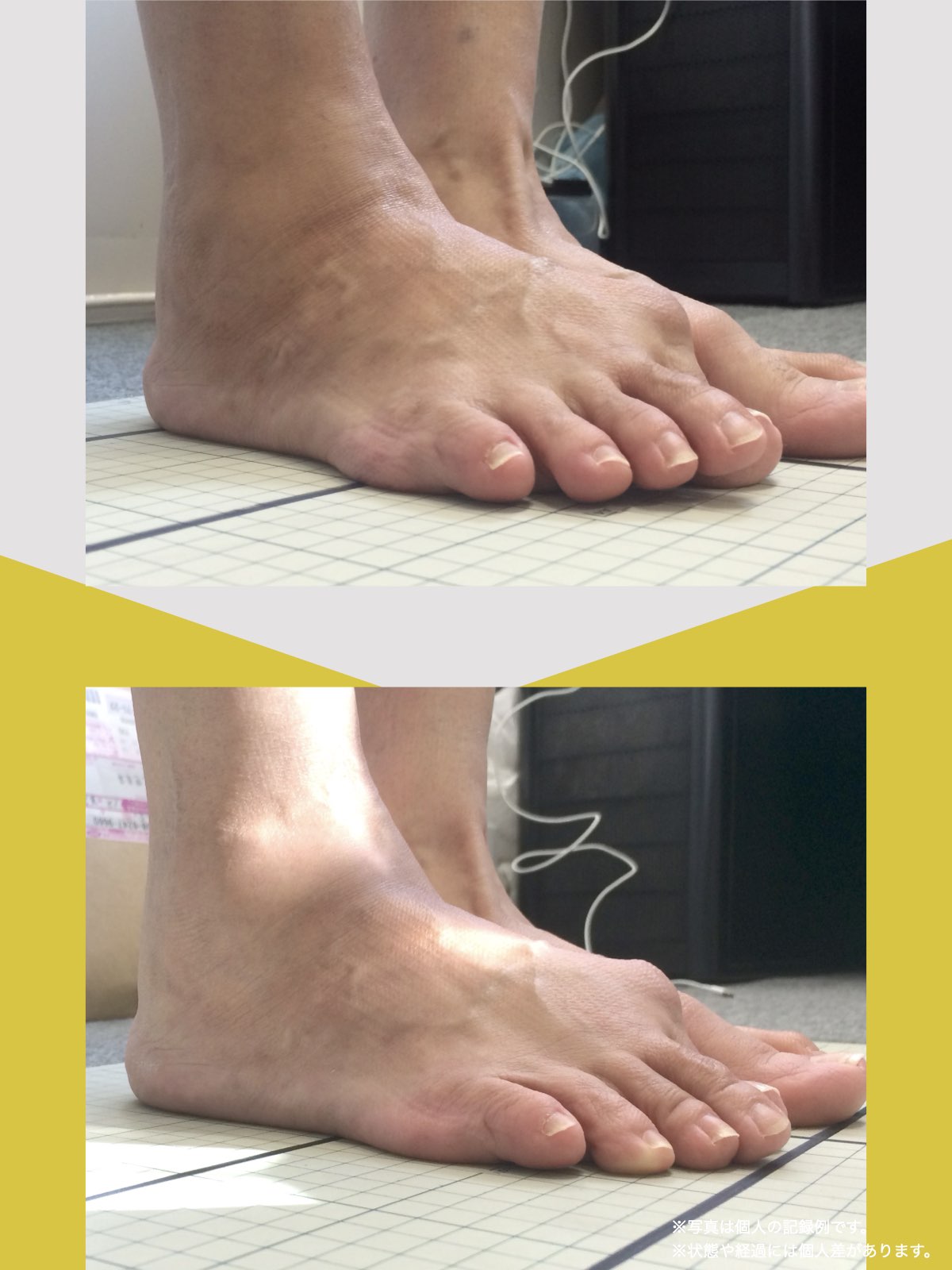
80代男性:要介護1

毎日、家事や家族の介護で動き回っている私を見て、「元気ですね」と言われることがあります。
でも正直に言うと、少し前までの私は、そんなふうに言われる状態ではありませんでした。
2年前、家の中で転んだことをきっかけに、姿勢が大きく崩れました。それからは腰から脚にかけて違和感が続き、立ち上がるのも一苦労。
数メートル歩くだけで休みたくなり、外出するときは歩行器を使う生活になっていました。階段は必ず手すりにつかまり、一段ずつ慎重に。
家の中でも、床につたいながら移動していた時期もあります。
病院でMRI検査を受け、「腰部脊柱管狭窄症」と説明されました。手術という選択肢も出ましたが、入院やその後の生活を考えると不安が大きく、「できることがあるなら、まずは自分でやってみたい」
そんな気持ちで、別の道を探していました。
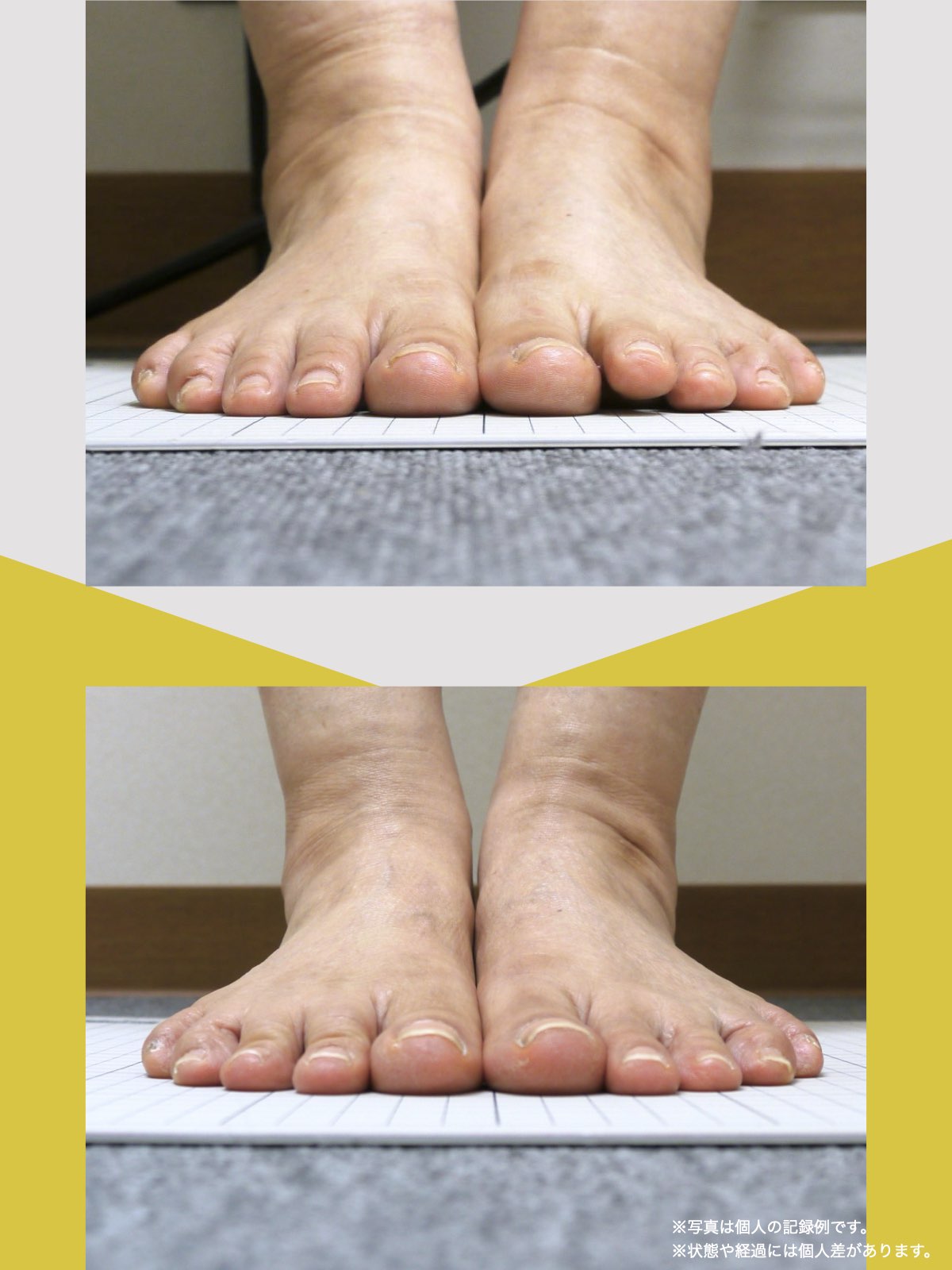
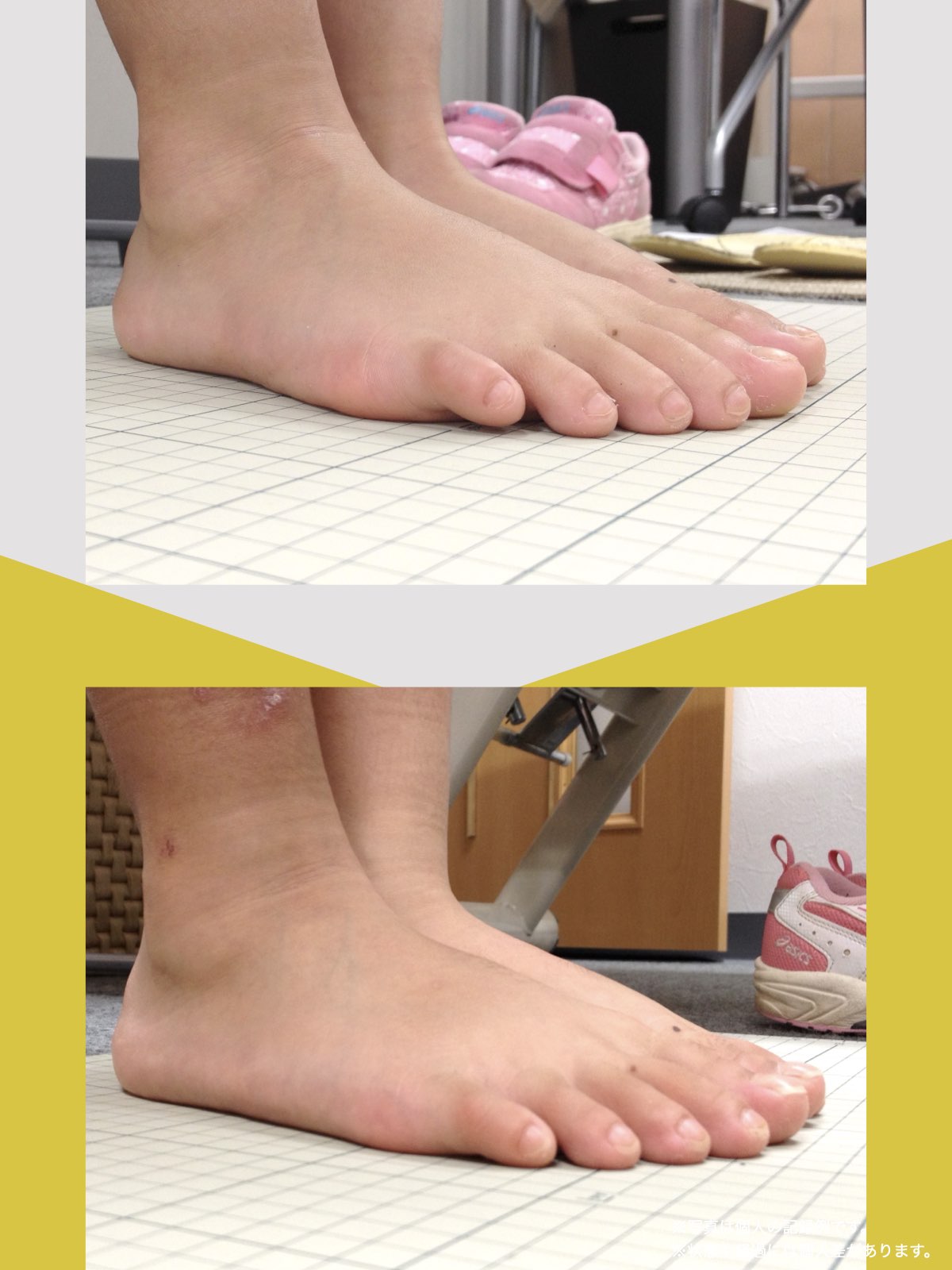
紹介で湯浅先生のところを訪れ、姿勢だけでなく足元を見てもらったとき、外反母趾や浮き指があることを初めて知りました。
正直、足指のことなんて、それまで考えたこともありませんでした。それまでは、転ばないようにと介護シューズを履いていましたが、紐のある靴に替えて、靴紐をしっかり締めることから始めました。
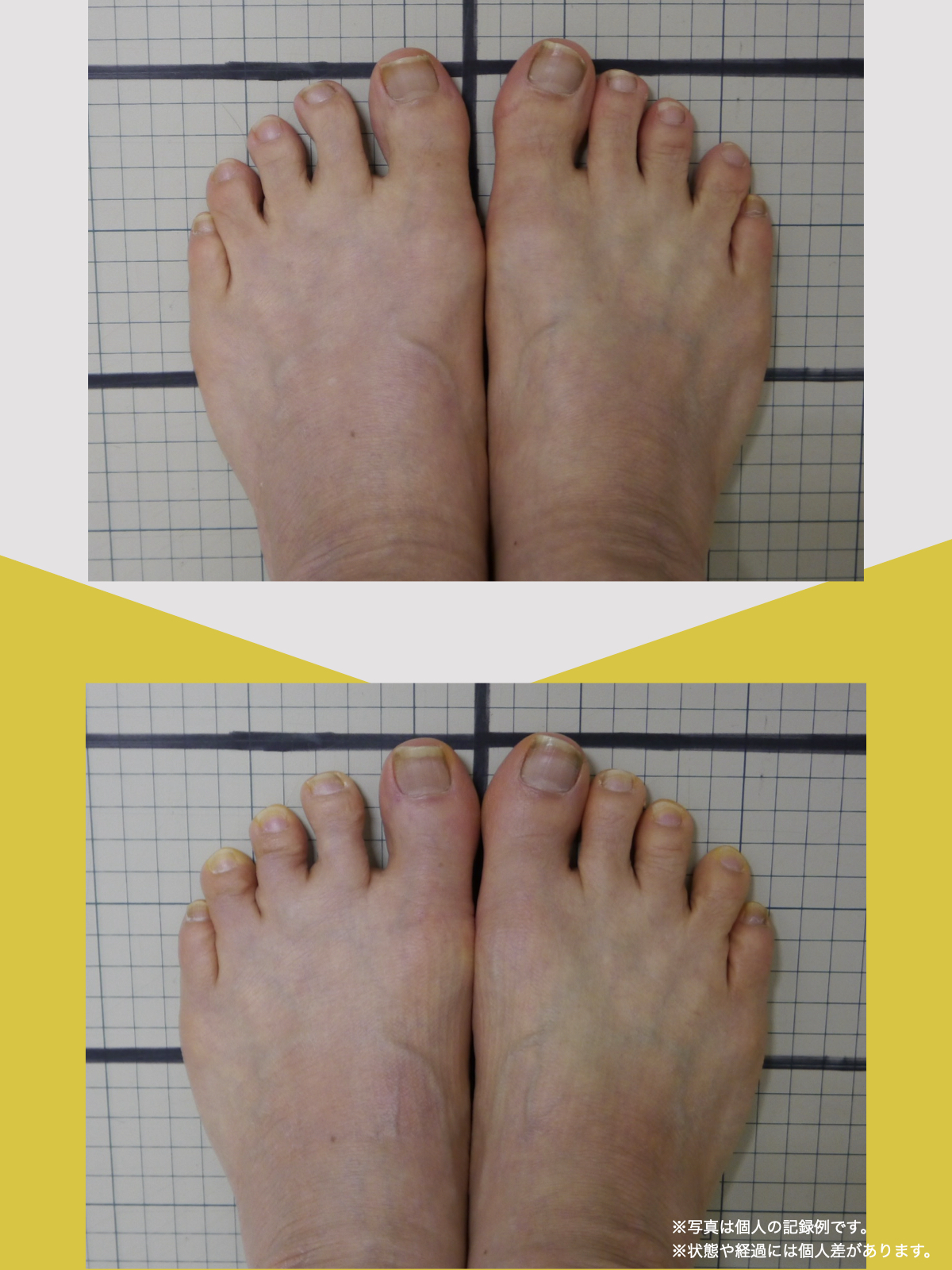
あわせて、ひろのば体操を教わり、YOSHIRO SOCKSを履いて、歩くようにしました。
一回にやることは、ほんの数分。起きたあと、出かける前、入浴後、寝る前。できるタイミングで、無理のない範囲で続けました。
続けていくうちに、まず感じたのは、立ったときに姿勢がまっすぐになった感じでした。

前は無意識に体が傾いていたのが、「ちゃんと立っている」と自分で分かるようになったんです。
それと同時に、腰や脚に出ていた痛みやしびれも、いつの間にか気にならなくなっていました。
ある日ふと、「今日は楽だな」と感じて、その日が一日だけではなく、少しずつ増えていきました。
秋頃には、歩行器を使わずに買い物へ行ける日が出てきて、階段も、手すりに軽く手を添えるくらいで上り下りできるようになりました。
今では、庭仕事をしたり、家族の介護にも前向きに向き合えています。
特別なことをしたというより、足元を見直して、体を使いやすい状態に近づけていった結果なのかな、そんなふうに感じています。
これからも、自分の体と向き合いながら、できることを続けていくつもりです。
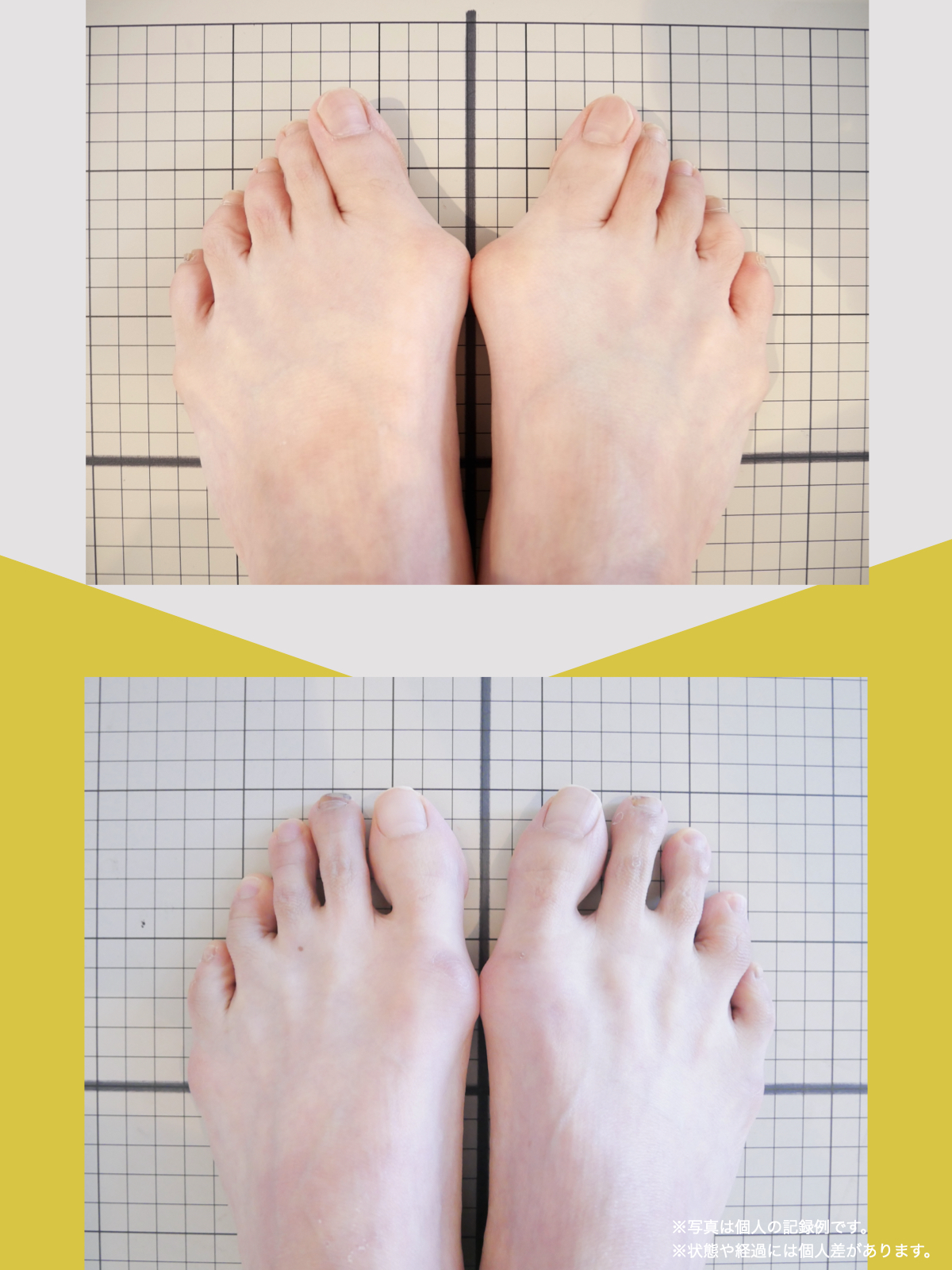
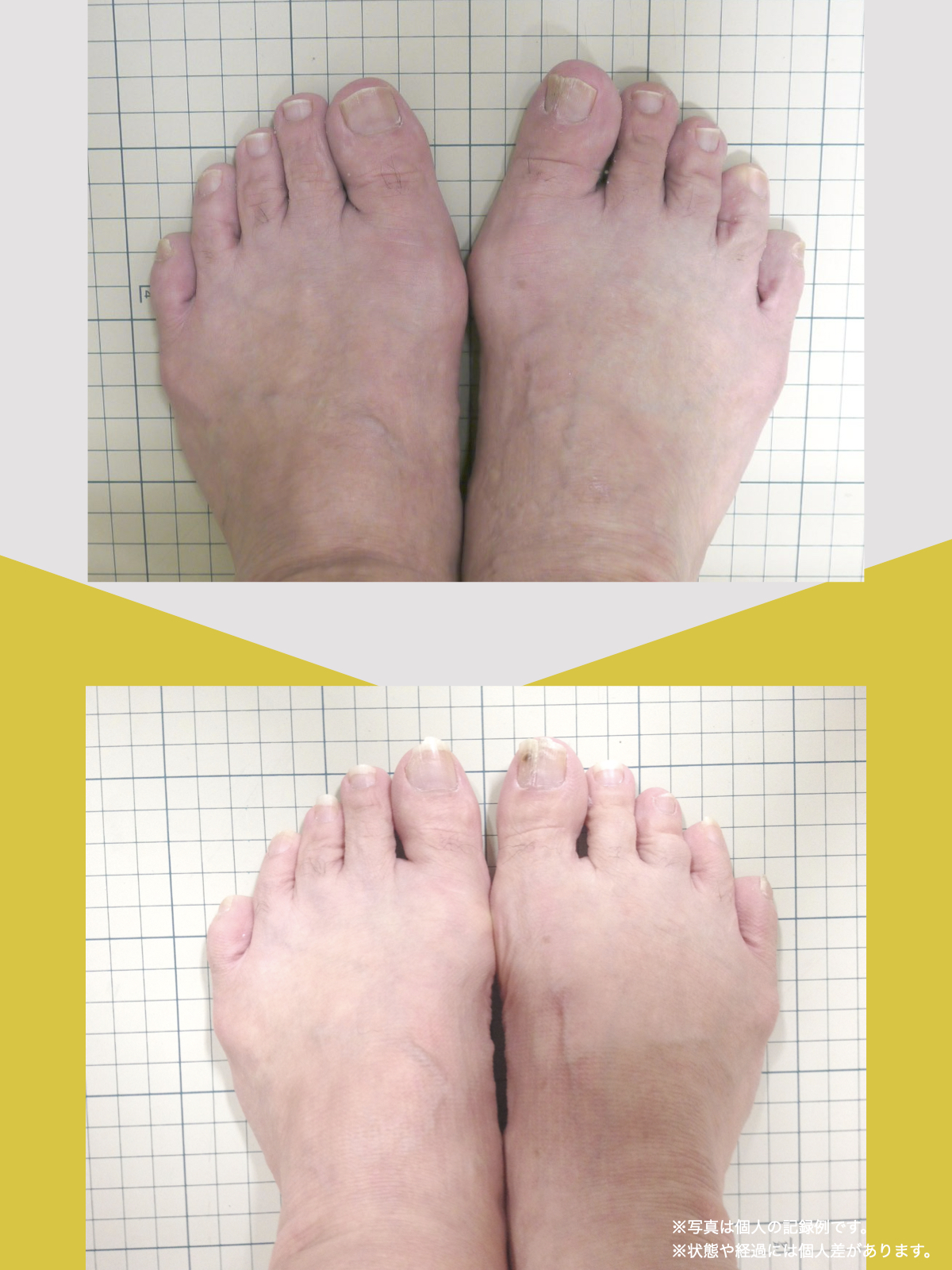
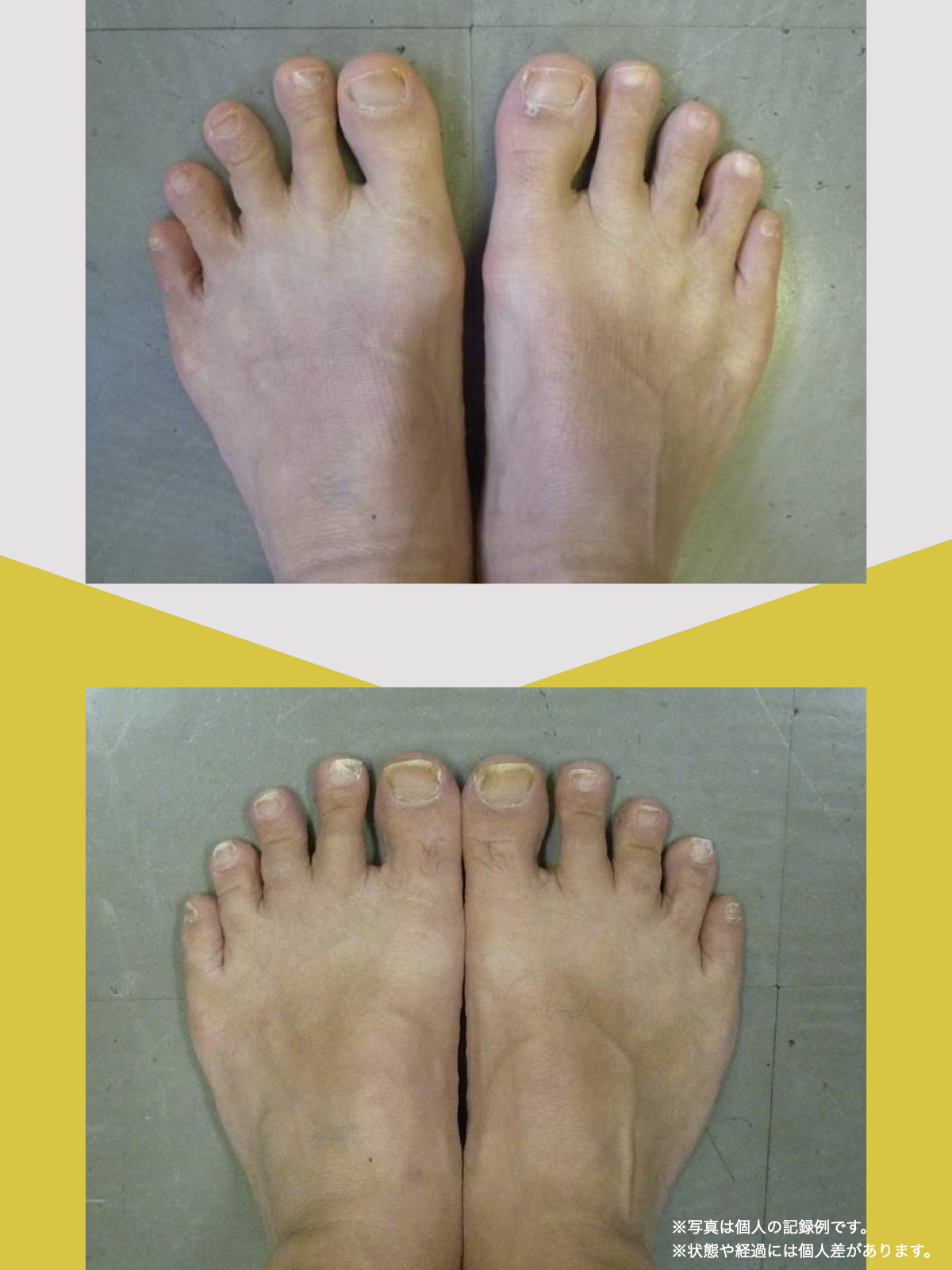
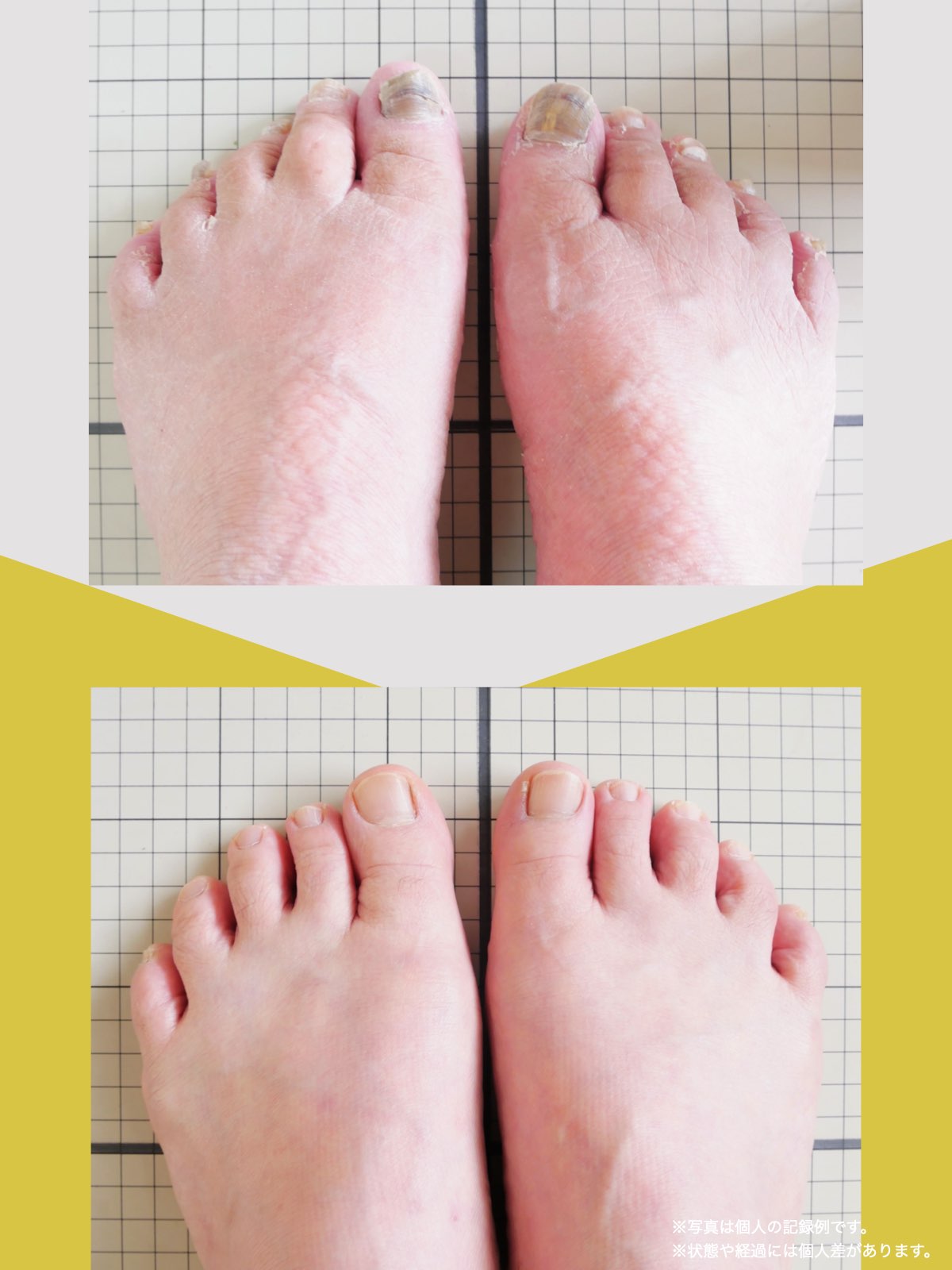
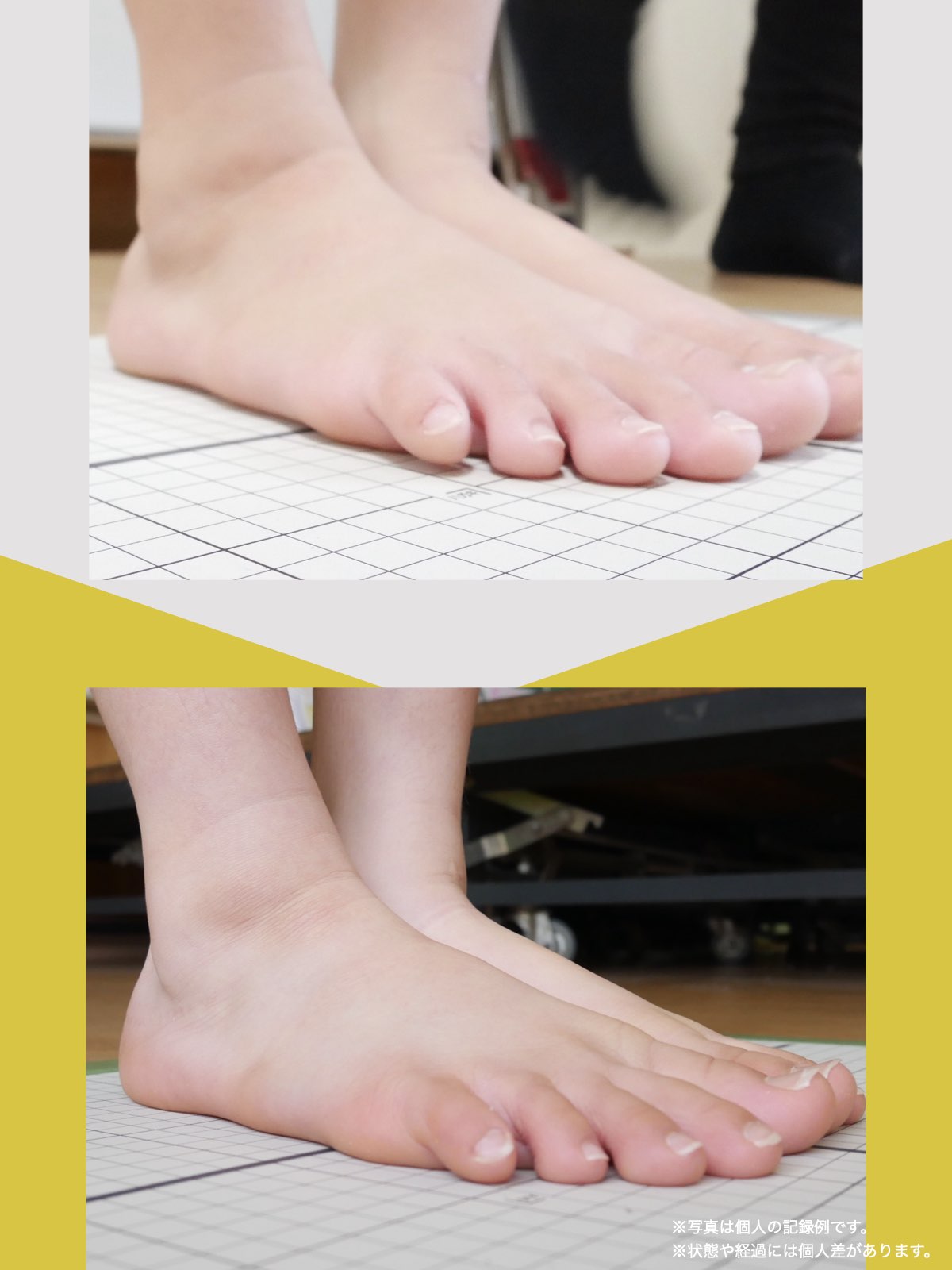
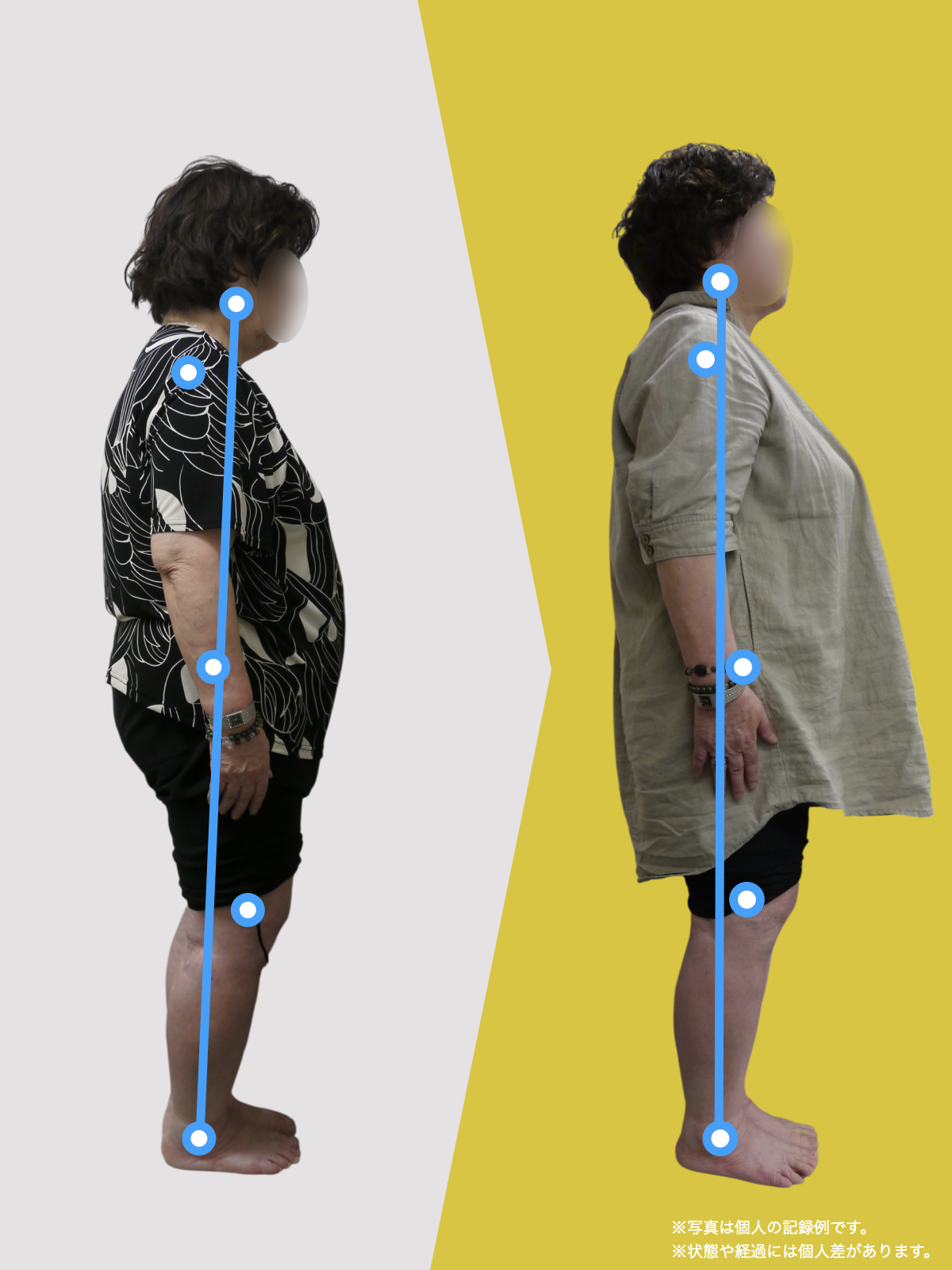
70代女性

病院では手術を勧められました
毎日、趣味やボランティアに動き回っている私を見て、「よくそんなに動けるね」と周りから言われることがあります。
ですが、ほんの10カ月前までの私は、腰の違和感が強く、立つこともままならず、家の中を這うようにして生活していた時期がありました。
今のように動けるようになった背景には、ひろのば体操を生活の中に取り入れたことがあります。あくまで私自身の体験ですが、同じように悩んでいる方の参考になればと思い、お話しします。
2年前、ぎっくり腰をきっかけに腰の状態が不安定になり、腰から右足首、ひざ裏、太ももにかけて強い違和感が出るようになりました。イスから立つ動作も負担で、腰にはコルセットを巻き、外出時は傘を杖代わりにしながら、休み休み歩く状態でした。階段は一段ずつ、両足をそろえないと上り下りできません。
整体にも通いましたが大きな変化は感じられず、昨年5月に病院でMRI検査を受けたところ、「脊柱管狭窄症」と説明を受けました。手術という選択肢も示されましたが、入院への抵抗感があり、すぐに決断する気持ちにはなれませんでした。
そんなとき、新聞でO脚に関する記事を目にし、ふと「自分の腰の状態とも何か関係があるのでは」と感じました。実は私は20年以上前からO脚だったからです。
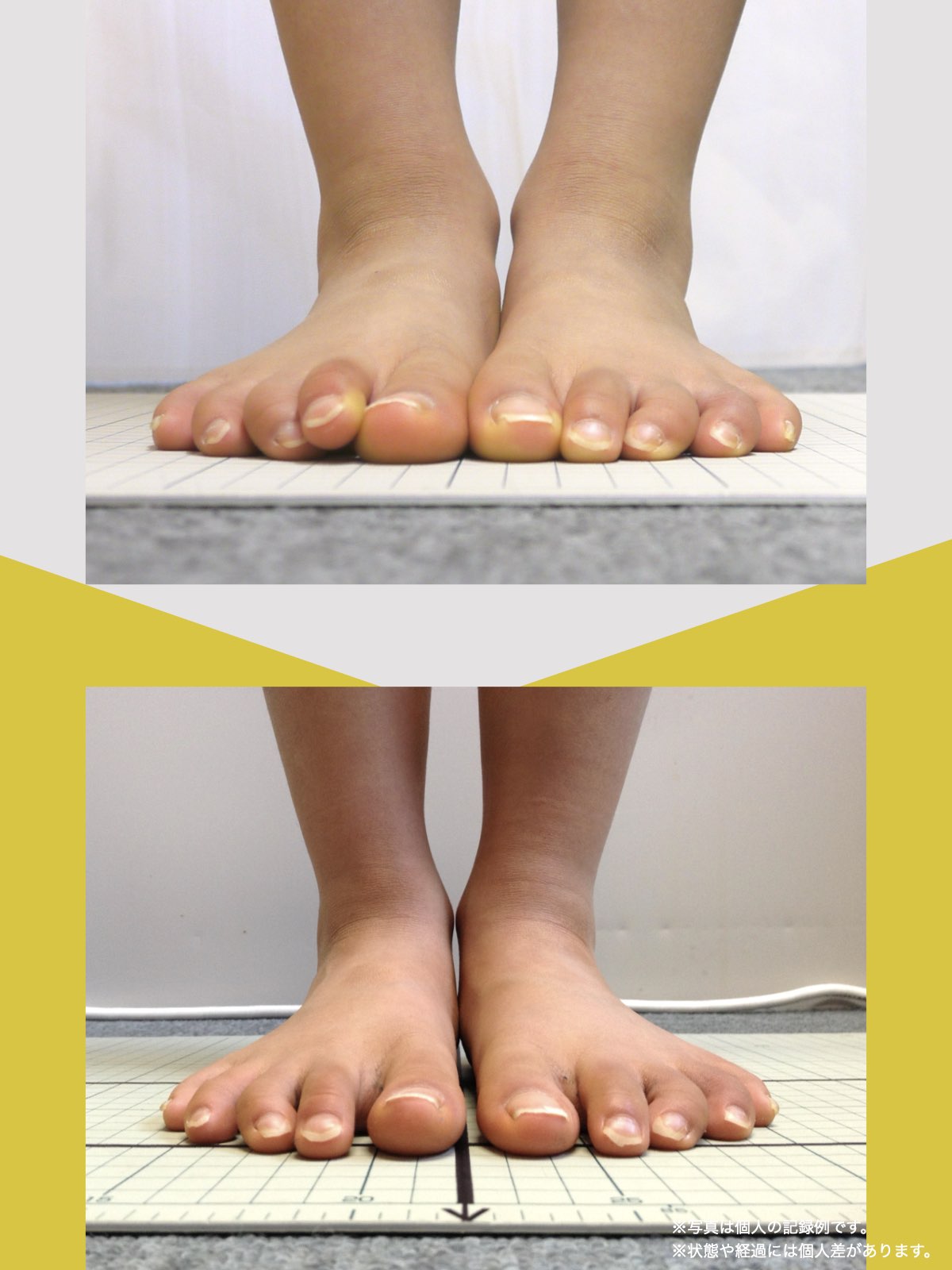
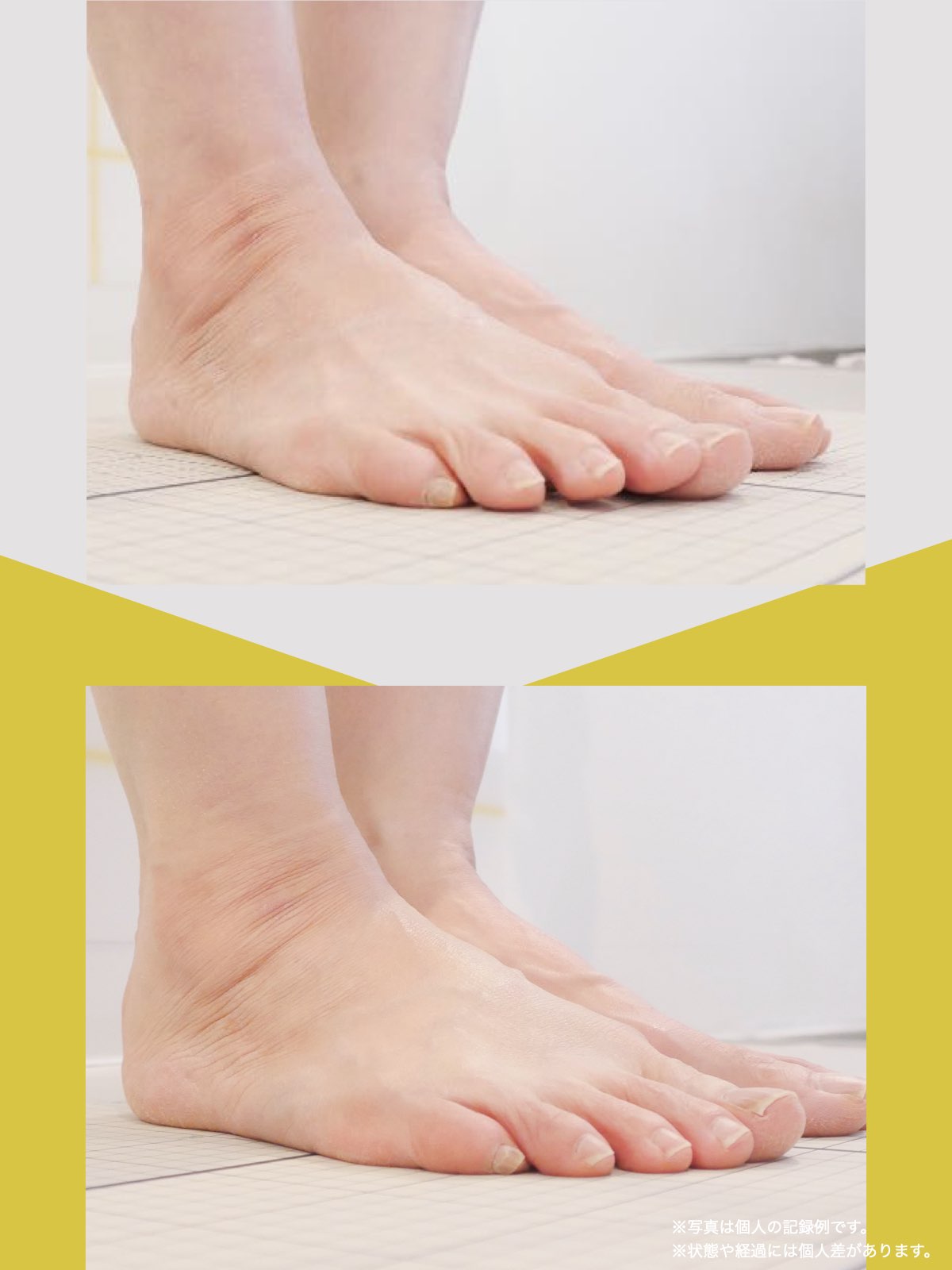
7月、記事に載っていた湯浅慶朗先生を訪ね、足元を見ていただきました。すると、O脚に加えて外反母趾や浮き指があることを指摘されました。正直、それまで足指のことなど気にしたこともなく、とても意外でした。その場で、日常の中で無理なく続けられるひろのば体操を教わりました。
コルセットや杖を使わない日が増えていきました
その日から私は、できる範囲でひろのば体操を続けました。1回にかかる時間は5分ほどです。起床時、朝食後、外出前、帰宅後、夕食の支度のあと、お風呂のあと、寝る前など、思い出したときに行っていました。合わせて、YOSHIRO SOCKSを履き、足が靴の中で滑りにくい状態を意識しました。
続けていくうちに、少しずつ変化を感じる場面が増えていきました。2カ月ほど経った9月頃には、足腰の違和感を強く意識する時間が減り、湿布やコルセットを使わない日も出てきました。11月には、傘を杖代わりにせず、旅行に出かけることもできました。
ひろのば体操を始めて10カ月ほど経った今では、O脚や外反母趾、浮き指についても、以前とは違う感覚を持っています。階段も、ゆっくりであれば比較的スムーズに上り下りできるように感じています。
これからも、「自分の体と向き合う」という気持ちを大切にしながら、無理のない範囲でひろのば体操を続けていくつもりです。
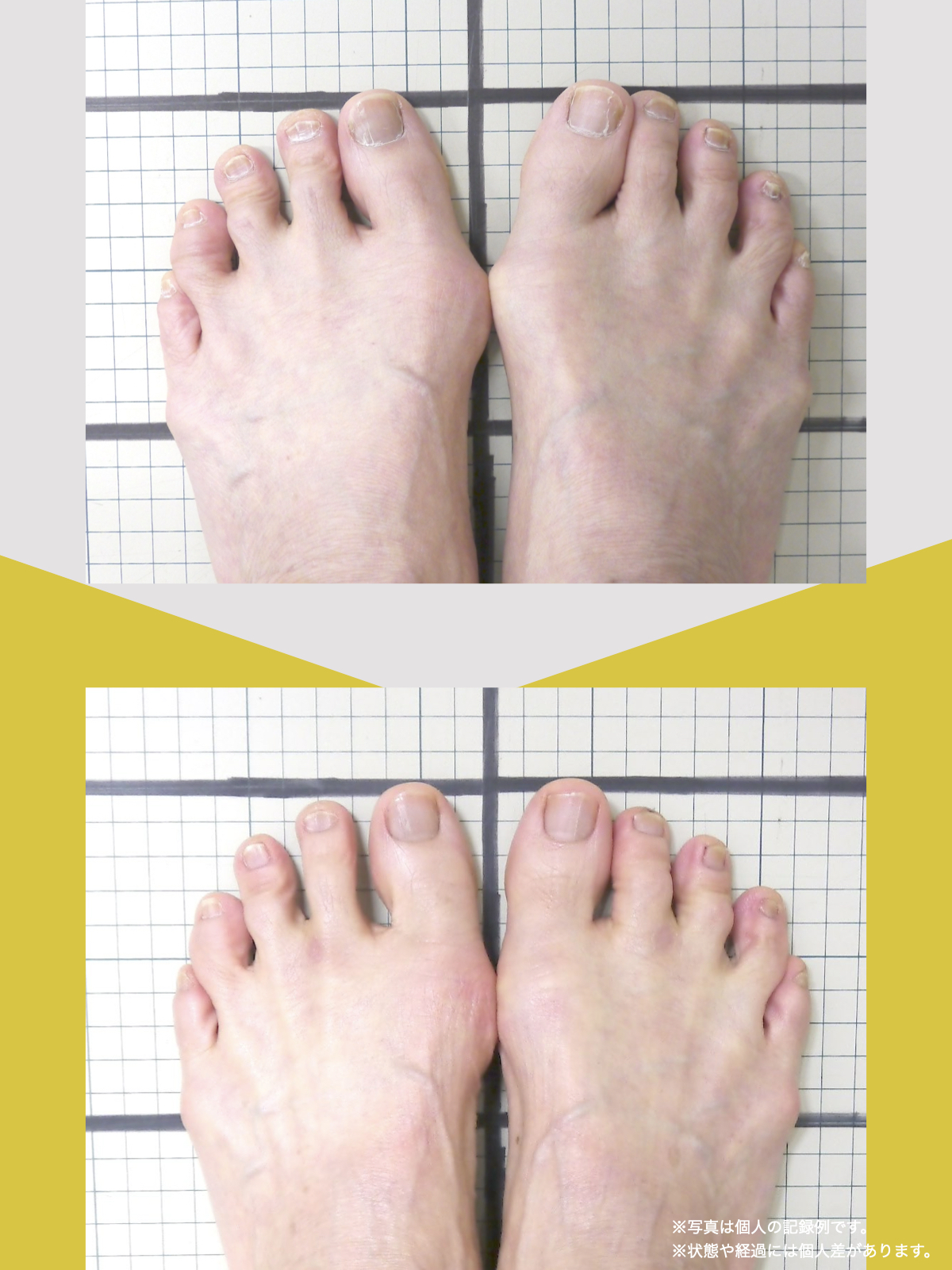
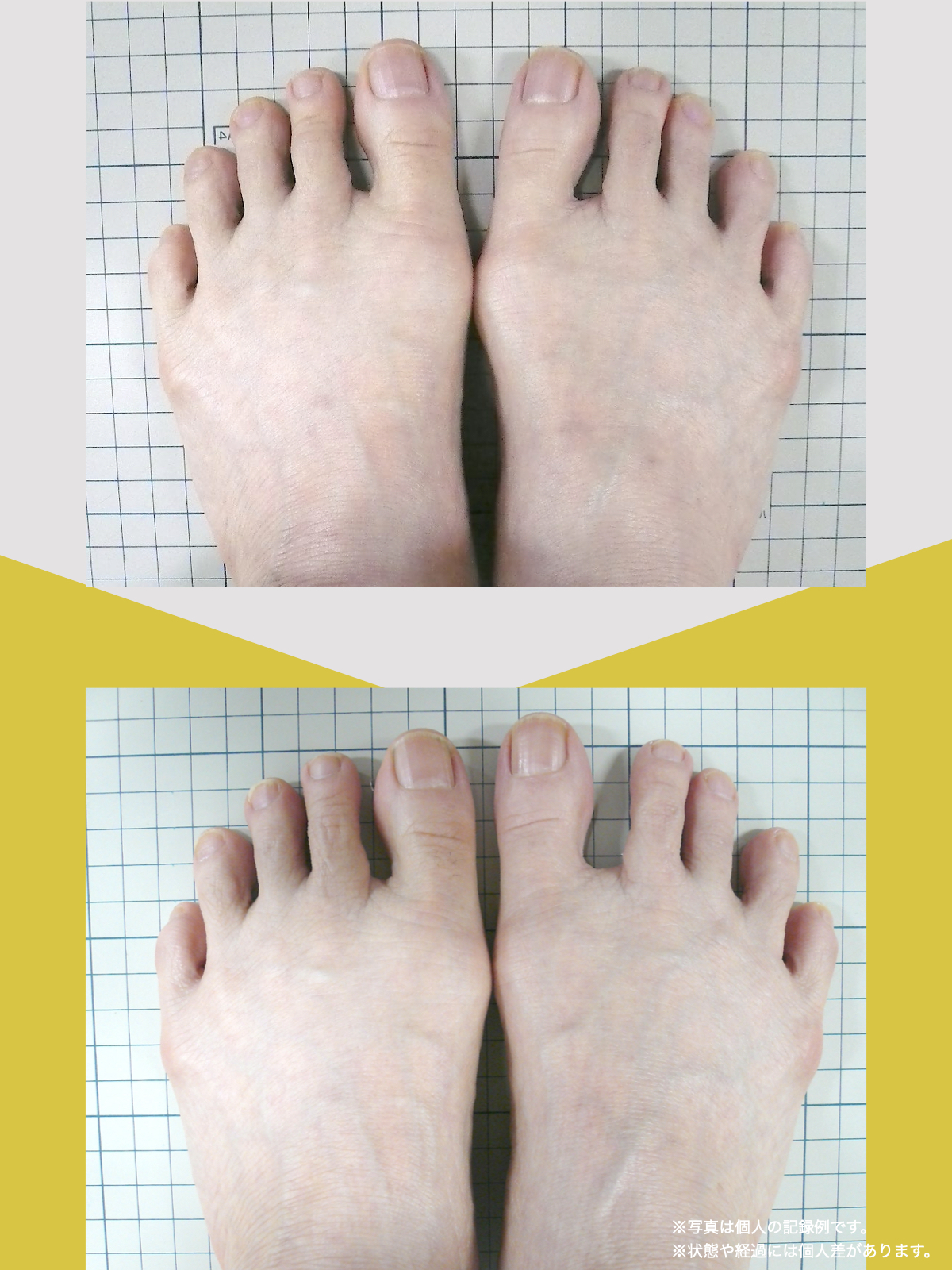
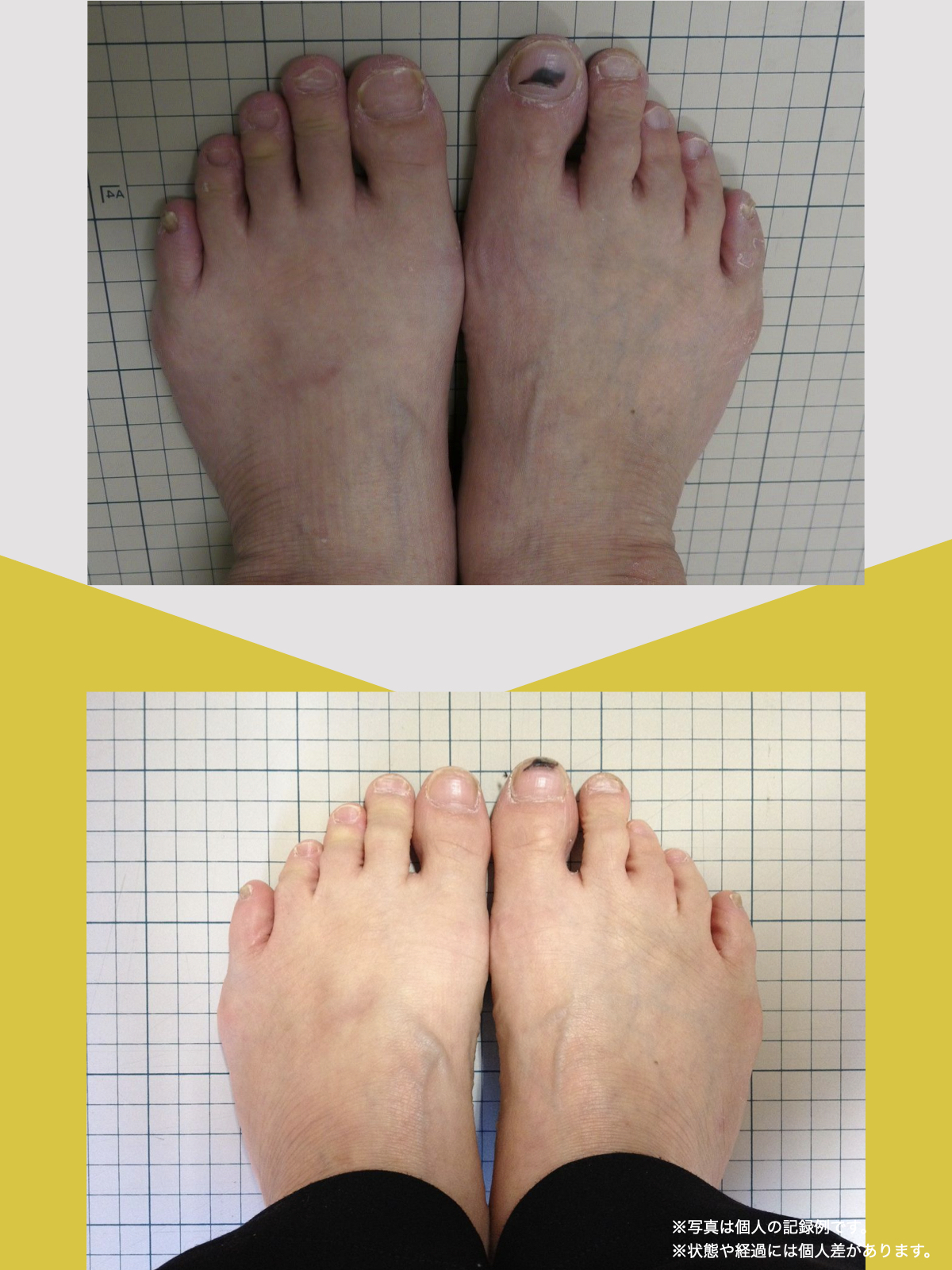
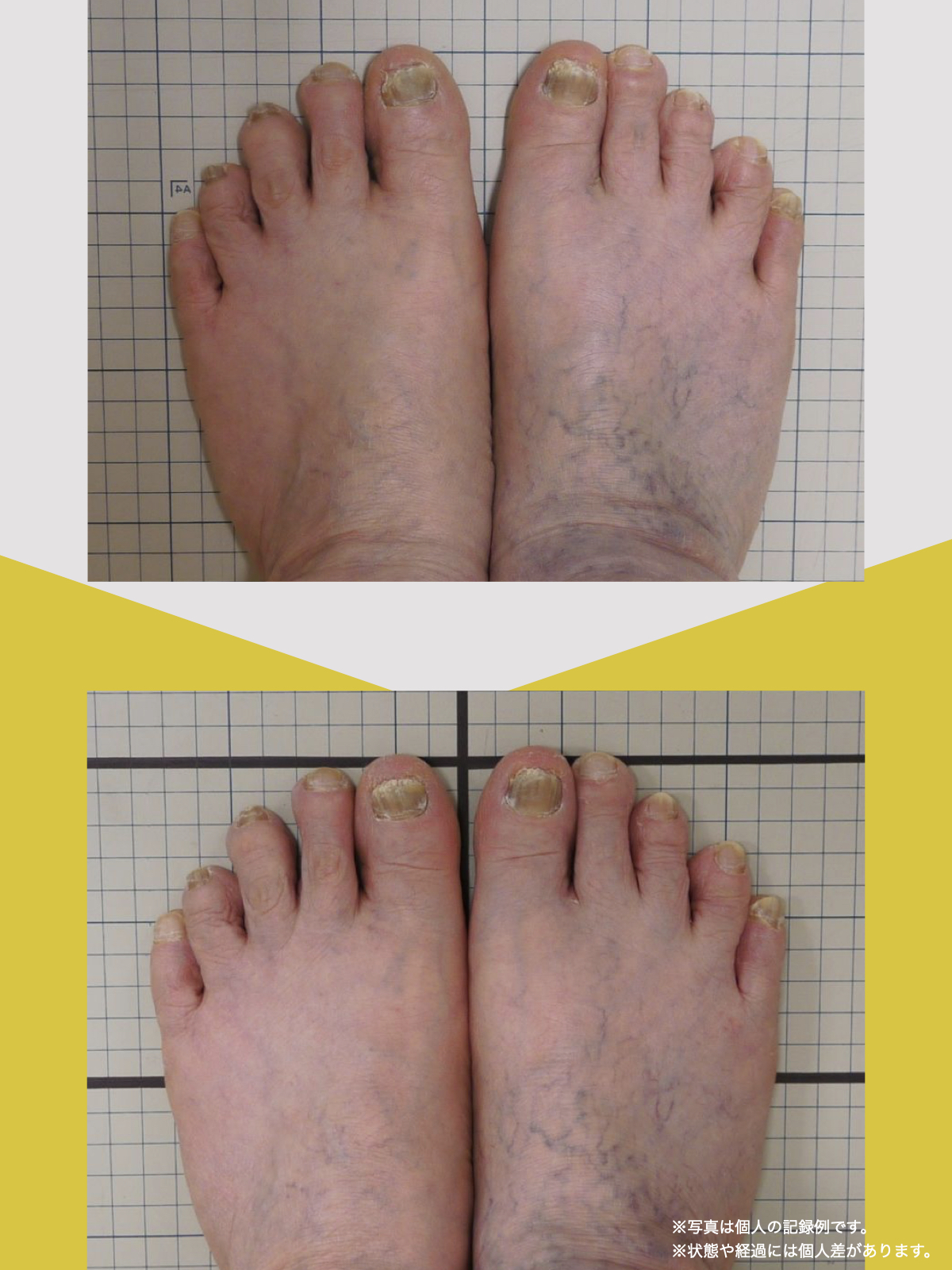
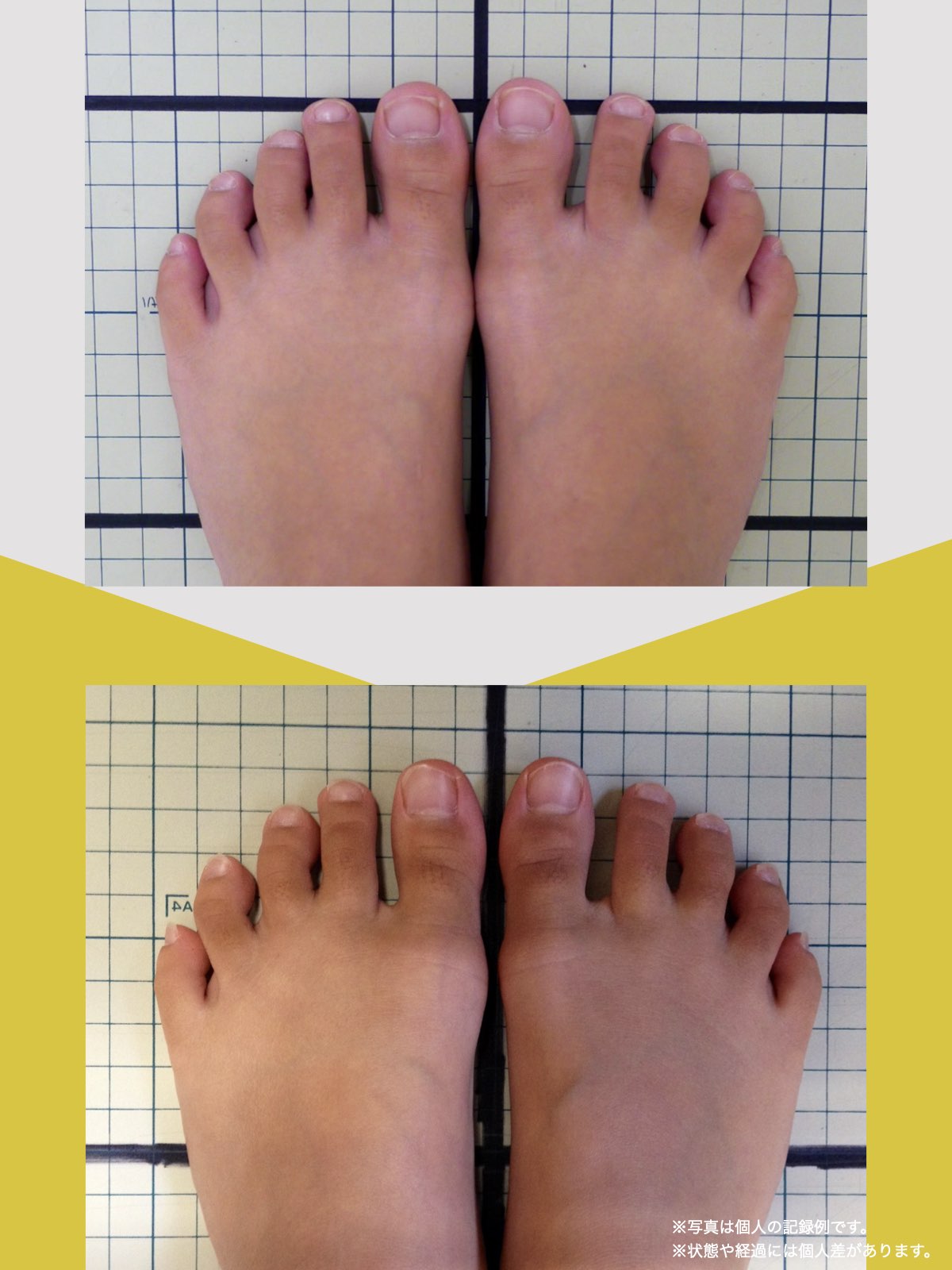
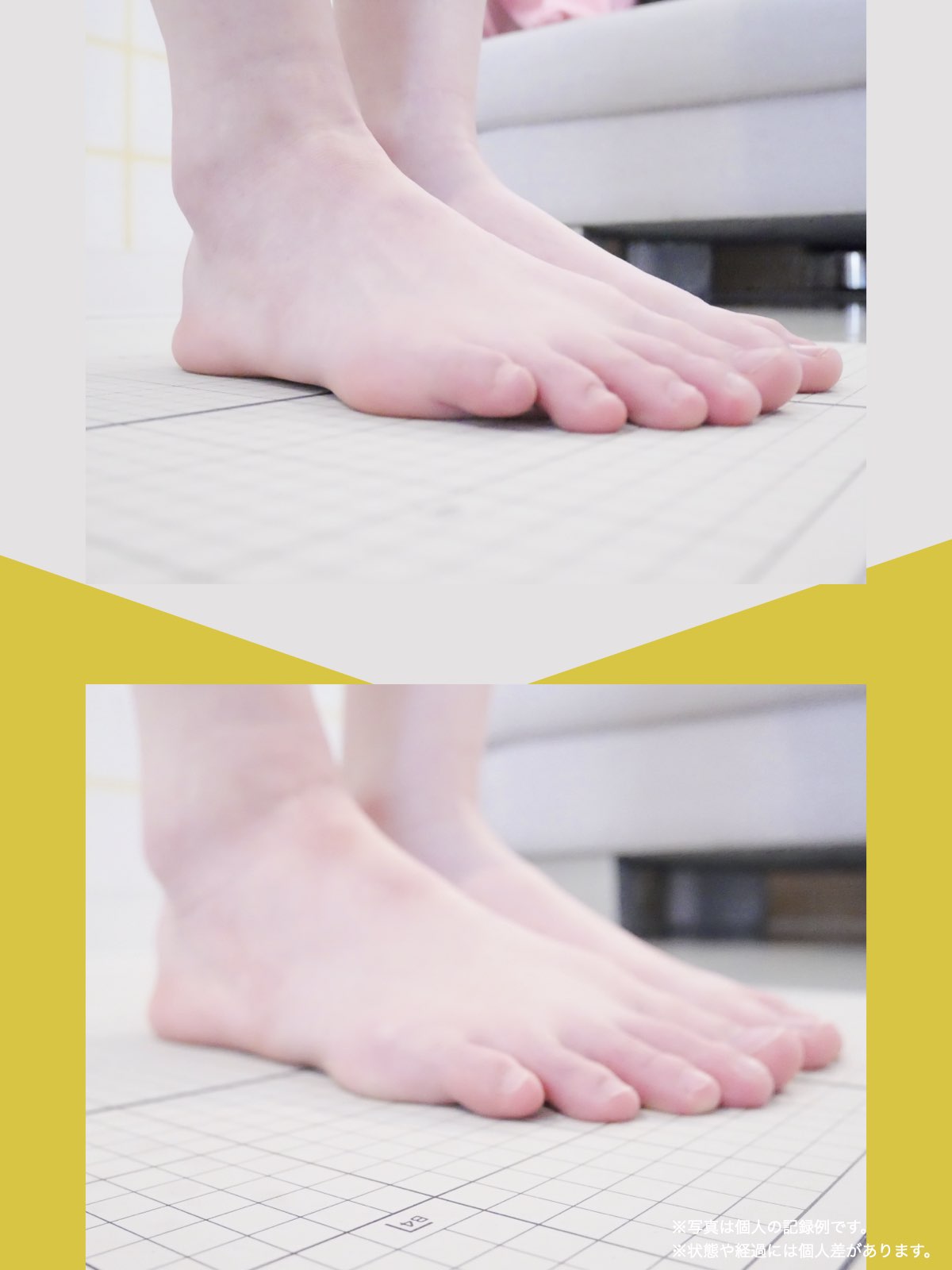
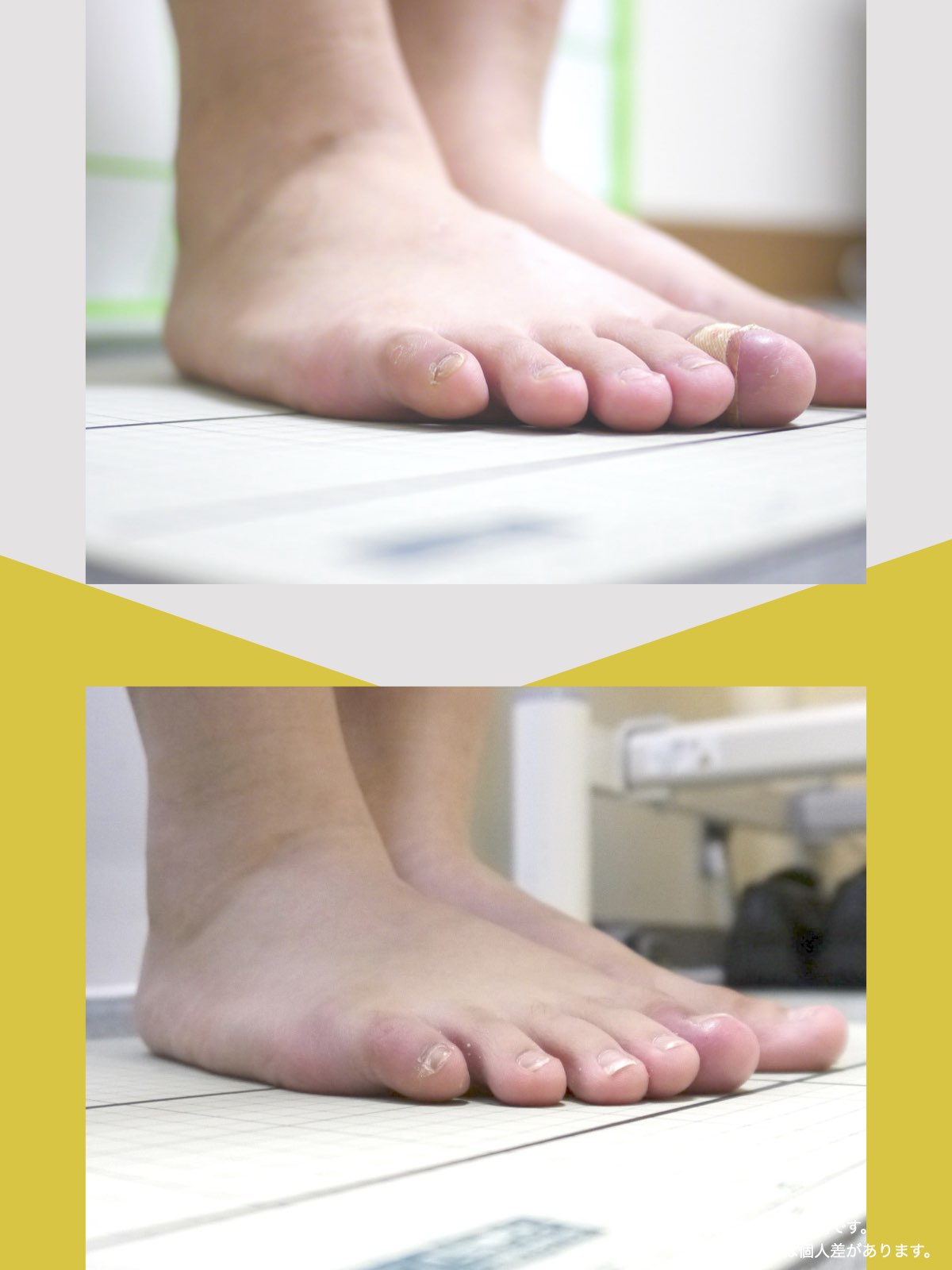
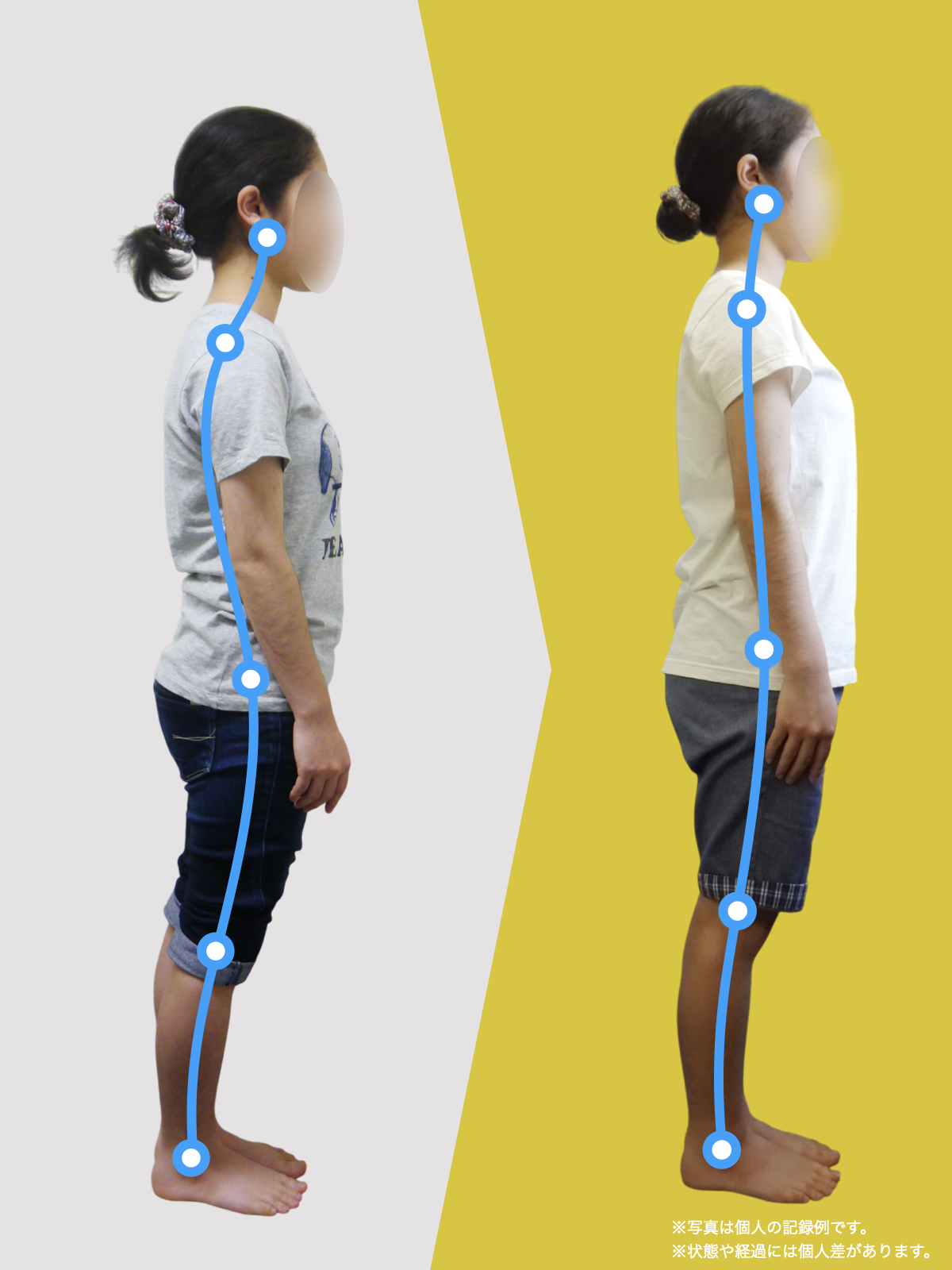
70代女性
私は5年ほど前、右膝を痛め、その2年後には左膝を負傷しました。どちらも犬の散歩中に転倒したのが原因です。その後、膝をかばって歩くようになり、家の中では家具を頼りに伝い歩きをし、外出時には2本のポールを杖代わりに使用するようになりました。しばらくして、今度は腰にも強い痛みが出てきて、就寝中も激痛で目が覚めるほどになりました。
整形外科での検査の結果、診断は「脊柱管狭窄症による坐骨神経痛」でした。長年、膝をかばって歩いていたことが、痛みの原因の一つだと医師から説明されました。そんな中、昨年の6月に、知人の紹介で湯浅慶朗先生と出会い、先生は足指ケアの重要性を教えてくださいました。
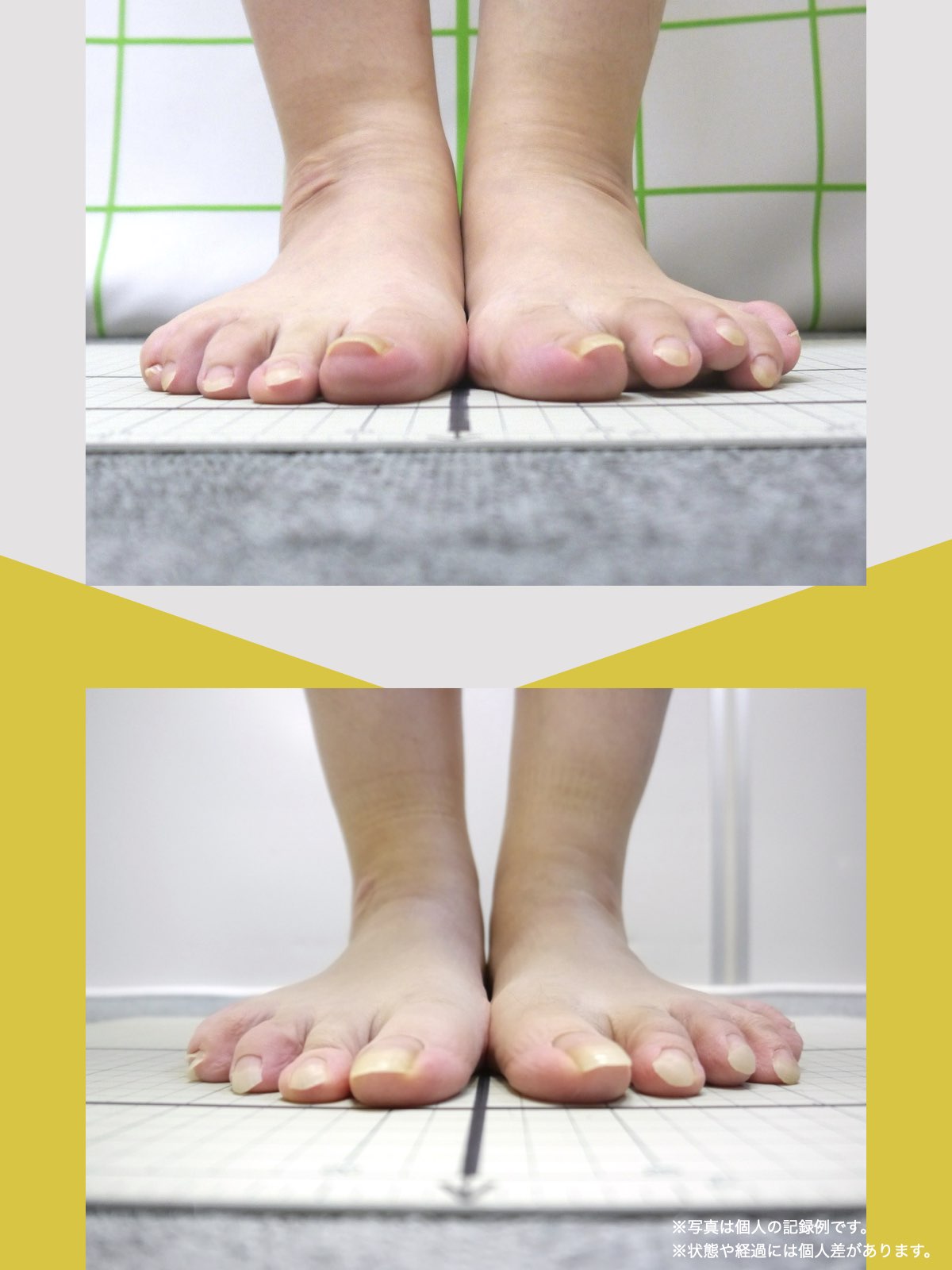
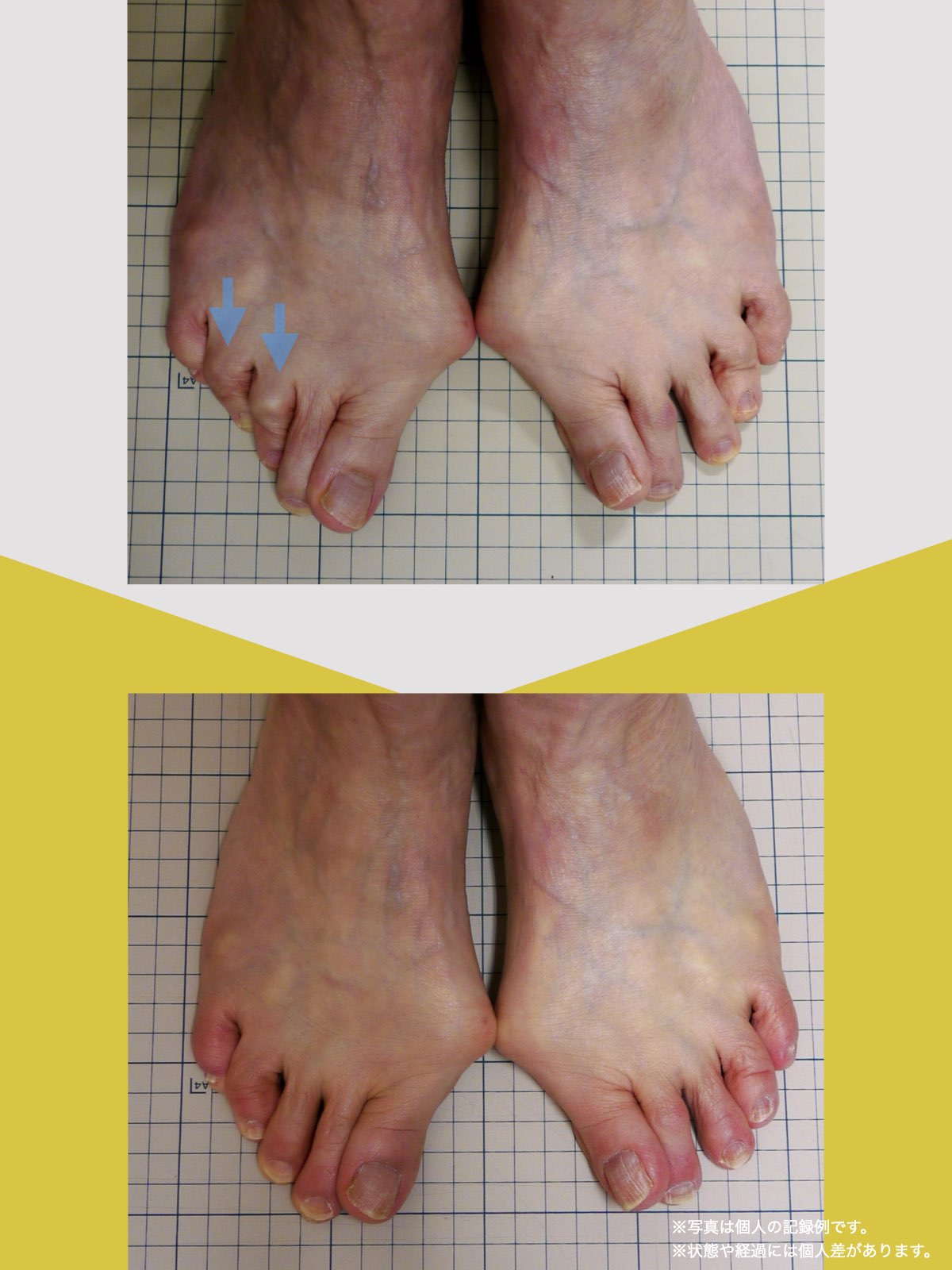
振り返れば、40年間、仕事でハイヒールや革靴を履いて足に無理を強いてきたことが影響していたのでしょう。私の足指は互いにくっつき、開かない状態で、外反母趾や屈み指の変形、さらには巻き爪にも悩まされていました。そこで私は、一念発起し、湯浅先生の指導を実践することを決心しました。
まず取り組んだのが「ひろのば体操」です。朝起きたとき、昼間にテレビを見ながら、夜のお風呂の中で、毎日時間を決めて行いました。足指を反らす、曲げるという動作を1セットとし、5セットずつ行いました。また、足指を広げる5本指の靴下(YOSHIRO SOCKS)と、自分の足に合わせて作った靴を毎日はくようにしました。
さらに、体重が増えないように食生活にも気をつけ、週に3回以上、1時間ほどのウォーキングを心がけました。
湯浅先生のところに通い始めた頃はポールを使って歩いていましたが、少しずつポールを使わずに歩く時間が増えていきました。最初は不安もありましたが、続けるうちに以前ほど痛みを意識することが減り、2〜3か月ほど経つ頃には、日常の歩行に大きな不安を感じにくくなりました。今では膝や腰の違和感も以前より軽くなり、ウォーキングの時間を楽しめるようになっています。
YOSHIRO SOCKSとひろのば体操を続ける中で、姿勢についても変化を感じました。足指は以前より開きやすくなり、地面をつかむ感覚が出てきたように思います。足指のケアがこれほど大切だったのかと気づけたことは、私にとって大きな転機でした。

.107-scaled.jpeg)