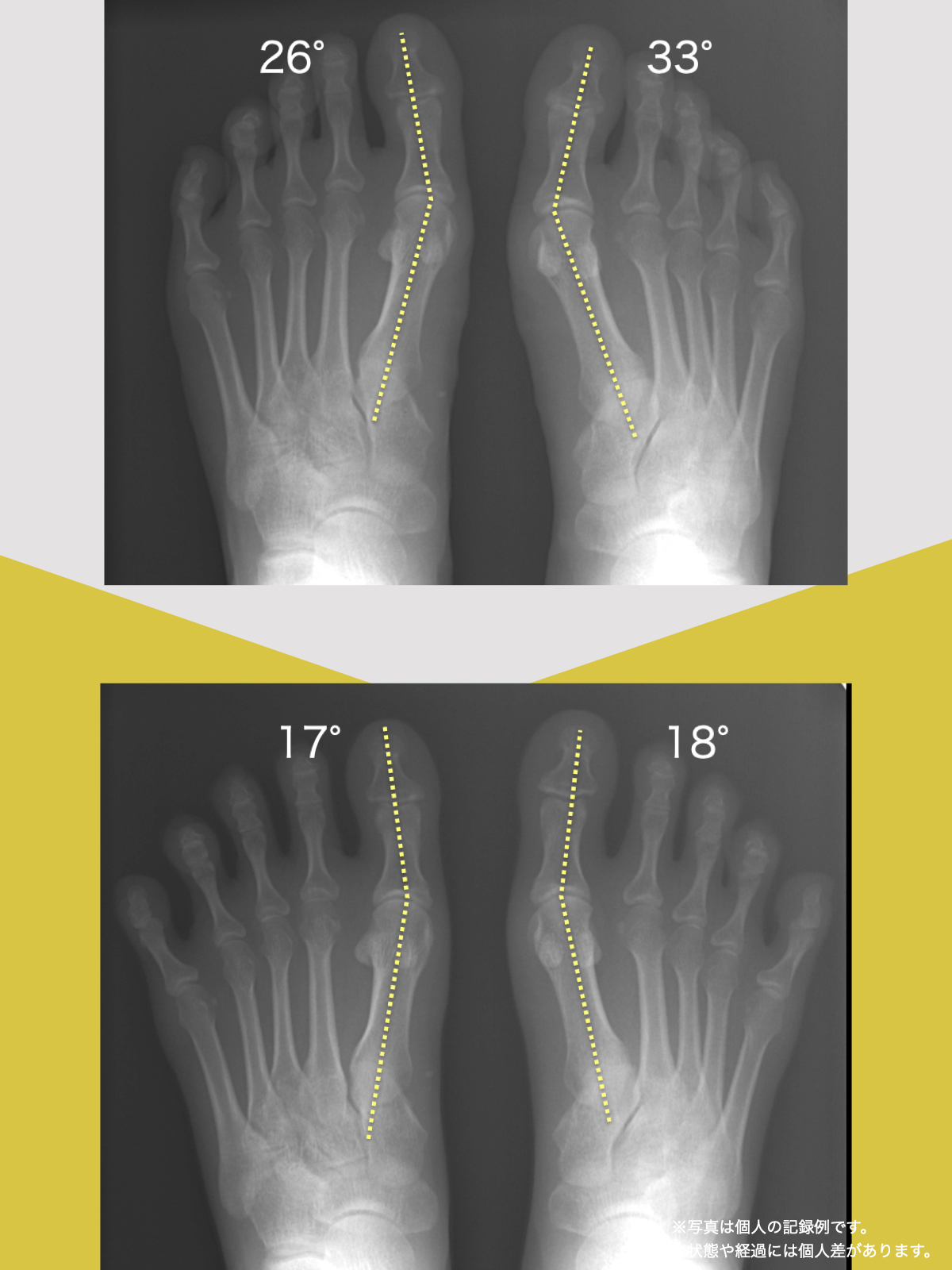
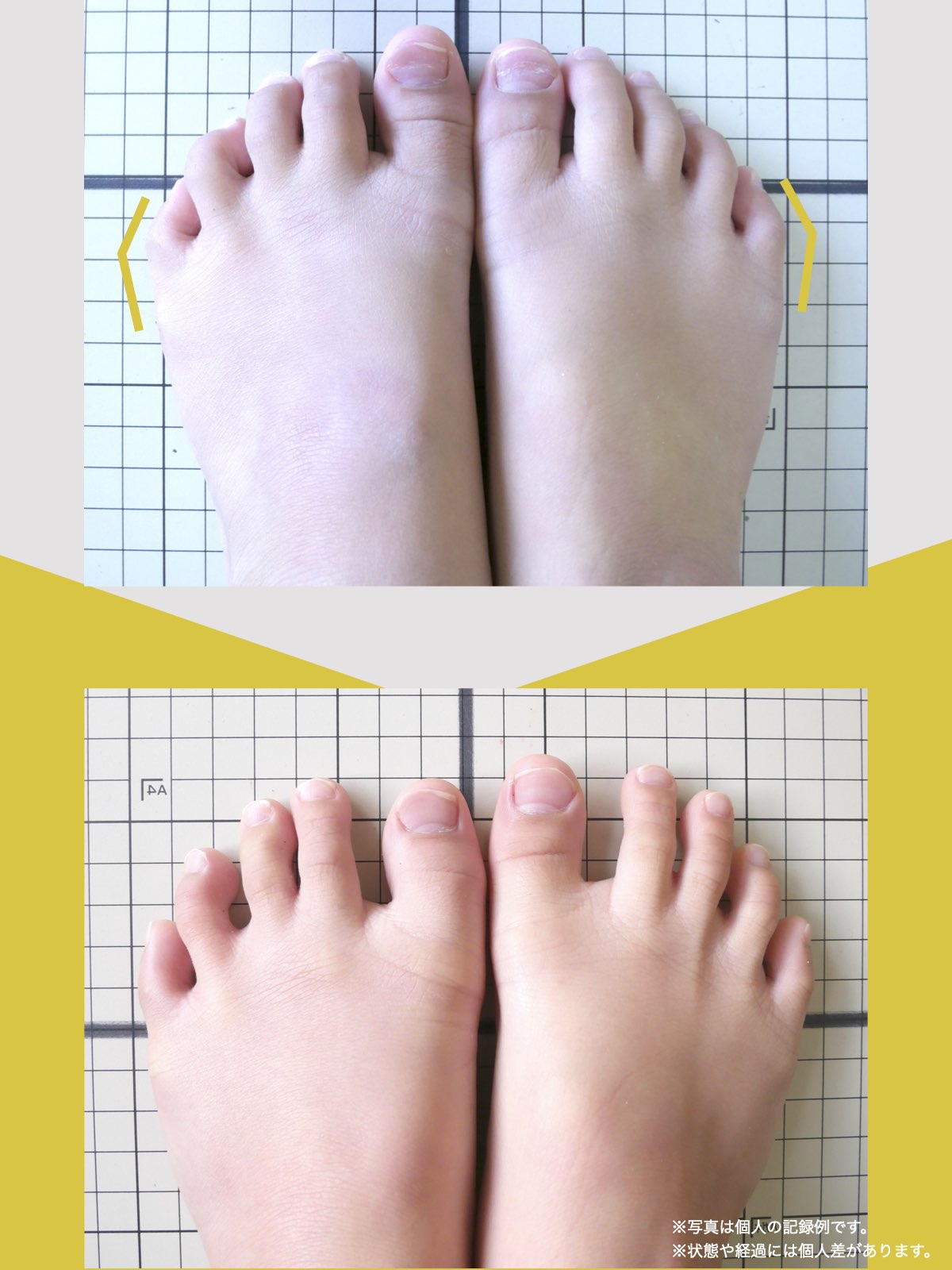
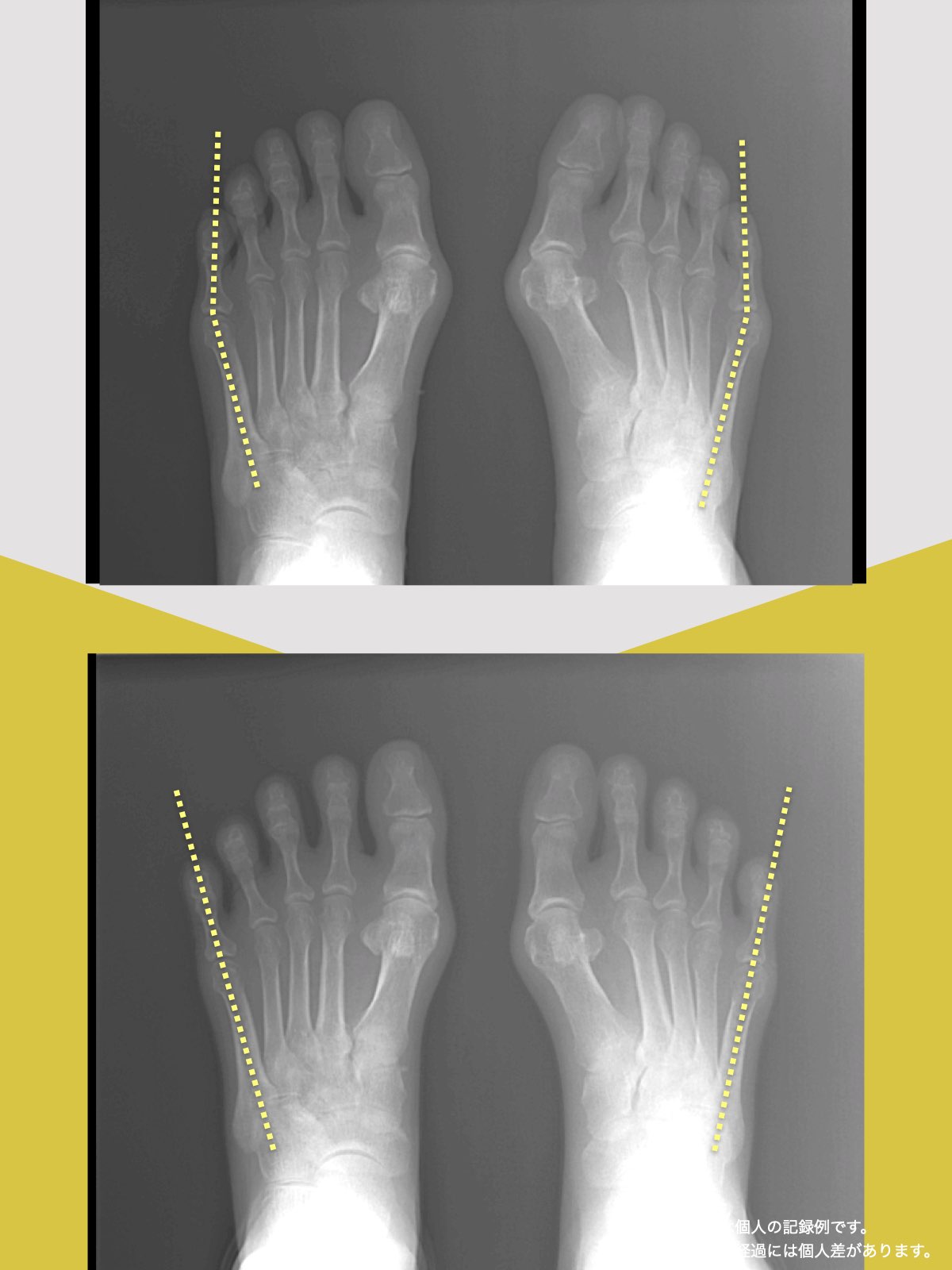
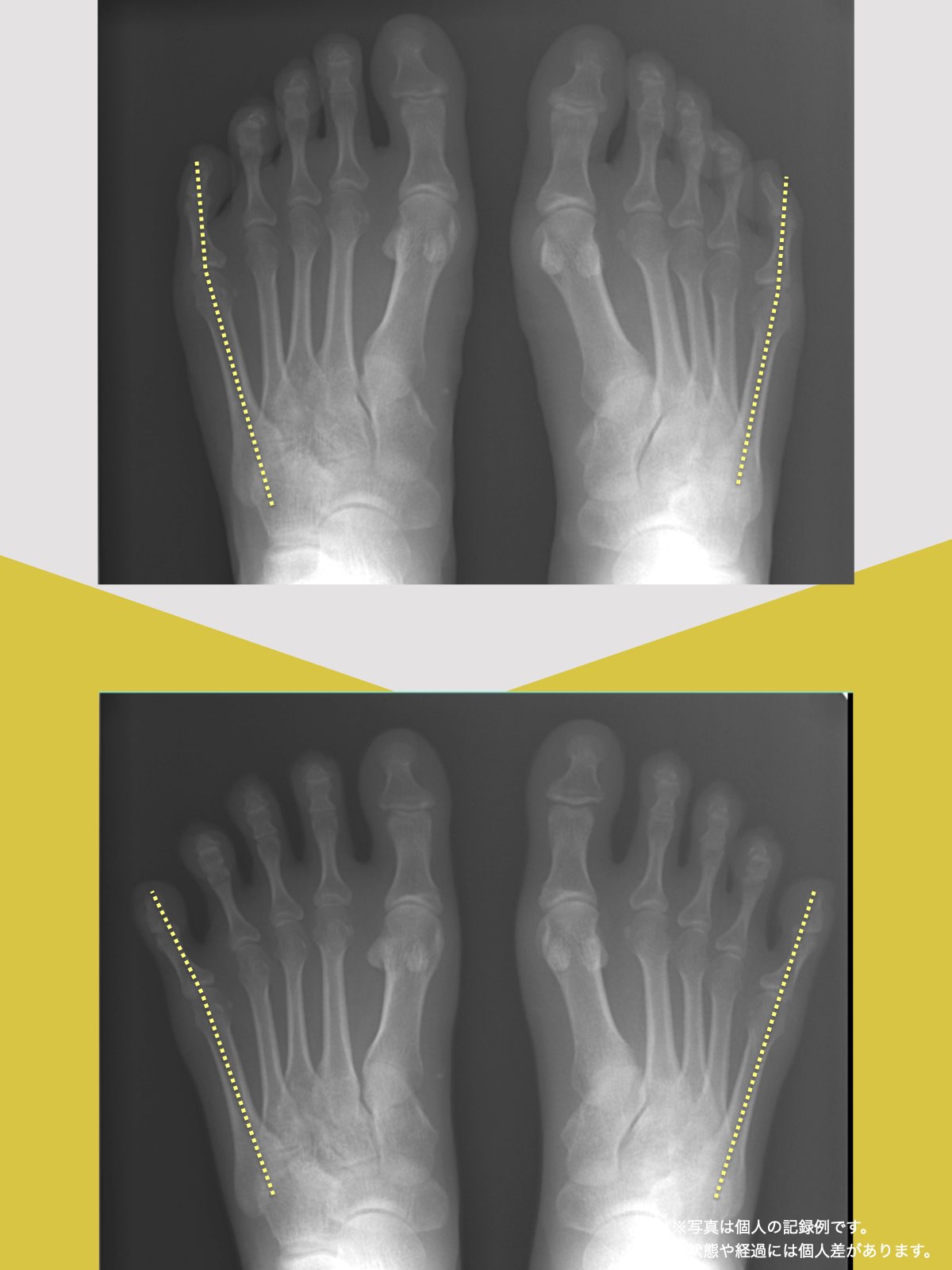
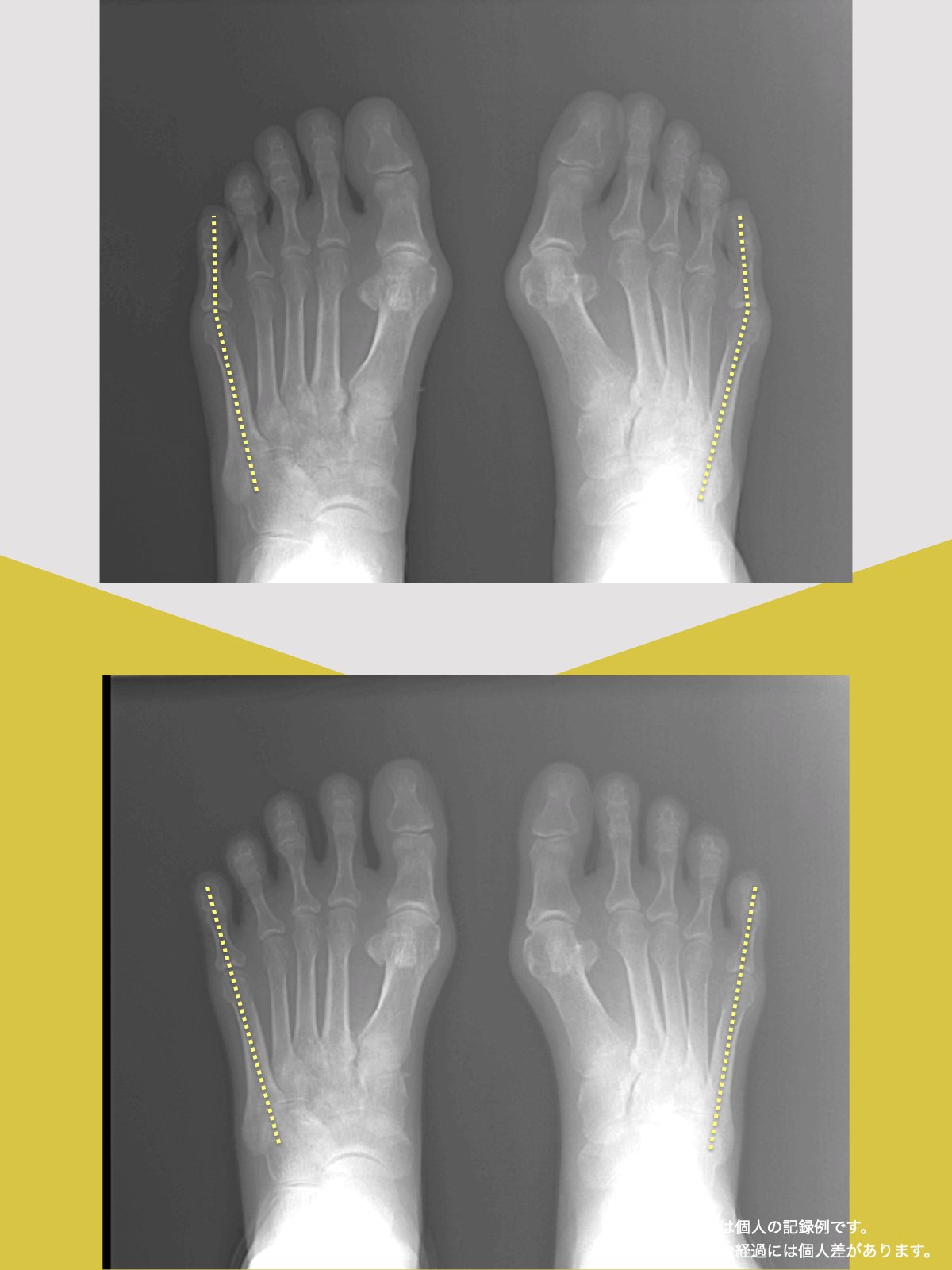
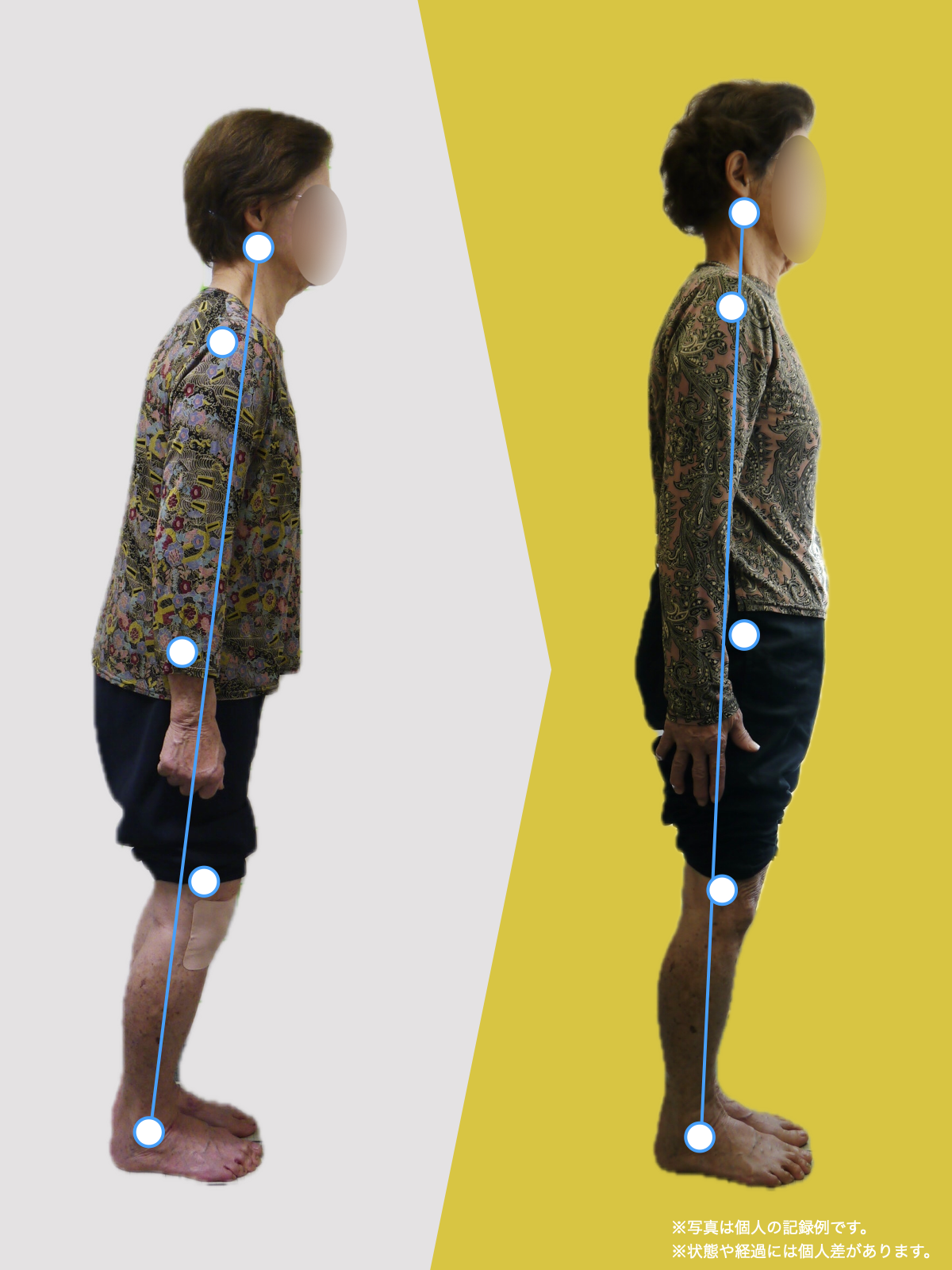
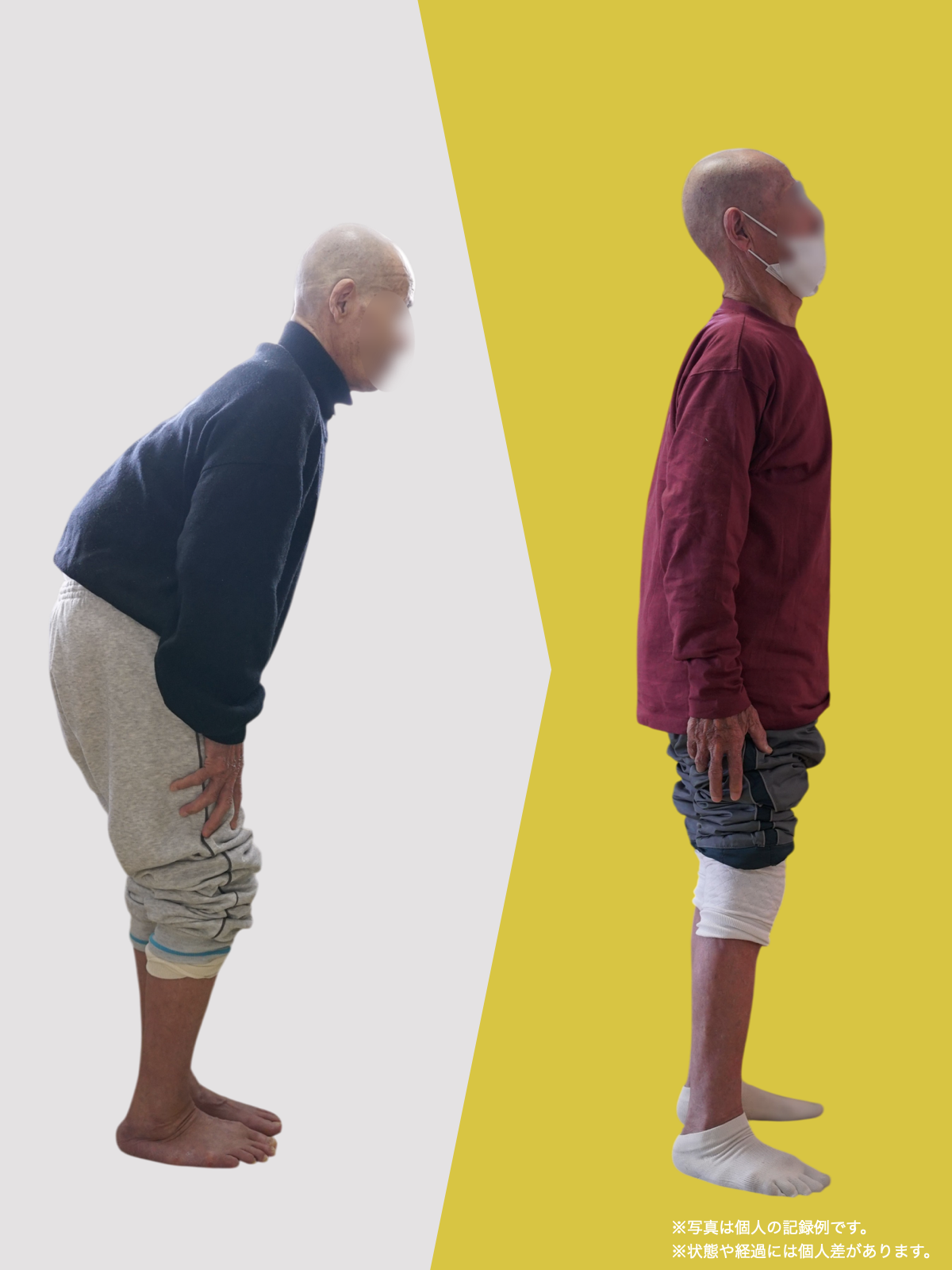
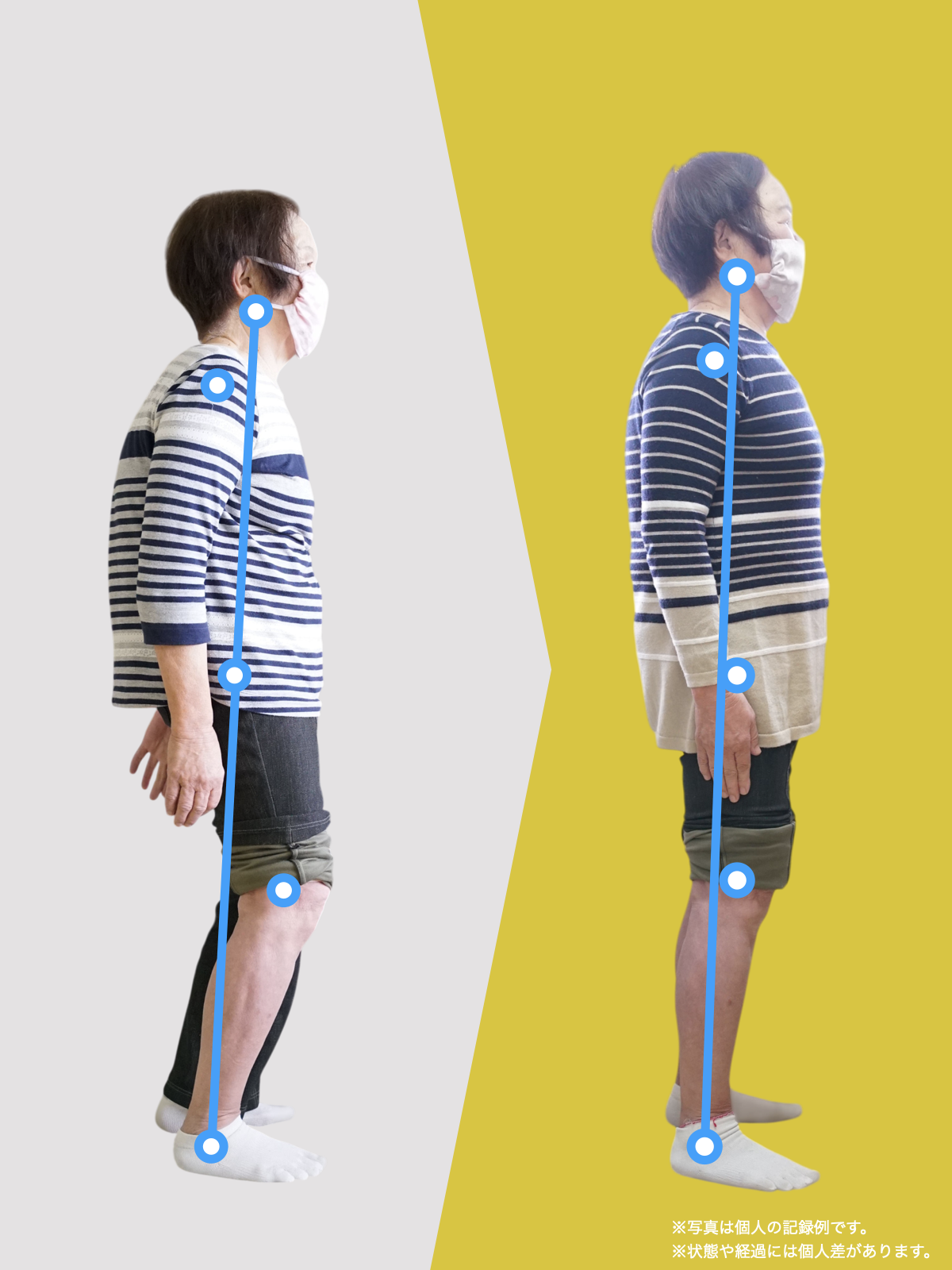
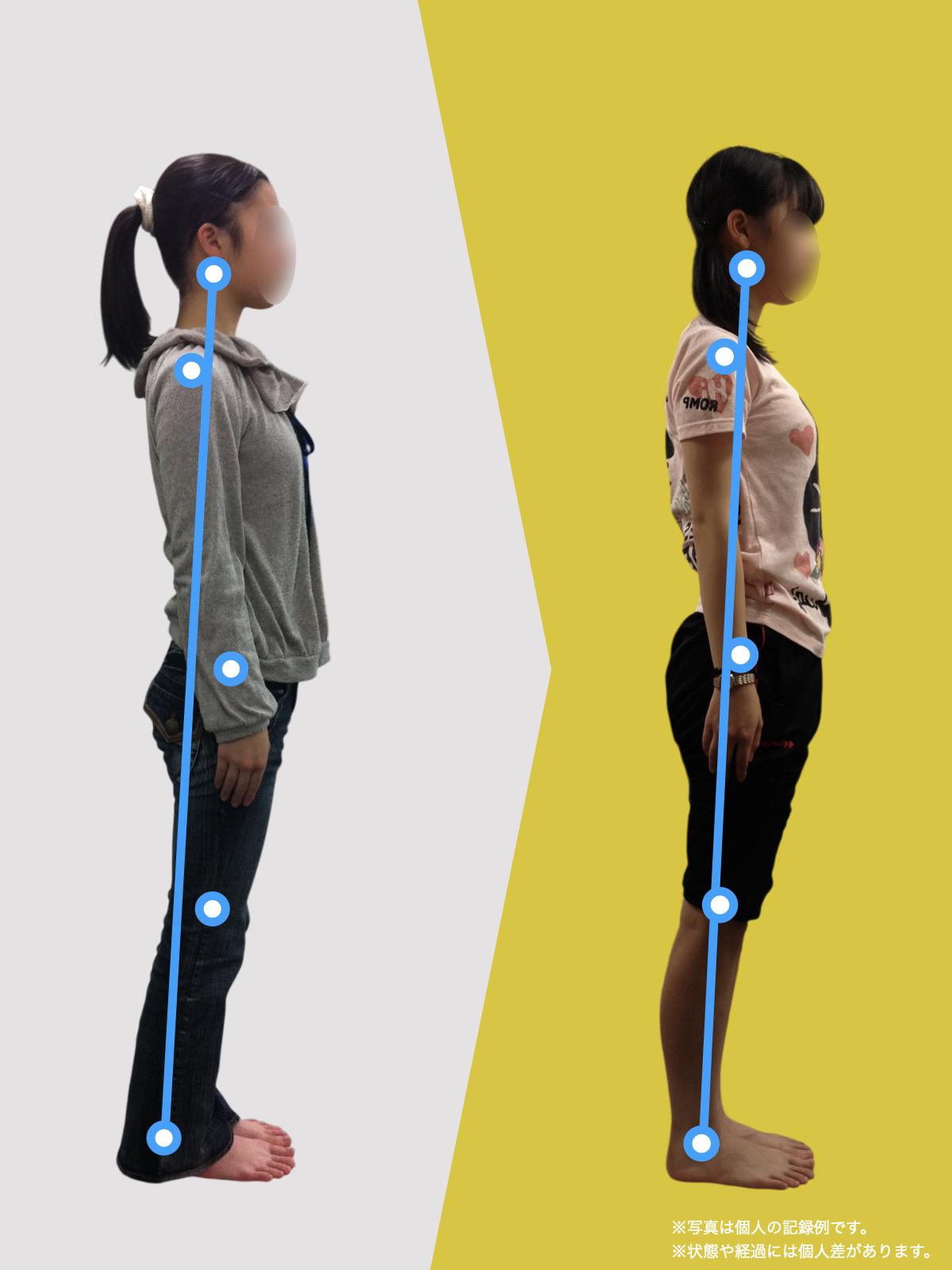
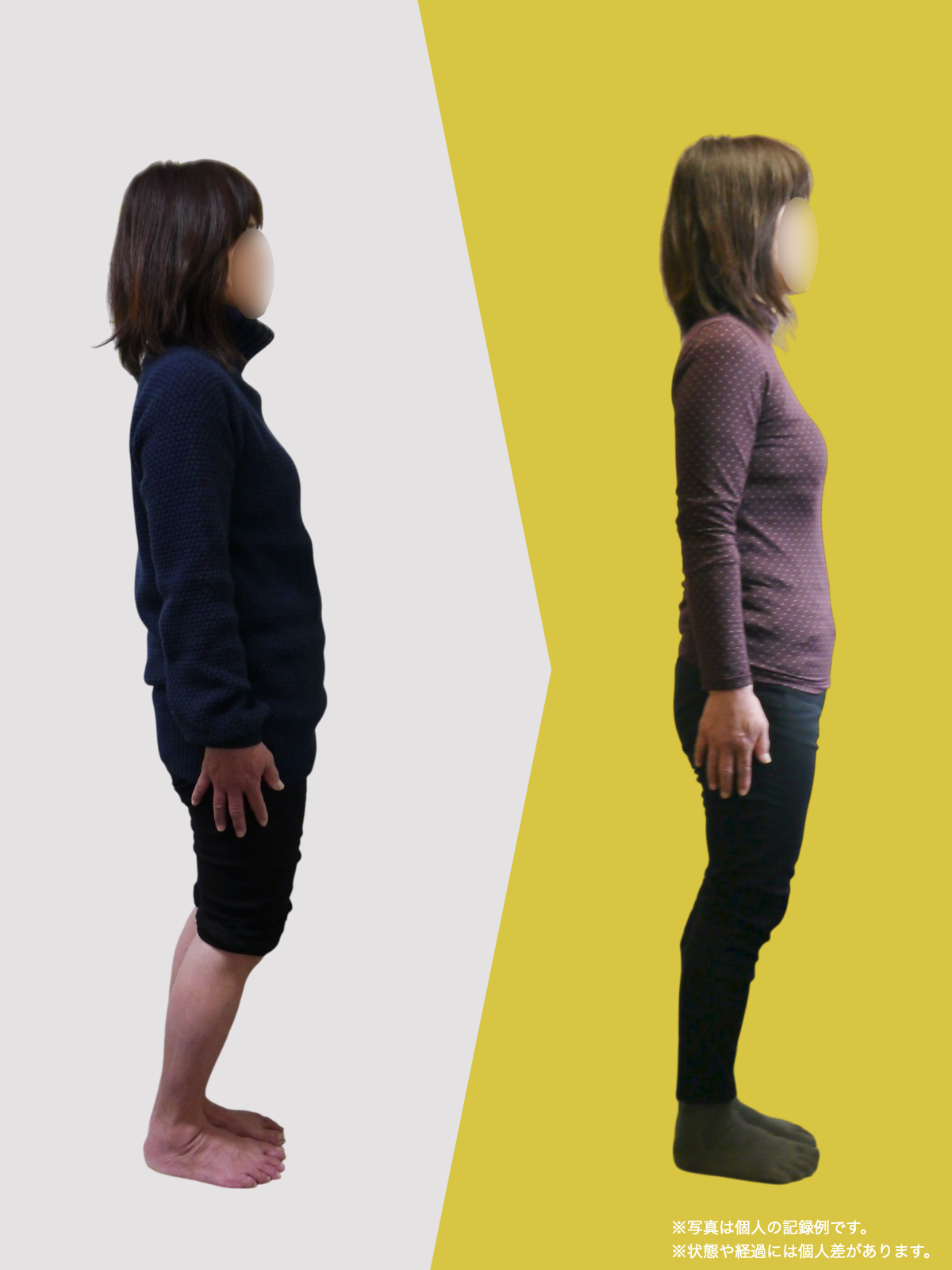
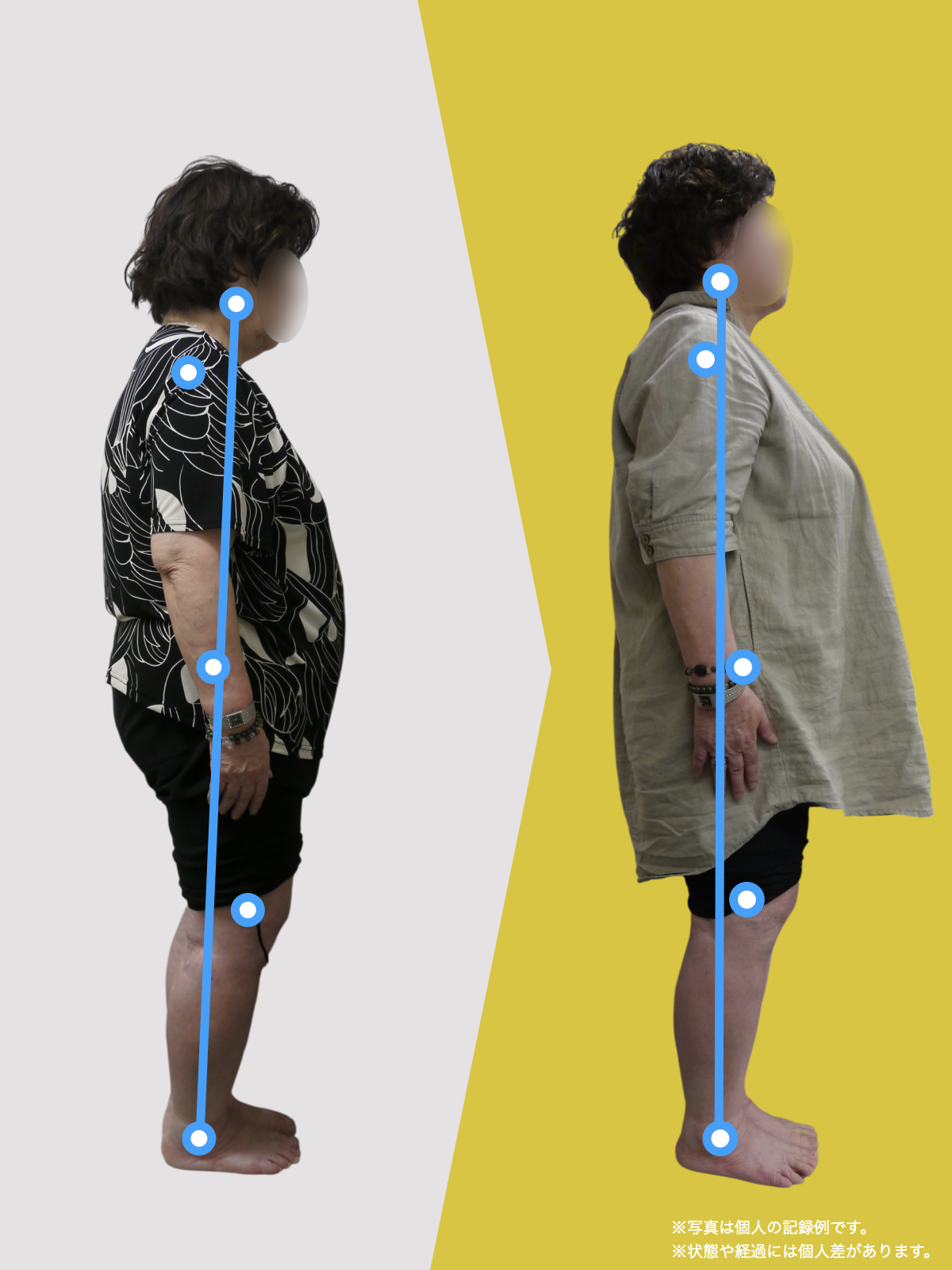
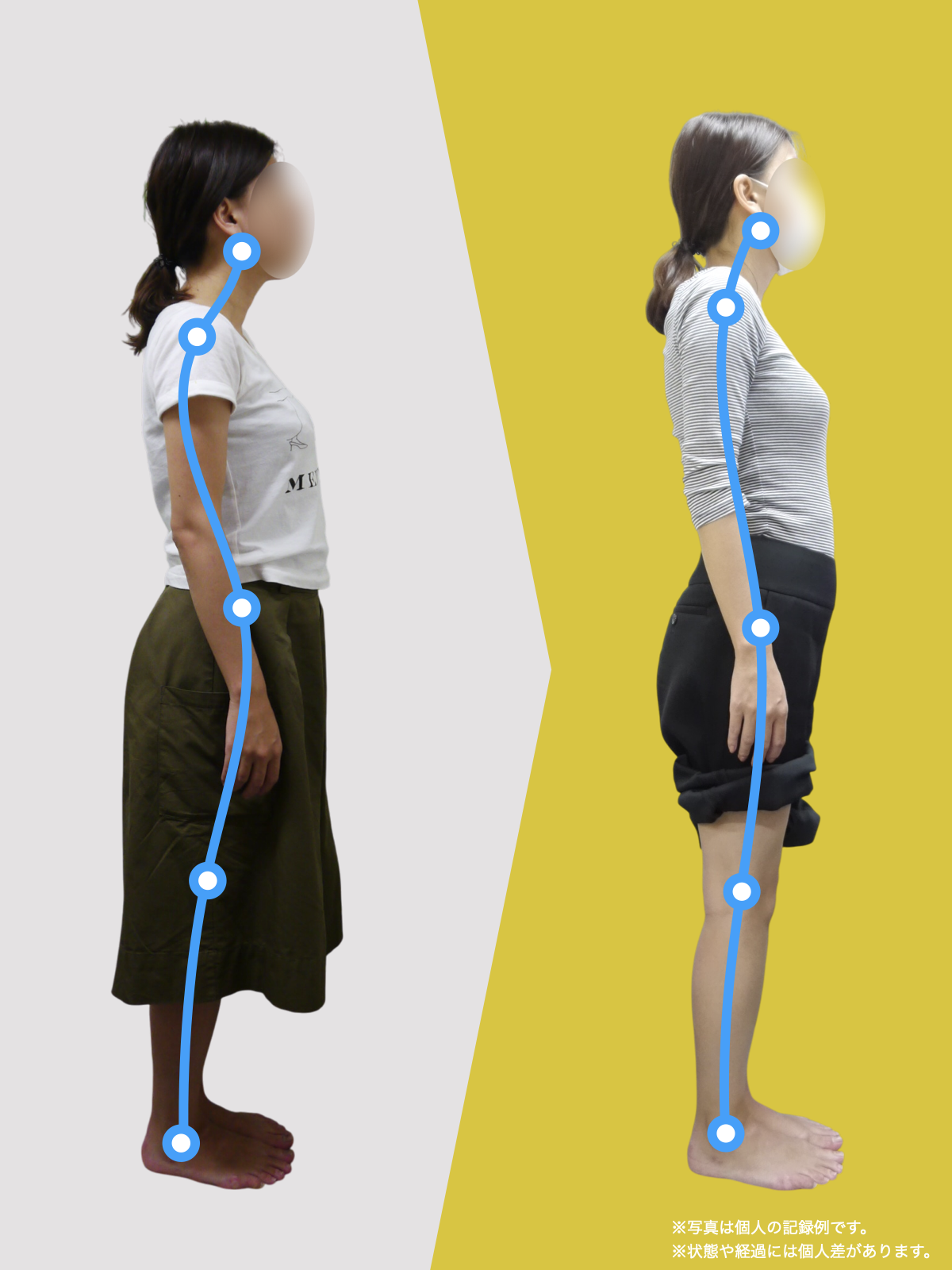
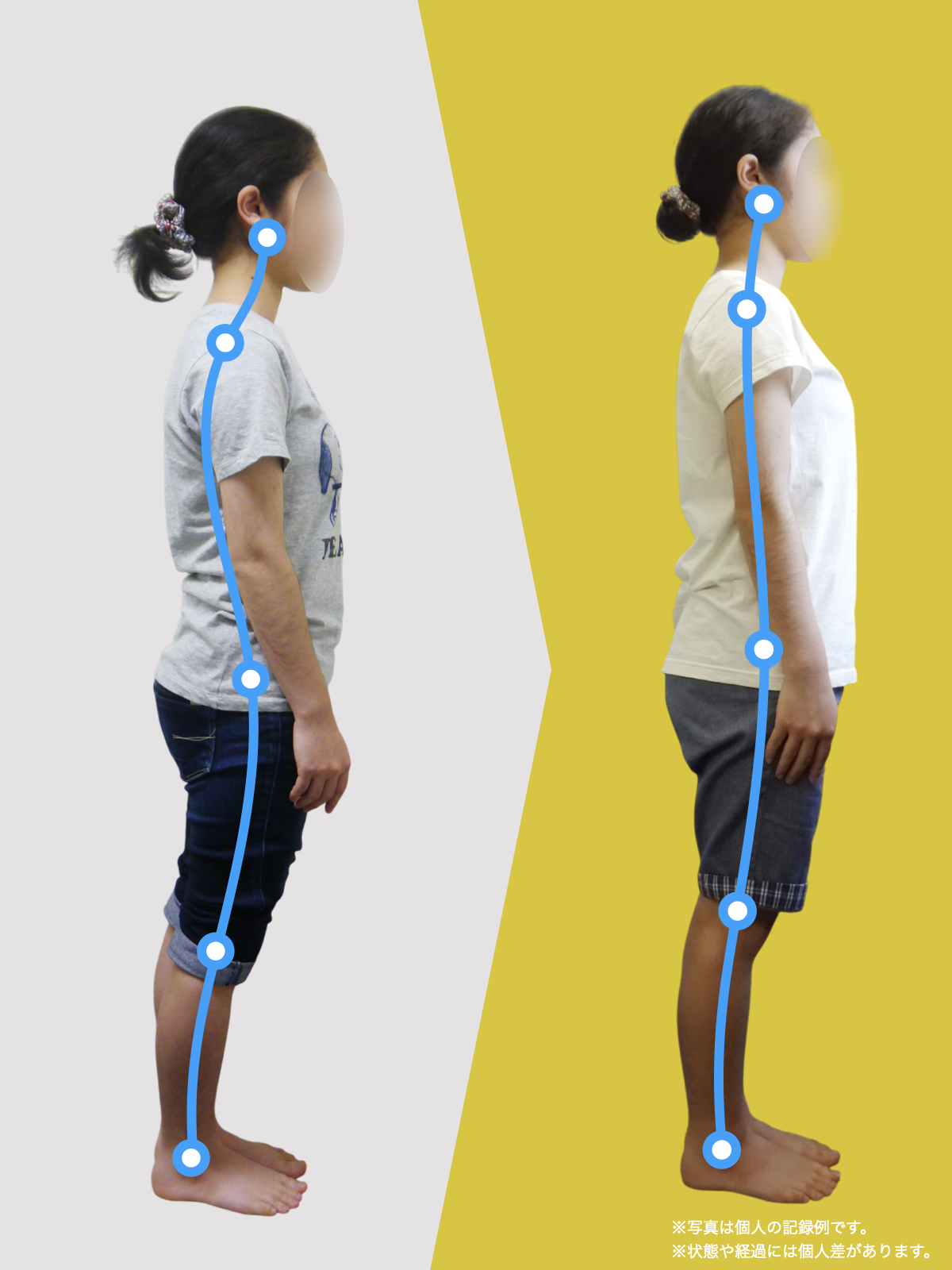
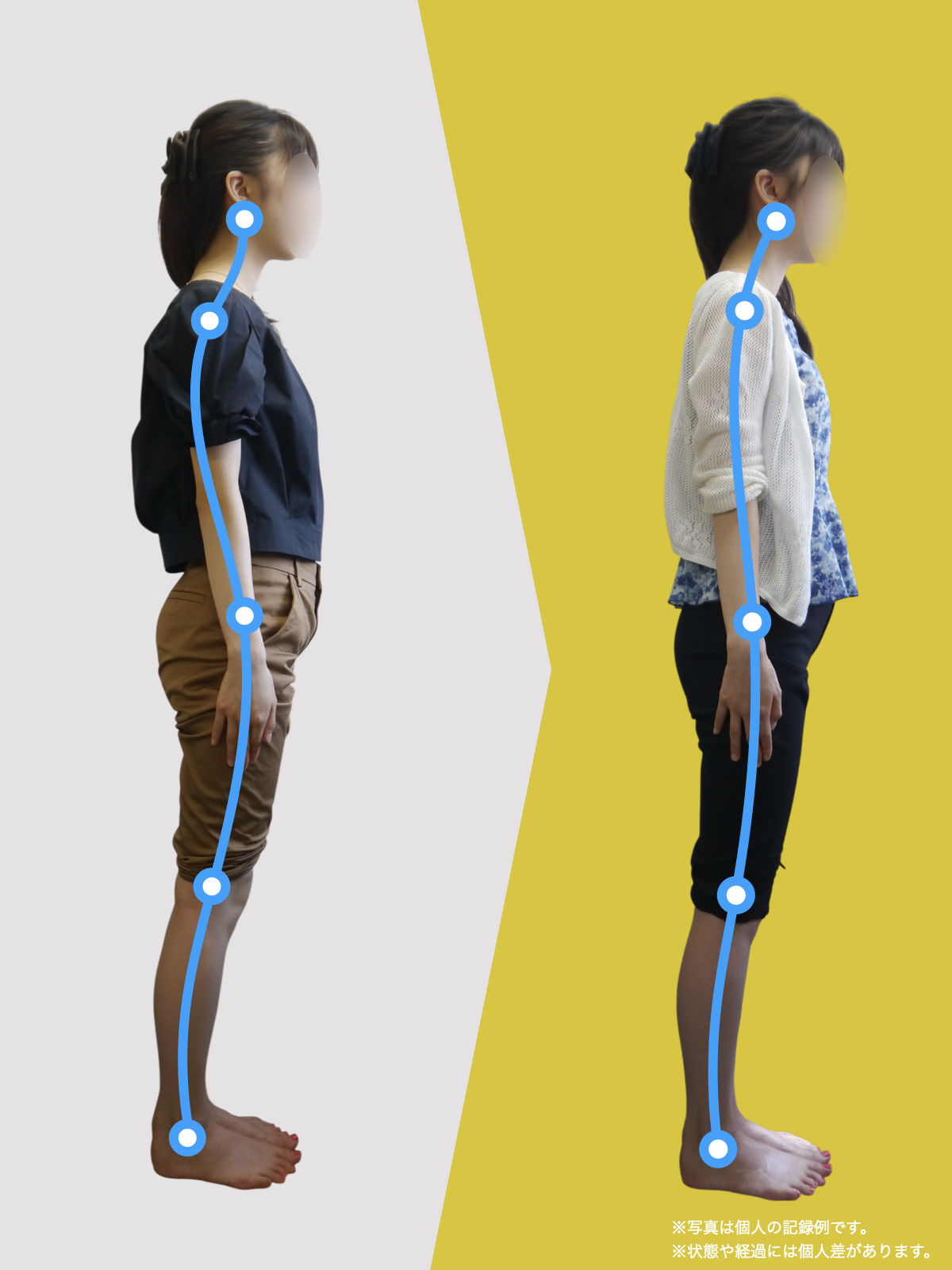
【医療監修】腰椎すべり症で手術は必要?―― すすめられる人・様子を見る人を分ける「構造と条件」

はじめに
こんにちは。足指研究家の湯浅慶朗です。
腰椎すべり症について相談を受けていると、
多くの方が、ある言葉をきっかけに強い不安を感じています。
・「いずれ手術が必要になるかもしれません」
・「悪化したら手術ですね」
・「年齢的に仕方ない部分もあります」
この瞬間、多くの人は
自分の体を理解する前に、答えを迫られた状態 になります。
この記事では、
- 腰椎すべり症で本当に手術が必要になるのはどんな場合か
- なぜ「様子を見る人」と「進行する人」に分かれるのか
- 判断を急ぐ前に、必ず整理しておくべき構造の視点
を、恐怖ではなく 条件整理 として解説していきます。
なお、腰椎すべり症を「手術が必要かどうか」
という一点だけで判断するのではなく、
姿勢・骨盤・足元を含めた全体構造から整理した内容については、
以下のハブ記事で詳しく解説しています。
▶︎ 【医療監修】腰椎すべり症の本当の原因と全体像―― 痛みの場所ではなく「姿勢と支え方」から整理する

腰椎すべり症=手術、ではない
最初に大切な前提として、
腰椎すべり症と診断されたからといって、
すぐに手術が必要になるわけではありません。
実際には、
・画像上でズレがある
・年齢が高い
・痛みを感じている
これらは 手術の直接条件ではありません。
多くの人が混同しがちですが、
画像所見
= 現在の構造の状態
手術適応
= 機能が保てなくなっているかどうか
この2つは、まったく別の判断軸です。
手術が検討される「本当の条件」
医療現場で手術が検討されるのは、主に次のような場合です。
・進行する神経症状
・明らかな筋力低下
・排尿・排便に関わる異常
・日常生活が著しく制限されている状態
つまり重要なのは、
ズレているかどうかではなく、
「機能が保てているかどうか」
です。
逆に言えば、
・痛みがある
・違和感が続いている
・不安が強い
これだけでは、直ちに手術が必要とは判断されません。
それでも「手術が頭から離れない」理由
ではなぜ、多くの人が
「手術が必要なのでは…」という不安を抱え続けるのでしょうか。
理由の一つは、
・画像を見ると悪そうに見える
・日によって症状が違う
・良い日と悪い日を繰り返す
といった 不安定さ にあります。
ここで重要なのは、
症状の揺れは、進行のサインとは限らない
という点です。
むしろ多くの場合、
「構造が安定していない状態」を反映しています。
なぜ「様子を見る人」と「進行する人」に分かれるのか
腰椎すべり症の経過を見ていると、
・長年大きな進行なく過ごす人
・少しずつズレが固定されていく人
に分かれます。
この差を分けるのは、
ズレの大きさそのものではなく、
ズレを生み続ける条件が残っているかどうか です。
具体的には、
・骨盤の角度がどうなっているか
・立位や歩行でどこが支え役になっているか
・腰が「逃げられる構造」になっているか
こうした 日常の支え方 が、大きく影響します。
痛みが軽くなっても安心できない理由
よくある誤解の一つが、
「痛みが減った=落ち着いた」
という判断です。
しかし構造的には、
・痛みが出にくい姿勢
・負担を感じにくい代償動作
に切り替わっただけ、というケースも少なくありません。
この場合、
・立っていると腰が疲れる
・歩くと無意識に力が入る
・夕方になると重だるくなる
といった形で、
静かに負担が積み重なっていきます。
手術を急がなくてよい人が、必ず確認すべき視点
「今すぐ手術ではない」と言われた人ほど、
次の点を確認してみてください。
・安静だけで様子を見ていないか
・痛みが減ったことで原因探しを止めていないか
・立位や歩行のクセが変わっていないままではないか
多くの場合、
“何もしない様子見”は、構造を変えない様子見
になっています。
腰椎すべり症を慢性化させる共通の土台
私の臨床経験では、
・骨盤後傾
・平背(フラットバック)
・足指で支えられない立ち方
が重なっている人ほど、
ズレが固定されやすい傾向があります。
これは、
足元で受け止められない力を
腰が引き受け続けている構造
とも言えます。
この状態では、
治療を受けても
安静にしても
日常に戻れば、
同じ負担が再開されてしまいます。
手術を回避できる人に共通する考え方
手術を回避できるかどうかは、
「運」ではありません。
多くの人に共通しているのは、
・痛みの場所より、支え方を見る
・治療内容より、生活構造を見直す
・腰よりも、足元から考える
という視点を持てたかどうかです。
これは、
「手術をしない努力」ではなく、
体の使われ方を整理する作業 です。
まとめ|手術を考える前に、必ず整理してほしいこと
- 腰椎すべり症=手術、ではない
- 判断基準は痛みではなく機能
- 多くの人は構造を理解する前に不安になる
- ズレを固定している条件を見直すことが重要
- 体は「どう使われ続けているか」で変わっていく
腰椎すべり症について考えるとき、
最も大切なのは、
「今すぐ答えを出すこと」ではなく、
「判断できる材料を揃えること」
です。
不安を感じたときこそ、
体の構造を冷静に整理する視点を持ってみてください。