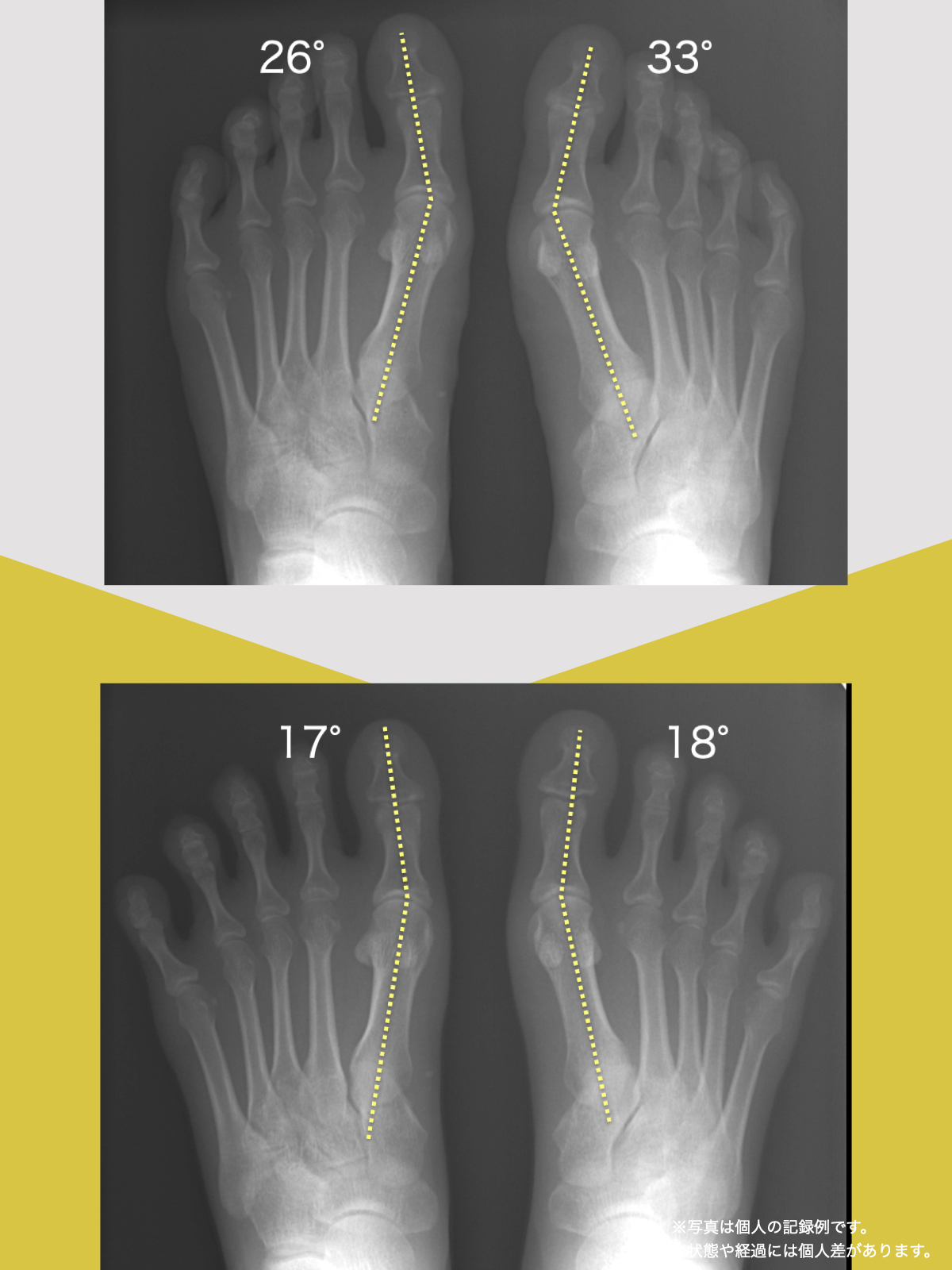
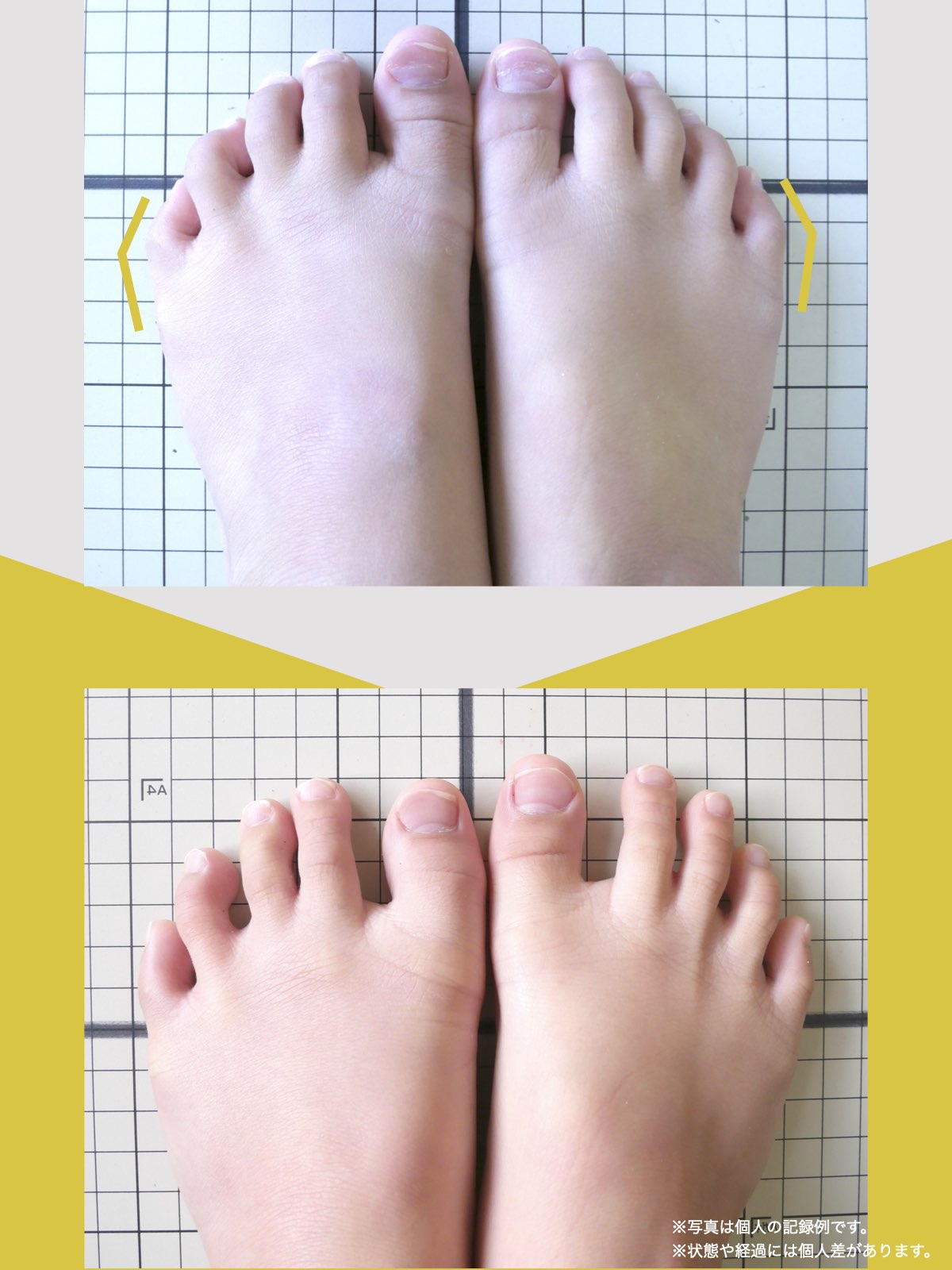
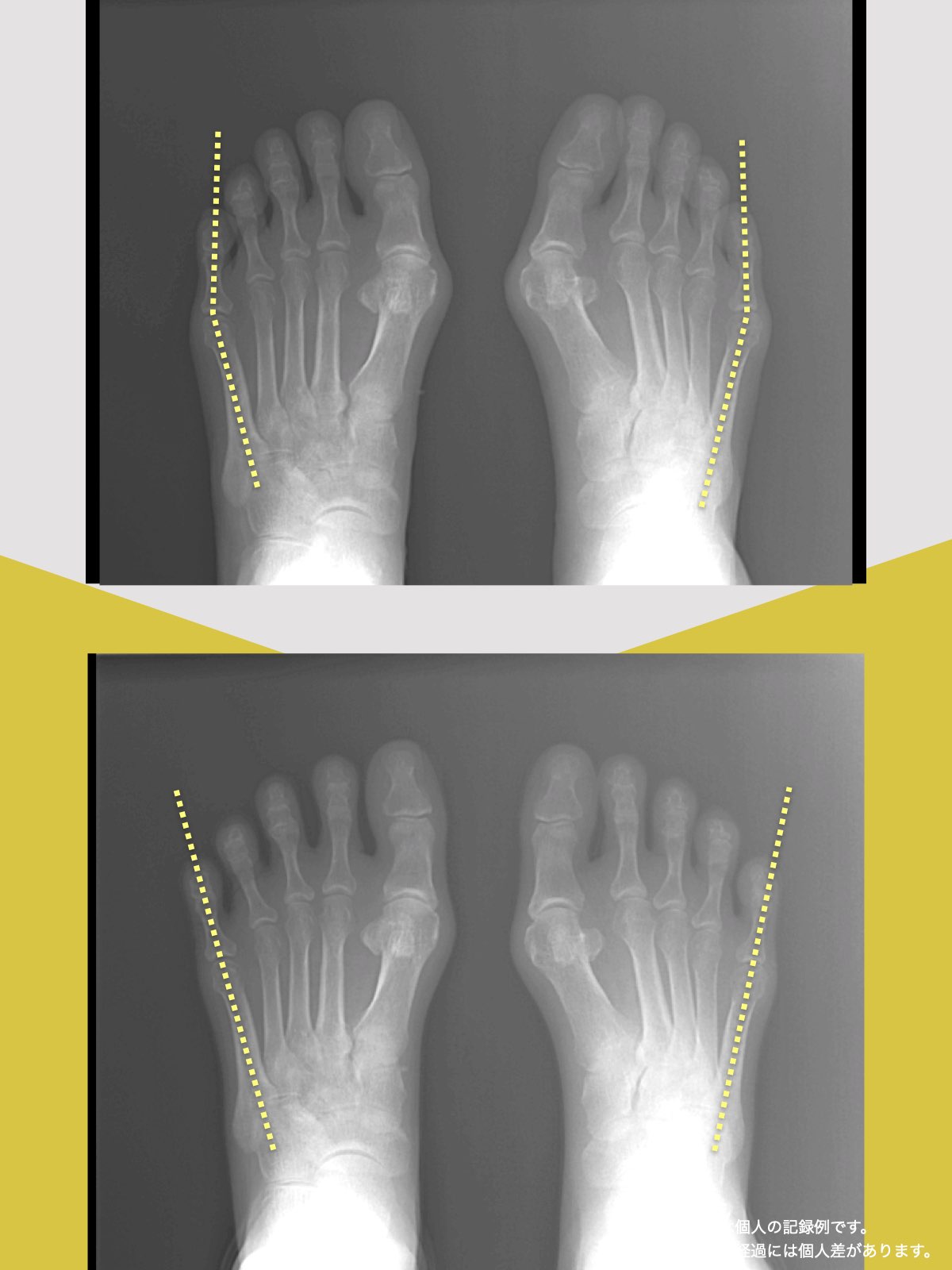
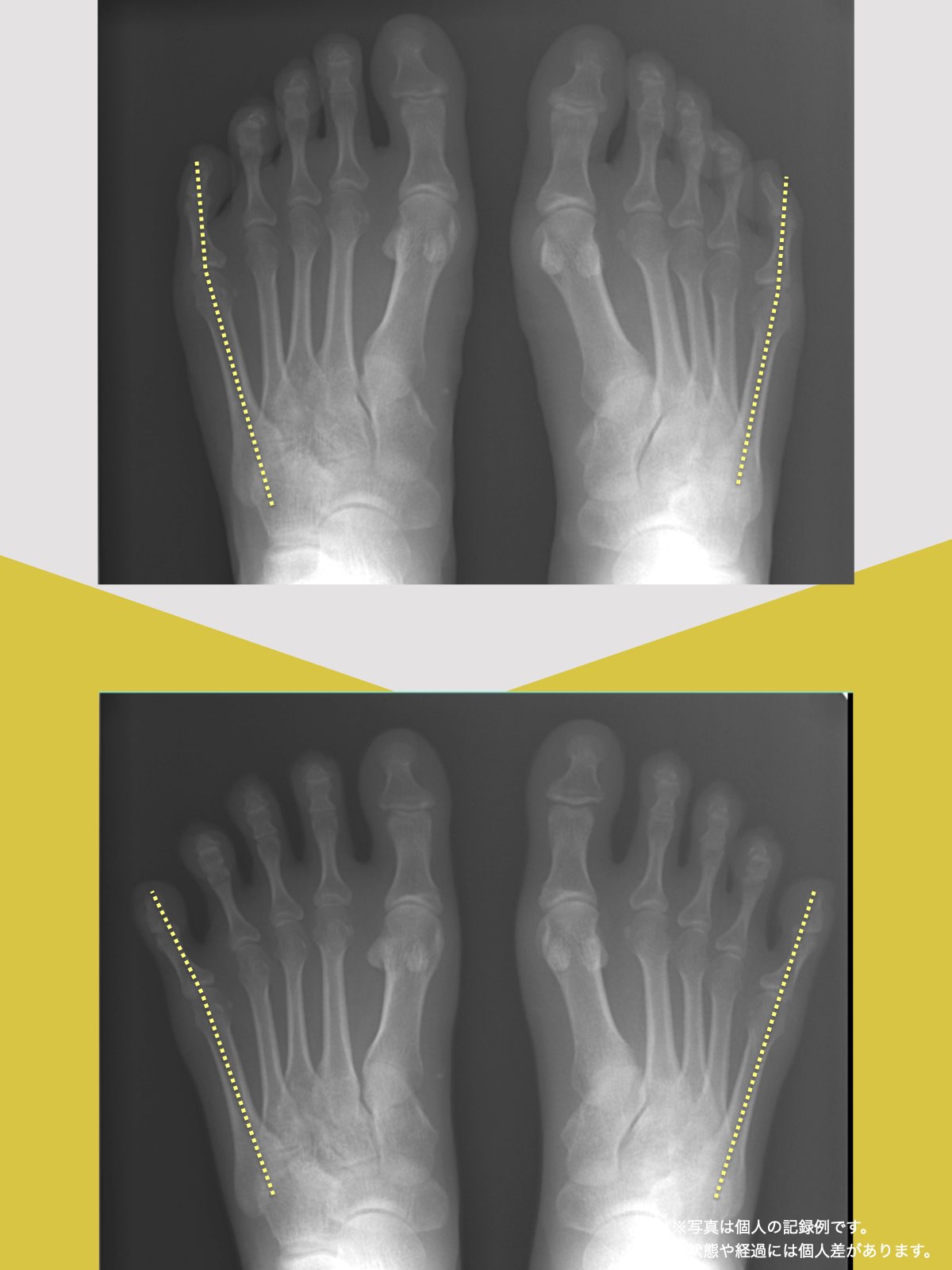
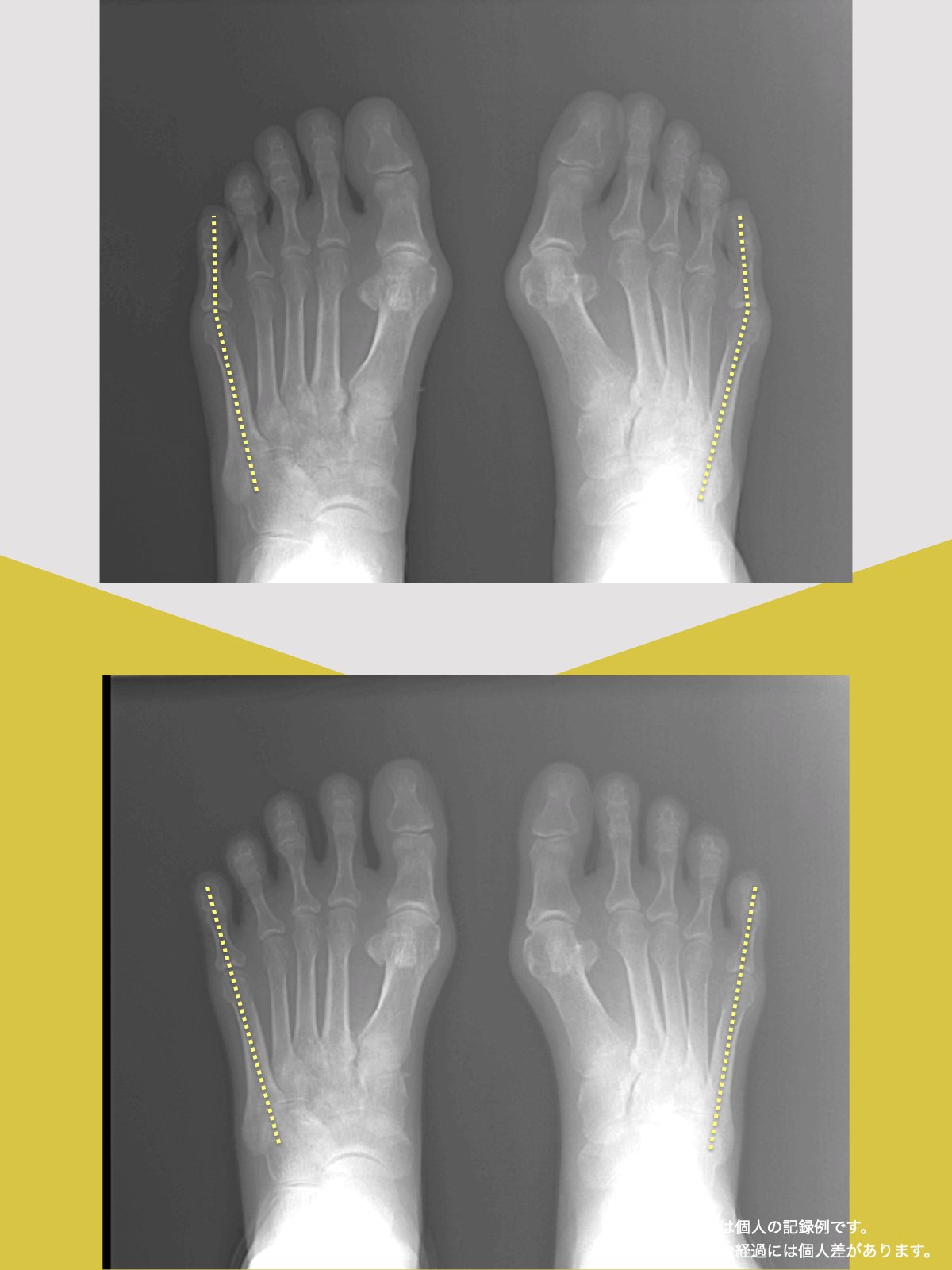
【医療監修】MRIに異常があっても膝が痛くない理由― 画像診断と「痛み」が一致しない本当の構造 ―

はじめに
こんにちは。足指研究家の湯浅慶朗です。
変形性膝関節症と診断された方の多くが、
次のような経験をされています。
- MRIで「軟骨がすり減っています」と言われた
- レントゲンで「変形が進んでいます」と説明された
- でも、日によってはそれほど痛くない
- 逆に、画像は軽度なのに強く痛むことがある
この違和感は、決して気のせいではありません。
このシリーズ全体(注射・リハビリ・画像・足元の連鎖)を先に整理したい方は、
まずこちらを入口にしてください。
▶︎【医療監修】変形性膝関節症はなぜ治らないのか?― 注射・リハビリ・手術まで試しても戻る人に共通する構造 ―

実は、
画像に写る異常と、痛みの強さは一致しない
という事実は、研究レベルでも繰り返し示されています。
「異常がある=痛い」は思い込みに近い
多くの方が、
- 軟骨がすり減ると痛む
- 変形が進むと痛みが強くなる
と考えています。
しかし実際には、
- 明らかな変形があっても痛みのない人
- 画像上は軽度でも強い痛みを訴える人
が、日常臨床では珍しくありません。
これは、
画像診断が「形」を見ているだけだから
です。
そもそも軟骨は「痛みを感じない」
重要な前提があります。
関節軟骨には、痛みを感じる神経がほとんど存在しません。
つまり、
- 軟骨がすり減る
- 軟骨が薄くなる
こと自体が、
直接の痛みの原因になるわけではない
ということです。
では、なぜ「軟骨が原因」と説明されてきたのでしょうか。
画像は「結果」を写しているだけ
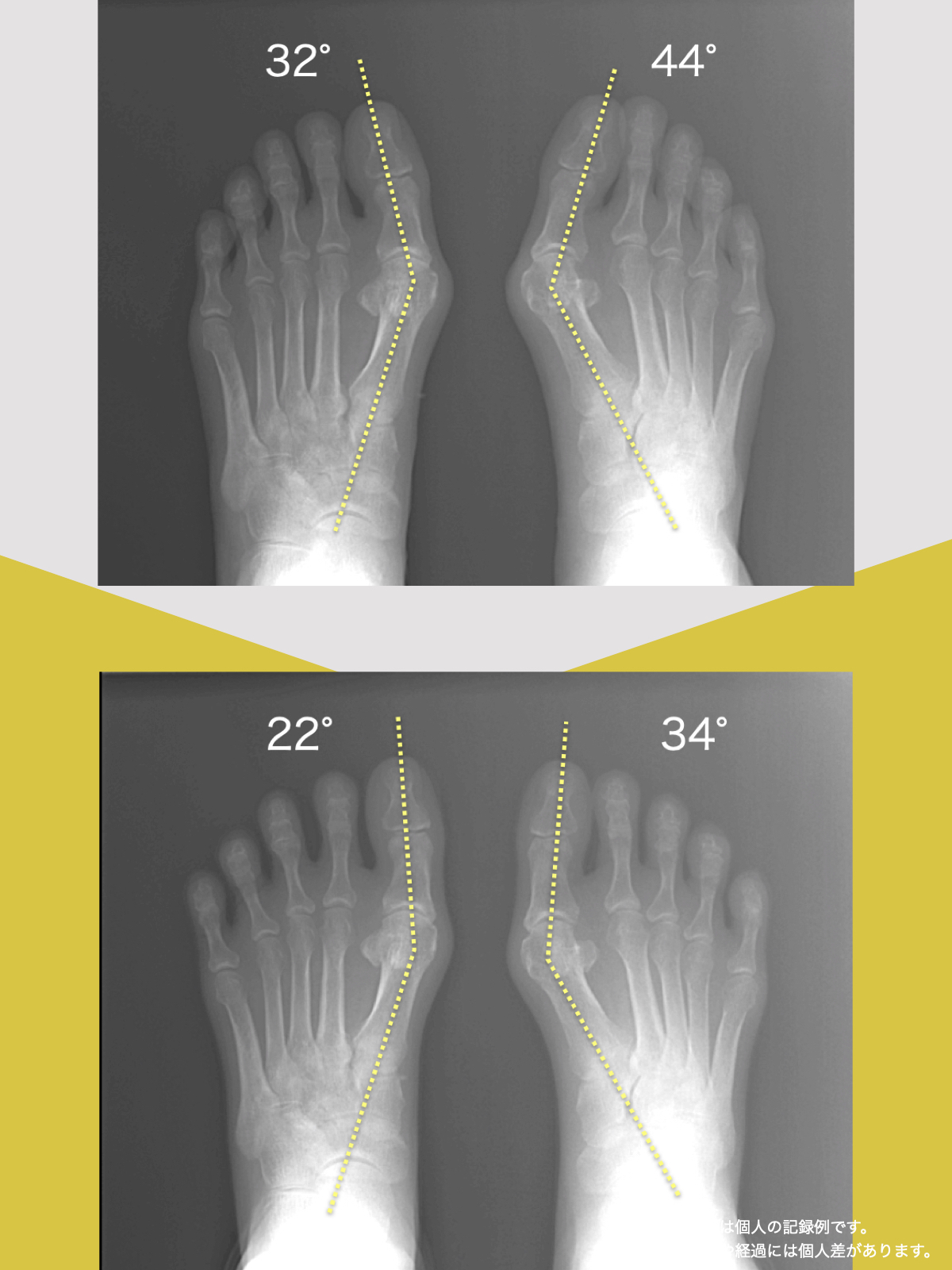
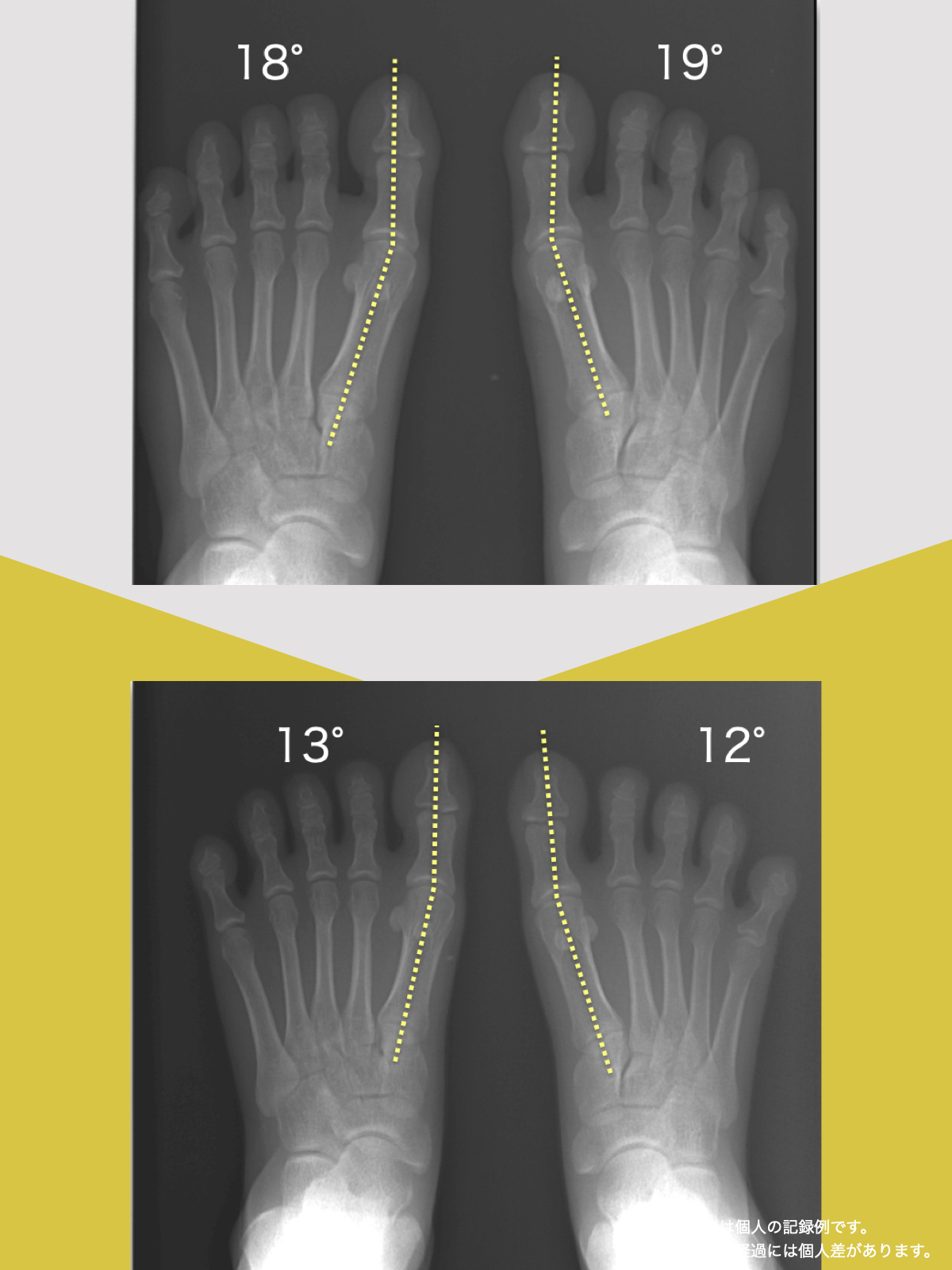
MRIやレントゲンで確認できるのは、
- 軟骨の厚み
- 骨の形
- 関節裂隙
といった、構造の結果です。
しかしそれらは、
- どう使われてきたか
- どこに負担が集中してきたか
という
長年の力のかかり方の痕跡
にすぎません。
つまり画像は、
「なぜそうなったか」
までは教えてくれません。
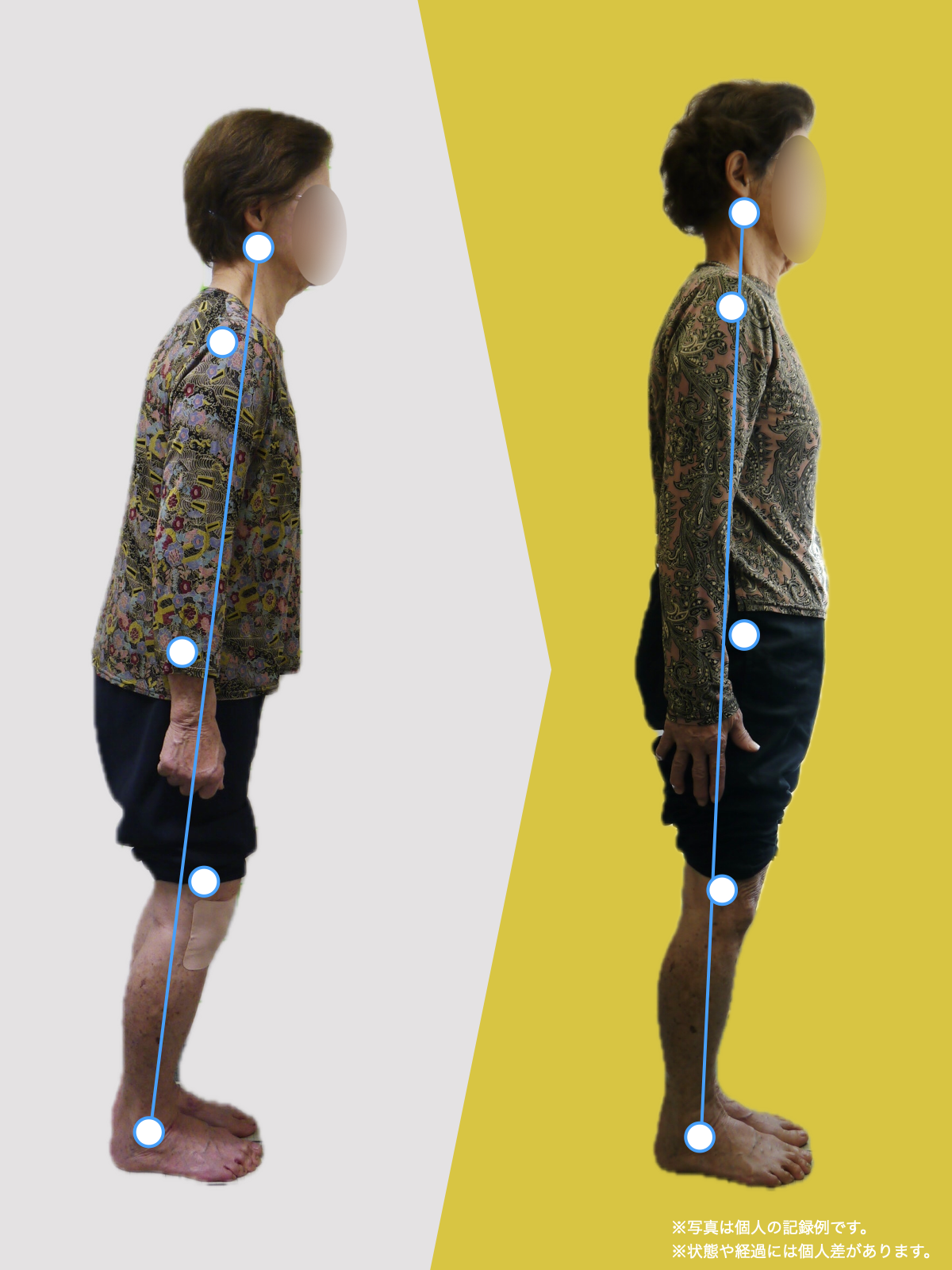
痛みは「形」ではなく「負担の集中」で生まれる
膝の痛みが生じやすいのは、
- 同じ場所に
- 同じ方向から
- 繰り返し
負担がかかっているときです。
これは、
- 関節包
- 靱帯
- 骨膜
- 滑膜
といった、
痛みを感じる組織に
ストレスが集中したときに起こります。
画像では、
- 軟骨はすり減っているが負担は分散している
- 軽度の変形でも一点に負担が集中している
という違いまでは判断できません。
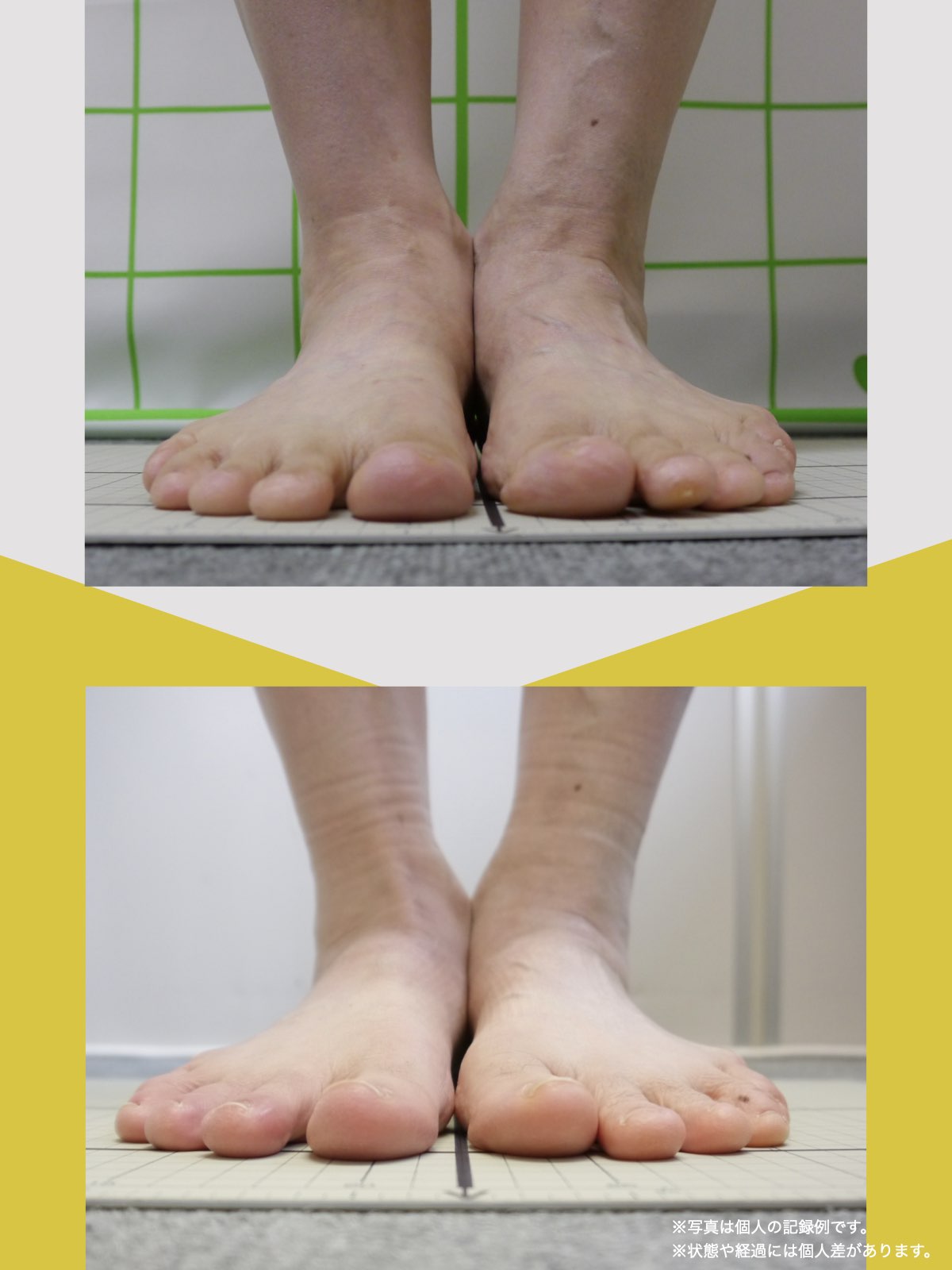
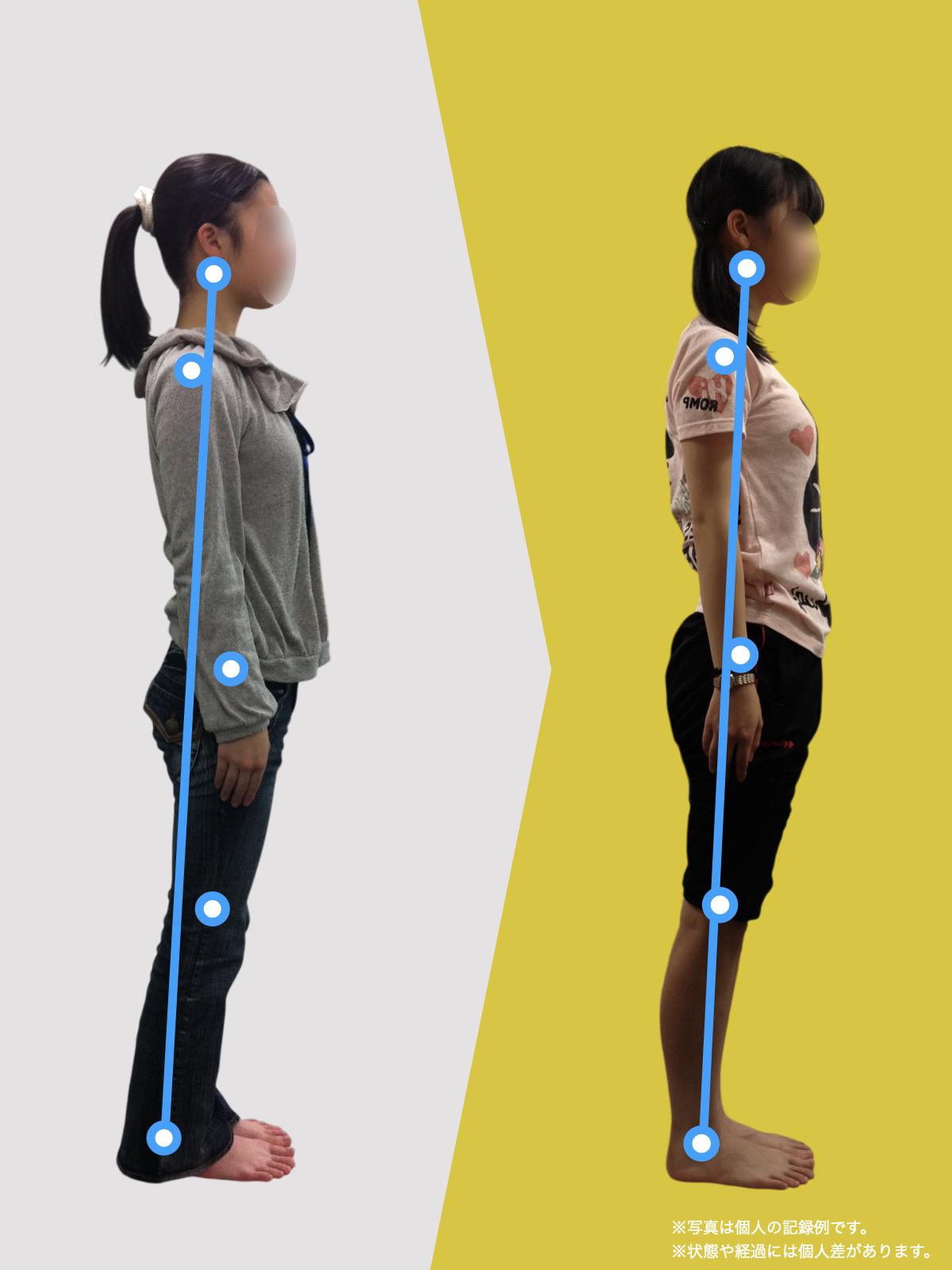
「画像が軽いのに痛い」人に起きていること
画像所見が軽度でも痛みが強い人には、
共通した特徴があります。
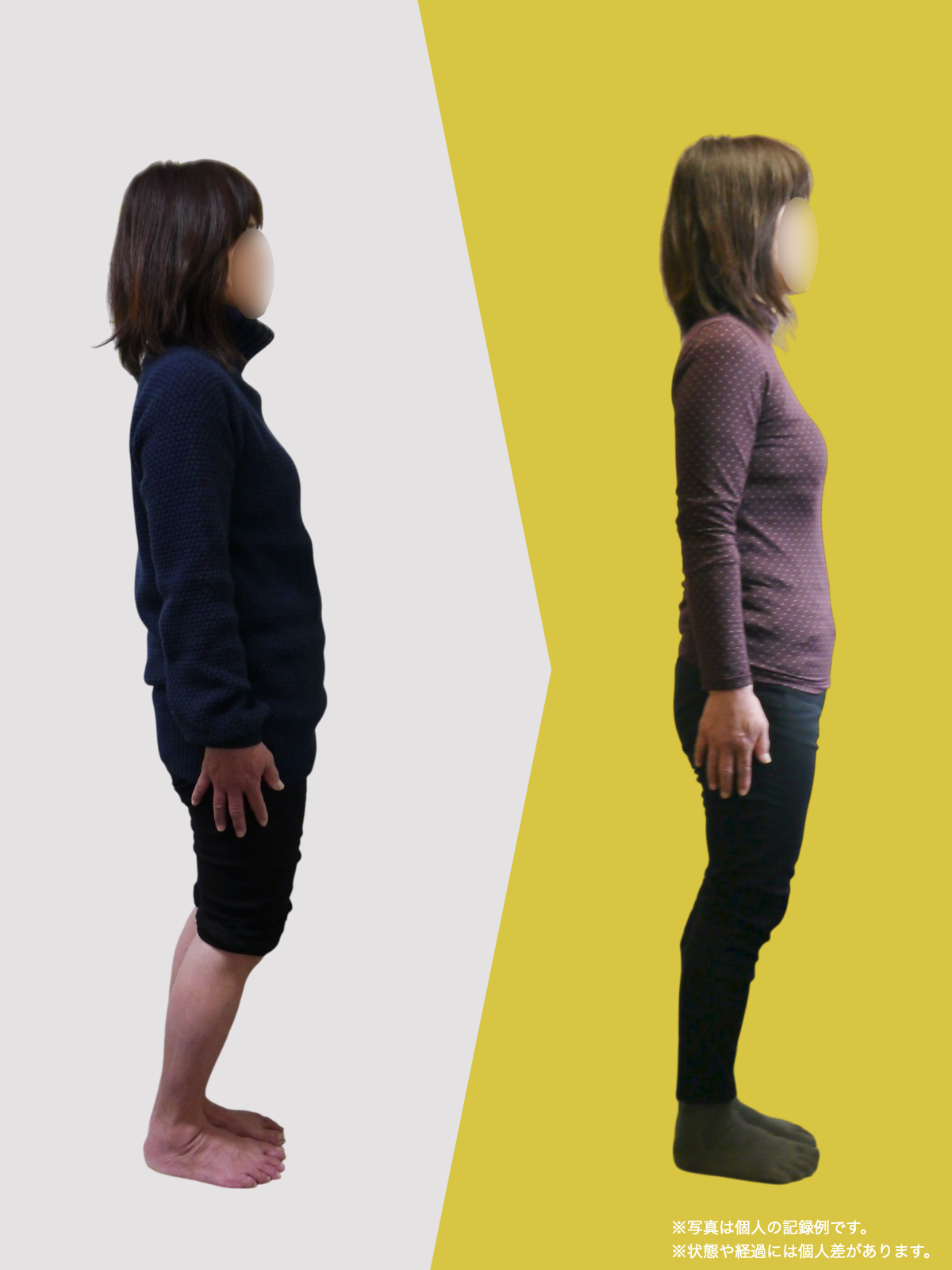
- 立ち方に左右差がある
- 歩くときに膝が外へ流れる
- 片脚に体重が偏る
つまり、
使い方の問題が強い
ということです。
この背景には、
- 足部アライメントの乱れ
- 足指機能の低下
- 重心位置の偏り
が重なっているケースが非常に多く見られます。
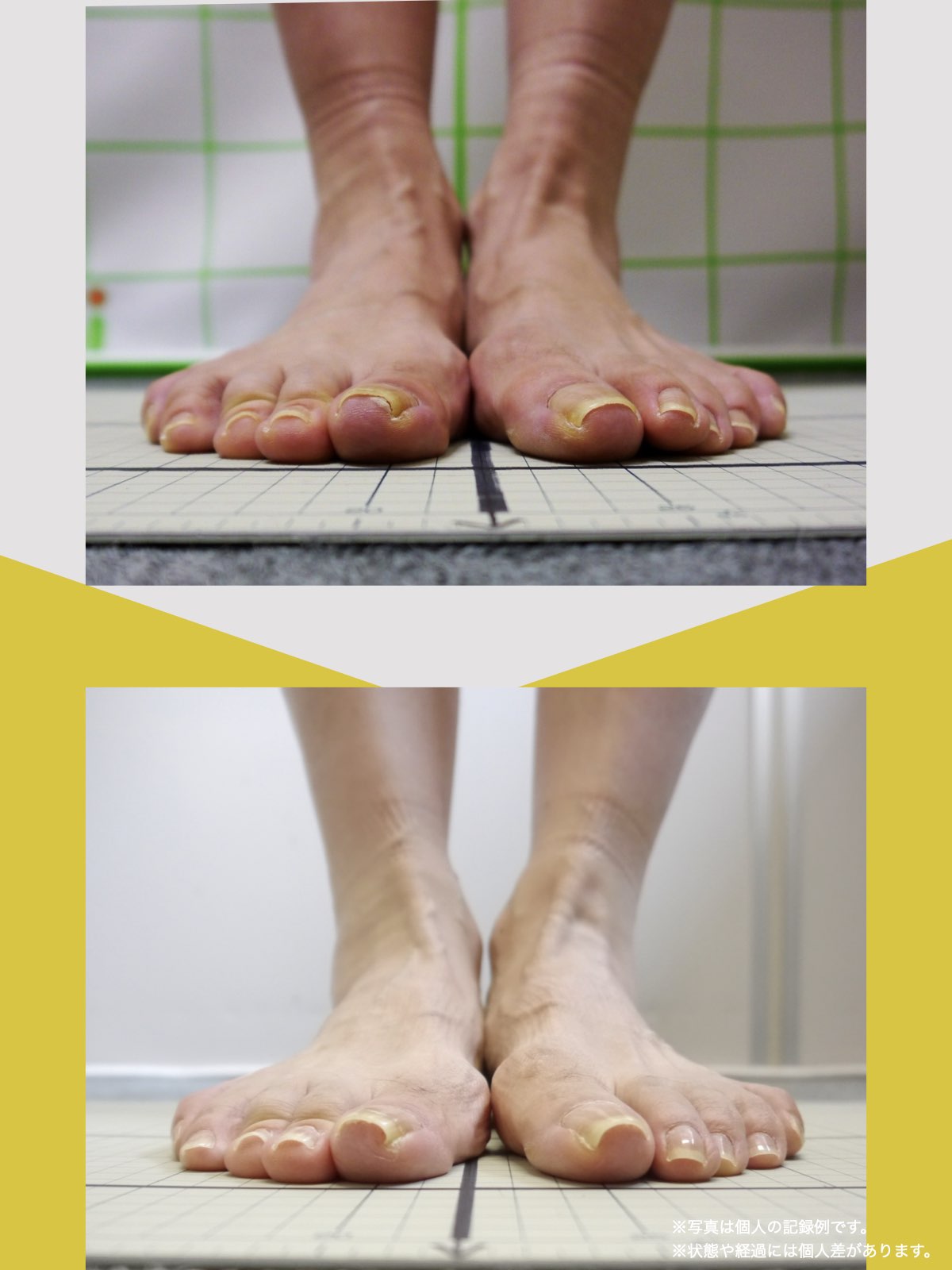
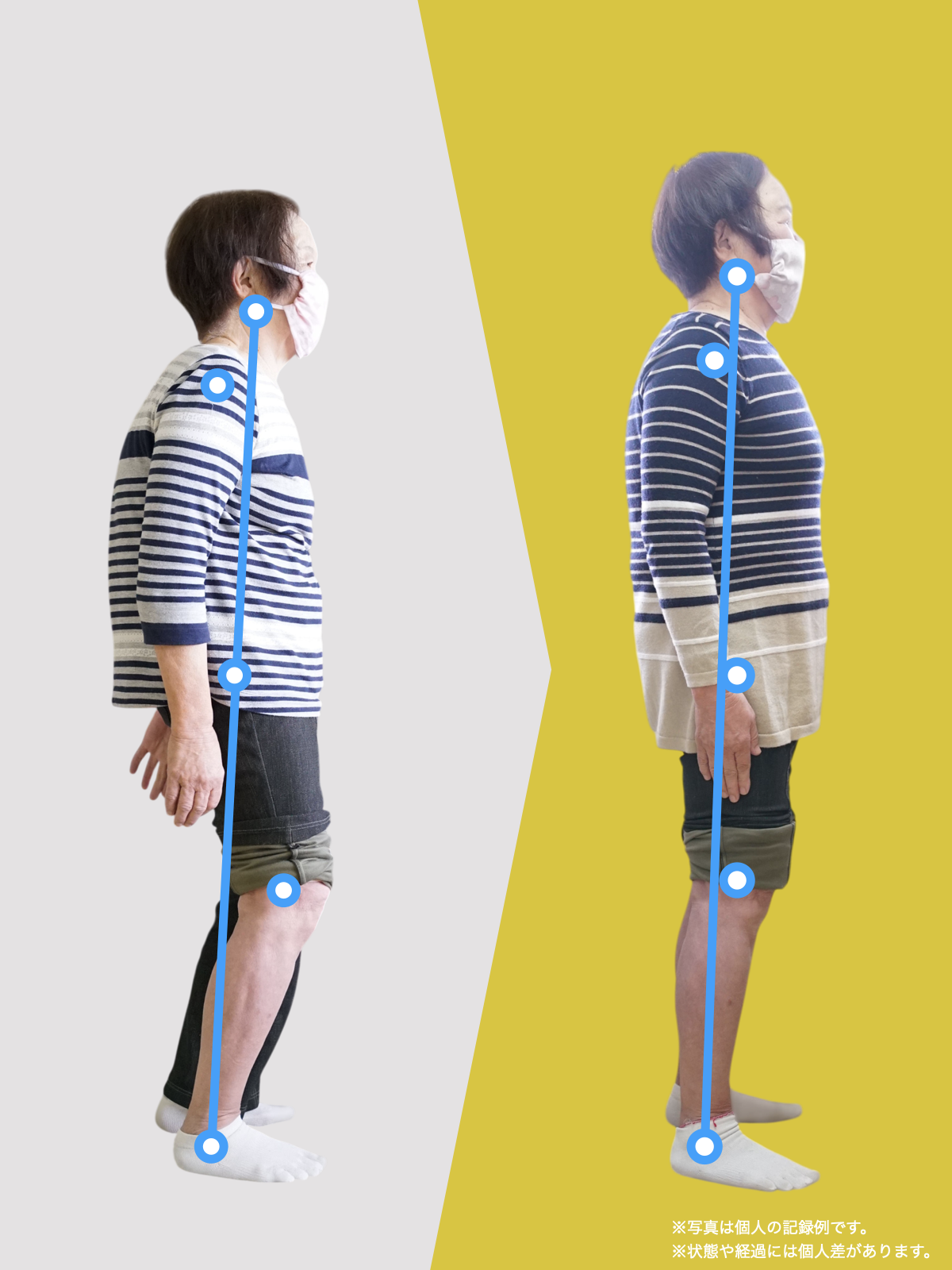
「画像が重いのに痛くない」人の特徴
一方で、
- 変形が進んでいる
- 軟骨がかなり薄い
にもかかわらず、
日常生活で大きな痛みが出ない人もいます。
このタイプの方に共通するのは、
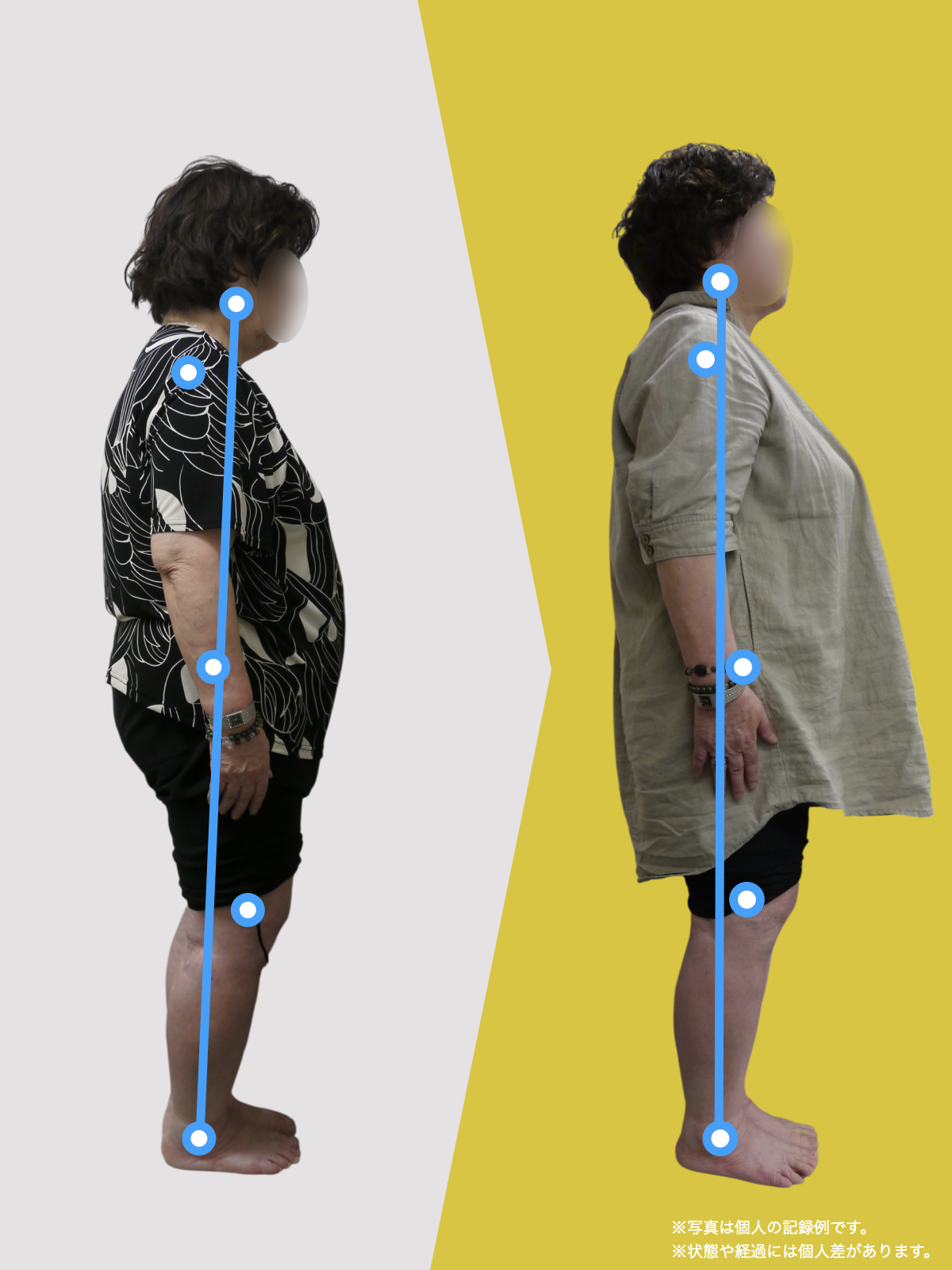
- 体重の乗り方が安定している
- 膝に無理なねじれが入らない
- 足元でバランスが取れている
という点です。
つまり、
構造は変わっていても、
負担が集中していない
状態です。
なぜ医療現場では「画像=原因」になりやすいのか
医療現場では、
- 目に見える
- 説明しやすい
という理由から、
画像所見が診断の中心になりやすい傾向があります。
しかし、
- 痛みは動作中に出る
- 荷重のかかり方で変わる
という性質を持つため、
静止画像だけでは本質を捉えきれない
のです。
このズレが、
- 手術を勧められたが不安
- 注射を続けても変わらない
といった悩みにつながります。
注射やリハビリが効かない理由とも共通している
この「画像と痛みのズレ」は、
- 注射が効かない理由
- リハビリをやめると戻る理由
とも深く関係しています。
詳しくは、
▶︎【医療監修】変形性膝関節症の注射が効かない本当の理由 ― ヒアルロン酸・ブロック注射で膝痛が戻る構造的メカニズム ―

▶︎【医療監修】変形性膝関節症のリハビリで膝痛が戻る本当の理由 ― 筋トレ・ストレッチを続けても安定しない構造的原因 ―

で整理しています。
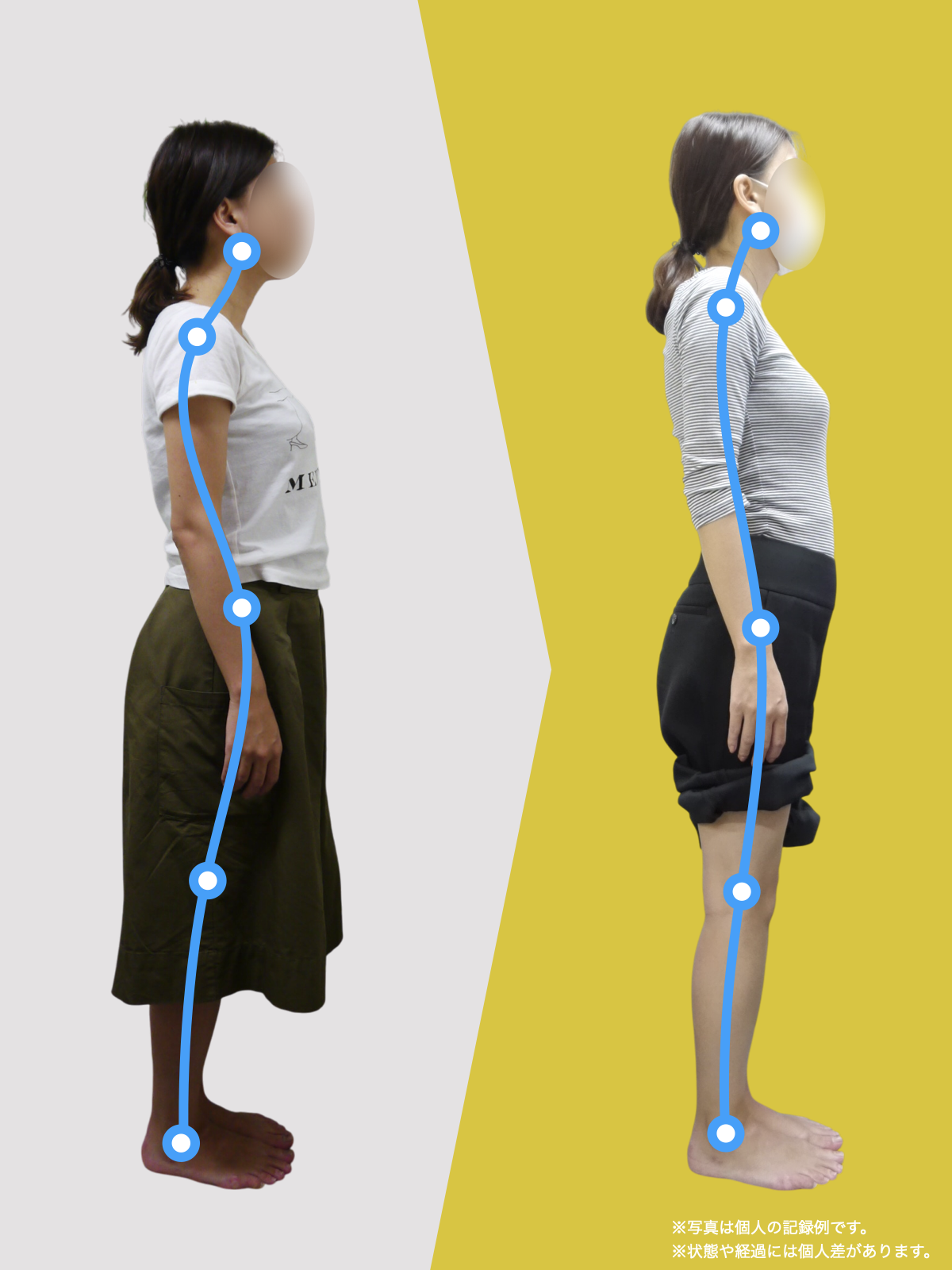
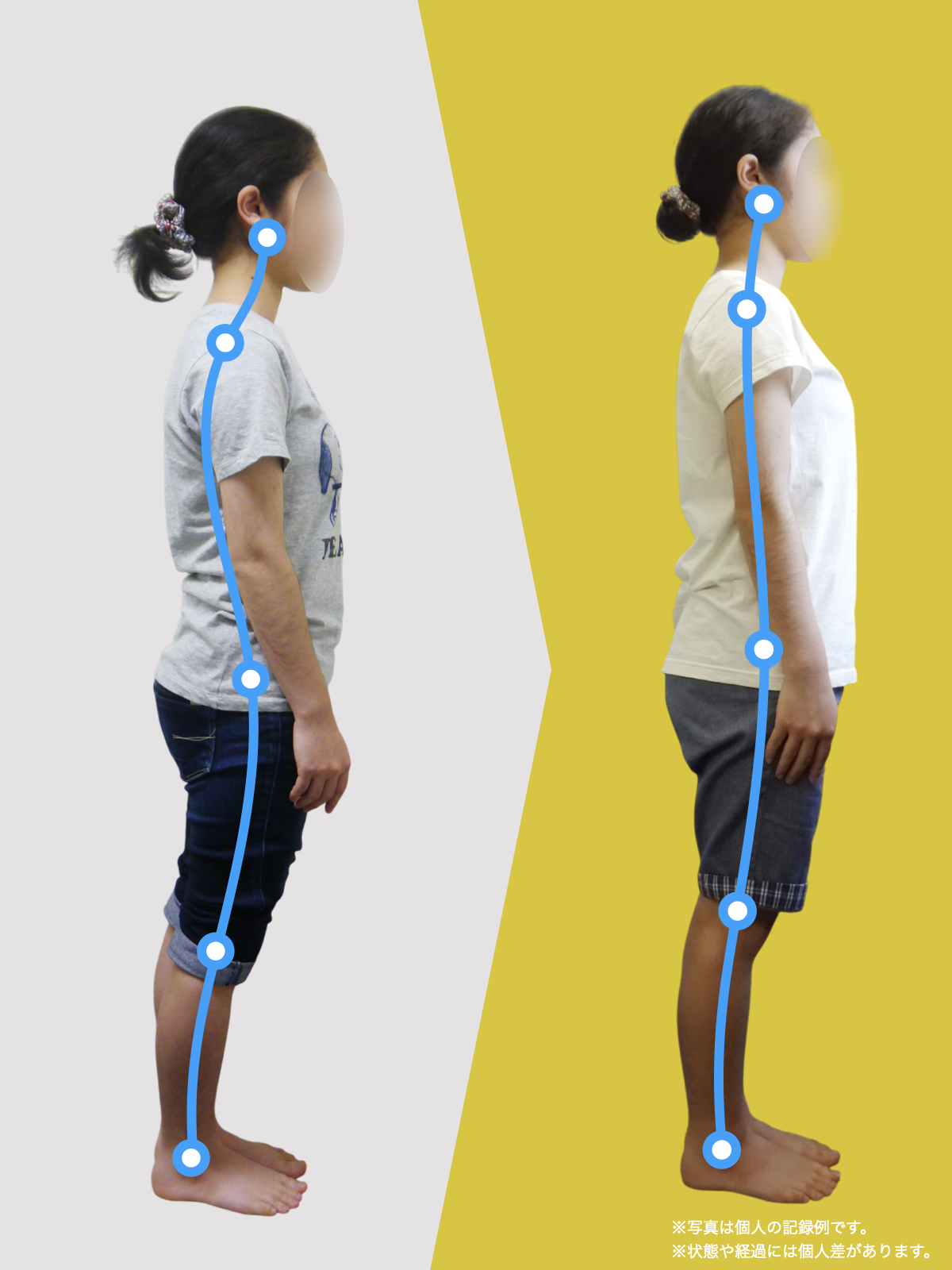
重要なのは「どこに力が集まっているか」
変形性膝関節症を考えるとき、
どこがすり減っているか ではなく、
どこに力が集中しているか
を見る必要があります。
変形性膝関節症を「膝だけの問題」ではなく、足指・歩行・O脚まで含めて全体像で整理した記事はこちらです。
▶︎【医療監修】変形性膝関節症とO脚の本当の関係― 足指の変形から読み解く膝痛のメカニズムとセルフケアの考え方

その起点として、
非常に見落とされやすいのが 足元 です。
足元から膝への連鎖(踵・扁平足・回外足)については、
こちらの記事で整理しています。
▶︎【医療監修】足部アライメントが膝を壊す本当の理由― 踵骨・扁平足・回外足から読み解く変形性膝関節症の構造 ―

膝の痛みを「画像」ではなく「荷重の偏り」から整理する視点は、
次の記事で詳しくまとめています。
▶︎【医療監修】変形性膝関節症とO脚・X脚の本当の関係― 膝が壊れる人と壊れない人を分ける「アライメント」の正体 ―

で体系的にまとめています。
まとめ|画像は真実の一部でしかない
- MRIやレントゲンは「結果」を写す
- 痛みは「負担の集中」で生まれる
- 画像所見と痛みは一致しないことが多い
- 使い方・支え方の視点が不可欠
変形性膝関節症で本当に大切なのは、
「何が写っているか」より
「どう使われているか」
という視点です。