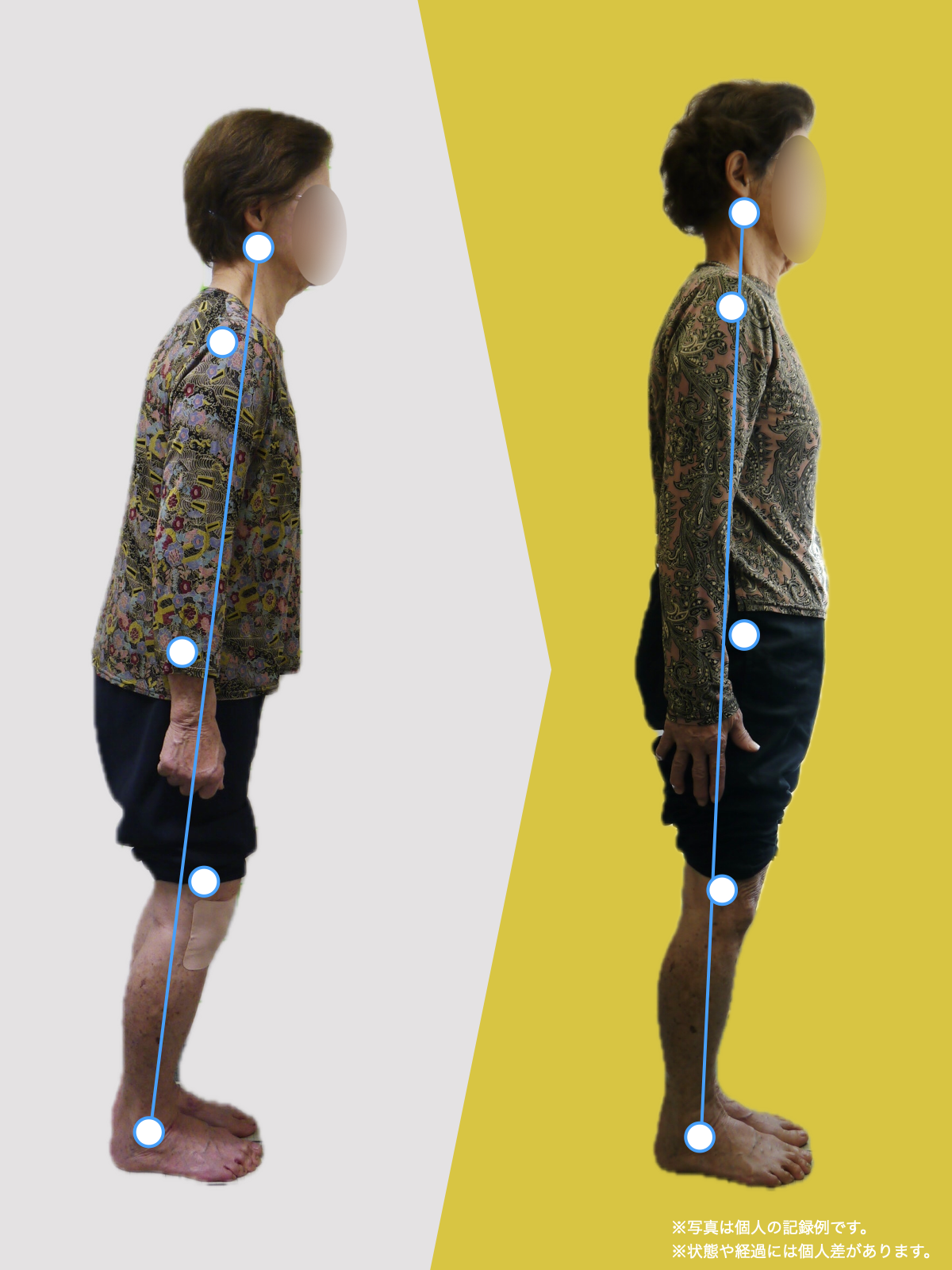
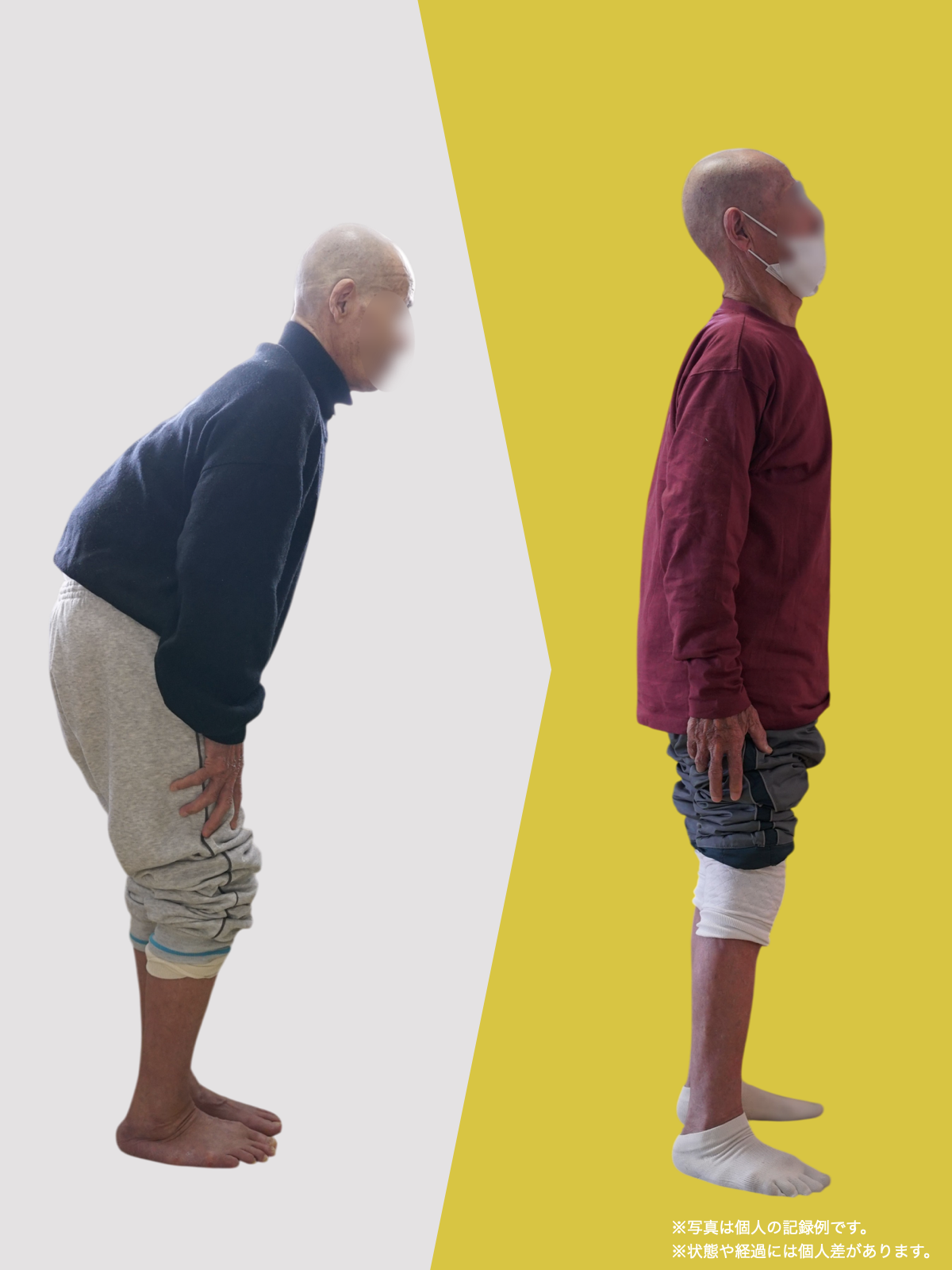
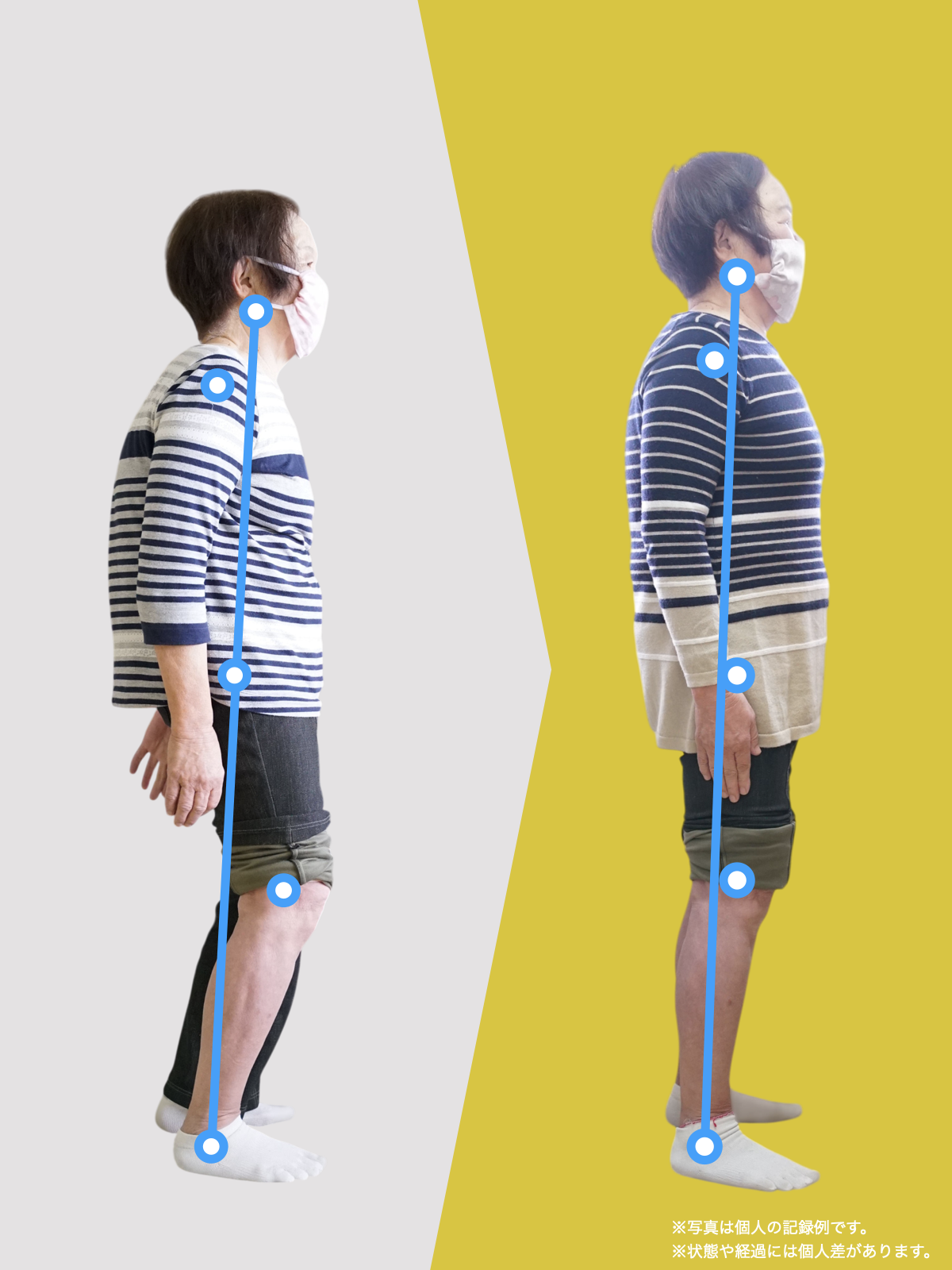
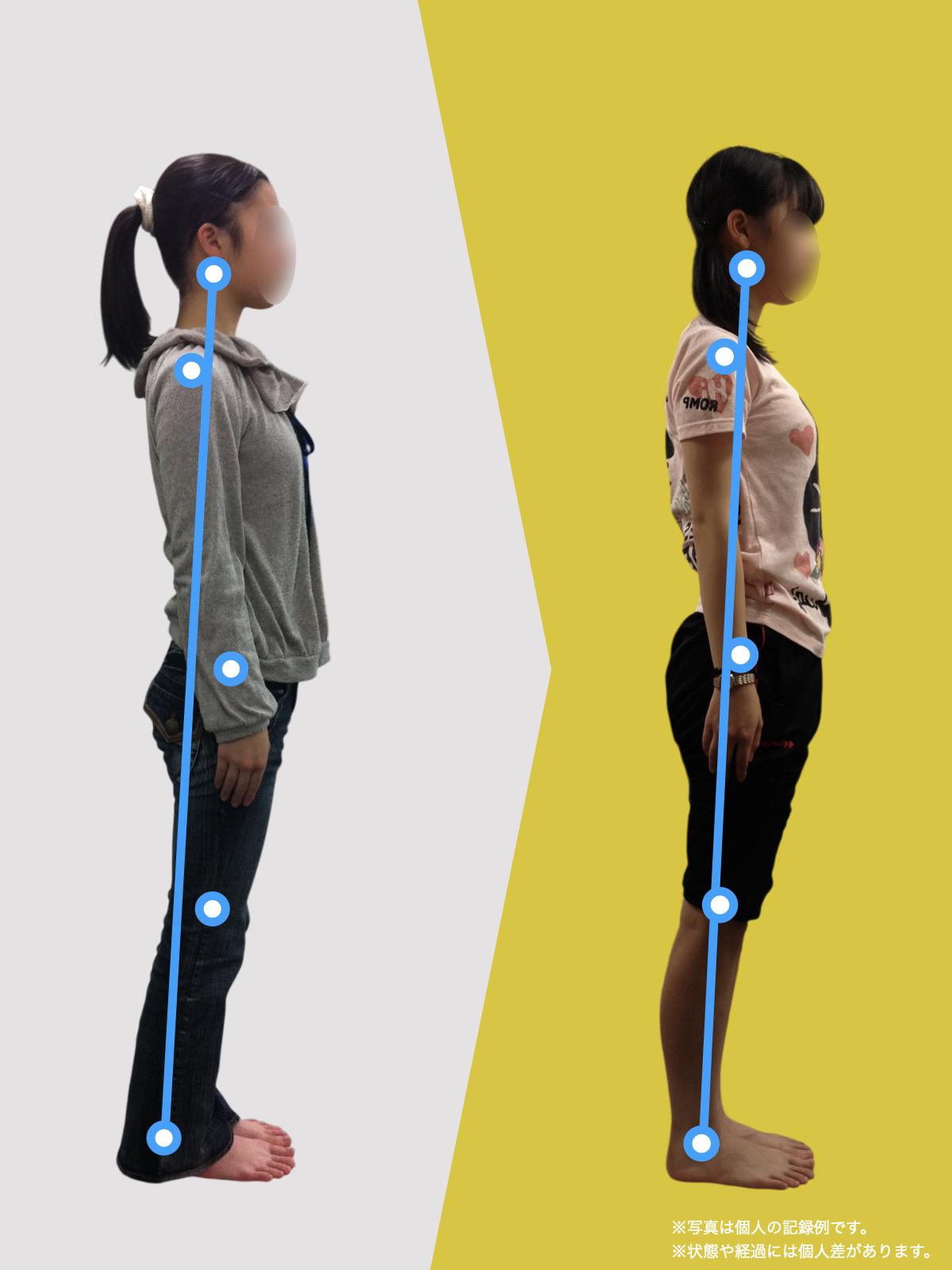
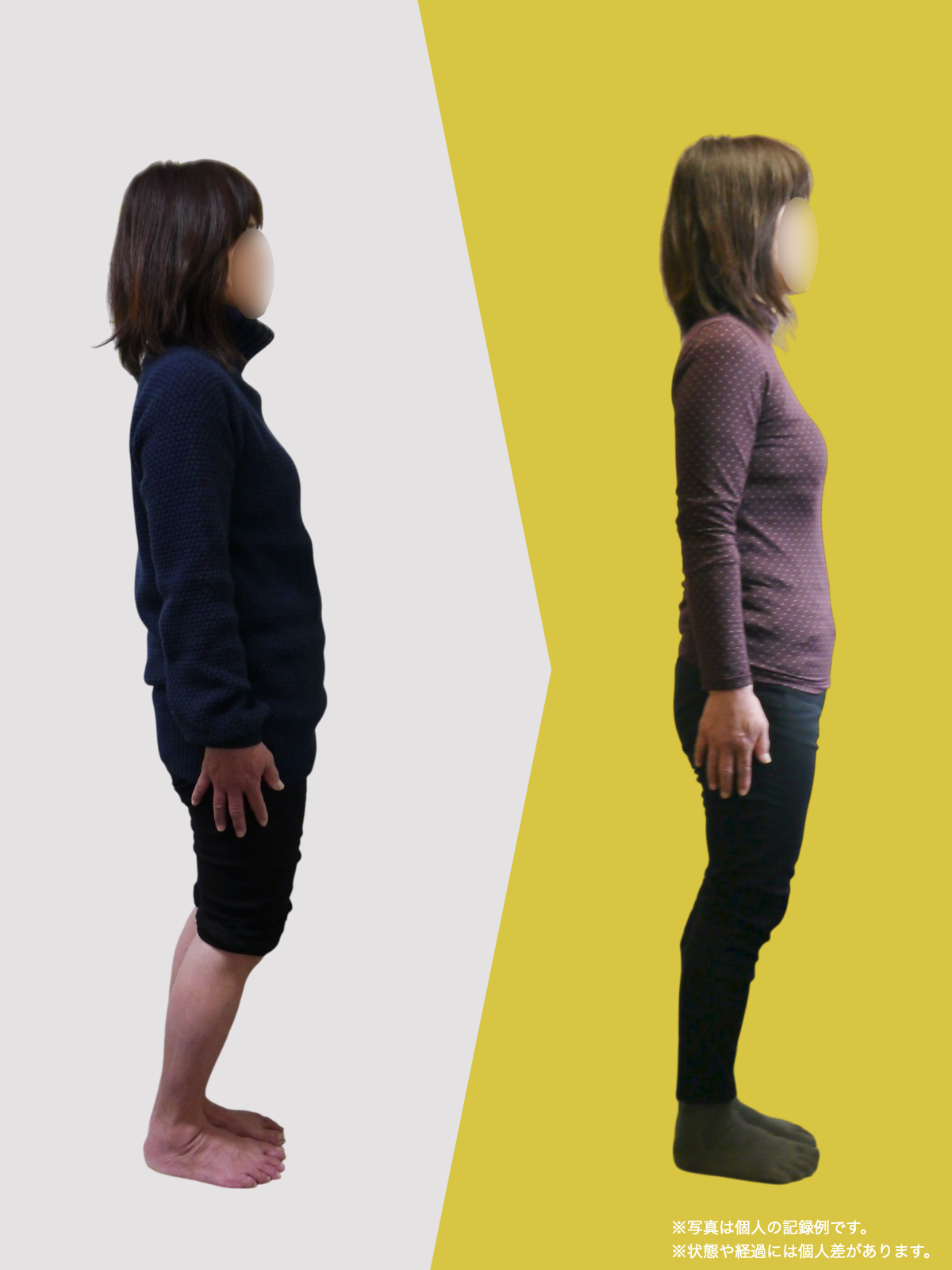
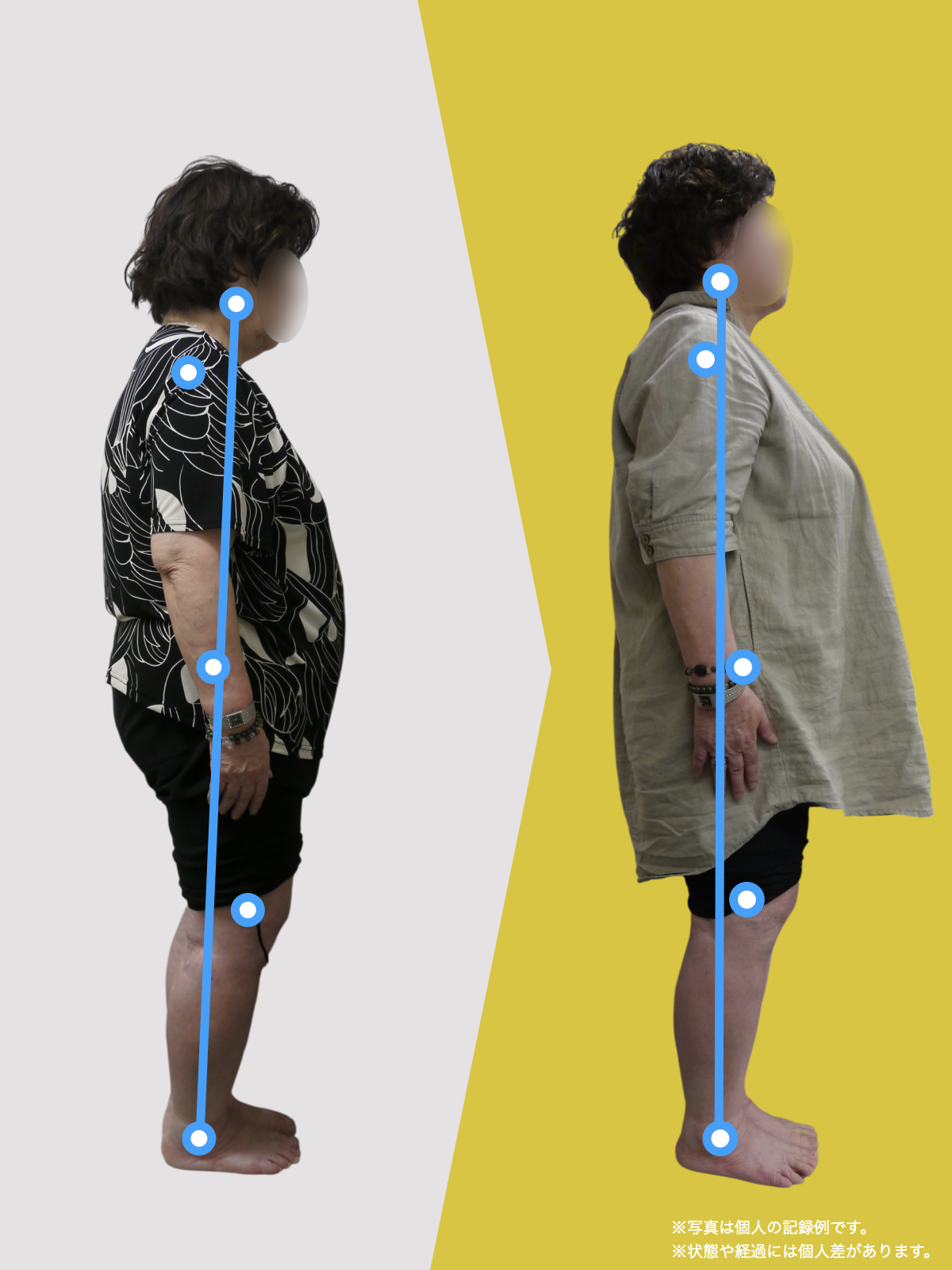
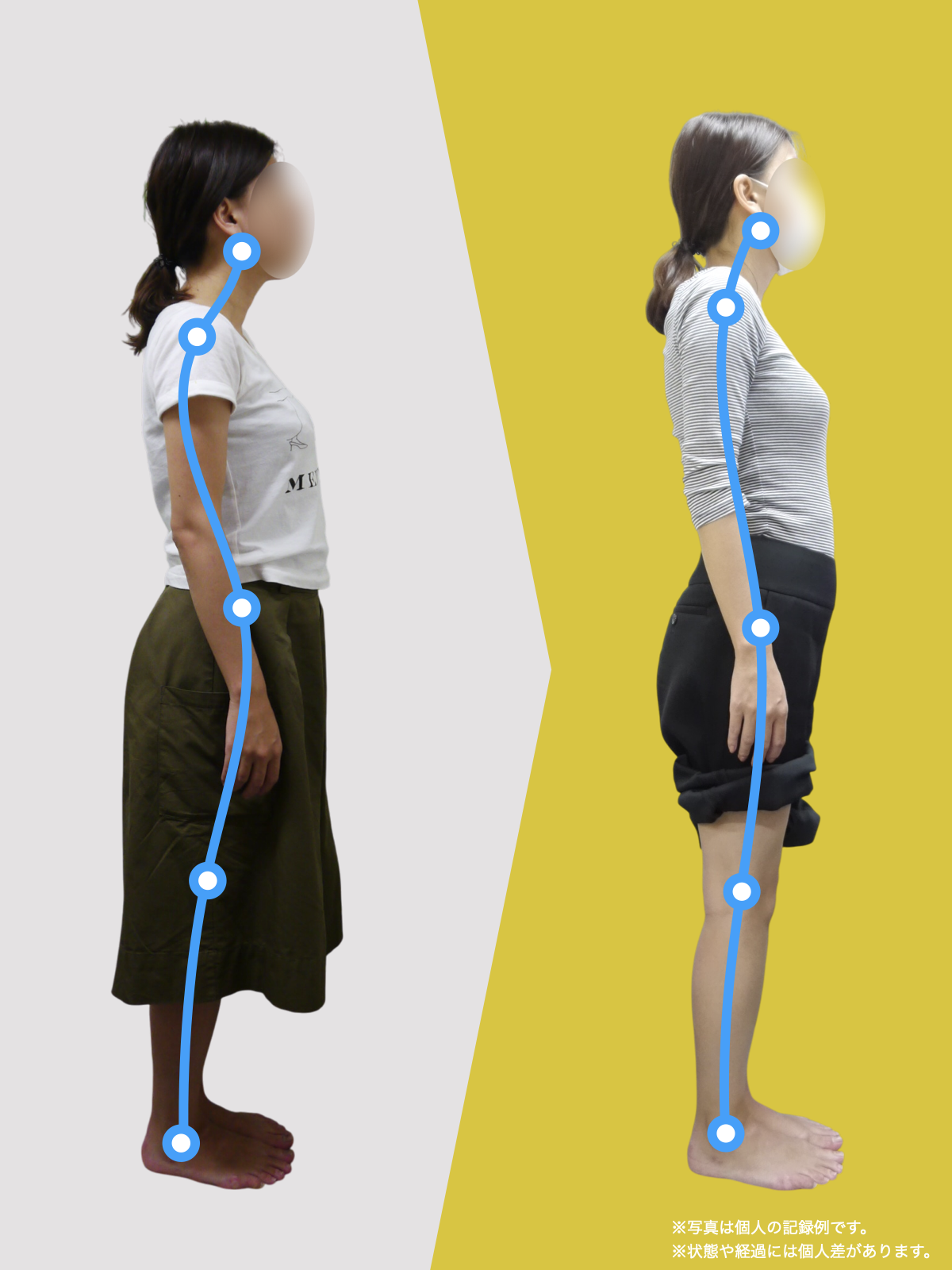
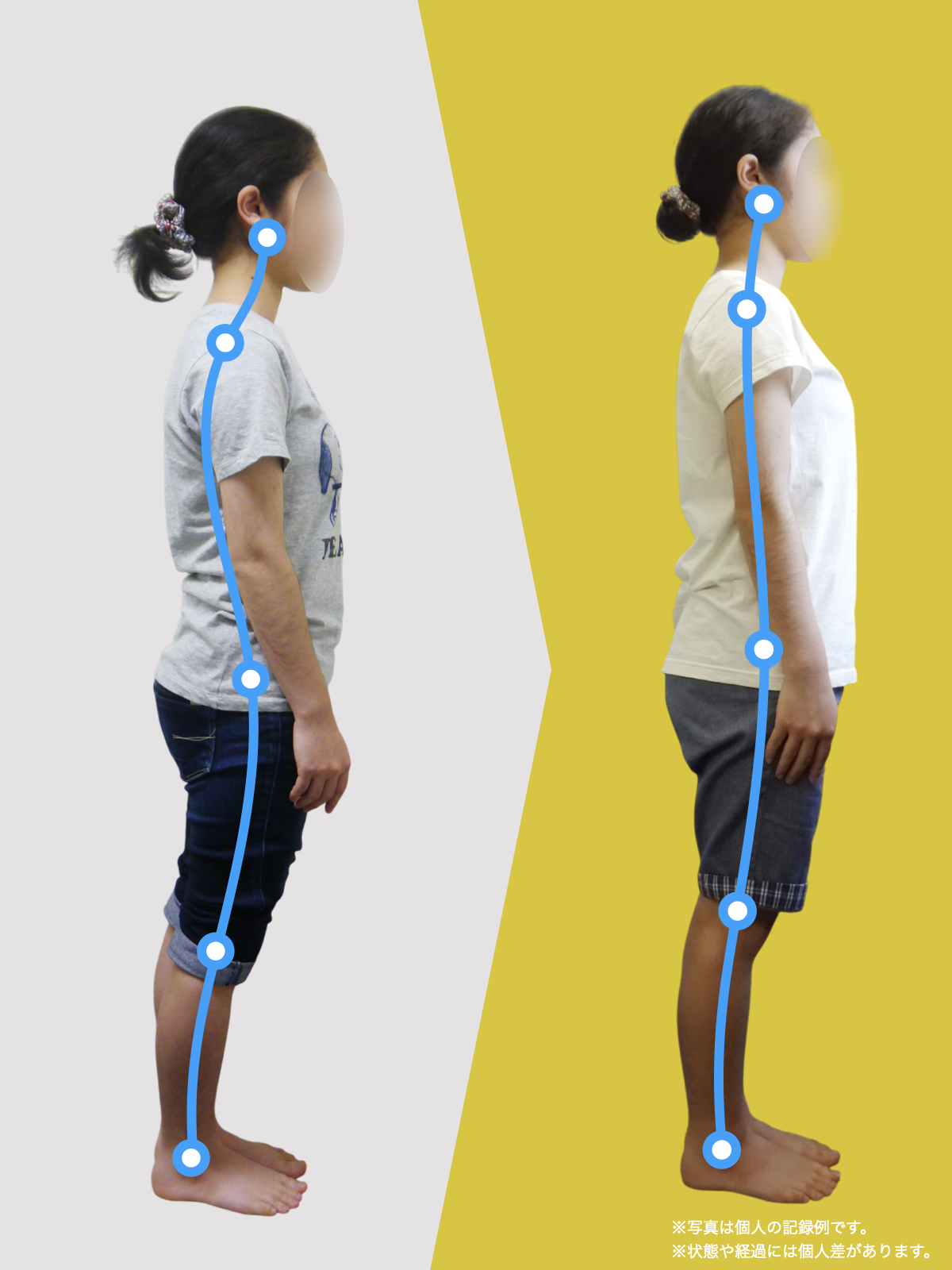
【医療監修】坐骨神経痛は本当に“神経の圧迫”だけ?足指と姿勢から読み解く新しい視点

はじめに|本当に「神経の圧迫」だけが原因でしょうか?
こんにちは。足指研究家の湯浅慶朗です。
「お尻から足にかけて痛みやしびれがある」
「坐骨神経痛と言われたが、なかなか変化を感じない」
「MRIでは異常なし。でもつらい」
こうした相談を、私は日々多く受けています。
一般的に坐骨神経痛は、椎間板ヘルニアや脊柱管狭窄症など、神経の圧迫によって起こると説明されることが多く、医療機関では薬や注射、リハビリ、場合によっては手術が提案されます。
しかし、私が理学療法士として10万人以上の足と姿勢を観察してきた経験から言えるのは、
神経が明確に圧迫されていなくても、坐骨神経痛に似た症状が続く方が非常に多いという現実です。
その背景には、
- 足指の機能低下
- 重心の不安定さ
- 骨盤や仙腸関節の微細な乱れ
といった、全身の構造バランスの崩れが関与しているケースがあります。
私は、坐骨神経痛を「神経だけの問題」ではなく、足元から全身を連動して起こる構造的な現象として捉えています。
この考え方の土台にあるのが、私が提唱している
Hand-Standing理論 です。
人は、手で逆立ちをすれば安定して立てないように、足指という支持点が機能しなければ、姿勢全体は安定しません。
坐骨神経痛の背景にも、この“支持点の破綻”が関与しているケースがあると私は考えています。
本記事では、なぜ症状が続くのか、なぜ再発しやすいのかを、足指・姿勢・骨盤・神経の構造的な連鎖からわかりやすく解説していきます。
この症状は、単独で起きているものではありません。
足指を起点に、重心・姿勢・関節・神経へと連鎖していく
「Hand-Standing理論」という身体構造モデルの中で理解できます。
湯浅慶朗【公式】足指研究所
坐骨神経痛は、原因や体の崩れ方によって「やるべき順番」が変わります。
自分に必要な記事から読みたい方は、こちらの一覧から選ぶと迷いません。
▶︎【医療監修】坐骨神経痛の記事一覧|原因・タイプ別・セルフケアを“足指→骨盤”で整理

坐骨神経痛とは|“神経が悪い”というより、“構造バランスが乱れている”という視点
坐骨神経痛とは、腰からお尻、太もも、ふくらはぎ、足先にかけて「痛み」や「しびれ」を感じる状態の総称です。
とくに坐骨神経という太く長い神経の走行ラインに沿って症状が出やすいため、「神経そのものが悪い」と受け取られることが多くあります。
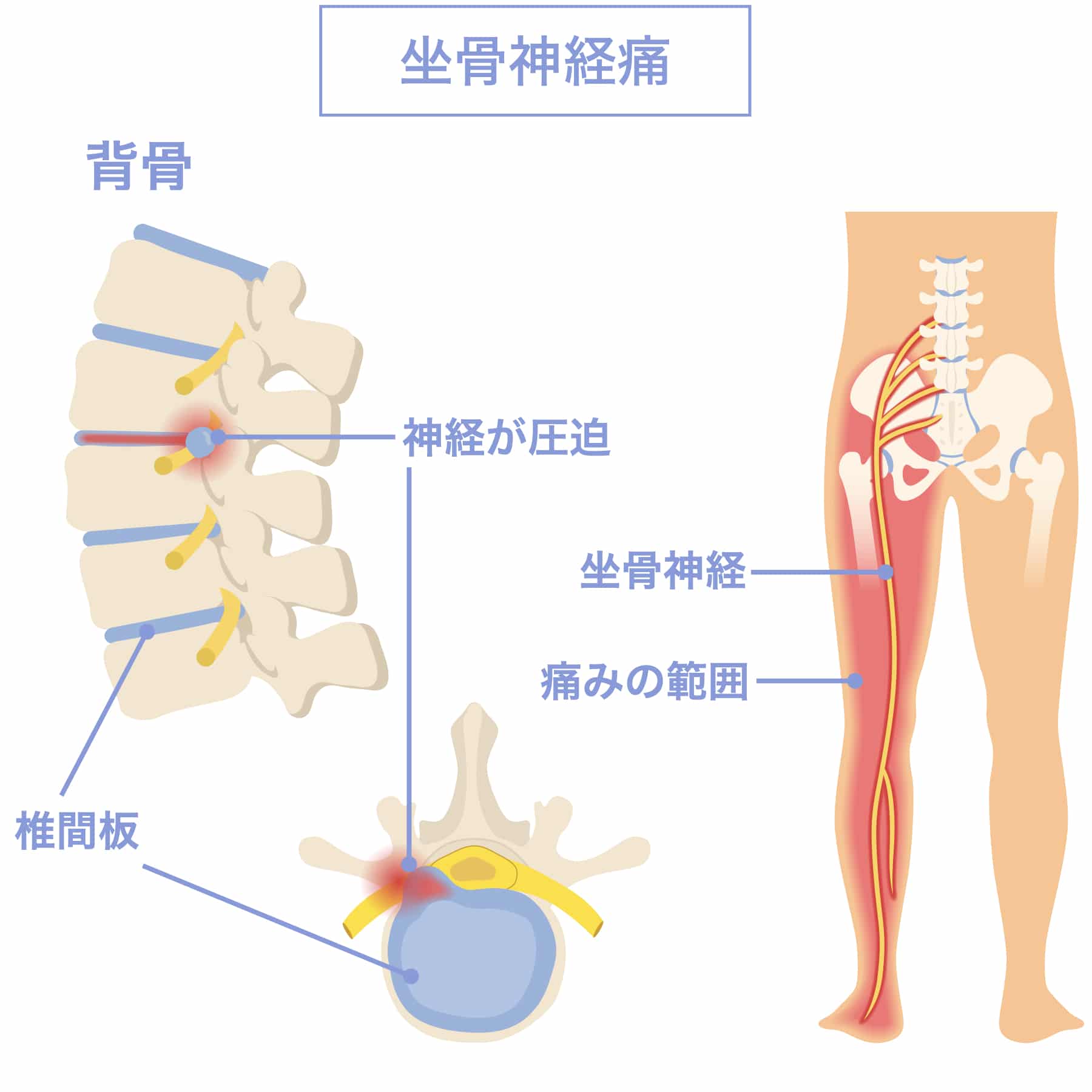
医療機関では、次のような診断名が一般的に用いられます。
坐骨神経痛として扱われる代表的な診断
1)椎間板ヘルニア
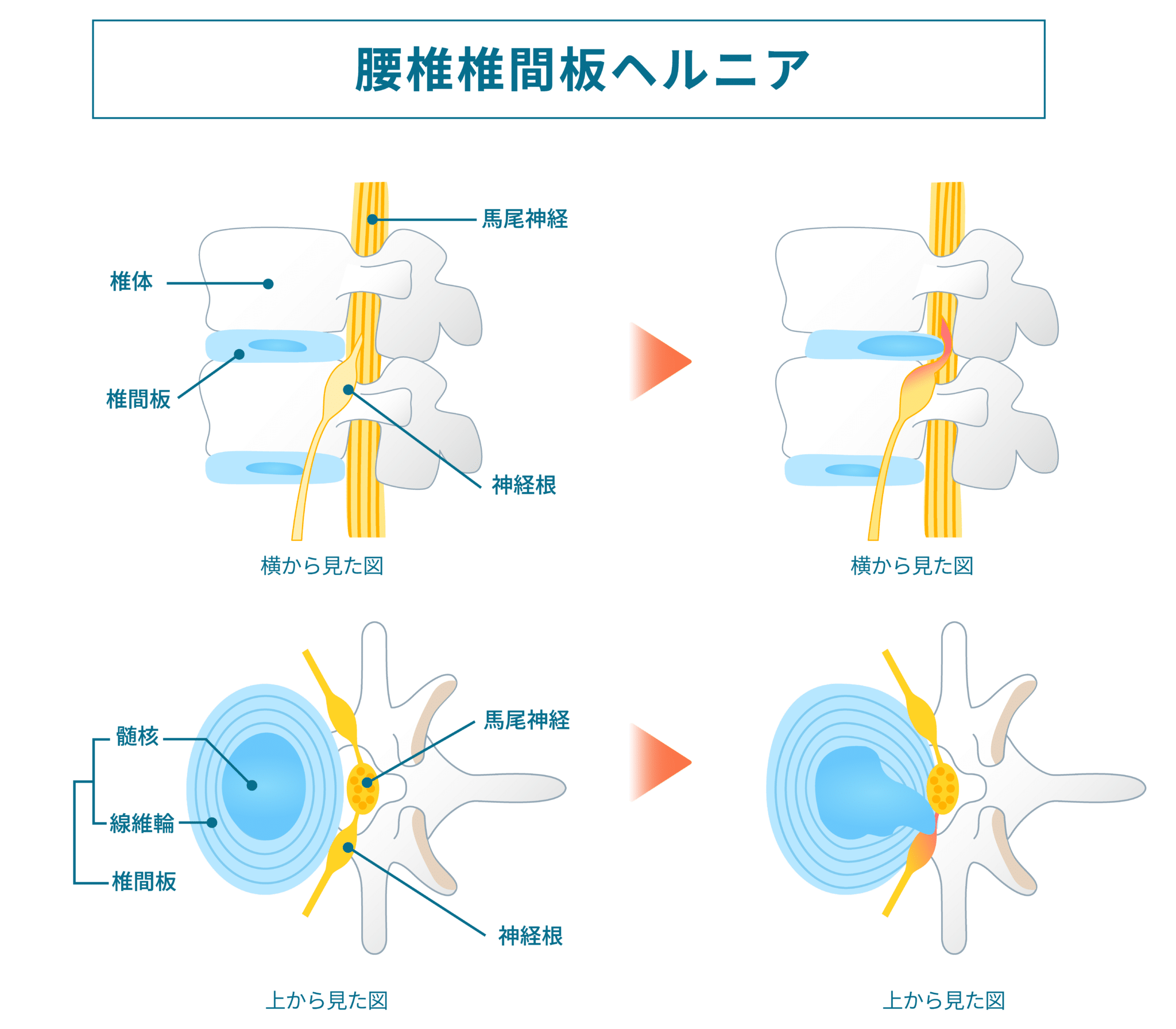
椎間板が後方に突出し、神経の近くに位置することで痛みの要因になり得ると解釈される状態。
2)脊柱管狭窄症
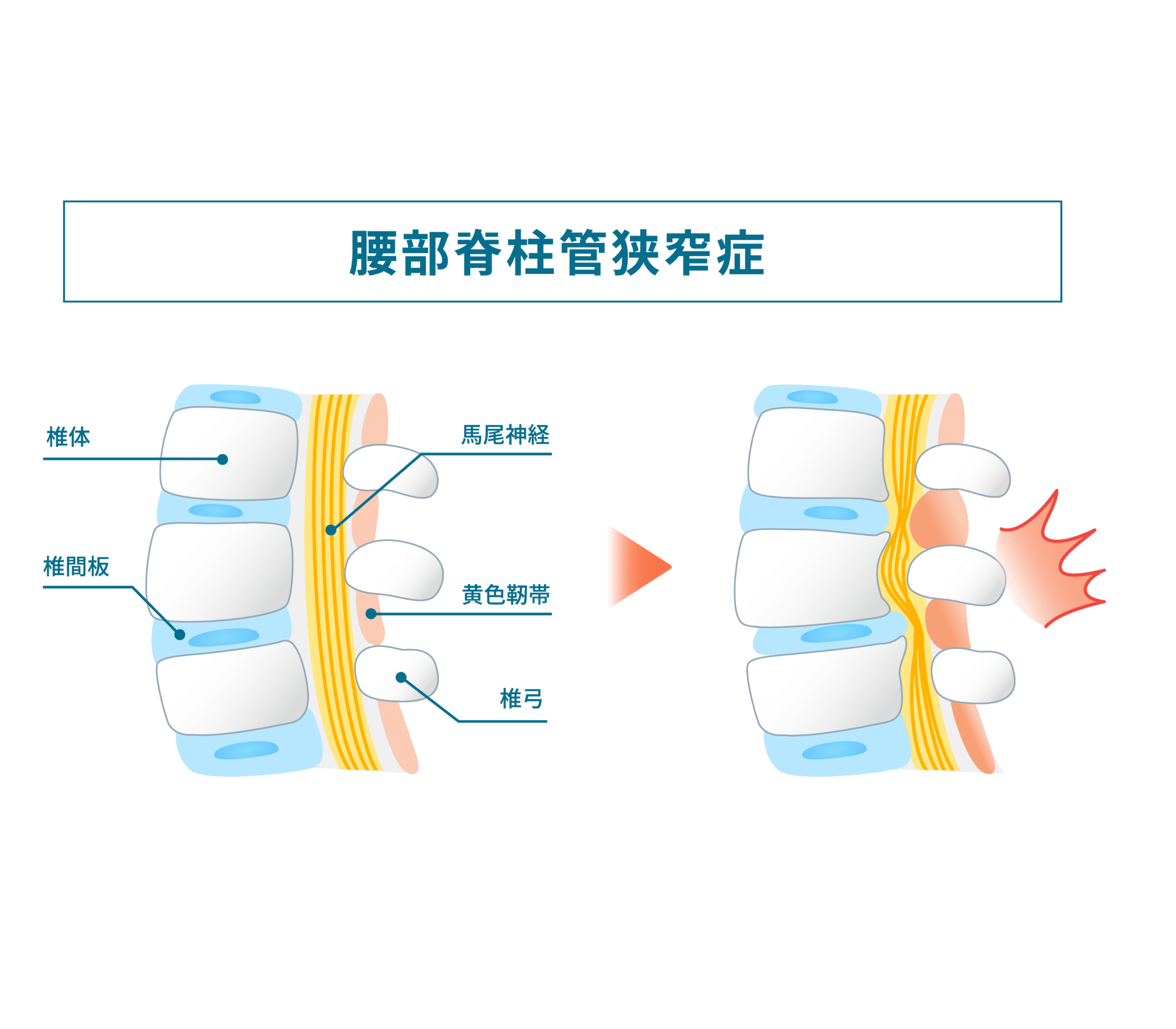
脊柱管が狭くなることで、神経周囲の環境が変化し、しびれや痛みを感じる可能性がある状態。
3)梨状筋症候群
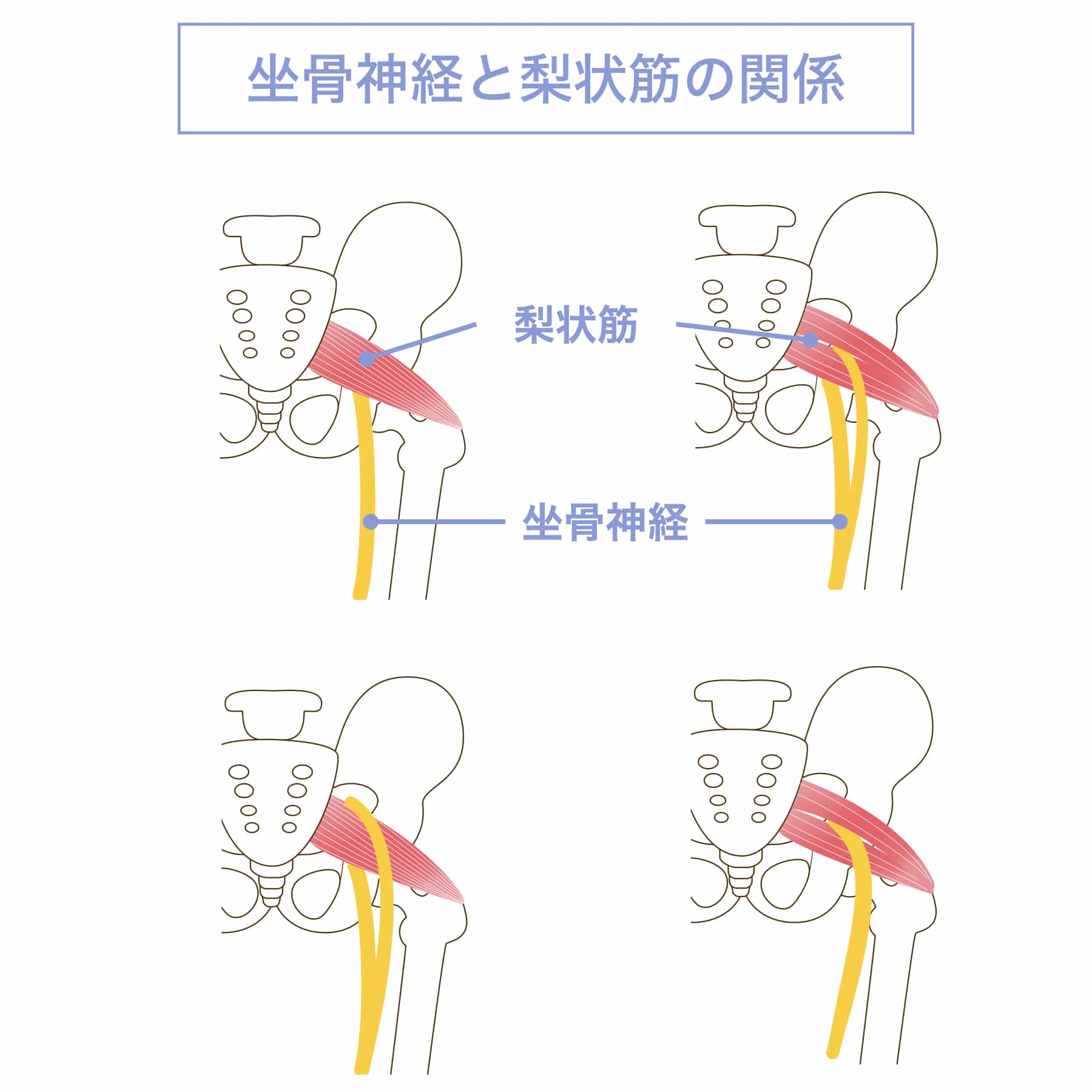
お尻の深部にある梨状筋が強張り、その周囲の組織にストレスがかかることで神経痛様の症状が生じるとされるもの。
4)外傷(転倒・交通事故など)
骨盤周辺に負荷が加わることで、痛みの引き金になるケース。
これらはいずれも「神経」にフォーカスした診断ですが、実際の臨床現場では、神経圧迫だけでは説明しきれないケース が少なくありません。
神経ではなく“構造の乱れ”が背景にある可能性
私が10万人以上の身体を観察してきた中で、多くの坐骨神経痛の方に次の共通点が見られました。
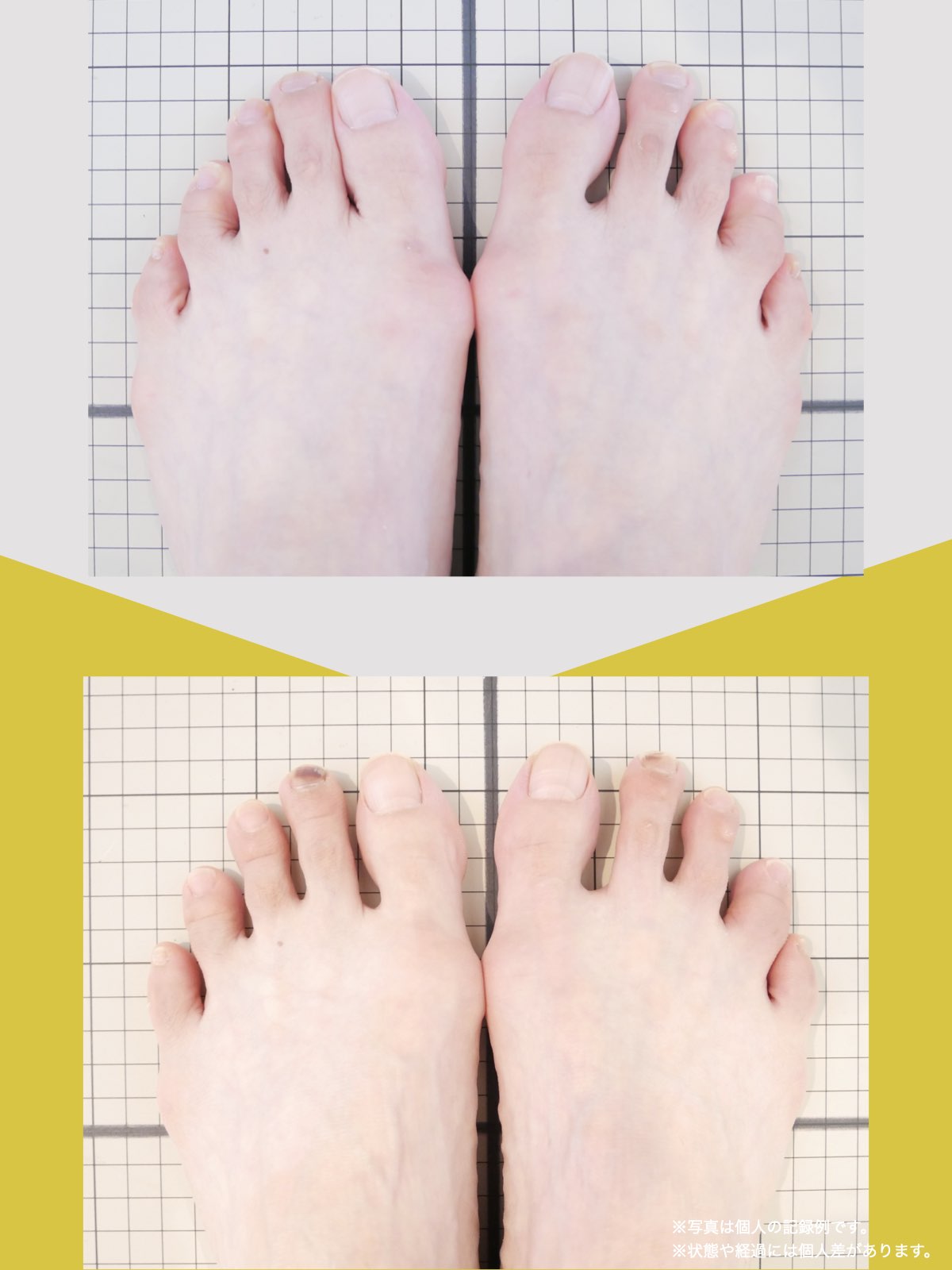
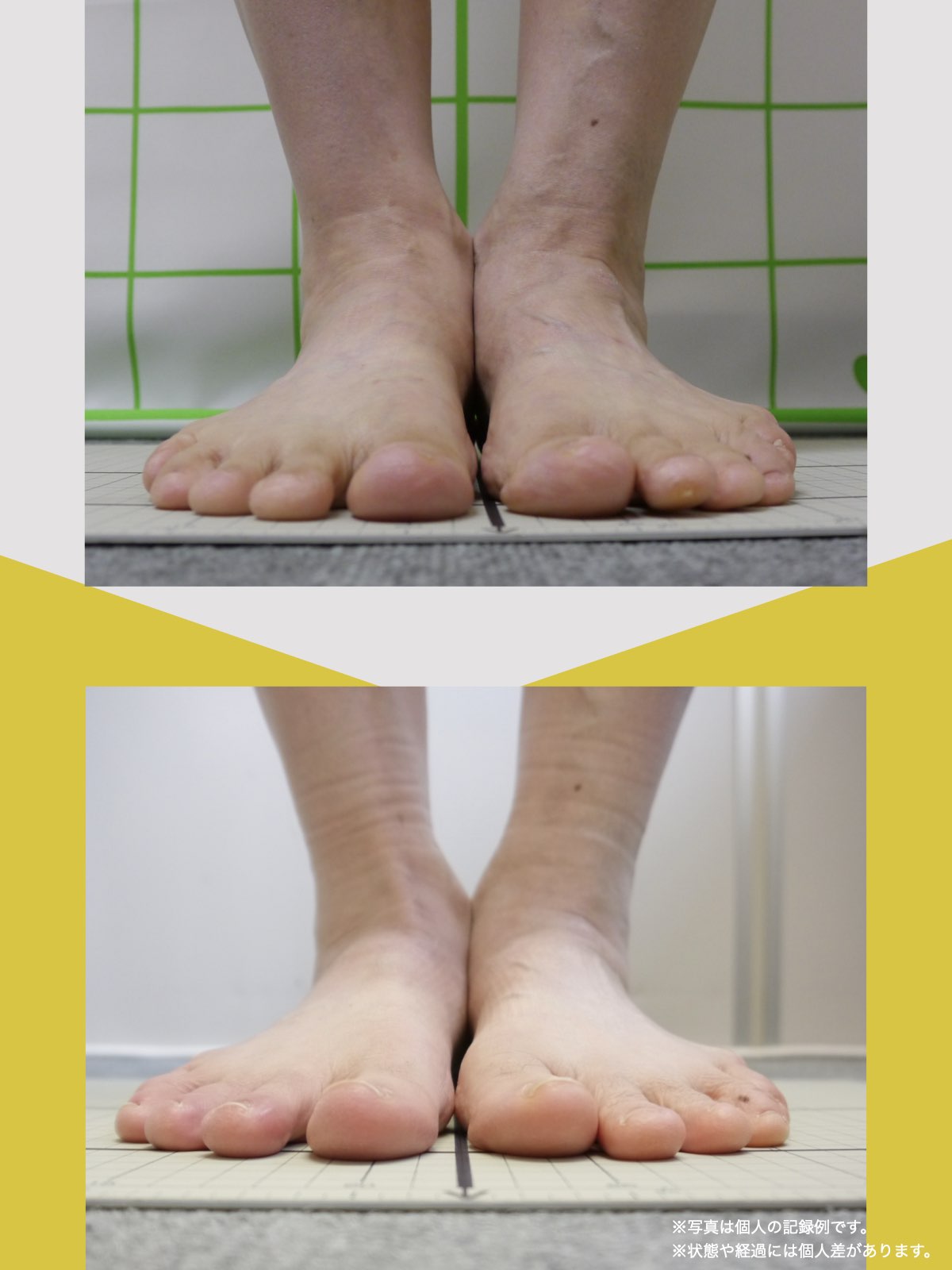
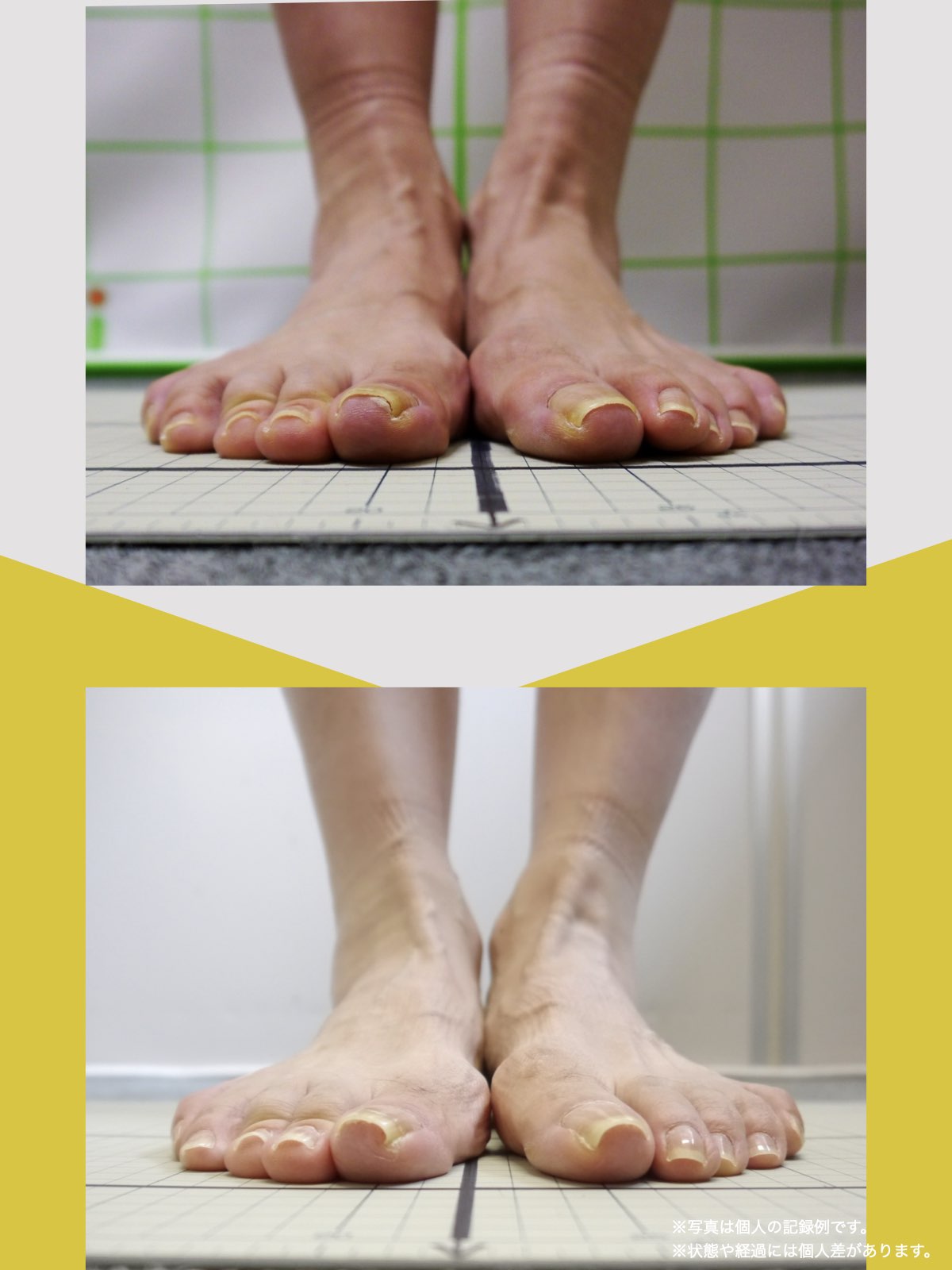
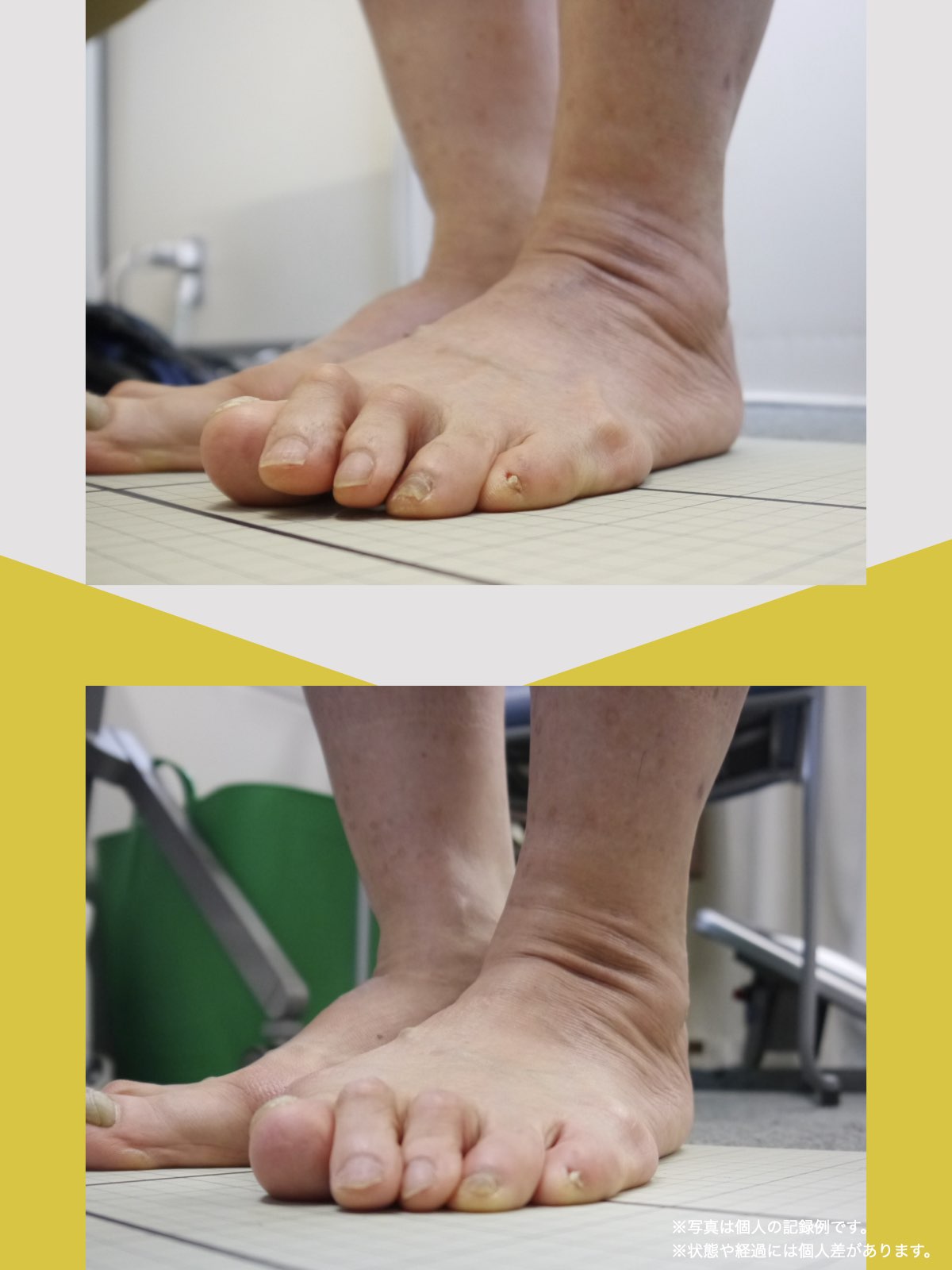
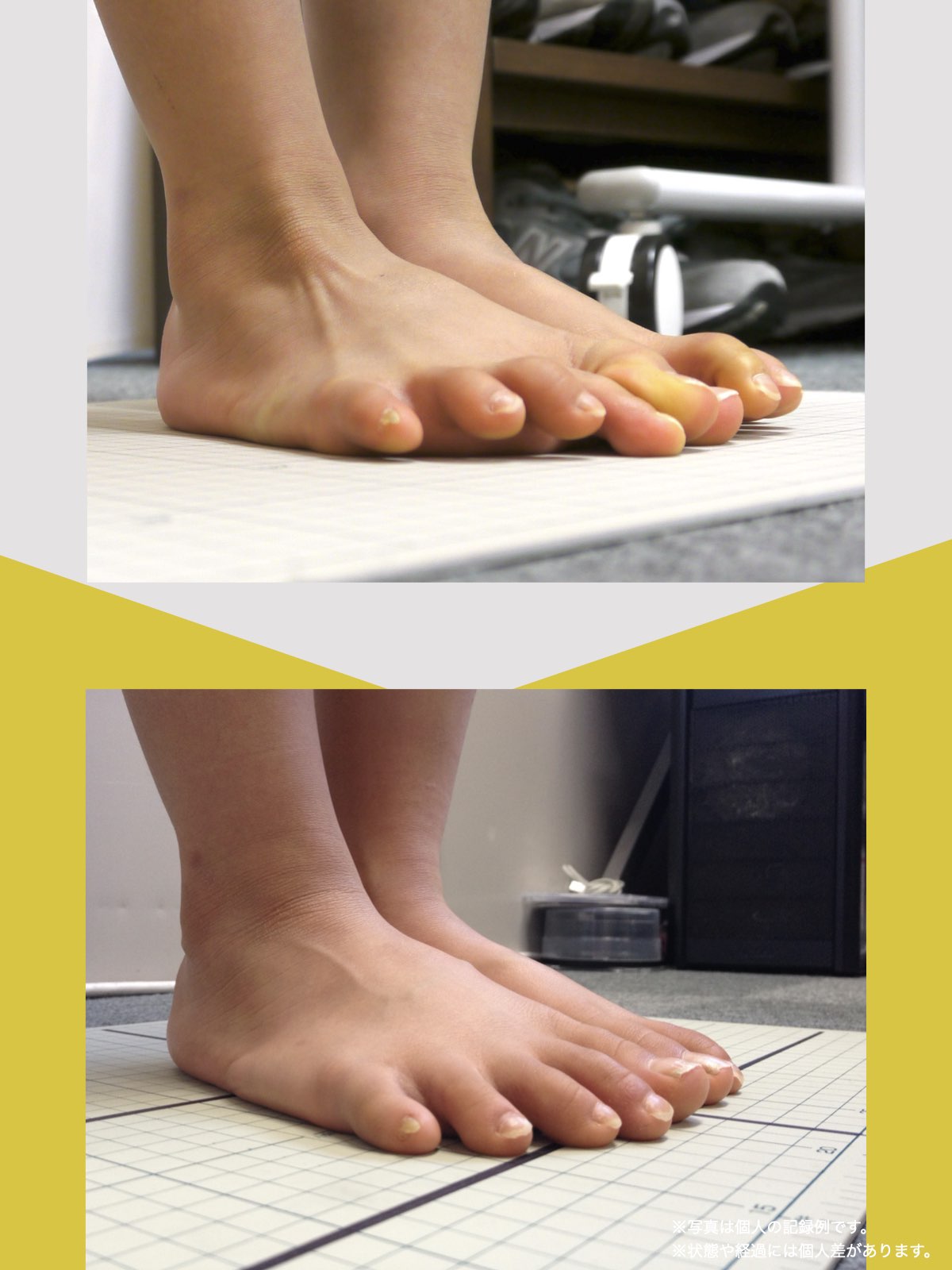
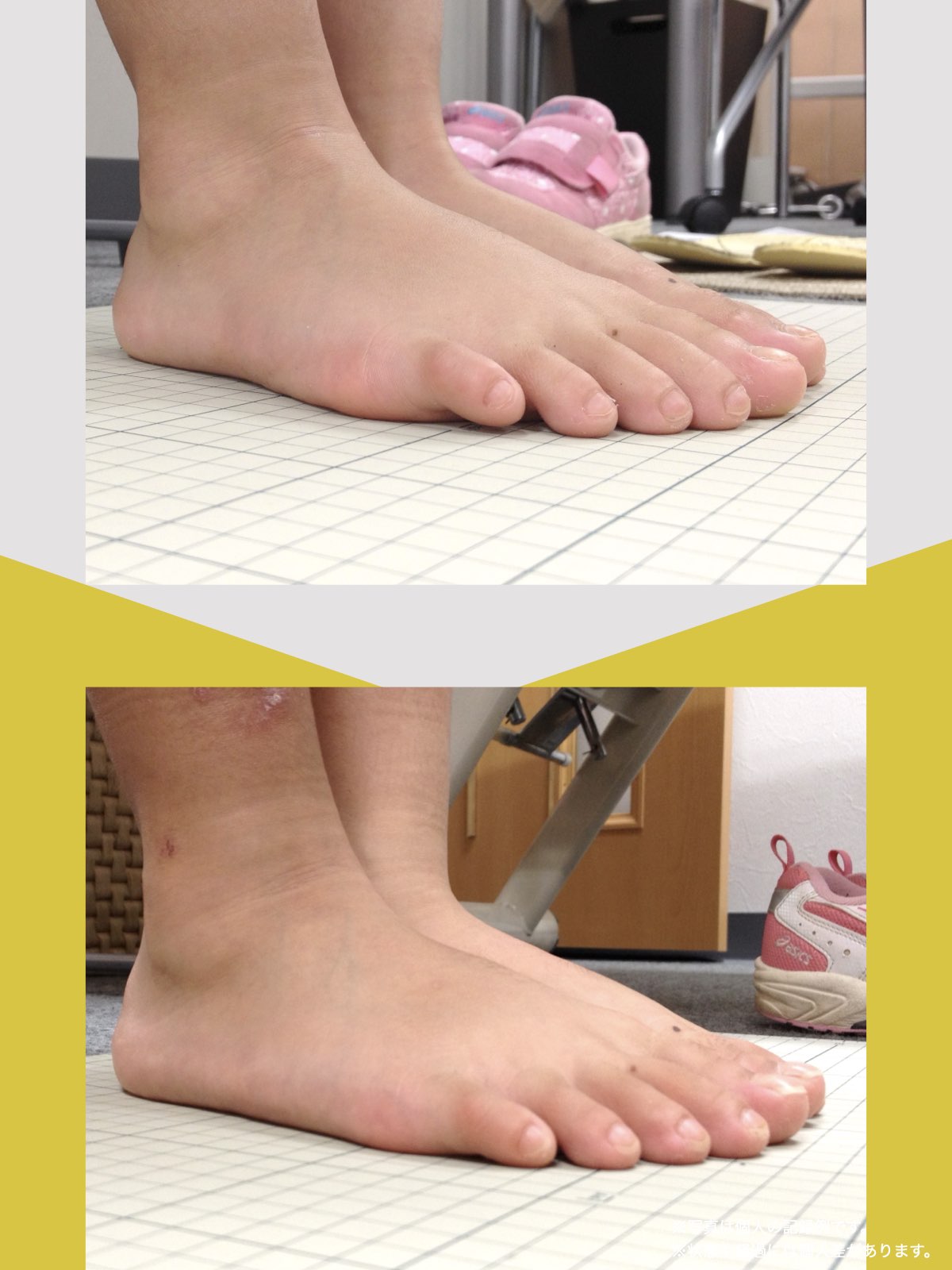
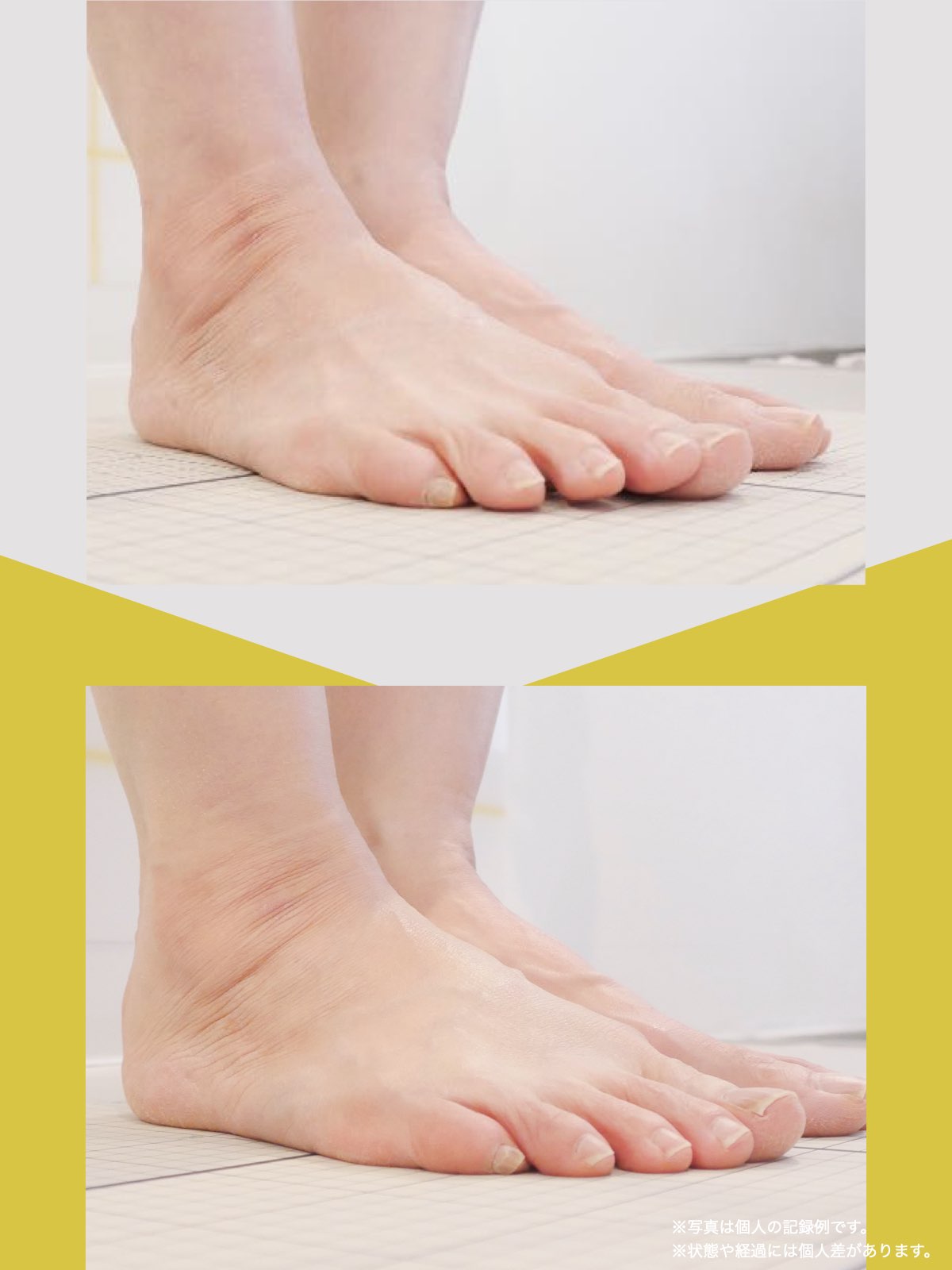
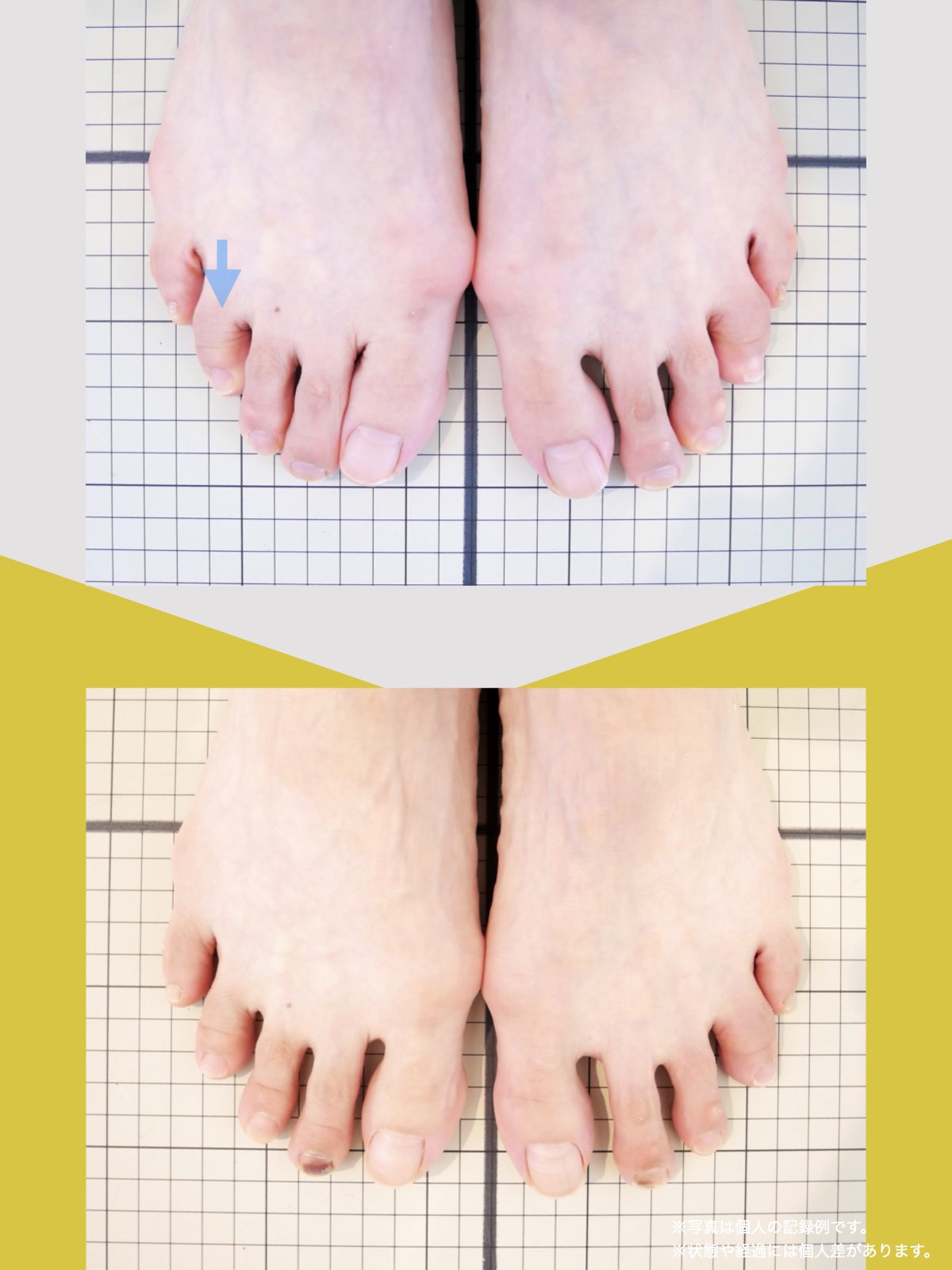
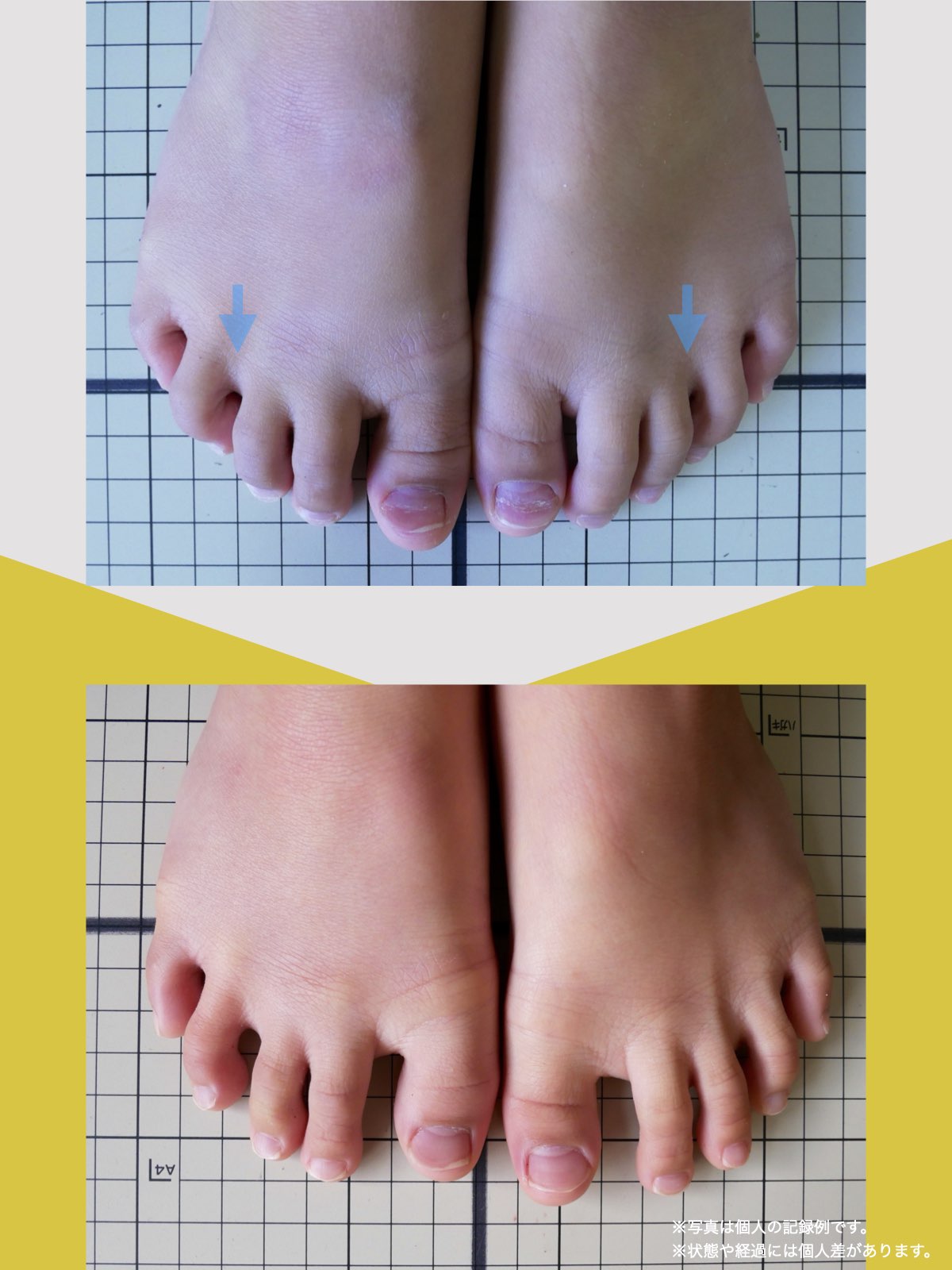
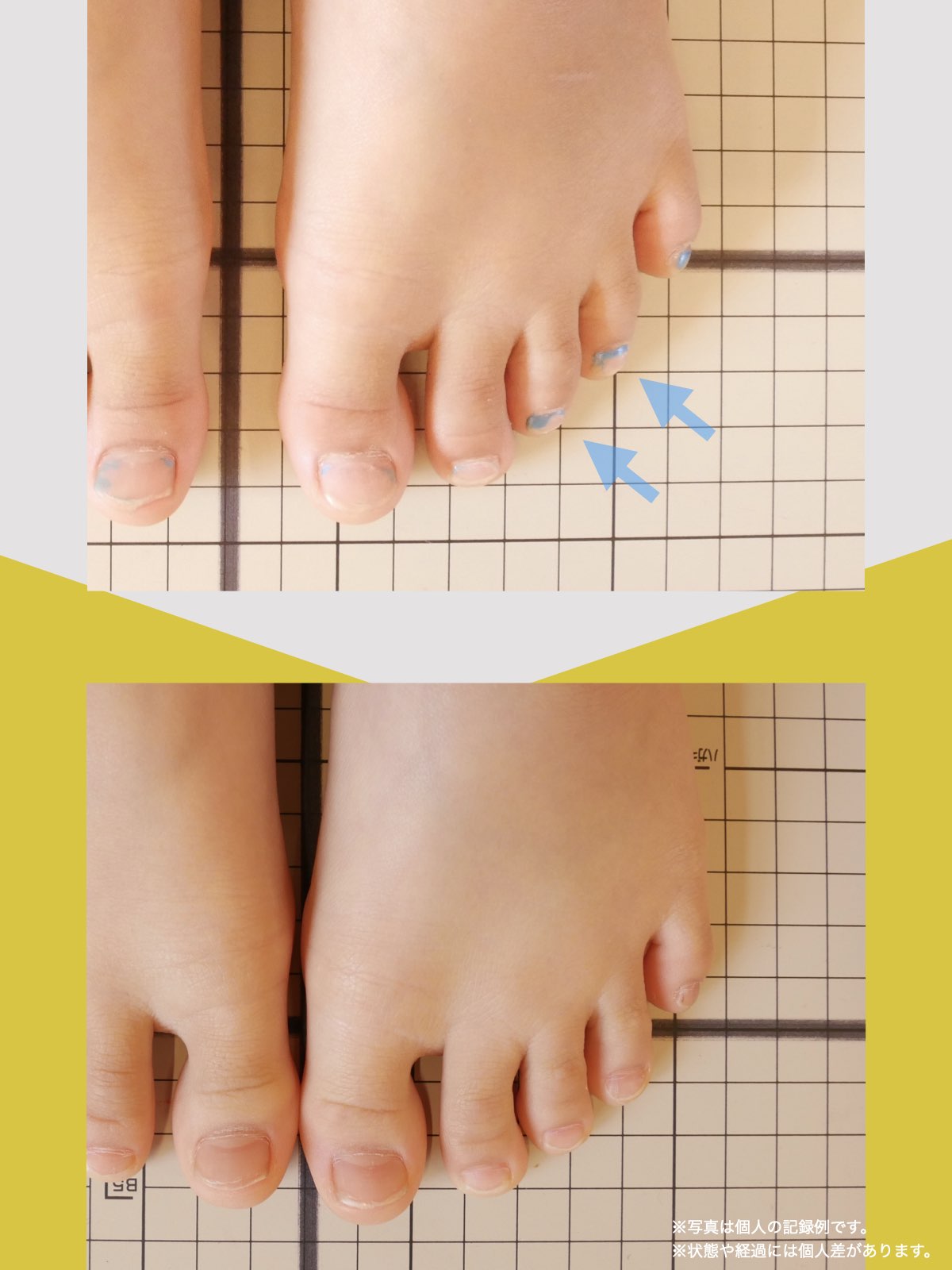
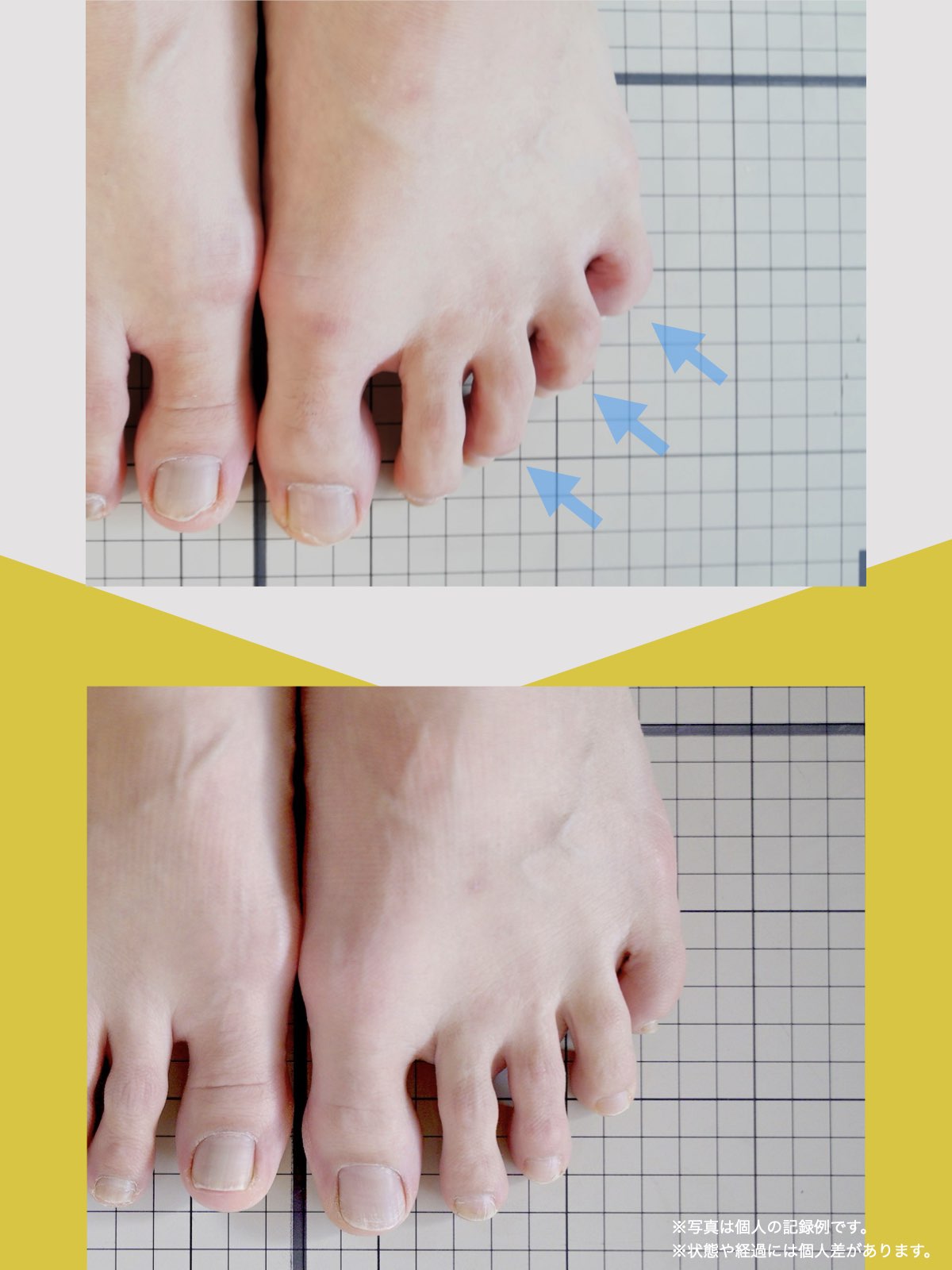
- 足指に変形がある(浮き指・かがみ指・外反母趾・内反小趾など)
- 立位で骨盤の傾きが大きい
- 仙腸関節の動きに左右差がある
- 痛みの部位が「神経圧迫の理論的分布」と微妙に異なる
こうした場合、MRIやCTで“異常なし”と判断されることも多く、
画像では映りにくい「構造バランスの乱れ」 が関与している可能性があります。見えない構造の乱れ”が可能性の一つとして考えられます。
坐骨神経痛のよく見られる3つのパターン
1)腰〜足にかけて放散する痛み
神経ラインに沿うような感覚が特徴的。
2)片側だけに症状が出る(左右差が大きい)
足を上げる姿勢で強まりやすい方もいる。
3)しびれ・違和感・力の入りにくさ
感覚の鈍さや踏ん張りにくさを訴えるケースがある。
痛みの出どころが“関節”である可能性
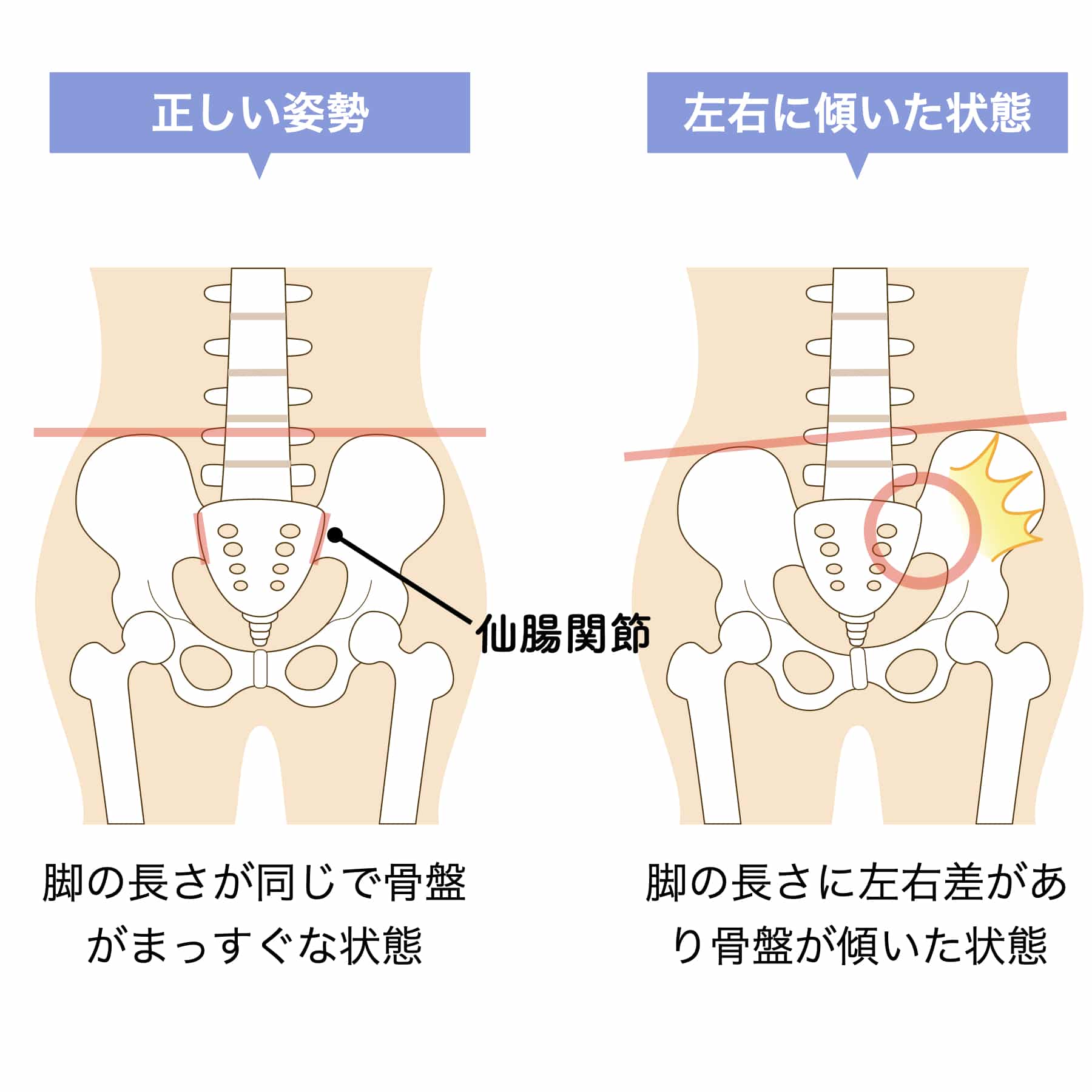
とくに私が重視しているのは、骨盤にある 仙腸関節(せんちょうかんせつ) の動きです。
仙腸関節は、数ミリ単位の小さな動きしかありませんが、その可動性が乱れると 周囲の筋膜や靭帯に負荷が生じやすくなる と考えられています。
その背景として、次のような足部の要素が引き金になる場合があります。
- 小指が横を向く「寝指」
- 親指が床につかない「浮き指」
- 足裏の接地が不安定
- 靴・靴下の中で足が滑る
足元のわずかな乱れが、
足 → 脛 → 膝 → 骨盤 → 仙腸関節
という流れで連鎖し、結果的に坐骨神経の通り道周囲に“ストレス”が生じる可能性があります。
これは、神経そのものではなく、構造の乱れによる「関連痛(referred pain)」という考え方 です。
一般的な治療で変化しにくい理由(構造にアプローチしていない可能性)
医療機関で行われることの多いケアには、次のようなものがあります。
1. 鎮痛薬
痛みの緩和が目的で、構造バランスにはアプローチしません。
2. 理学療法・ストレッチ
筋肉の緊張を和らげることはできますが、足元の不安定さが残ると症状が戻りやすい傾向があります。
3. ブロック注射
炎症があるケースには有効なことがありますが、根本要因の特定には直結しません。
4. 手術
重度の狭窄や明らかな構造異常がある場合に適応となります。ただし症状の多様性から、術後も不快感が続く方が一定いると報告されています。
ここまでのまとめ|“痛みの走行”ではなく“痛みの引き金”を見る発想
坐骨神経痛という症状は神経の走行に沿って起こりますが、
「神経」が唯一の原因とは限らない
という点が近年の研究や臨床報告から示唆されています。
- 足指の機能低下
- 骨盤の傾き
- 仙腸関節の微細な不均衡
こうした構造的な要素が重なることで、
神経の周囲に間接的なストレスが生じやすくなるという見方です。
症状が続く場合は、
“どこが痛いか”ではなく“なぜその部分が負担を受けているのか”
という視点で構造全体を見ることが役に立つ場合があります。
現代医学における坐骨神経痛の問題点
私はこれまで、理学療法士として10万人以上の足と姿勢を診てきました。なかでも多くの方が「坐骨神経痛」と診断され、薬や注射、手術を経験しながらも、再発や慢性化に悩まされているという声を聞いてきました。
もちろん、医学の進歩によって症状の緩和を図る方法は数多く存在します。しかし、それらのアプローチが本当に“根本から治す”ことに繋がっているのかという点について、私は長年疑問を感じてきました。
ここでは、現代医学における坐骨神経痛の捉え方に潜む課題を、2つの視点から整理してみたいと思います。
問題点1:多くの治療が「症状」だけを見ている
坐骨神経痛に対して行われる代表的な治療には、鎮痛薬の処方・リハビリ・ブロック注射・手術などがあります。どれも一時的な痛みの緩和には役立つ方法ですが、“なぜ神経に痛みが出る状態になったのか”という根本原因に目を向けたものは、意外と少ないのが実情です。
たとえば、腰椎の椎間板ヘルニアが見つかった場合、突出した椎間板を取り除く手術が選択されることがあります。しかし実際には、「手術をしても痛みが残った」「数年後に再発した」といったケースも少なくありません。
この背景には、神経だけでなく“構造の乱れ”を放置したままだから、という構造的な視点の欠如があるように思います。
問題点2:「神経の圧迫=痛み」という常識にとらわれすぎている
医学的には、坐骨神経痛は「神経が圧迫されて痛みが出ている」という説明が一般的です。画像検査で神経の通り道が狭くなっていれば、「原因がわかった」と判断されやすくなります。
しかし、私の臨床経験からは、それだけでは説明しきれないケースが非常に多いのです。
たとえば——
- MRIで異常が見つからないのに痛みがある
- 逆に、圧迫が明確にあっても痛みが出ていない人がいる
- 左右で画像の状態が同じなのに、片方だけに強い痛みがある
こういったケースを見ていると、神経の圧迫が直接的な痛みの原因ではないという可能性に気づかされます。
近年では、仙腸関節の機能障害や足指の変形による重心の崩れなどが、姿勢全体の歪みを生み、その結果として神経にストレスがかかる構造があることが注目され始めています。これはいわゆる「関連痛」のような状態で、痛みの発生源は神経そのものではなく、構造のゆがみからくる“二次的ストレス”にあると考えられます。
本質的なケアに必要なのは「構造を見る視点」
私がこのテーマに取り組んできた理由は、痛みの根本原因が“構造”にあるケースが非常に多いと感じてきたからです。
足指の変形(浮き指・屈み指)
↓
姿勢の崩れ(骨盤の傾き・背骨のズレ)
↓
仙腸関節の機能不全
↓
坐骨神経に間接的なストレス
↓
痛みやしびれが生じる
こうした流れは、画像では捉えにくいことが多いため、「異常なし」と言われても症状が続く方が少なくありません。
だからこそ、坐骨神経痛に対しても“神経だけ”を見るのではなく、“身体全体の構造”から見直すことが必要だと私は考えています。
ここまでのまとめ
- 薬や手術は「症状を和らげるための手段」であり、構造を見直す視点が重要
- 「神経の圧迫=痛み」という常識は、必ずしもすべてのケースに当てはまらない
- 姿勢・足指・関節の機能を見直すことが、再発予防や慢性化回避のヒントになる可能性がある
次章では、実際に足指や姿勢の構造から坐骨神経痛を考える視点を、より詳しくお話ししていきます。
AKA(関節運動学的アプローチ)の“その場限り”になりやすい理由
仙腸関節に対する徒手療法として、日本で生まれた「AKA(関節運動学的アプローチ)」があります。
私も16年以上前から臨床で取り入れてきましたが、負担の軽減を感じる方がいる一方で、一定期間後に再び不快感を訴える例もありました。

足指と姿勢を詳細に観察するようになってから、私は次の点に気づくようになりました。
仙腸関節だけを整えても、足指の問題が残っていると、全身のバランスが元に戻りやすい。
つまり、
- 足指の変形
- 地面への接地不良
- 重心の傾き
- 歩行の偏り
といった要因が続く限り、仙腸関節が再びストレスを受けやすくなる「構造的背景」があると考えられます。
足指の異常が仙腸関節に影響する仕組み
足指の状態は、体重のかかり方・立ち姿勢・歩行パターンに直接関与します。
そのため、わずかな指の変形でも、骨盤の位置や脚のねじれに影響し、最終的に仙腸関節の動きにも偏りが生じる場合があります。
以下に代表的な足指の変形と“起こりやすい傾向”を示します。
代表的な足指の変形とその影響傾向
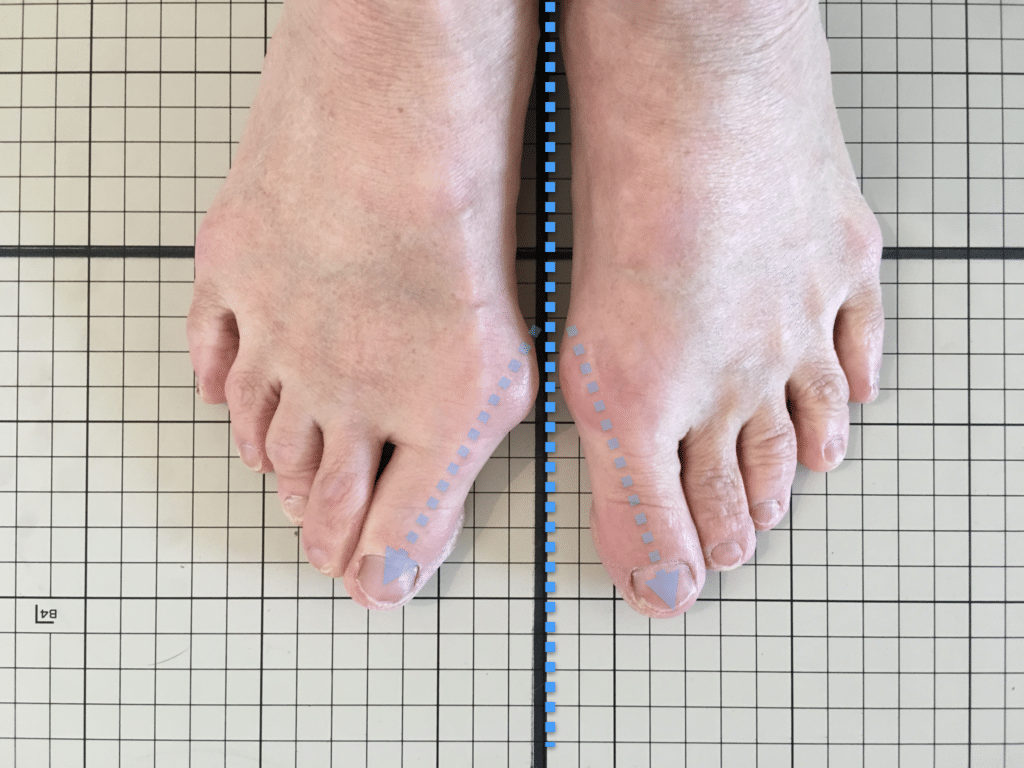


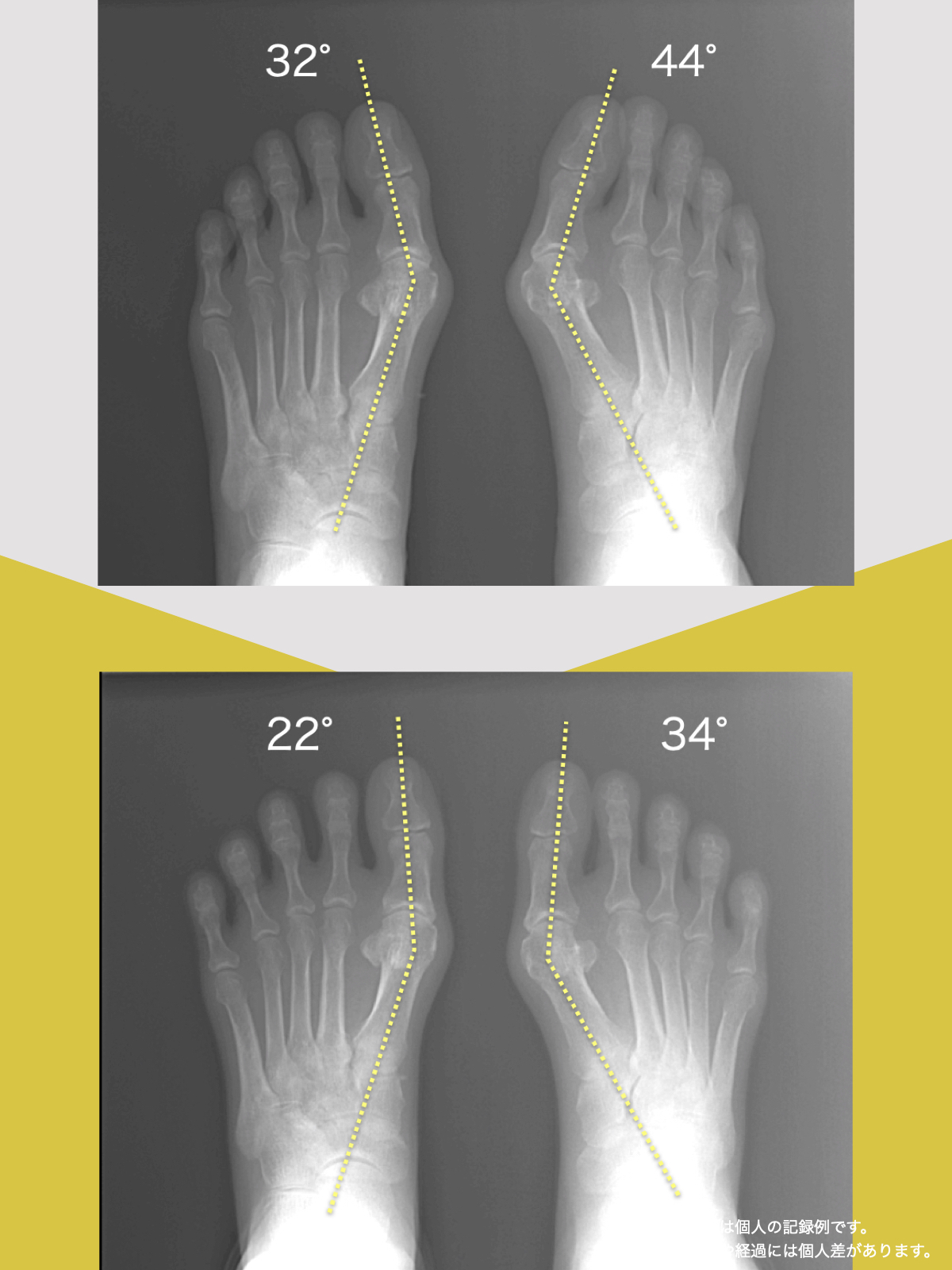
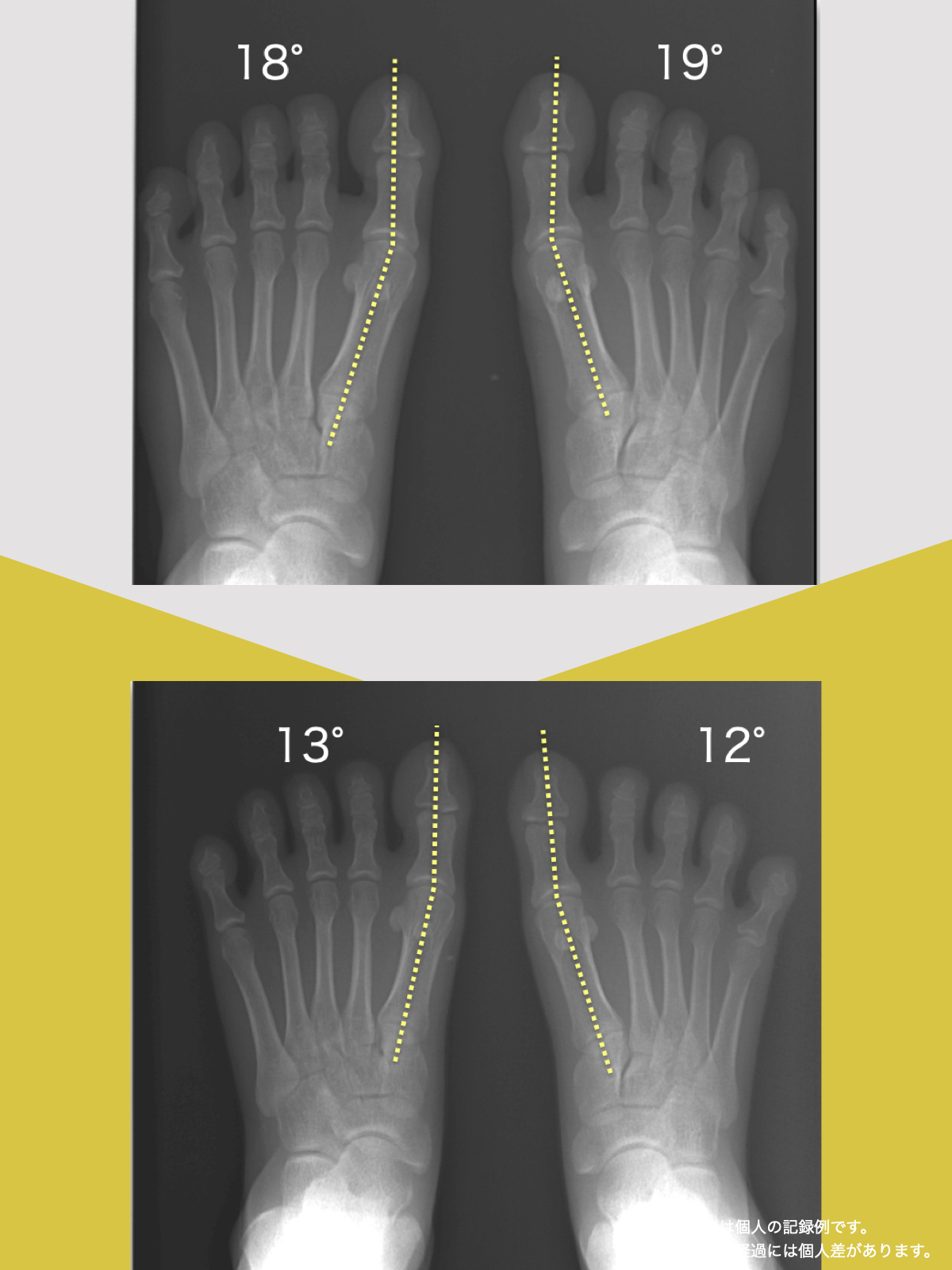
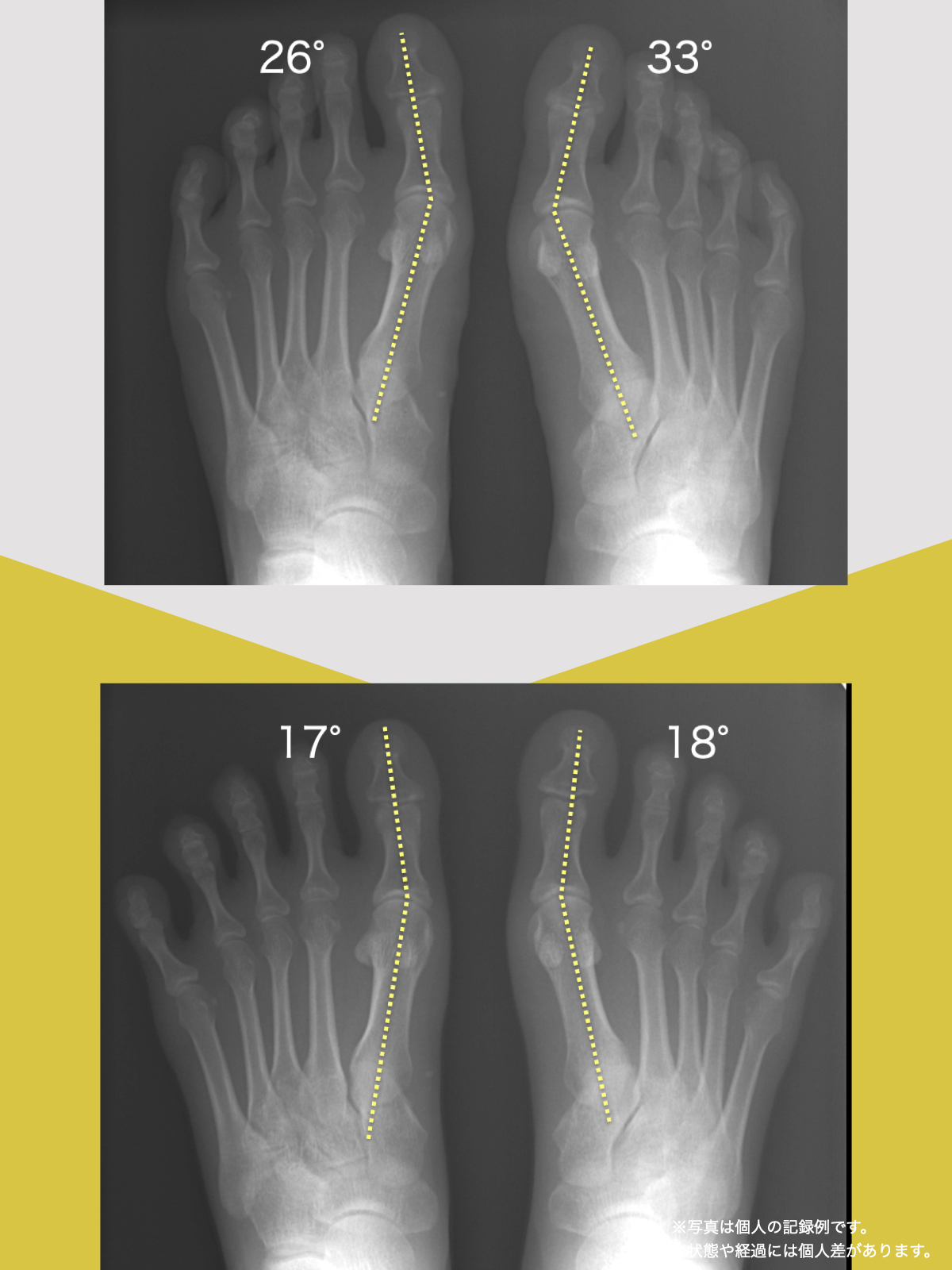
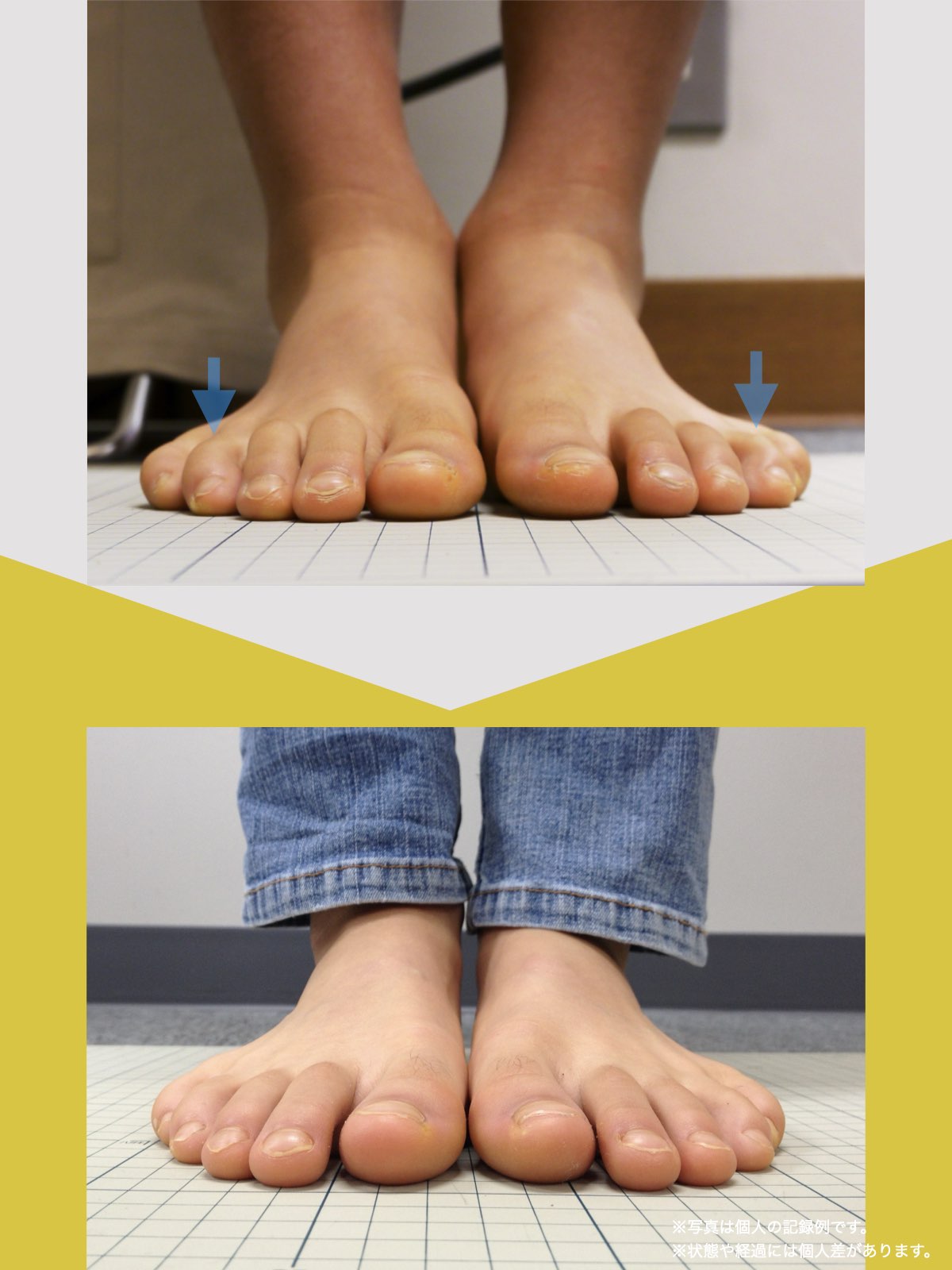
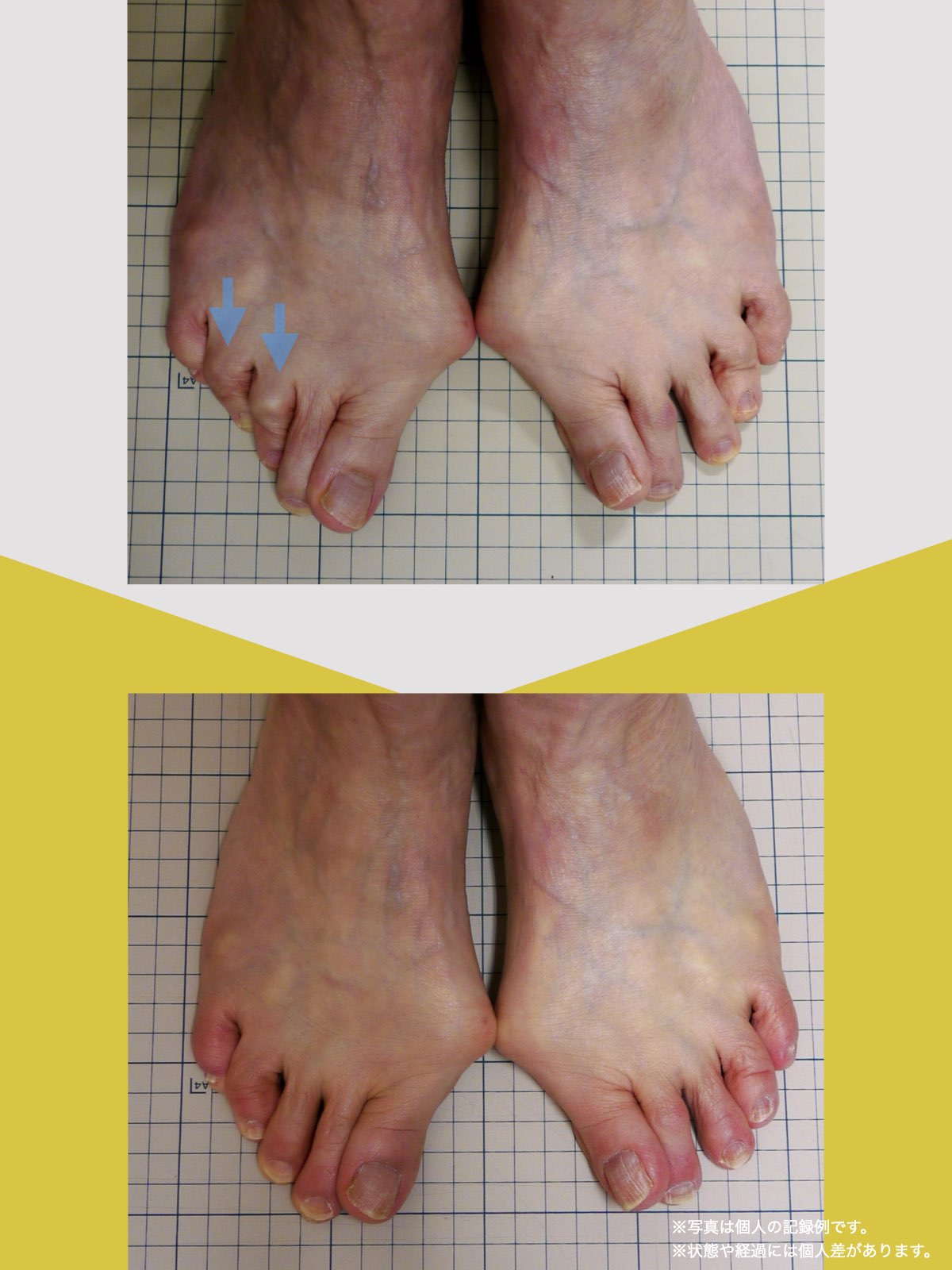
● 外反母趾
親指が外側に曲がり、内側重心が強まりやすい。
結果として膝が内側に入り、X脚傾向となる場合があり、骨盤前傾という傾向が見られます。
● 内反小趾・寝指
小指が内側に倒れ、外側重心の傾向が強くなる。
O脚や骨盤後傾・左右差の原因となりやすいパターンがあります。
● 浮き指・かがみ指
指が接地しない、または常に屈曲している状態。
かかと重心・不安定歩行・骨盤の揺れ増大につながり、仙腸関節に負荷が蓄積しやすくなります。
これらは一見すると小さな変化ですが、日常の歩行・立位が毎日繰り返されることで、骨盤帯全体に影響が広がりやすいと感じています。
足指の変形が梨状筋に与える影響と「坐骨神経痛様症状」
坐骨神経痛のような痛みには、仙腸関節だけでなく「梨状筋(りじょうきん)」という筋肉の関与があるとされます。
梨状筋は骨盤の奥にある筋肉で、そのすぐそばを坐骨神経が通過しています。
足指から始まる重心の偏りが股関節の回旋バランスを崩し、梨状筋の過緊張につながるケースもあります。
足指の変形 → 梨状筋の緊張が高まりやすい流れ
足指の機能不全
↓
体重の片寄り
↓
大腿骨の内旋・外旋バランスの崩れ
↓
骨盤のねじれ
↓
梨状筋の緊張増加
↓
坐骨神経周囲の不快感・関連痛
この流れは、画像では表れにくい「構造の連鎖」であり、症状の多様性を説明しやすい視点と考えています。
坐骨神経痛の構造的背景まとめ
坐骨神経痛とされる症状の中には、
神経そのものに明確な圧迫が見られないケース も数多く存在します。
そのような場合、
- 足指の変形
- 姿勢の崩れ
- 骨盤の左右差・前後差
- 仙腸関節の動きの偏り
- 梨状筋の過緊張
といった複合的な要因が重なって、坐骨神経周囲にストレスが生じている可能性が考えられます。
すべての症状に当てはまるわけではありませんが、
「足元から身体全体の構造を見る」という視点を取り入れることで、これまでとは異なる理解が得られる場合があります。
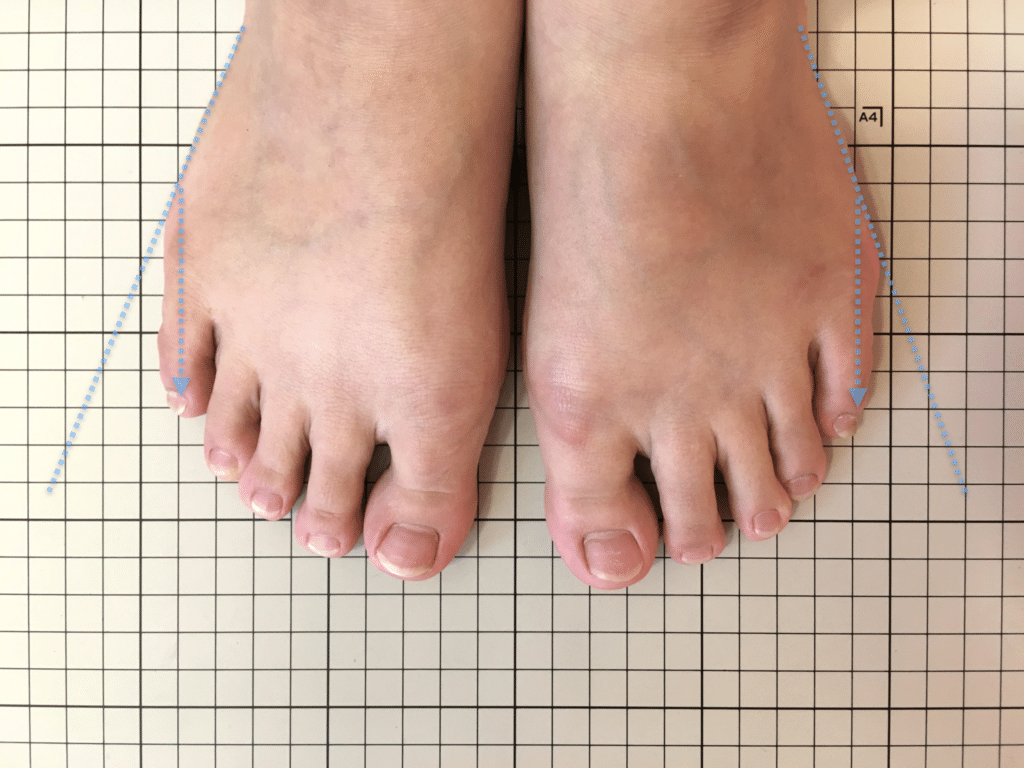
足指の重要性とその影響
足指は、歩行やバランス保持だけでなく、姿勢全体の基盤となる重要な役割を担っています。私の臨床経験からも、足指のわずかな機能不全が骨盤や背骨の配列にまで影響し、結果として坐骨神経痛に類似した症状を引き起こすケースを数多く見てきました。
とくに、足指の変形や可動域の制限は、足の接地や体重移動に偏りを生み、重心の崩れやアライメント不良を招きます。このような状態が続くと、下肢の回旋(内旋・外旋)に影響を与え、骨盤が左右または前後に傾きやすくなり、最終的には仙腸関節に過度なストレスがかかるようになります。
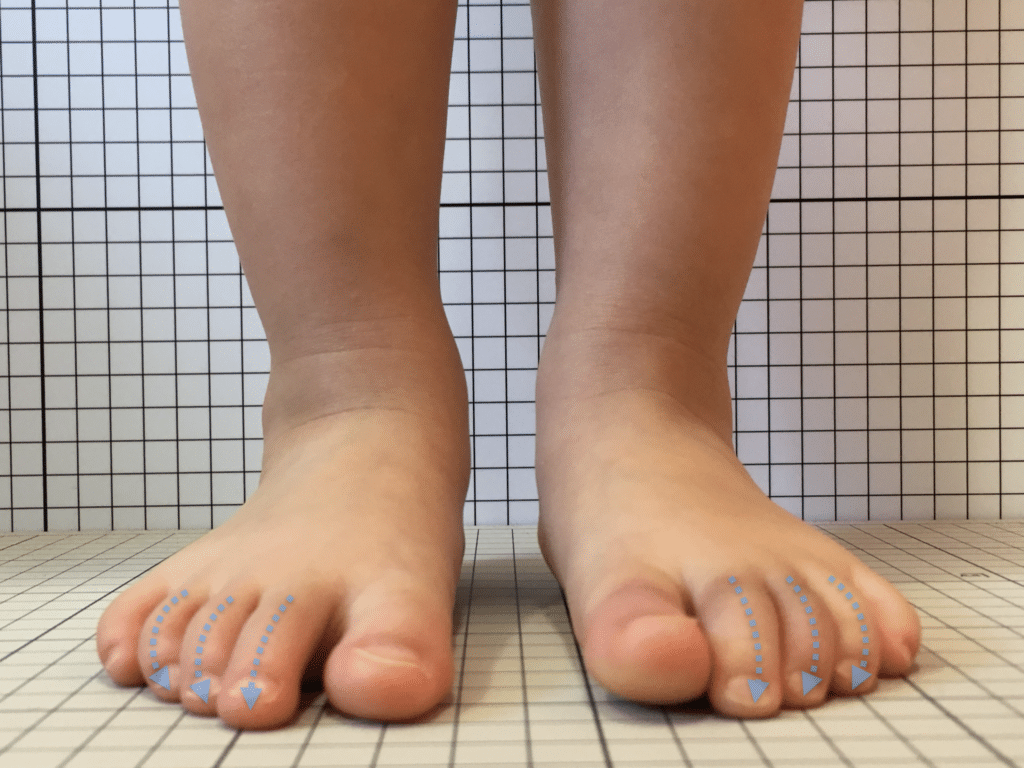
足指の変形と坐骨神経痛の構造的メカニズム
たとえば、以下のような足指の機能不全があると、それぞれ異なる重心の偏りや姿勢の崩れを引き起こす傾向が見られます。
【親指の機能不全(外反母趾)】
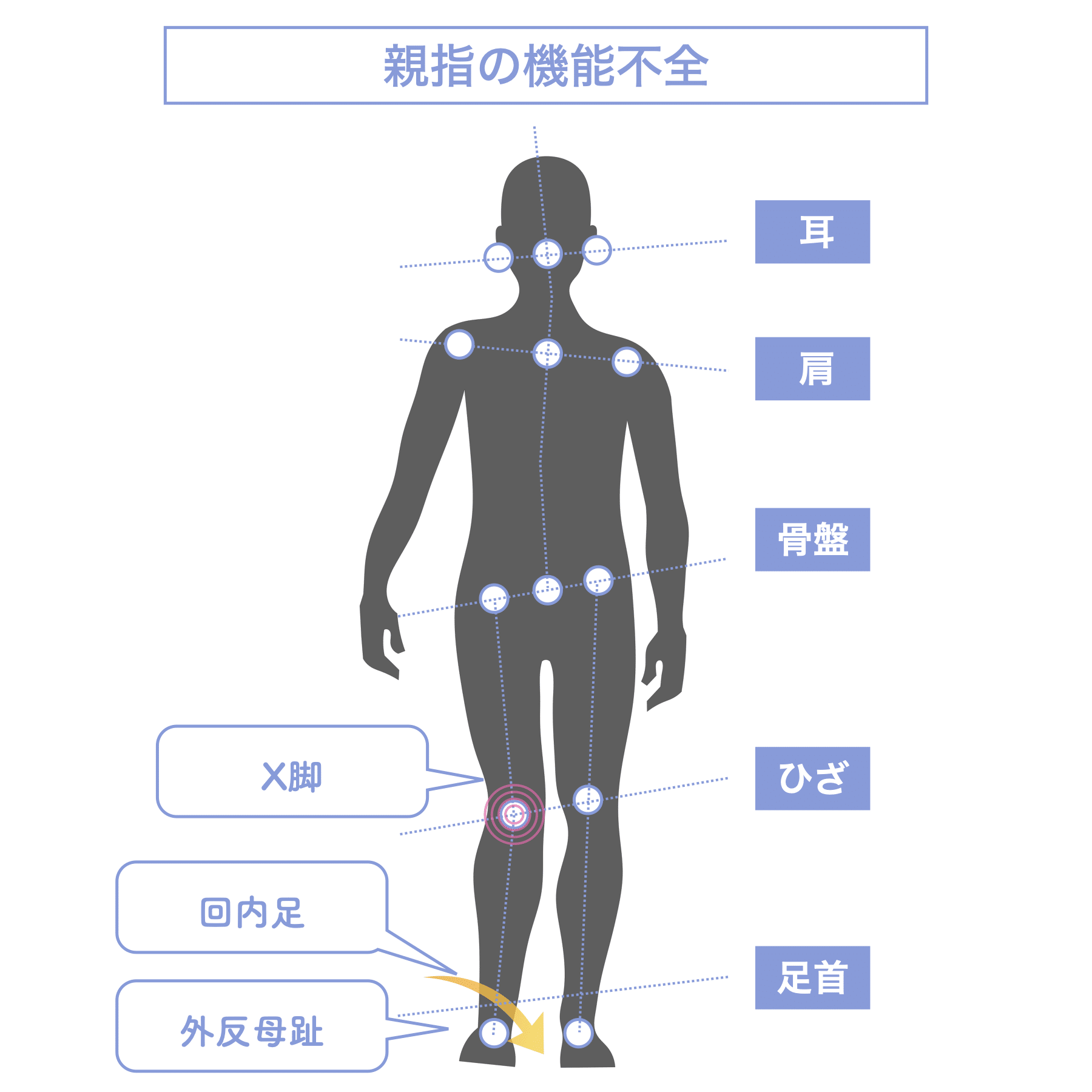
親指が外側に曲がることで内側重心が強まり、足が内側に倒れやすくなります(回内足)。その影響で、X脚や脚長差が生じ、骨盤が前傾または左右に傾き、仙腸関節への非対称な荷重が加わることがあります。
【小指の機能不全(内反小趾)】
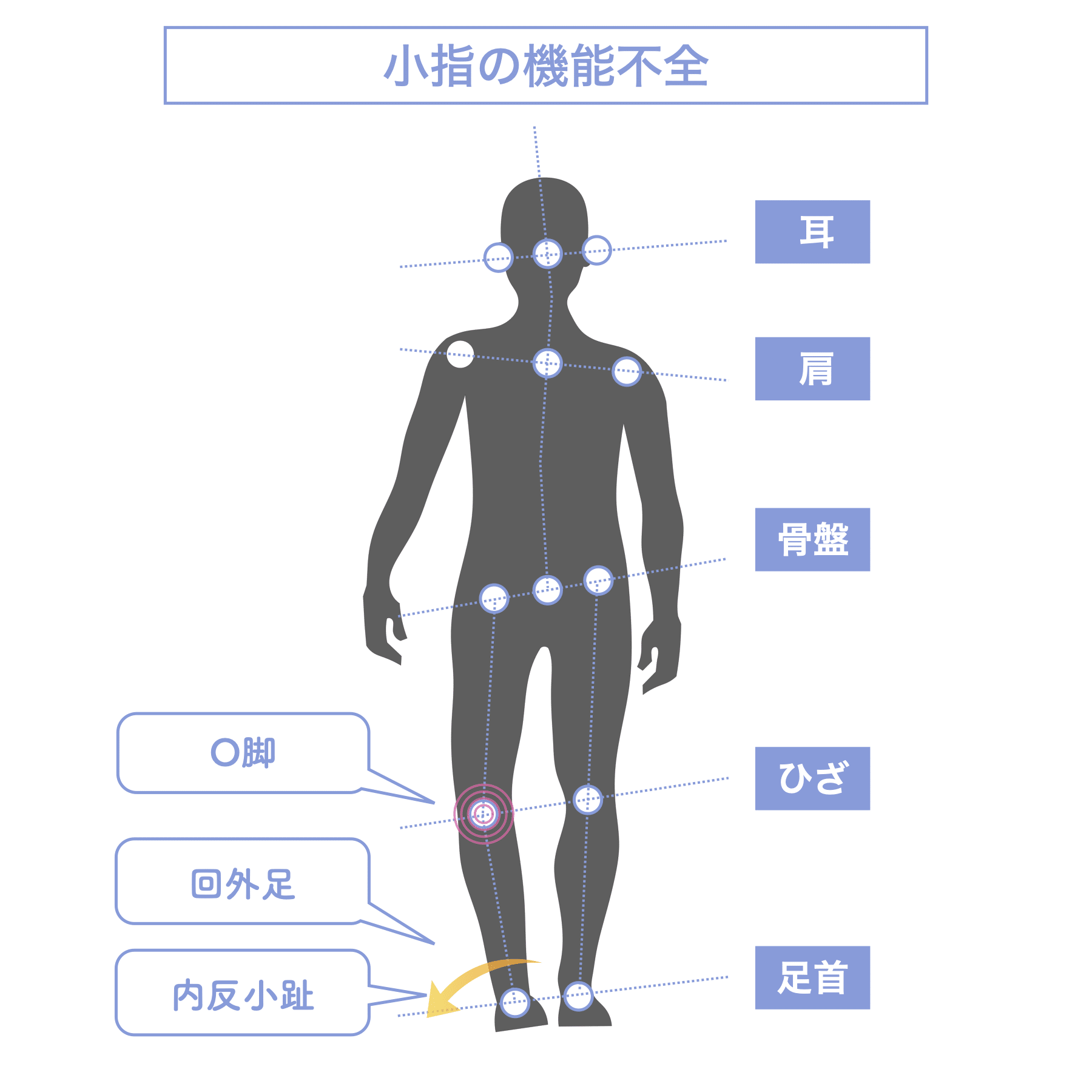
小指が内側に倒れると、外側重心へと偏り、足が外側に傾く(回外足)傾向が見られます。これによりO脚が形成されやすくなり、骨盤や仙腸関節にねじれやズレが生じるリスクが高まります。
【2〜4指の機能不全(屈み指・浮き指)】
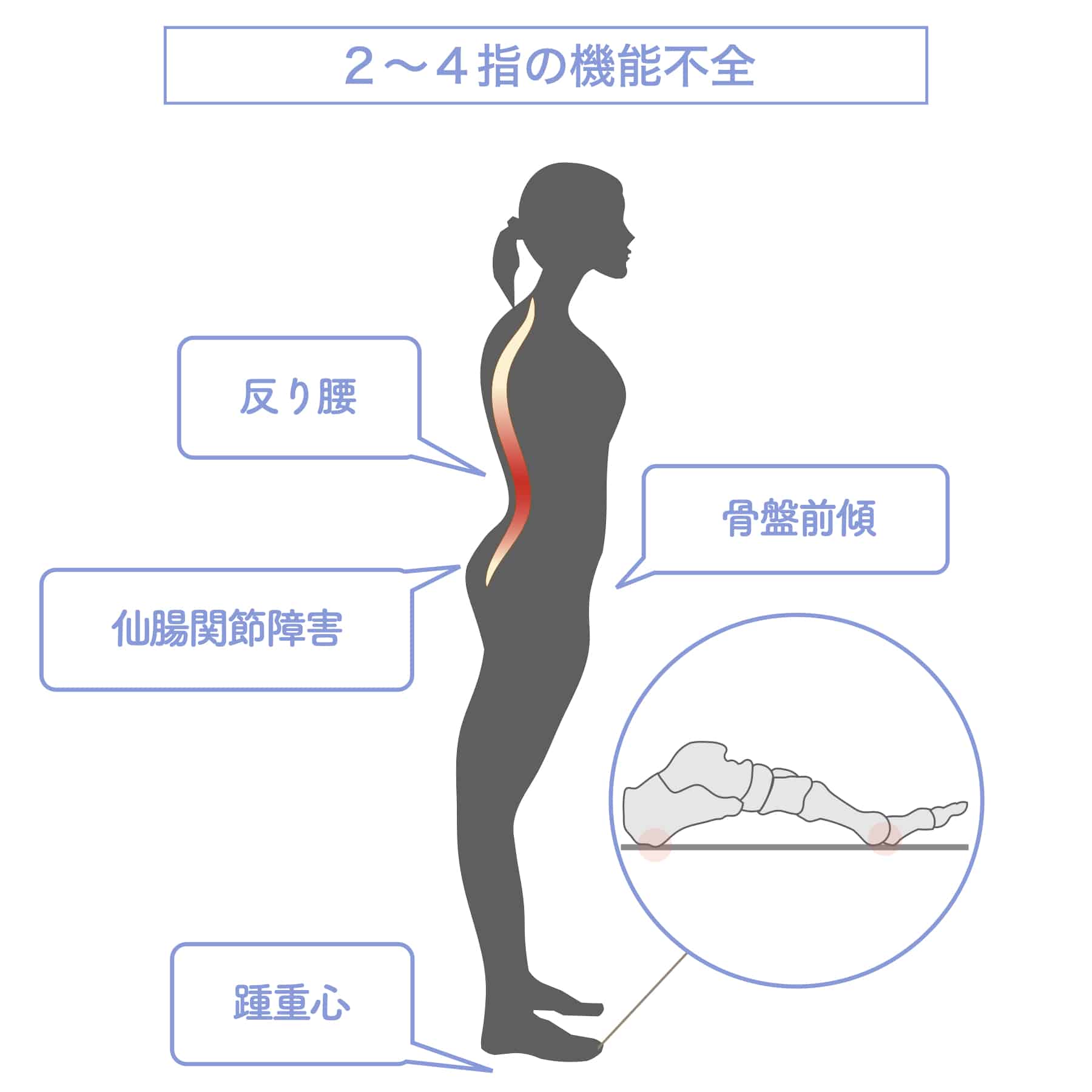
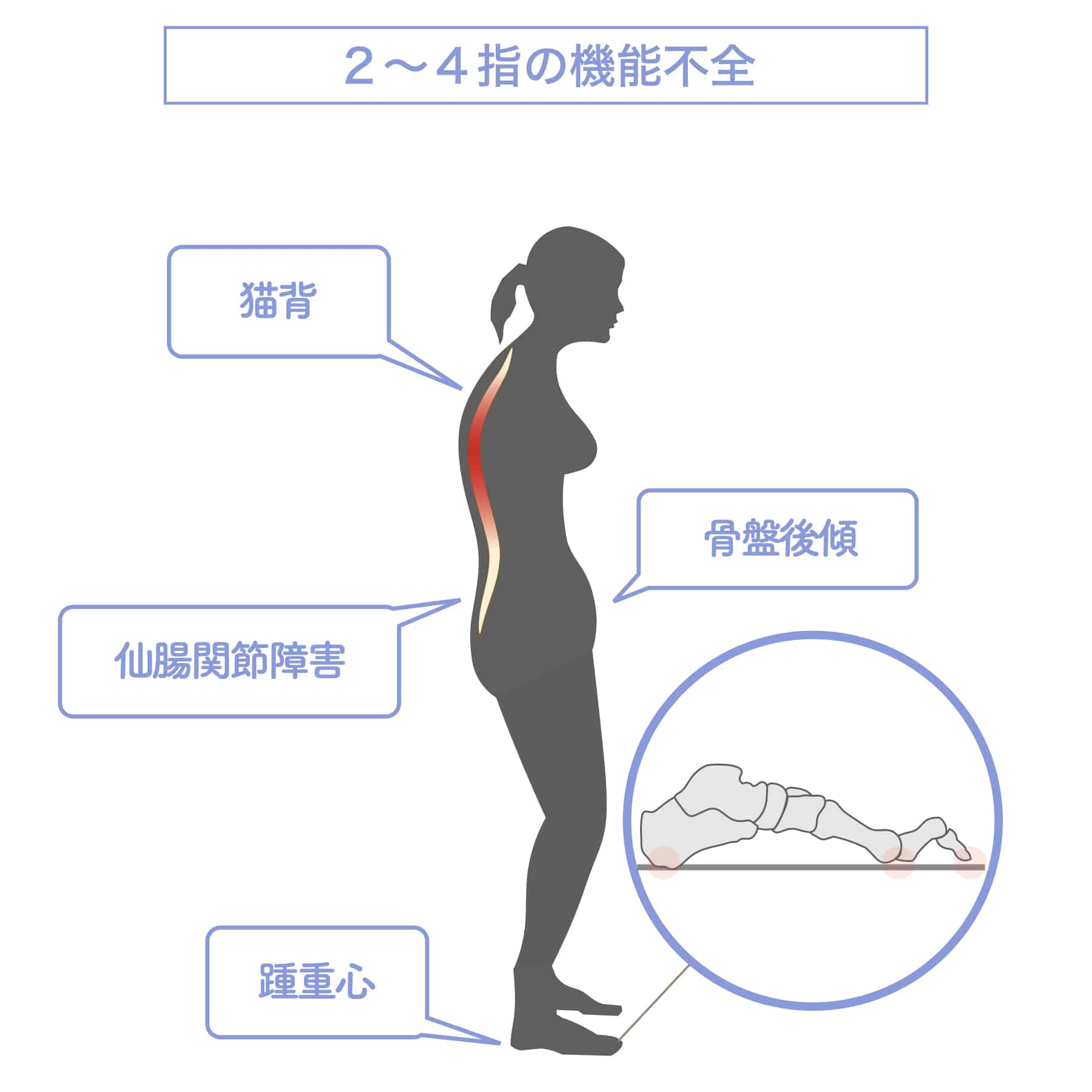
中間の足指が地面に接地せずに浮いていたり、屈んで伸ばせない状態になると、踵重心の傾向が強くなり、歩行時に不安定さが生じます。この不安定さが親指・小指の機能不全と重なることで、ガニ股や内股などの脚のねじれを助長し、骨盤の前傾や後傾を引き起こします。最終的に、それが仙腸関節の機能障害につながる要因となる場合があります。
こうした変化は一見些細に思えるかもしれませんが、日常的な立ち姿勢・歩行の積み重ねによって体全体のアライメントに影響し、仙腸関節を含む骨盤帯のバランスを崩す可能性があります。
仙腸関節のわずかなズレや可動性の低下が、関連痛として坐骨神経周囲に痛みを放散させるメカニズムも存在するため、症状の原因を見極めるうえで「足指から骨盤までの構造的な流れ」を把握しておくことが大切です。
カンタンに言えば、こういうことだよ!
坐骨神経痛は、
①靴の履き方・靴下の素材・スリッパ
↓
② 靴や靴下の中で足がすべる
↓
③ 足指を反らせたり曲げて踏ん張る
↓
④ 浮き指・屈み指
↓
⑤ 足指を使わずに歩く
↓
⑥足の筋肉が落ちる
↓
⑦外反母趾・内反小趾になる
↓
⑧外側重心・内側重心になる(回外足・回内足)
↓
⑨O脚・X脚になる
↓
⑩脚の長さに左右差が出る(脚長差)
↓
⑪骨盤が傾く
↓
⑫仙腸関節がズレる
↓
⑬関連痛
↓
⑭坐骨神経痛
というメカニズムで起こります。
(他にもありますが詳細は本文で)
つまり、原因は①にあります。
結果である⑭ばかりにアプローチしても、変化しにくいのはそのためです。原因である①に目を向けながら、④や⑥⑦にも同時に対処していくこと。それが、坐骨神経痛に対応するための近道です。
YOSHIRO SOCKS:①④⑦にアプローチ
ひろのば体操:④⑦にアプローチ
小股歩き:⑥にアプローチ
病院が主に介入する部分:⑭
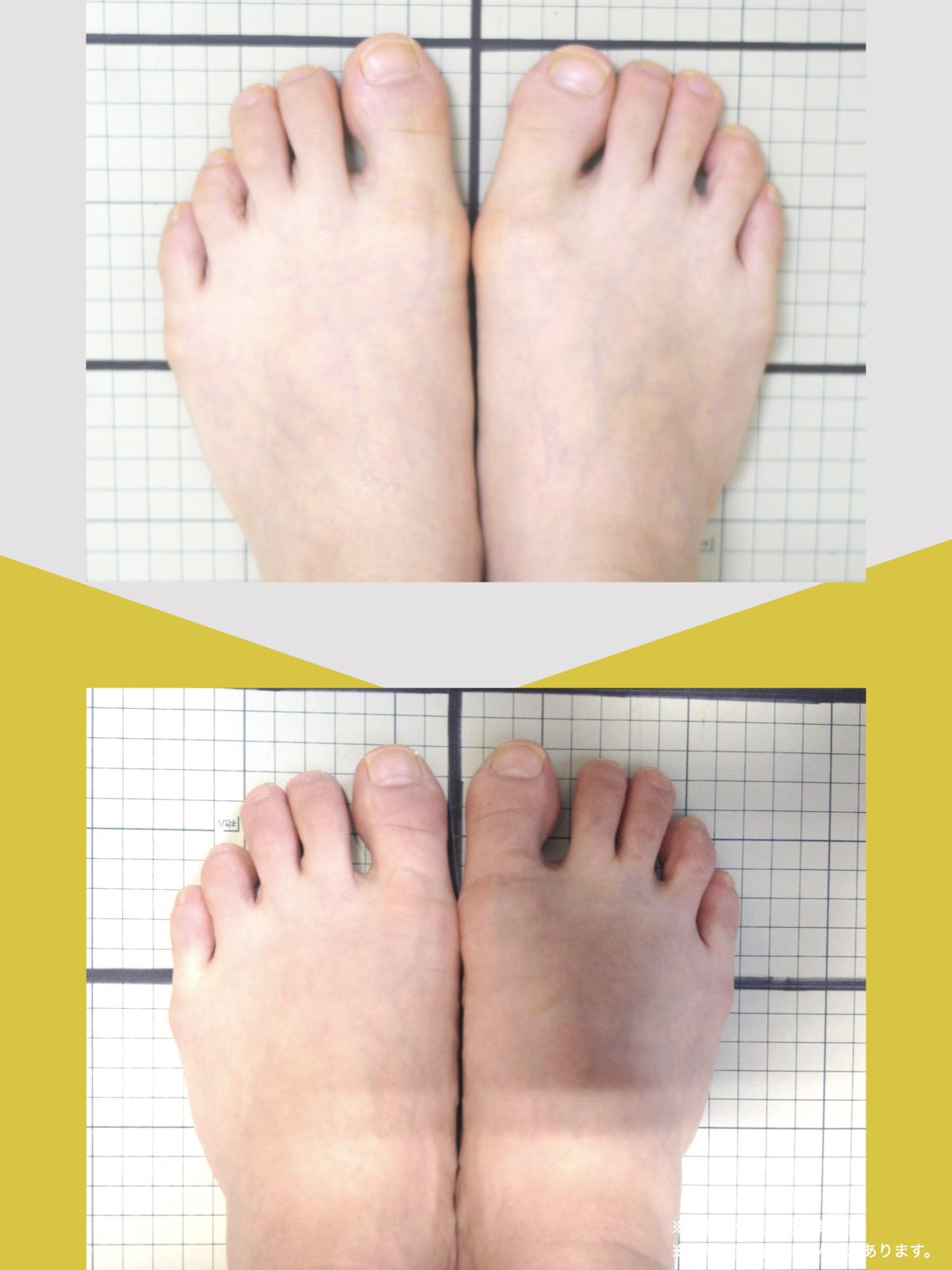
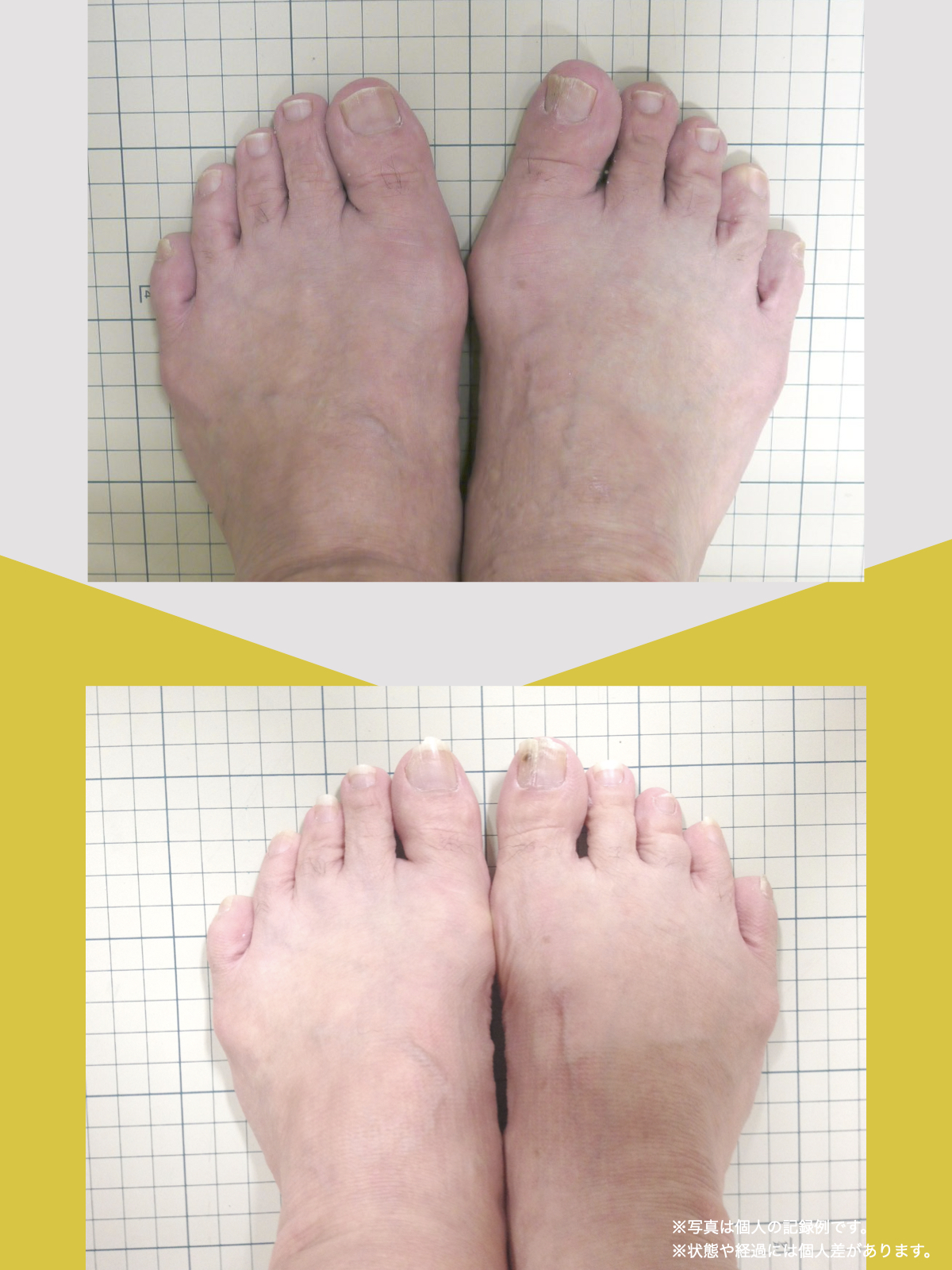
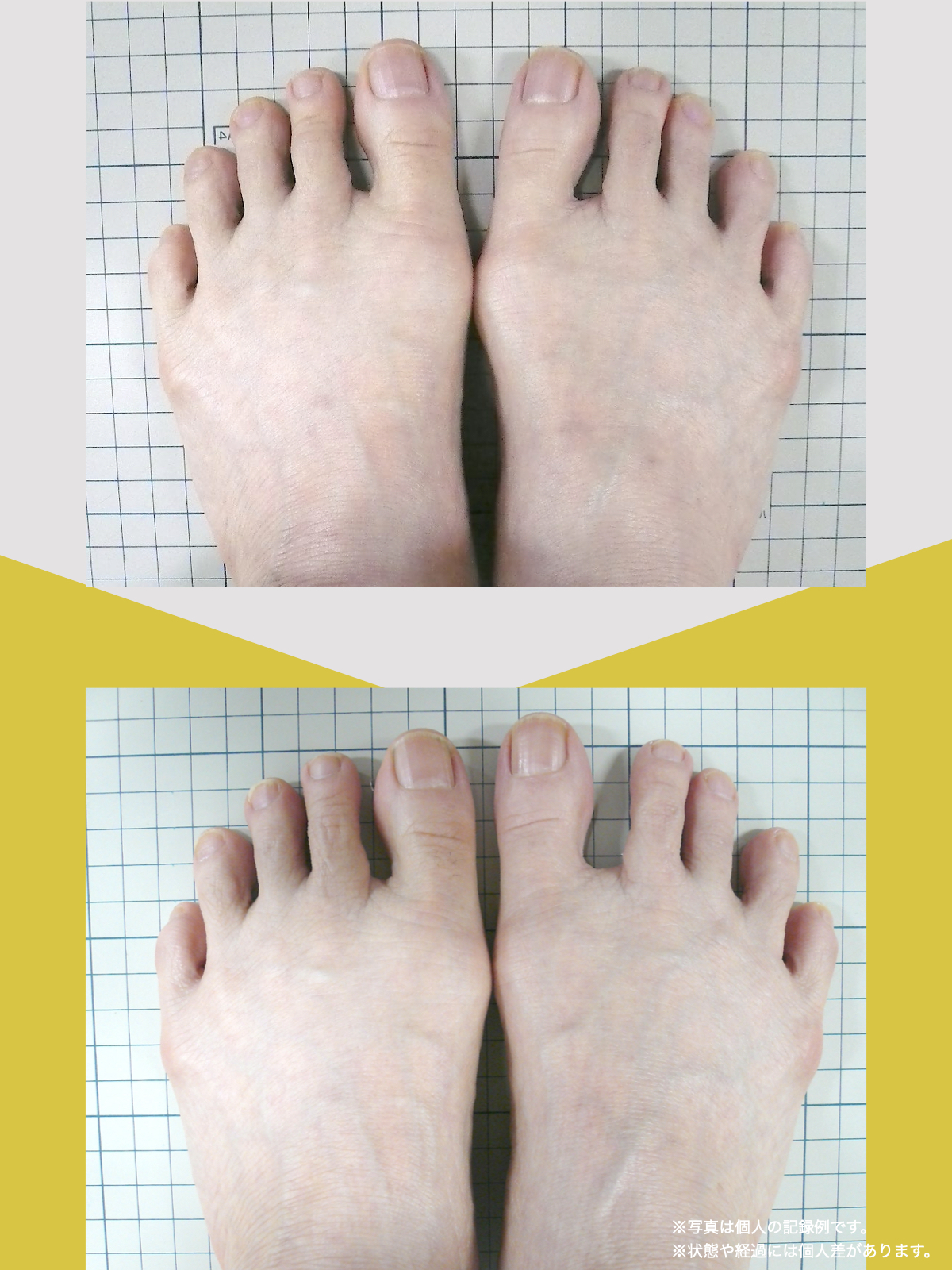
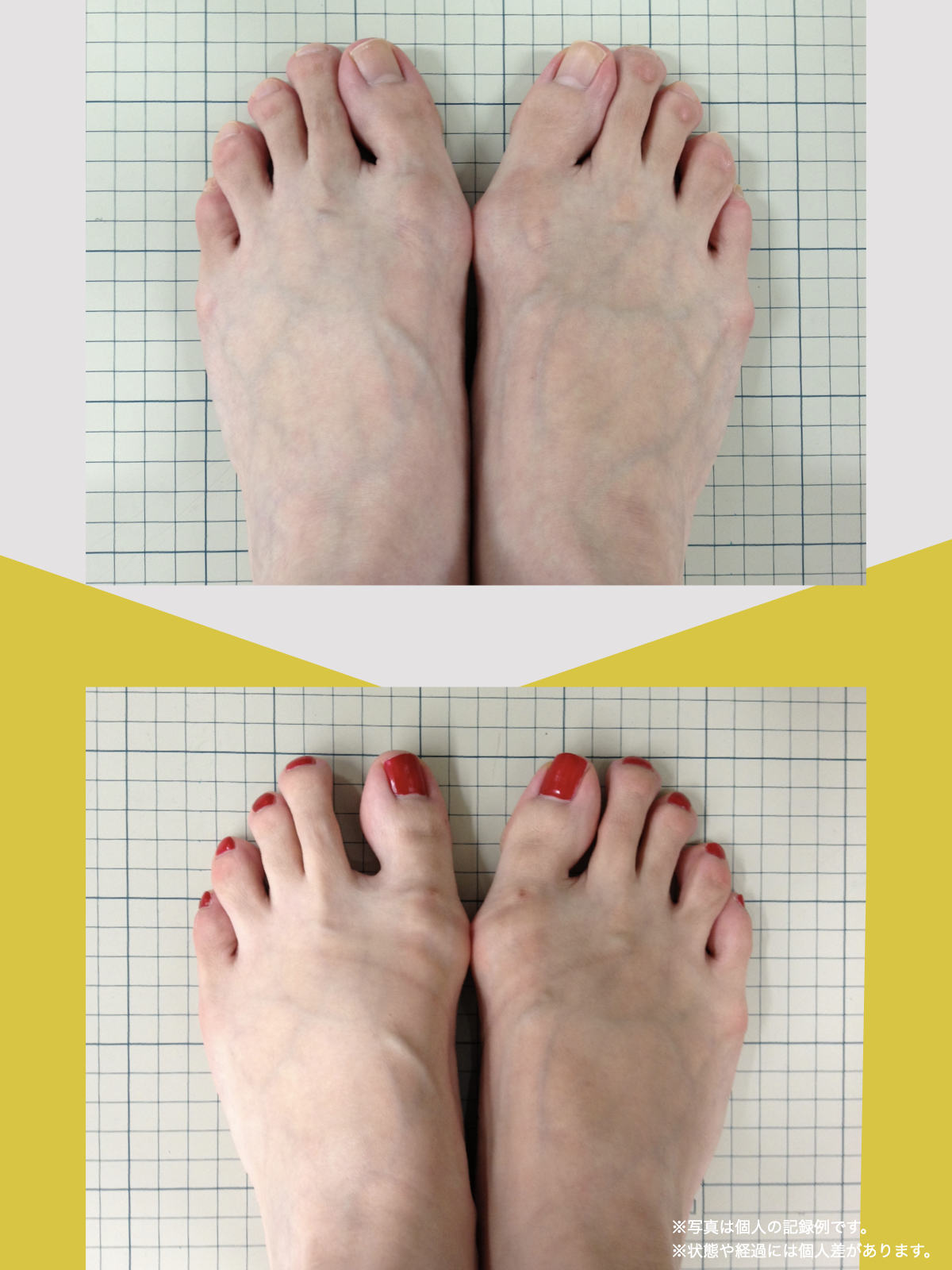
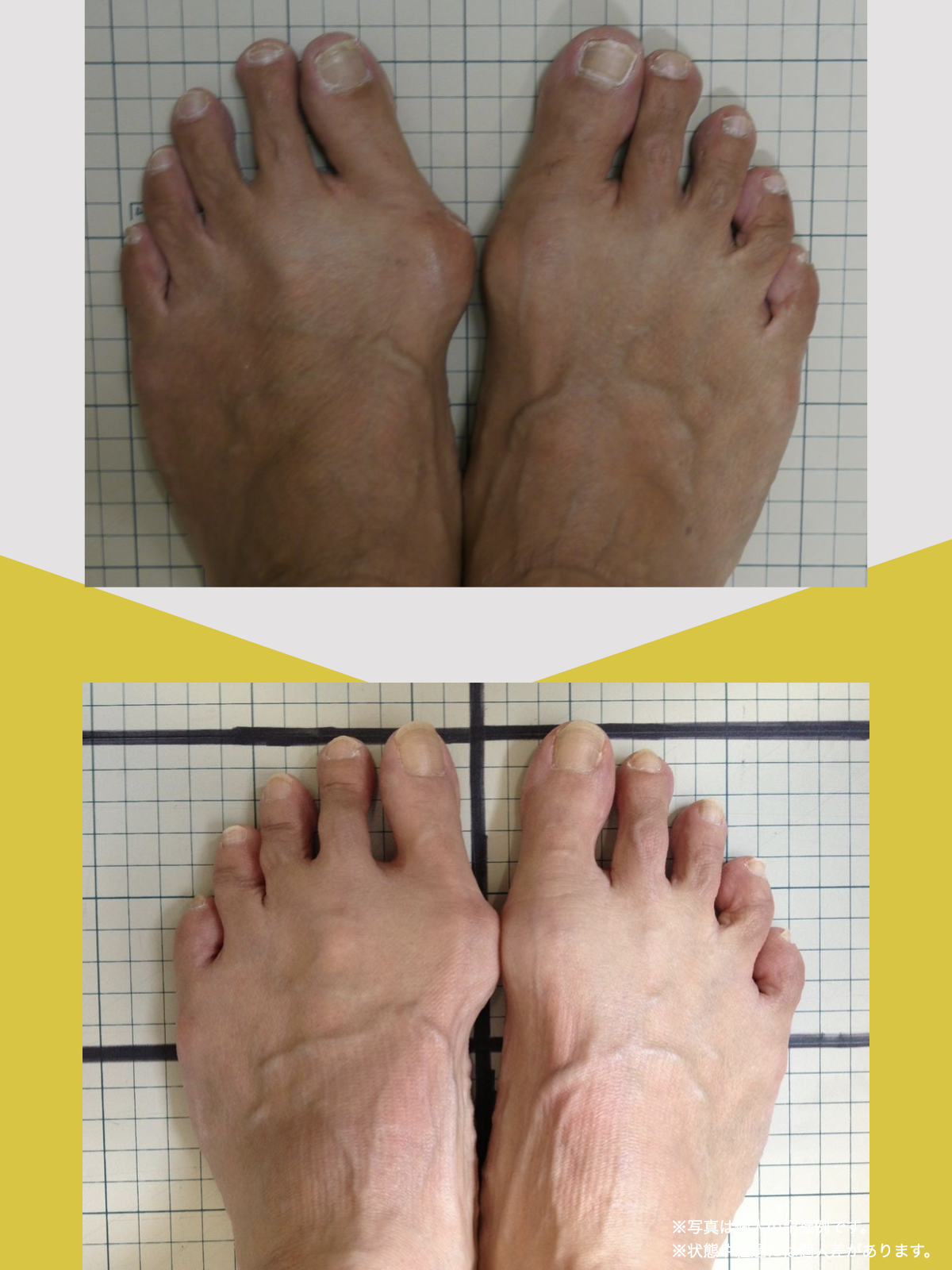
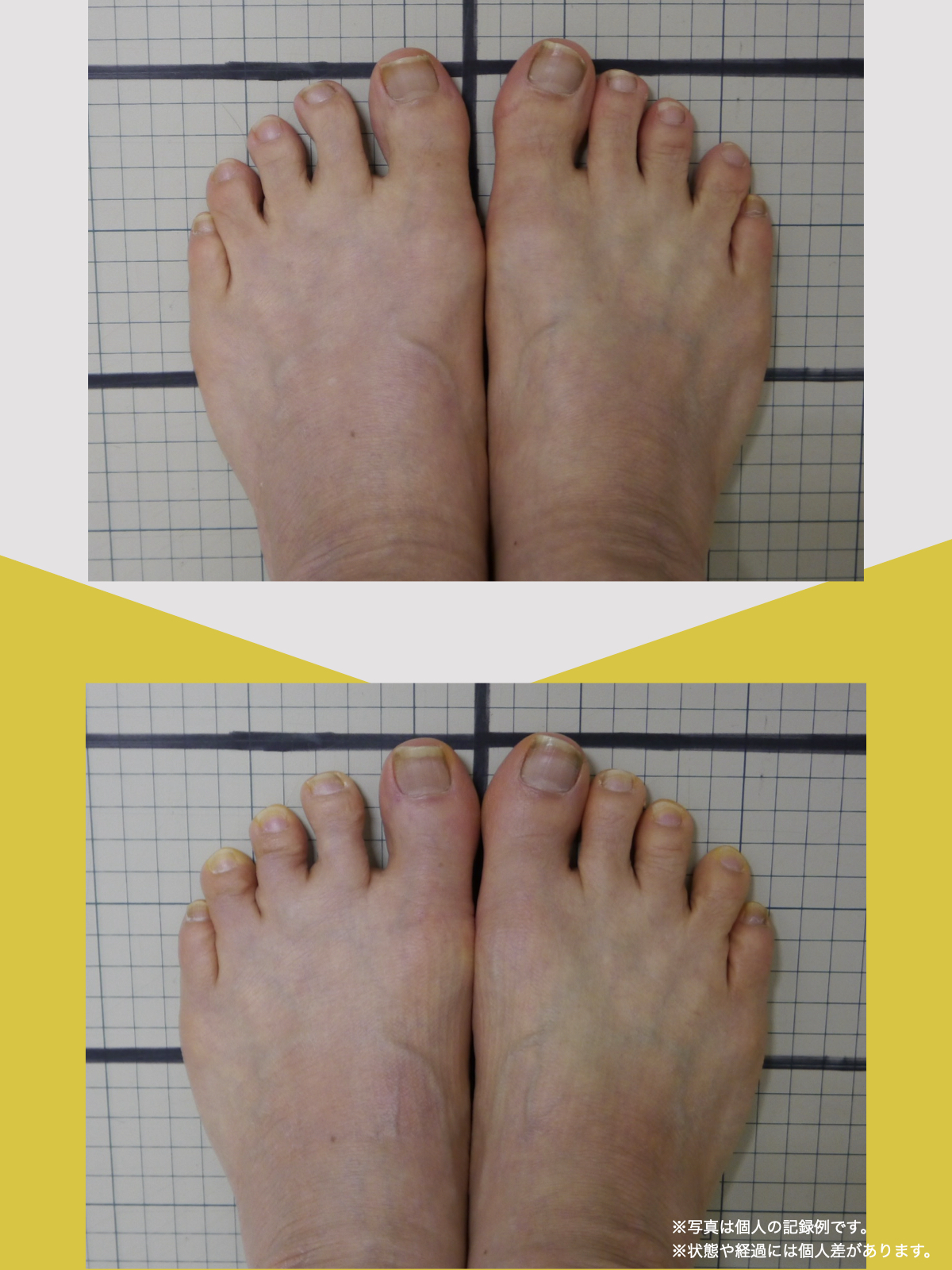
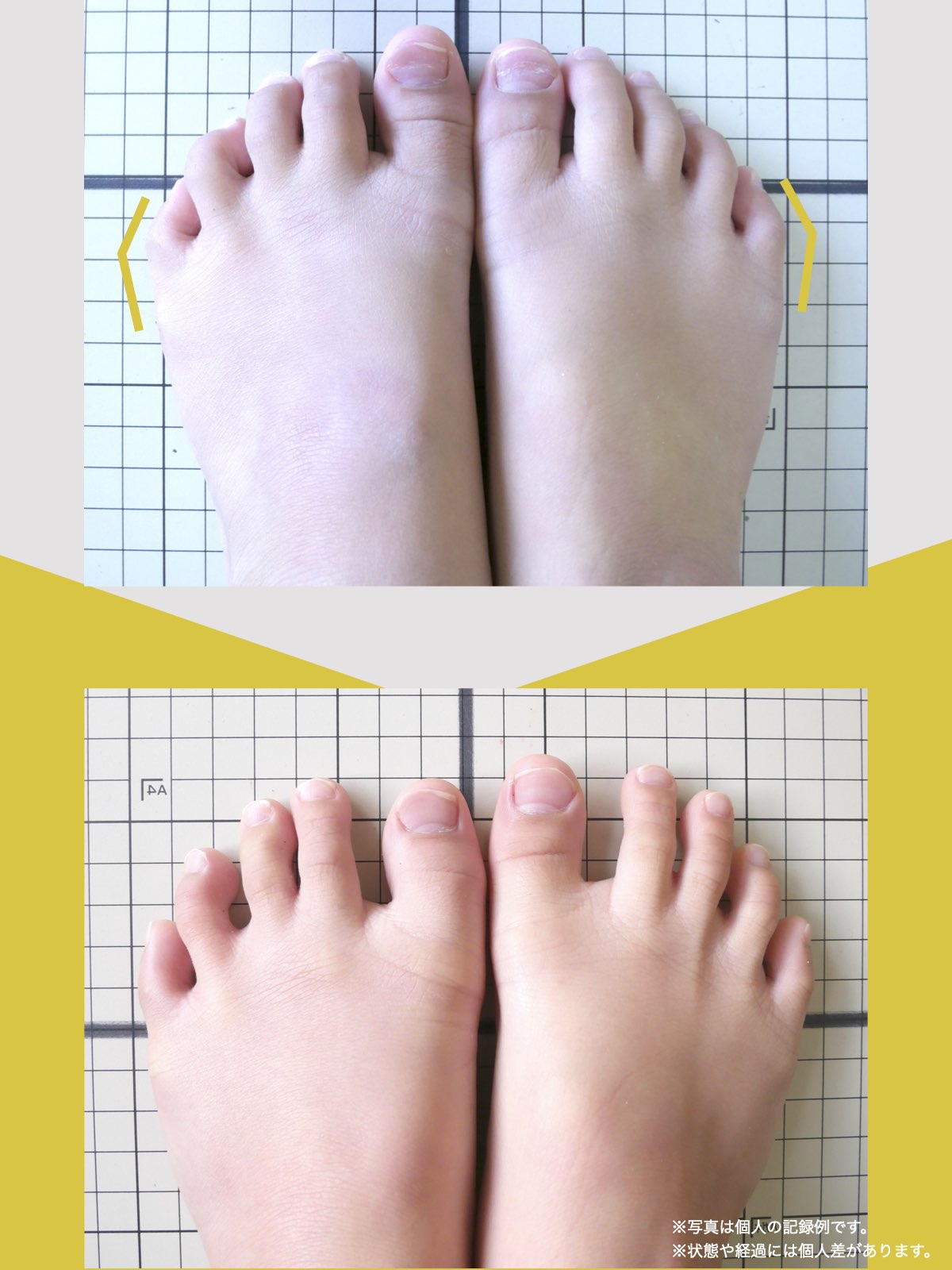
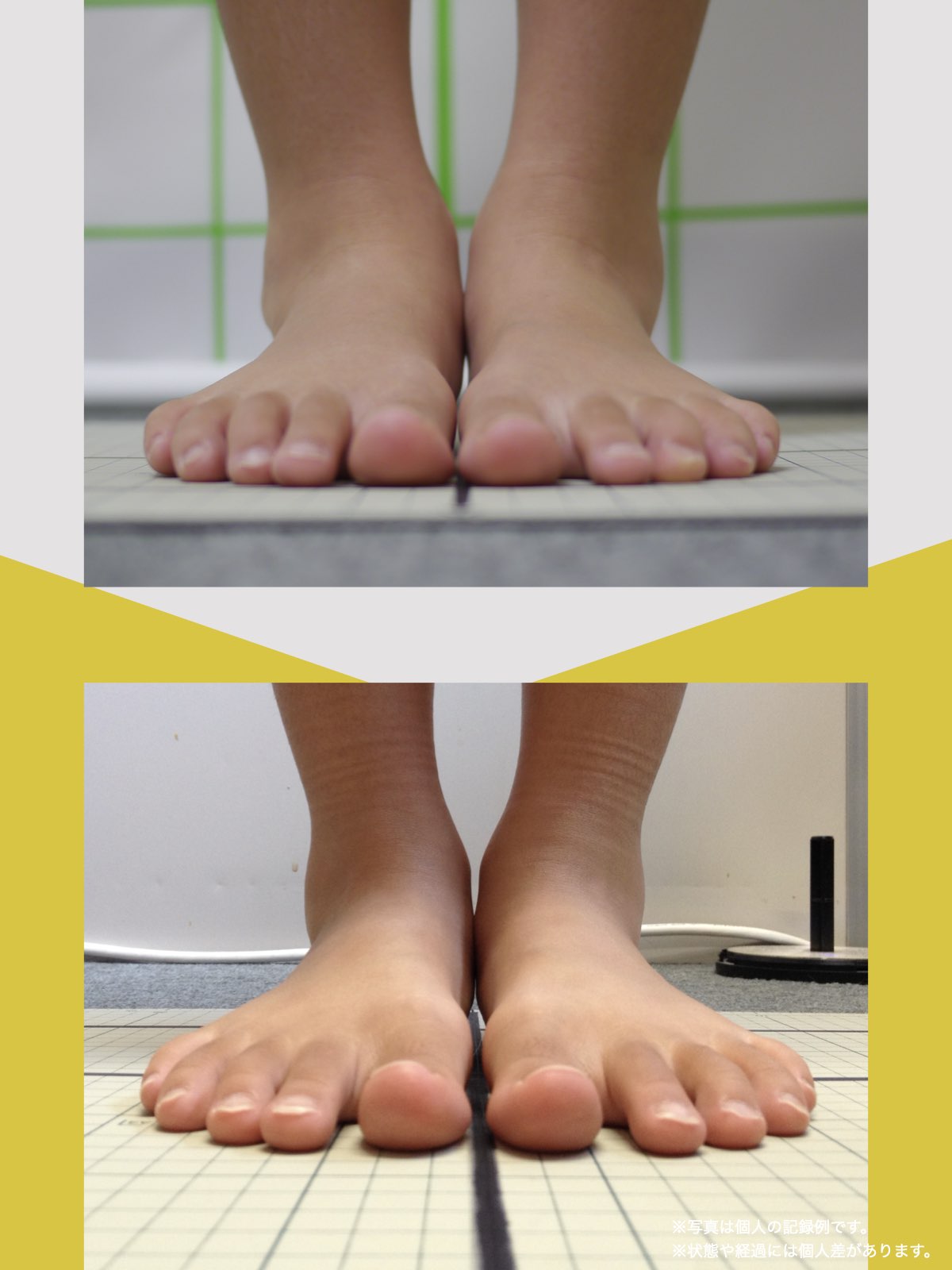
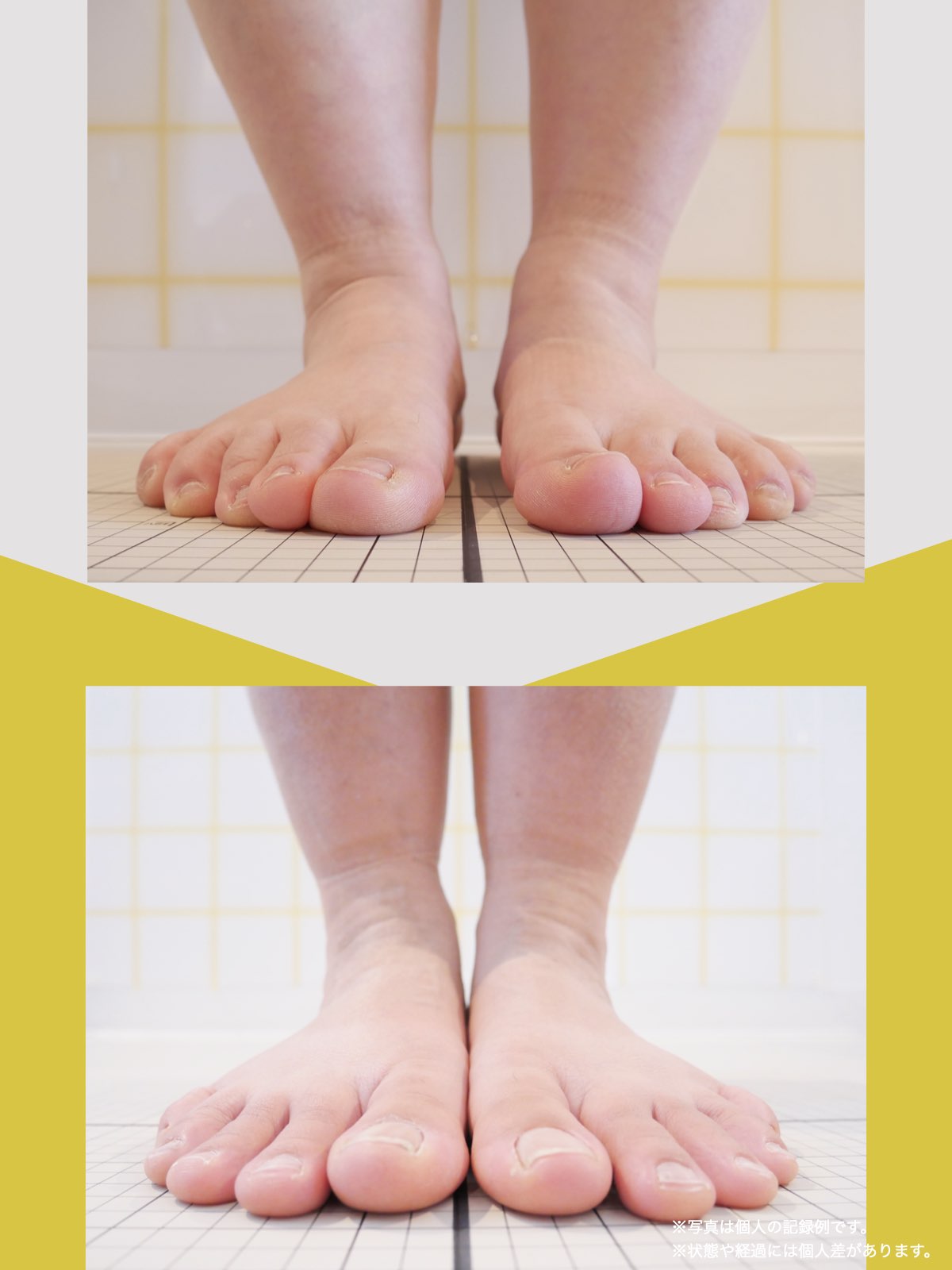
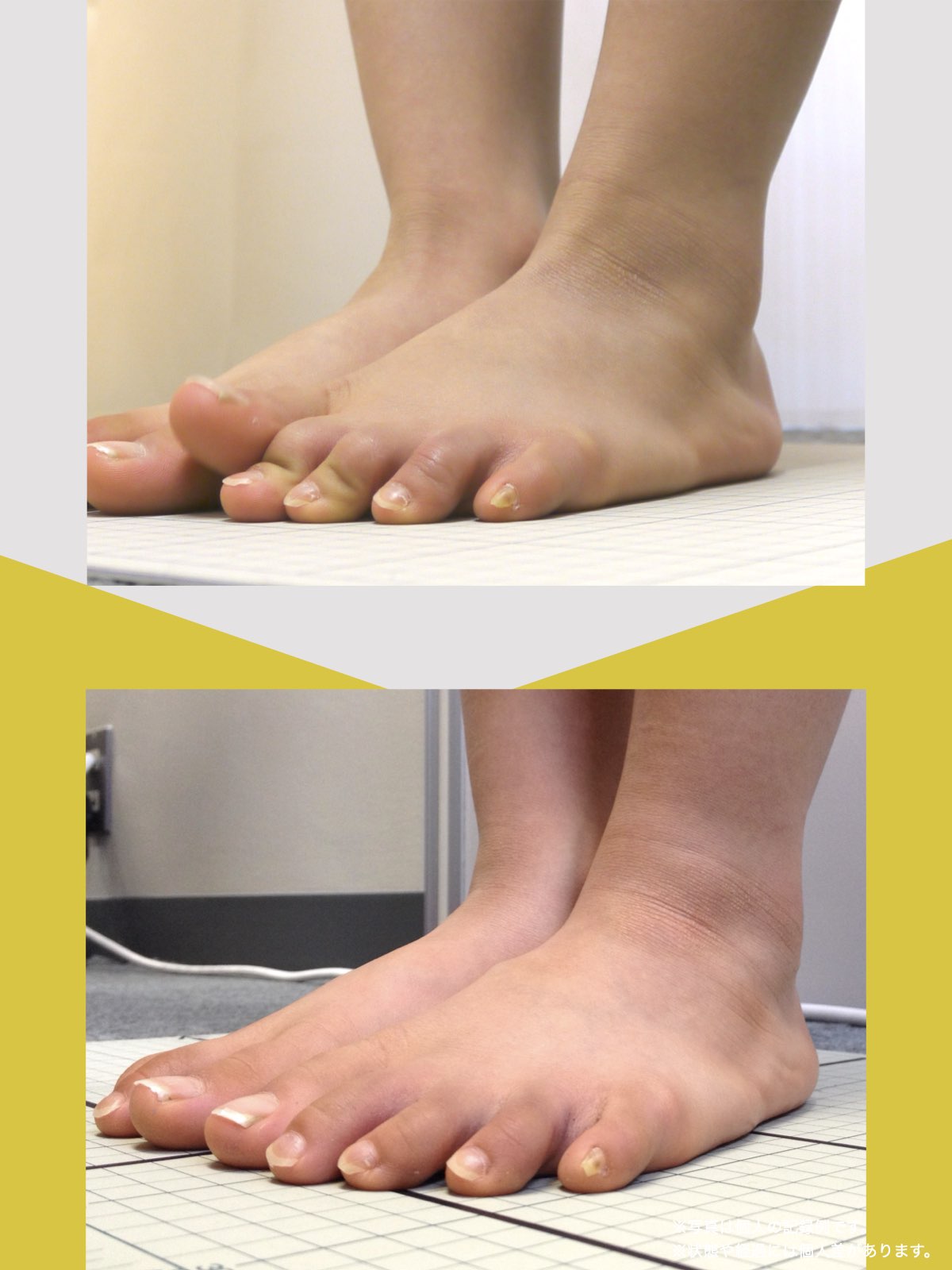
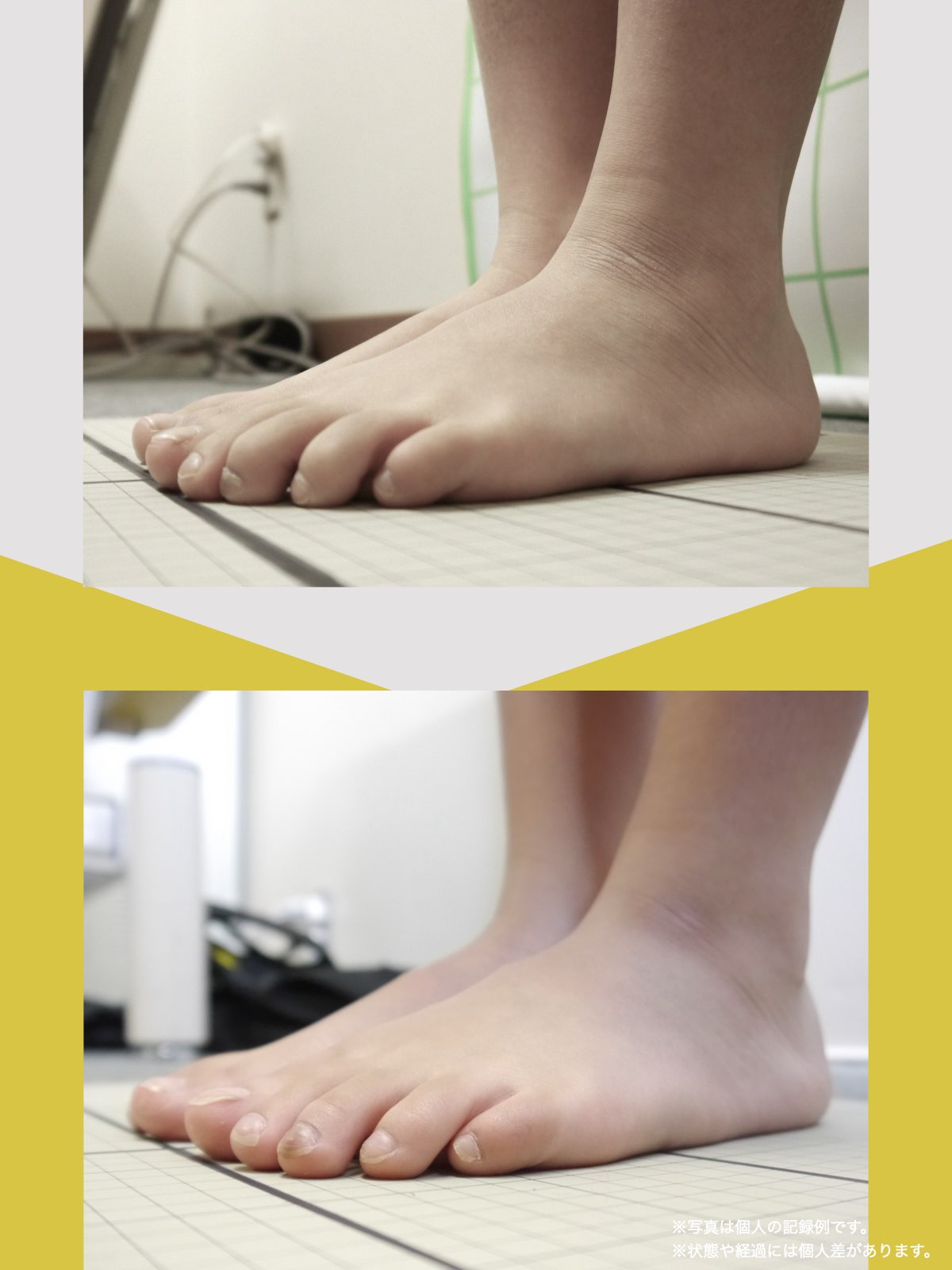
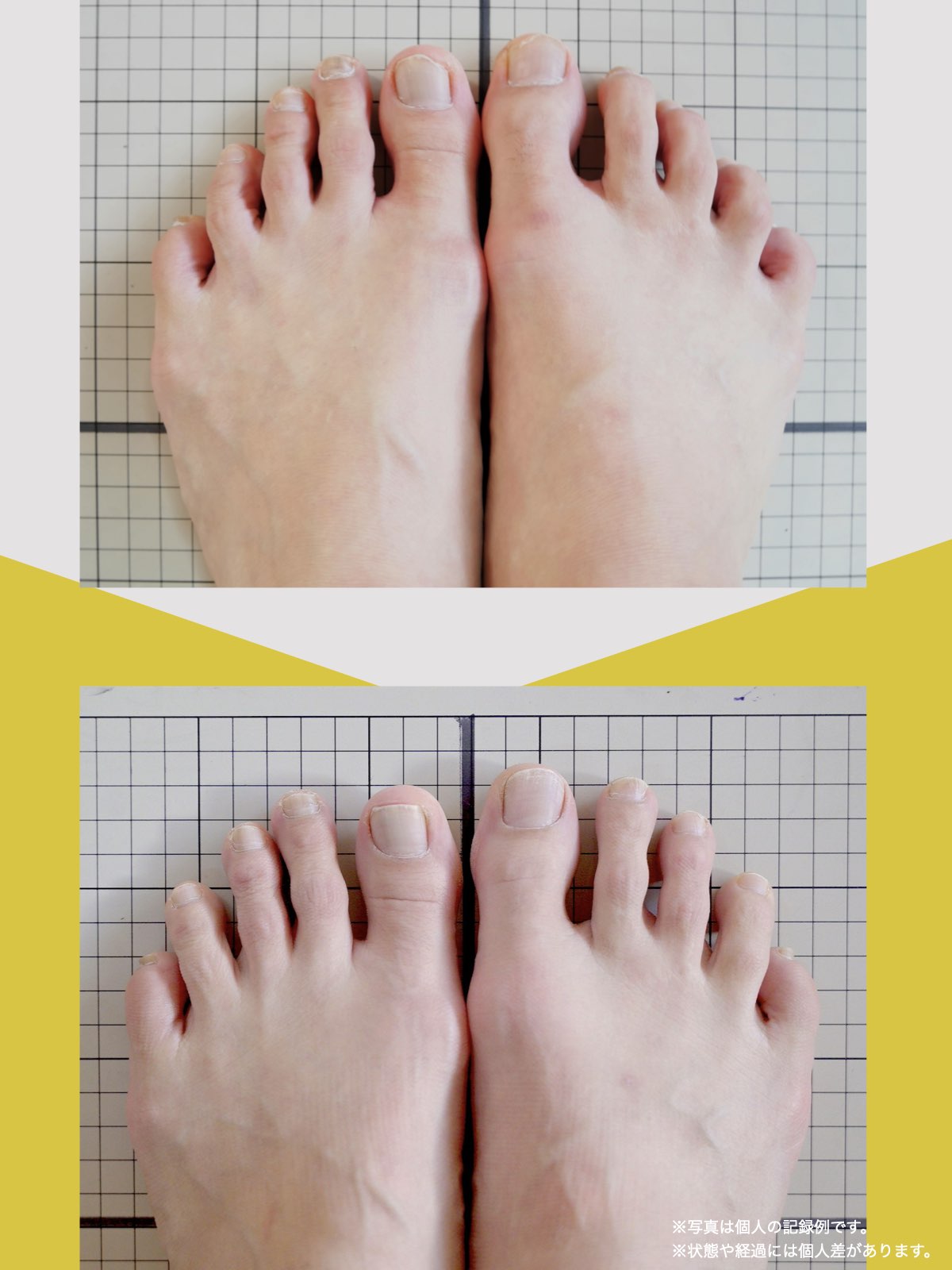
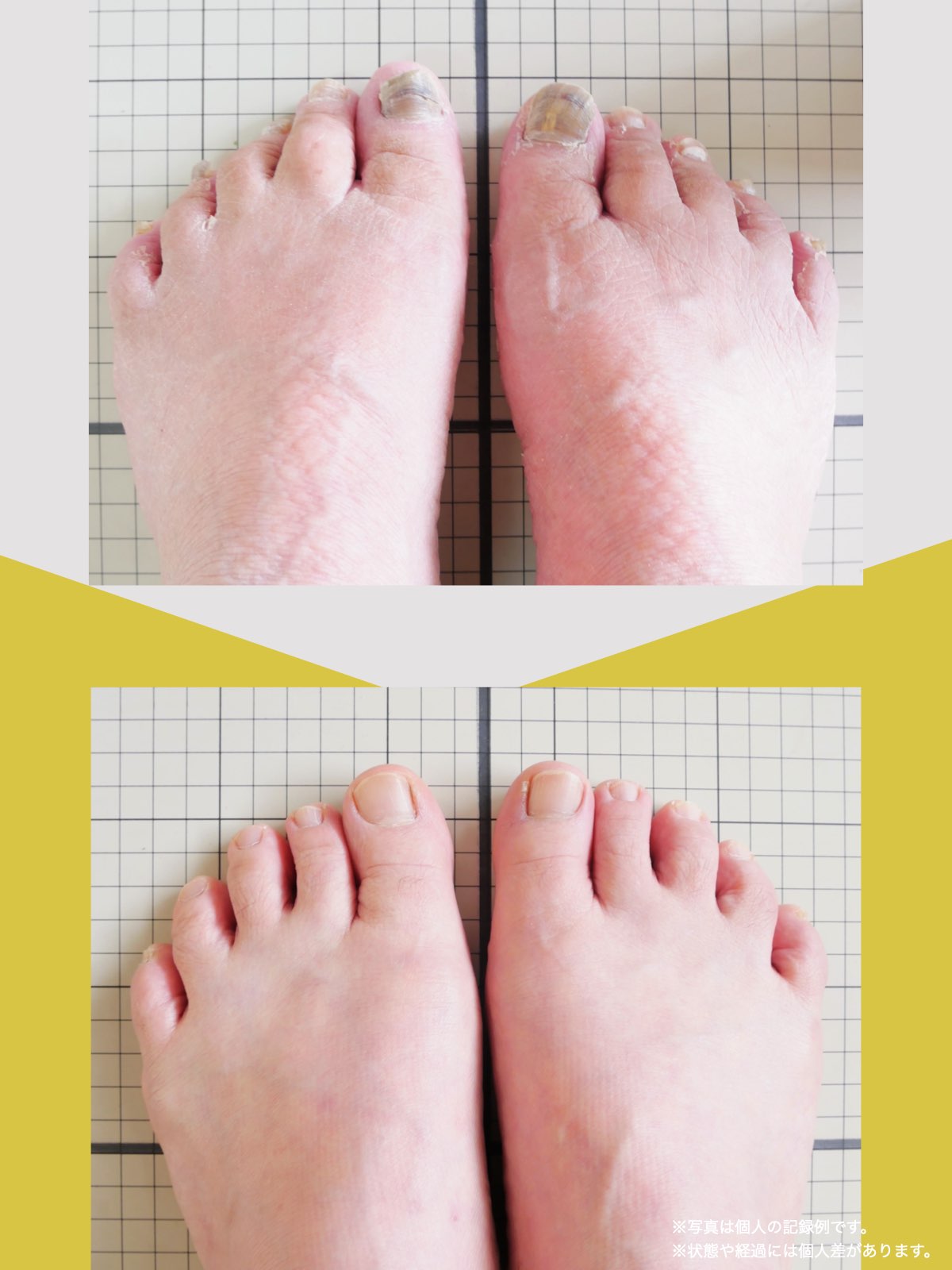
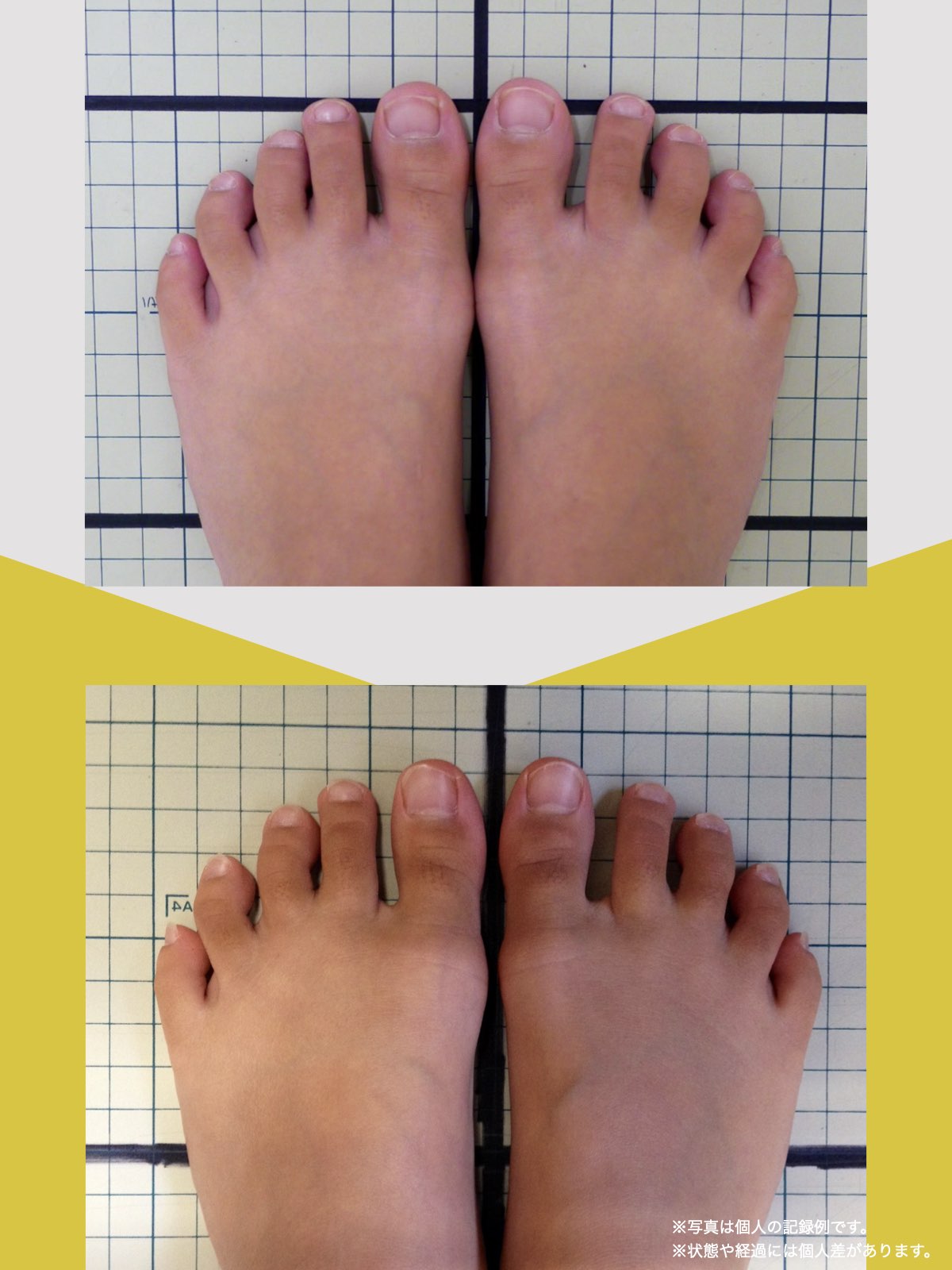
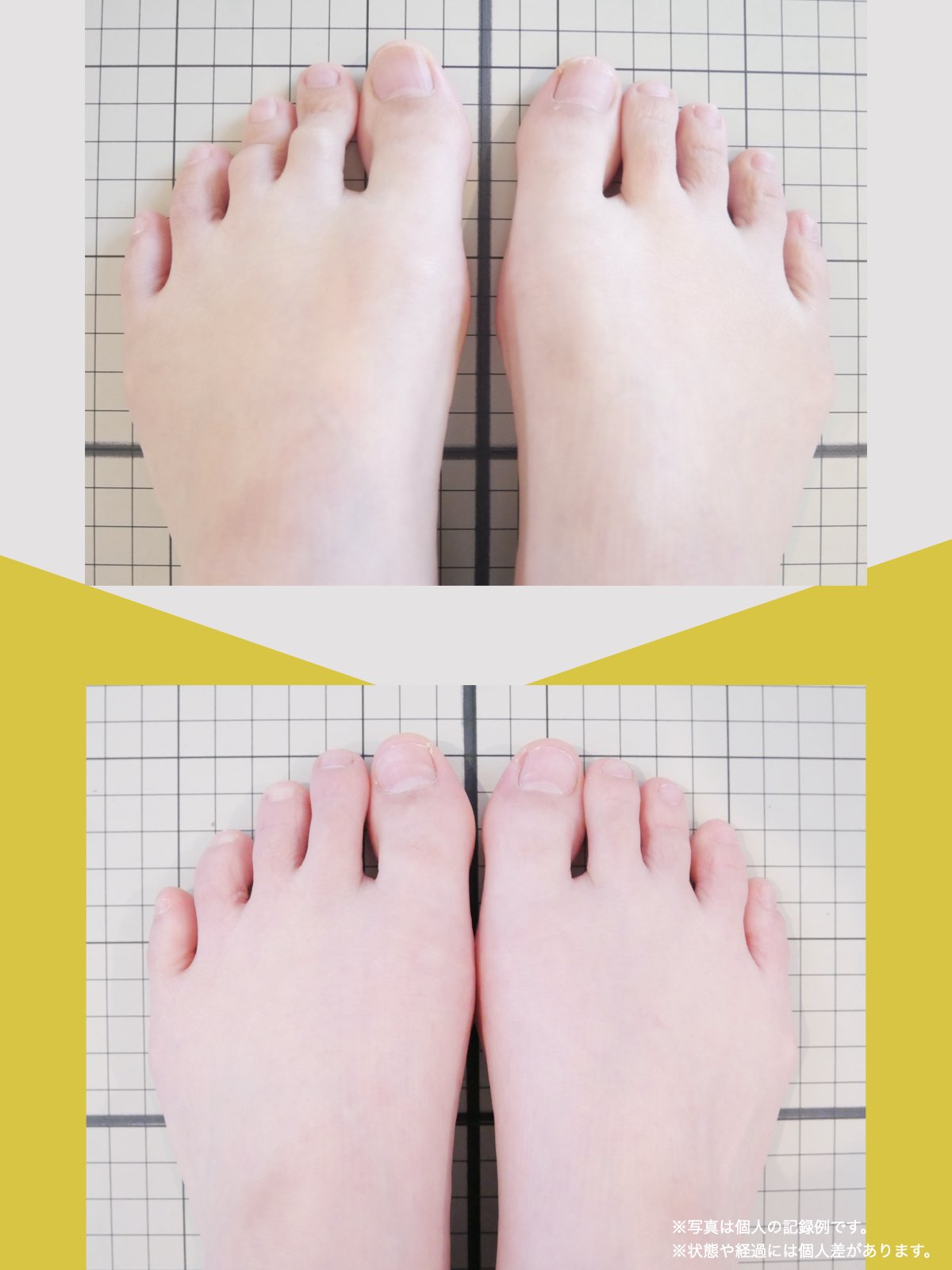
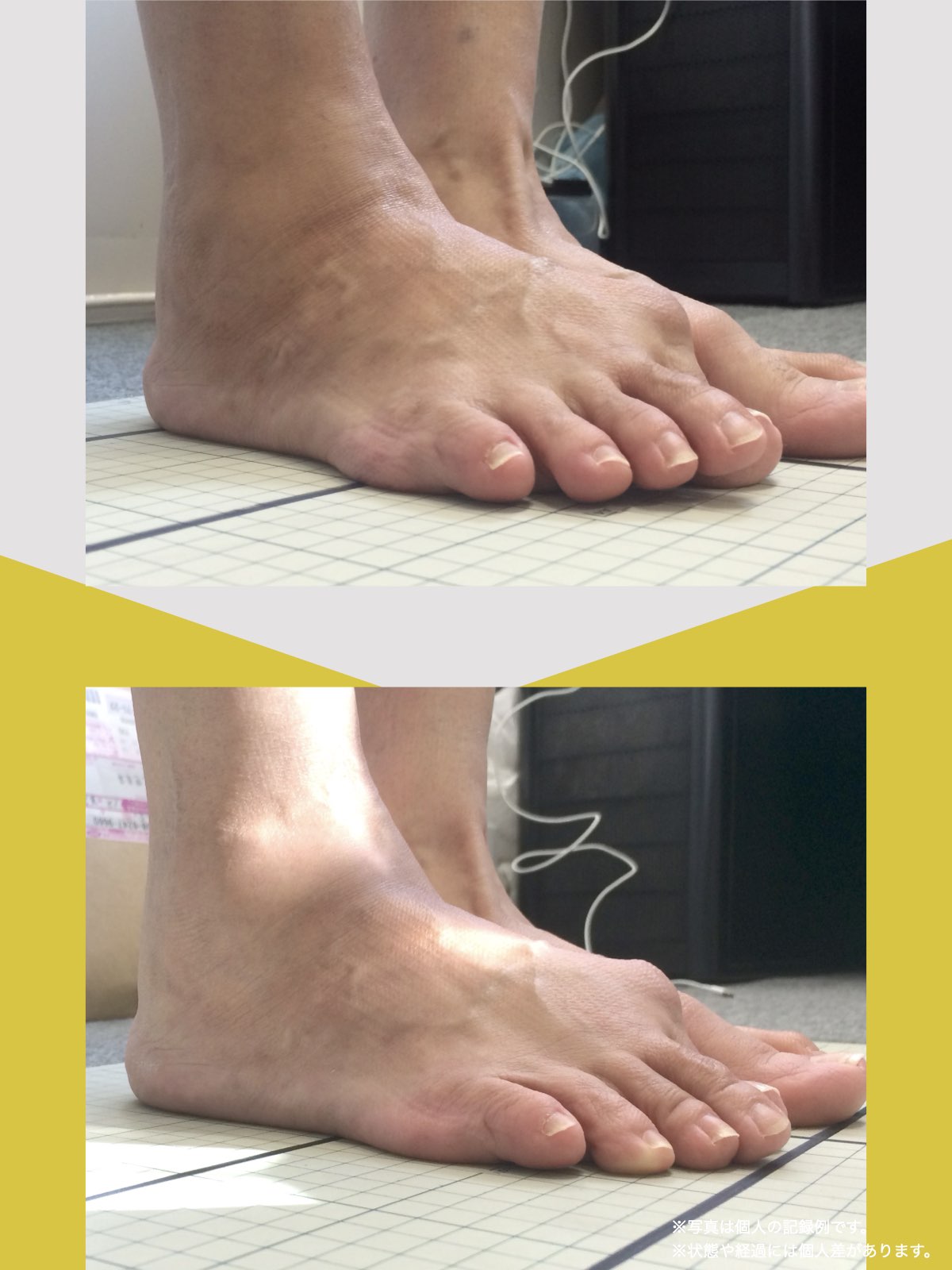
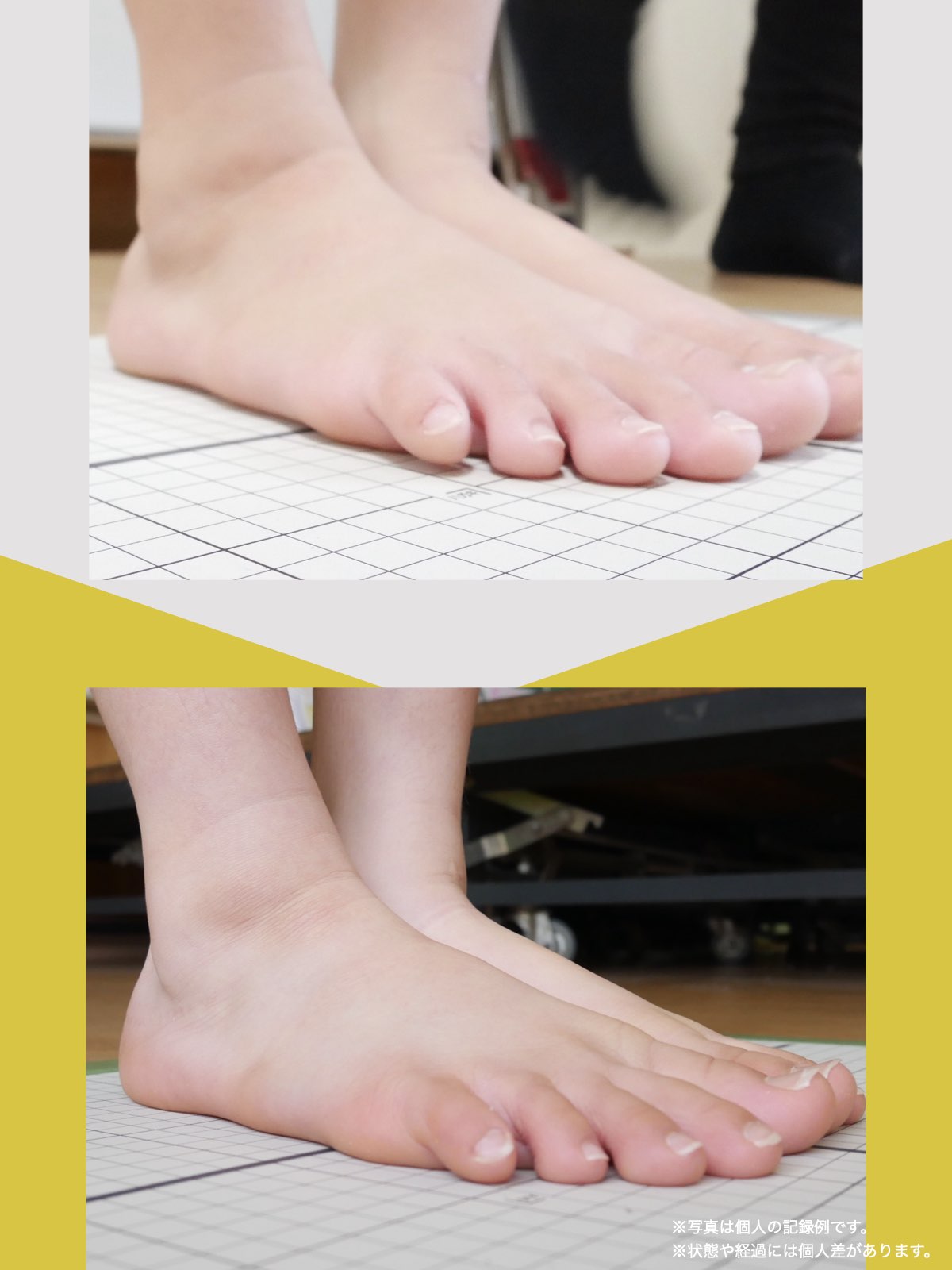
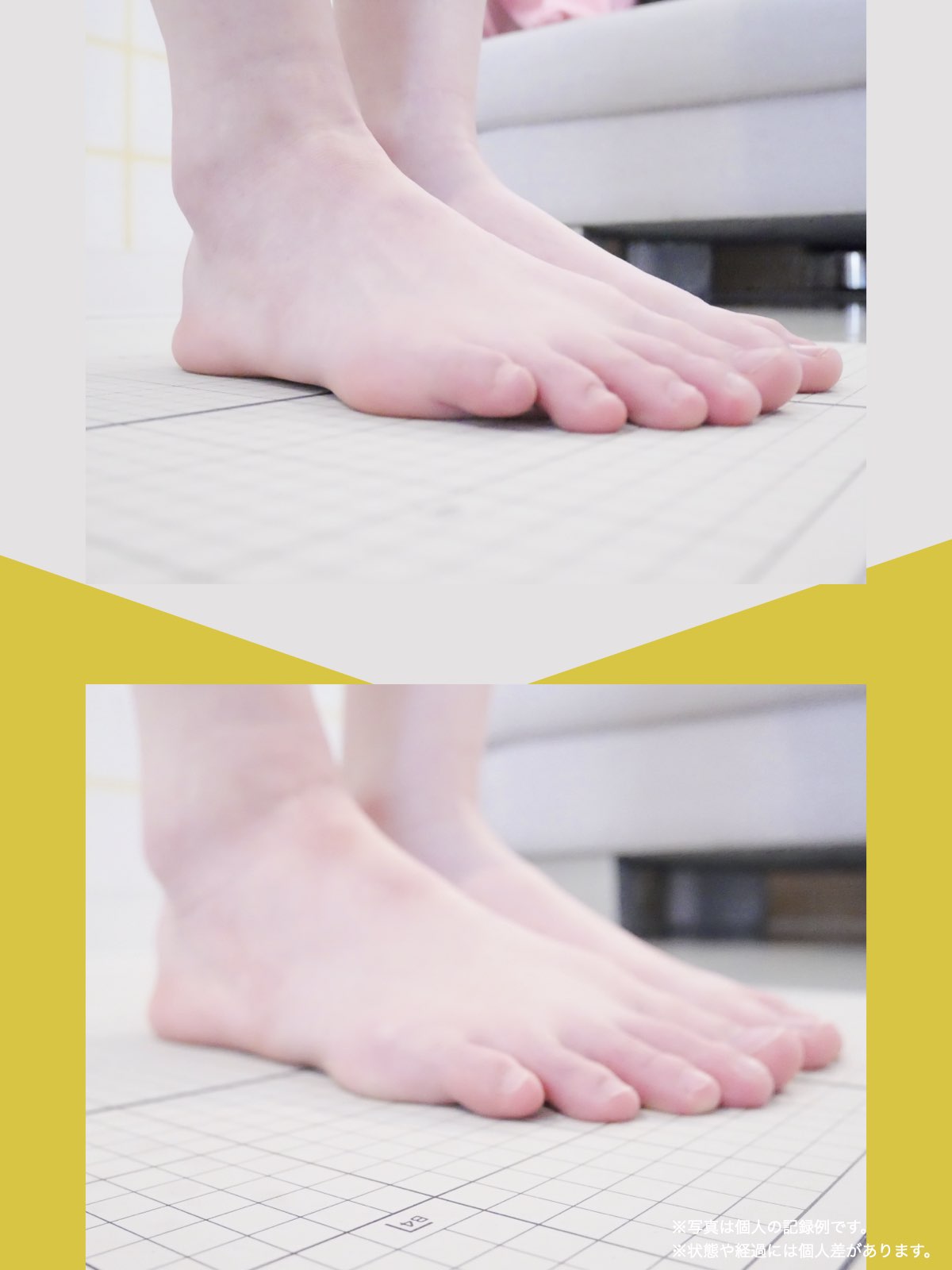
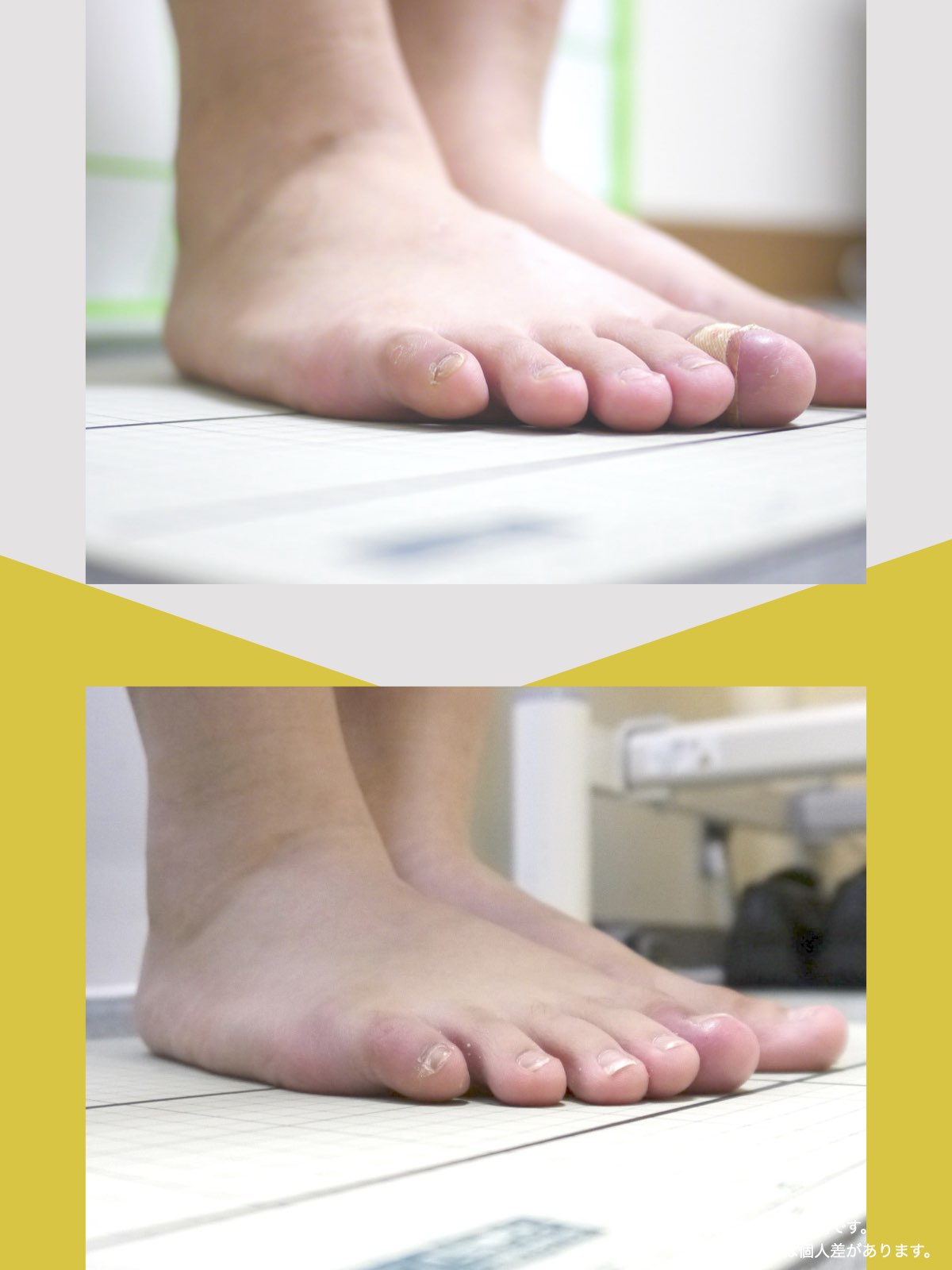
足指ケアで坐骨神経痛と向き合った私の体験談
5年ほど前、右膝を痛め、その2年後には左膝も負傷しました。どちらも犬の散歩中に転倒したことがきっかけでした。
それ以降、膝をかばいながら歩く生活が続き、家の中では家具につかまり、外出時には2本のポールを杖代わりに使うようになりました。
しばらくすると、今度は腰に強い痛みを感じるようになり、夜中に痛みで目が覚めてしまう日もありました。
整形外科で検査を受けたところ、「脊柱管狭窄症による坐骨神経痛」と説明を受け、長年、膝をかばって歩いてきたことも影響している可能性があると言われました。
そんな中、昨年6月に知人の紹介で湯浅慶朗先生と出会い、足指や足元の使い方について教えていただきました。
振り返ると、40年以上、仕事でハイヒールや革靴を履き続け、足に負担をかけてきたことも関係していたのかもしれません。
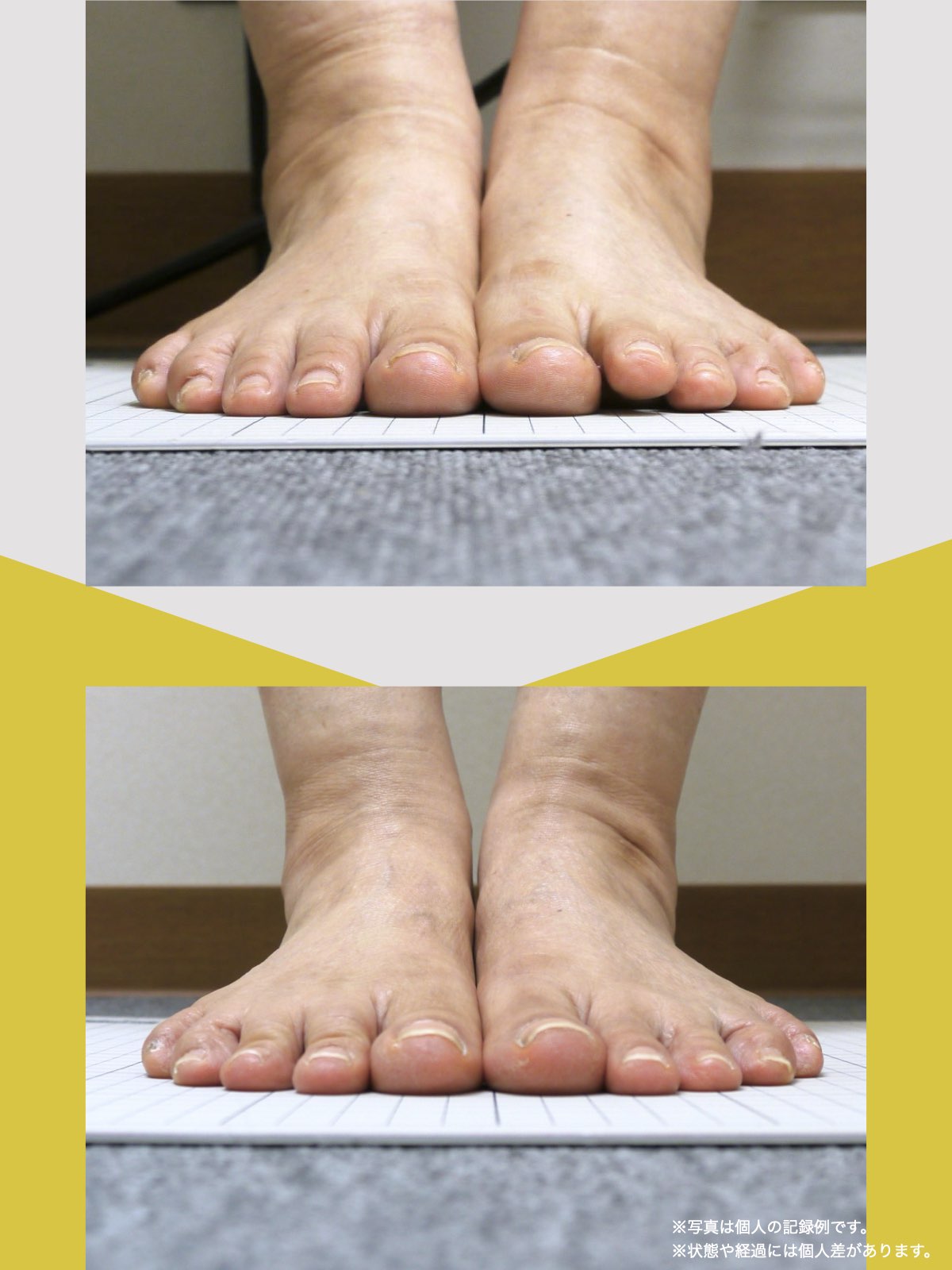
当時の私の足指は互いにくっつき、広がりにくい状態で、外反母趾や屈み指、巻き爪などもありました。
「足元から見直してみよう」と思い、先生のアドバイスをもとに、できることから取り組むことにしました。
まず始めたのが「ひろのば体操」です。
朝起きたとき、昼間にテレビを見ながら、夜はお風呂の中で、毎日時間を決めて続けました。足指を反らす・曲げる動作を1セットとして、5セットずつ行いました。
また、日中は5本指靴下(YOSHIRO SOCKS)を履き、自分の足に合わせて選んだ靴を使うようにしました。
体重管理のために食生活にも気を配り、週に3回ほど、1時間程度のウォーキングも無理のない範囲で続けました。
当初はポールを使って歩いていましたが、少しずつポールを使わずに歩く時間が増えていきました。
最初は違和感を感じることもありましたが、次第に歩くことへの不安が減り、「以前より歩きやすく感じる日が増えてきた」と思えるようになりました。
今では、膝や腰の痛みを強く意識することが少なくなり、ウォーキングも楽しめるように感じています。
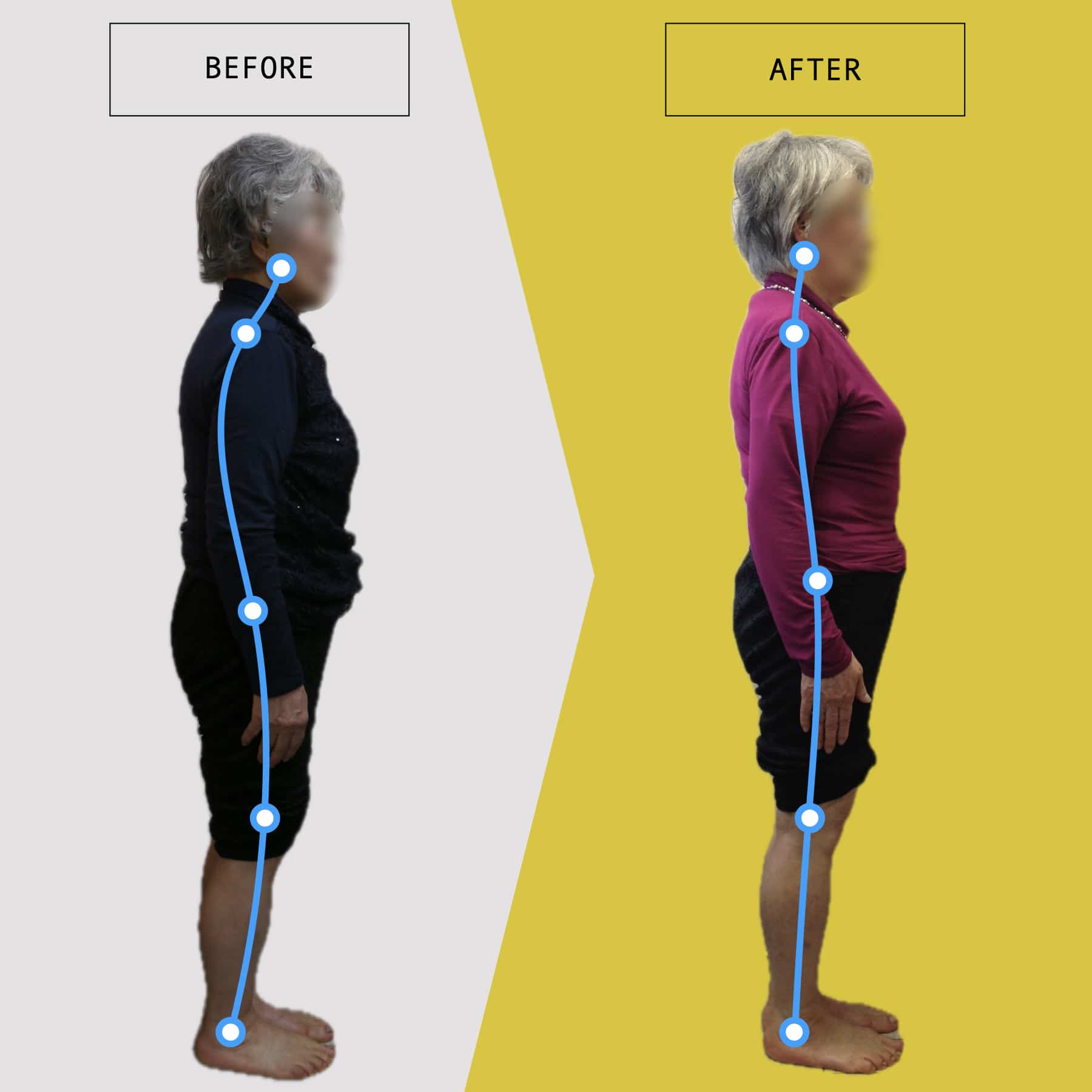
※これは個人の体験談であり、すべての方に同様の変化が生じるものではありません。
まとめ
坐骨神経痛とされる症状のなかには、必ずしも神経そのものが圧迫されているわけではないケースもあります。足指の機能不全に起因する姿勢の乱れ→骨盤・仙腸関節・梨状筋への連鎖的な負荷という構造的背景が存在する可能性も視野に入れることで、再発や長期化の回避につながるかもしれません。
すべての症状に当てはまるわけではありませんが、「足元から見直す」という視点を取り入れることで、これまでとは異なるアプローチの可能性が広がるのではないでしょうか。

.107-scaled.jpeg)