【医療監修】前十字靭帯損傷を“何度も繰り返す人”へ|本当の原因は膝ではなく“足指の機能低下”かも?
.047-1-scaled.jpeg)
はじめに|前十字靭帯を守るには“膝”だけを見ないことが大切です
こんにちは。足指研究家の湯浅慶朗です。
前十字靭帯(ACL)は、膝の安定性を支える非常に重要な靱帯のひとつです。
特にジャンプ着地や急停止・方向転換などで大きな負荷がかかり、部分断裂や完全断裂を起こすケースも少なくありません。
こうした損傷は「スポーツによる衝撃」や「外力」が主な原因とされていますが、実はそれだけではありません。
私が理学療法士として10万人以上の足と姿勢を診てきた中で実感するのは、“足指の変形や機能低下”が、膝のアライメント(配列)を狂わせ、結果としてACLに過剰なストレスをかけているケースが多いという事実です。
例えば、
- 浮き指・かがみ指で重心がブレている
- 靴や靴下の中で足が滑りやすい
- O脚・X脚などの骨格の崩れがある
このような要因が積み重なると、たとえ外力が加わらなくても、前十字靭帯に慢性的な負担がかかり、損傷リスクが高まります。
概要|前十字靭帯(ACL)と膝の基本構造
膝関節は、大腿骨・脛骨・腓骨という3つの骨で構成されており、周囲には安定性を保つための靱帯や軟部組織が存在します。中でも前十字靭帯(ACL)は、大腿骨の後上方と脛骨の前方中央をつなぎ、膝の前後方向のズレを防ぐ働きを持っています。
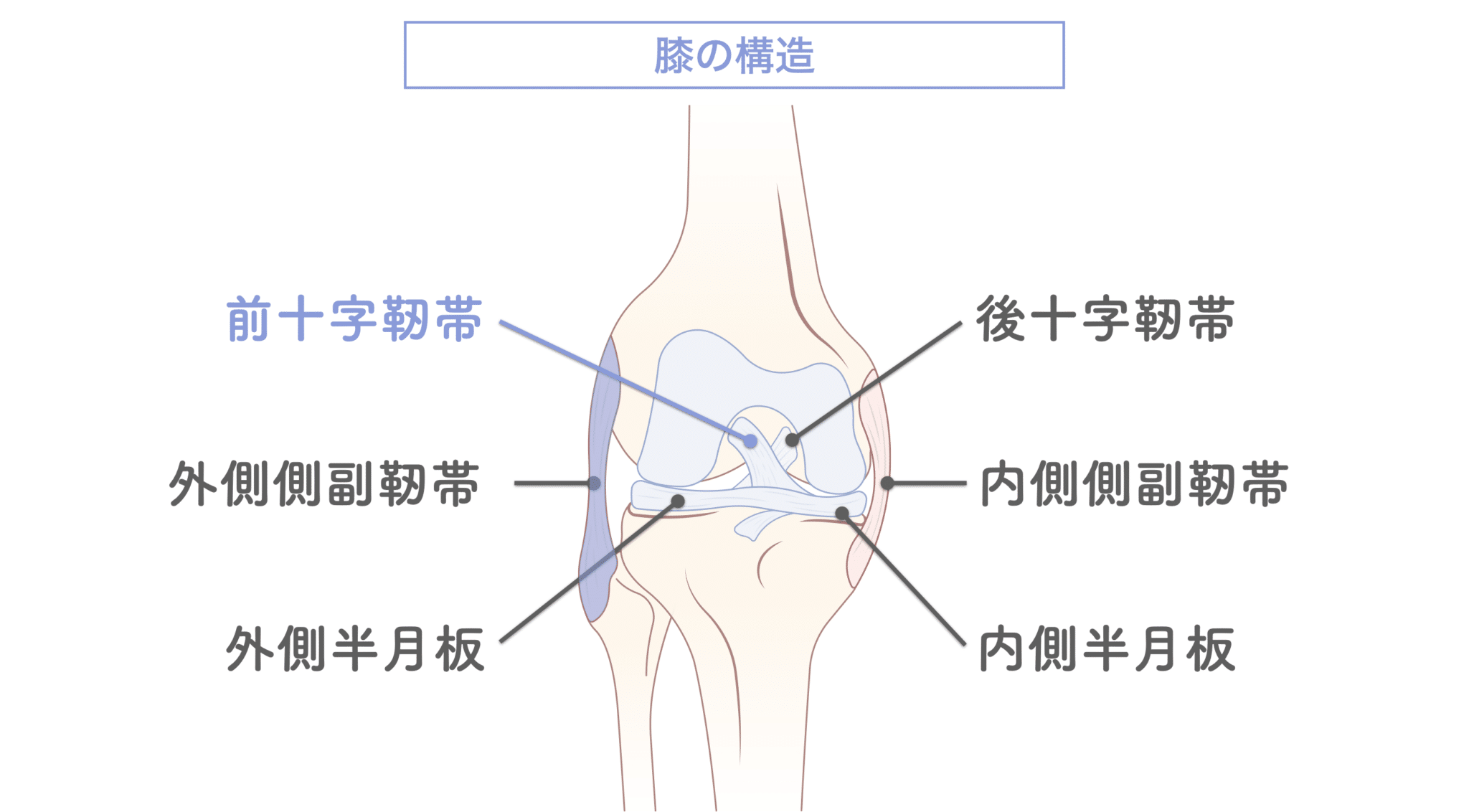
膝の主な構造:
- 骨格: 大腿骨、脛骨、腓骨
- 靱帯: 前十字靱帯(ACL)、後十字靱帯(PCL)、内側側副靱帯(MCL)、外側側副靱帯(LCL)
- 軟骨: 関節面のクッションとして摩擦を軽減
- 筋肉: 坐骨筋(ハムストリングス)などが関節安定を支える
これらが連動して機能することで、膝は滑らかな屈伸運動や体重支持を可能にしています。
前十字靭帯損傷(ACL損傷)とは?
ACL損傷とは、膝の前十字靭帯が部分的または完全に断裂・損傷する状態を指します。
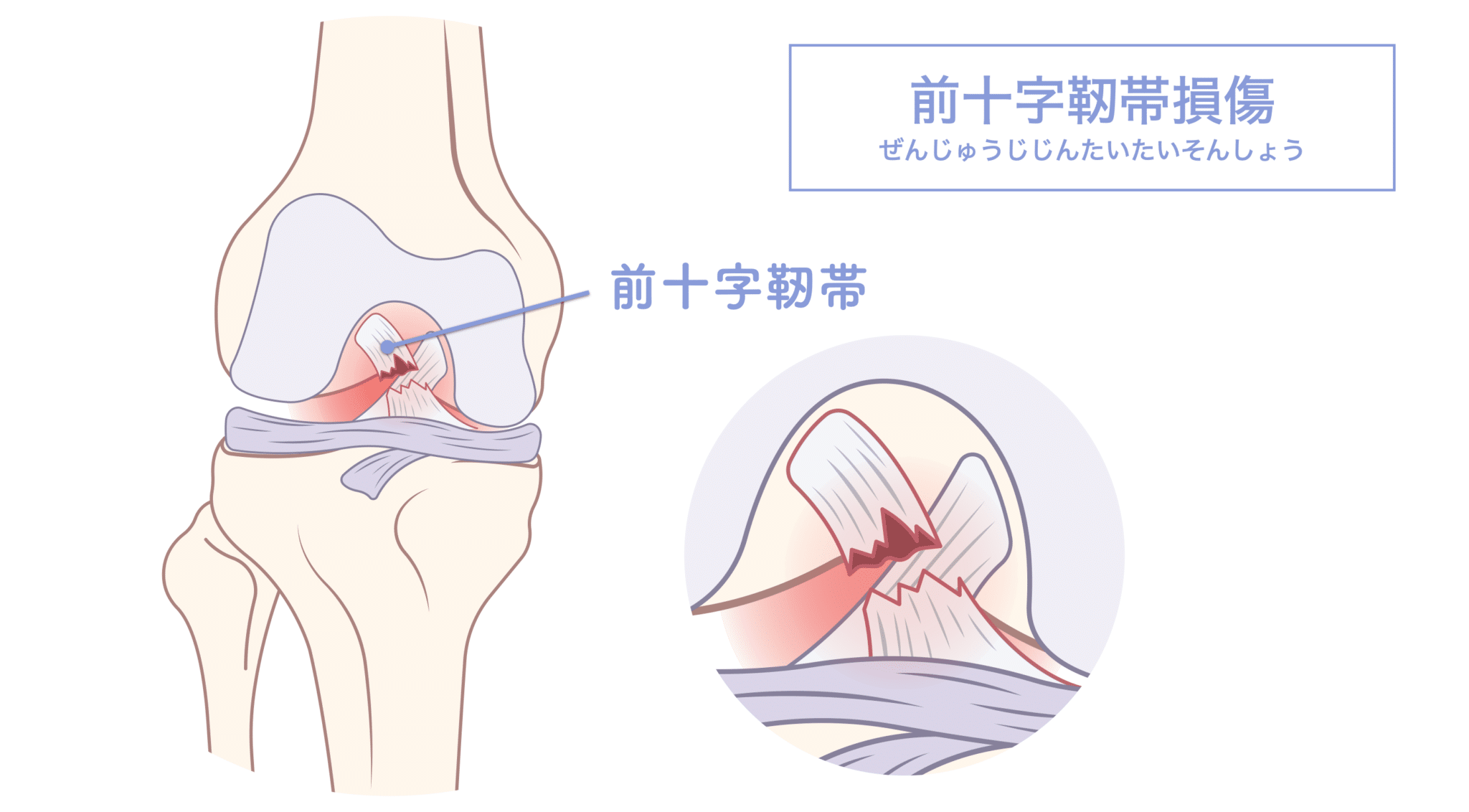
多くの場合、スポーツ中の急なストップ動作、ジャンプ着地、方向転換などの際に膝がひねられることで発生します。
ACLを損傷すると、次のような状態が起こる可能性があります。
- 膝の不安定感
- 腫れや痛み
- 動作時の引っかかり感
- 急な膝崩れ(giving way)
また、一度損傷すると再発しやすく、慢性的な機能障害に繋がるリスクもあるため、適切な評価と対処が重要です。
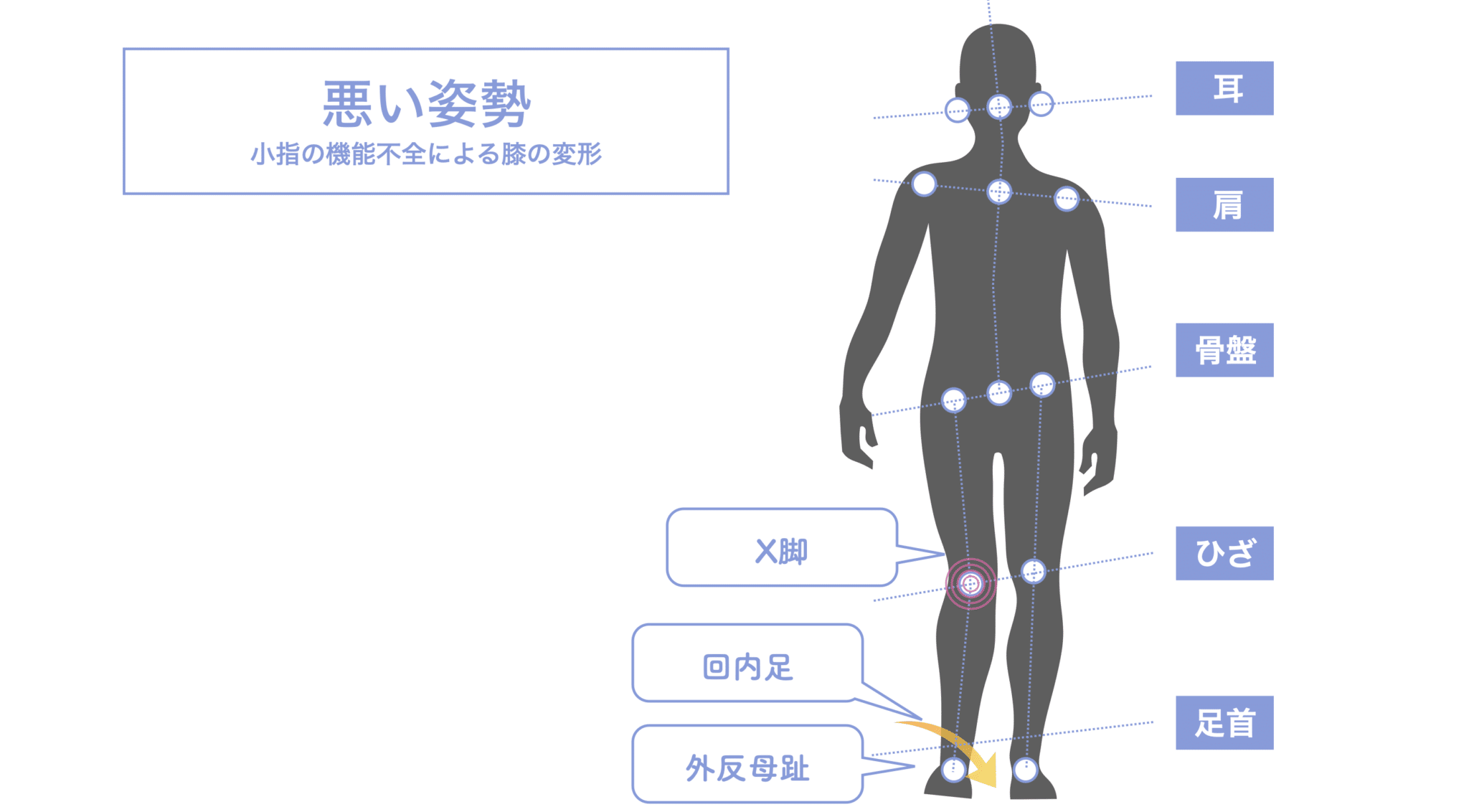
ACL損傷が“起こりやすい人”と“起こりにくい人”の違いとは?
同じ運動や日常動作をしていても、ACLを傷めやすい人とそうでない人がいます。
この差を生む大きな要因のひとつが、足指・足裏・重心・姿勢の“構造的な崩れ”にあります。
実際、以下のような構造的特徴がある人は、膝のアライメントが乱れやすく、ACLにかかるストレスが高まります。
- 外反母趾や浮き指がある
- 靴や靴下の中で足が滑る
- X脚・O脚傾向が強い
- 片足立ちで不安定になりやすい
こうした問題は、単なる筋力の問題ではなく、足元から崩れた姿勢バランスの結果であることも多いのです。
ここまでのまとめ|膝を守るには“足指から整える”という視点を
前十字靭帯損傷は、激しい運動や接触によって生じるものと考えられがちですが、実際には日常の姿勢・重心・足指の機能といった「見落とされがちな構造的要因」が大きく関わっています。
「膝の怪我を繰り返している」
「スポーツのたびに不安を感じる」
「そもそも膝の形が気になる」
そんな方にこそ知ってほしいのが、“足指から整える予防とケアの視点”です。
このあと詳しくご紹介していきます。
症状|前十字靭帯損傷(ACL損傷)で見られる主な特徴
前十字靭帯(ACL)は、膝の安定性を支える中心的な靱帯のひとつです。この靱帯に過度な負担がかかった場合、次のような自覚的なサインが現れることがあります。
1)膝の不安定感やぐらつき
足をついた瞬間に“抜ける”ような感覚がある。とくに方向転換やジャンプの着地などで生じやすい。
2)膝の腫れ・炎症反応
損傷直後は関節内に出血や炎症が起きやすく、膝が腫れたり熱感を伴うことがある。
3)圧痛や違和感
膝を触ったときに痛みを感じる、または膝の奥に“詰まり”や“ズレ”のような違和感がある。
4)可動域の制限
膝をしっかり曲げ伸ばしできない、膝裏が引っかかるような感覚があり、動作がスムーズにいかない。
5)運動時の不快感や不安感
歩行・ランニング・階段の昇降などで、膝が安定せず違和感を伴うケースがある。
6)膝が重だるく感じる
動かしていると“膝だけ重い”“押されるような不快感”があると訴える人もいます。
7)クリック音や異常音
曲げ伸ばし時に「ポキッ」「コキッ」といった関節音が生じることがあります。
これらの症状は、変形性膝関節症・側副靭帯損傷・半月板損傷など他の膝疾患と共通する部分も多く、自己判断だけでは区別が難しいケースもあります。
ACL損傷は“膝”だけに原因があるわけではありません
重要なのは、こうした症状があるからといって「膝そのものが原因」とは限らないという点です。
私が理学療法士として臨床を重ねる中で感じるのは、多くの場合、
- 足指の変形(浮き指・かがみ指・外反母趾など)
- 滑りやすい靴下・靴による足元の不安定さ
- 重心の偏りによるO脚・X脚化
- 足裏の支持力の低下
こうした“足元からの構造的な乱れ”が膝のアライメントを崩し、ACLに局所ストレスを集中させているという事実です。
つまり、
「膝に症状が出ている」=「膝だけが問題」ではない
という視点を持つことが、根本的な予防・ケアにつながります。
医療機関での診断と見分け方について
整形外科やスポーツドクターなどの専門医であれば、触診・徒手テスト・画像診断(MRIなど)により、ACL損傷を正確に評価することができます。
代表的な徒手テストには:
- Lachmanテスト
- 前方引き出しテスト
- Pivot Shiftテスト
などがありますが、これらは専門的な手技のため、自己判断は避けましょう。
ただし日常生活の中で「いつまでも違和感が取れない」「再発を繰り返している」といった方は、足元から重心や姿勢の乱れを整えることも同時に考えることが、再発予防の一歩になります。
ここまでのまとめ|膝の痛みが出ても“膝だけ見ない”視点を
膝に痛みが出たからといって、必ずしも原因が膝にあるとは限りません。
むしろ、
- 足指が地面にしっかり接地していない
- 靴の中で足が滑っている
- 姿勢が崩れて膝がねじれている
こうした“見えない原因”があることで、前十字靭帯が過度に伸ばされ、痛みや不安定感が出ていることも多いのです。
次の章では、ACL損傷を引き起こす構造的な原因とメカニズムを詳しく解説していきます。
原因・発症のメカニズム|なぜ前十字靭帯は損傷しやすくなるのか?
前十字靭帯損傷(ACL損傷)は、突然の衝撃で発生するケースもありますが、実はその背景には“負担が蓄積しやすい身体環境”が存在することがあります。ここでは、一般的な医学的要因と、近年注目されている姿勢・足部アライメントとの関係を整理していきます。
医学的には、次のような要素が指摘されています。
1)スポーツ活動
バスケットボール・サッカー・スキーなど、急停止・ジャンプ着地・方向転換が多い競技。
2)外傷・衝撃
転倒、交通事故、膝への直接的な打撃など。
3)膝の不安定性
筋力バランスや支持機能の低下によるもの。
4)過去の膝の怪我歴
一度損傷すると、再び負担がかかりやすくなる。
5)下肢筋力不足
特に大腿四頭筋・ハムストリングスのサポート力低下。
6)過度な練習量・疲労蓄積
組織の回復が追いつかず負担が増える。
つまり、ACL損傷は“膝だけの問題ではなく、環境・動き方・身体バランスの影響を受けやすい”という特徴があります。
同じスポーツでも「傷めやすい人」と「傷めにくい人」がいる理由
たとえば同じ練習量でも、
- ACL損傷を繰り返す人
- まったく問題なく続けられる人
この違いは、アライメント(骨格配列)と荷重のかかり方にあります。
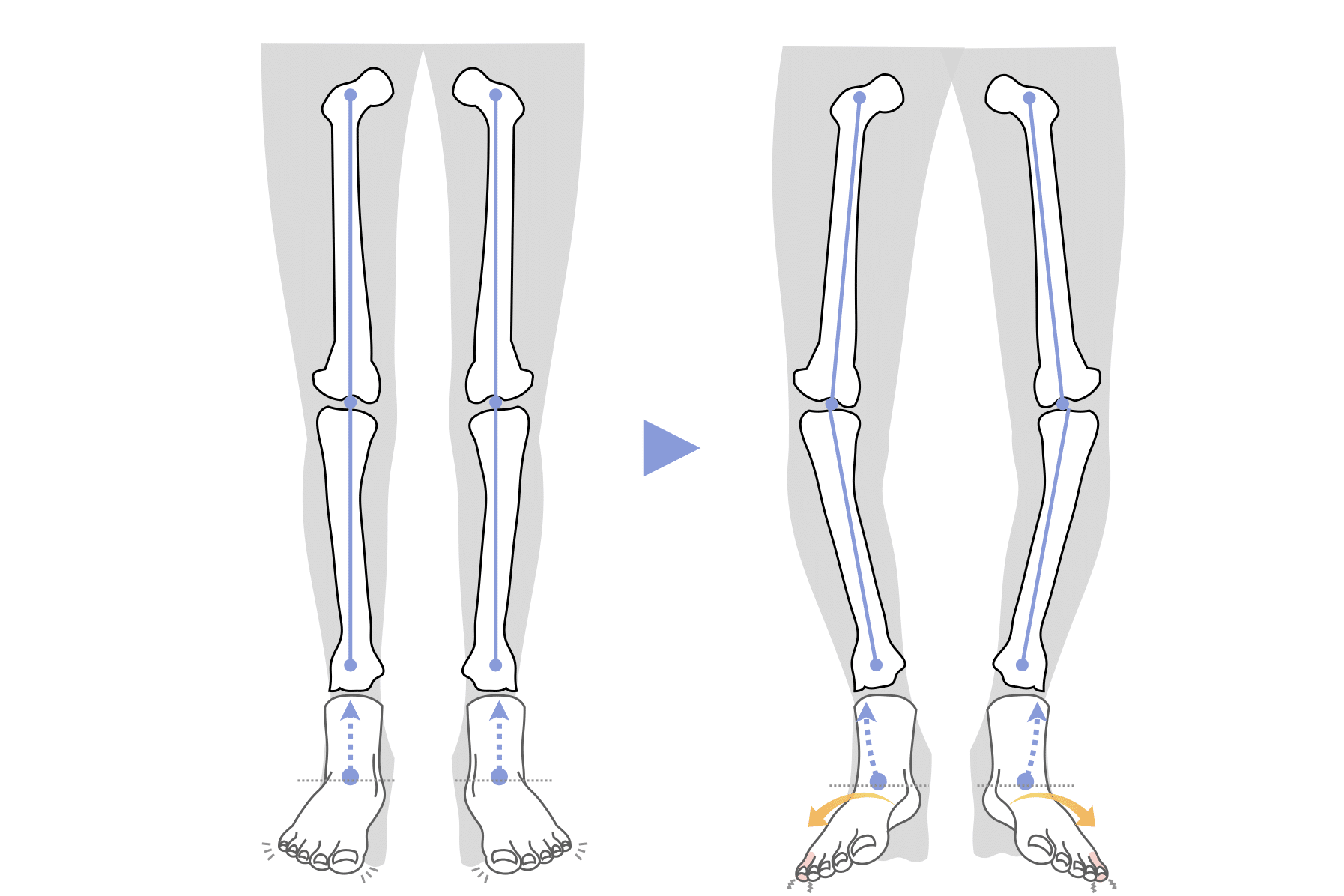
この構造的な違いを理解するために、私が提唱している Hand-Standing理論 を参考にしてください。手で逆立ちをしたとき、指という支持点が不安定だと、肘や肩に過剰な負担が集中します。同じように、足指という支持点が崩れた状態では、膝が“受け皿”となり、前十字靭帯に無理な張力がかかりやすくなります。
特に多くの臨床現場で見られるのは、
- X脚・O脚傾向
- 内股姿勢
- 足指がうまく使えない(浮き指・かがみ指など)
- 靴の中で足が滑る環境
こうした下肢のわずかなゆがみが、膝の力学的負担を左右するという点です。
ここまでのまとめ
“靭帯が弱いから起こる”のではなく、負担が偏りやすい構造が背景にあることが多い。
力学的メカニズム|前十字靭帯にストレスが集中する流れ
前十字靭帯は、大腿骨と脛骨の前後方向のズレを制御しています。
そのため、膝関節の軸がわずかに乱れるだけでも、靭帯が引き伸ばされやすくなります。
ニュートラルポジション(理想的なアライメント)
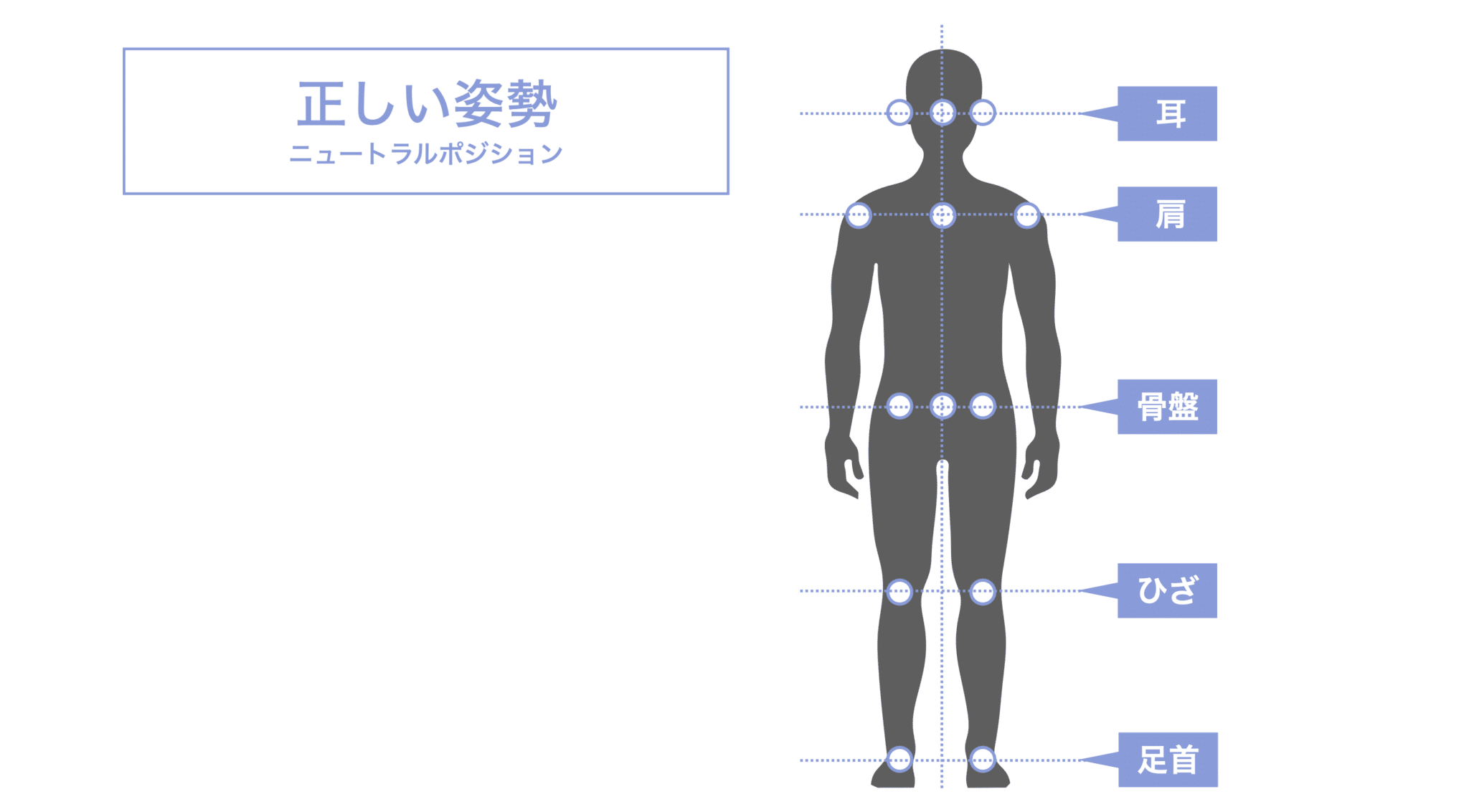
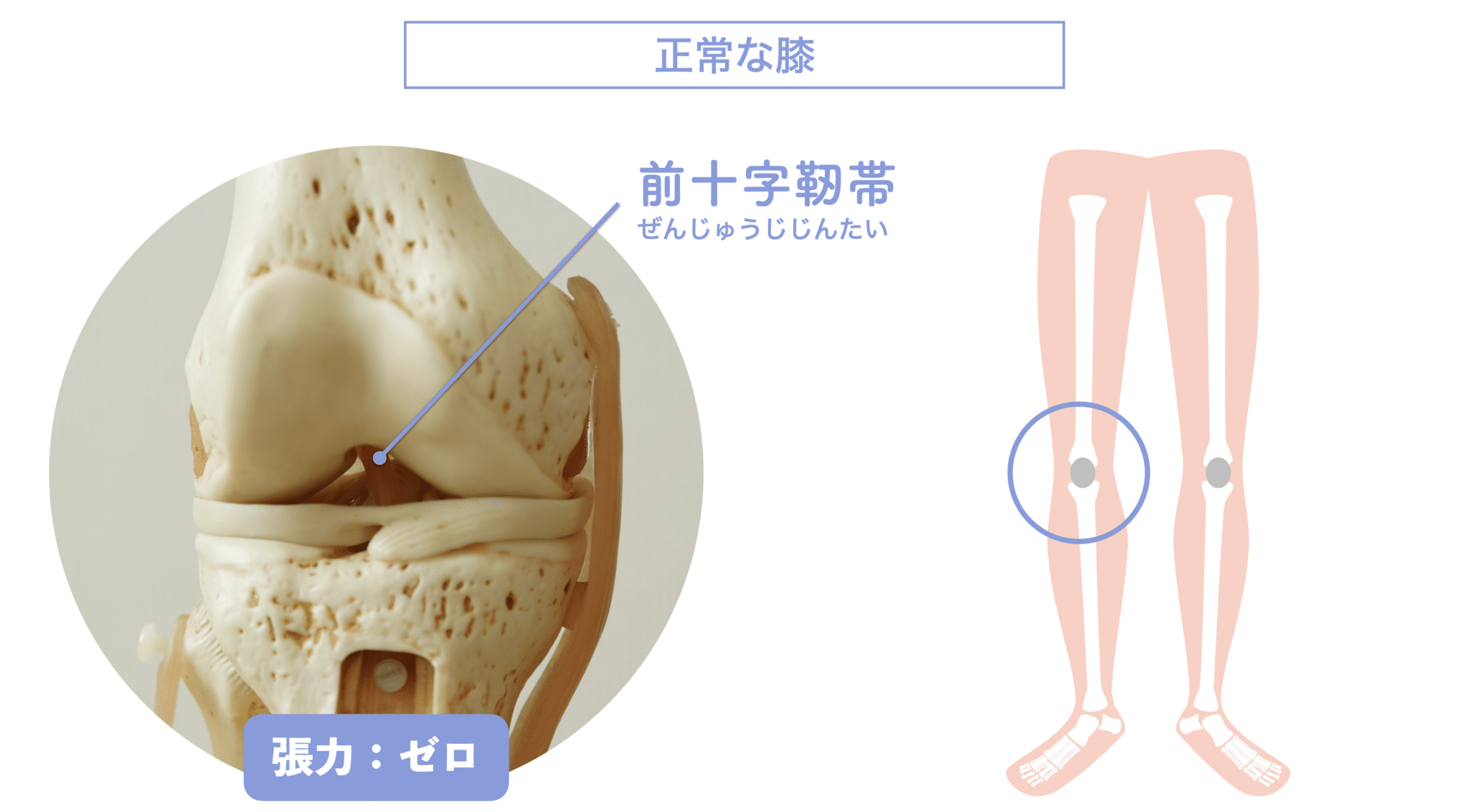
- 骨盤が水平に保たれている
- 大腿骨・脛骨の軸が一直線
- 重心が足裏中央に乗る
この状態では、前十字靭帯にかかる張力は最小限とされています。
姿勢が崩れるとどうなる?
例:
1)足が回内(内側に倒れる)
↓
2)膝が内側へ誘導される(内股・X脚傾向)
↓
3)大腿骨と脛骨の軸がずれる
↓
4)ACLが常に伸ばされる方向へ力が入る
↓
5)強い衝撃で損傷しやすい状態になる
このように、靭帯損傷は「一瞬の事故」ではなく、“準備段階”が存在しているケースもあるのです。
重要な視点
多くのACL損傷は、その瞬間だけでなく、日常の立ち方・歩き方の積み重ねが関与している可能性がある。
そのため、予防の観点では、
- 足指の接地
- 靴選び
- 姿勢の軸
- 歩行のリズム
- 地面を押す方向
といった、膝より下の評価がとても重要になります。
ここまでのまとめ
①ACL損傷は「スポーツだけが原因」ではない
②日常姿勢・足元環境がリスクに影響することがある
③膝だけ治療しても再発する人がいるのは、そのため
④まずは“身体全体の構造”を見ることが重要
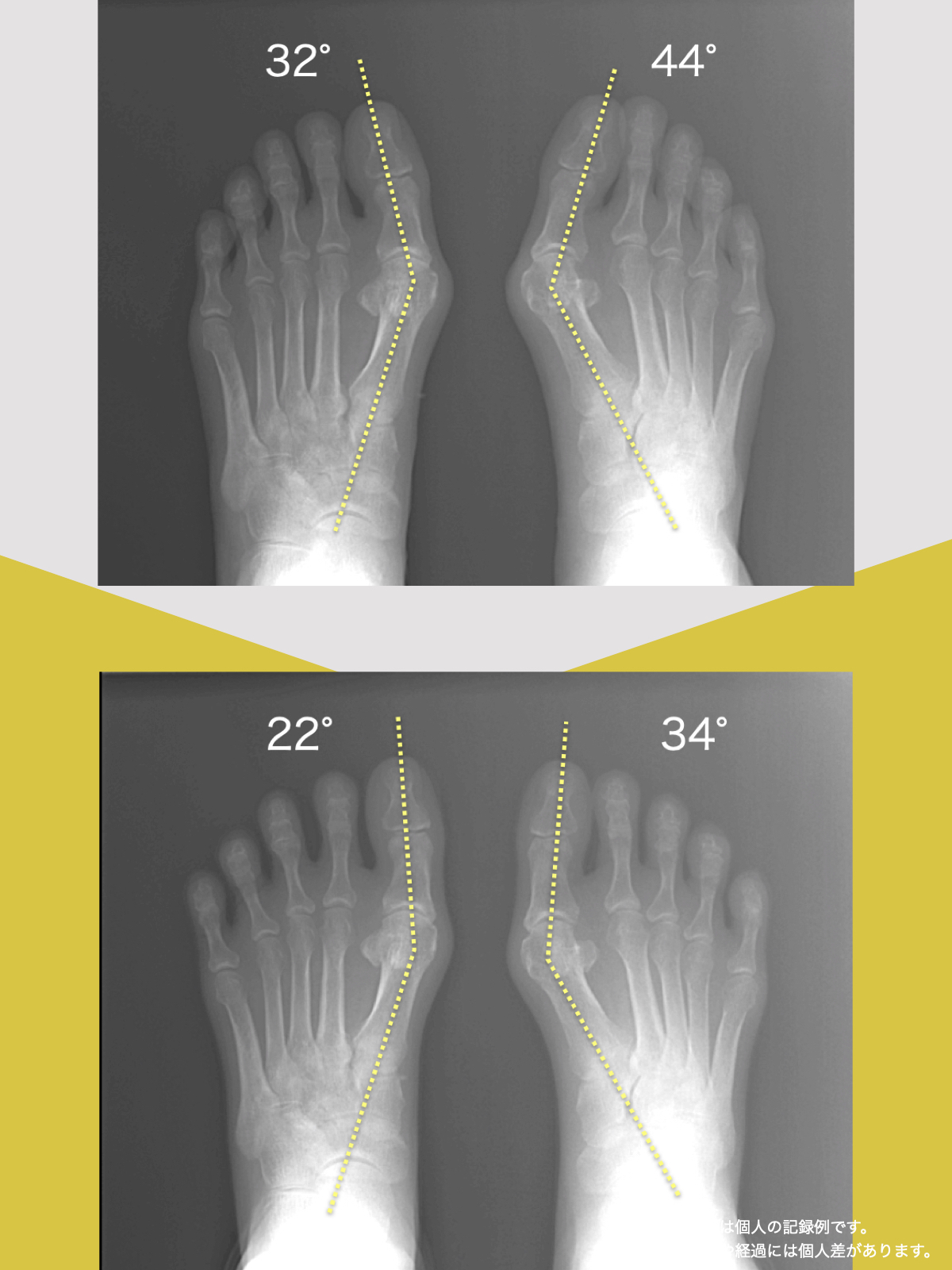
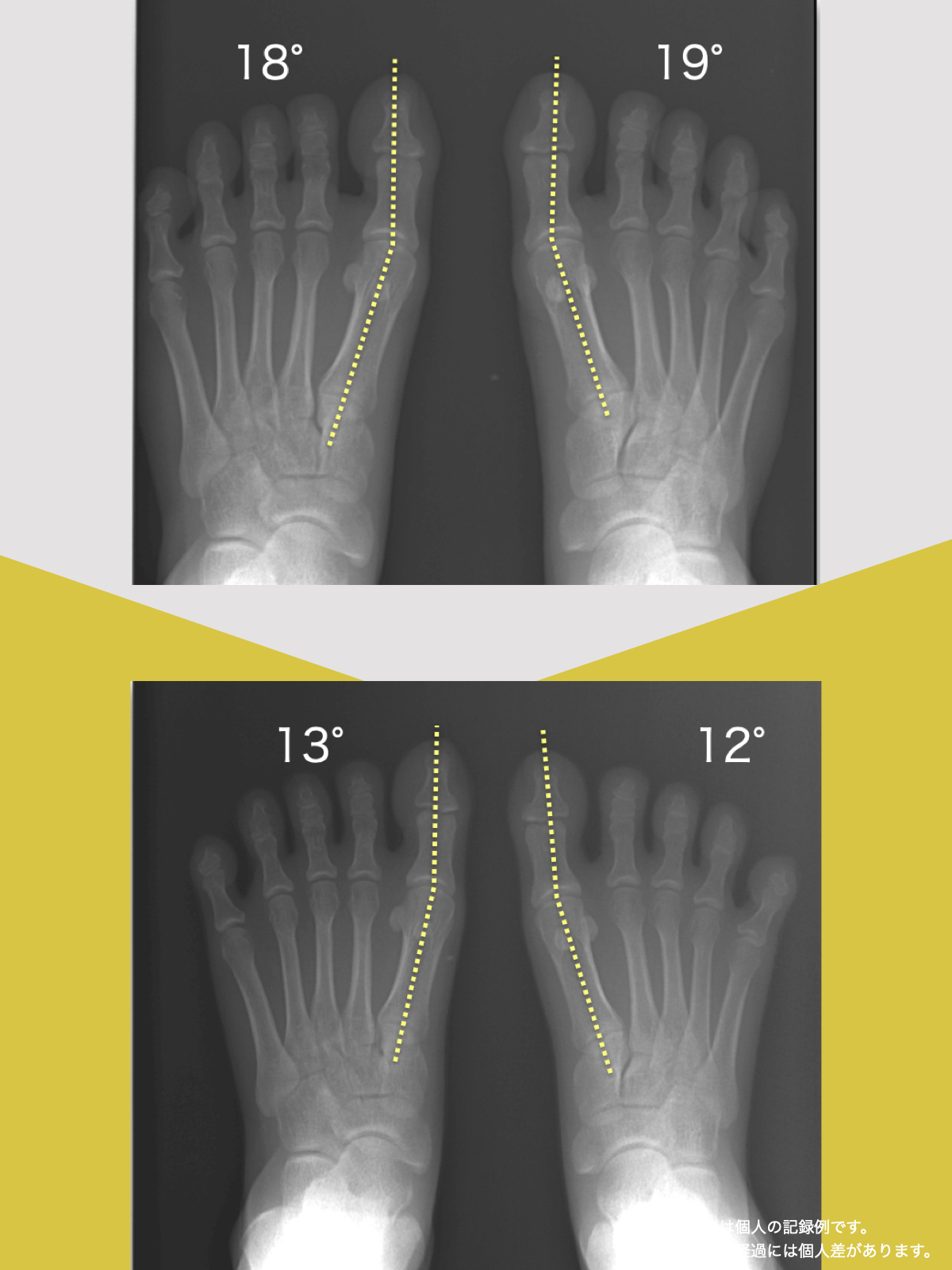
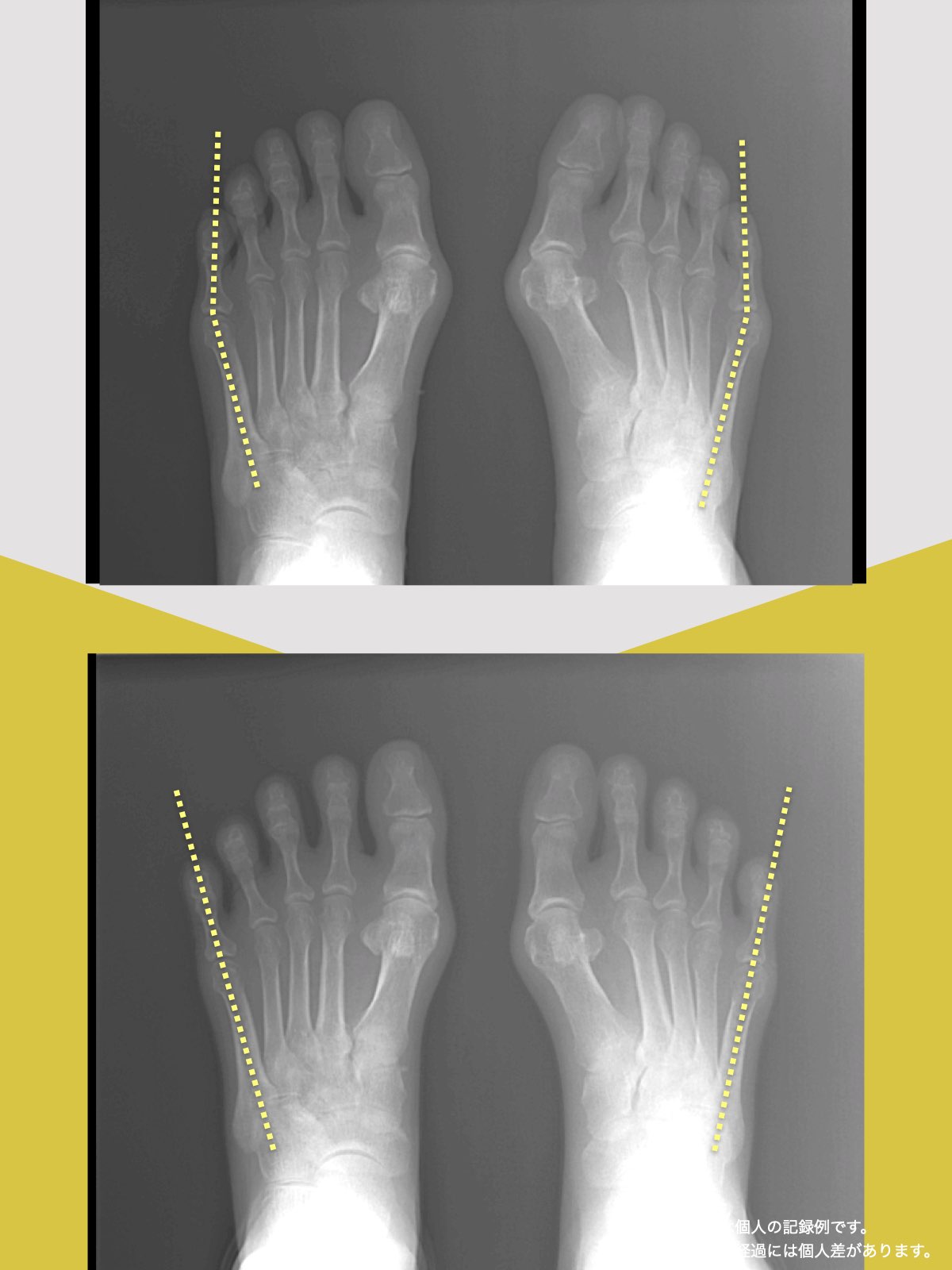
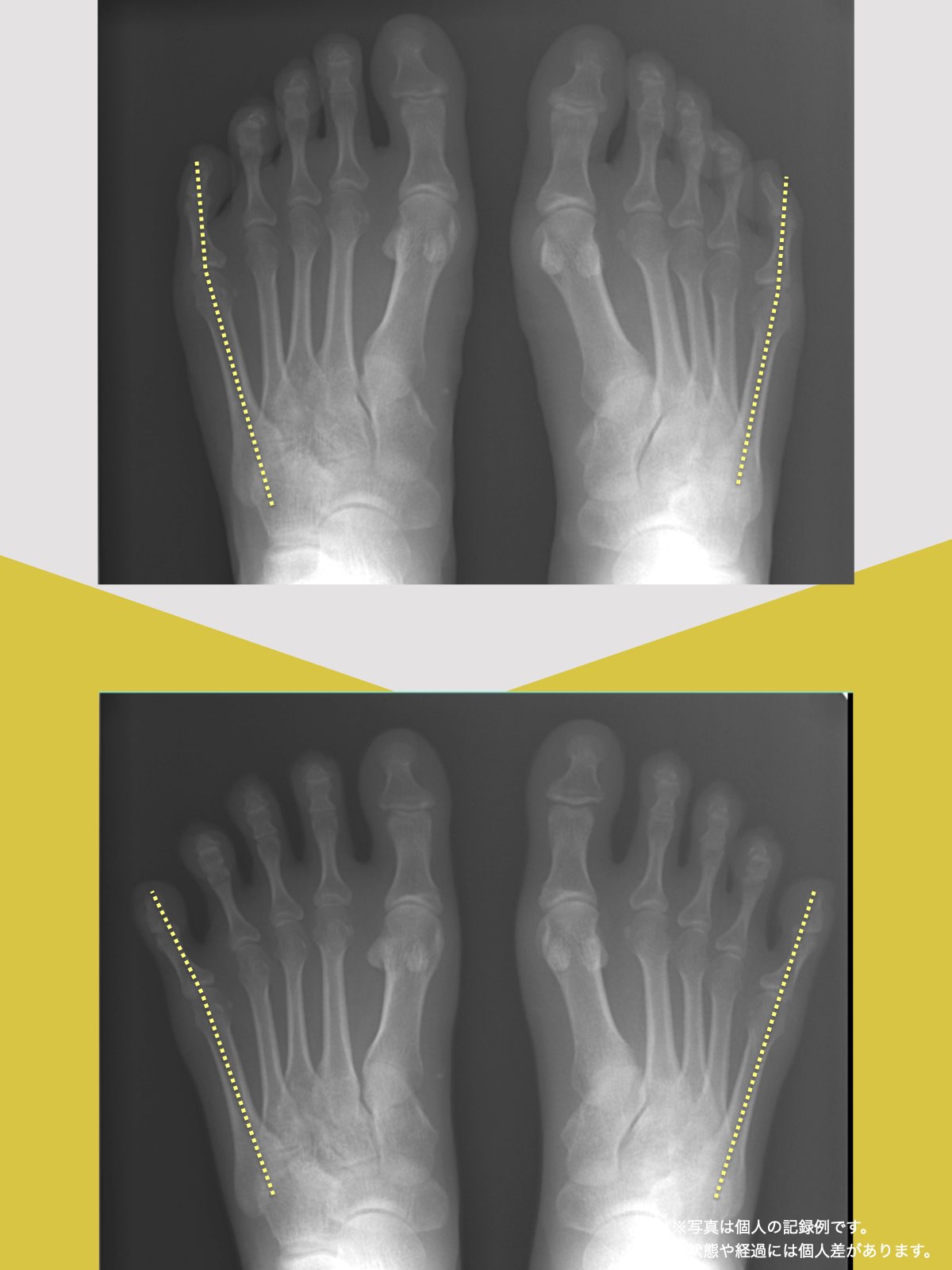
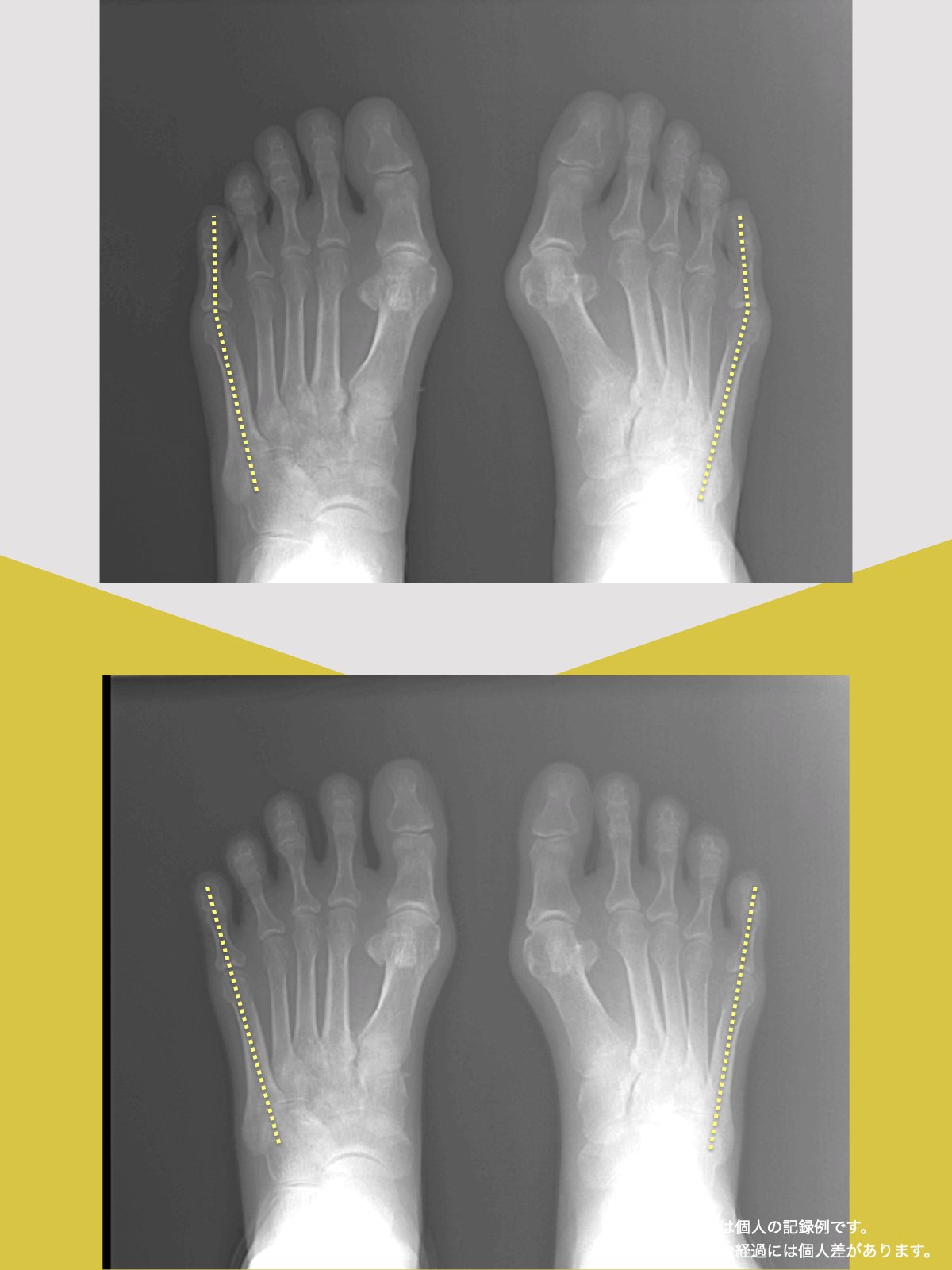
O脚と前十字靭帯の関係|“内旋ストレス”がリスクを高める理由
前十字靭帯(ACL)は、膝関節の前後方向のズレを制御する靭帯です。O脚(がに股傾向)になると、この靭帯にどのような影響が及ぶのでしょうか?
O脚は「静止時」ではなく「動作中」が危ない
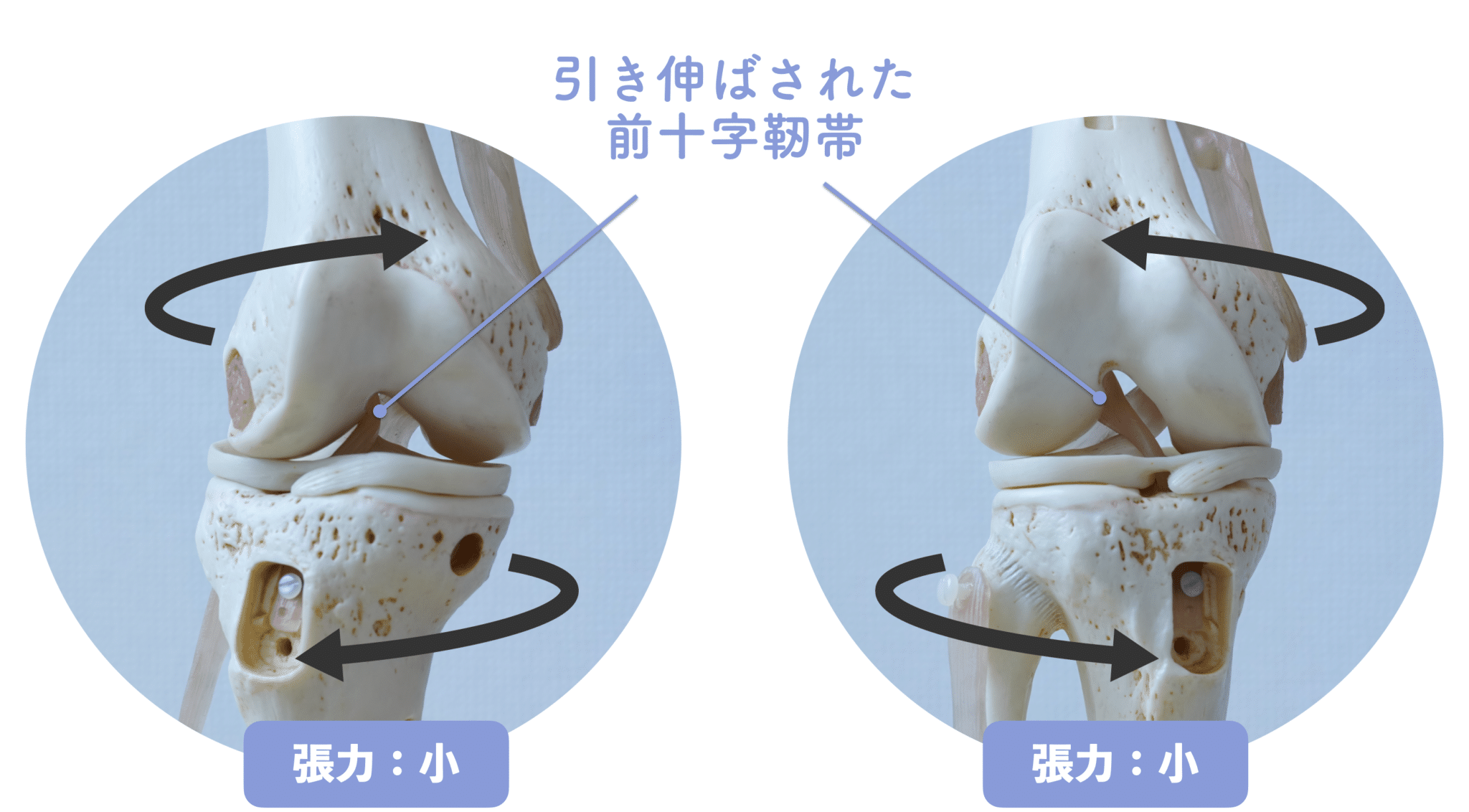
O脚になると、膝は外側へ湾曲し、大腿骨と脛骨の軸にねじれが生じやすくなります。この状態では、静止時には靭帯の張力は中程度ですが、問題は動作中です。
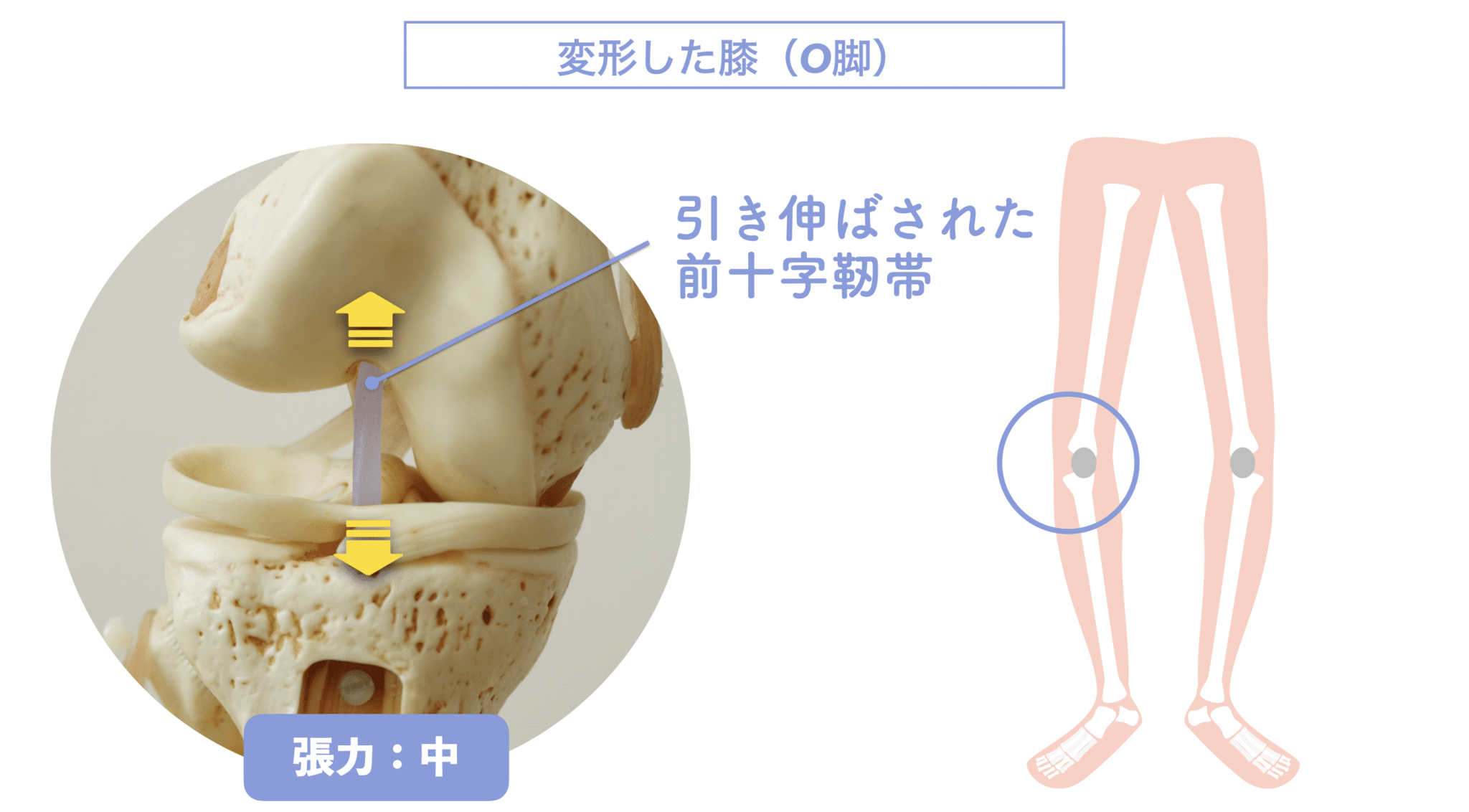
特にスポーツや方向転換などで下腿(膝から下)が内旋する動きが加わると、靭帯の停止部と起始部が遠ざかるため、急激に張力が高まり損傷リスクが跳ね上がる構造的特徴があります。
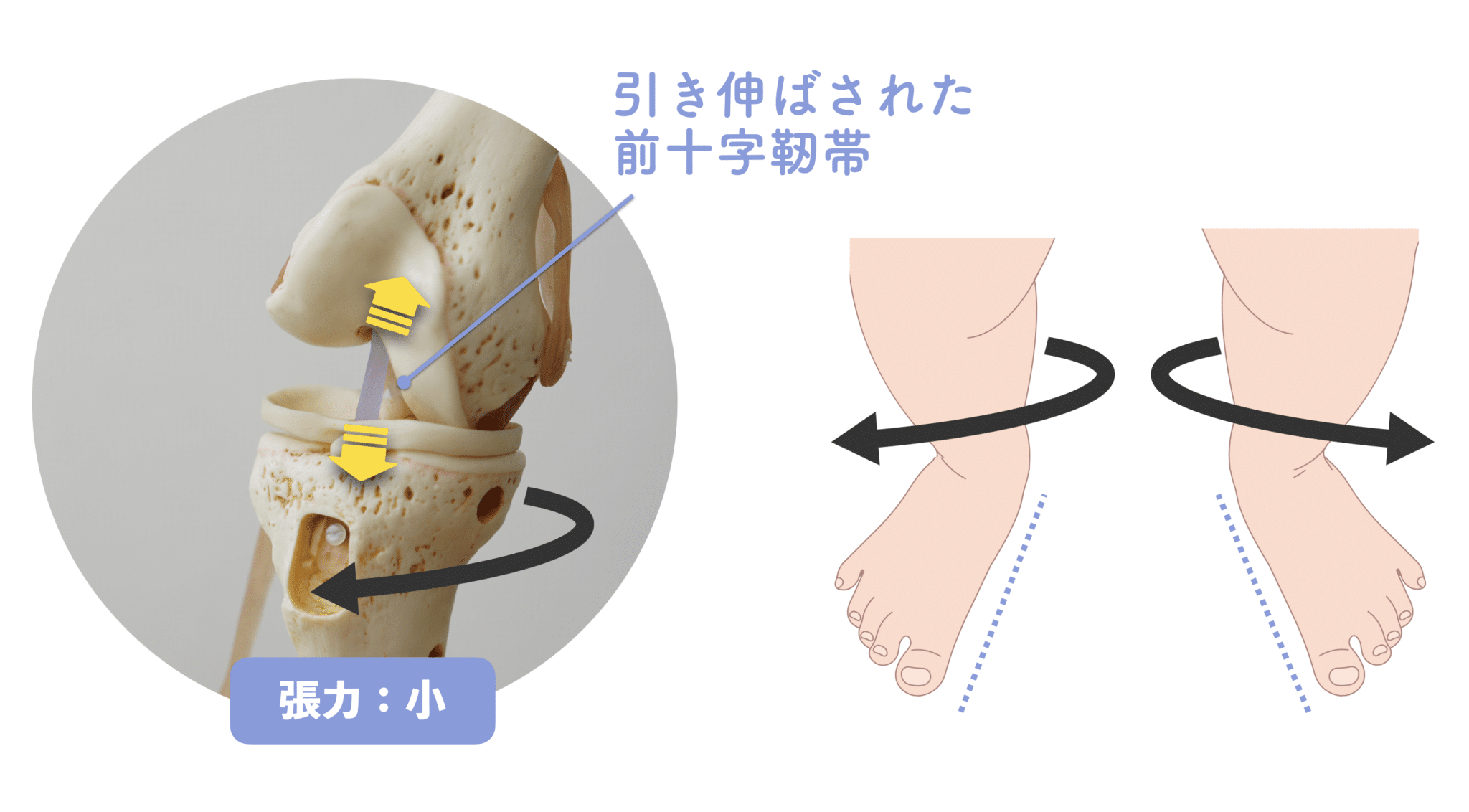
O脚 + 外股:張力「小〜中」
O脚 + 内旋動作(着地・急停止時など):張力「大」
つまり、普段は問題なくても、“内側へねじる”動作が加わると一気に危険領域に入るというわけです。
ニュートラル姿勢との比較

①ニュートラルポジション(骨盤・大腿骨・脛骨が一直線)の場合
→ どの方向にねじれても靭帯の張力は「小」の範囲内に収まる
→ 動作時も安定しやすく、損傷リスクは低い
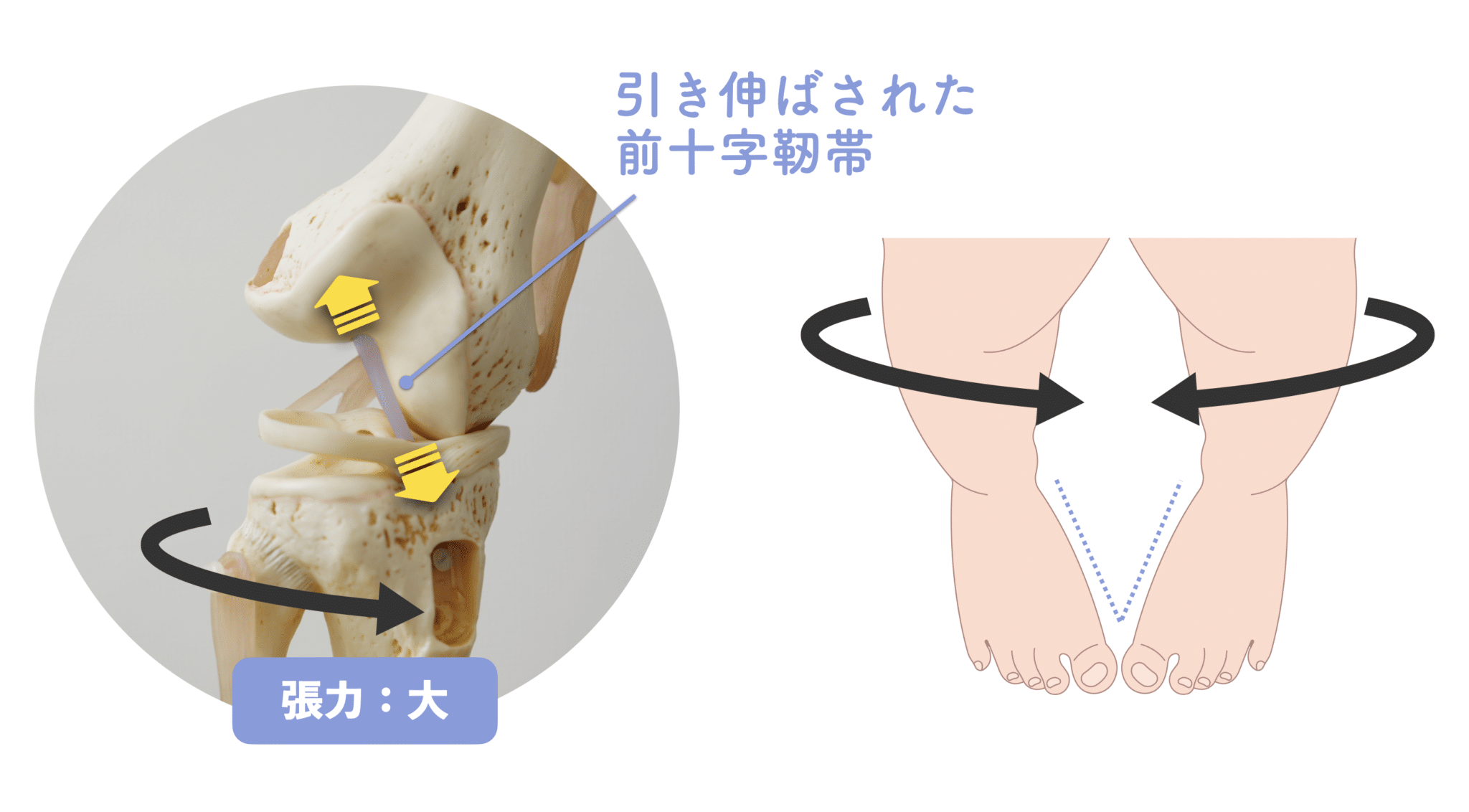
②O脚姿勢(膝が外側へズレている)
→ 外股のままでは張力は中程度
→ 内旋が加わると「大」になり、損傷しやすい構造に
結論|O脚の人は靭帯損傷の“予備軍”になりやすい
O脚+内旋動作が組み合わさることで、前十字靭帯への張力がピークに達します。とくに以下のような動作は、無意識に内旋ストレスをかける場面になり得ます。
- スポーツ中の急なストップやターン
- 階段の下りでの踏み出し
- 不安定な地面での方向転換
そのため、O脚をできる限り“まっすぐ”な軸(ニュートラル)に戻すことが、ACL損傷の予防・再発防止に不可欠だと言えるでしょう。
O脚を引き起こす“足指の変形”との関係性
O脚そのものが前十字靭帯にとってリスクであることは明らかですが、そもそも**なぜO脚になるのか?**という構造的な原因に目を向けると、「足指」にたどり着きます。
小指の役割|“外側への倒れ”を制御するストッパー
- 小指には、足が外側に倒れないよう支える機能があります。
- この小指の動きが失われると、足は「回外足」(がいがいそく=外側に倒れた足)になります。
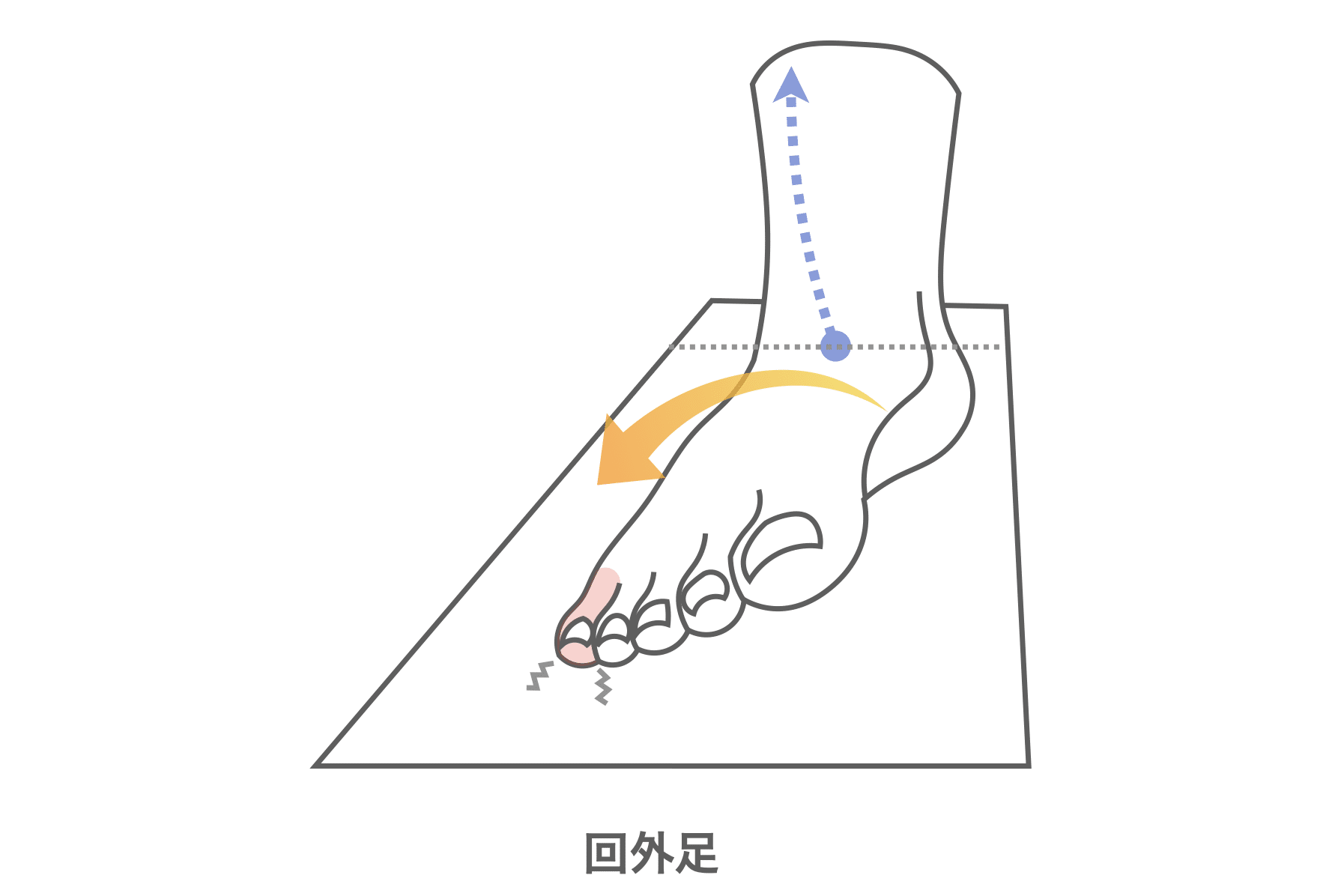
回外足になると、下腿骨が外側へ傾き、O脚傾向が進行します。
小指機能不全とO脚の関係
①内反小趾や寝指・浮き指などで小指がうまく使えない
↓
②足の着地が外側重心に偏る
↓
③脛骨が外側へ倒れる
↓
④O脚が進行する
↓
⑤前十字靭帯が伸張されやすくなる構造に
このように、小さな小指の機能低下が、構造全体に影響を及ぼし、靭帯損傷を引き起こす背景因子となっている可能性があるのです。
豆知識:外反足でもO脚に?
内反小趾や回外足とは逆に、外反足(がいはんそく)という変形もO脚の原因になり得ます。
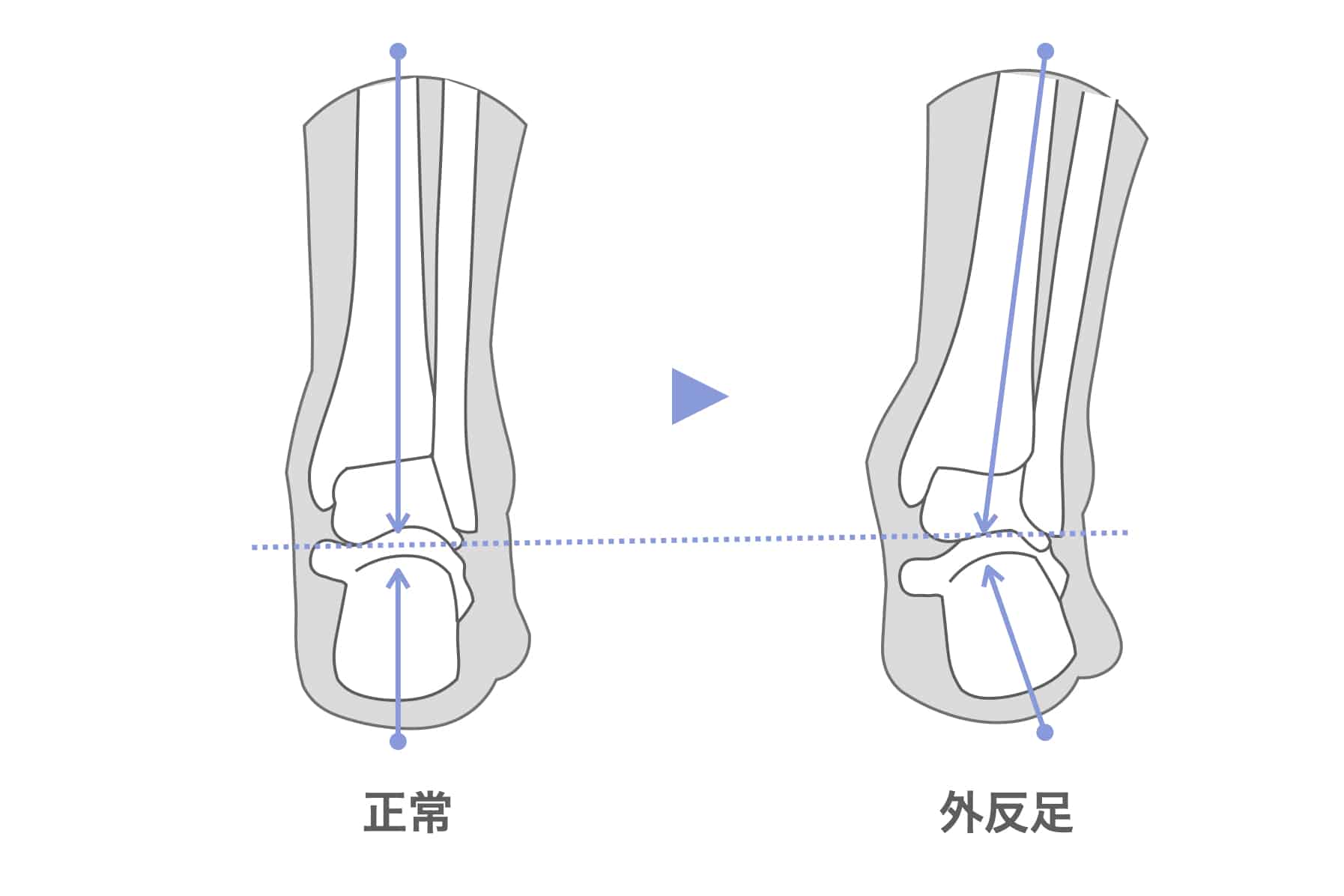
- 外反足とは → かがみ指や浮き指による筋力低下で、踵の骨(踵骨)が内側に倒れる状態
- その結果 → 踵の上にある下腿骨が外側に傾いてしまう
つまり、外反足でも脛骨が外傾→O脚になるという力学が成立するのです。
ここまでのまとめ
①O脚になると、膝のねじれにより前十字靭帯の張力が高まりやすい
②とくに内旋動作が加わると張力が最大になり、損傷リスクが跳ね上がる
③O脚の背景には、足指(特に小指)の変形や機能不全が関与している可能性がある
④靴・靴下・歩き方などの影響で、構造的にO脚を助長しているケースも多い
X脚と前十字靭帯損傷|“ねじれ”が生む張力のメカニズム
前十字靭帯(ACL)は、膝関節の前後・回旋の動きを制御する非常に重要な靭帯です。X脚(膝が内側に寄る脚の配列)では、この靭帯にどのような影響が生じるのでしょうか?
X脚では“外旋動作”がリスクを高める
X脚になると、下腿(膝から下)が内側に傾きやすい配列になります。通常、この状態での張力は中程度。さらにX脚では内股の姿勢になりやすいため、下腿が内旋しても前十字靭帯の張力はあまり高くなりません。
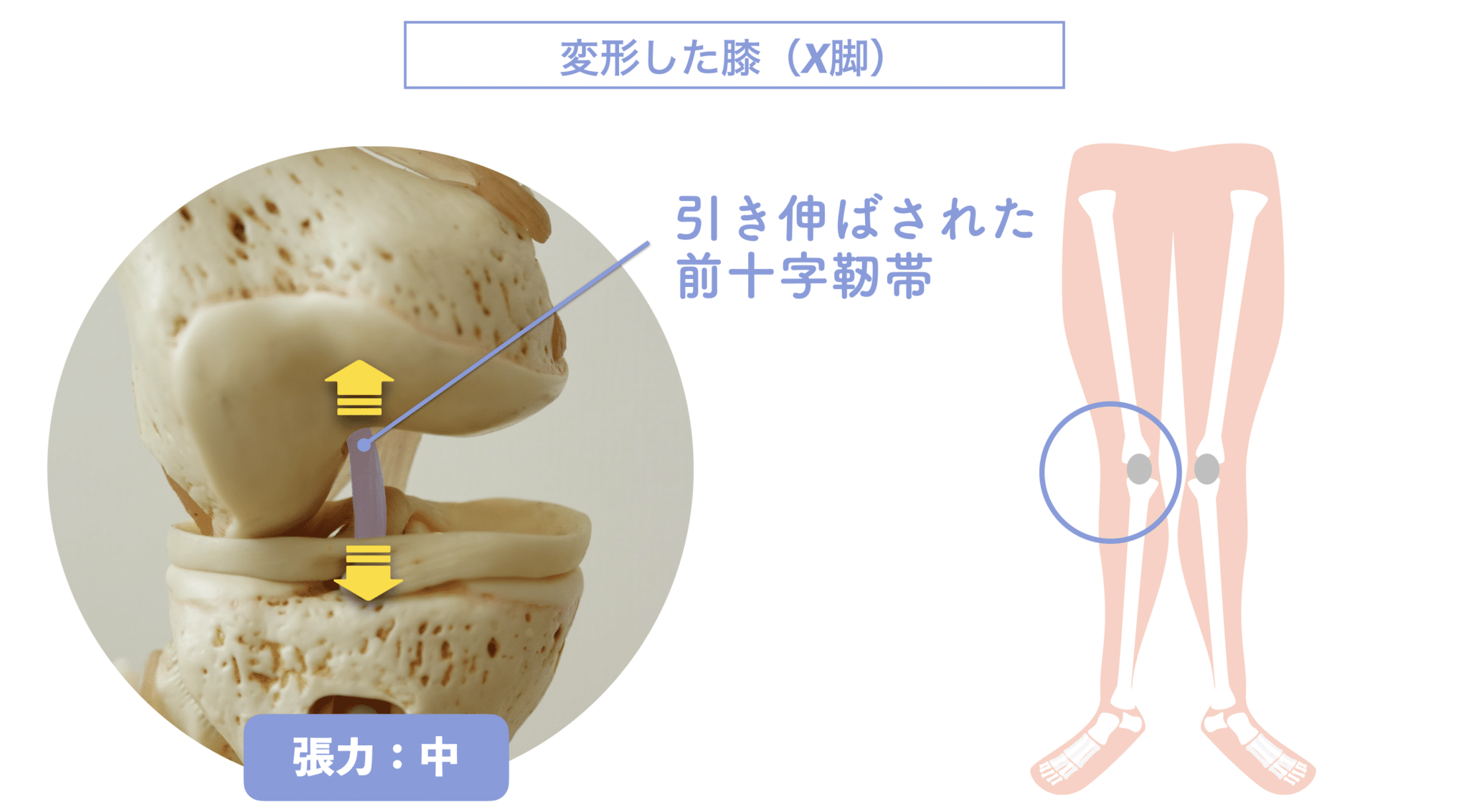
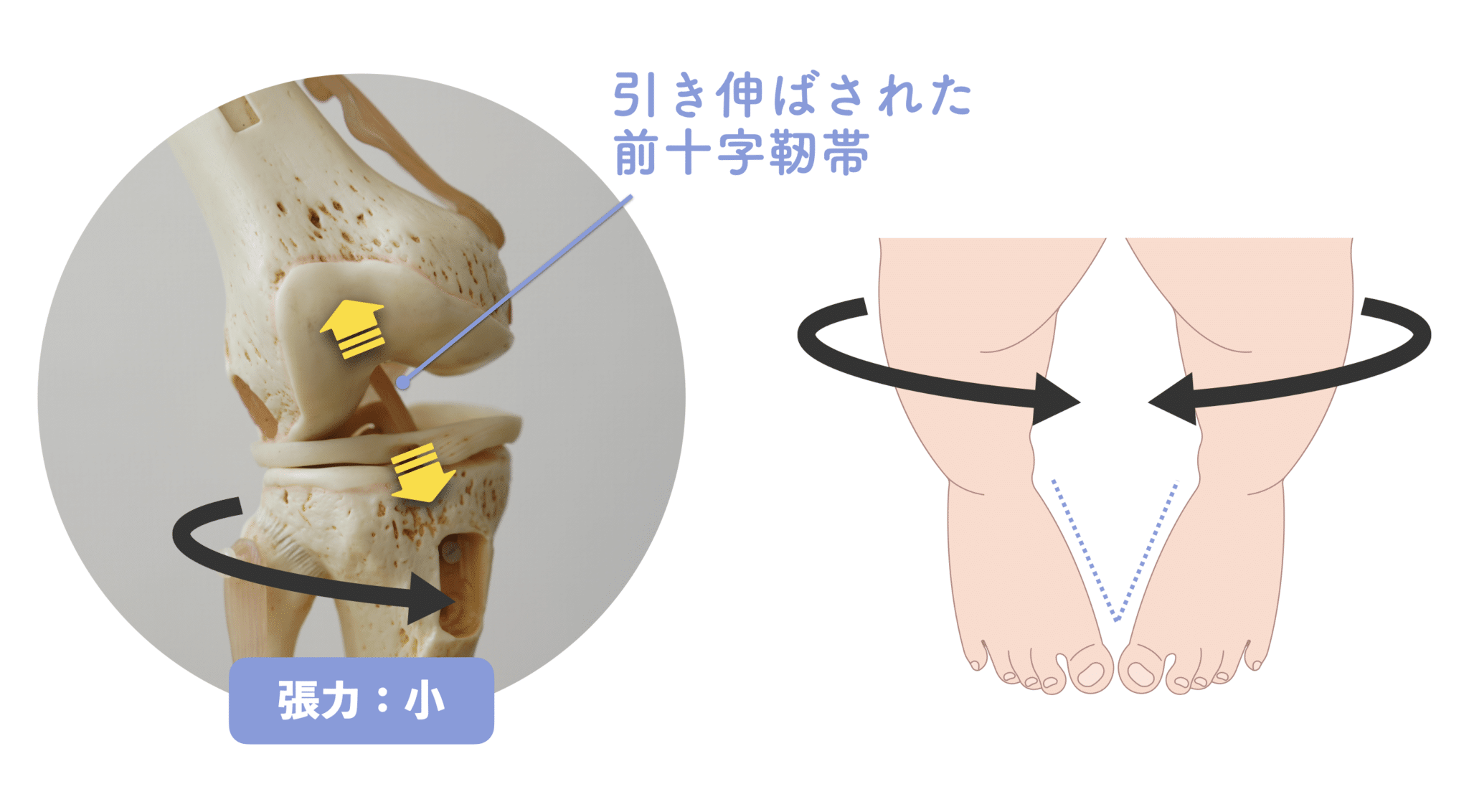
一見、X脚はリスクが低いようにも見えますが、実は落とし穴があります。
“急な外旋”が張力を最大にする
スポーツや日常生活で、突然の方向転換やジャンプ着地が起こるとどうなるでしょうか?
X脚の人が下腿を外旋(外股)させる動作を行った瞬間、前十字靭帯にかかる張力は一気に最大(大)となります。
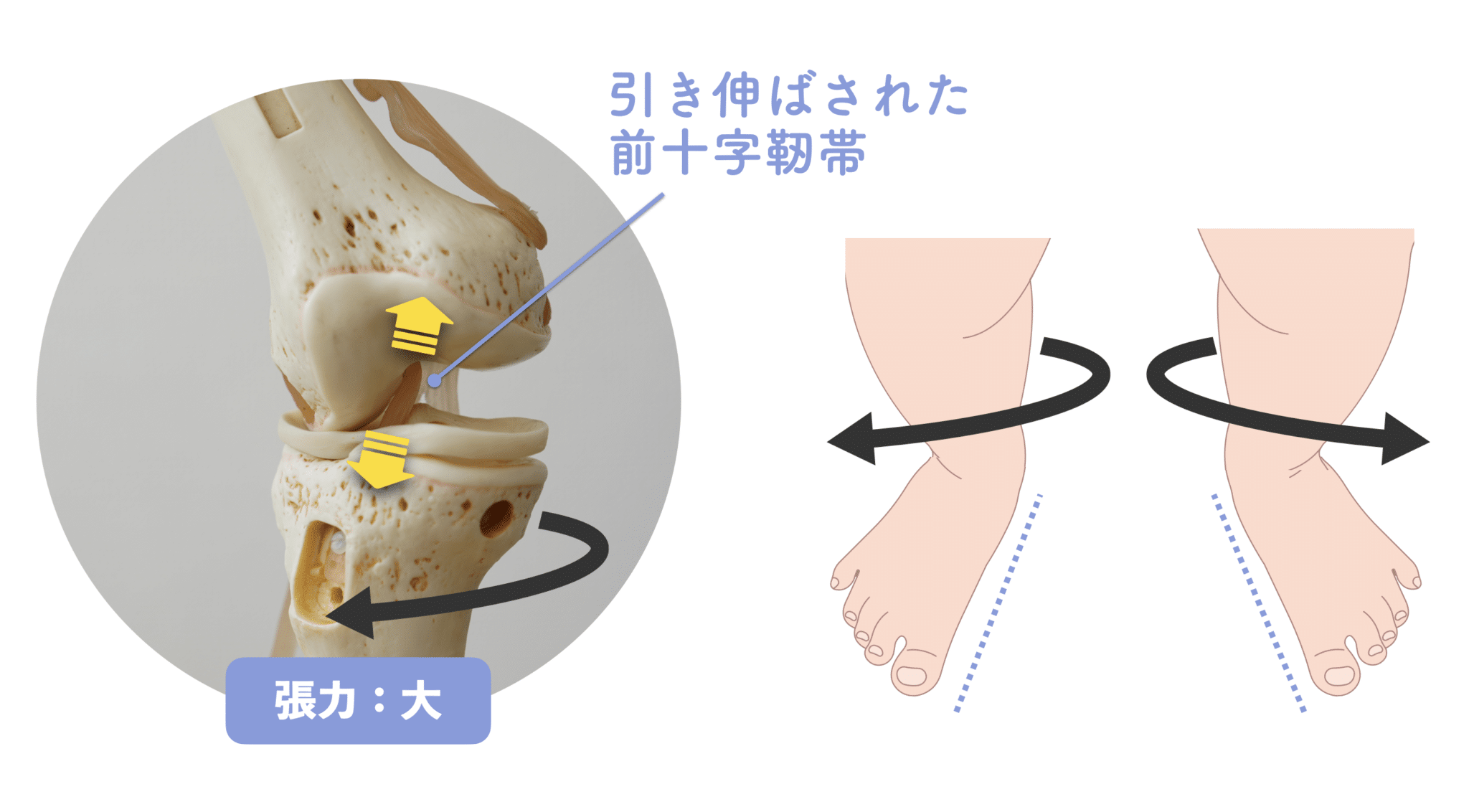
これは、靭帯の起始部(大腿骨側)と停止部(脛骨側)が引き離される方向に力が加わるためで、構造的に断裂リスクが非常に高くなる瞬間なのです。
結論|X脚の人も“損傷しやすい構造”を抱えている
O脚同様、X脚も前十字靭帯にとってリスクのある配列です。とくに、普段から内股気味の姿勢が身についている人が、外側に体をひねるような動作をすると、靭帯に最大限の引っ張り力が加わる環境が生まれることになります。
したがって、X脚をニュートラルに近づけることが、ACL損傷予防・再発防止の第一歩だといえるでしょう。
X脚を引き起こす“親指の変形”と機能不全
ここまでで、X脚がACL損傷を引き起こしやすい構造であることをご紹介しました。では、なぜX脚になるのでしょうか?
その答えもまた「足指」、とくに親指(母趾)の機能低下にあります。
親指の役割|“内側への倒れ”を制御するストッパー
親指には、足が内側に倒れないよう支える役割があります。
しかし、以下のような変形や機能不全があると……
- 外反母趾(親指が内側へ曲がっている)
- 浮き指(地面に触れていない)
- 親指の“パー”ができない(外転機能低下)
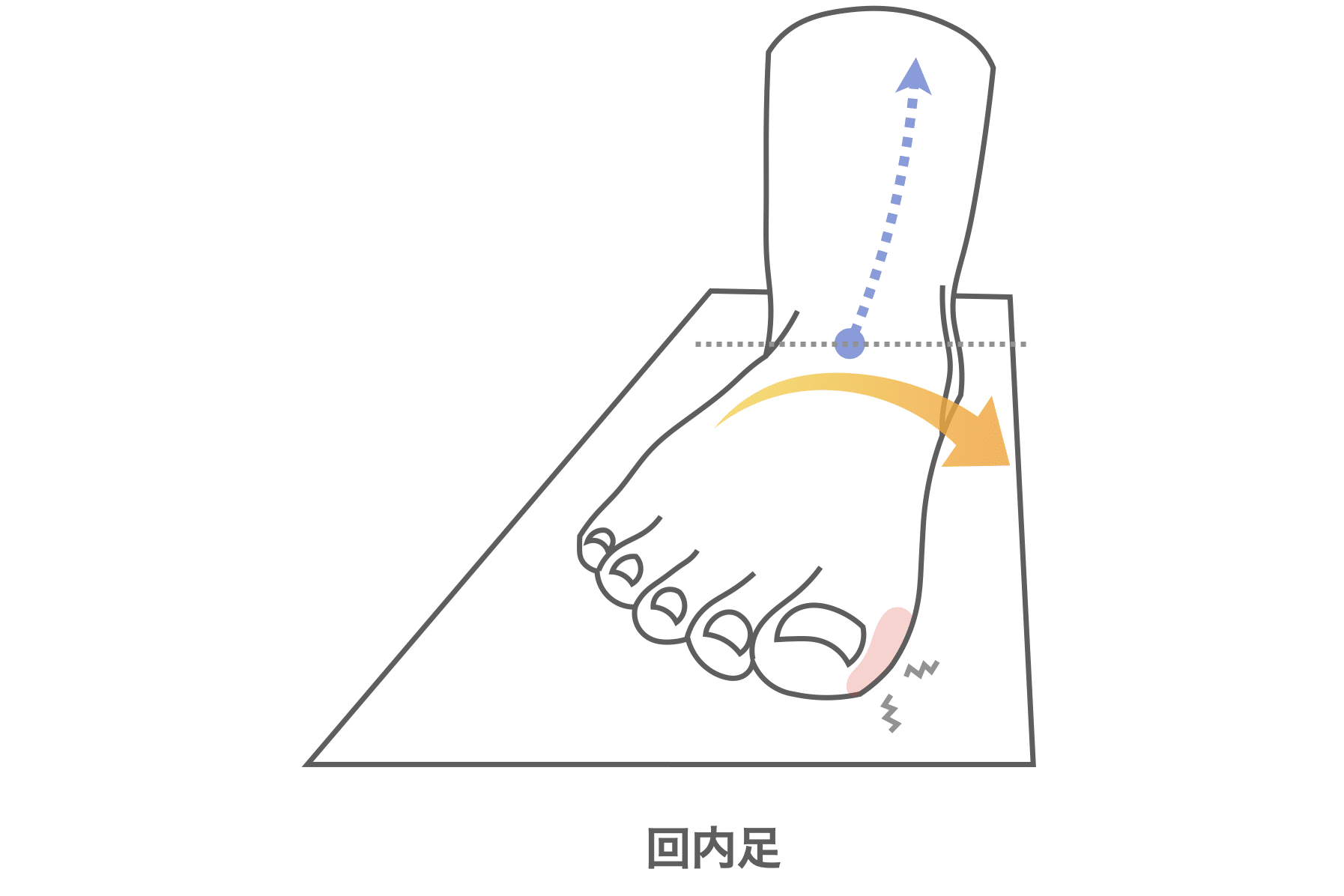
……足が内側に倒れる「回内足(かいないそく)」という状態を引き起こします。
回内足が“X脚の根本原因”になる
- 回内足になる ↓
- 脛骨(スネの骨)が内側に倒れる ↓
- 膝が内側へ絞られ、X脚へ
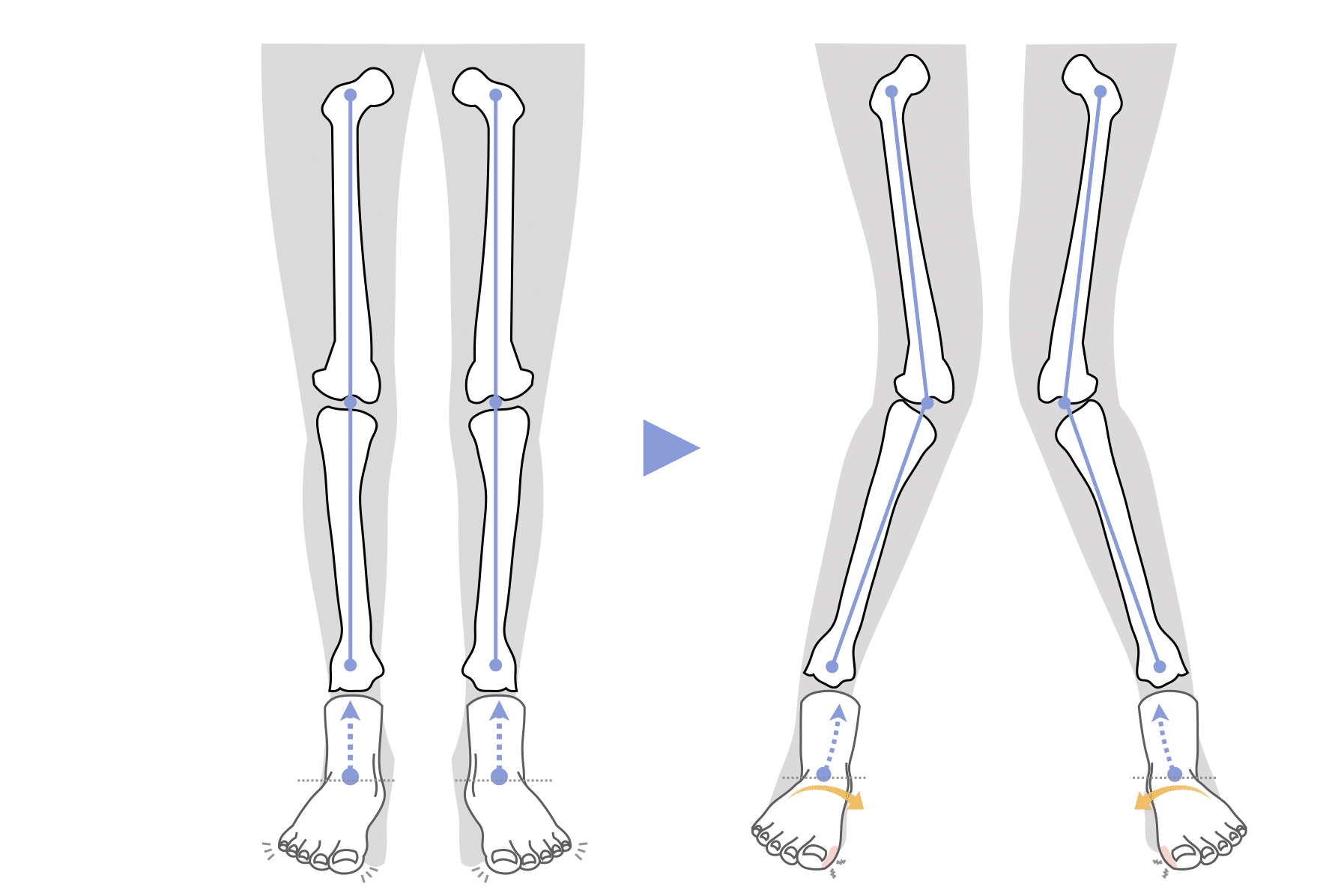
このように、足の構造的な崩れが、膝の配列を大きくゆがめてしまうのです。
豆知識|内反足でもX脚に?
足が内側に倒れる原因は回内足だけではありません。「内反足(ないはんそく)」という構造も、X脚を引き起こす要因となります。
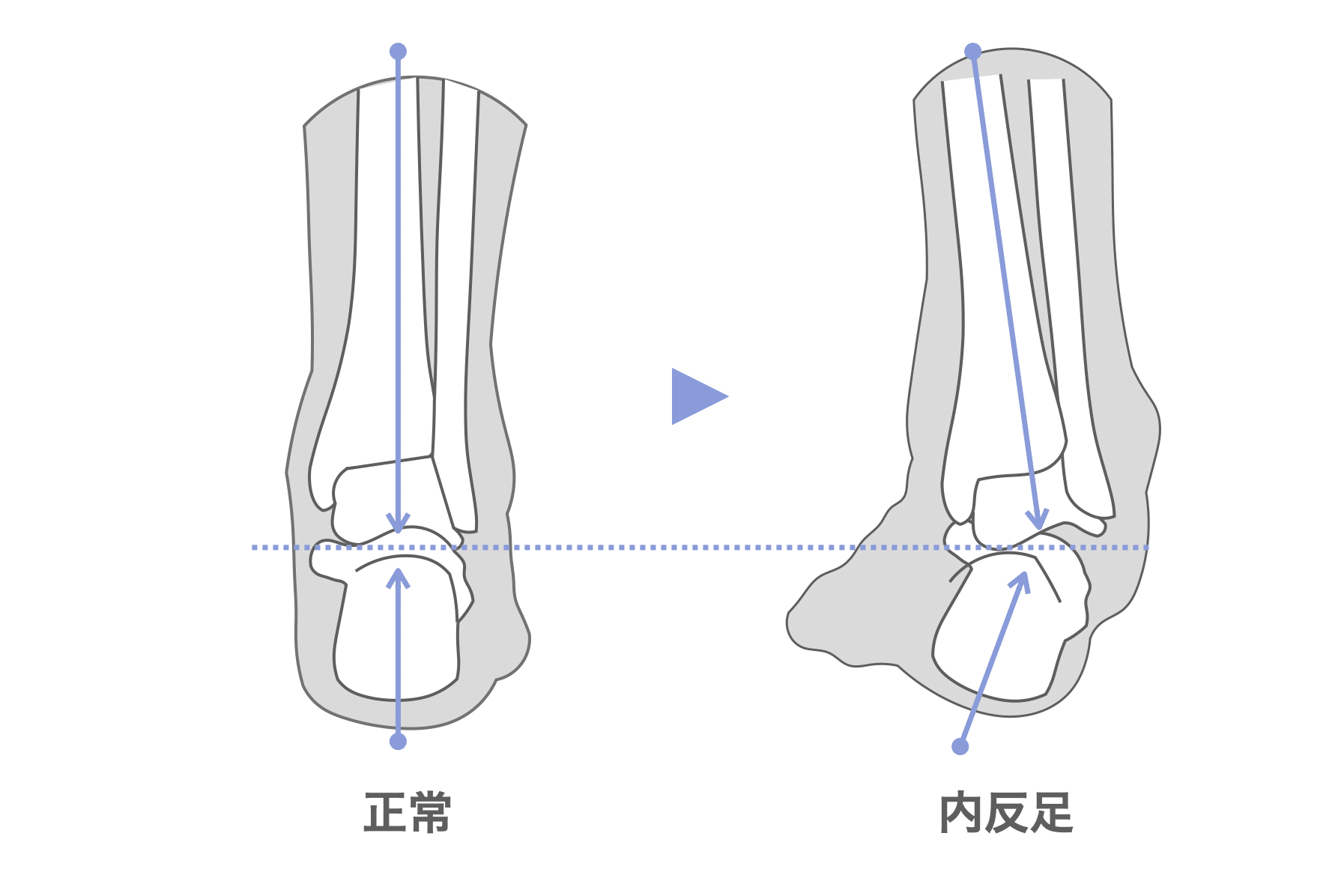
- 内反足とは? → 小指のかがみ指・浮き指などにより足底筋力が低下し、踵(かかと)の骨が外側に傾く状態
- 結果 → 踵の上にある下腿骨が内側に倒れてX脚になる
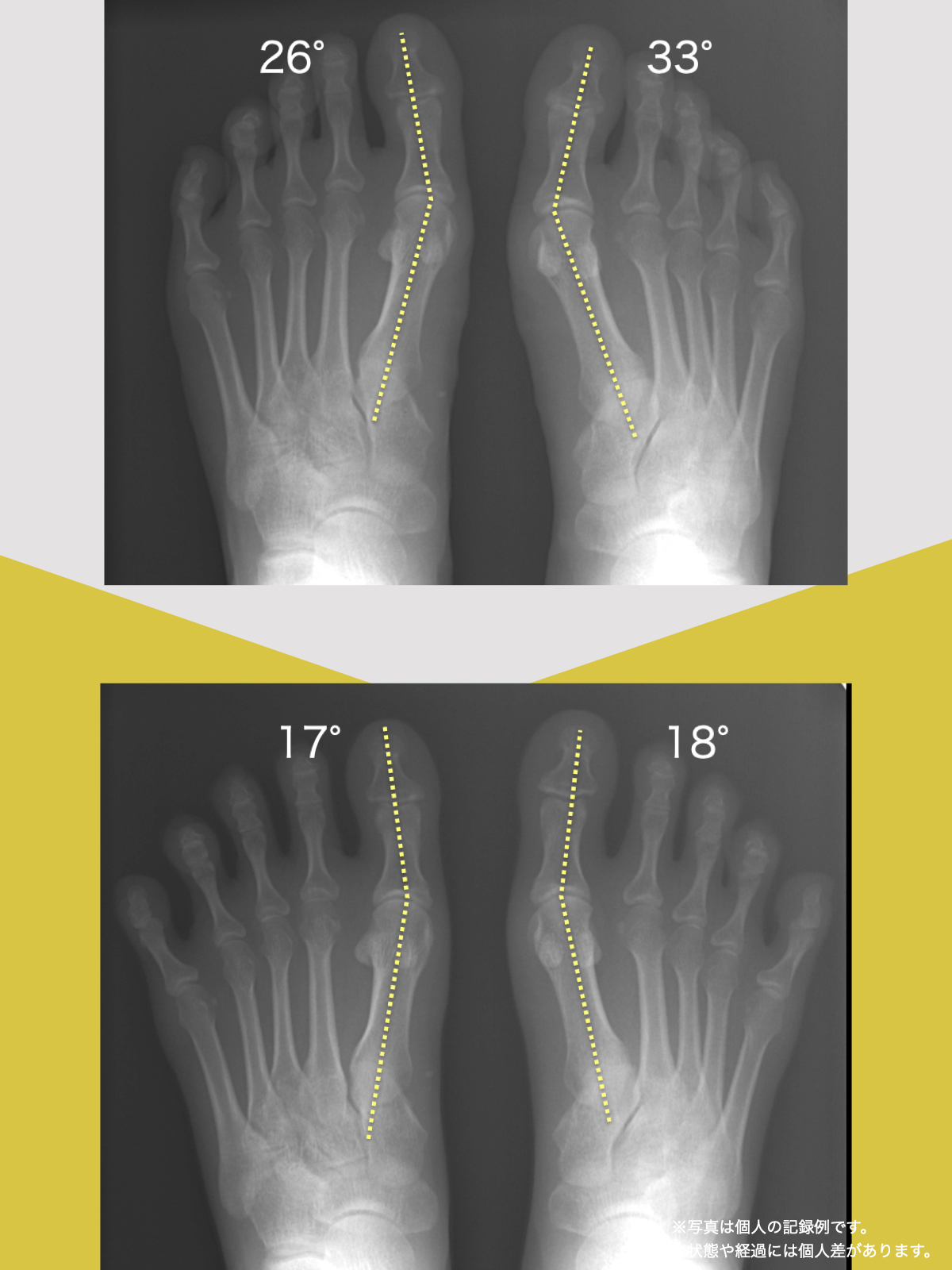
セルフチェック|前十字靭帯への負荷と“足元のゆがみ”を可視化する
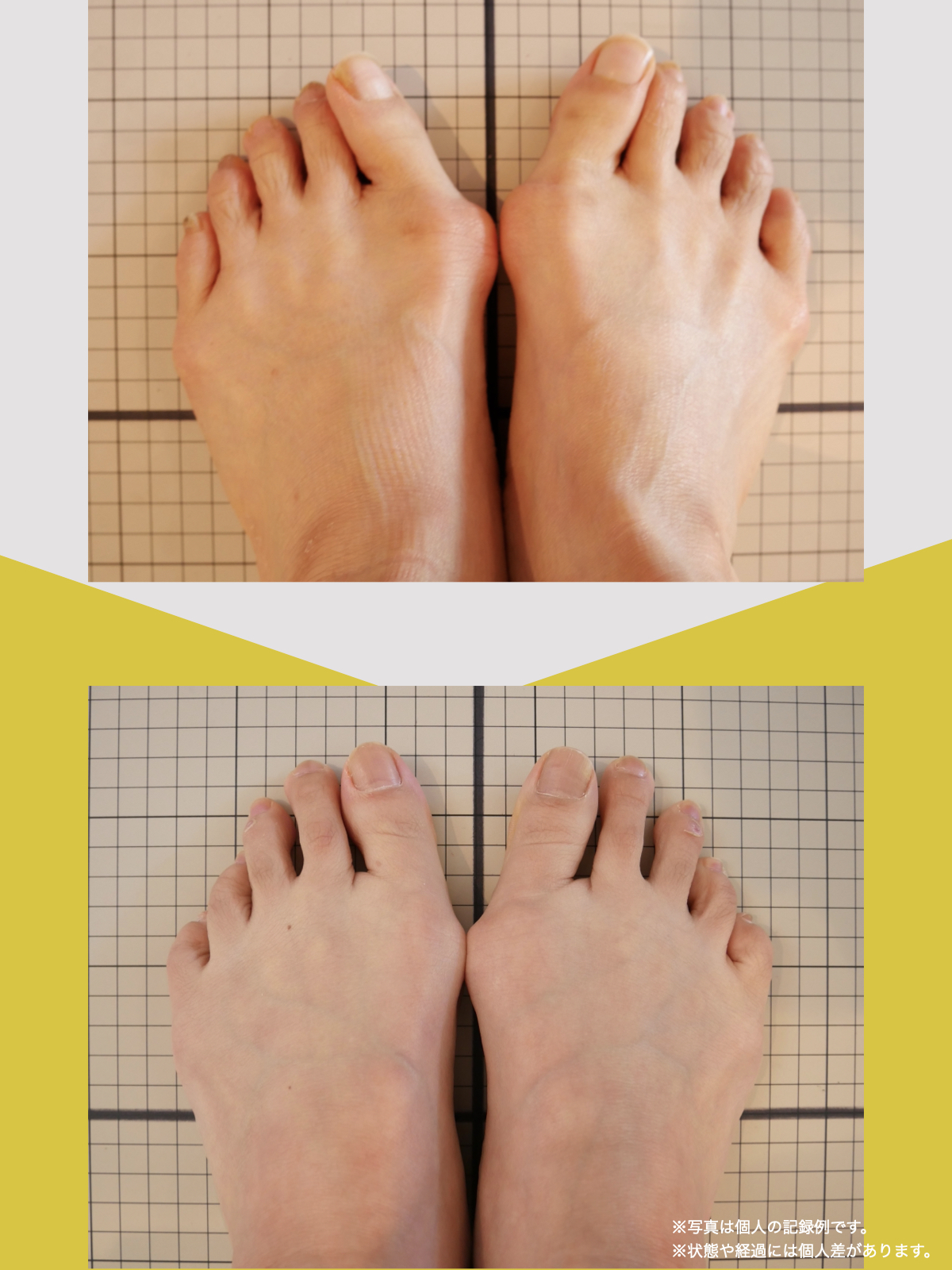
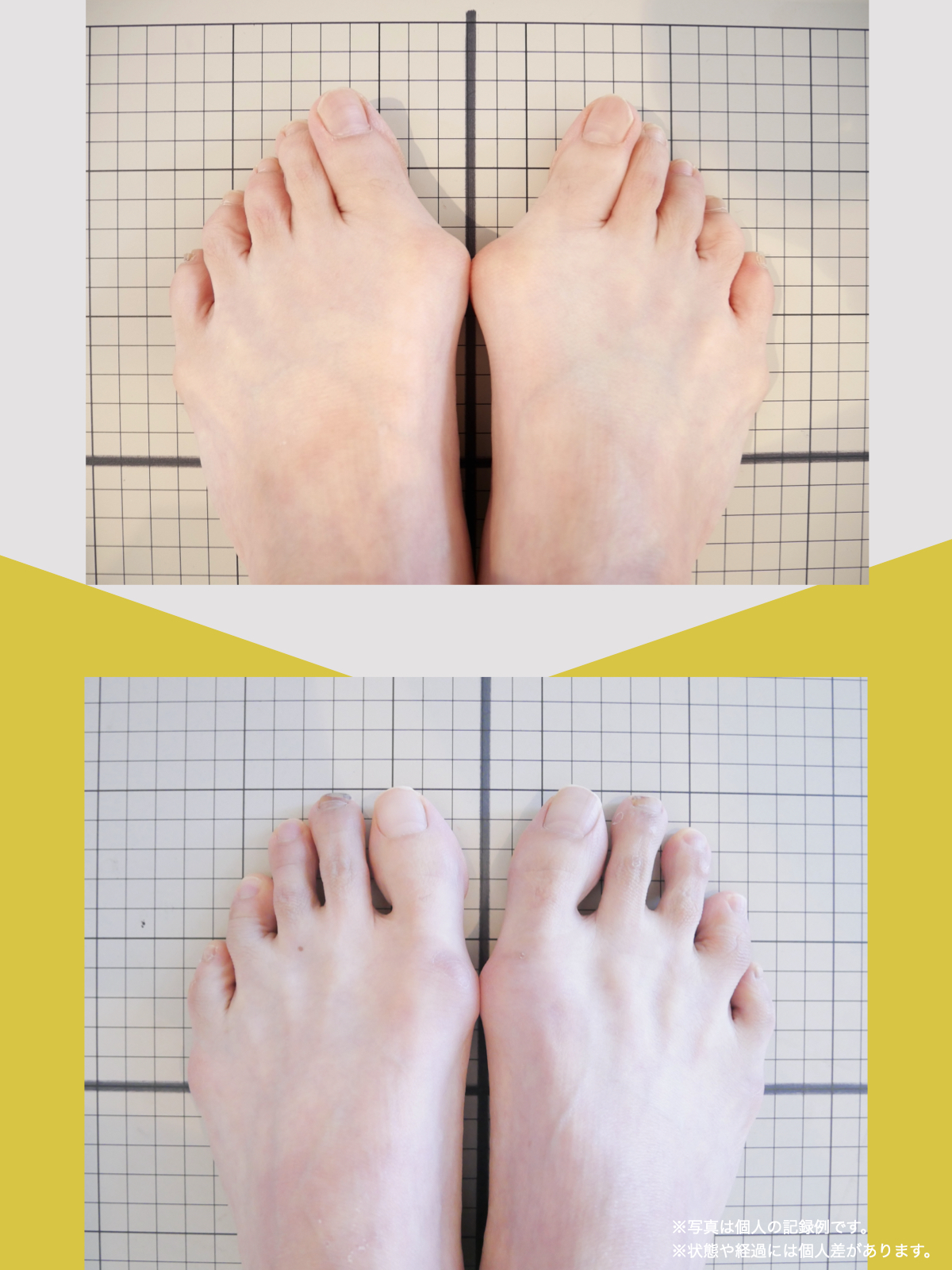
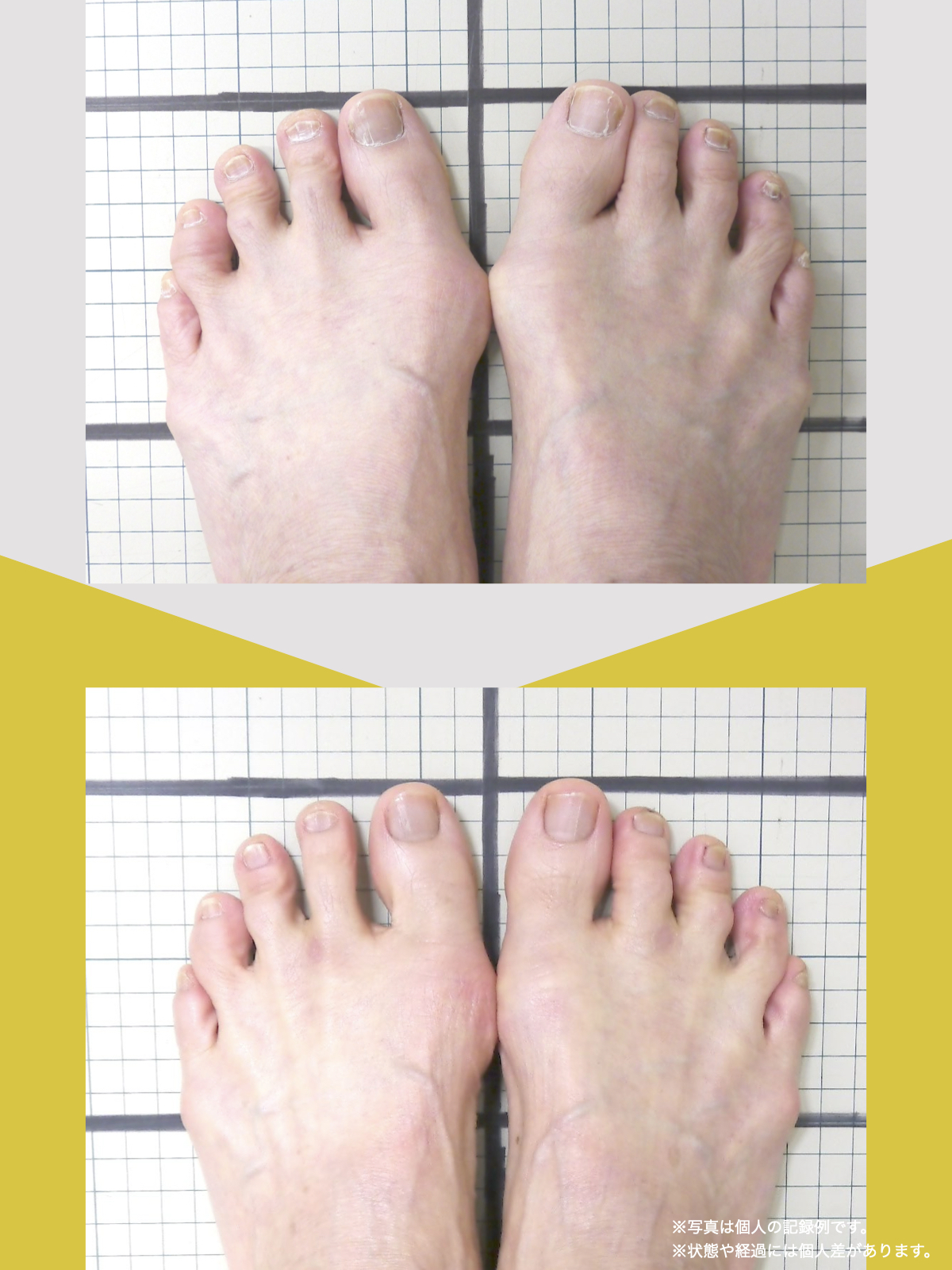
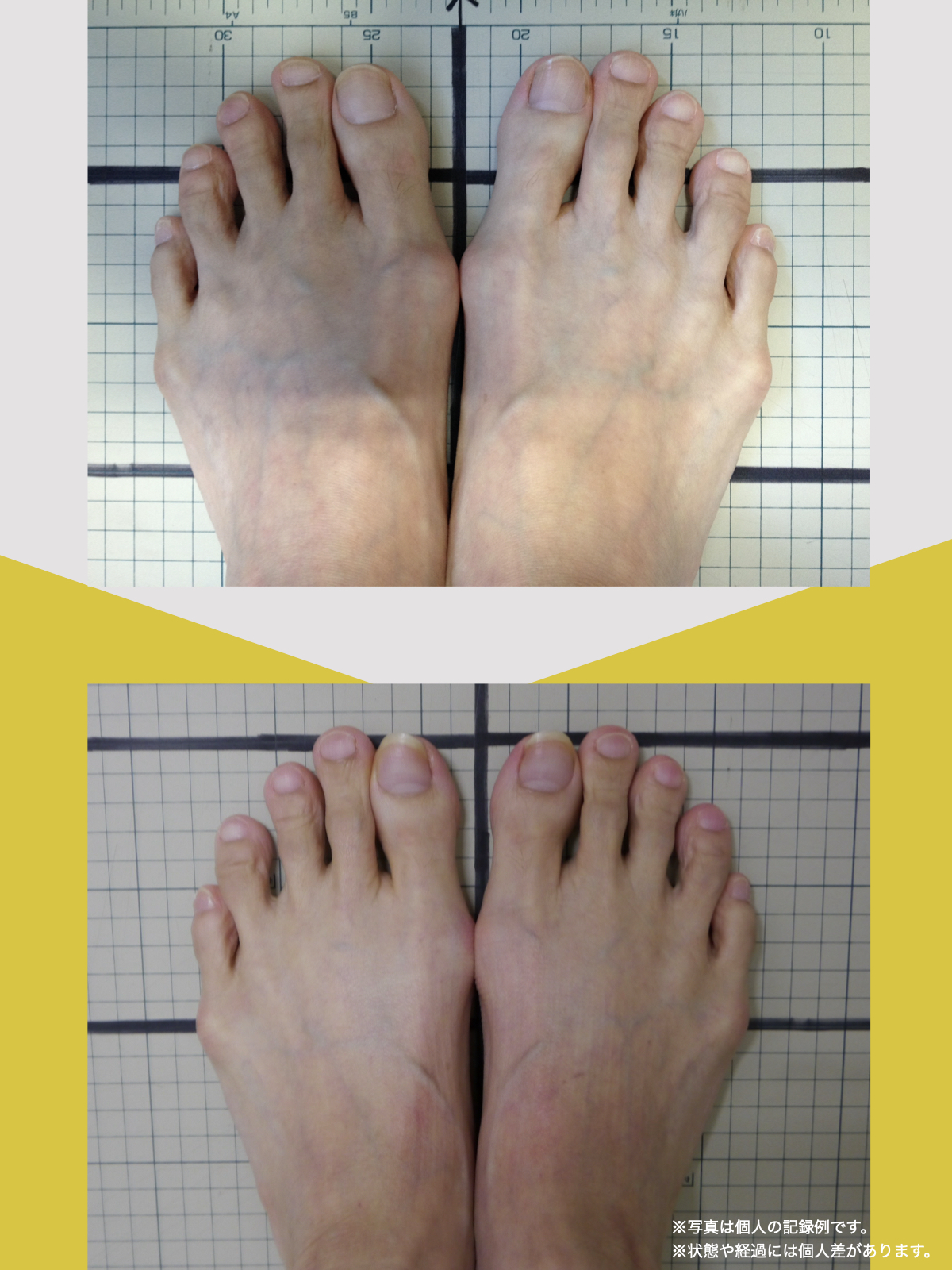
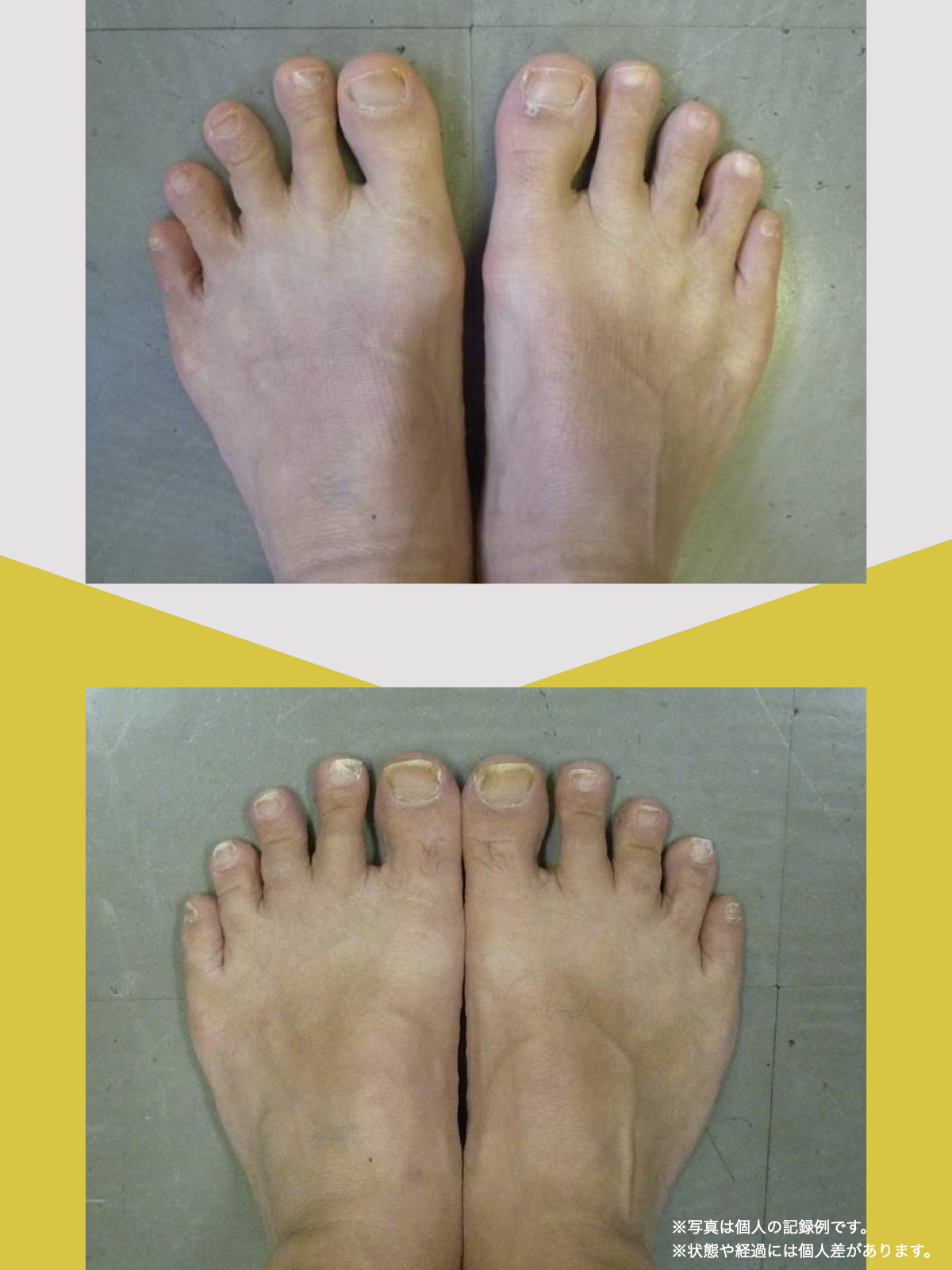
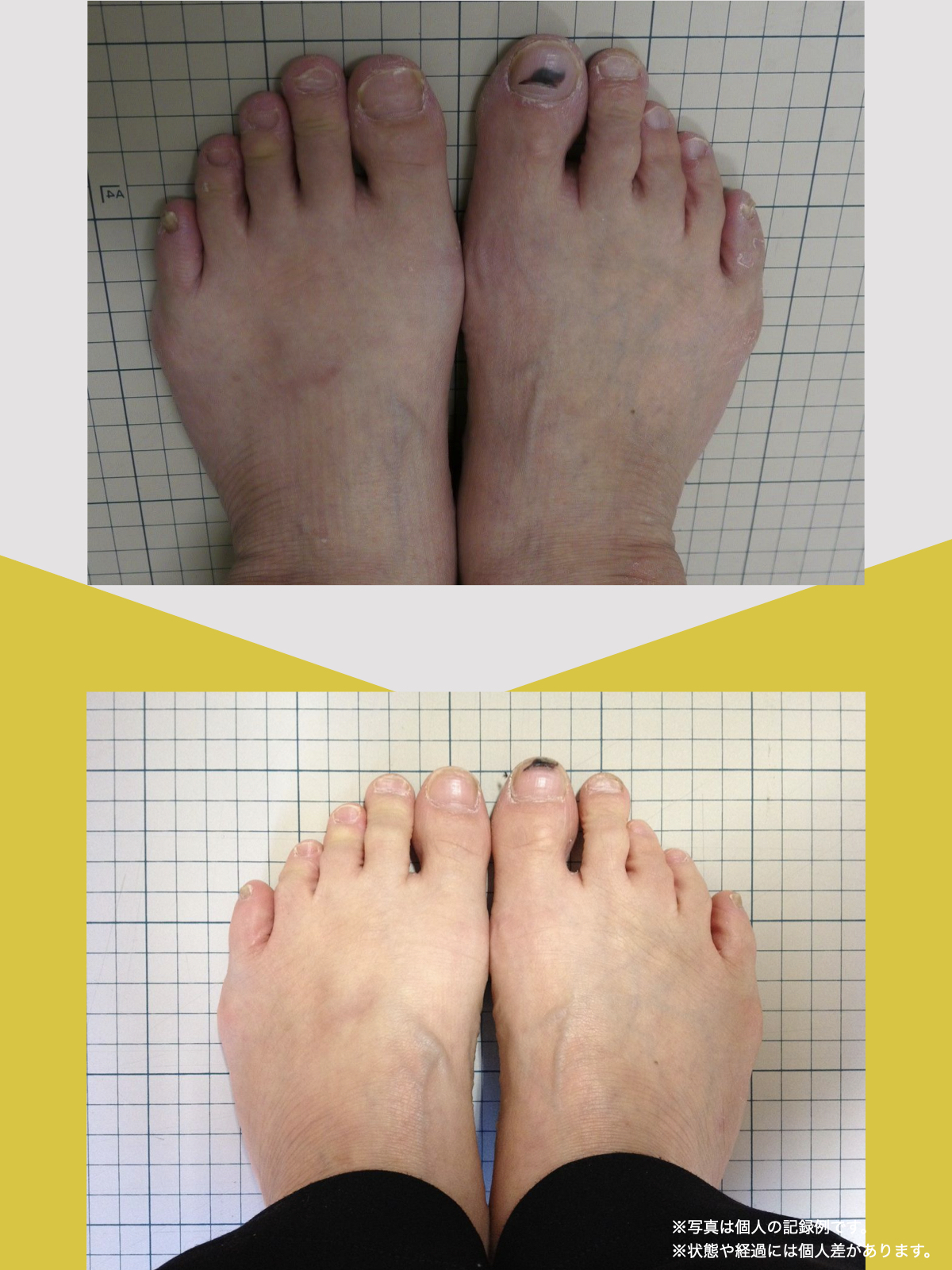
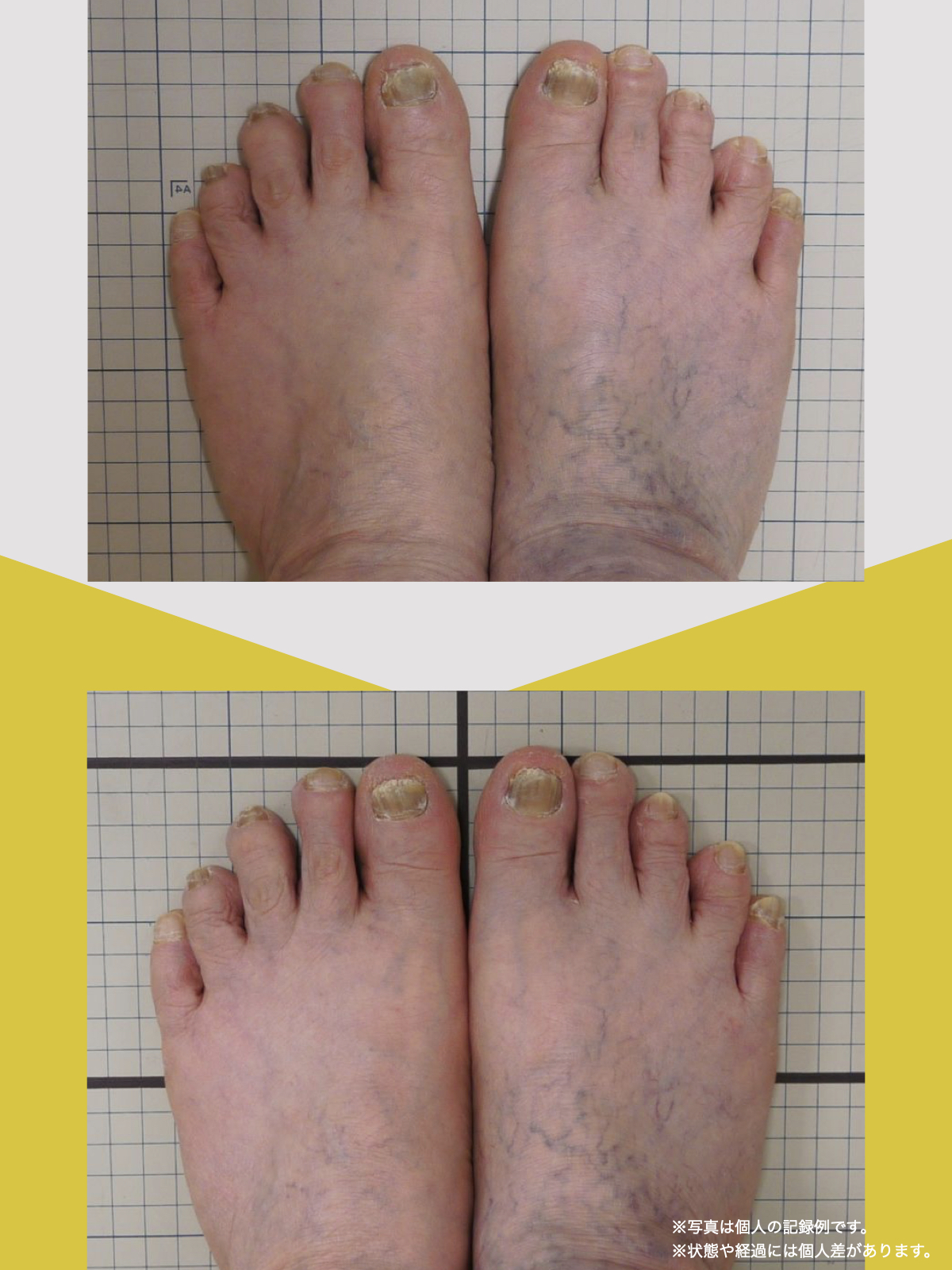
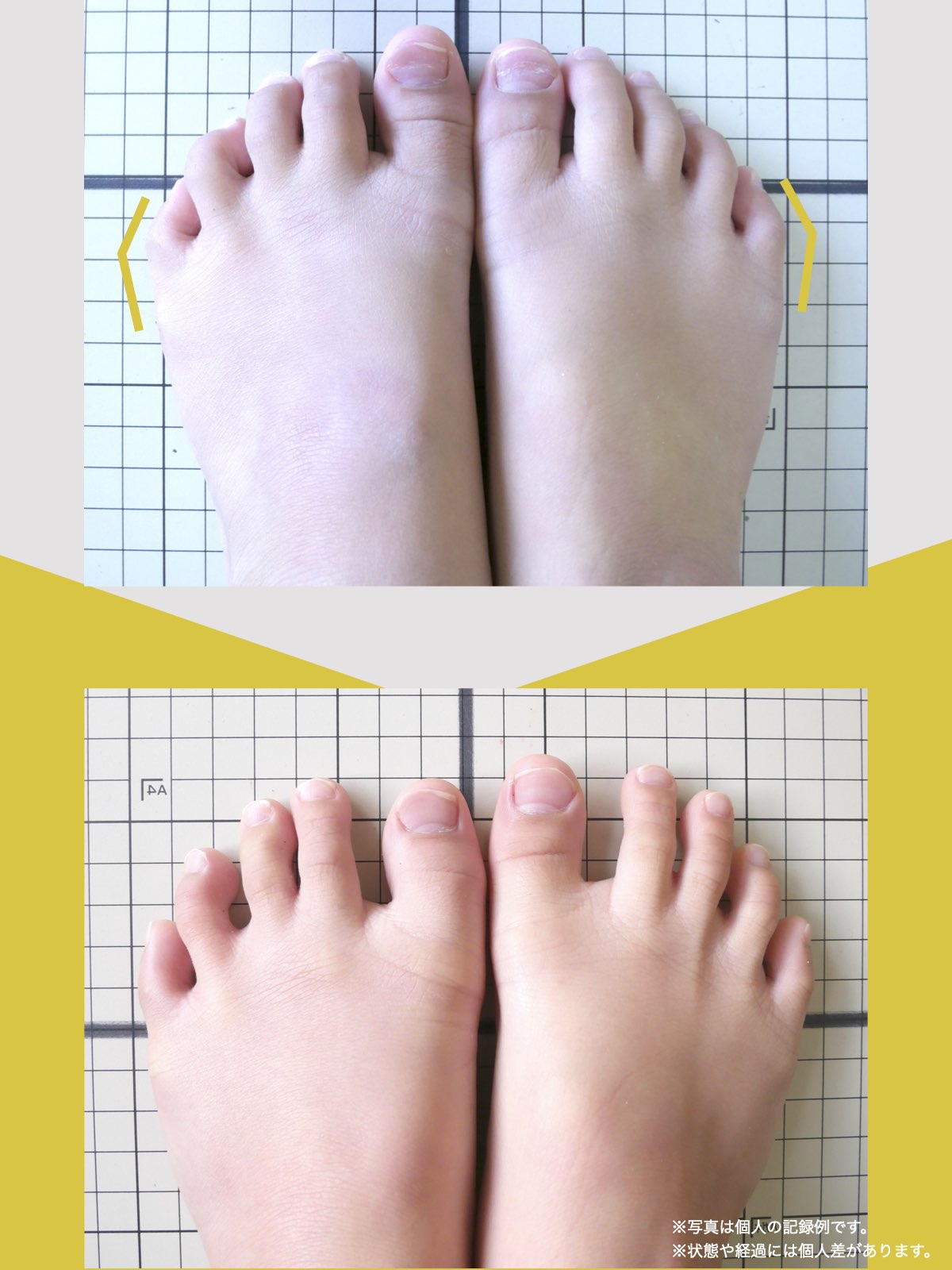
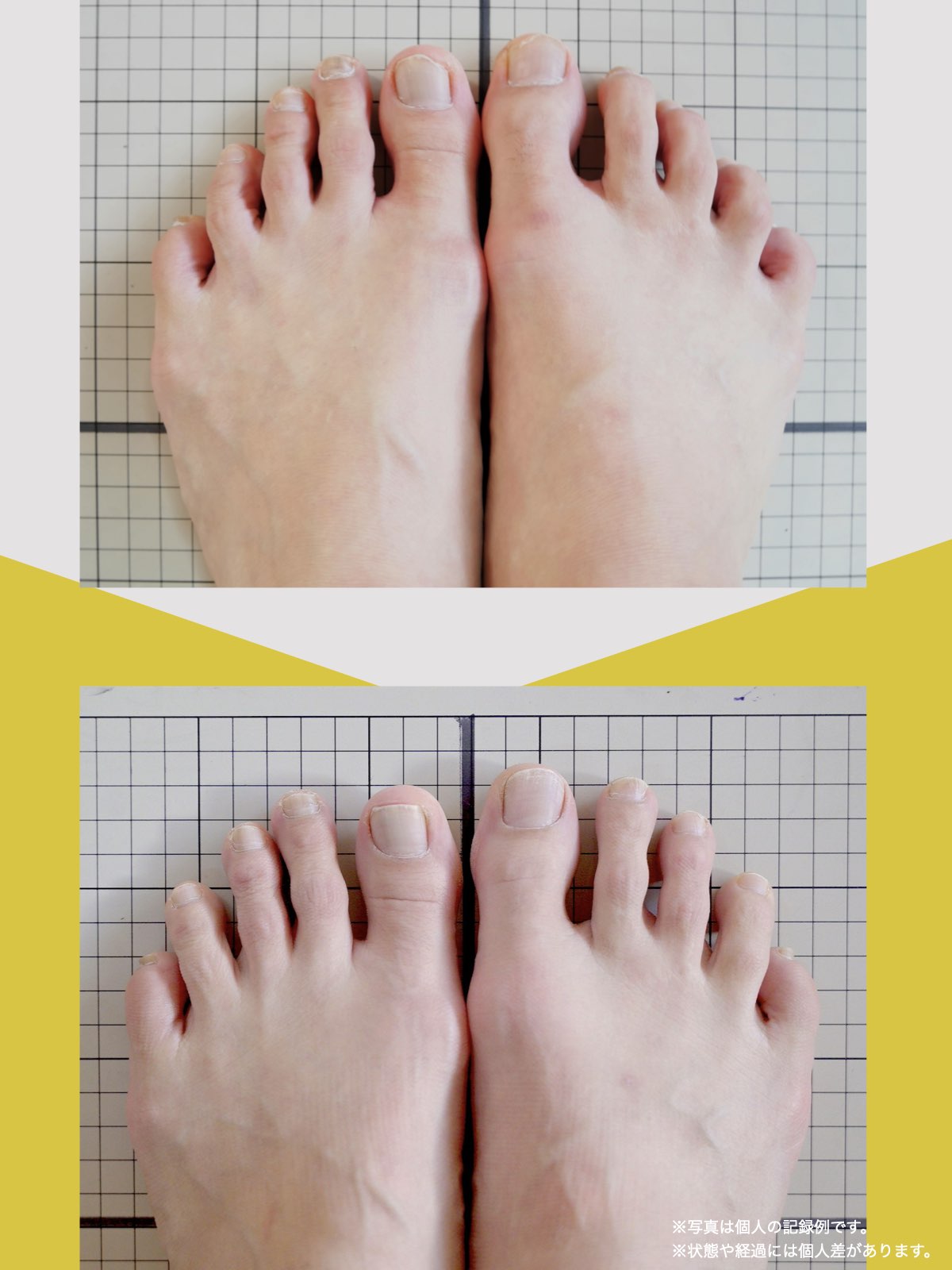
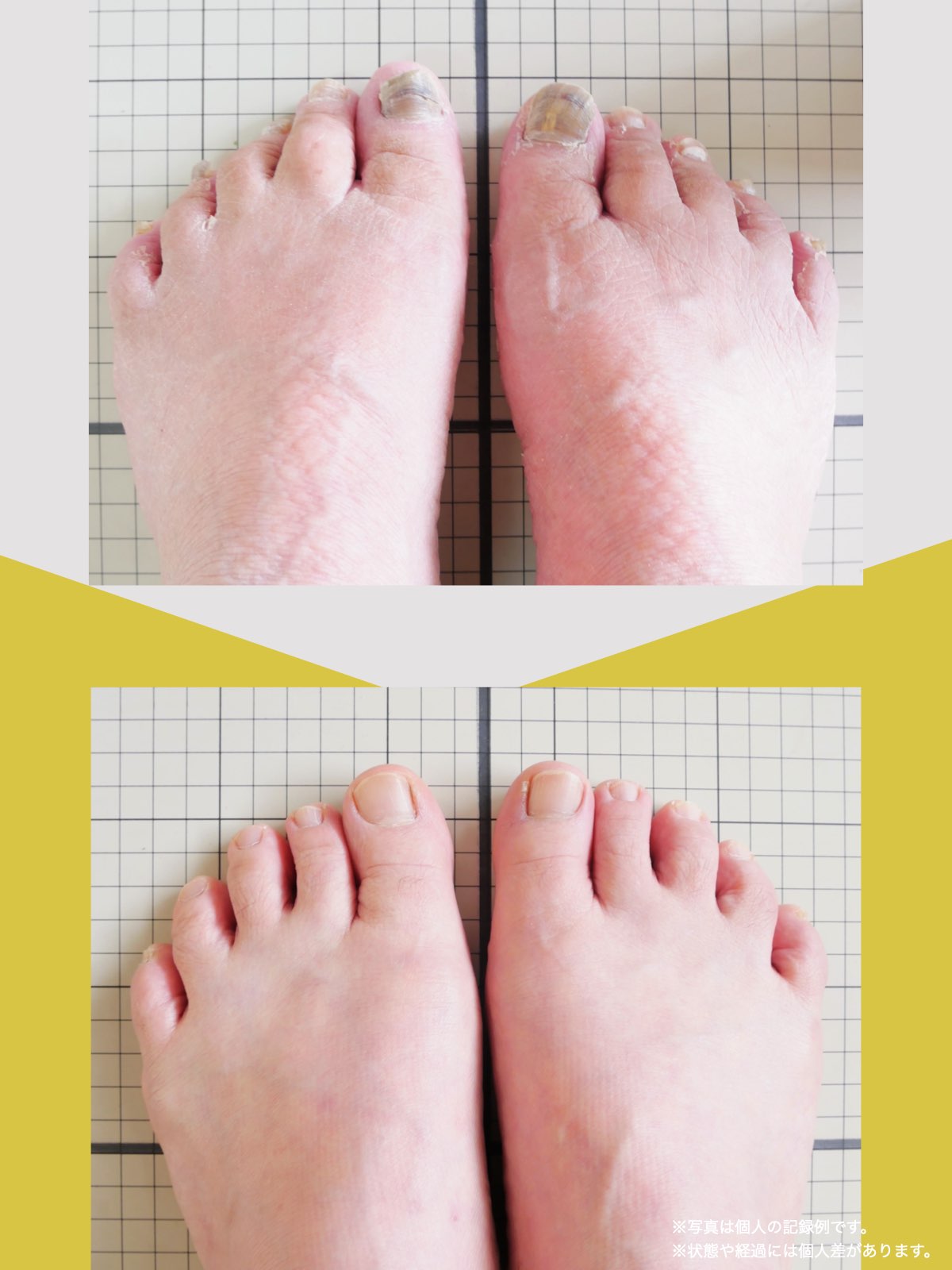
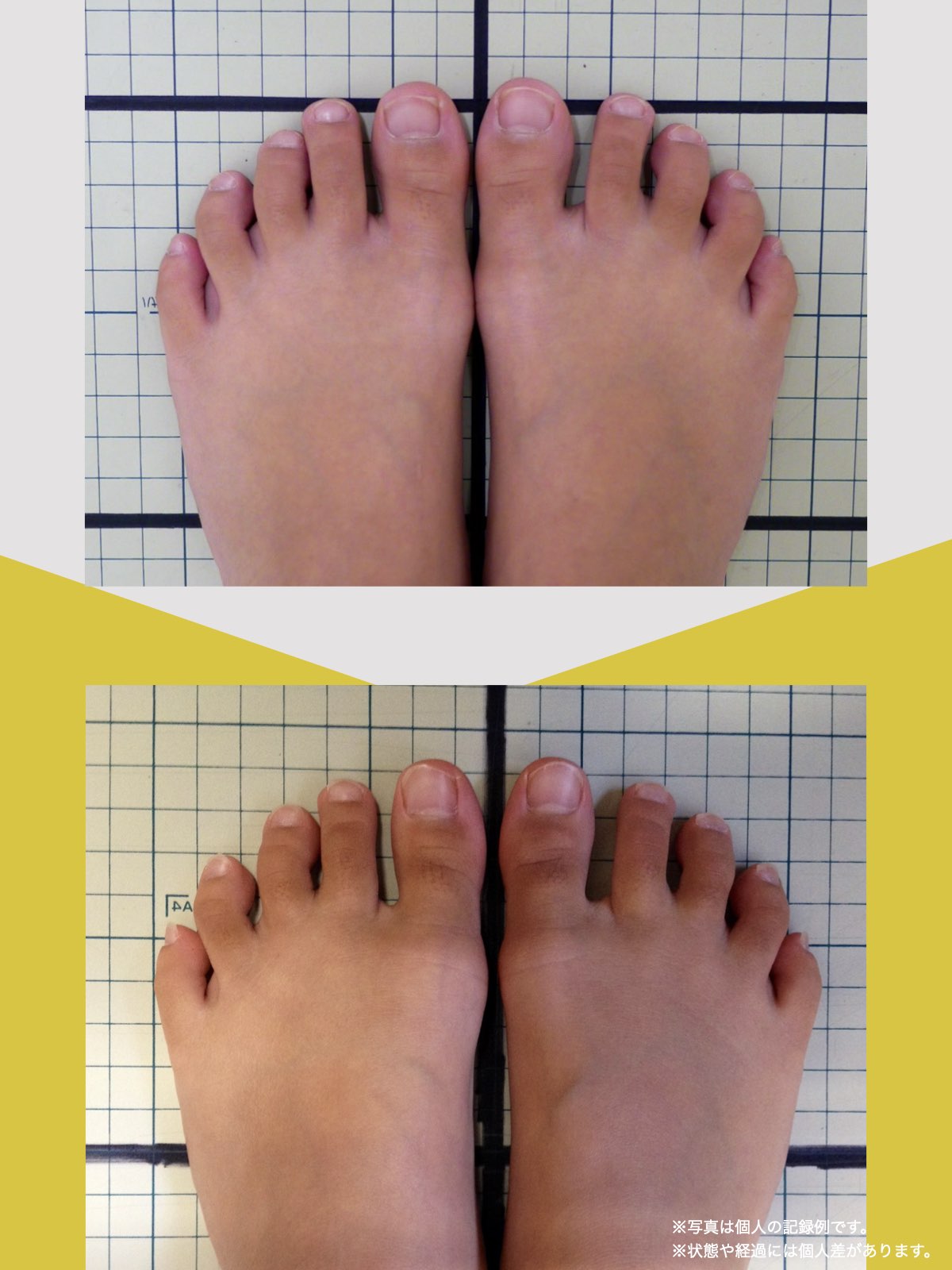
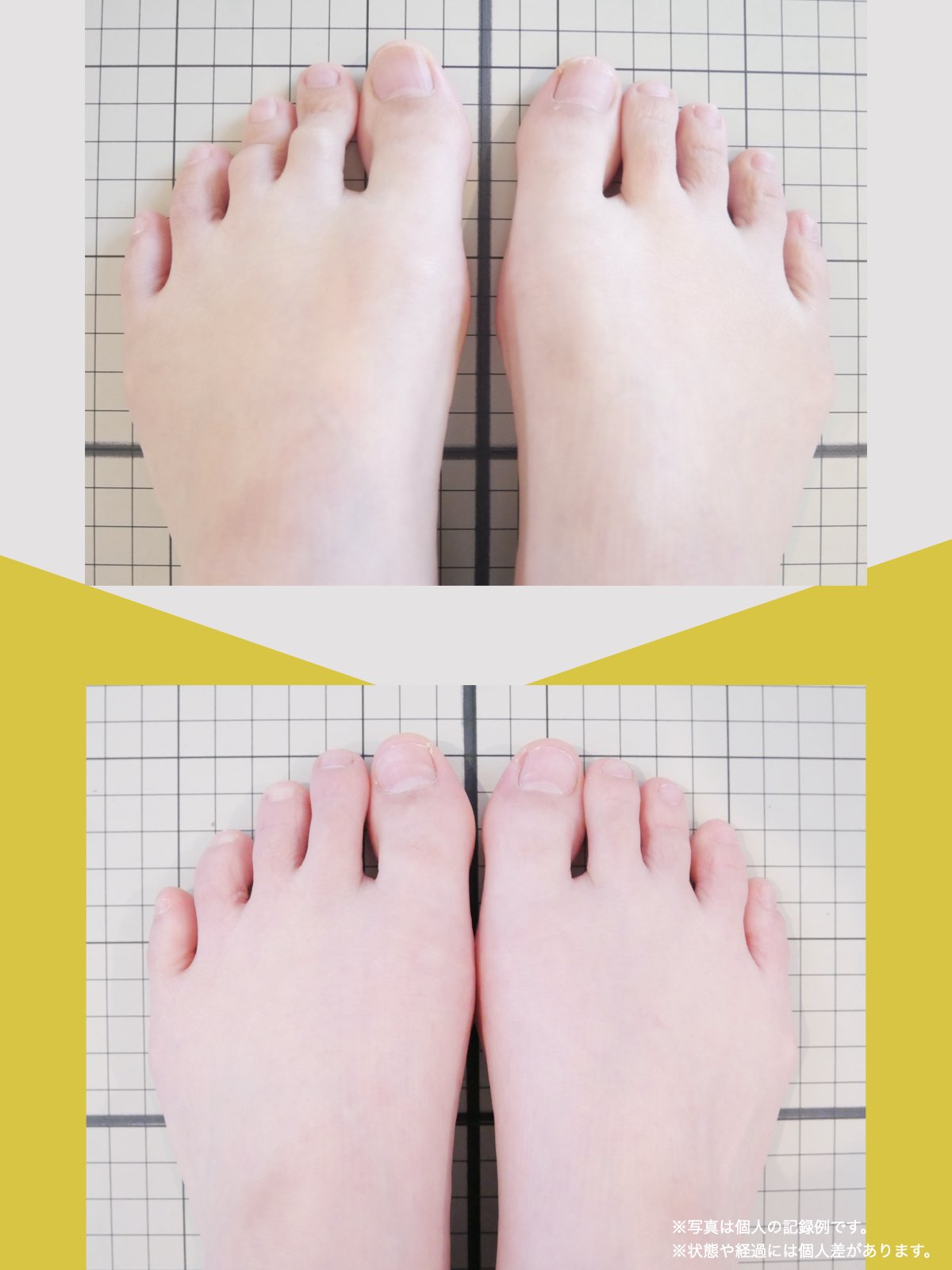
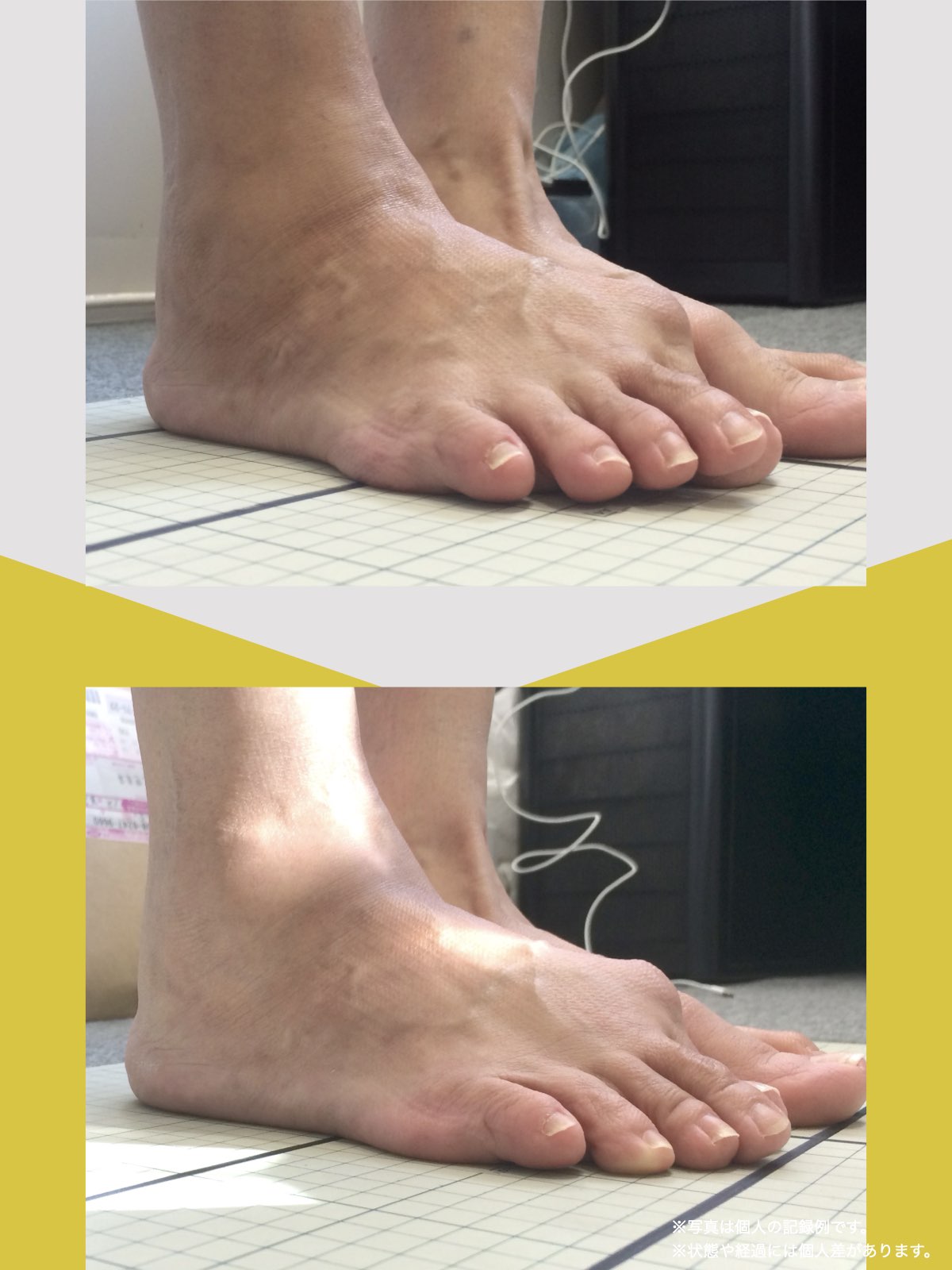
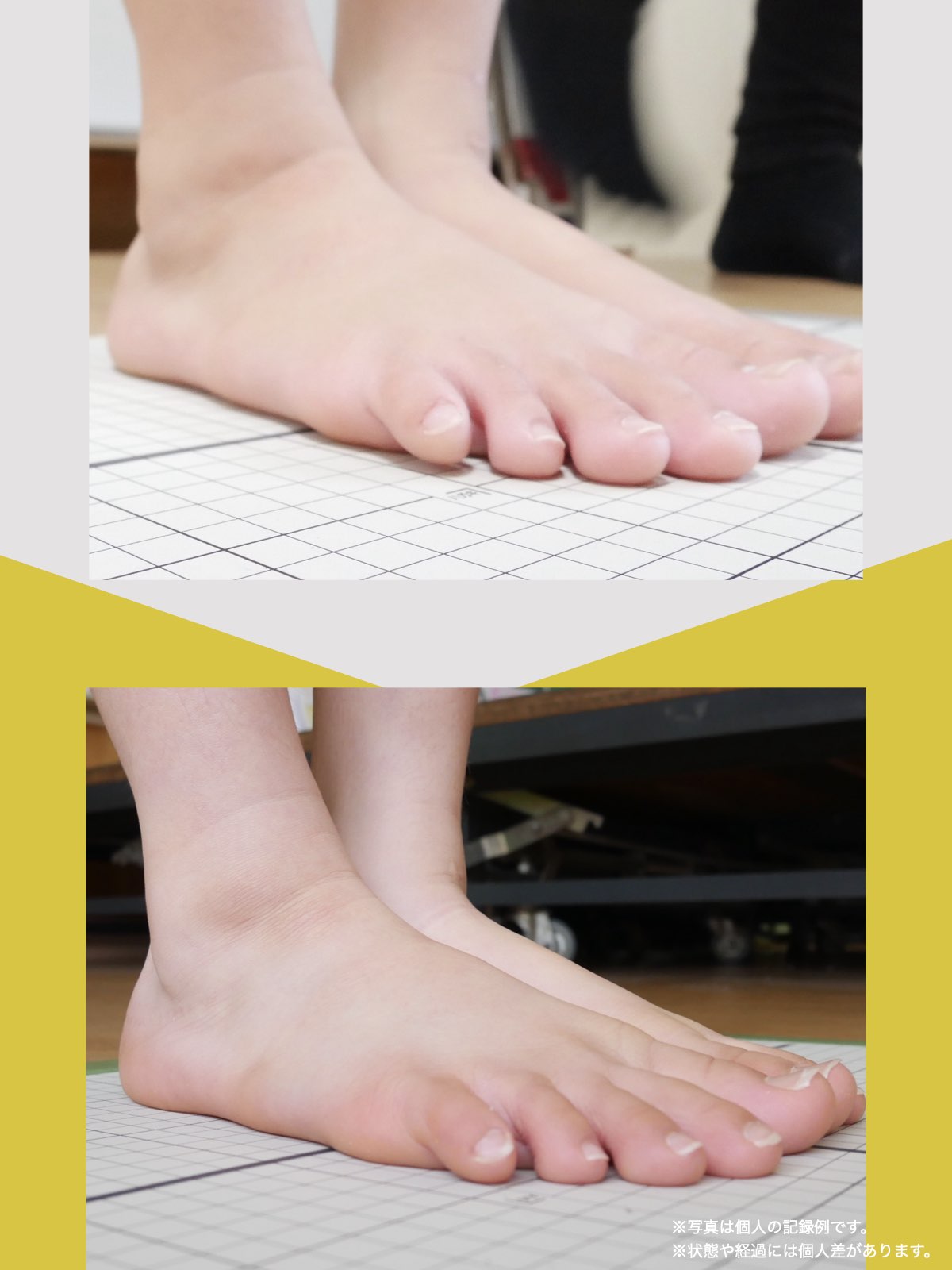
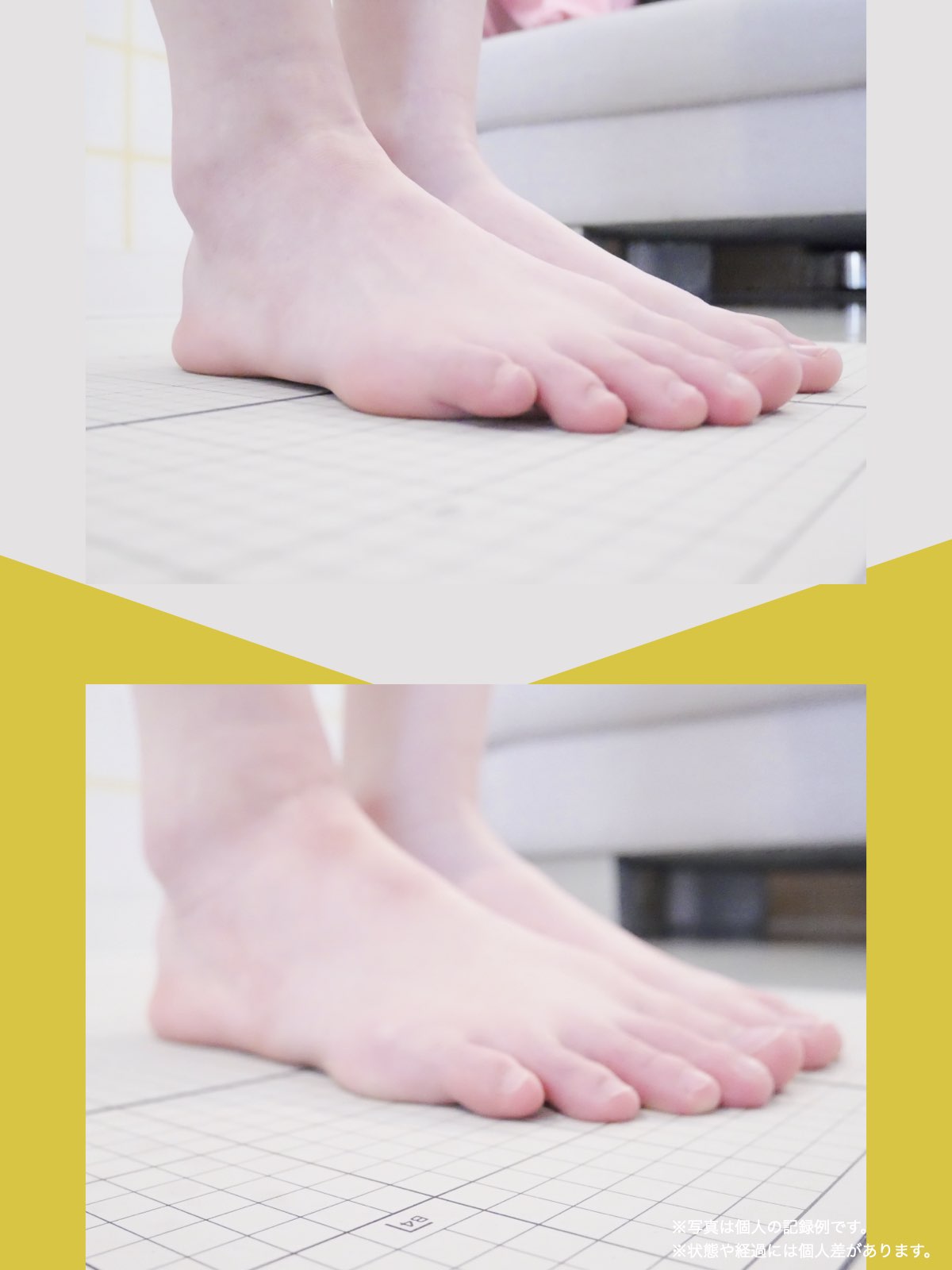
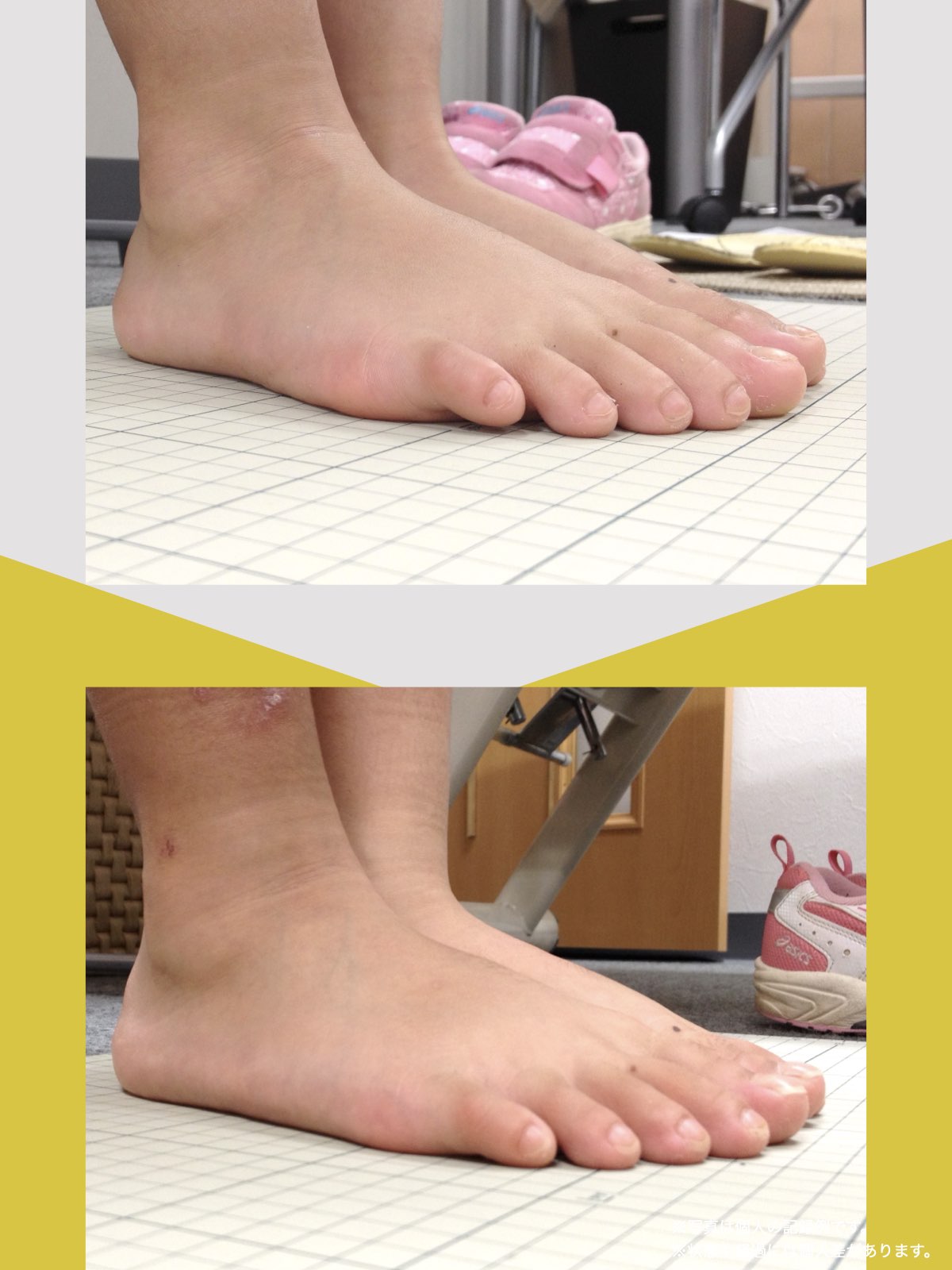
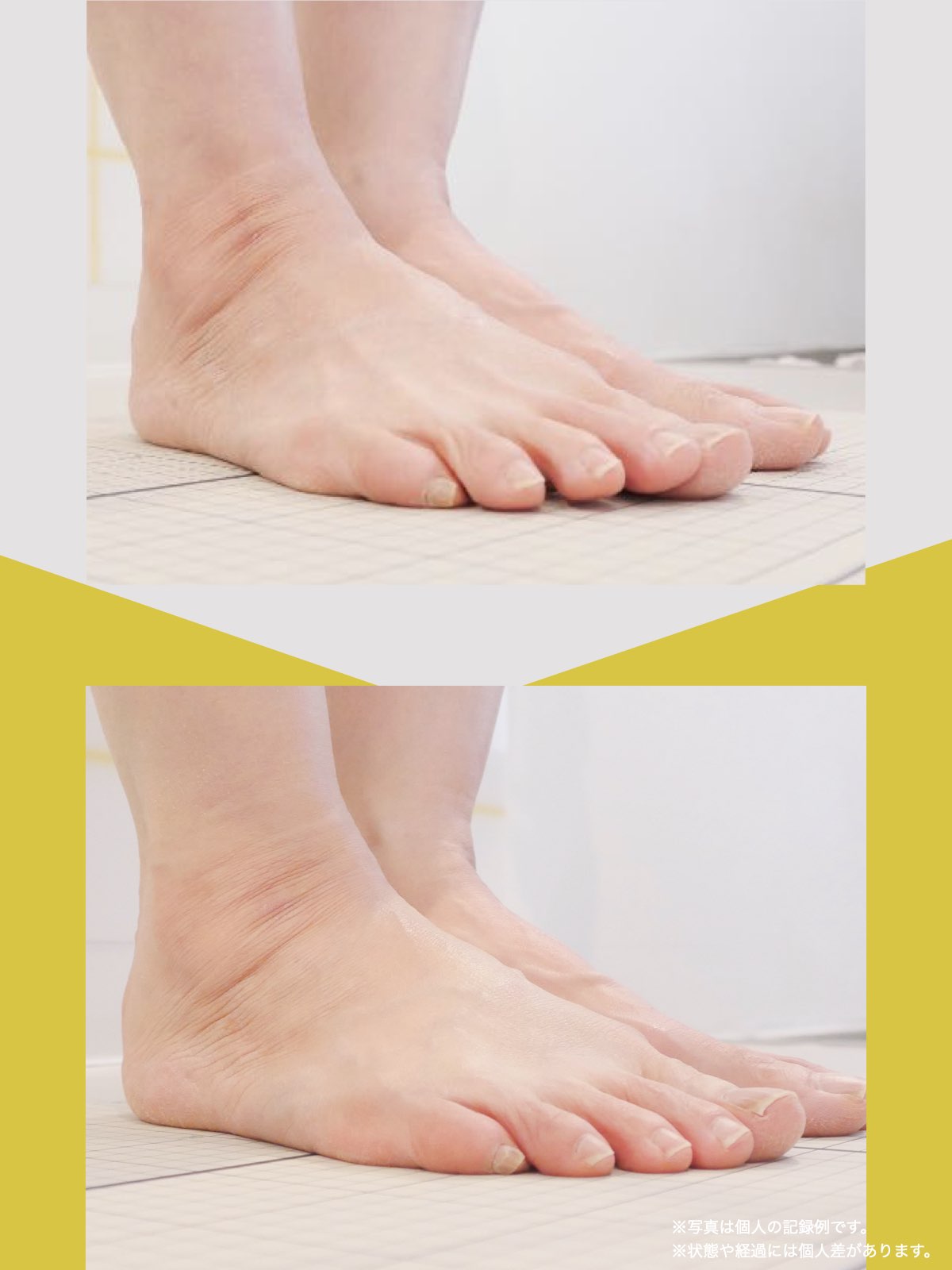
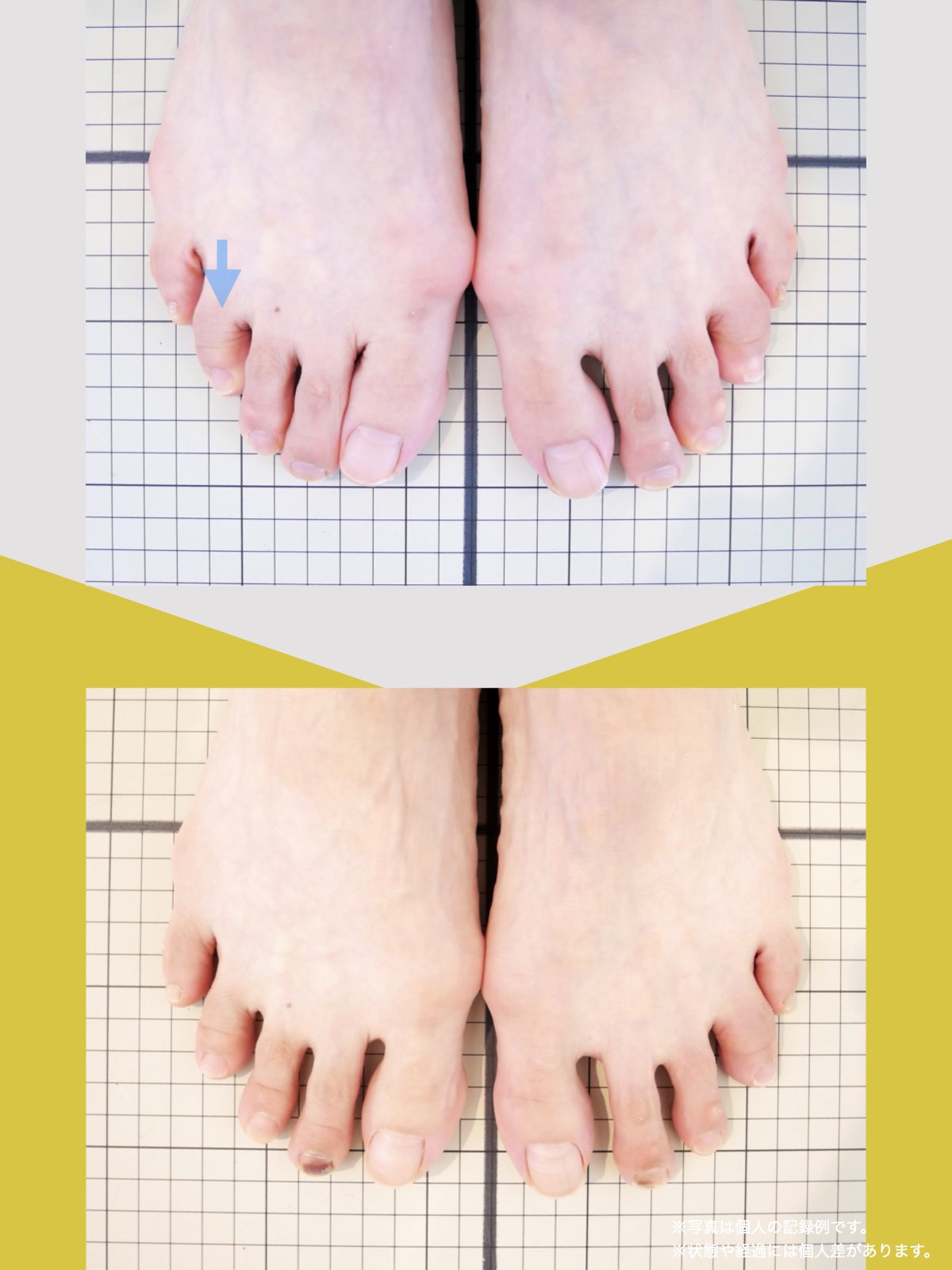
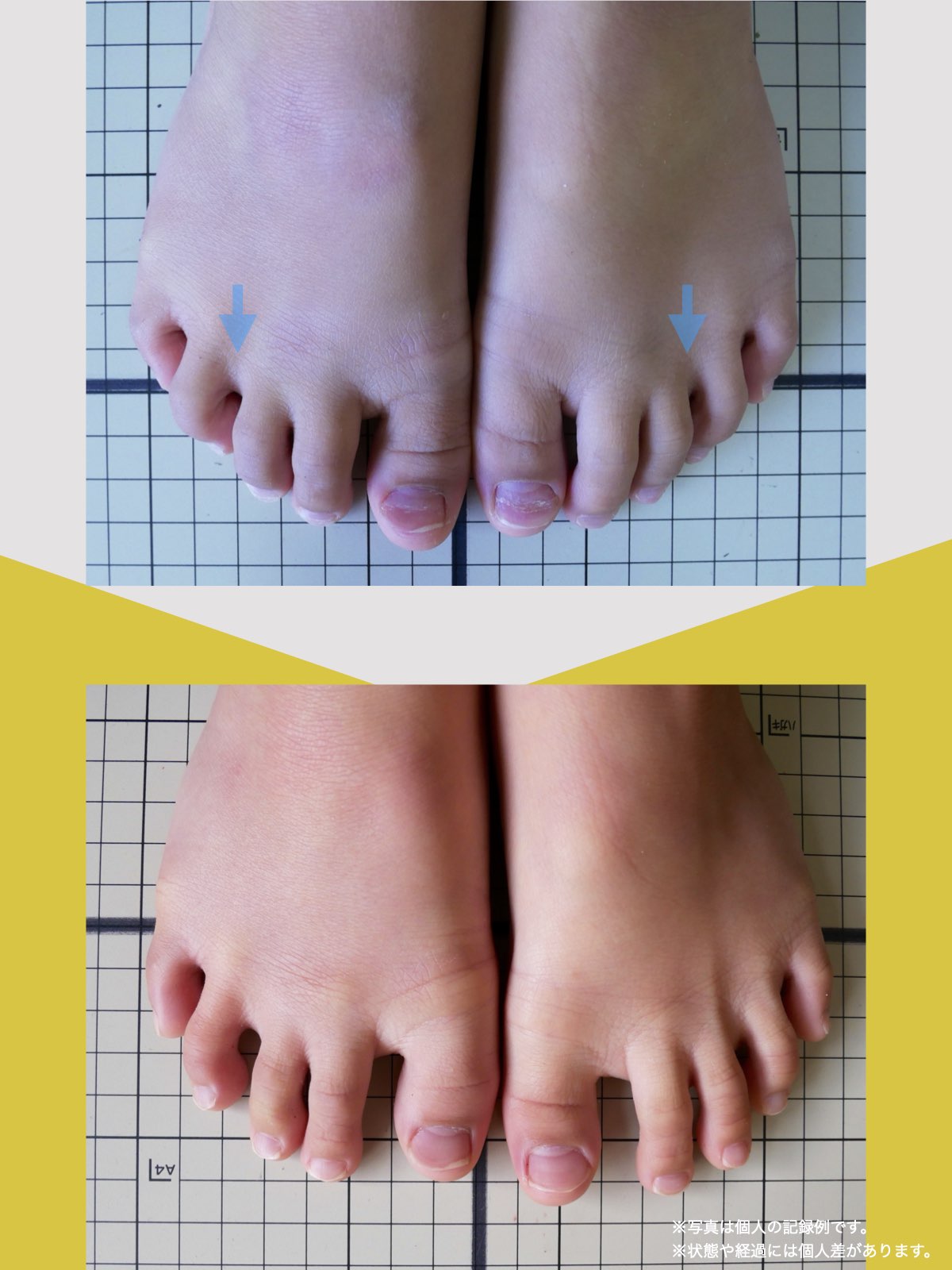
前十字靭帯損傷(ACL損傷)は、構造的な姿勢バランスや足指機能の崩れが背景にあることも少なくありません。この章では、自宅でできる簡単なセルフチェック方法を紹介します。
膝だけでなく、脚の軸や足指のゆがみまで観察してみましょう。
膝の違和感・損傷リスクを感じたらチェック
以下のような兆候がある場合は、膝の安定性や配列バランスに注目してみましょう。
1)急に膝が腫れる、または内出血が見られる
2)膝がぐらつく、不安定に感じる
3)膝をひねったときに痛みが生じる
4)膝の曲げ伸ばしがスムーズにできない
5)歩行や階段の上り下りで膝に痛みや違和感がある
6)腫れや痛みが数日〜数週間続いている
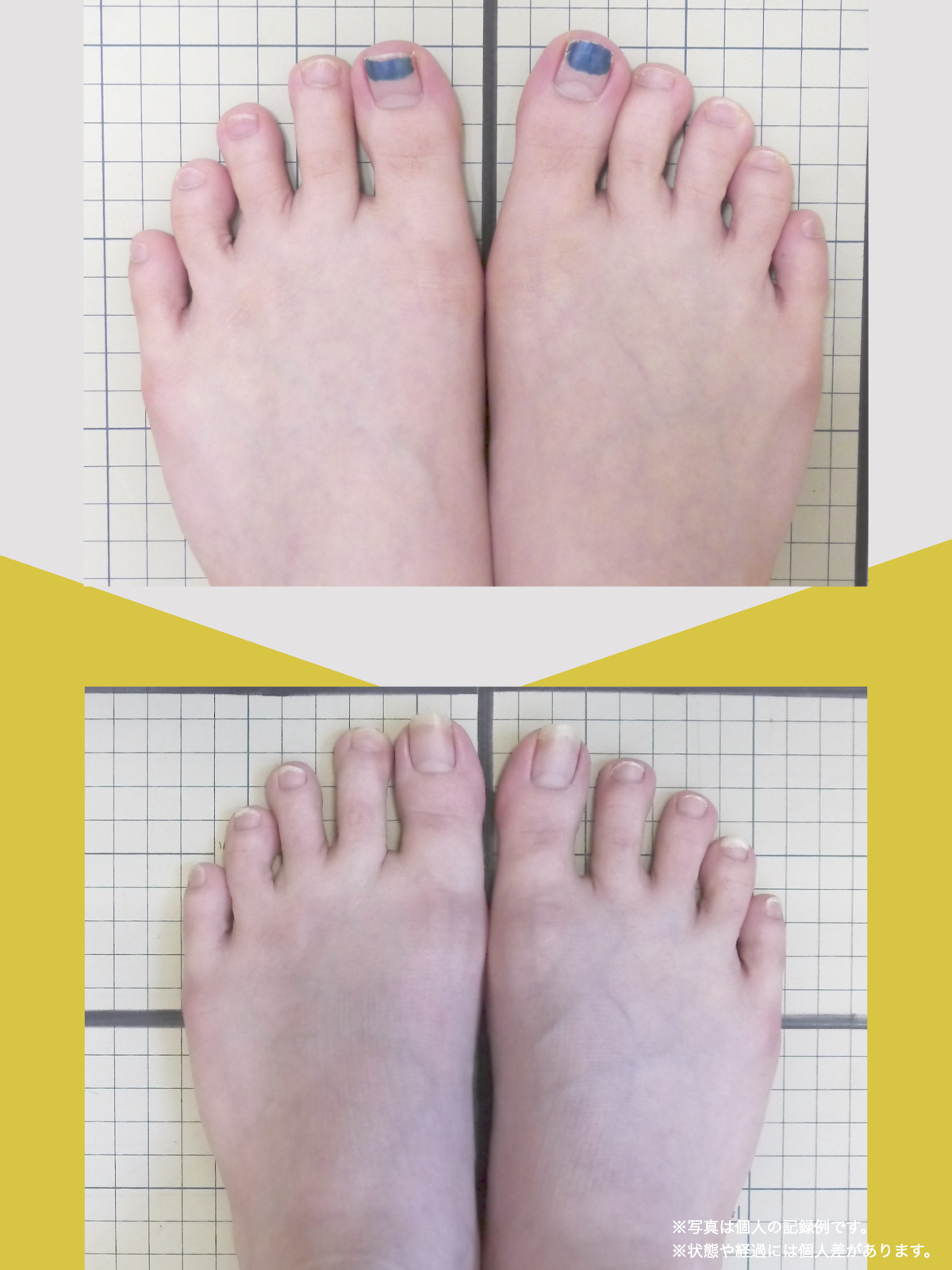
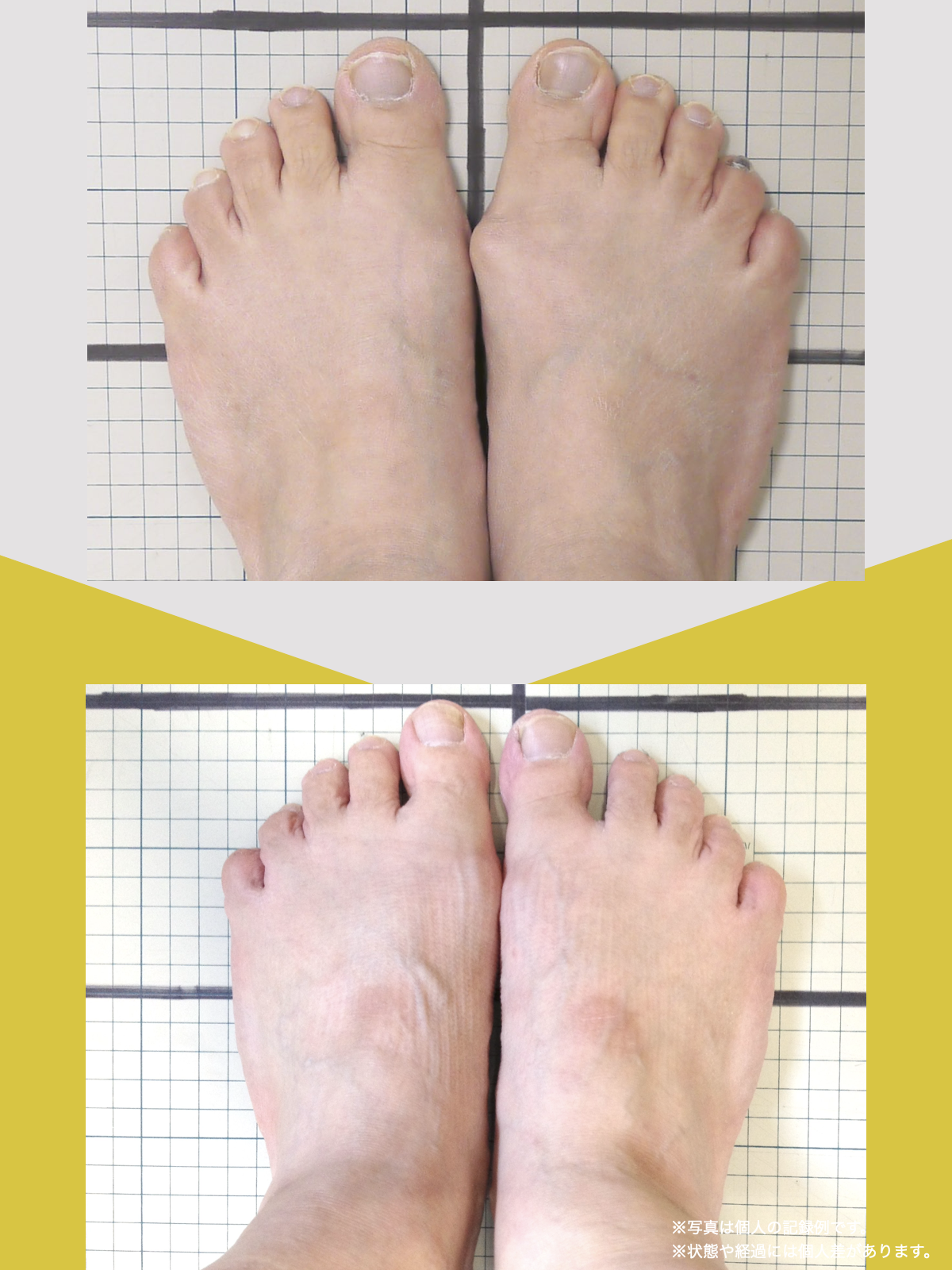
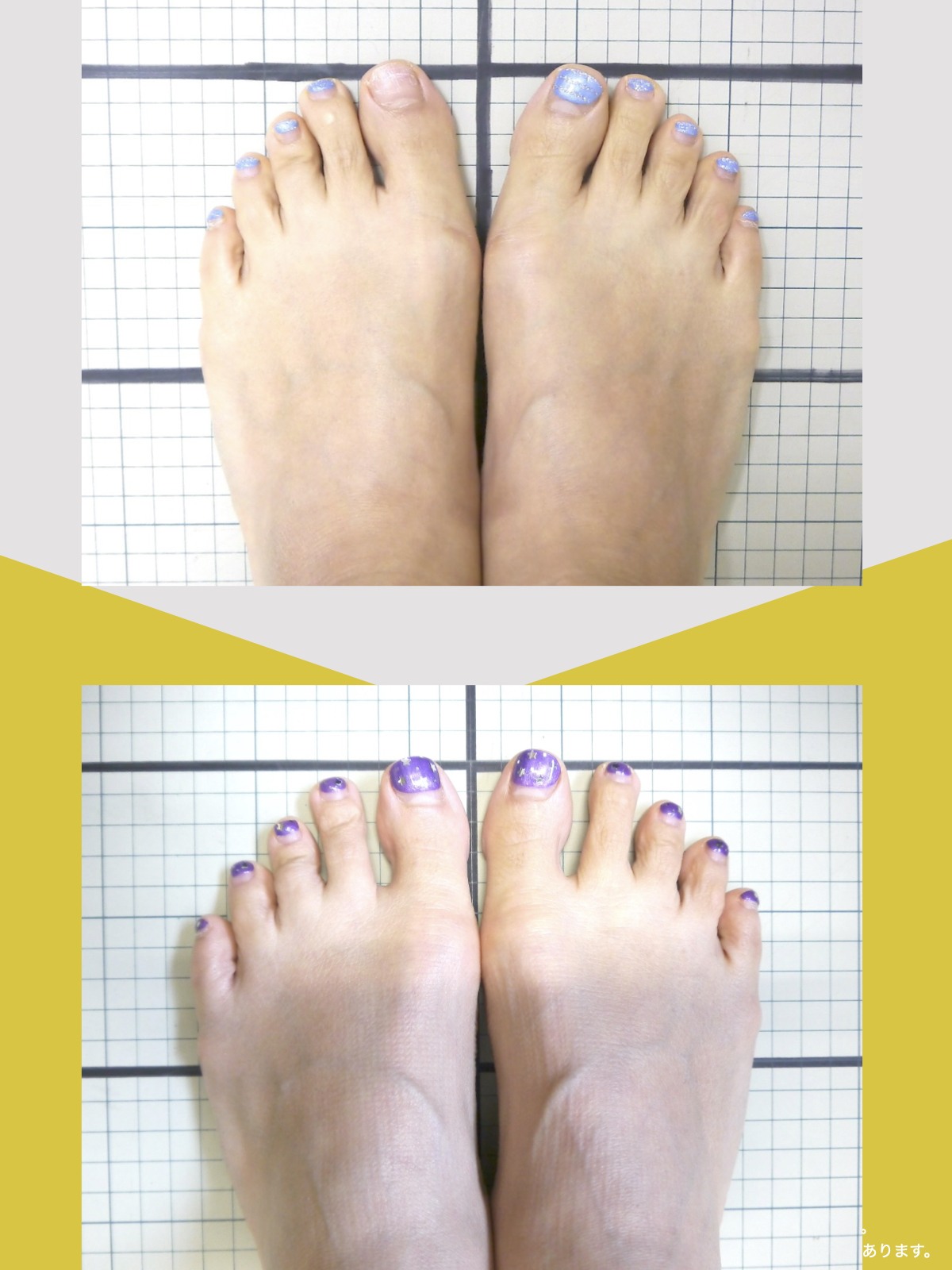
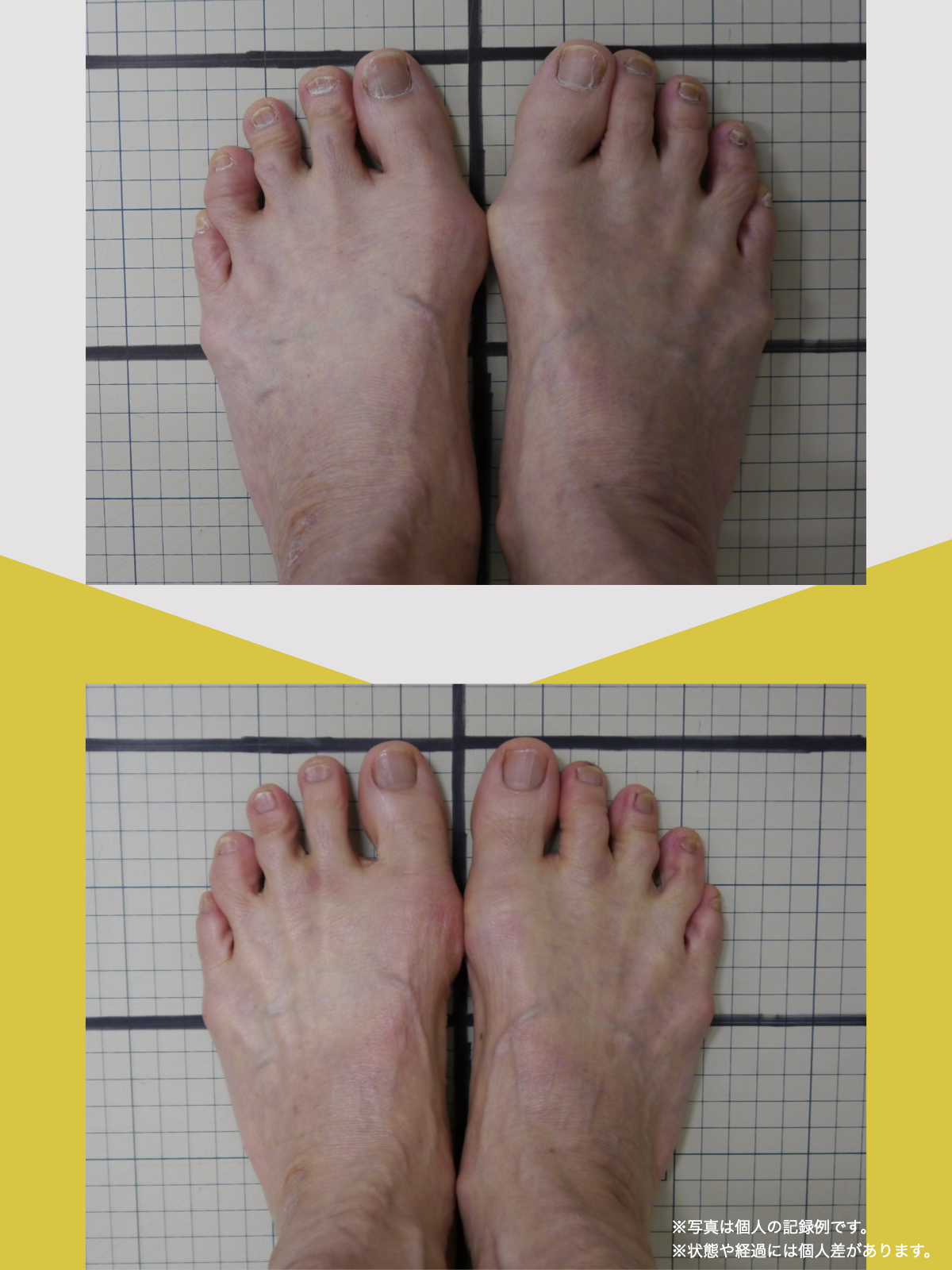
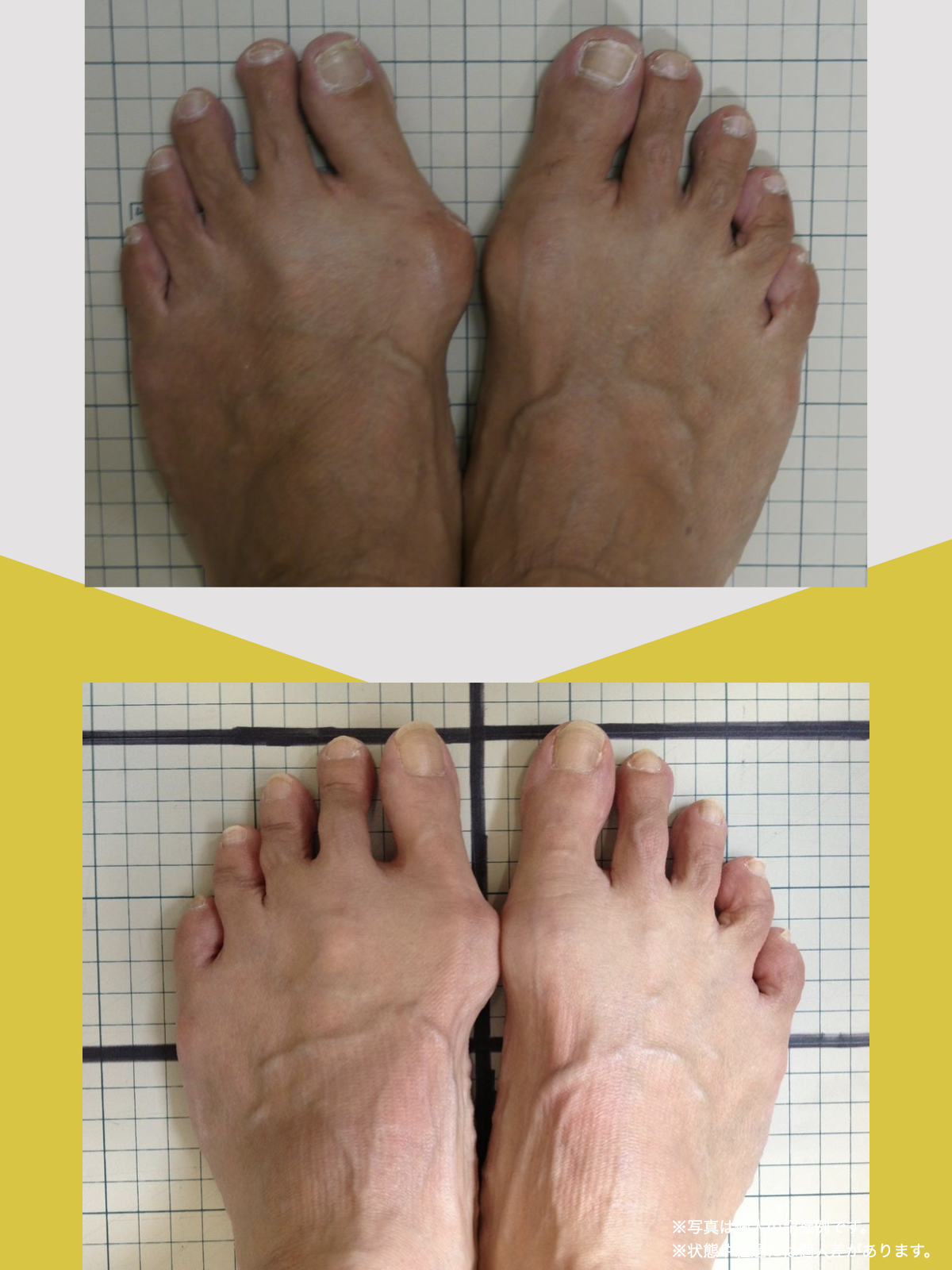
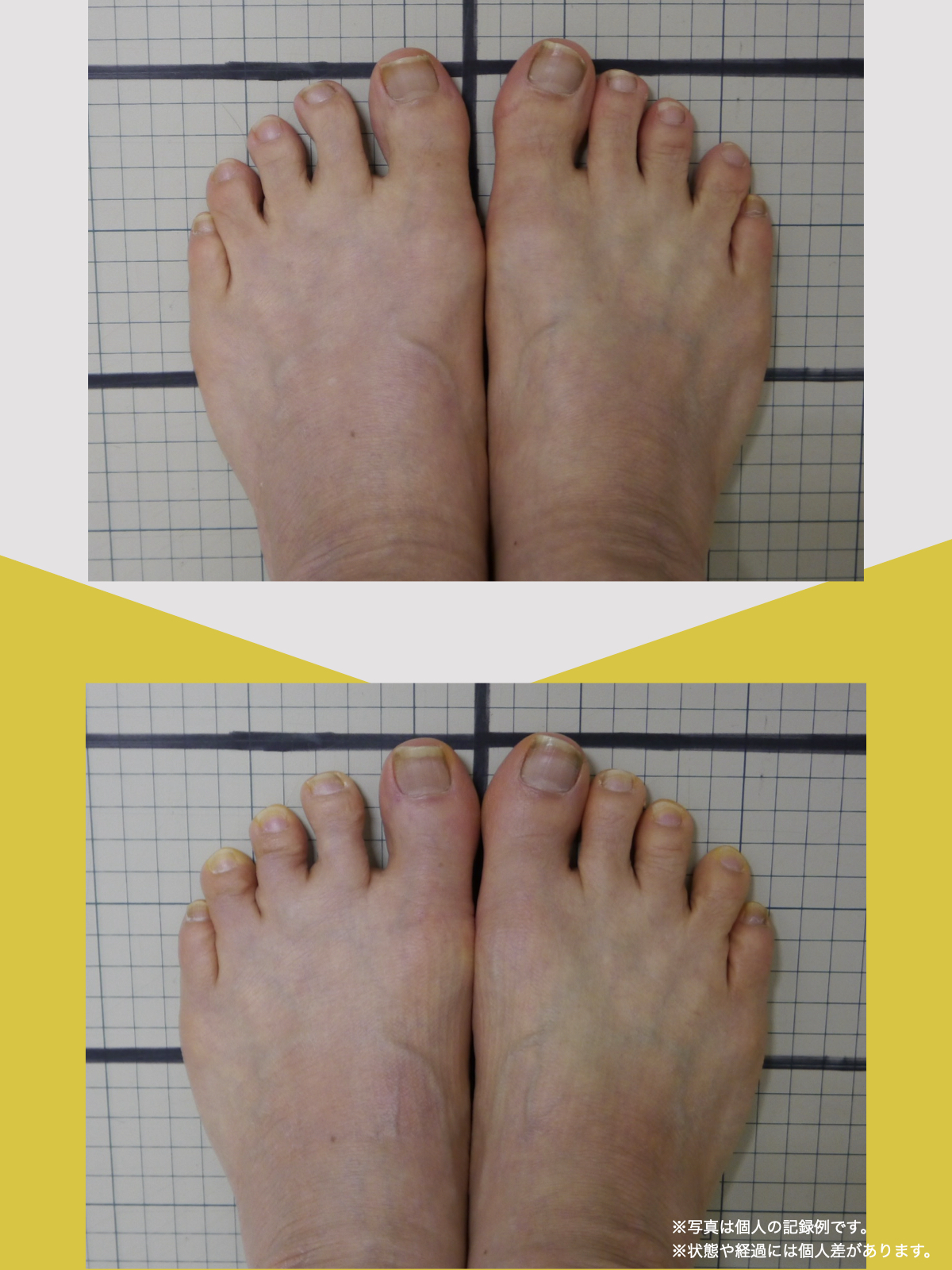
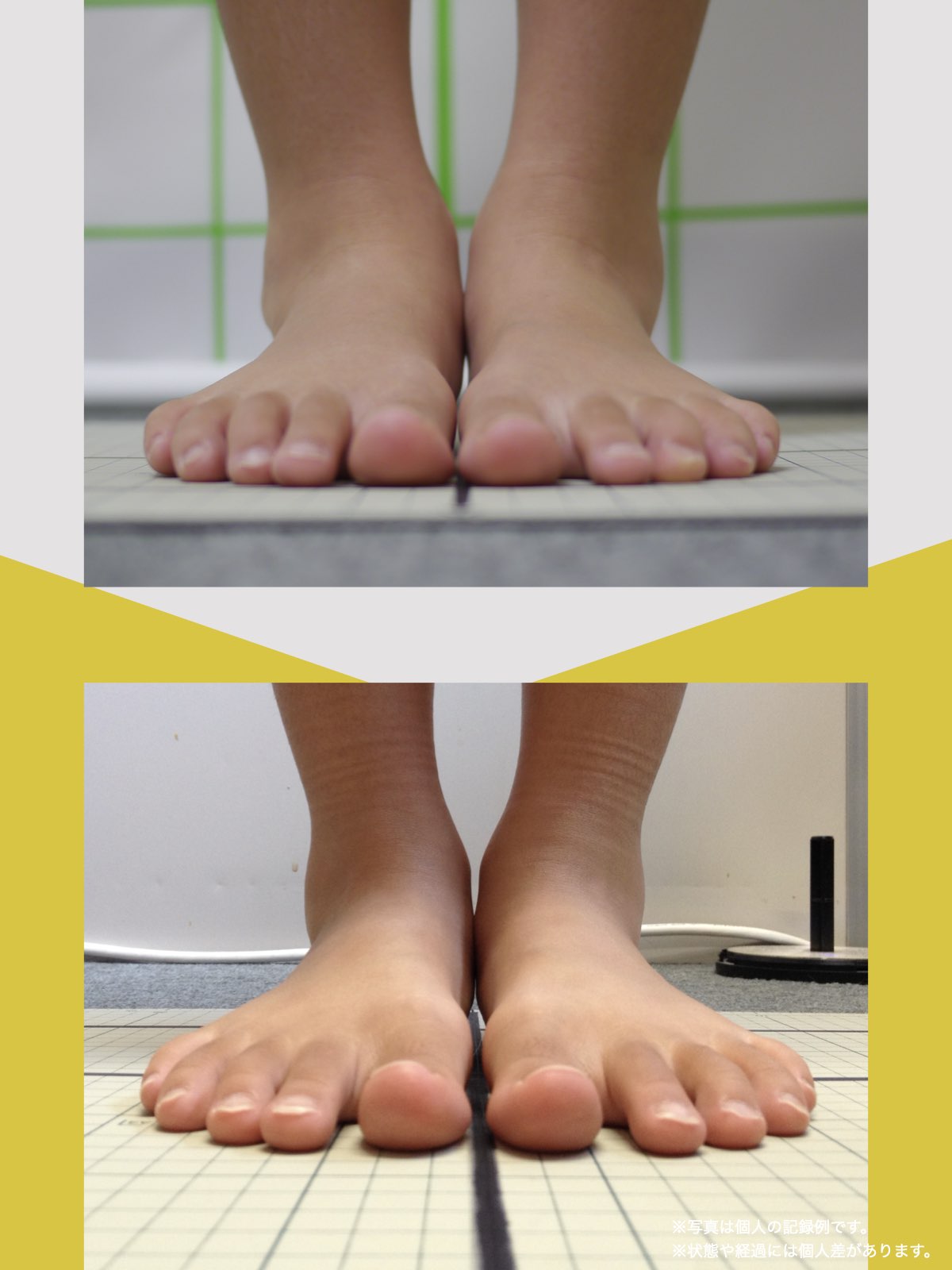
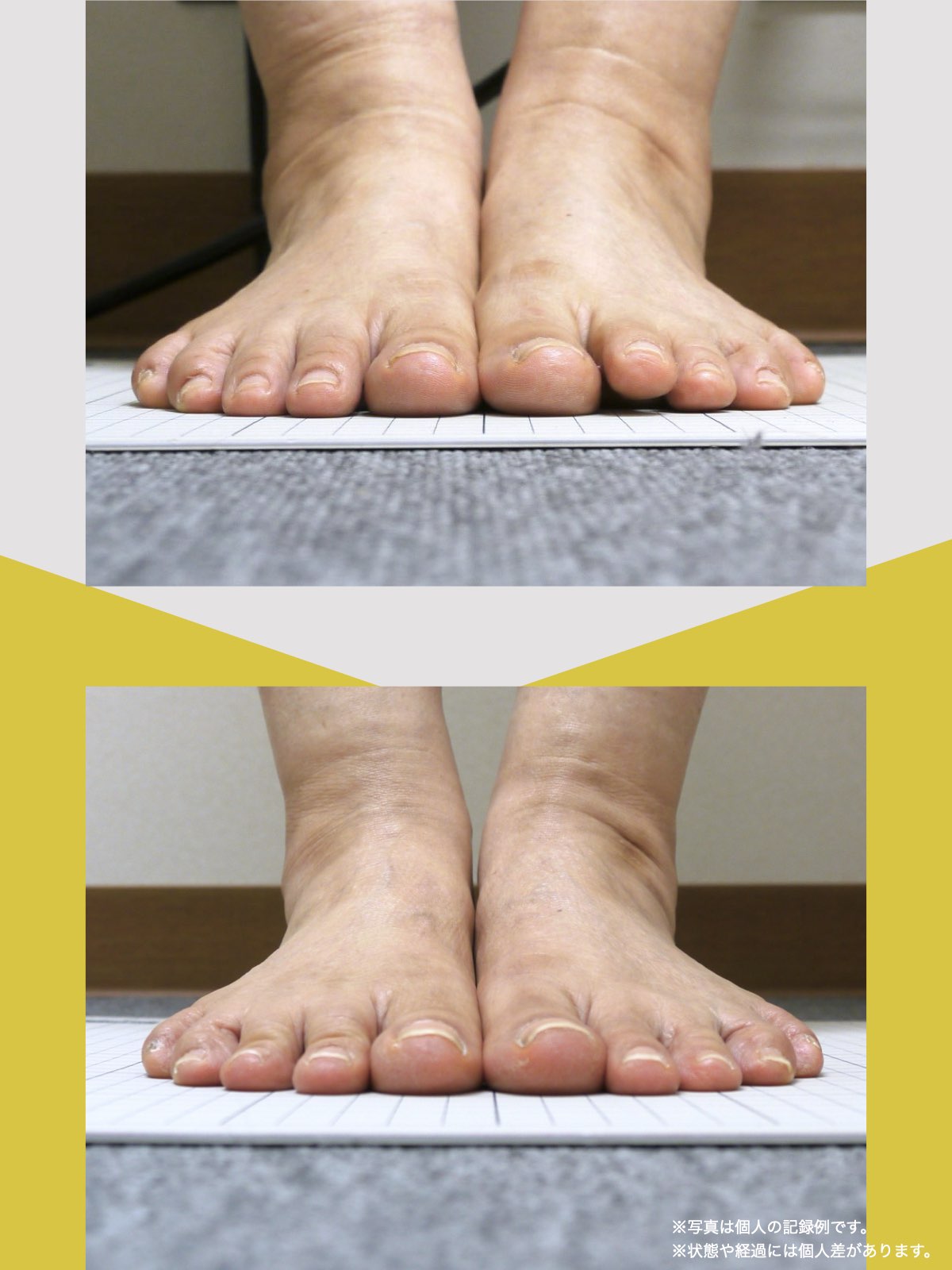
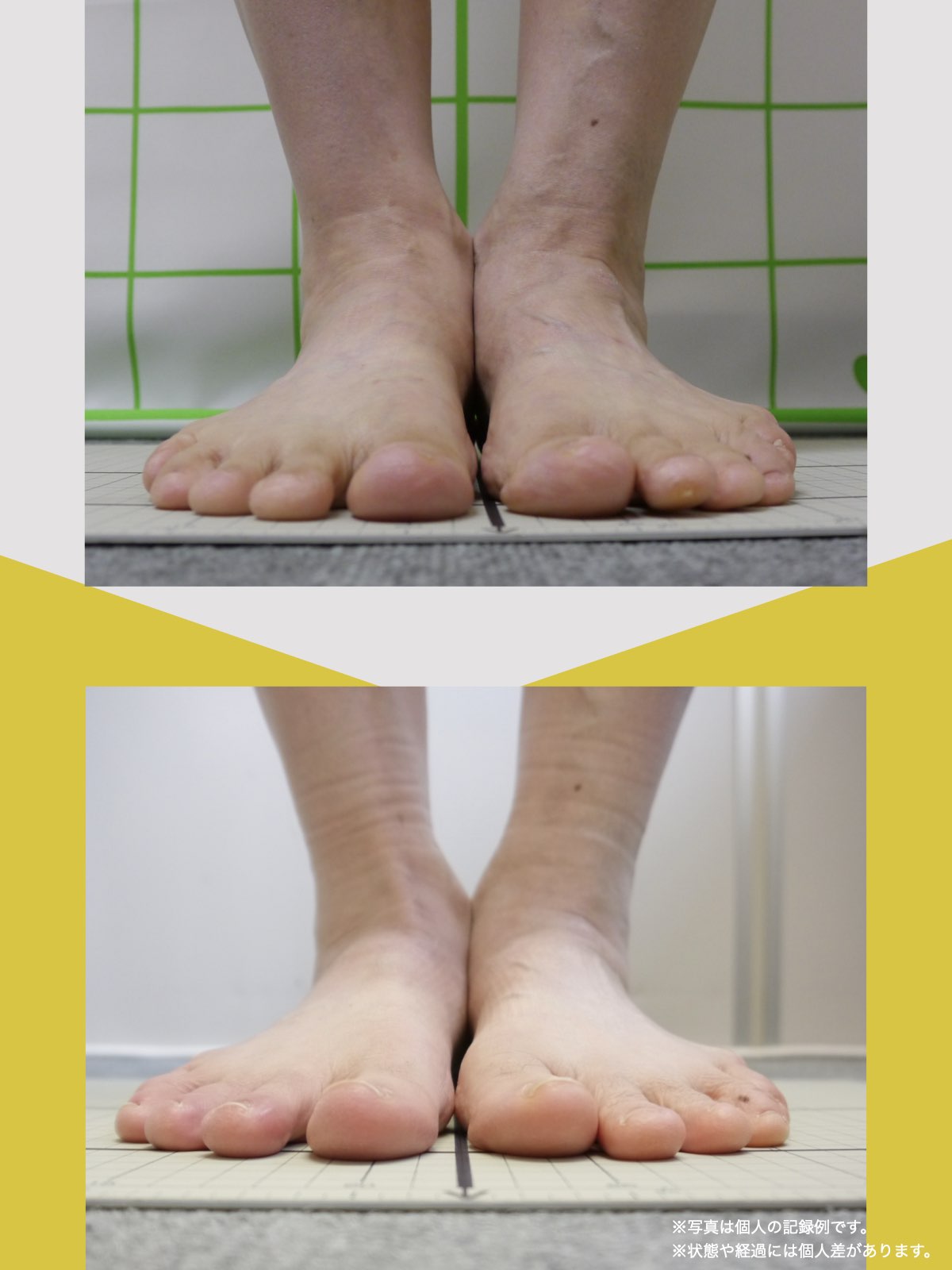
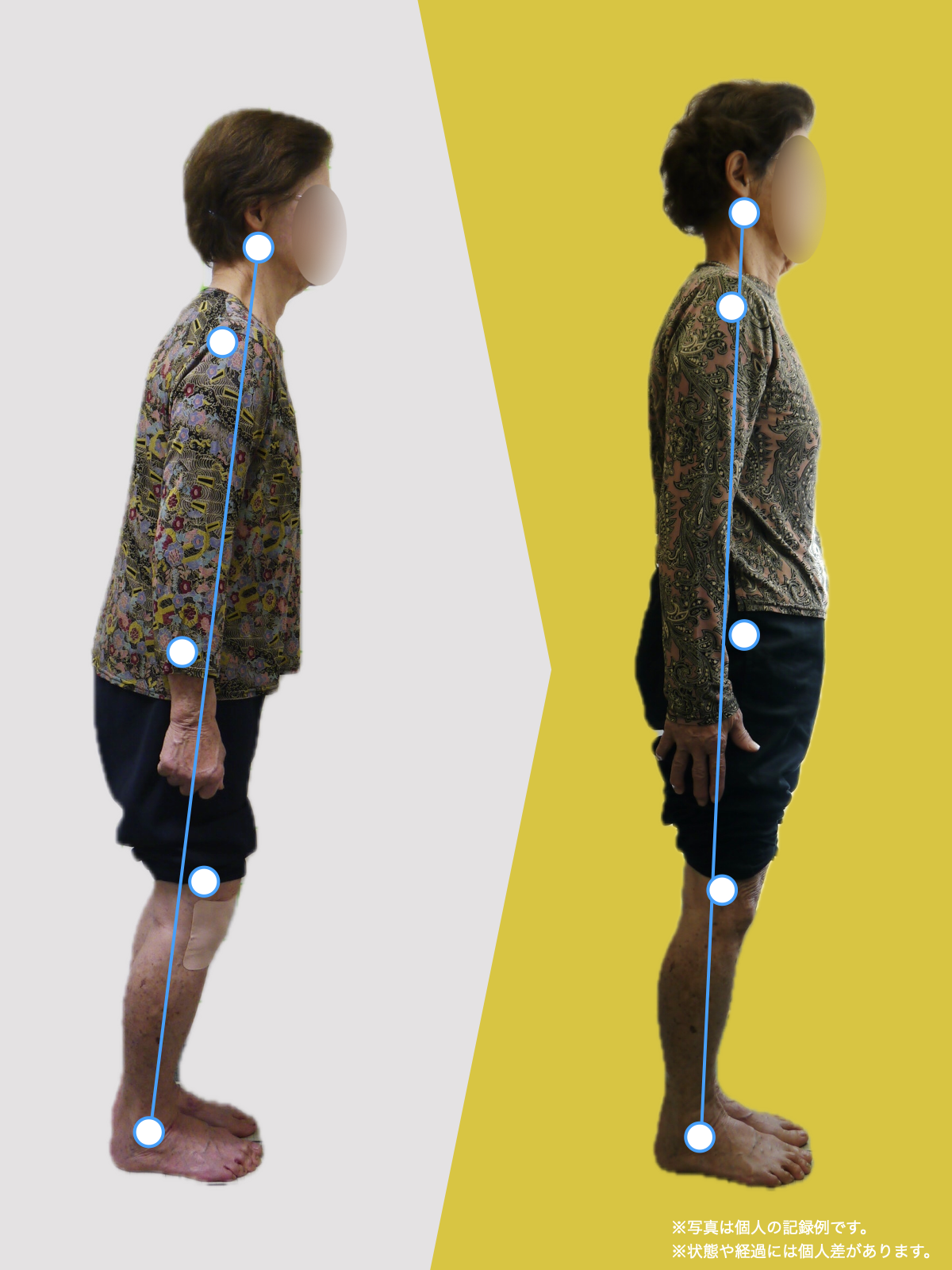
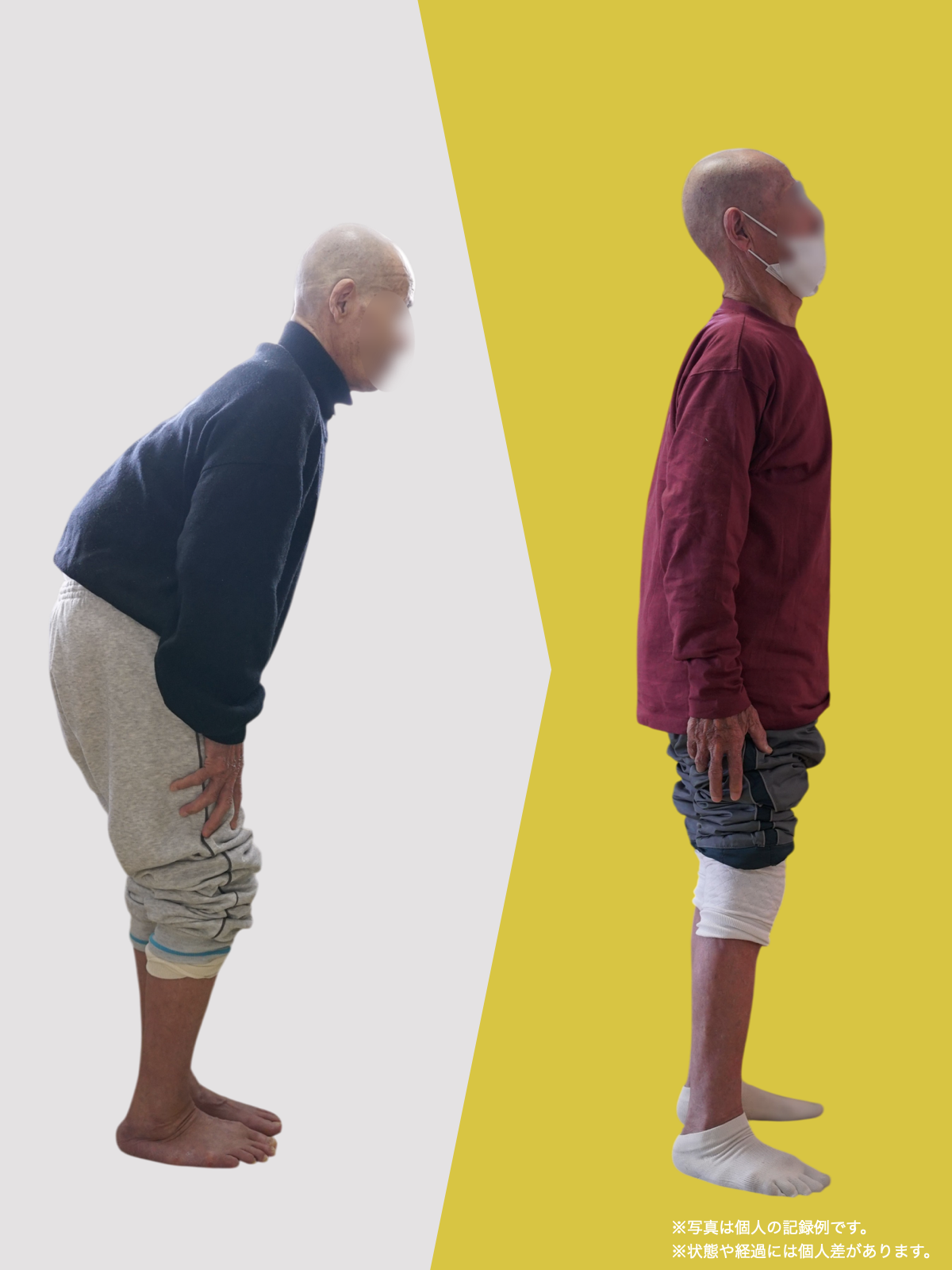
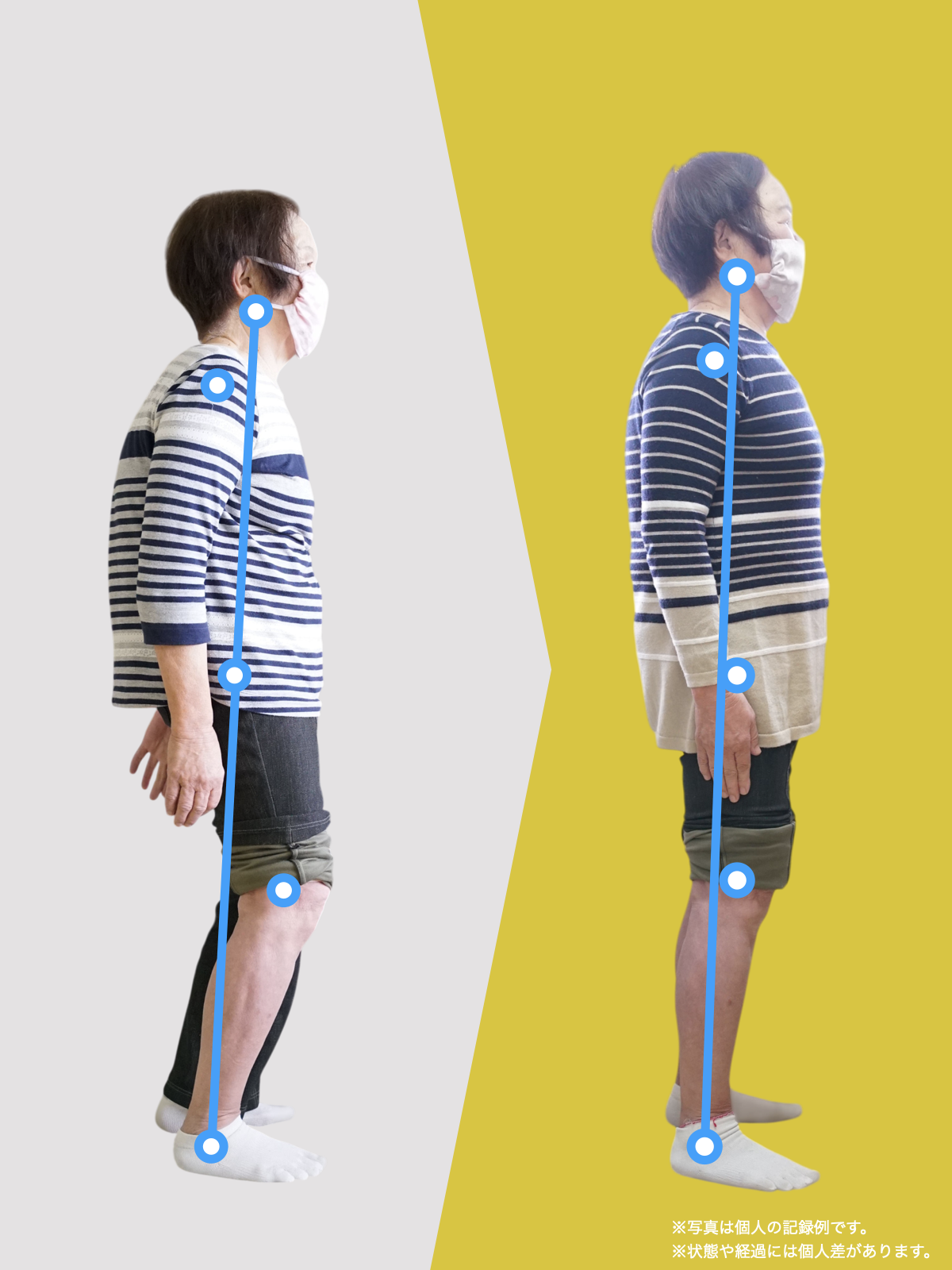
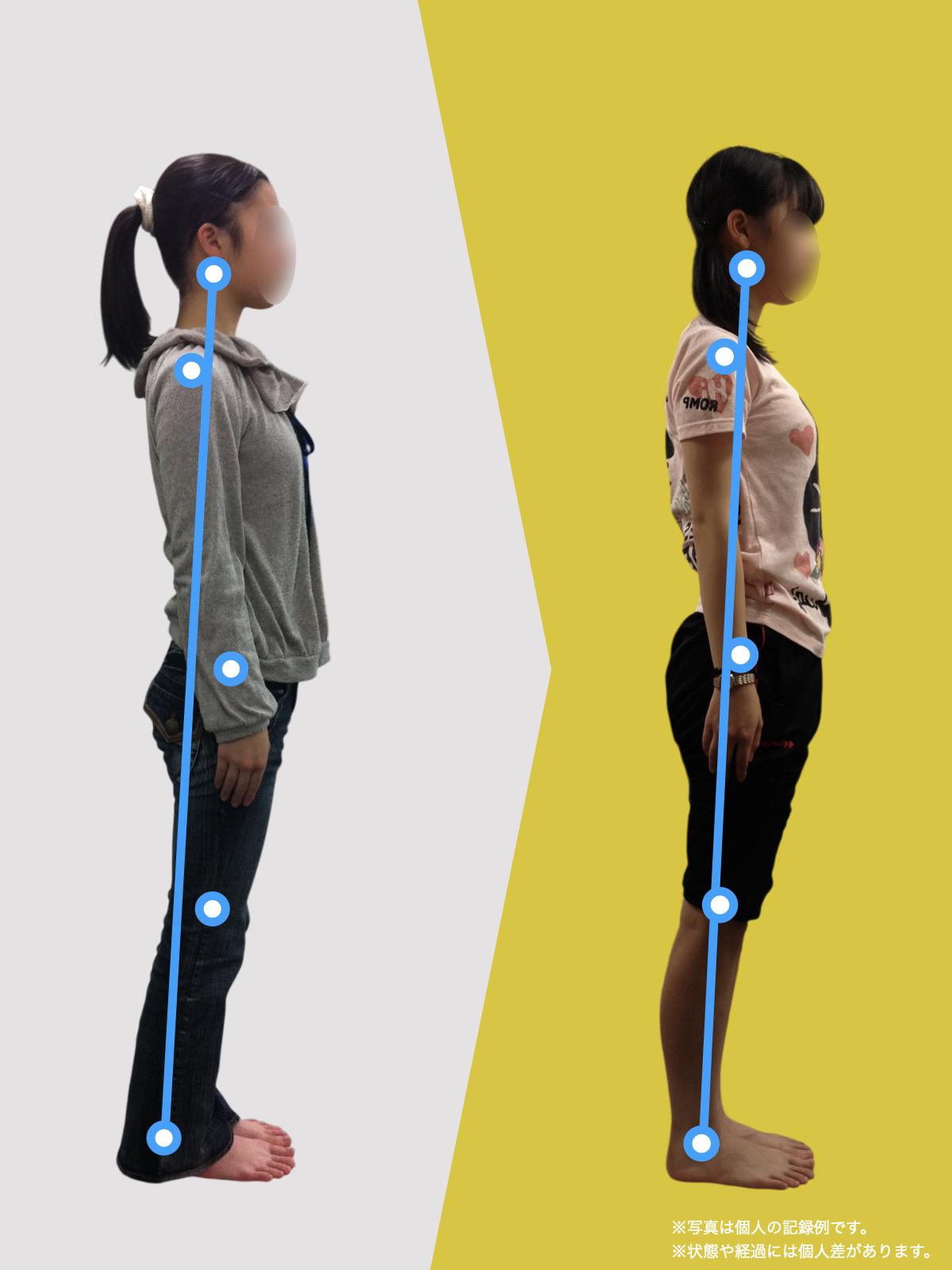
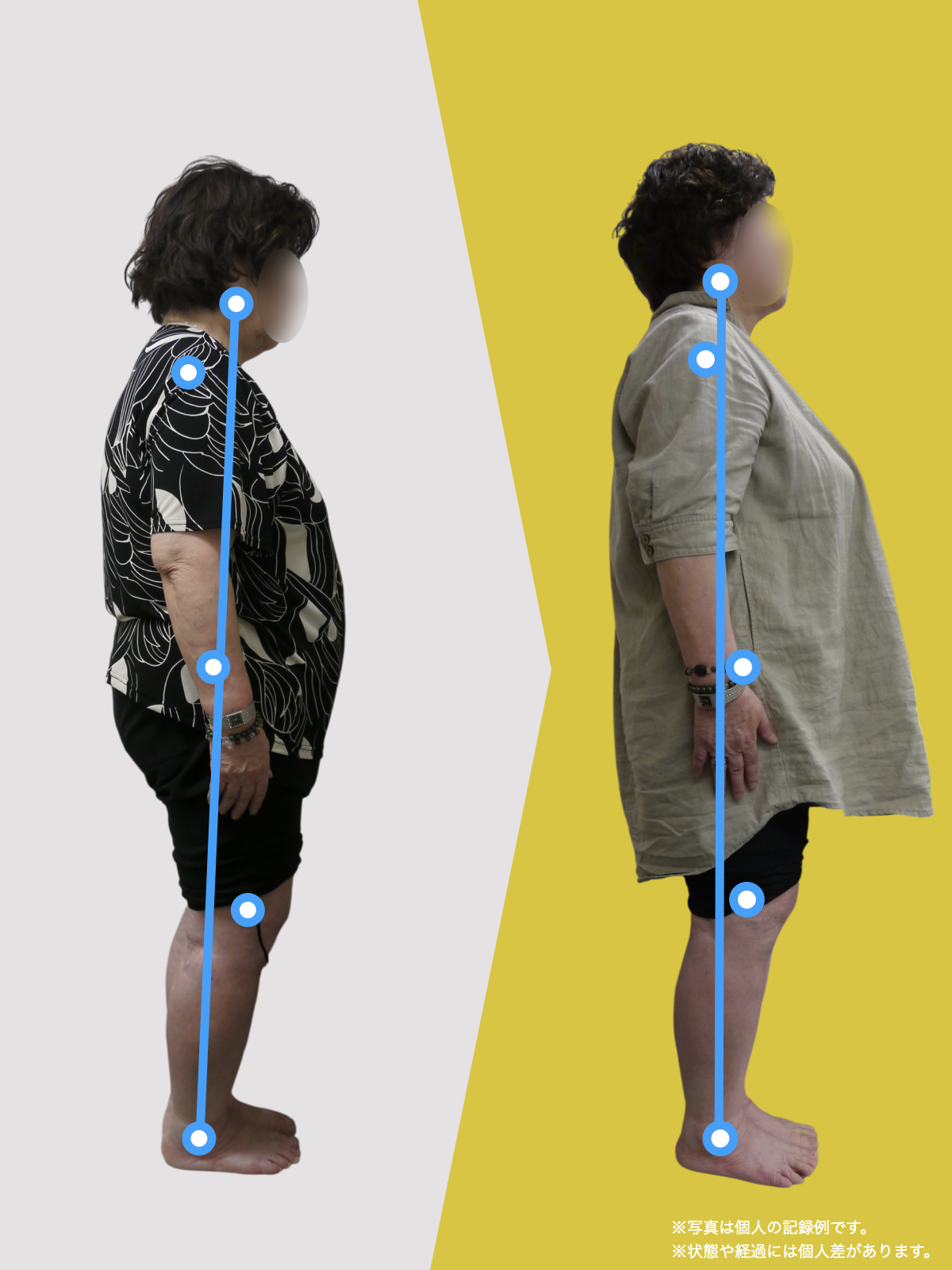
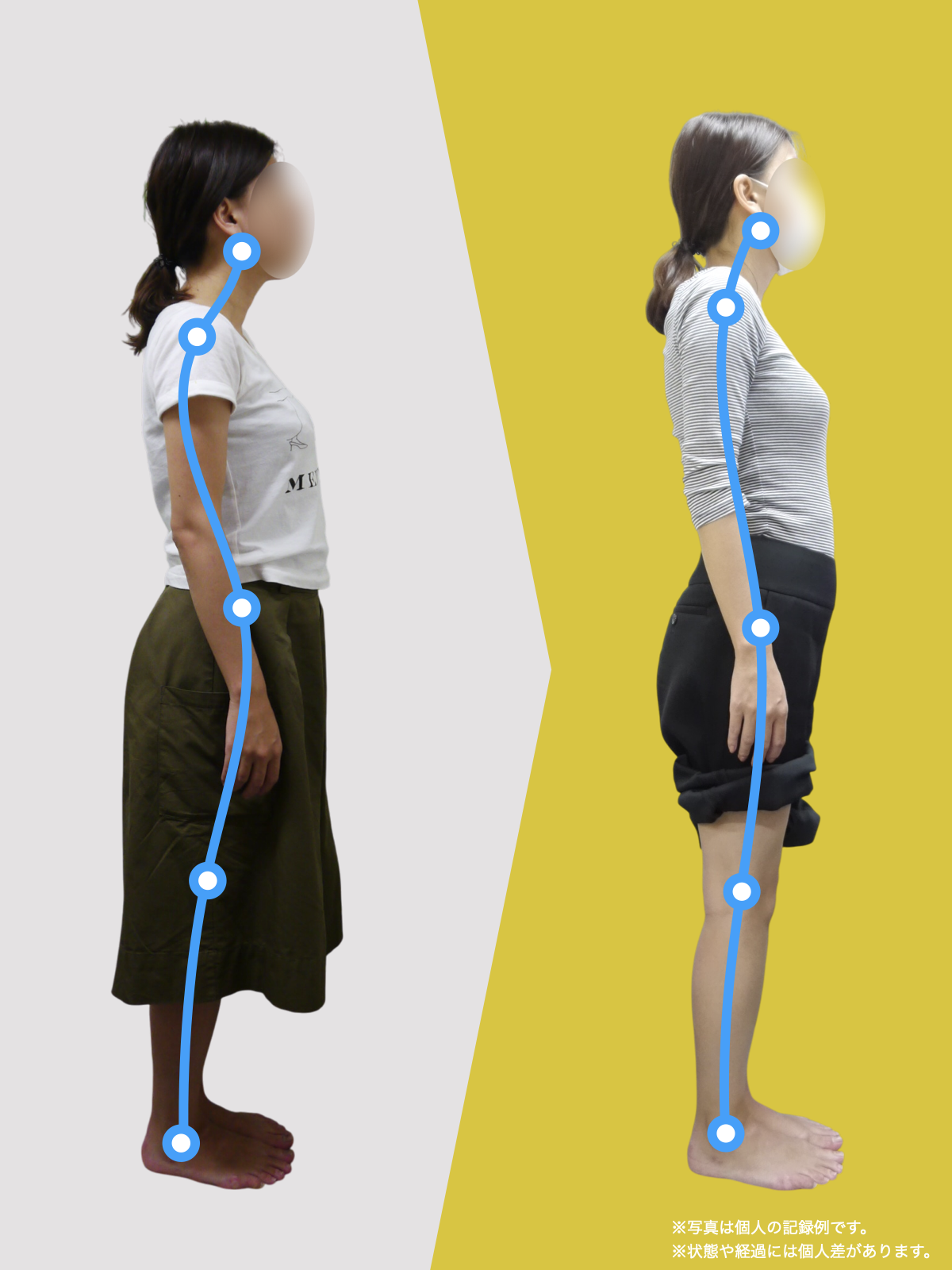
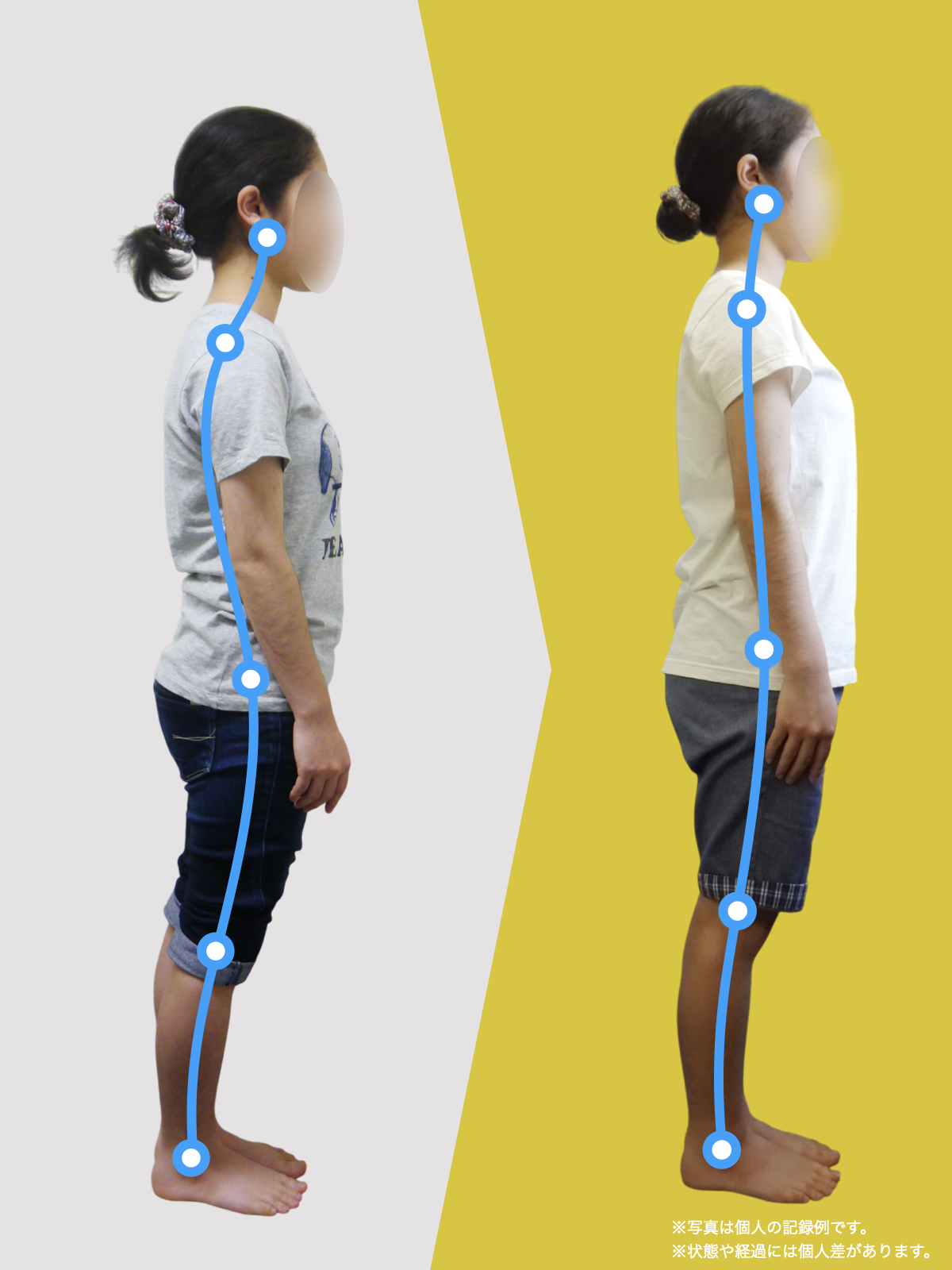
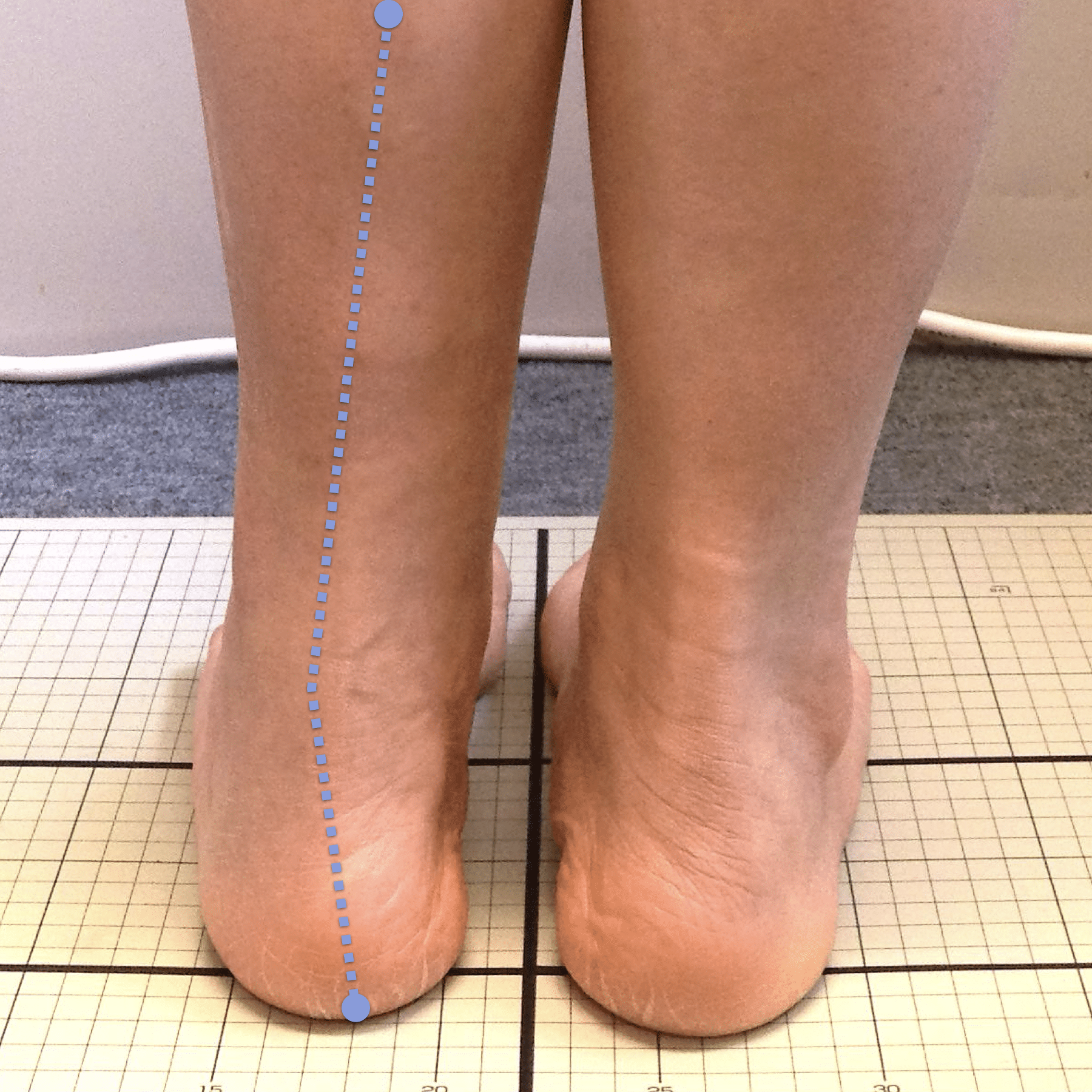
姿勢バランスのチェック(写真で確認)
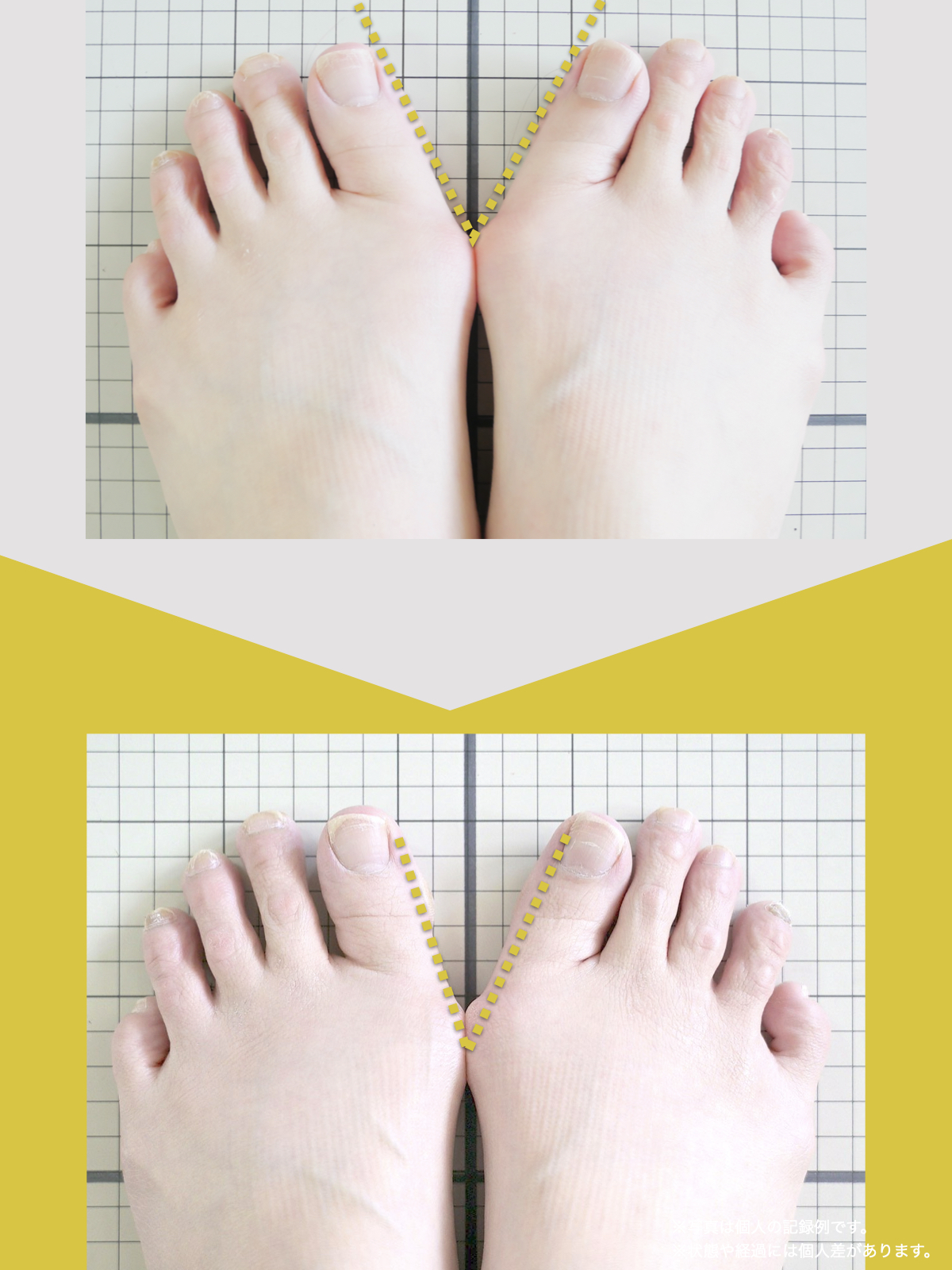
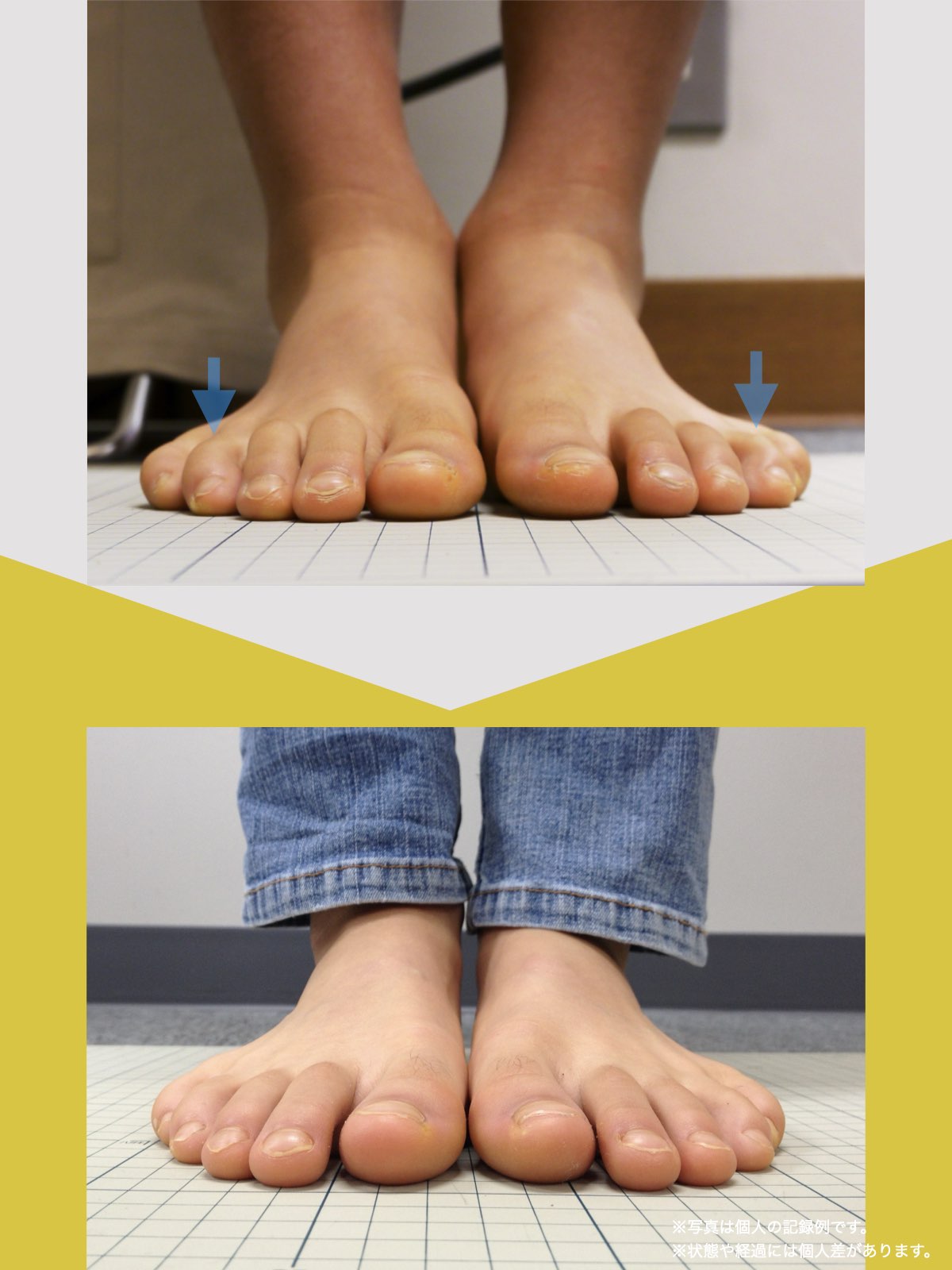
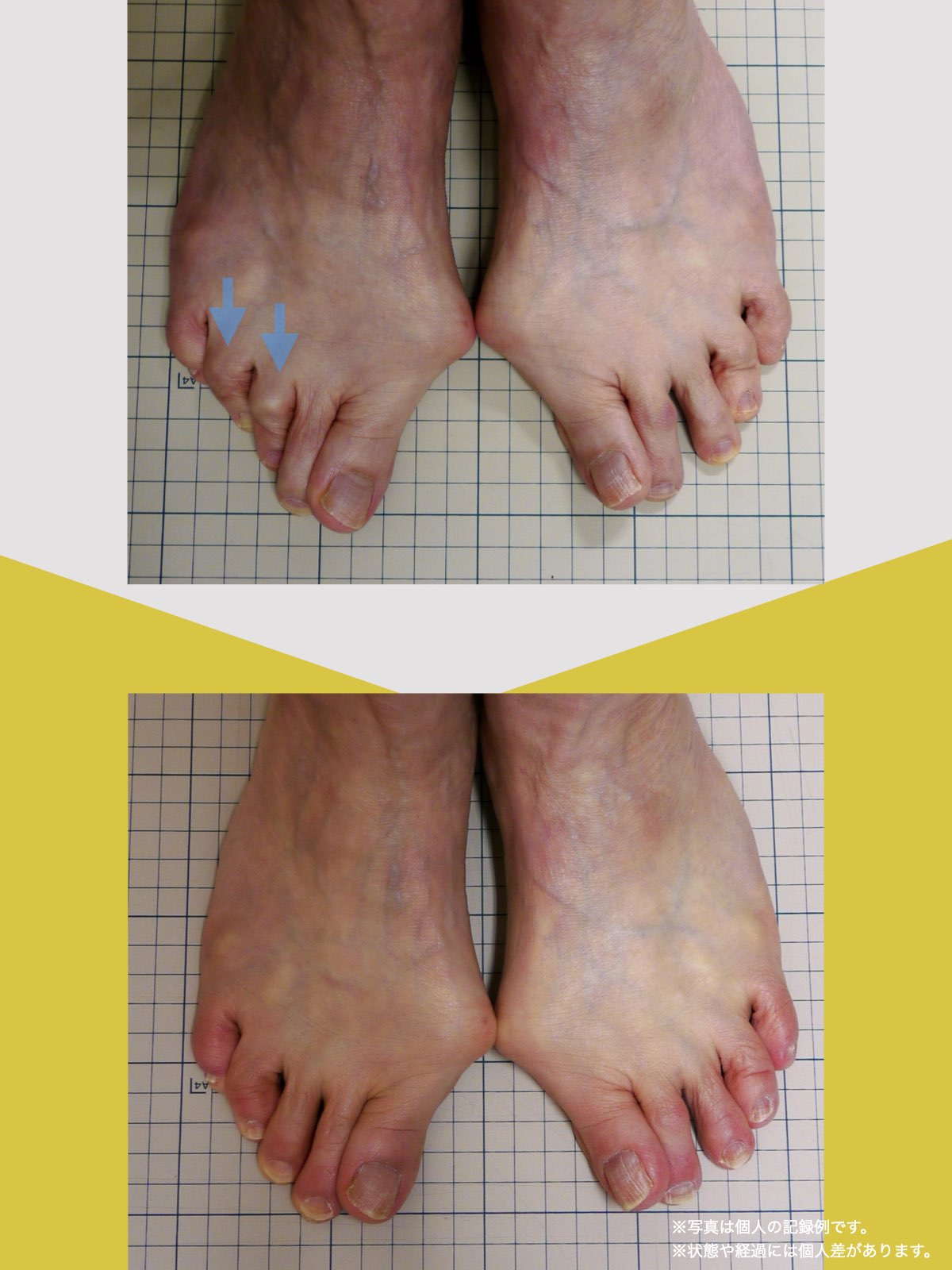
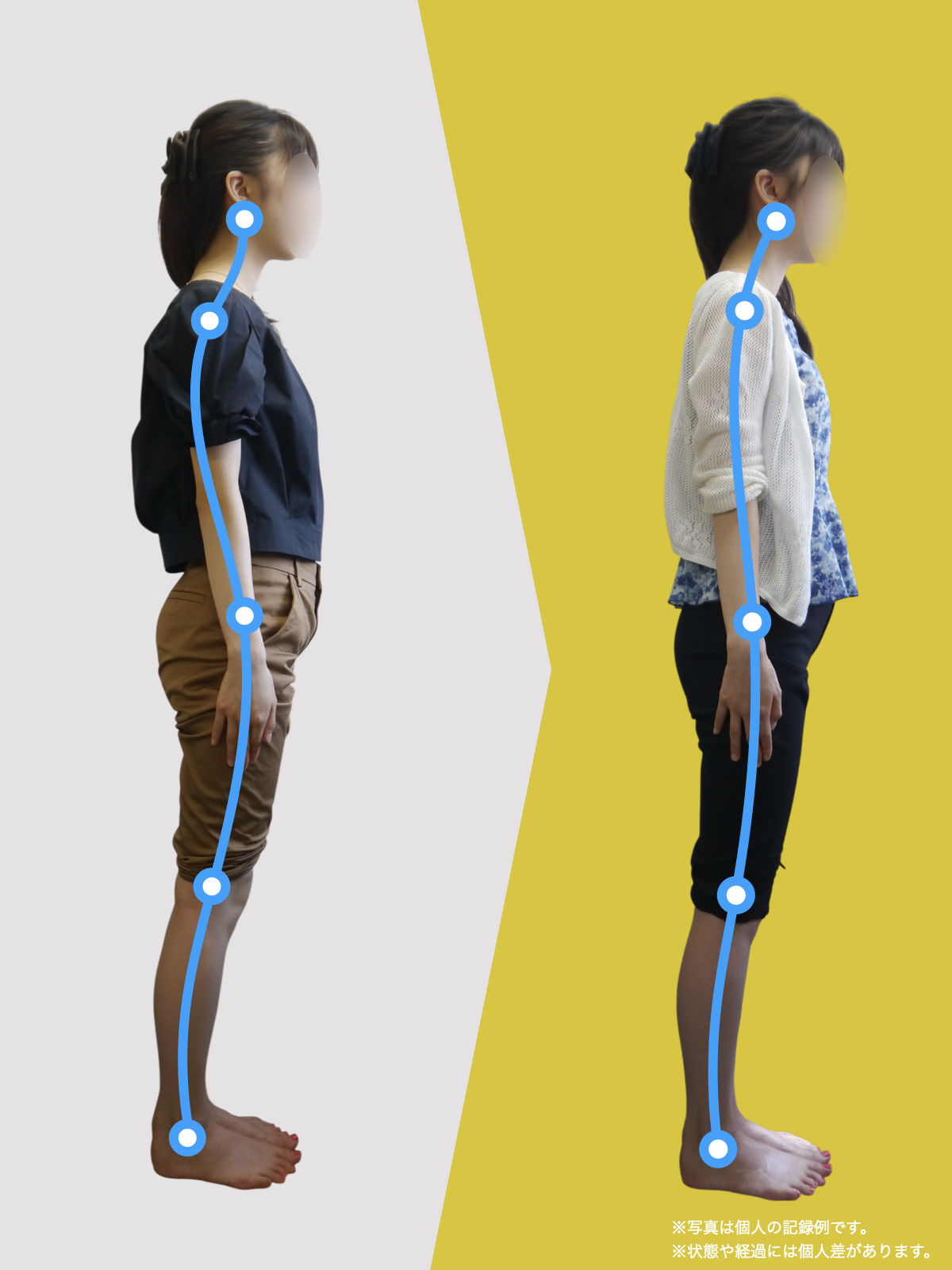
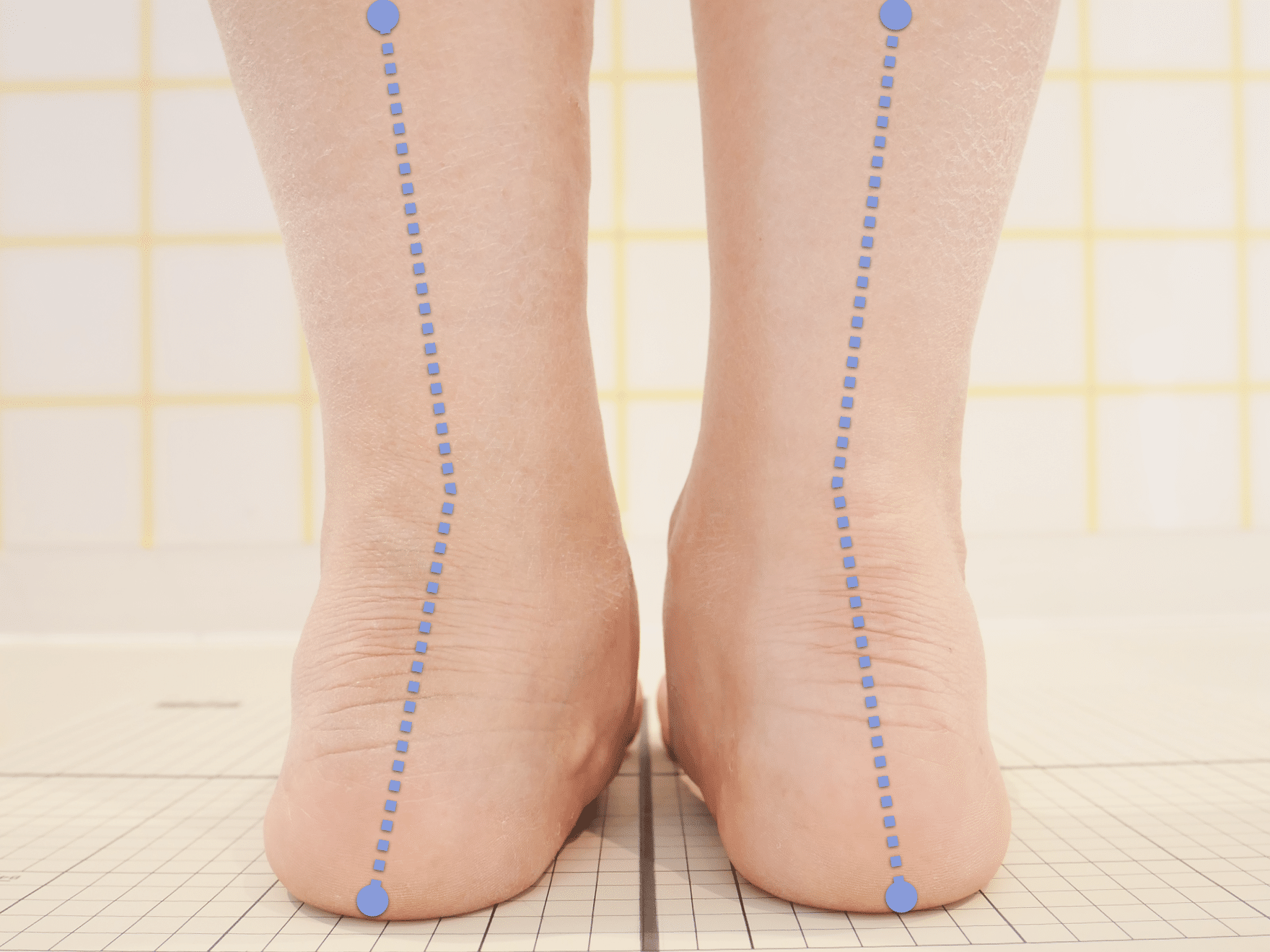
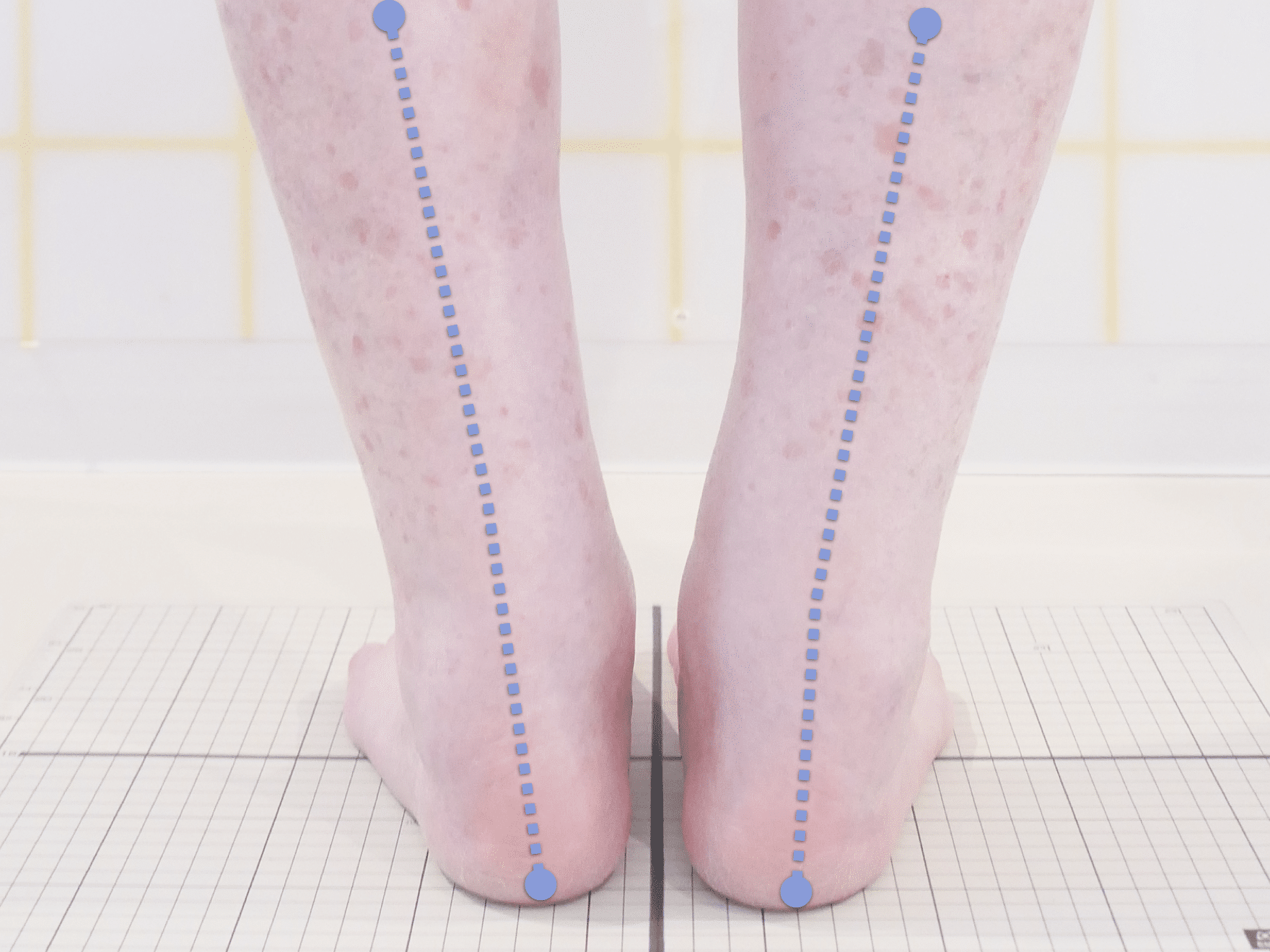
膝関節への負担は「脚の軸=アライメント」の乱れと密接に関係しています。まずは骨盤から下をスマホで撮影してみましょう。
撮影方法
- 両足を揃えて、正面から全身が映るように撮影
- 裸足 or 靴下を脱いだ状態が理想的
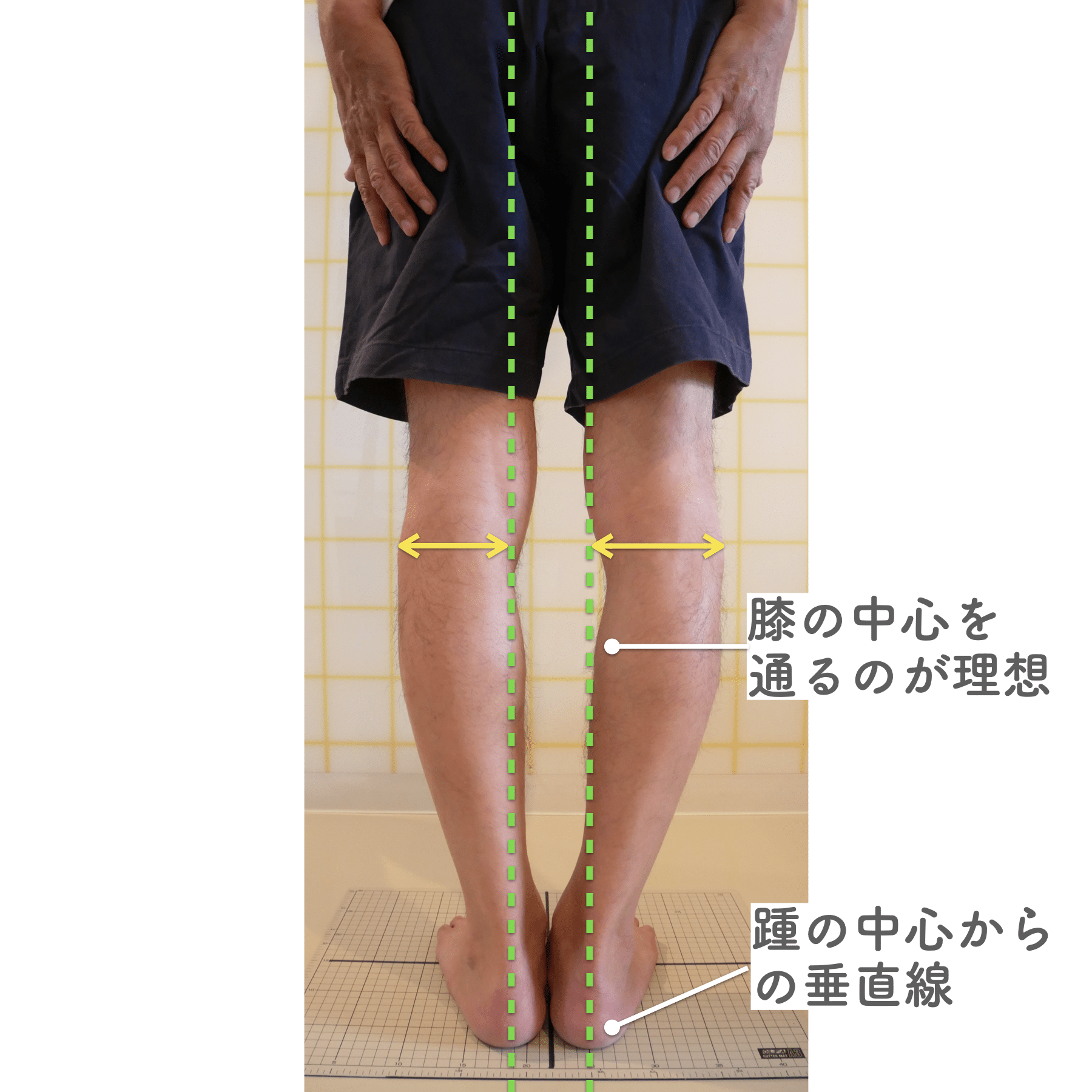
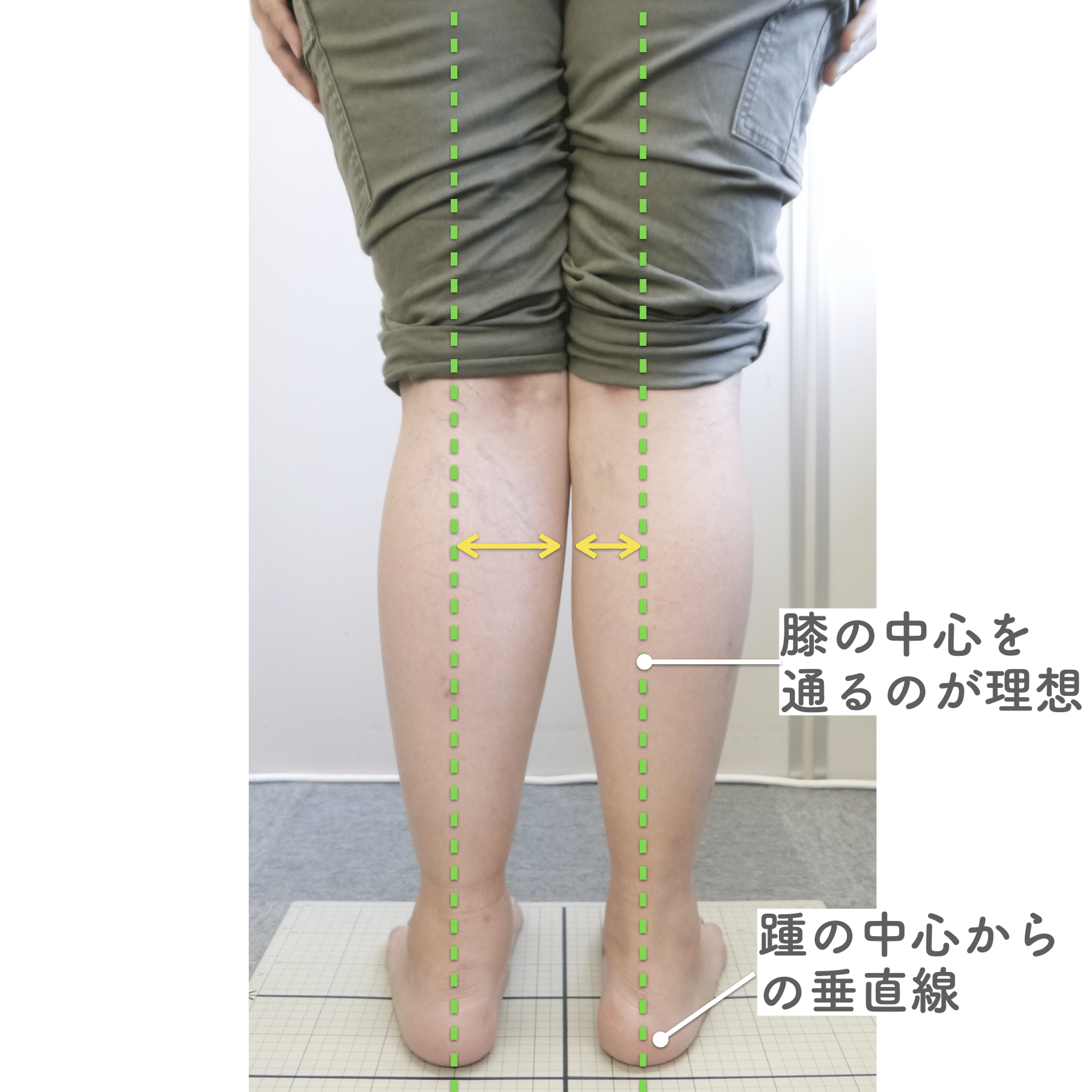
チェックポイント
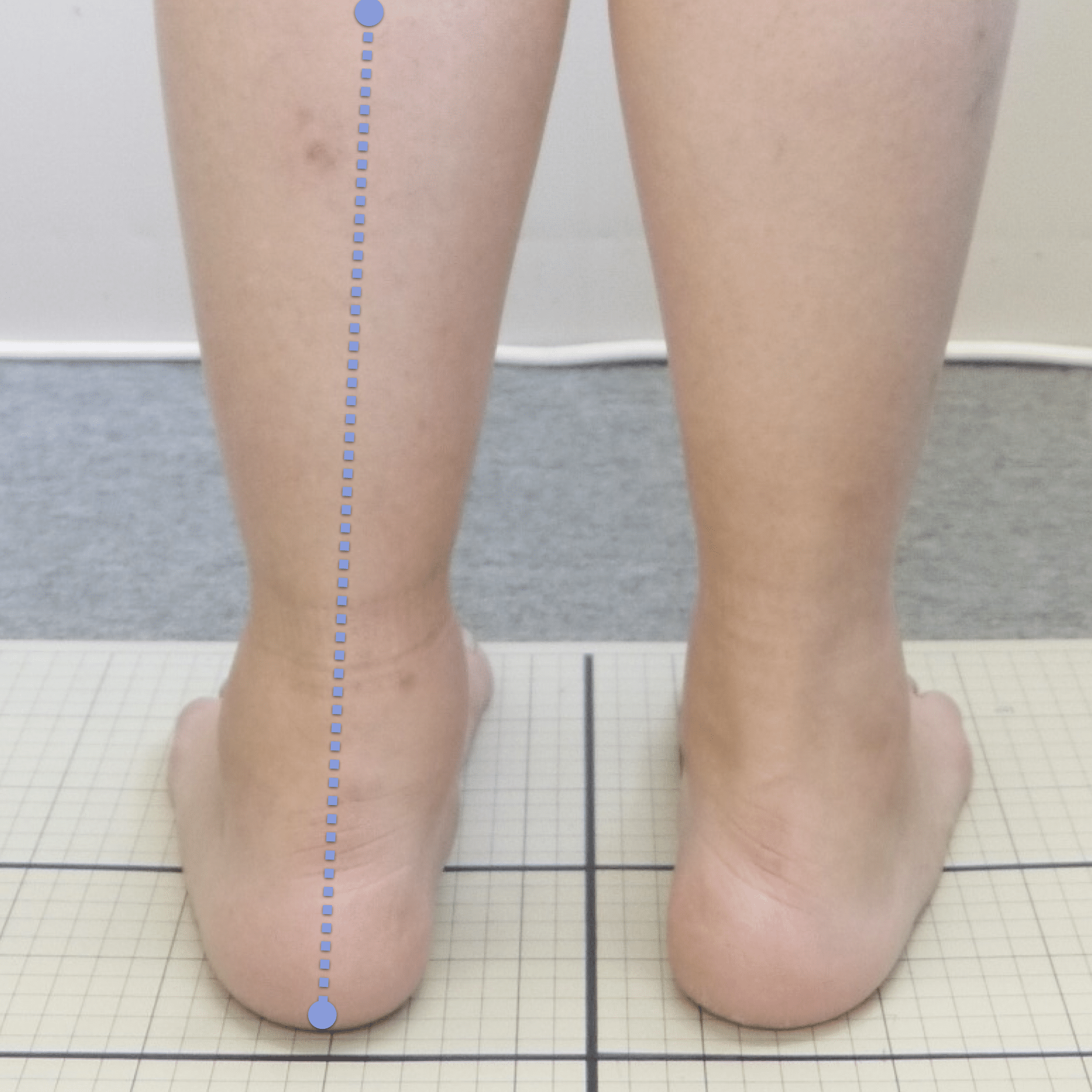
- 踵の中心から垂直に線を引く
- その線が「膝の中心」を通っているかを確認
- 左右でズレがある場合は、膝アライメントの非対称が疑われます
補足
- 膝の中心より線が内側にズレている場合 → X脚傾向
- 外側にズレている場合 → O脚傾向
膝に不調を抱えやすい方は、この線が大きくズレている傾向があります。
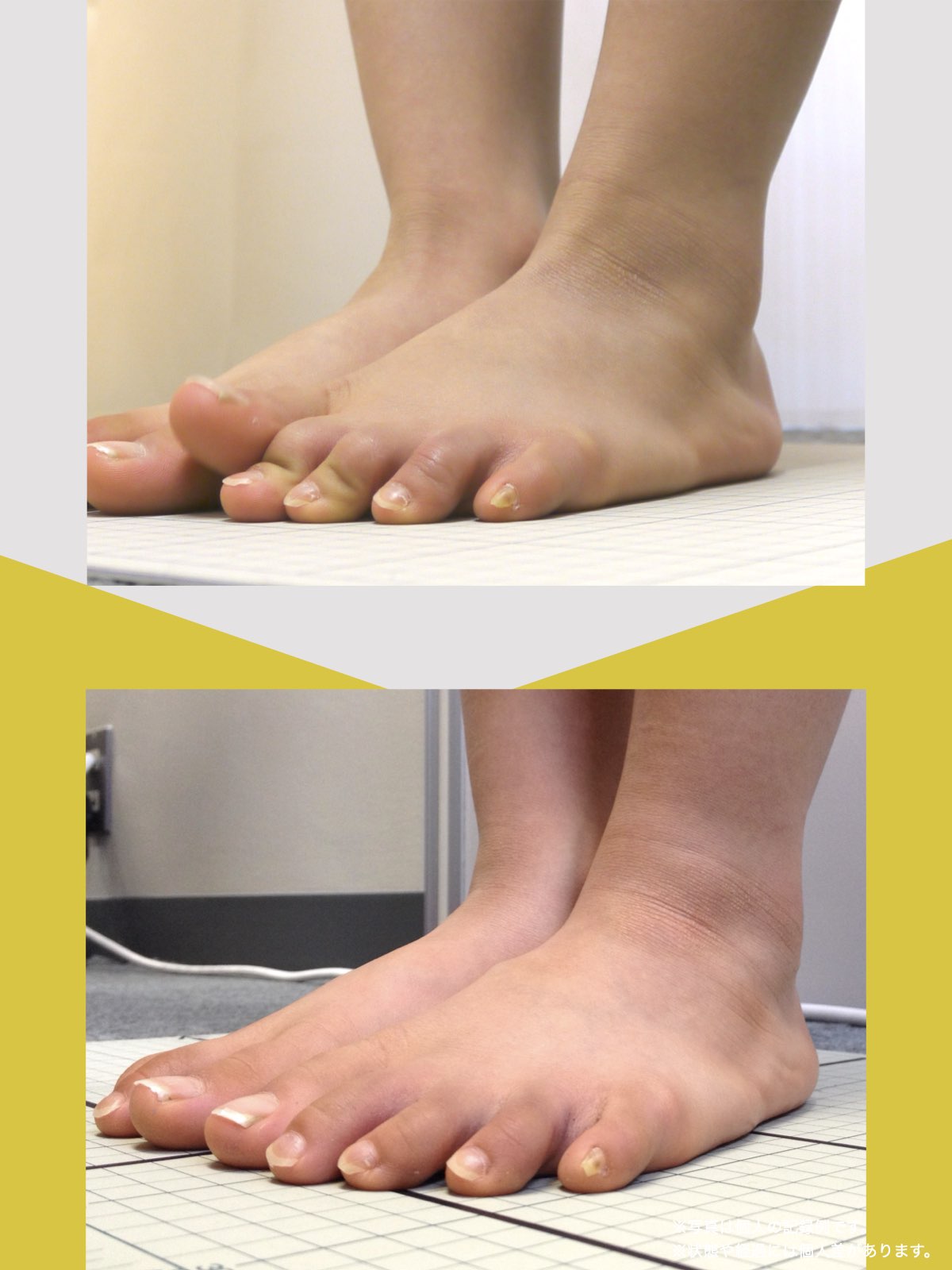
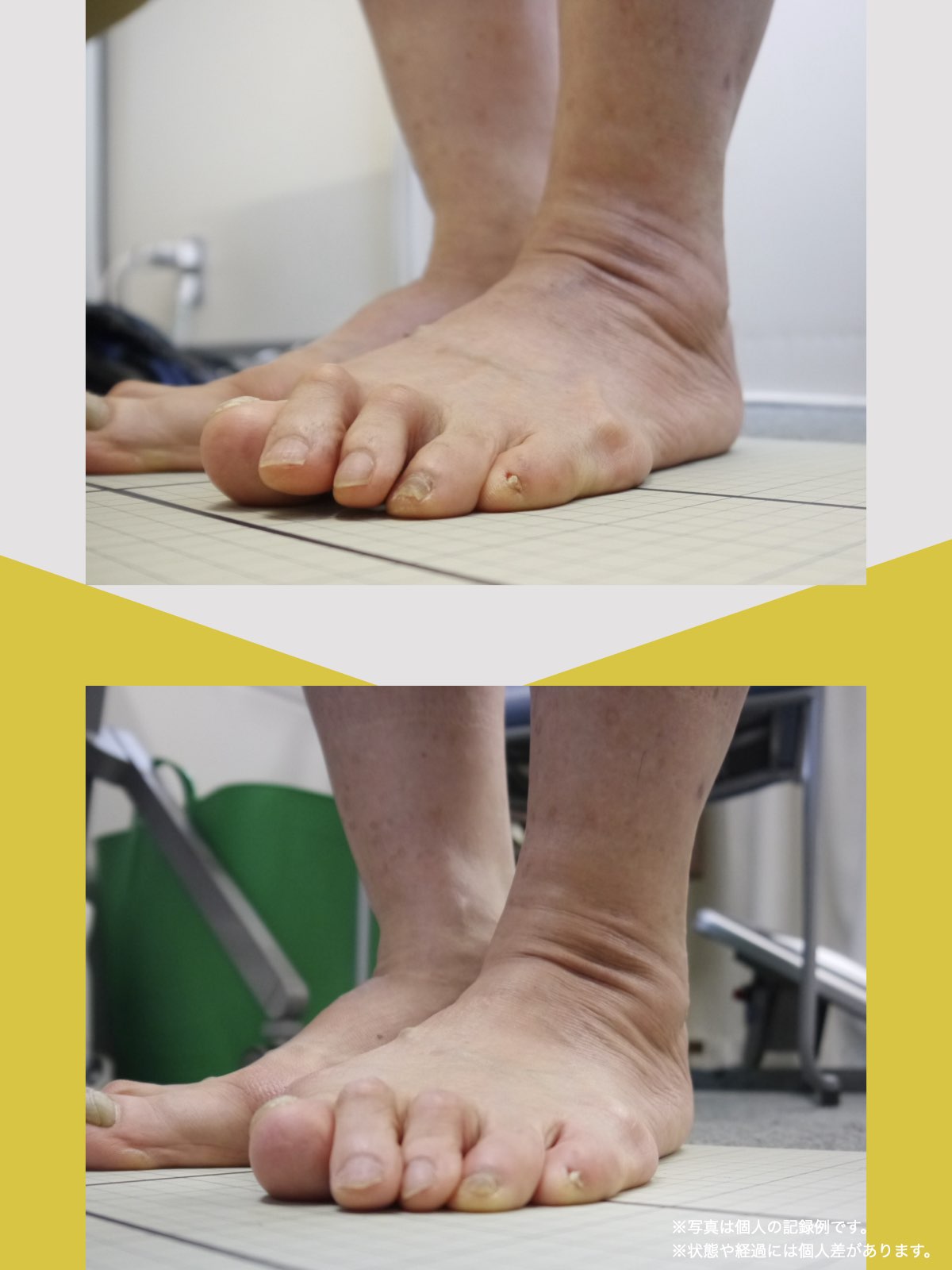
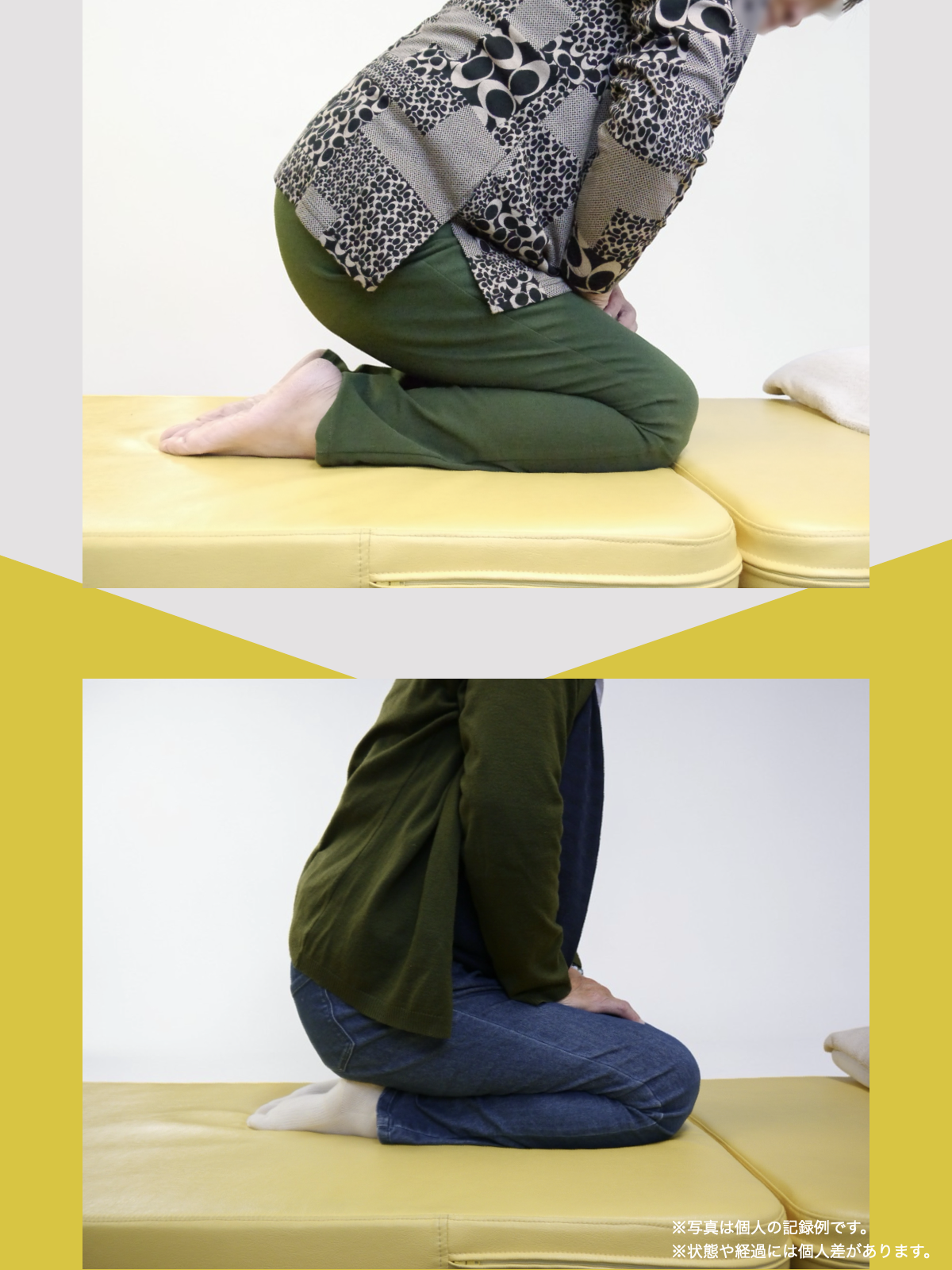
膝の内反・外反をチェック(仰向けテスト)
寝た状態で確認するシンプルな方法もあります。
手順
- 仰向けに自然に寝る
- つま先の向きを確認: - 外を向いている → O脚傾向 - 内を向いている → X脚傾向
- つま先を真上に揃える(補正)
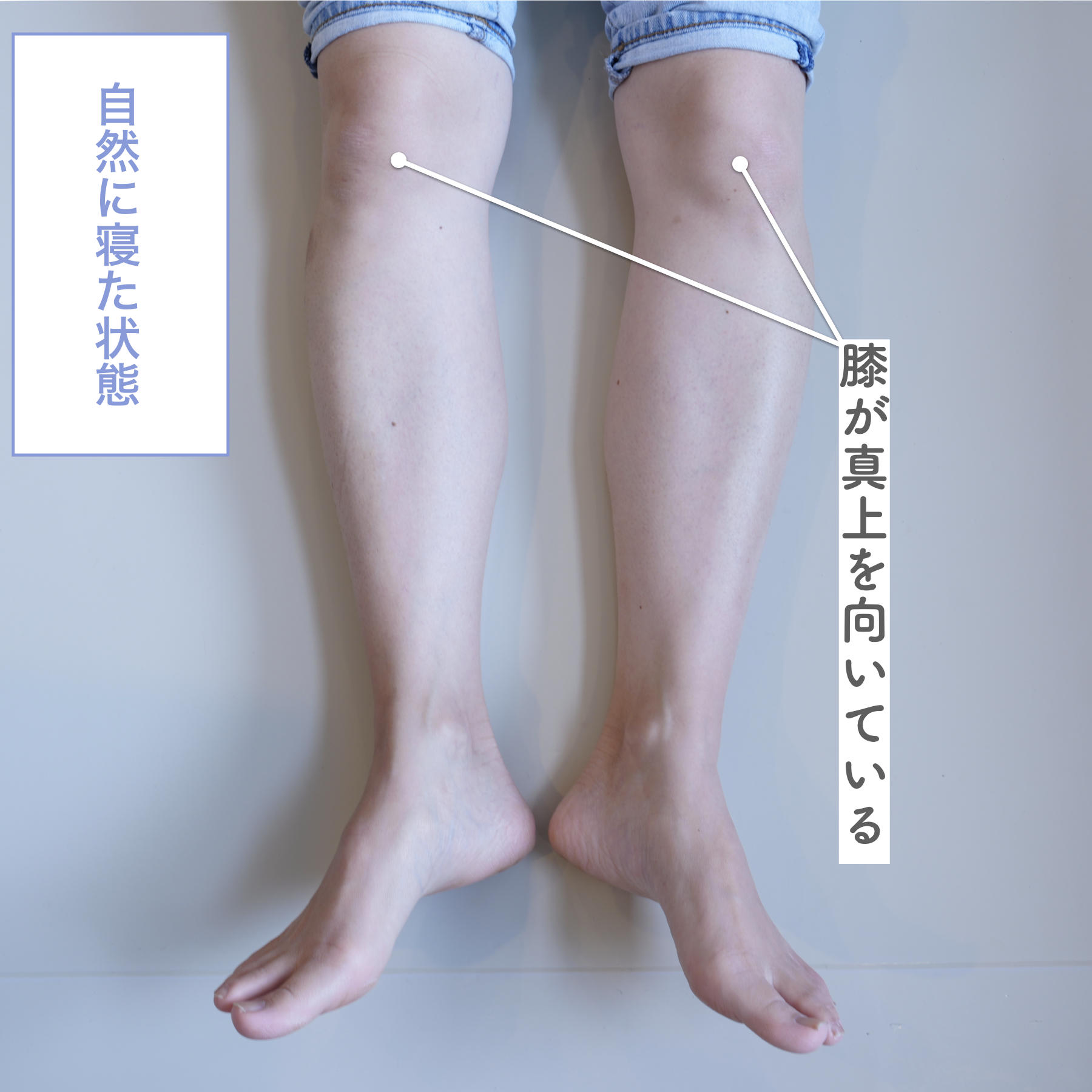
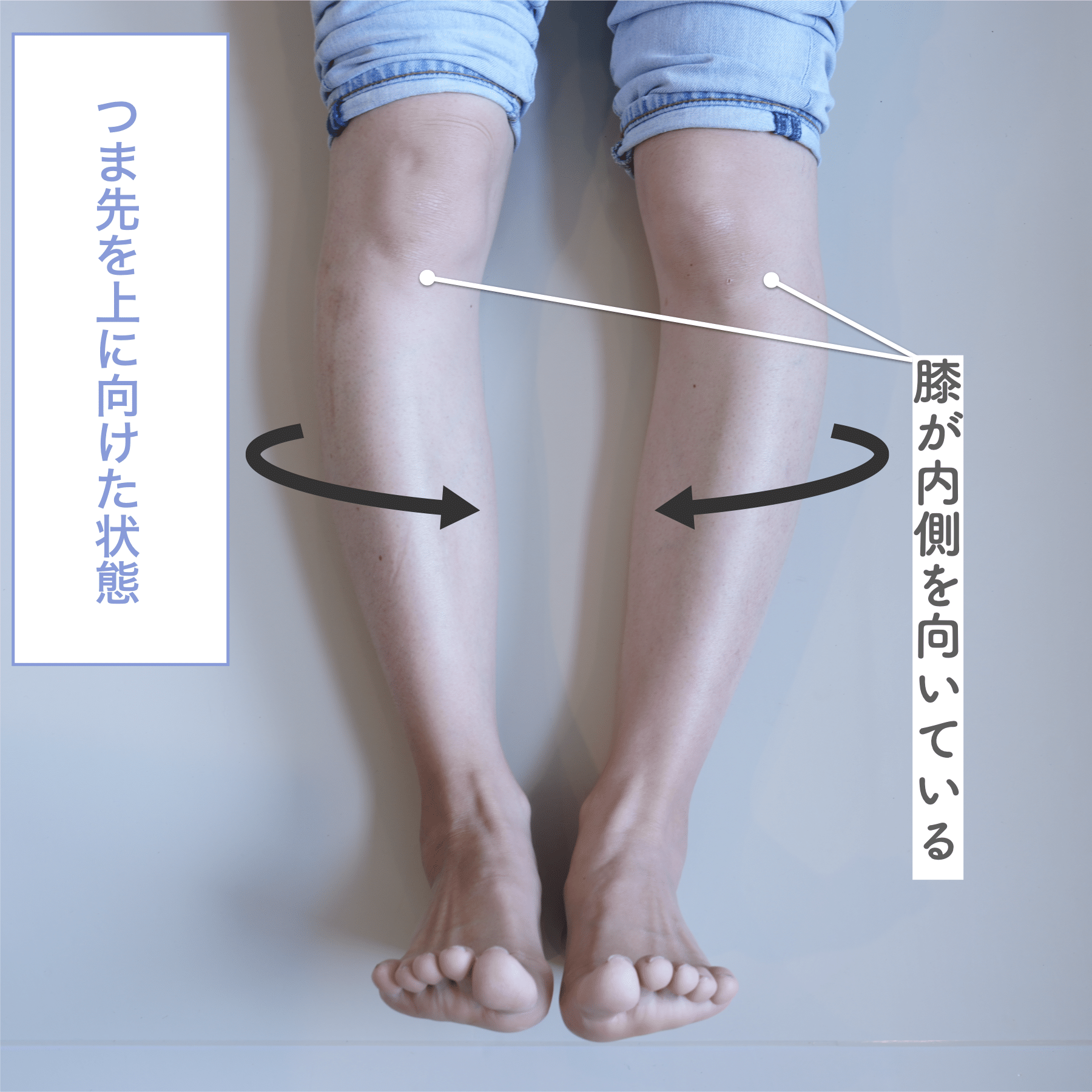
チェックポイント
- つま先を揃えたときに「ひざこぞう(膝のお皿)」が大きく動く場合、膝のねじれが強い状態
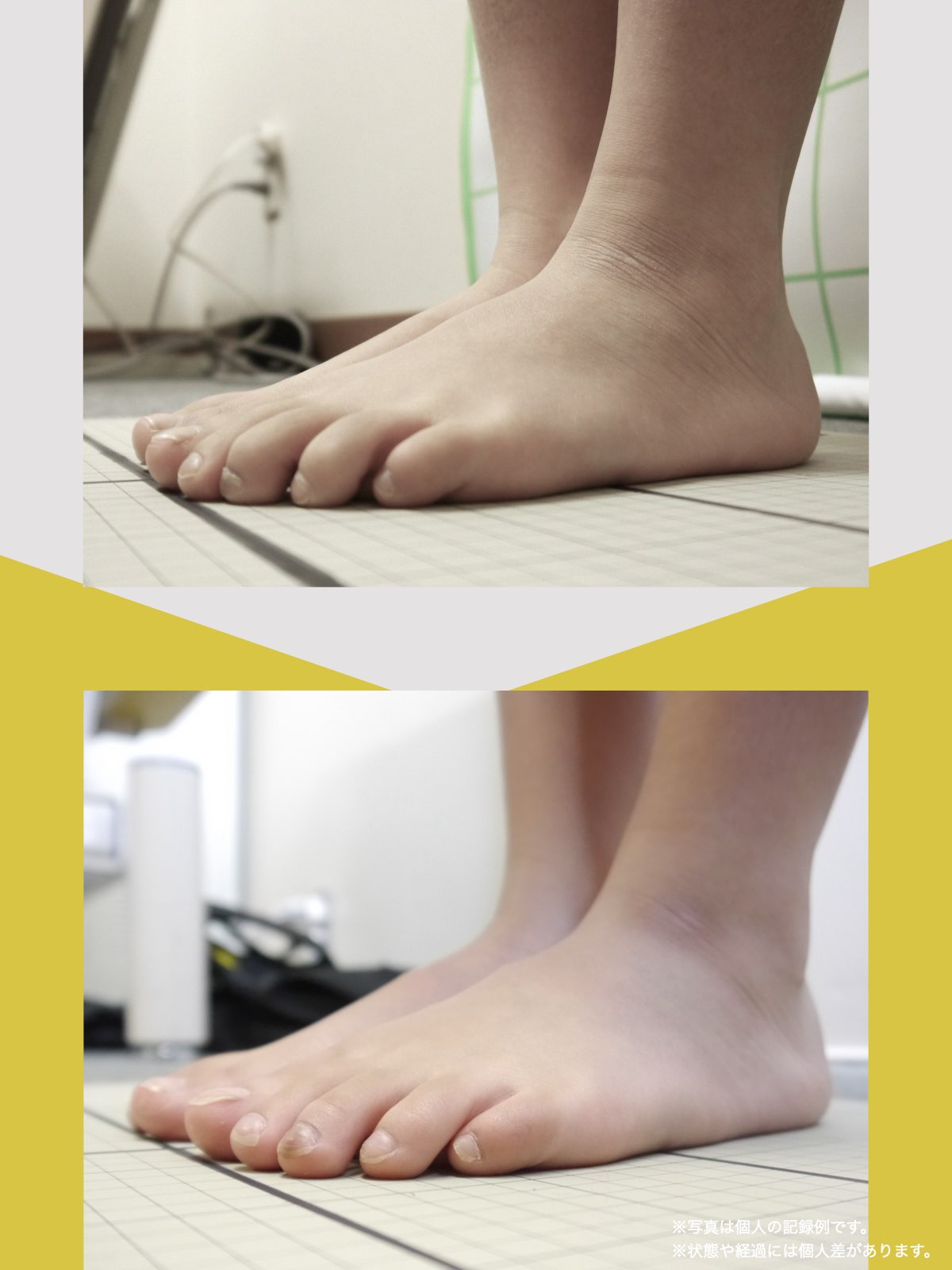
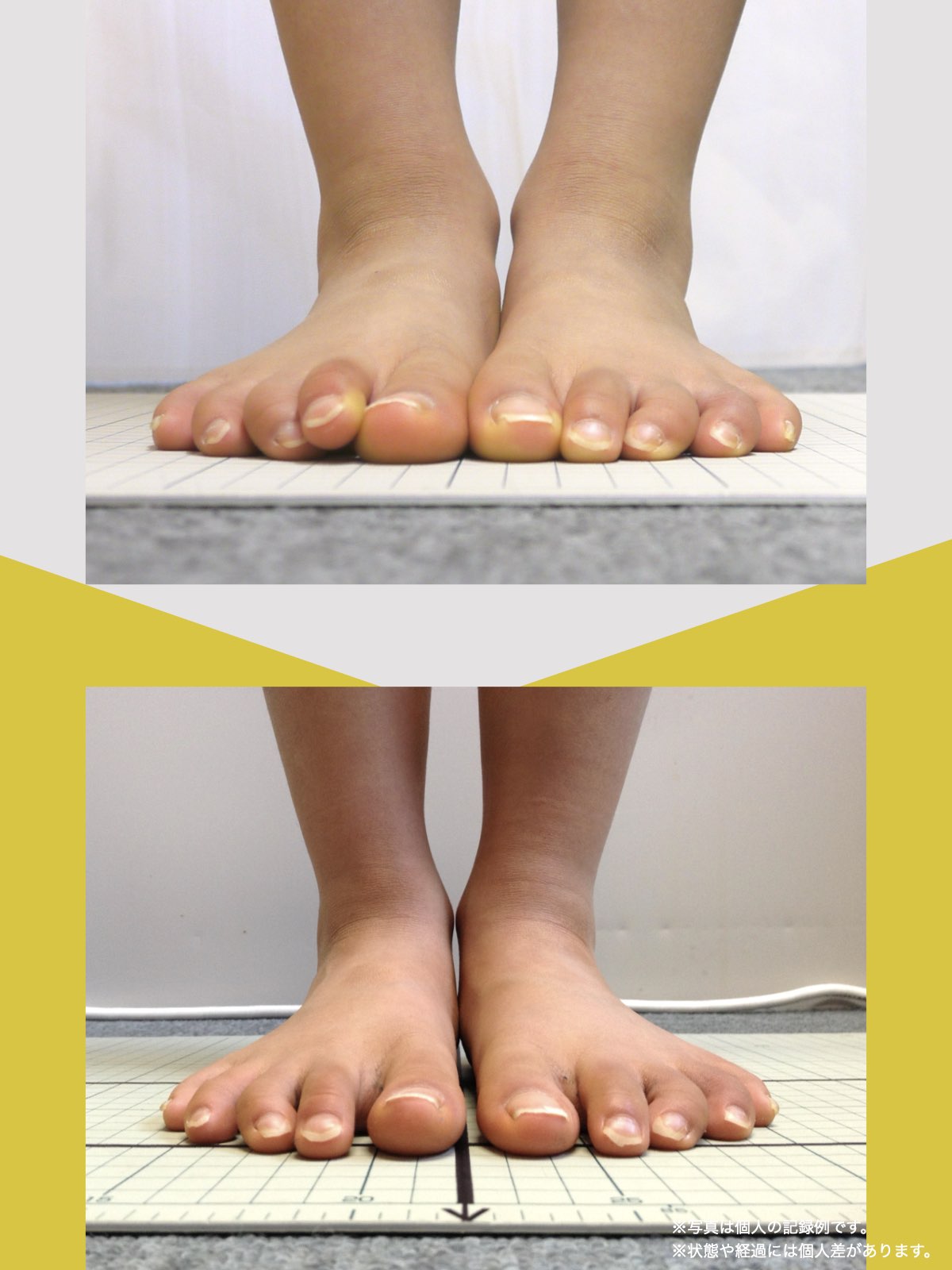
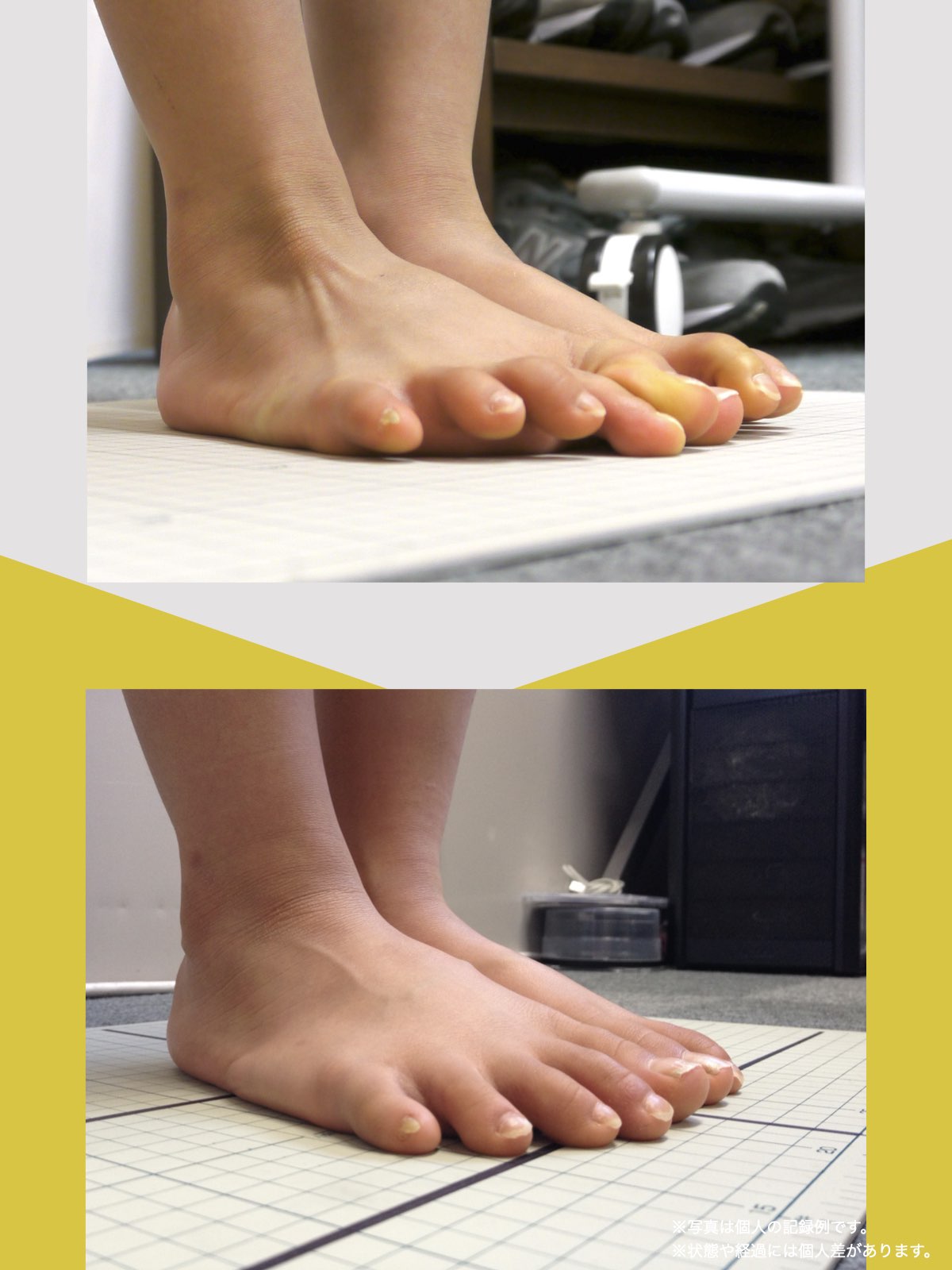
立位での“ひざこぞう”角度チェック
立ったままでも膝の配列を簡易的にチェックできます。
方法(O脚の人向け)
- 踵を揃えて直立する
- ひざこぞうが内側を向いていないか確認
- 正面を向くように意識しながら、つま先を開く
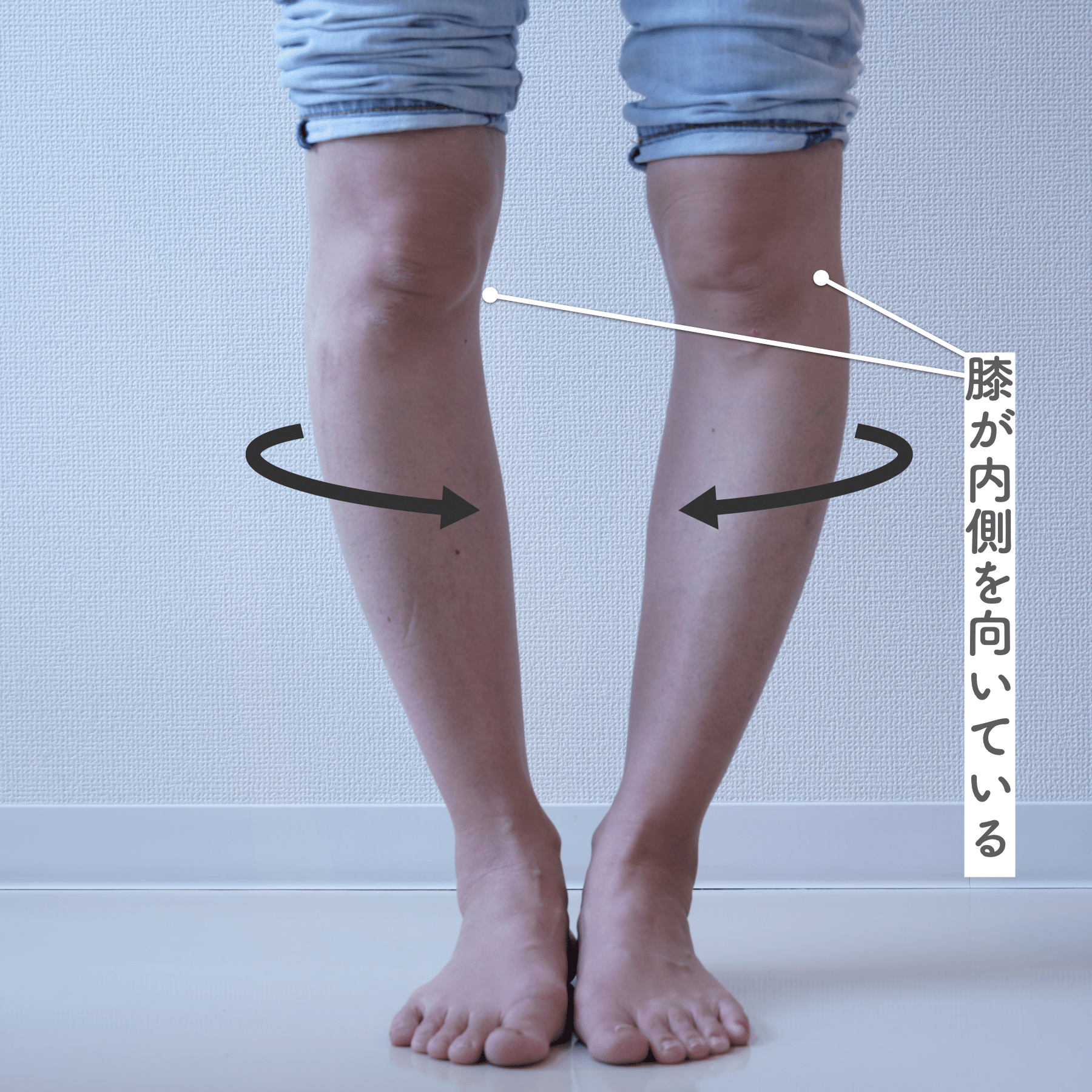
角度の目安
- 足の開きが45度を超えた場合 → O脚が進行している可能性
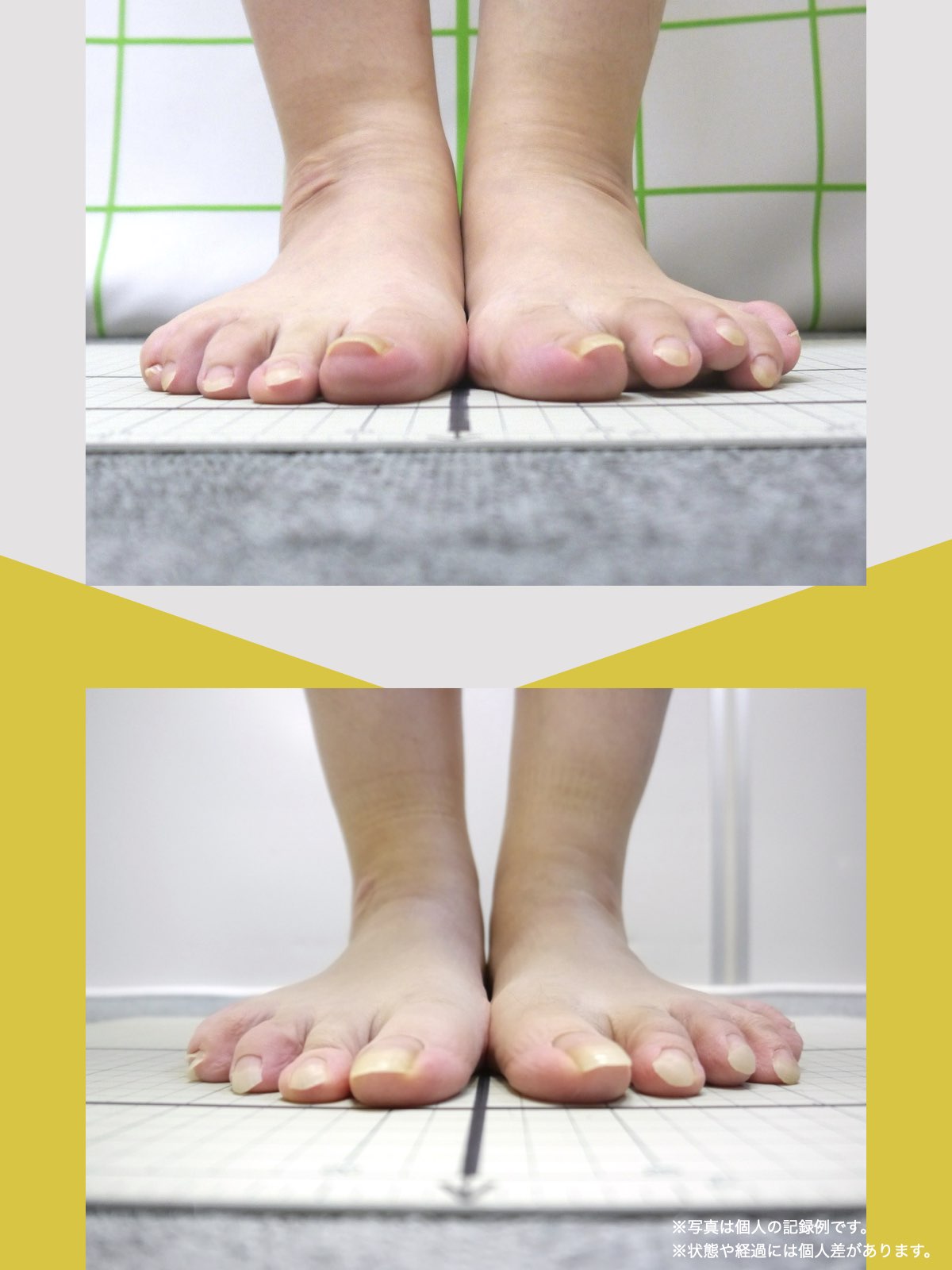
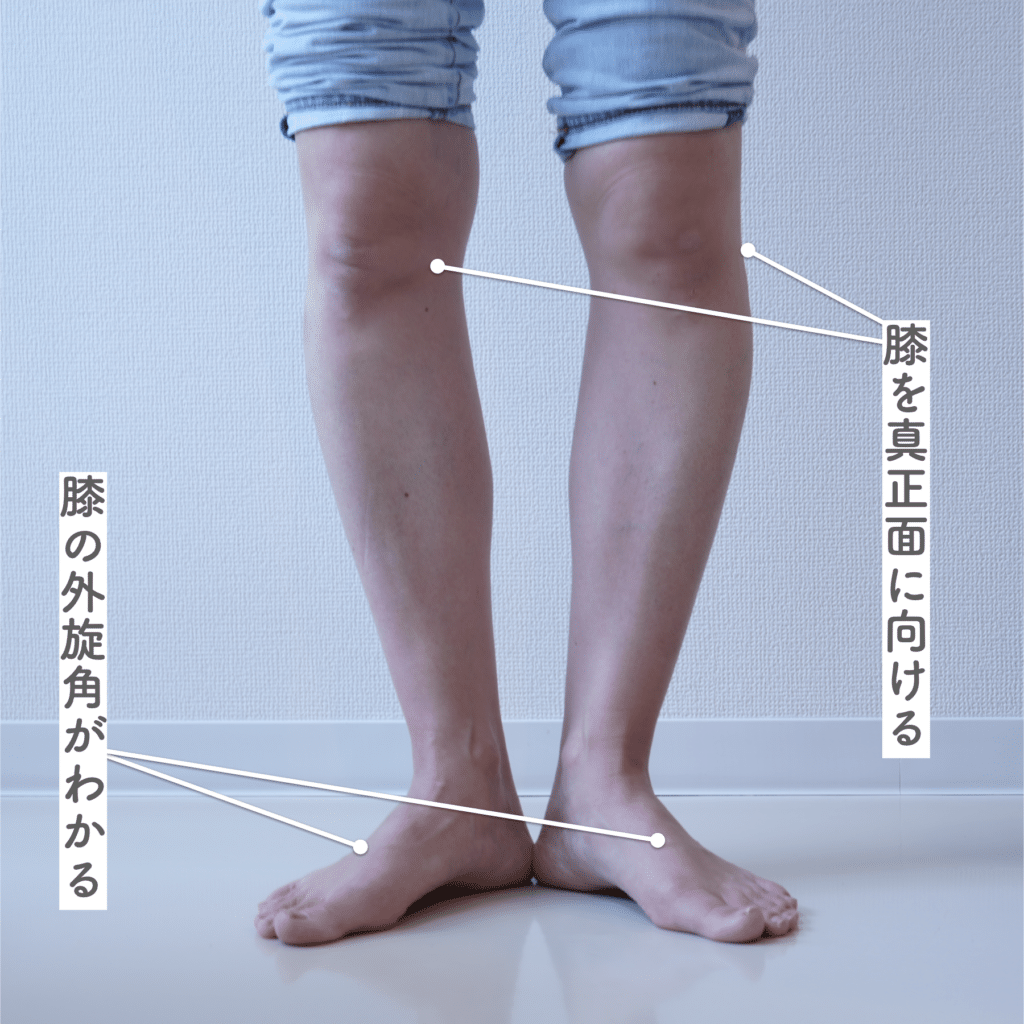
方法(X脚の人向け)
- つま先を揃えて直立する
- ひざこぞうが外側を向いていないか確認
- 正面を向くように意識しながら、踵を開く
角度の目安
- 踵の開きが45度を超えた場合 → X脚が進行している可能性
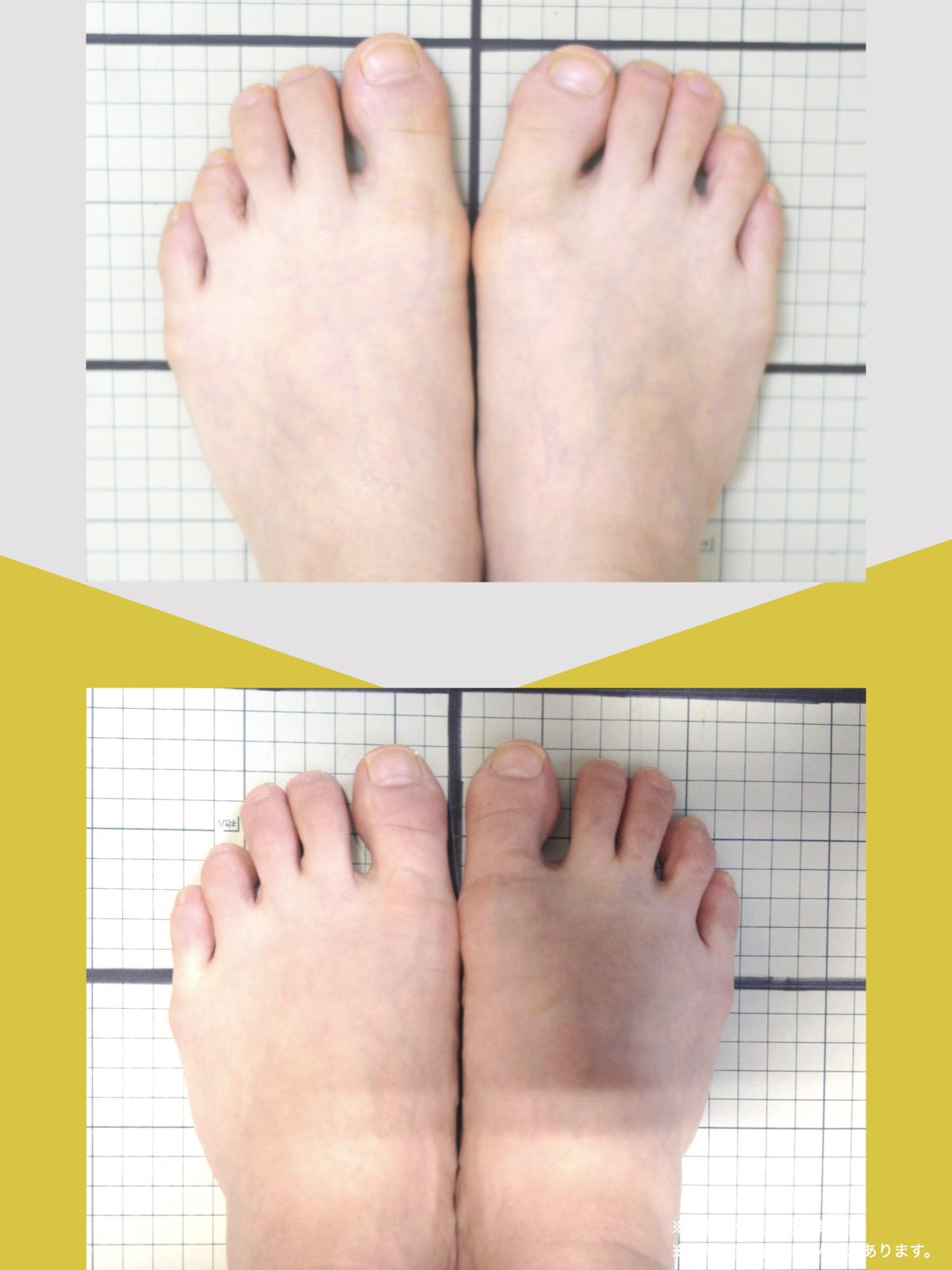
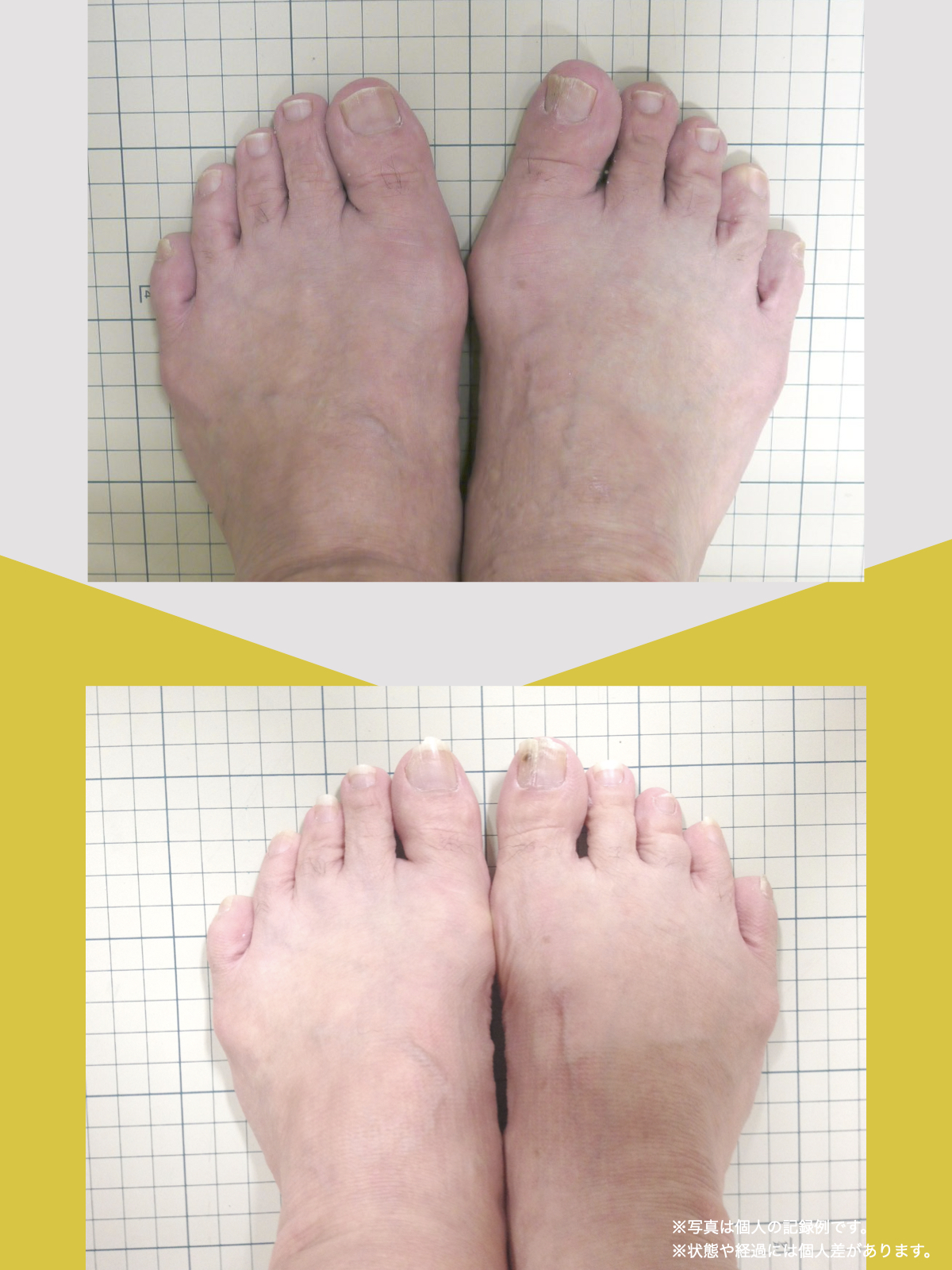
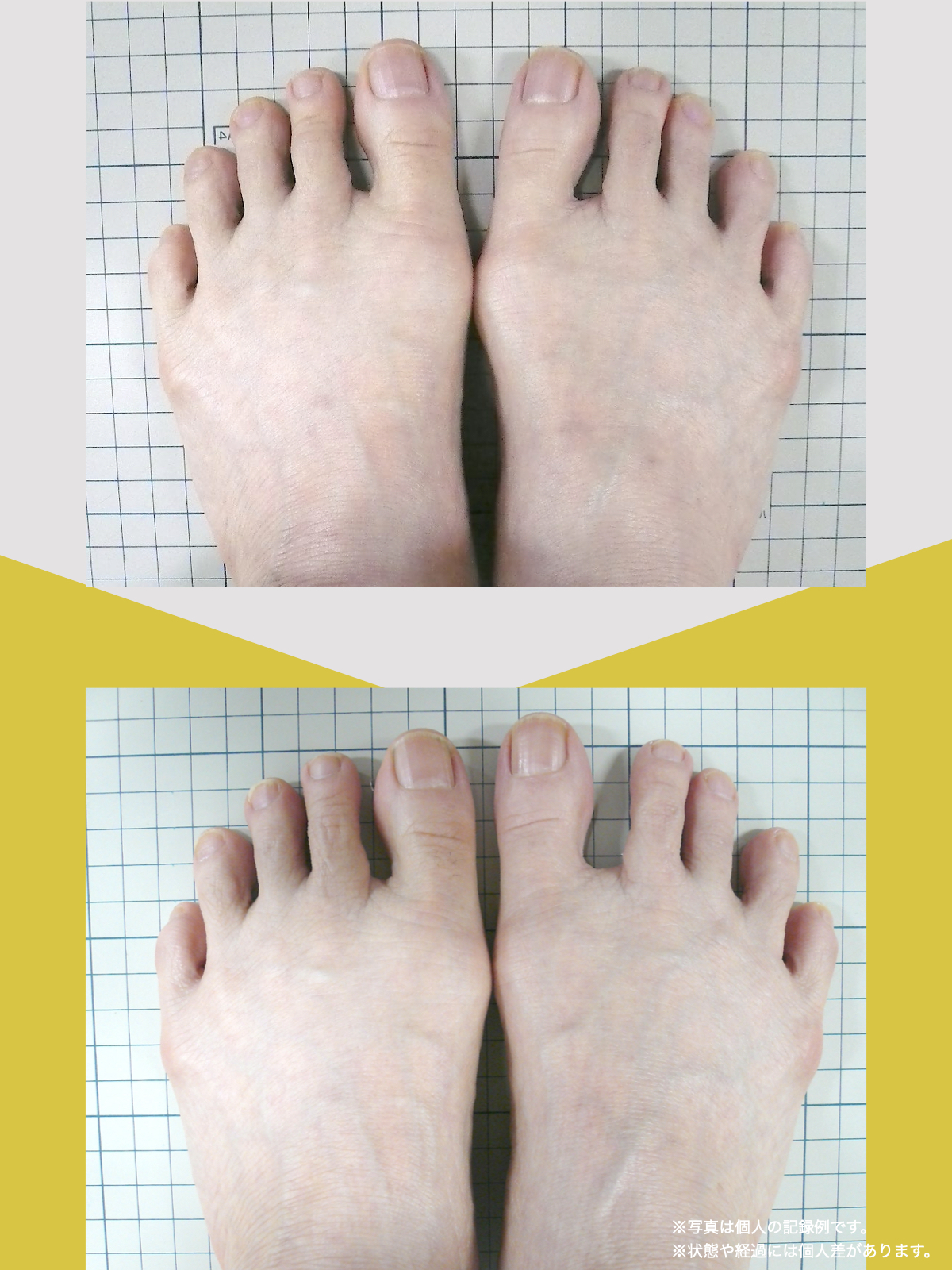
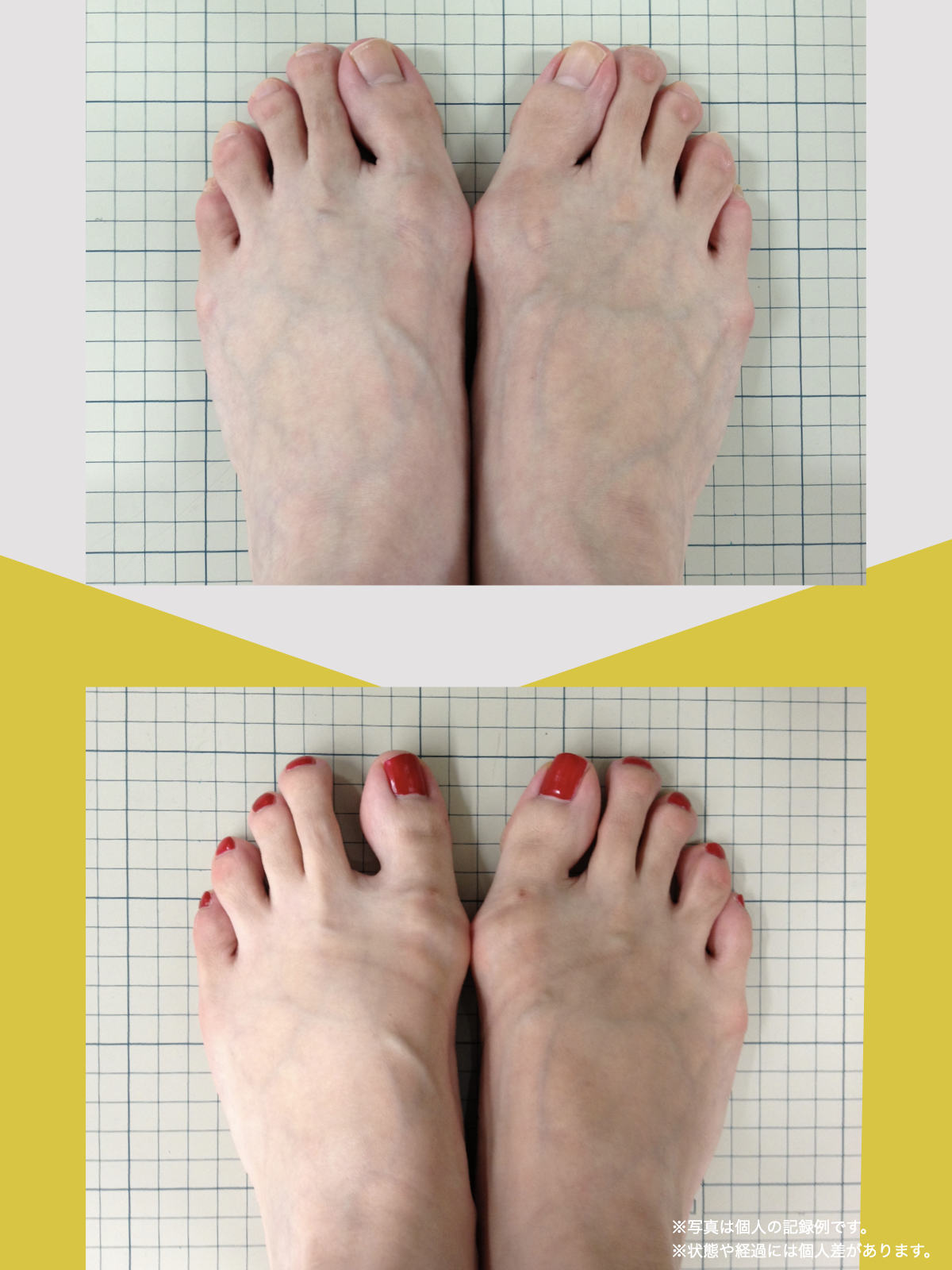
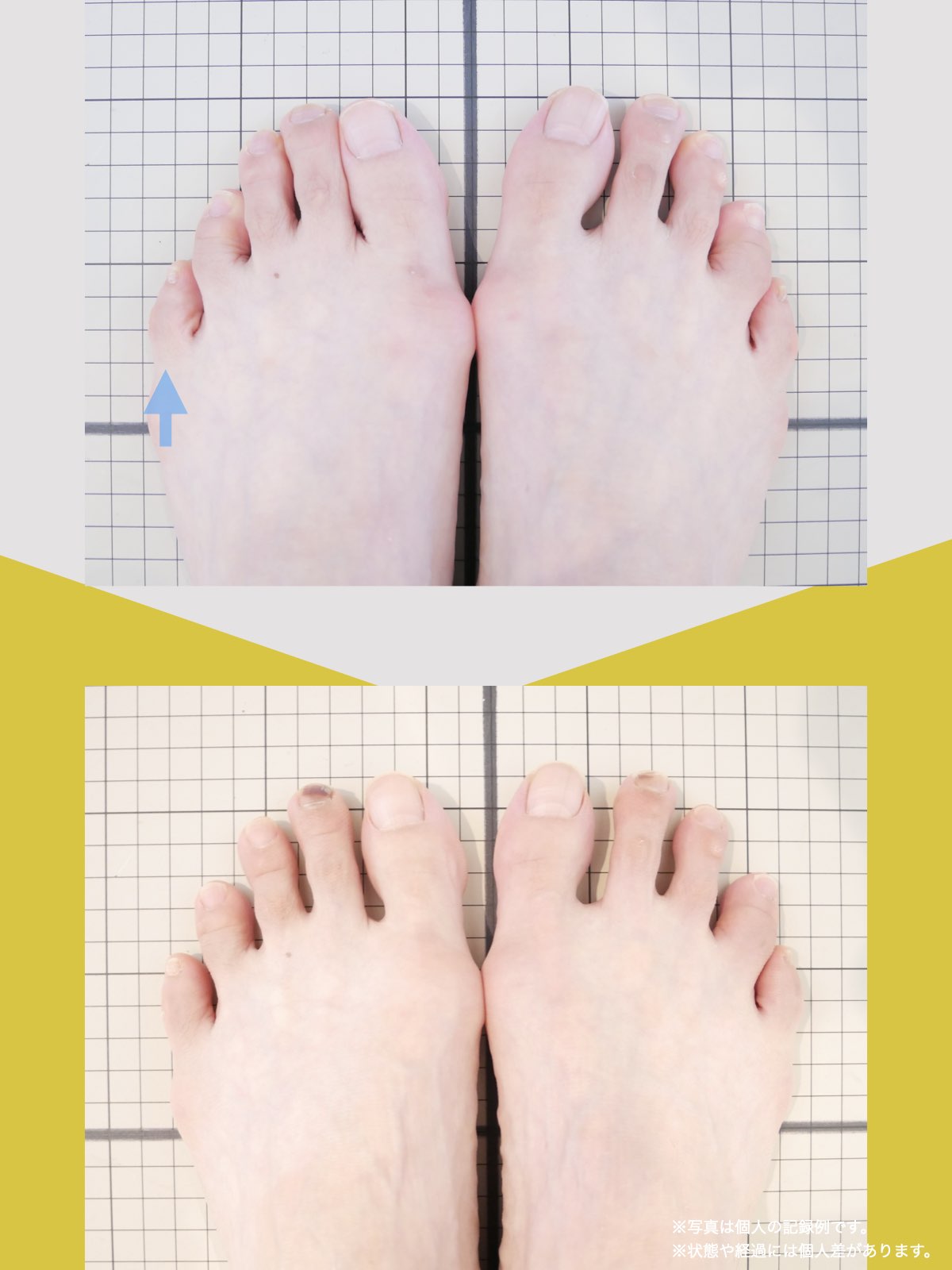
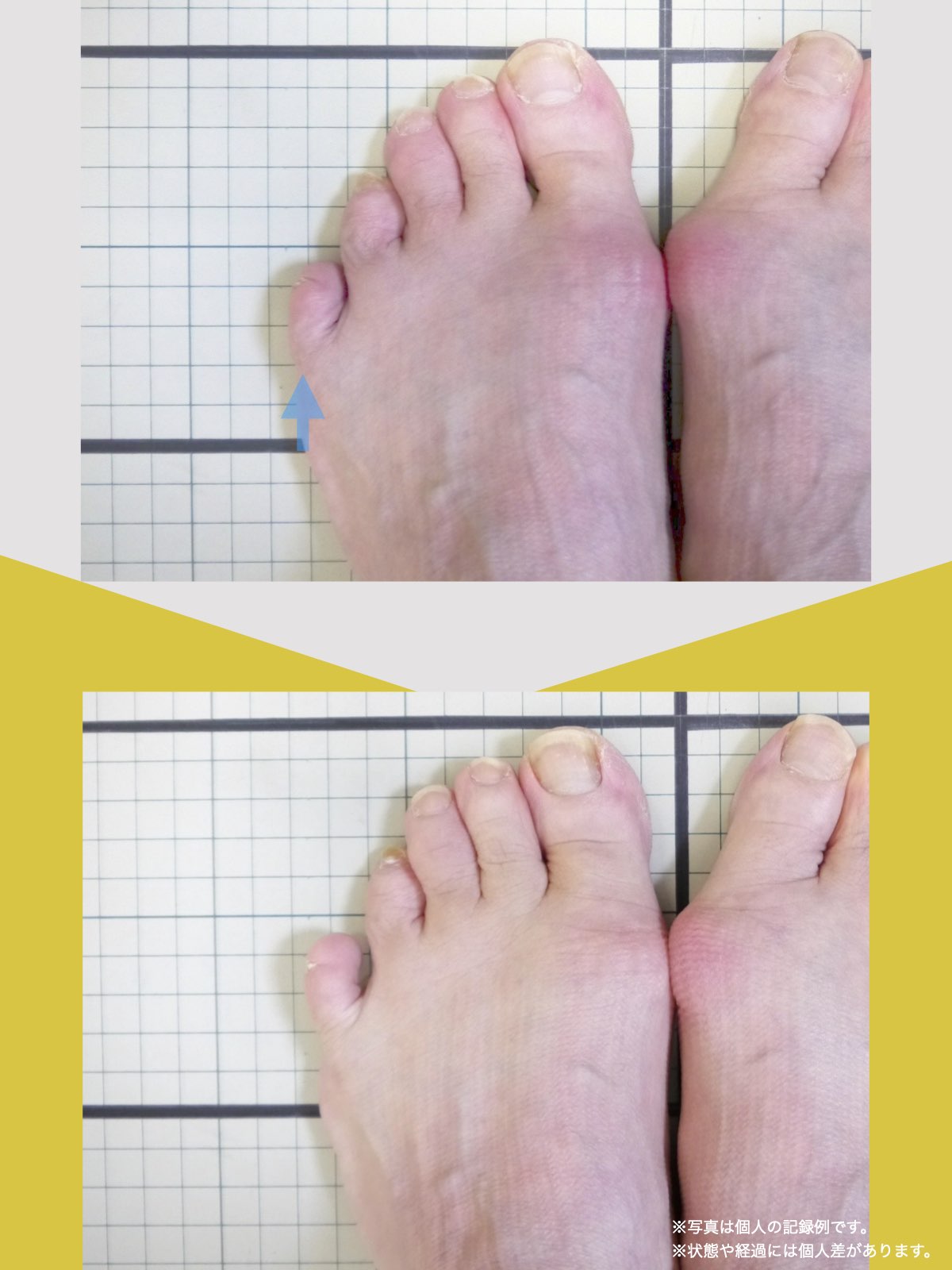
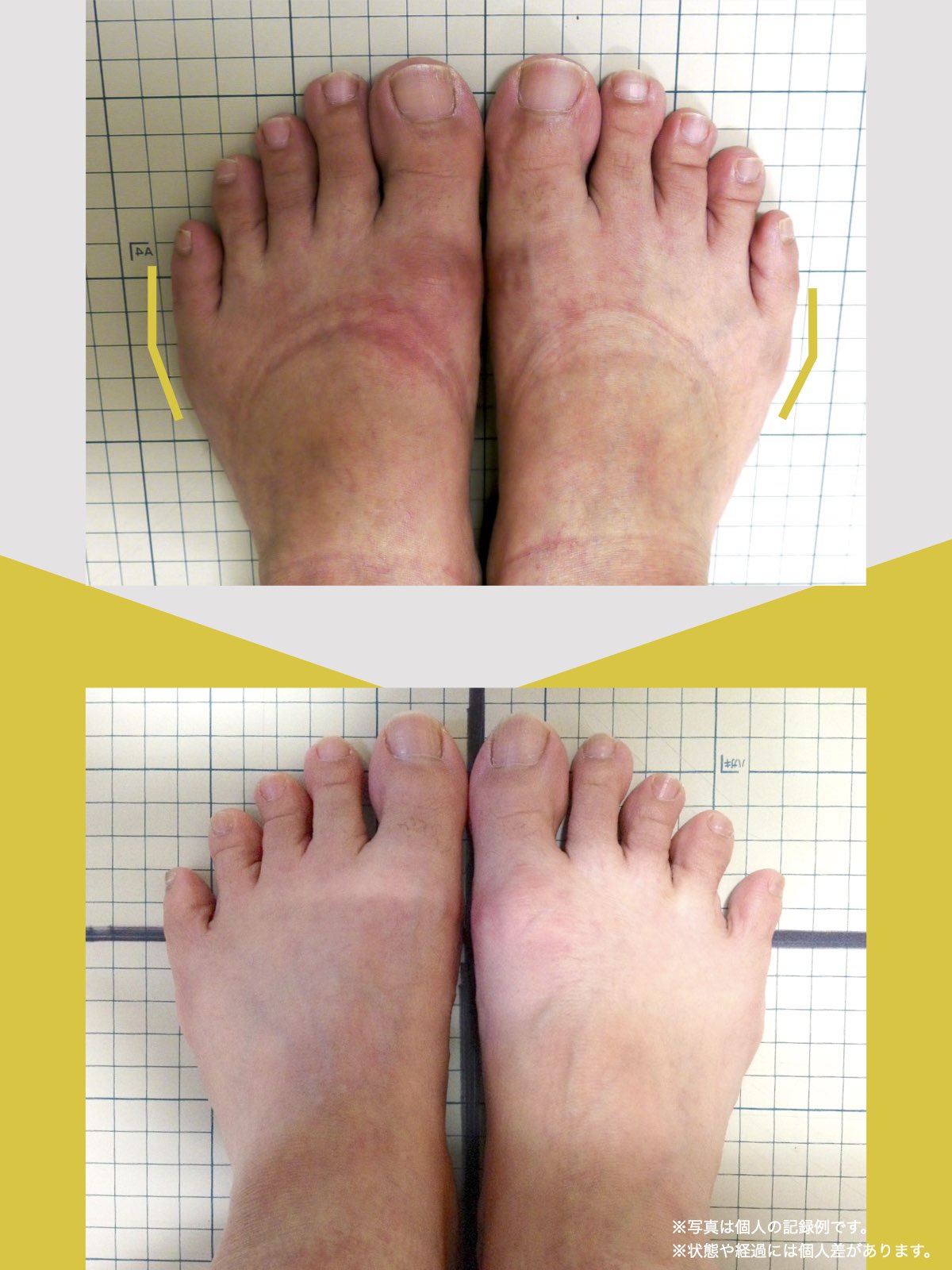
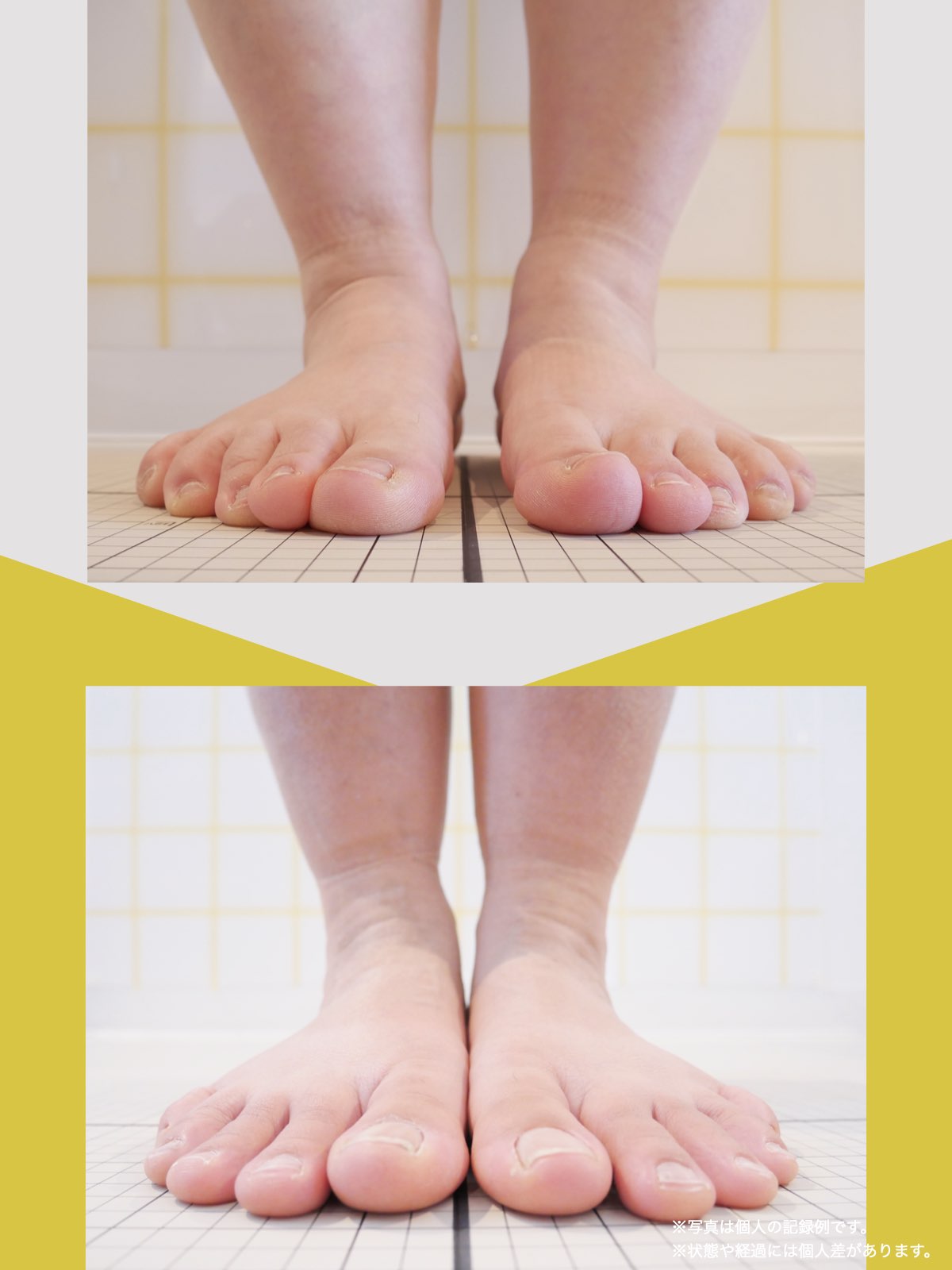
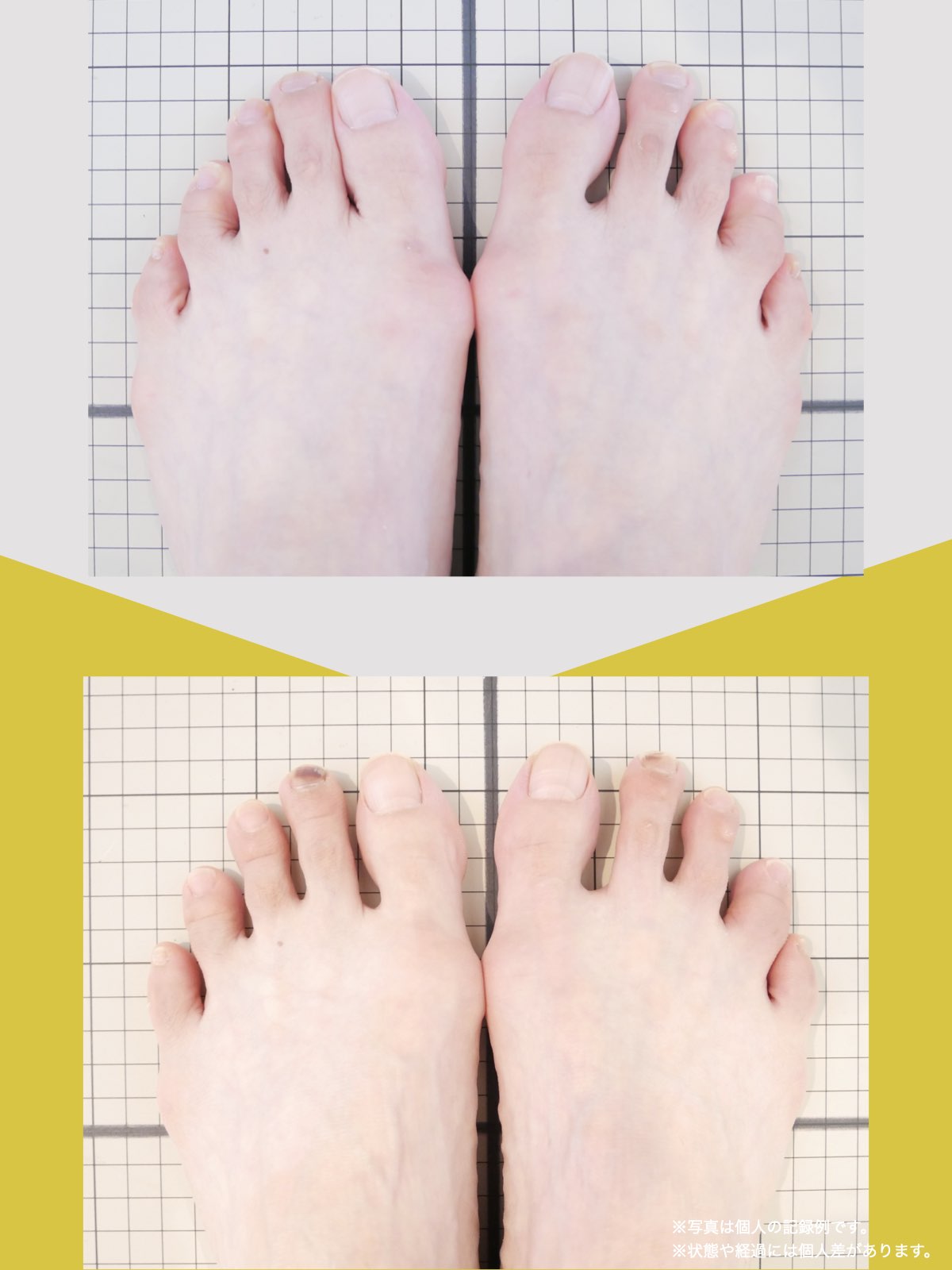
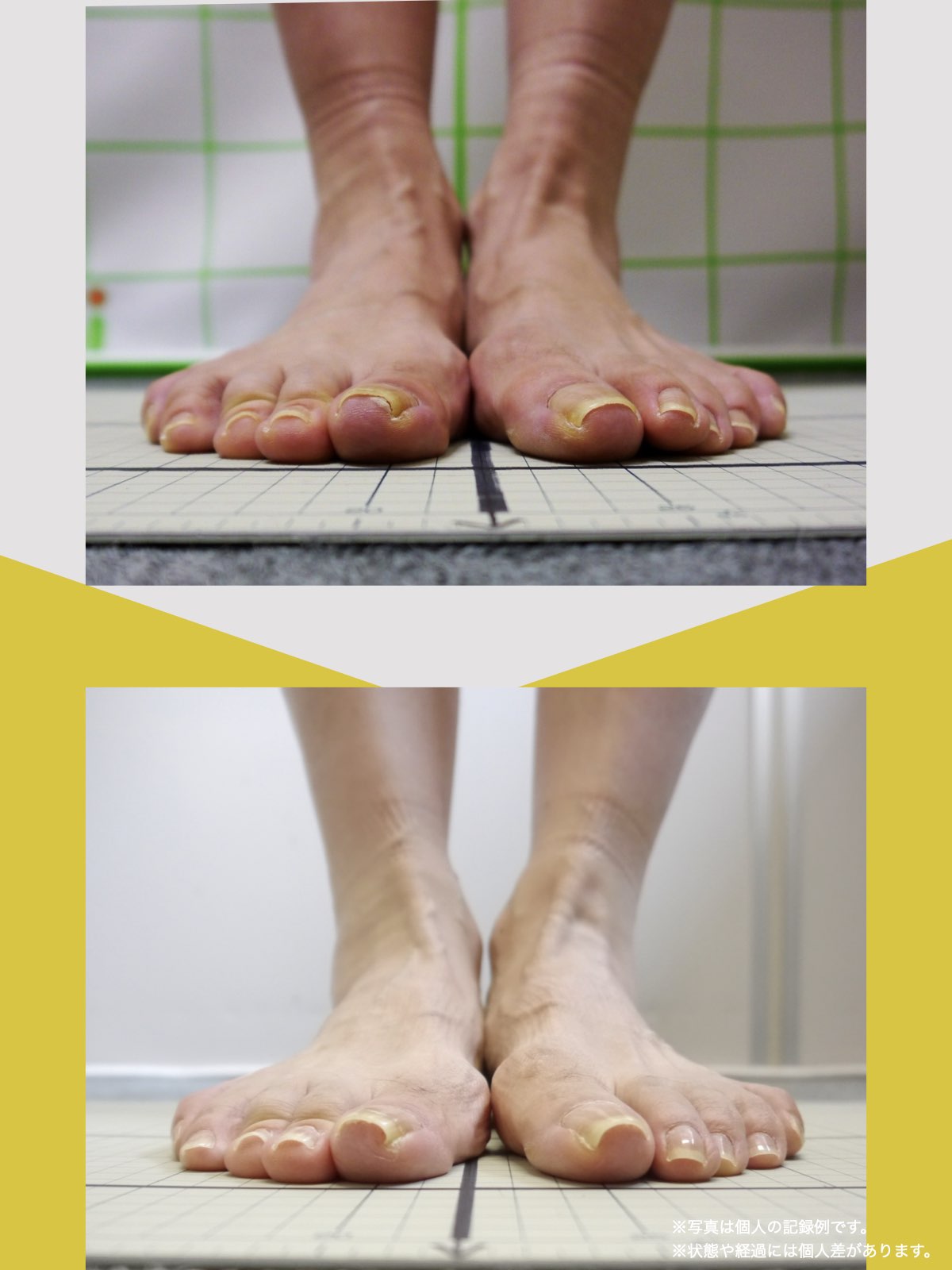
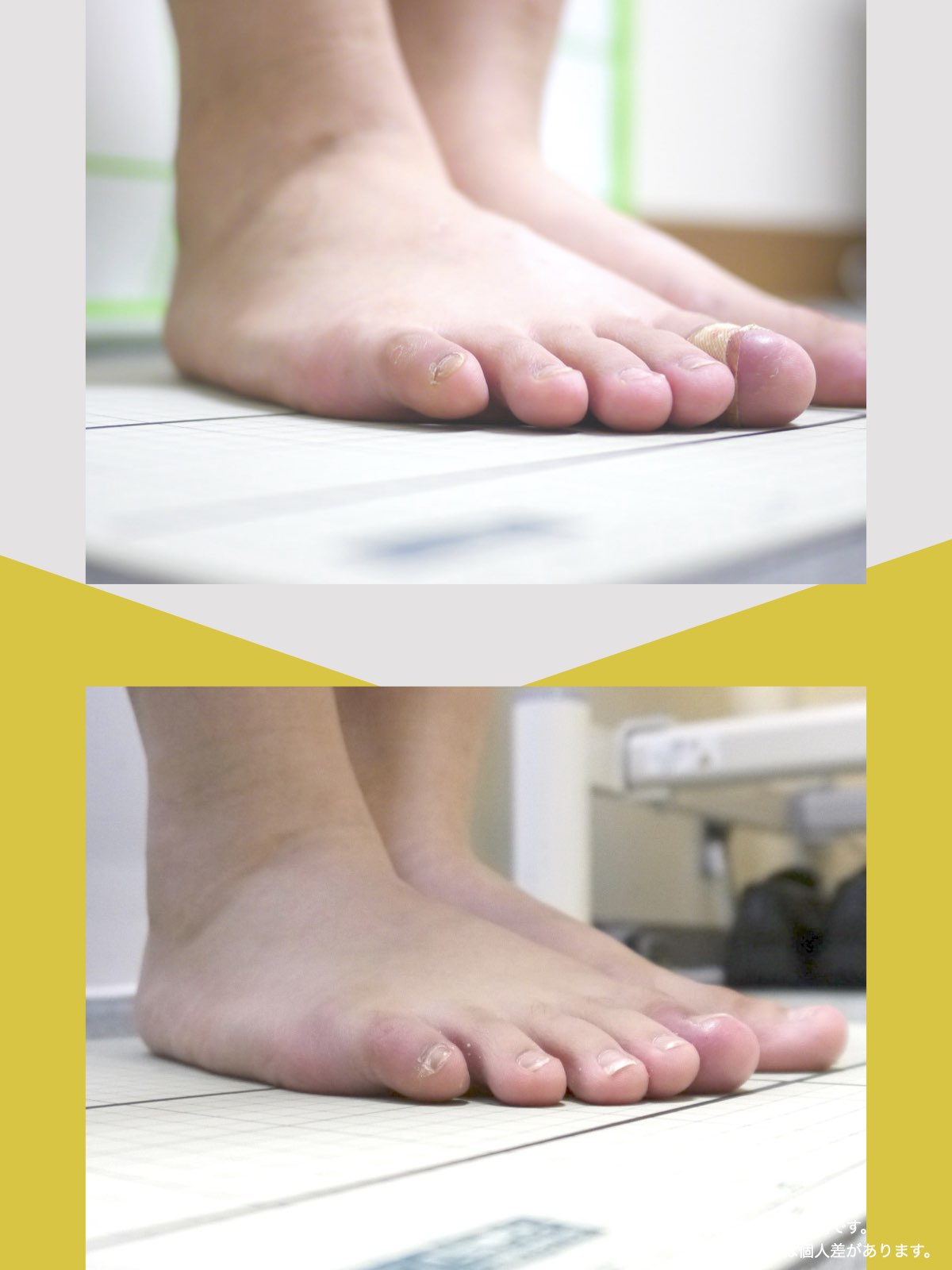
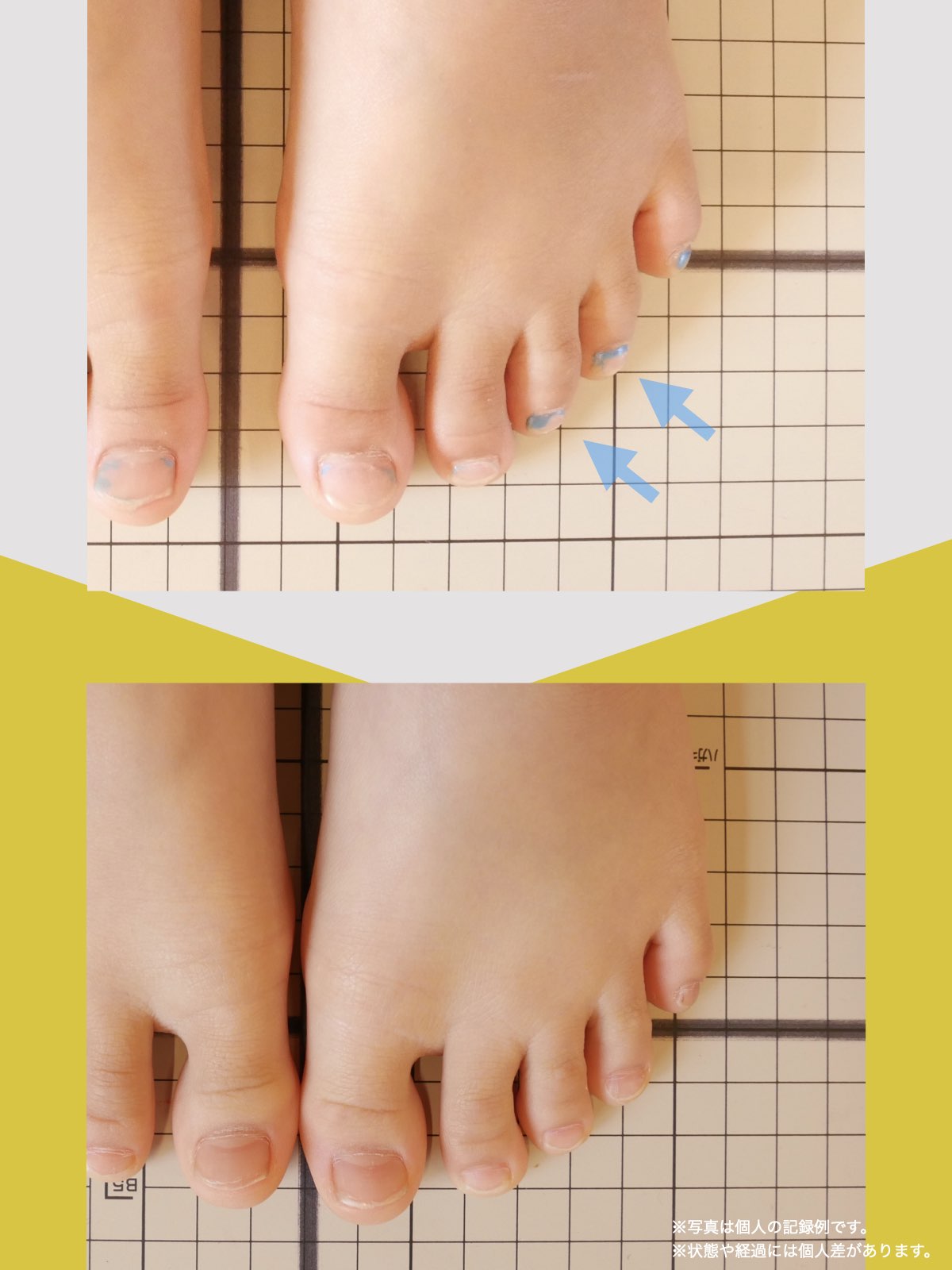
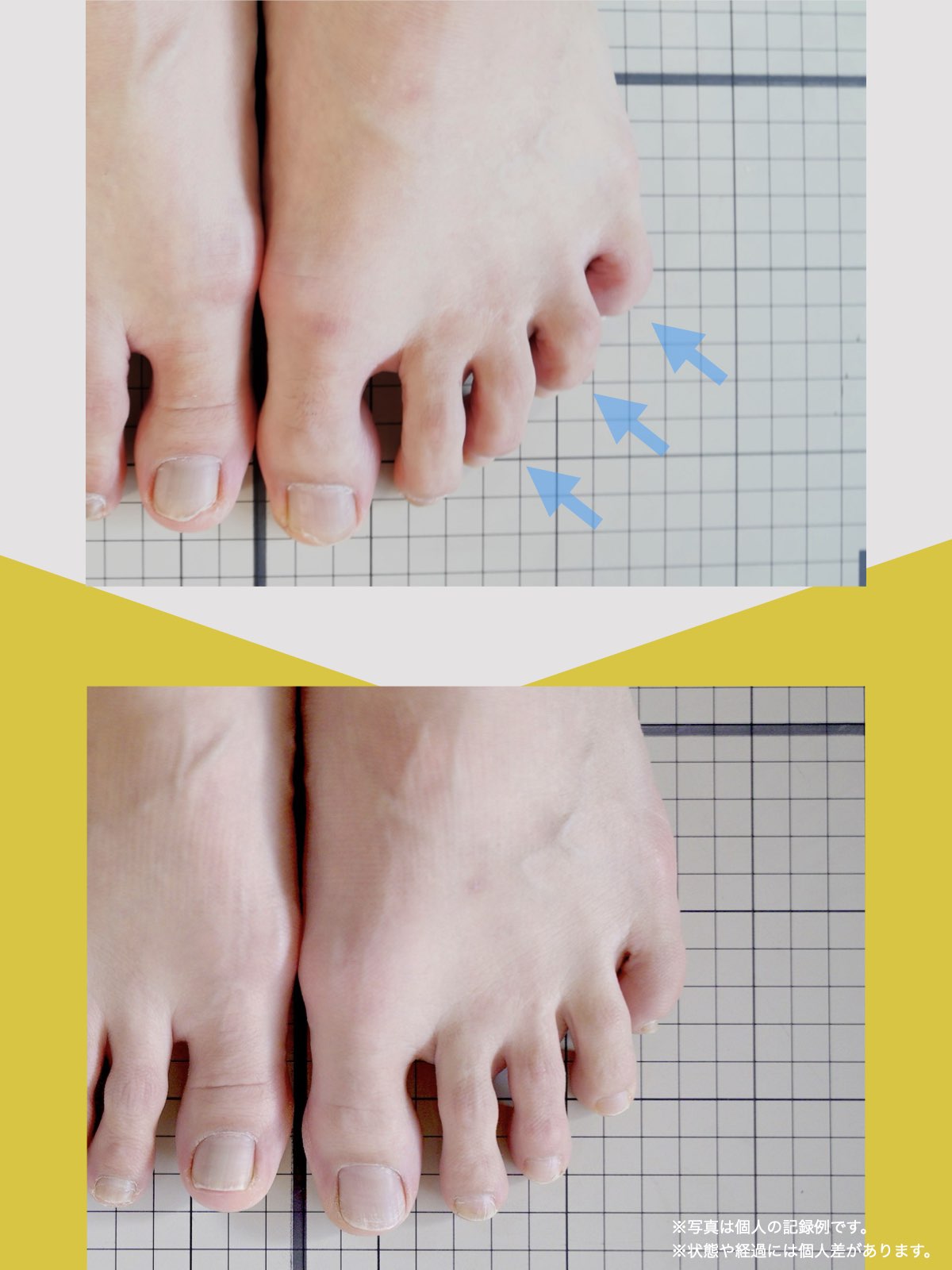
足指の変形をチェック|足元の“土台崩れ”に注目
膝のねじれや靭帯への負荷は、足指のゆがみとも関係しています。
代表的な足指変形
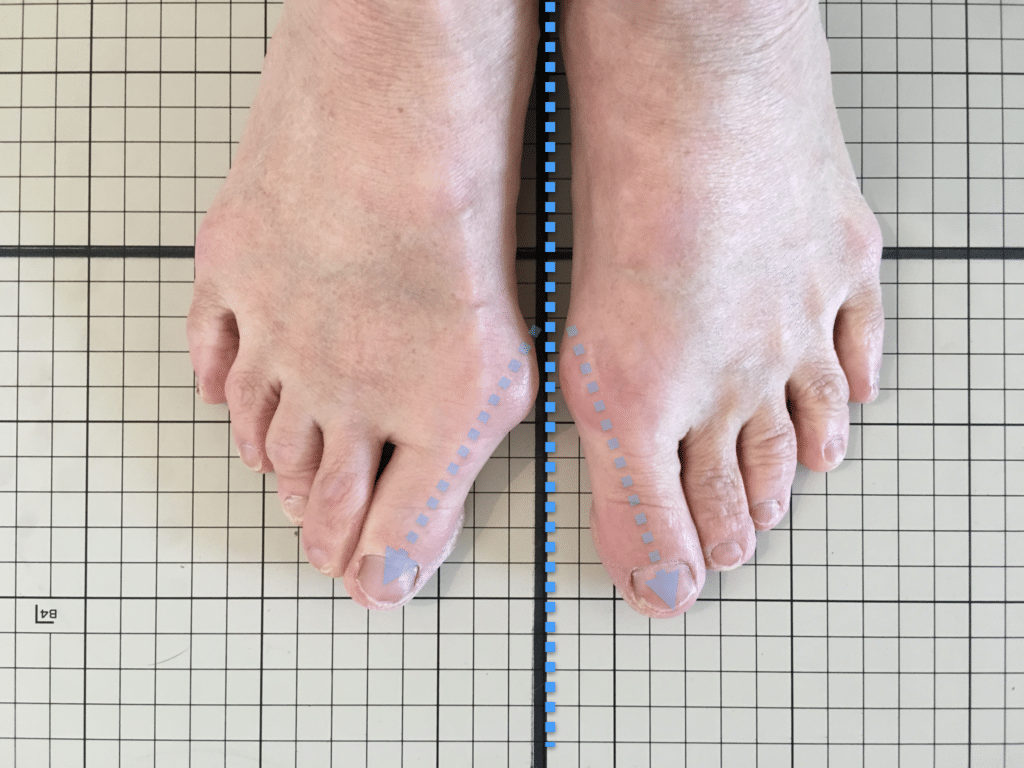
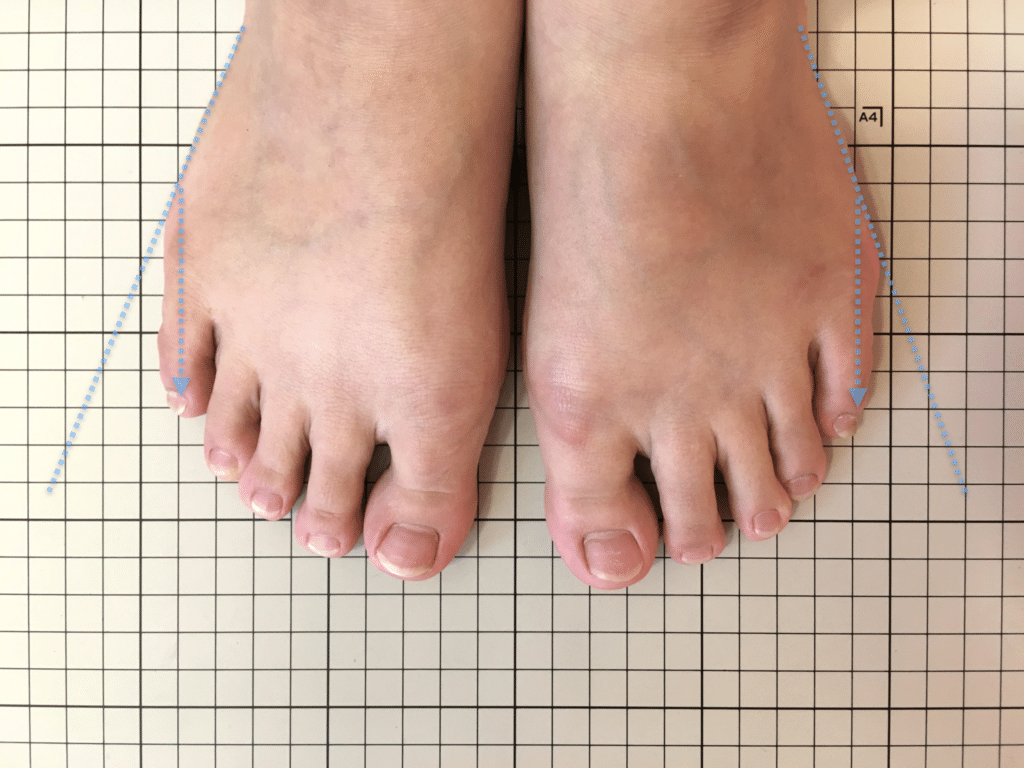


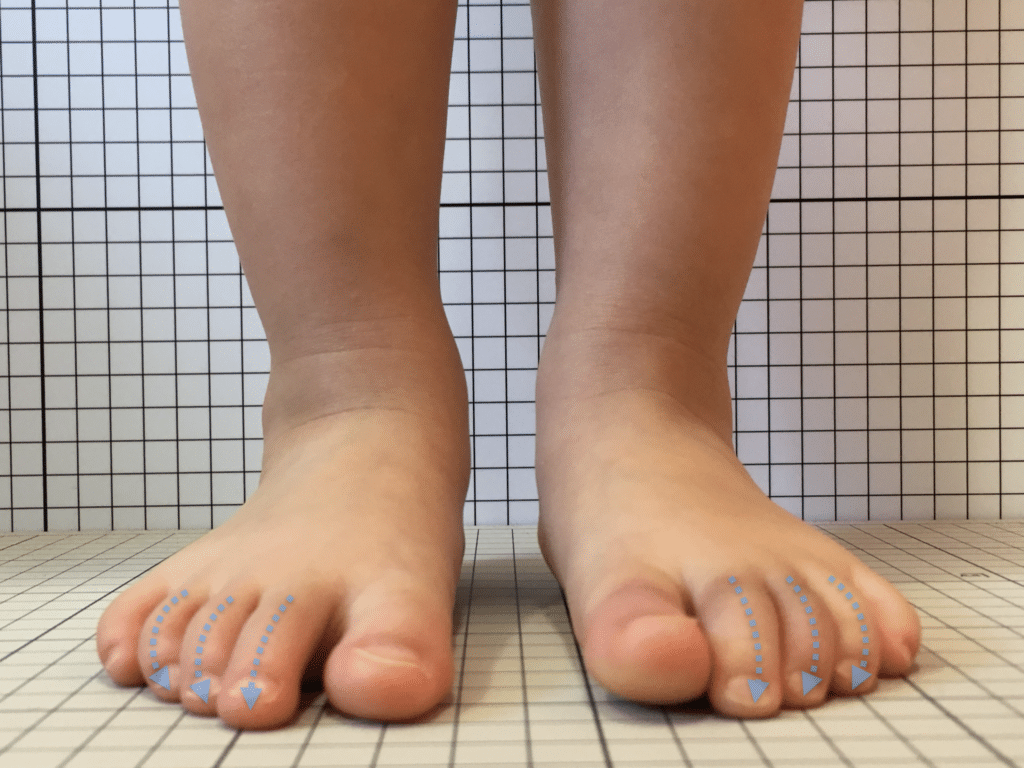
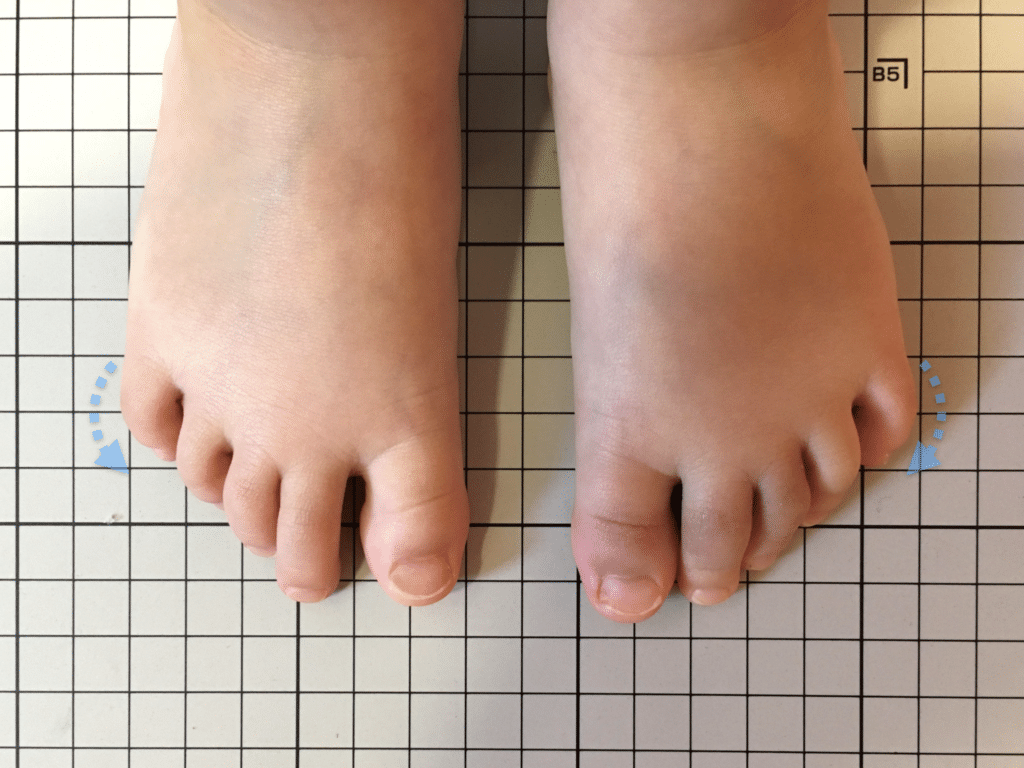
| 変形タイプ | 説明 |
|---|---|
| 外反母趾 | 親指が内側に曲がる |
| 内反小趾 | 小指が内側に倒れる |
| 浮き指(親指・小指) | 地面につかず浮いている |
| かがみ指 | 指が屈んだまま伸びない |
| 寝指 | 横倒れ、または接地せず |
足指が変形していると、アーチ構造が崩れ、回内足/回外足が進行します。これがX脚・O脚の遠因になることもあります。
足指の変形をチェックできる「専用シート」
以下の無料チェックシートをダウンロードして、足を乗せるだけで自分の足指の形を可視化できます。
治療|“靭帯を強くする”のではなく、“靭帯に負荷をかけない構造”をつくる
前十字靭帯損傷(ACL損傷)の治療方法は、損傷の程度や日常生活への支障度に応じて異なります。ここでは、一般的に行われている保存療法や手術、そして再発予防に向けた構造的な視点について紹介します。
一般的に行われる前十字靭帯損傷の治療
1|保存療法(安静・冷却・保護)
- 患部の安静を保ち、必要に応じてアイシングや圧迫、患部の挙上(RICE処置)を行います。
- 炎症がある急性期に適応され、痛みや腫れの軽減を目的とします。
2|理学療法・リハビリテーション
- 可動域訓練(ROMエクササイズ)、筋力維持や再教育のためのトレーニングが行われます。
- テーピングやサポーターの活用により、関節の支持力を補うこともあります。
3|薬物療法(鎮痛・抗炎症)
- 非ステロイド性抗炎症薬(NSAIDs)などが用いられることがあります。
- 長期使用や自己判断での服用は避け、医療機関の指示に従う必要があります。
4|手術療法(再建術・縫合術)
- 靭帯の完全断裂や膝の不安定性が強い場合に選択されます。
- 腱移植や靭帯再建が行われ、スポーツ復帰などを目指します。
注意:上記は医療機関での治療選択肢の一部です。治療方針は必ず医師の診断を受けて決定してください。
再発を防ぐには「足指から始める構造の見直し」が不可欠
多くの患者さんが手術や保存療法を経て一時的に回復しても、再発や膝の違和感が続くケースも見られます。
その背景には、以下のような構造的リスクが隠れていることがあります。
- 足指の機能低下(浮き指・かがみ指・内反小趾など)
- O脚・X脚による膝アライメントの崩れ
- 回外足・回内足などの足部支持の不安定性
これらがあると、前十字靭帯に“構造的な張力”がかかりやすくなり、再び損傷しやすい状態に戻ってしまうのです。
靭帯は鍛えられないが、“張力をかけない構造”はつくれる
多くの方が誤解しているのは「靭帯を鍛えよう」とするアプローチです。
靭帯は筋肉のように肥大したり強化したりする組織ではなく、「伸ばさない」「捻らない」ことが最大の防御です。つまり、靭帯に張力を発生させない“ニュートラルな姿勢”をつくることが本質的な再発予防になるのです。
足指から“靭帯に優しい脚”を再構築する
前述の通り、膝関節のアライメント(配列)は、足指の使い方に深く関係しています。足指が使えていないと、体重支持や歩行中の推進軸が乱れ、膝にねじれや傾きが生じやすくなります。
・O脚傾向 → 小指の機能不全
・X脚傾向 → 親指の機能不全
・膝の不安定感 → 足裏・足指の接地不足
ここまでのまとめ
・手術や保存療法で一時的な症状軽減は可能だが、それだけでは“根本的な解決”にはなりにくい
・前十字靭帯を守るには、“張力がかからない姿勢”を日常からつくる必要がある
・そのためには、足指の再教育と脚のアライメント修正が重要なカギを握る