【医療監修】外側側副靱帯損傷の“本当の原因”は足指だった?|構造から見直すセルフケア・再発予防ガイド
.045-scaled.jpeg)
はじめに|“膝外側のケガ”は、実は足指のゆがみから始まっているかもしれません
こんにちは。足指研究家の湯浅慶朗です。
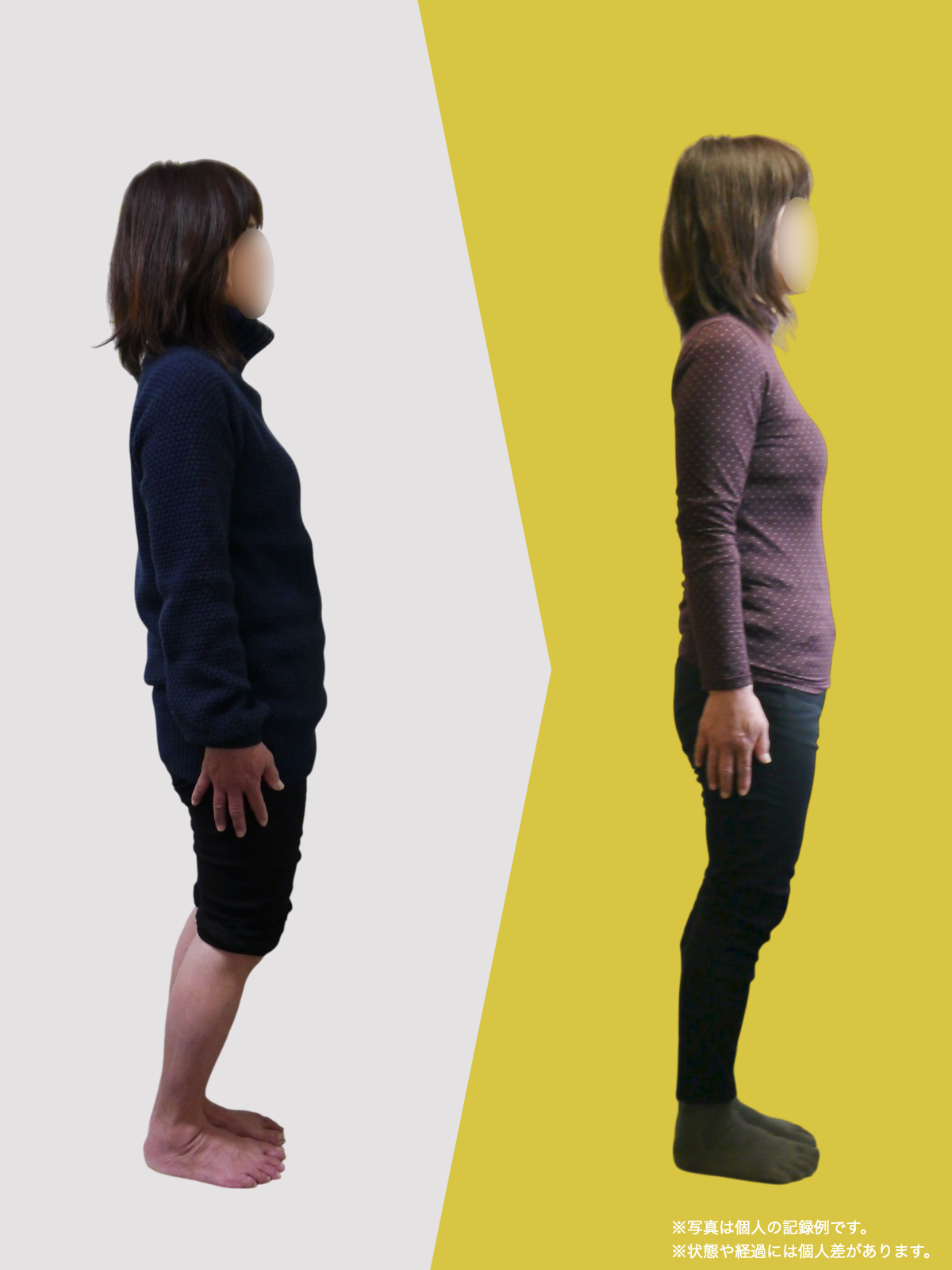
スポーツや日常の動作中に起こる「外側側副靱帯損傷(がいそくそくふくじんたいそんしょう)」は、膝関節の外側を支える靱帯に損傷が生じる外傷のひとつです。一般的には「足をひねった」「横から強くぶつかった」などの瞬間的な力が原因とされますが、実はそれ以前から“損傷しやすい状態”になっていた可能性があります。
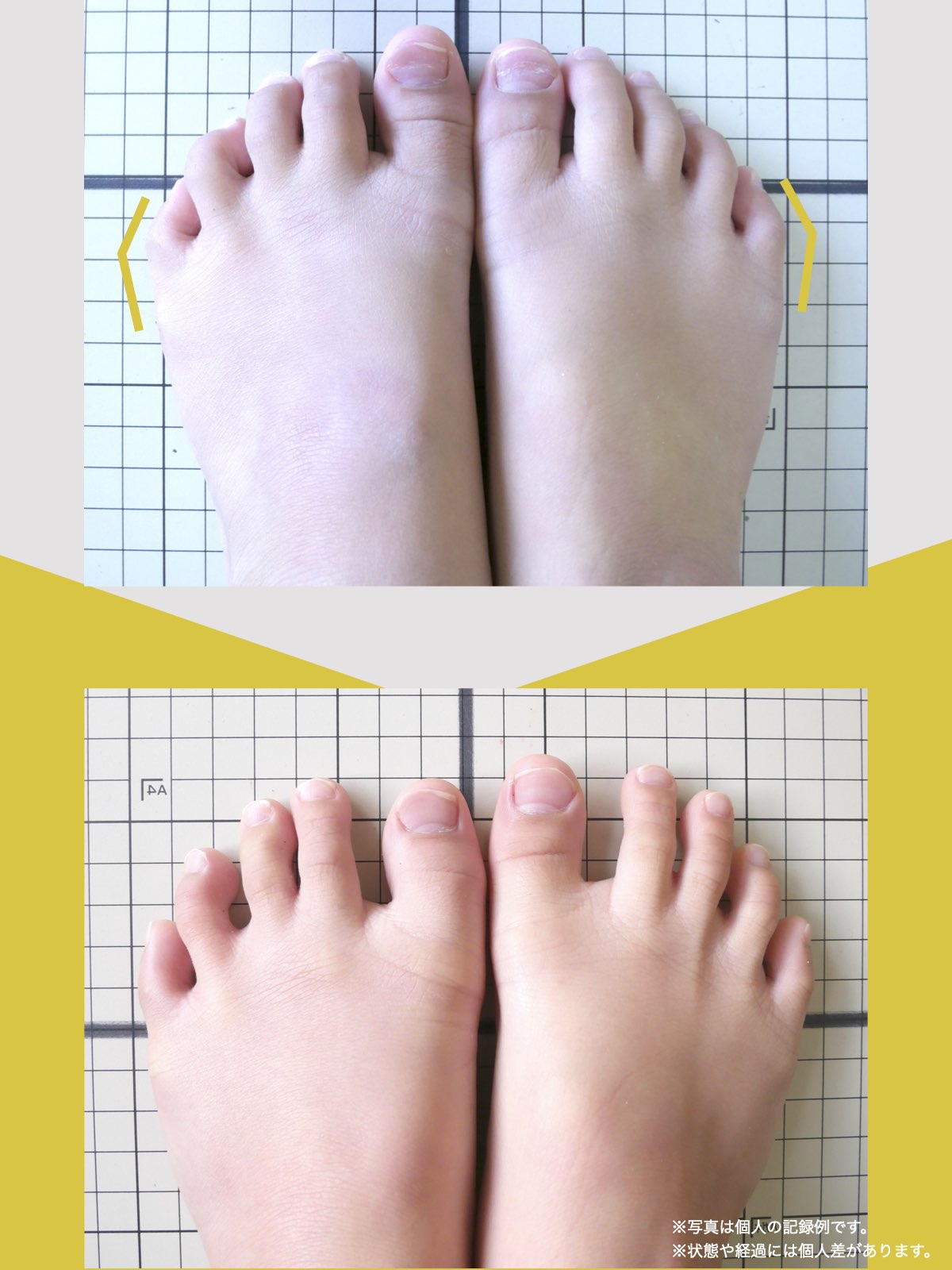
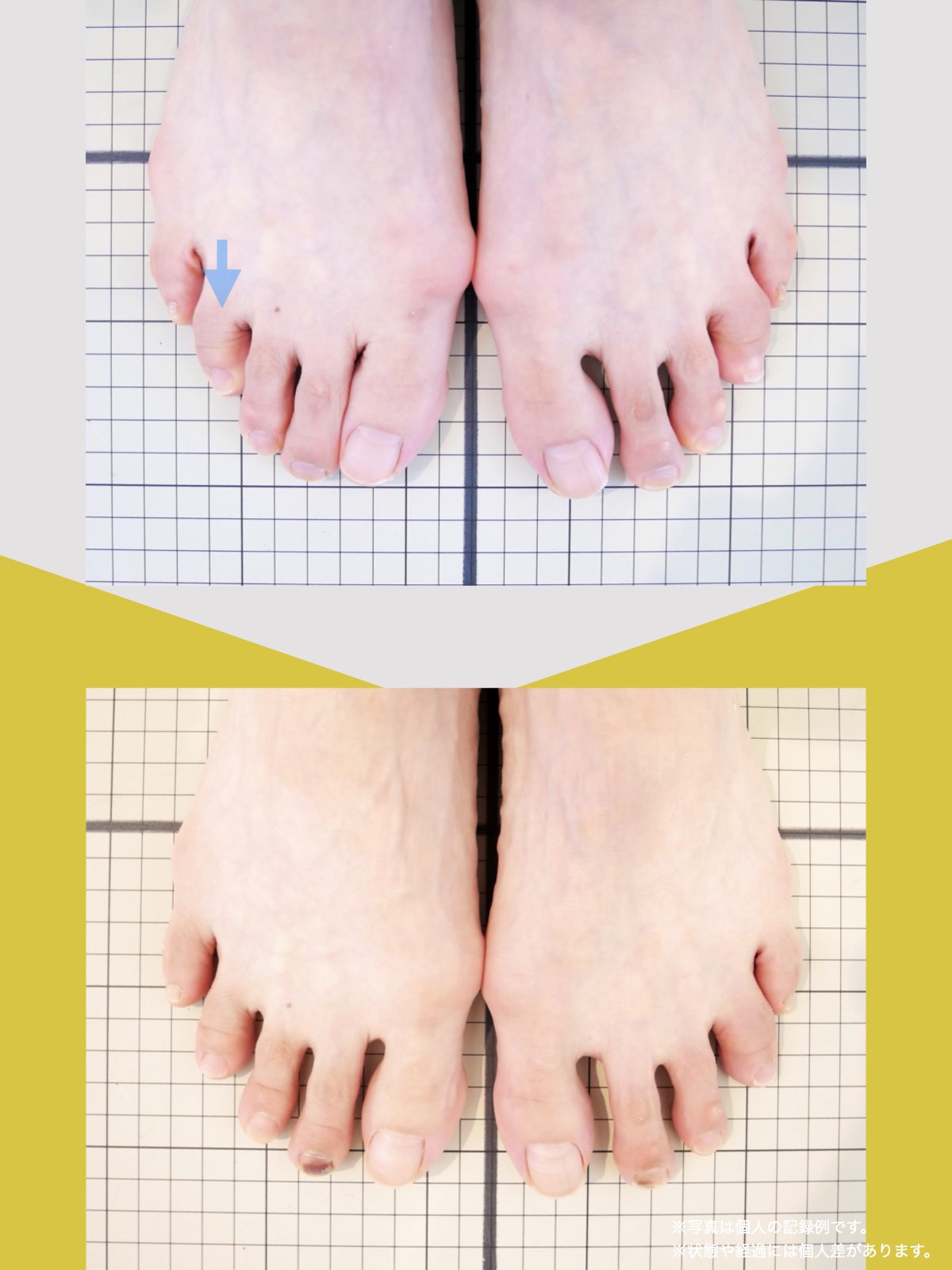
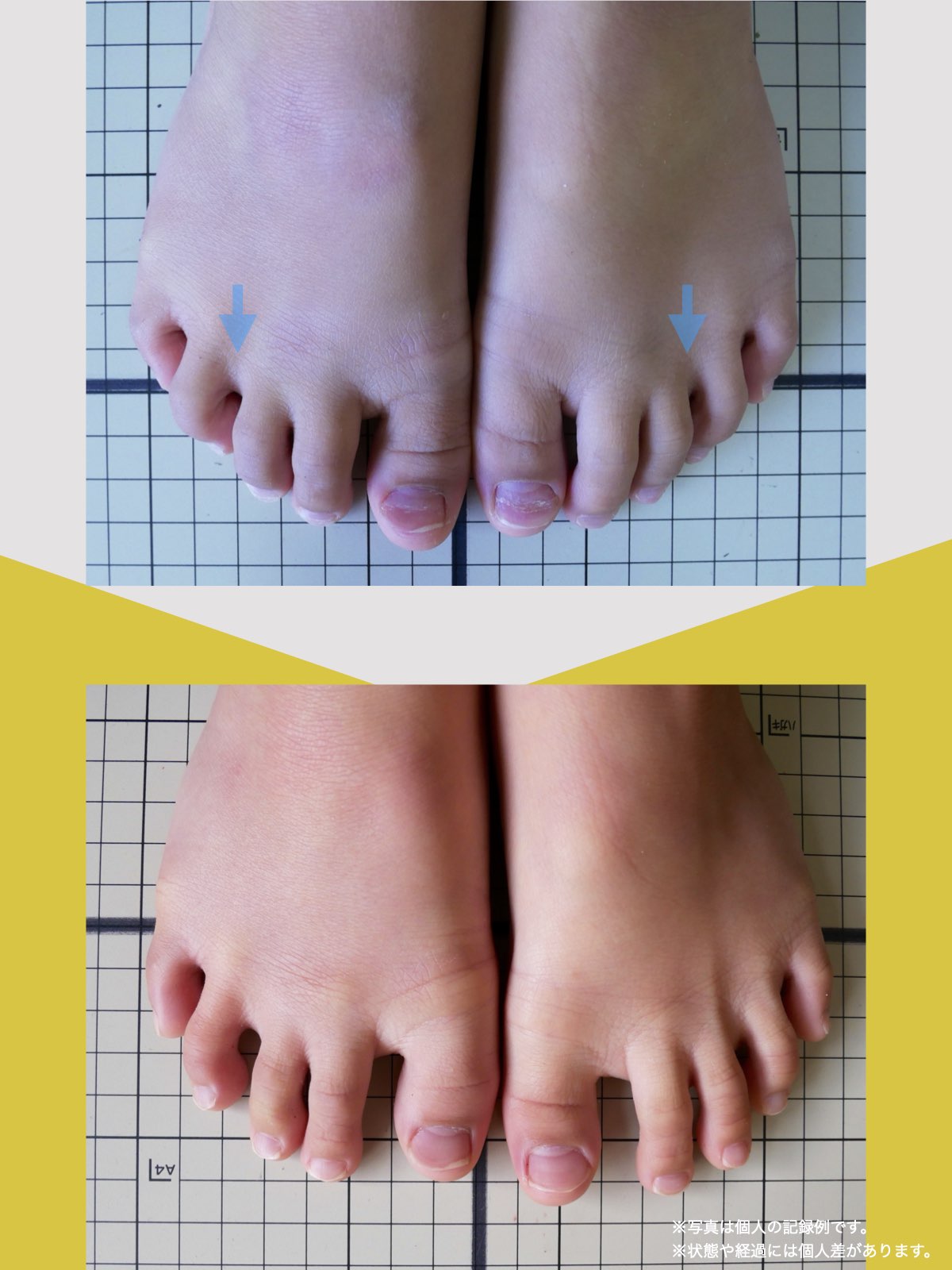
私がこれまで10万人以上の足と姿勢を診てきたなかでわかったのは、膝の靱帯損傷が起きる多くの人に、足指の変形や重心の崩れが見られるという事実です。特に、内反小趾や浮き指などによる“外側重心”は、膝の外側靱帯に慢性的なストレスをかけ、結果として外傷時のダメージを受けやすくする土台となってしまいます。
この記事では、一般的な解剖学的な知識に加え、「なぜ膝の靱帯が傷つきやすい状態になるのか?」という構造的な視点から、再発予防やセルフケアにつながるヒントをわかりやすくご紹介します。
外側側副靱帯損傷とは?|膝の外側を支える大切な靱帯
膝関節は、以下の主要な要素で構成されています。
🔹 骨
- 大腿骨(だいたいこつ)
- 脛骨(けいこつ)
- 腓骨(ひこつ)
これら3つの骨が関節を構成し、体重を支えています。
🔹 靱帯
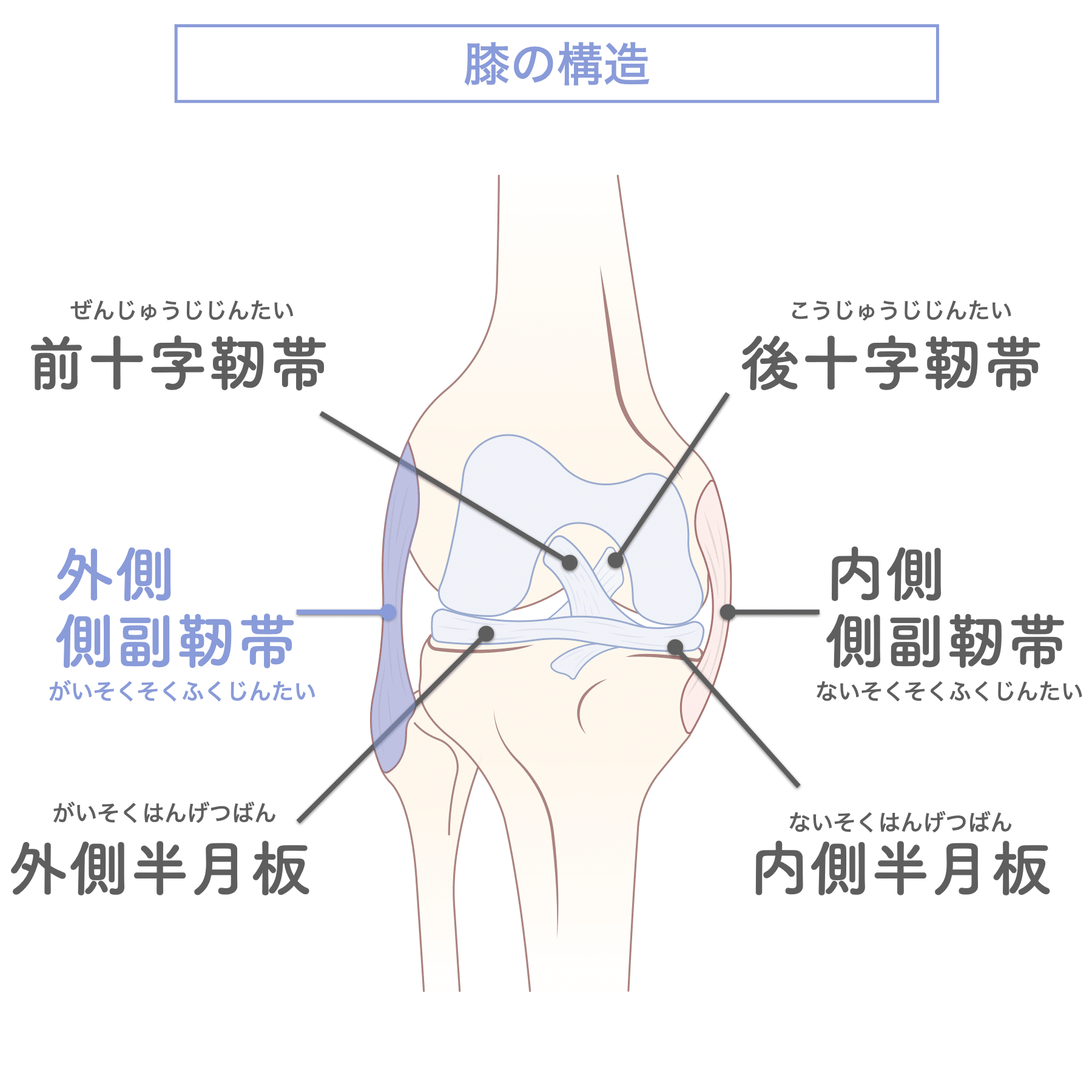
膝を安定させる4つの主な靱帯
- 前十字靱帯(ACL)
- 後十字靱帯(PCL)
- 内側側副靱帯(MCL)
- 外側側副靱帯(LCL) ←今回の主題
🔹 軟骨・滑液包
- 衝撃を吸収し、関節の滑らかな動きをサポート。
🔹 筋肉・腱
- 特にハムストリングスなどが膝の後方を安定させます。
これらの構造がうまく連携して働くことで、膝関節は正常に機能し、体重を支え、歩行や走行などの動作を行うことができます。
外側側副靱帯損傷の特徴と背景
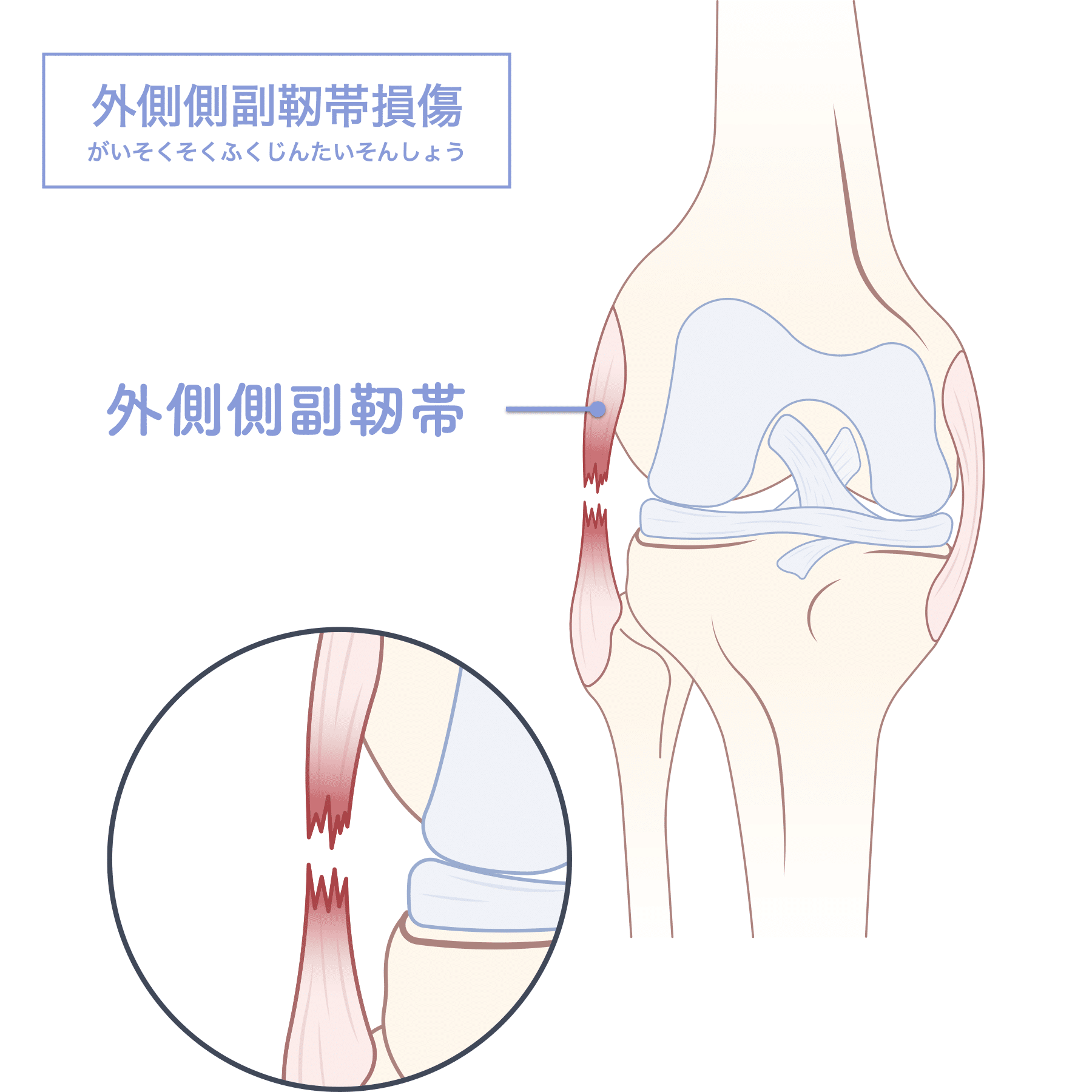
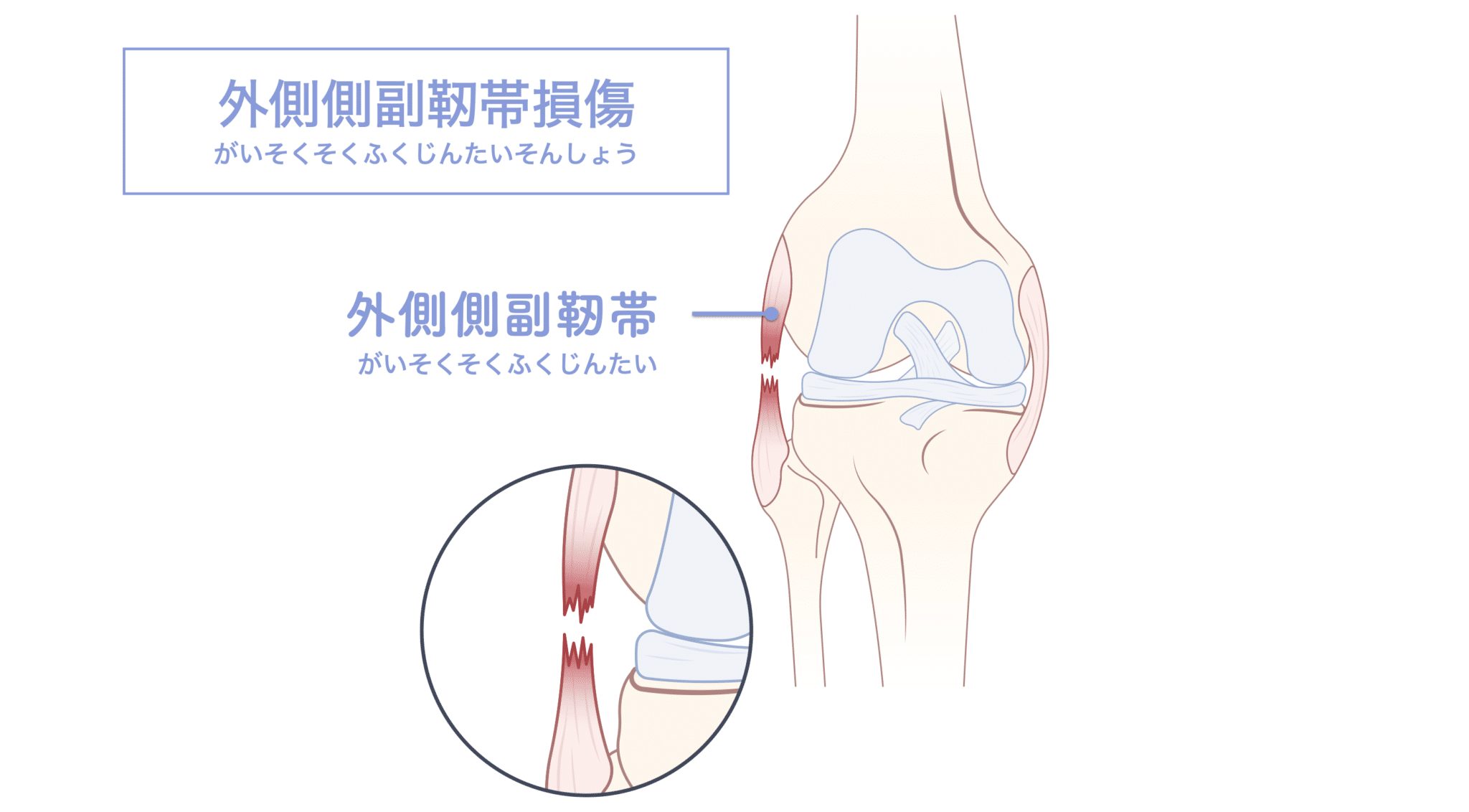
外側側副靱帯(LCL)は、膝の外側に位置する靱帯で、横方向からの衝撃に対して関節を安定させる役割を果たします。この靱帯が損傷すると、以下のような症状が見られます:
- 外側の痛み・腫れ
- 膝のぐらつき・不安定感
- 特定の動作での激しい痛み(例:片足荷重、横移動)
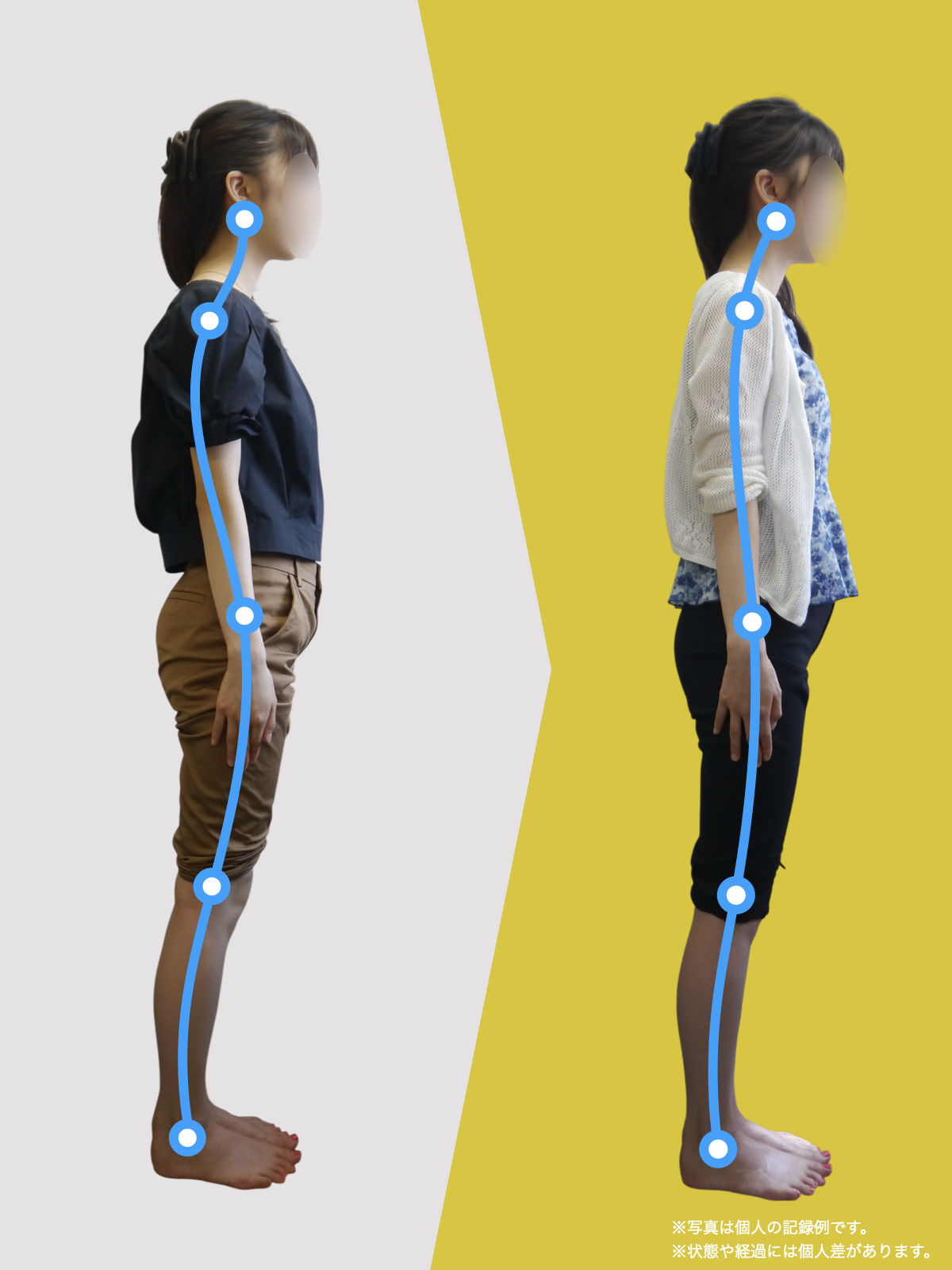
スポーツや転倒などでの直接的な衝撃だけでなく、長年にわたる姿勢や歩き方の崩れがリスク因子となります。
特に「O脚傾向」や「外側重心」のある人は、歩行時に膝外側の靱帯へ過剰な負荷がかかりやすく、軽いねじれや着地のミスでも損傷が起きやすくなっているケースが少なくありません。
なぜ“足指”が原因になるのか?
これは後続の「原因・メカニズム」章で詳述しますが、
- 靴の中で足が滑る → 足指が浮く・曲がる → 外側重心になる → 膝が外に開く(O脚) → LCLにストレスが集中 という流れが、多くの損傷リスクの根本にある構造連鎖です。
症状
外側側副靱帯損傷では、膝の外側に負担がかかることで、次のような症状が見られることがあります。
1)膝の外側に痛みや圧迫感がある
2)膝がぐらつく・不安定に感じる
3)膝の曲げ伸ばしで痛みが出る
4)膝の腫れや内出血が生じることがある
5)歩行・階段・走行時に違和感がある
6)膝の可動域が狭く感じる
7)関節の安定感が低下しているように感じる
スポーツ中の接触・転倒・ひねり動作などをきっかけに発症するケースが多い一方、日常生活でも起こり得ます。
これらの症状が続く、悪化している、歩行に支障がある場合は、まず整形外科などの医療機関で適切な評価を受けることが大切です。
そのうえで、膝の安定性は関節そのものだけでなく、足指・重心・姿勢・靴環境といった全身のバランスと関係することがあります。
外側に体重が偏りやすい歩き方や、滑りやすい靴・靴下、足指の変形がある場合、膝外側に負担がかかりやすくなるため、日常生活の中で足元を見直すことが予防や再発対策のヒントになる場合があります。
症状だけに目を向けるのではなく、「なぜ膝の外側に負荷が集中したのか?」という視点を持つことが重要だと私は考えています。
原因・発症のメカニズム
外側側副靱帯損傷は、膝関節の外側にある靱帯に過度な負荷がかかることで起こるとされています。その背景には、突発的な外力だけでなく、身体全体のアライメント(骨格配列)や足元の構造が関係する場合もあります。
一般的に知られている発生要因
外側側副靱帯への負荷が高まりやすい条件として、以下のような要因が挙げられています
1)激しいねじれや転倒
2)スポーツ中の衝突・方向転換動作
3)足首の不安定性・筋力低下
4)膝関節周囲の骨格異常や歪み
5)長時間の立位や反復的な膝の使用
ただし、同じ運動・同じ環境でも、怪我をしやすい人とそうでない人がいます。その違いには、「足元からの全身アライメントの違い」が関係していると考えられます。
この構造の違いを直感的に理解するために、私が提唱している Hand-Standing理論 を参考にしてください。手で逆立ちをしたとき、指という支持点が外側に崩れると、肘や肩の外側に負担が集中します。同じように、足指のバランスが崩れ外側重心になると、膝の外側が“受け皿”となり、外側側副靱帯にストレスが集まりやすくなります。
構造的メカニズムの視点
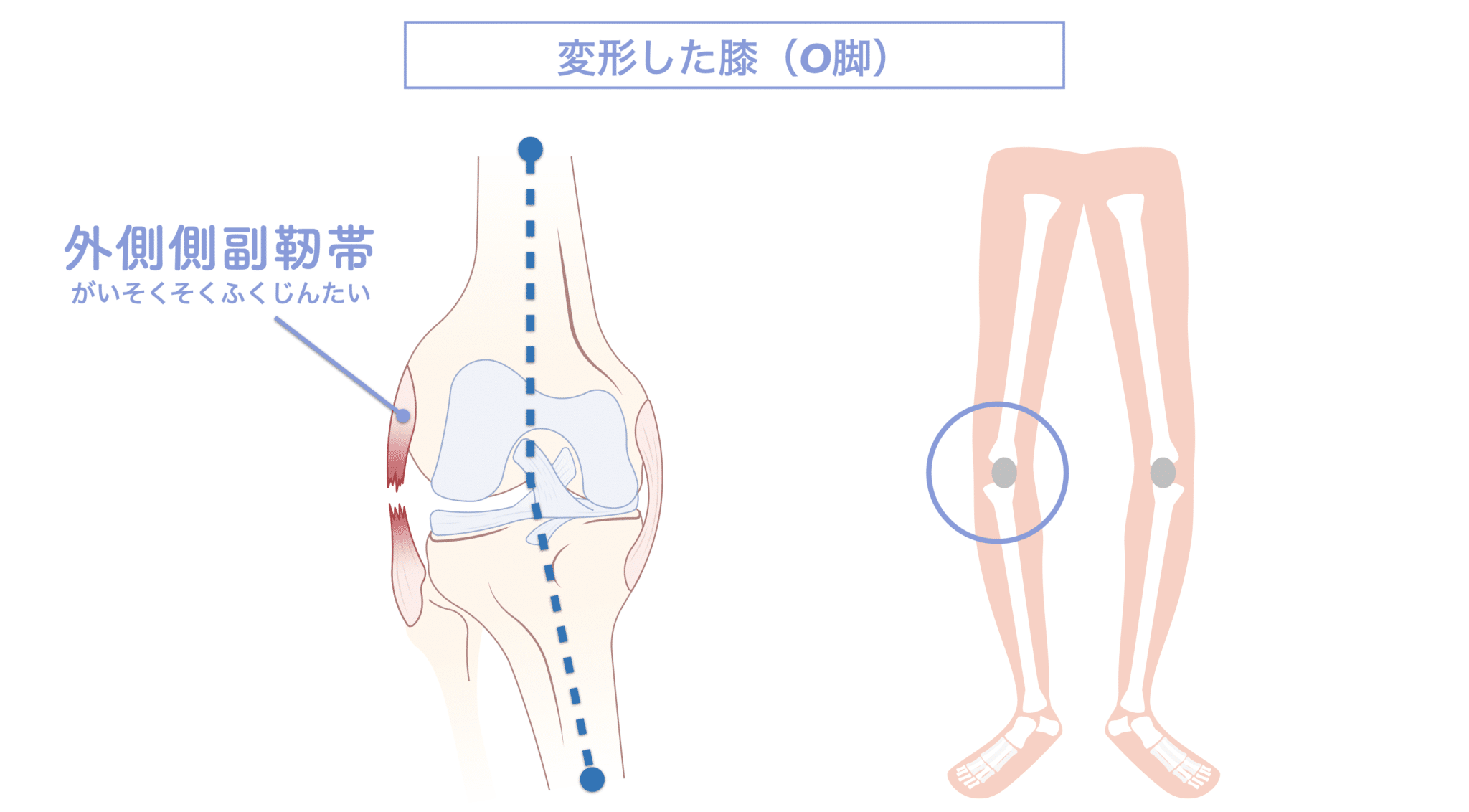
正常な膝のアライメント
膝の外側にある側副靱帯(LCL)は、正しい姿勢=ニュートラルポジションのもとであれば過度な引き伸ばしを受けにくい構造です。骨盤や背骨、足のアーチや足指が整っていれば、膝への負荷も均等に分散されやすく、LCLは安定的に働くことができます。
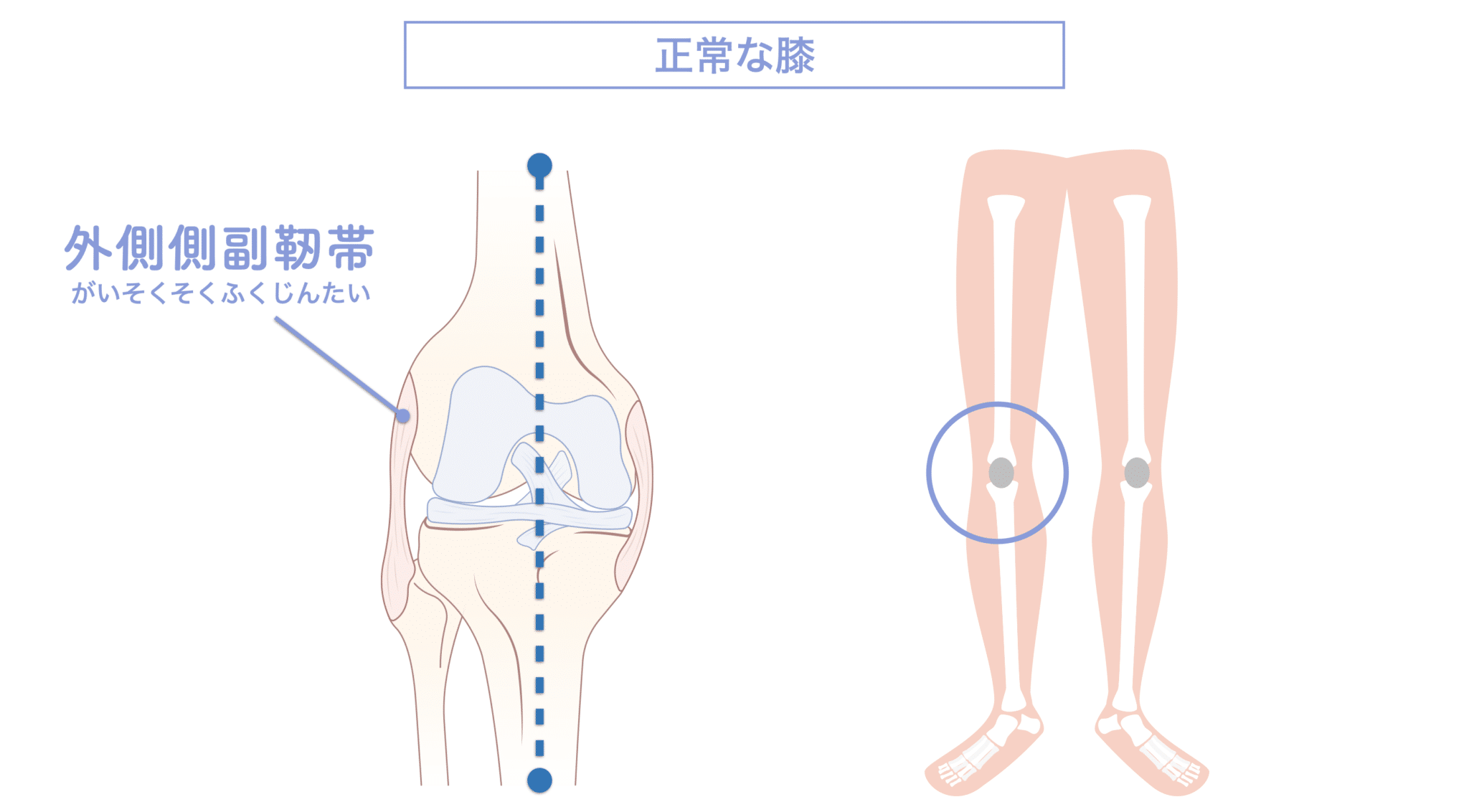
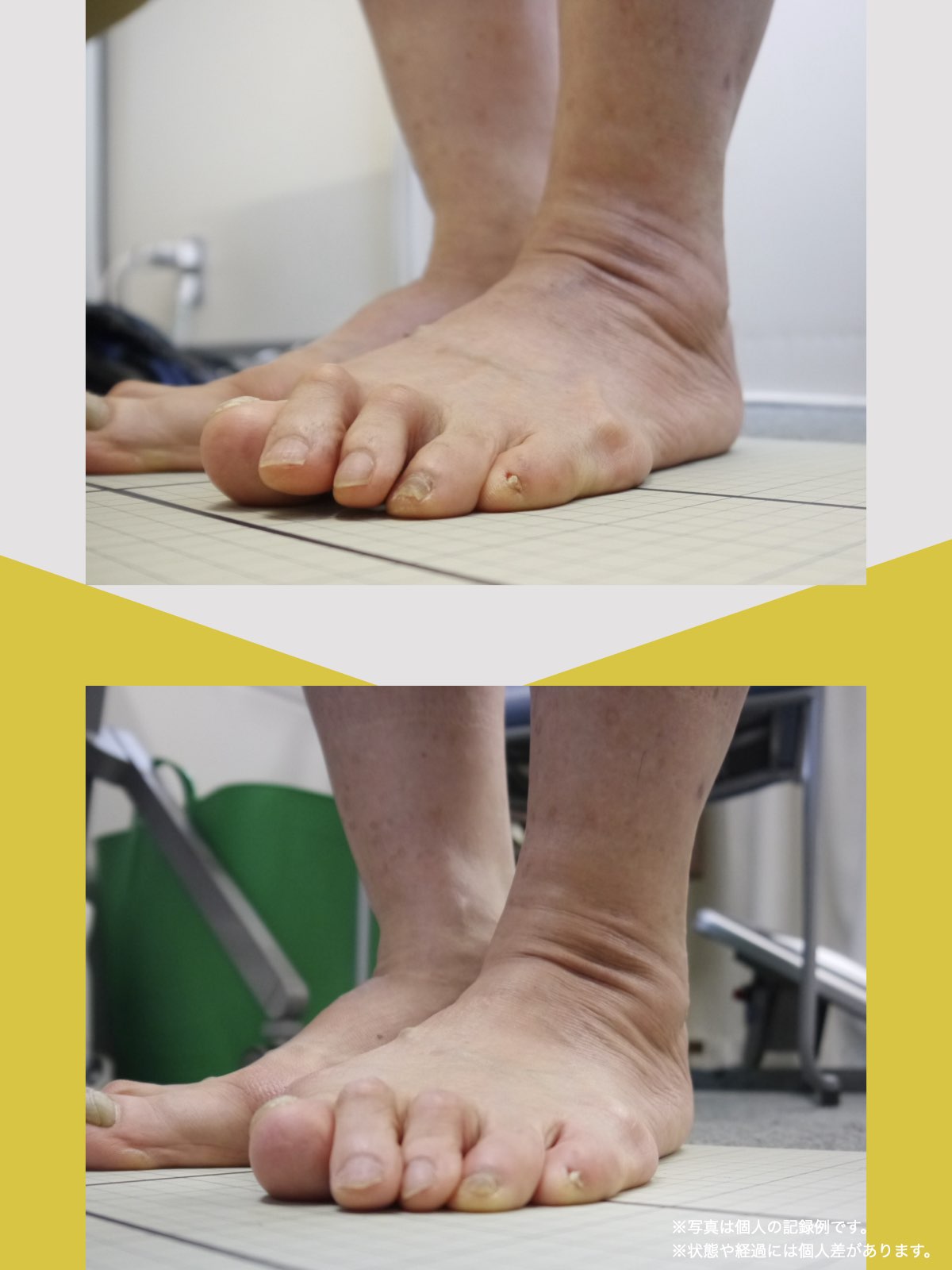
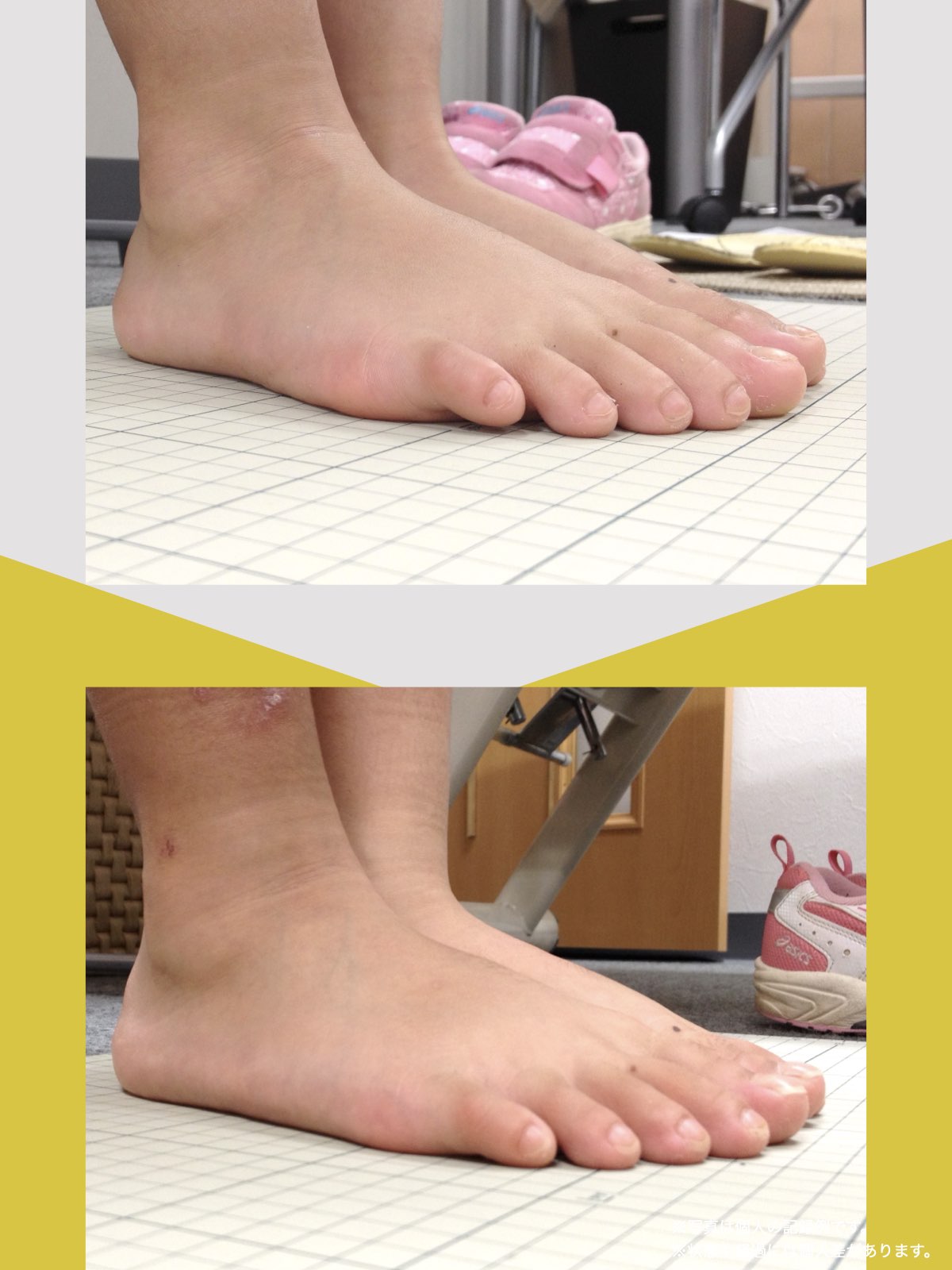
小指機能の低下 → O脚傾向 → 外側負荷の増大
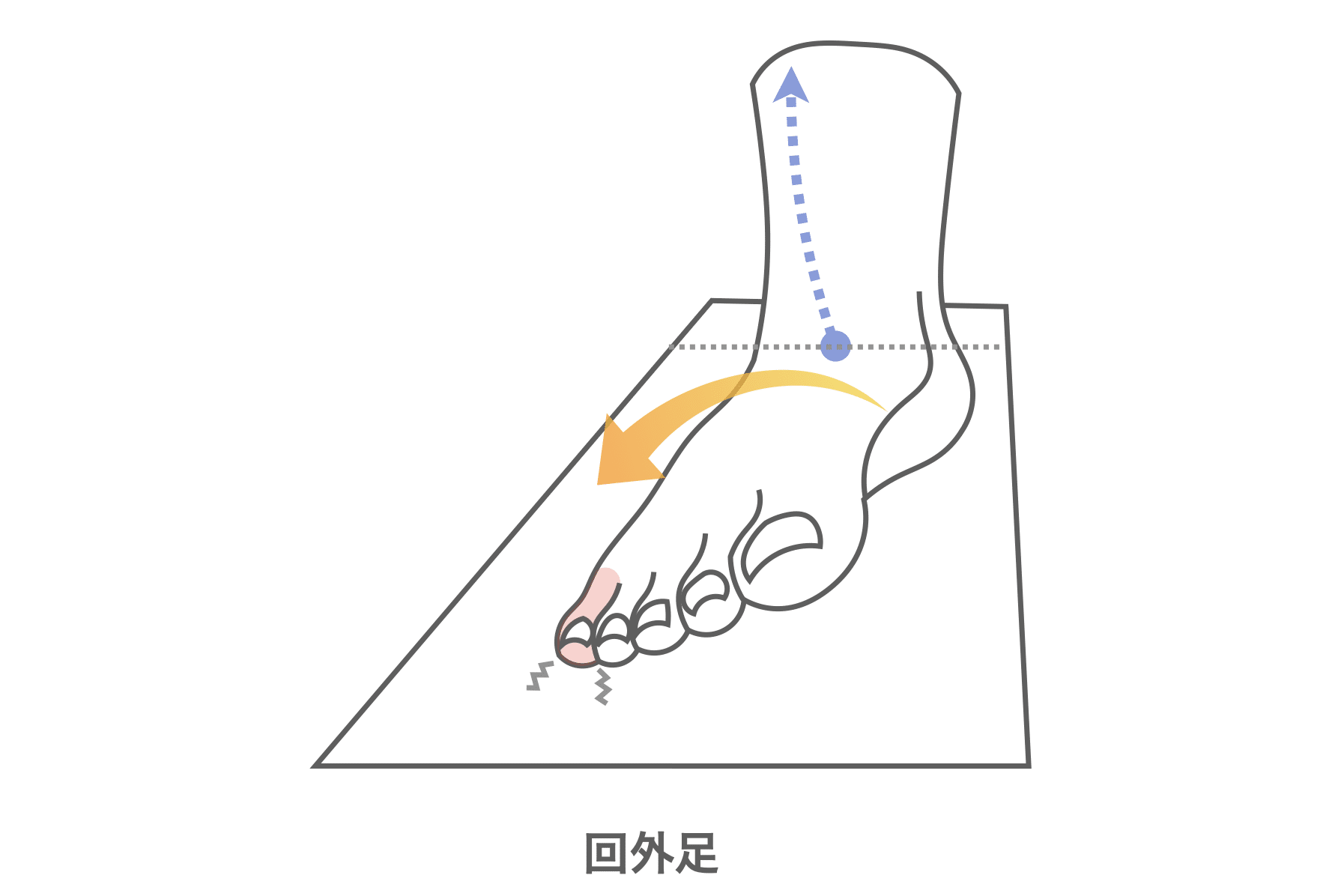
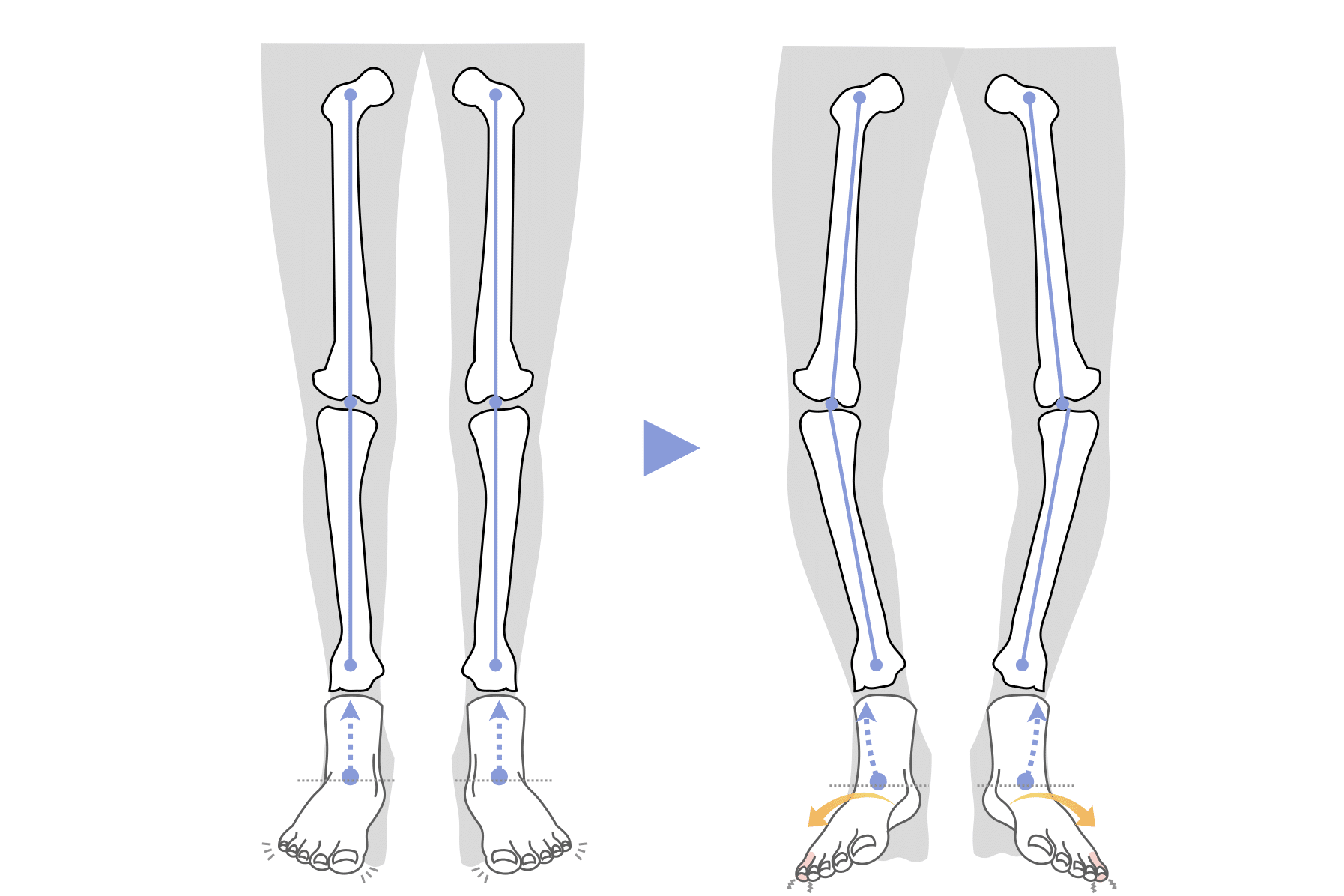
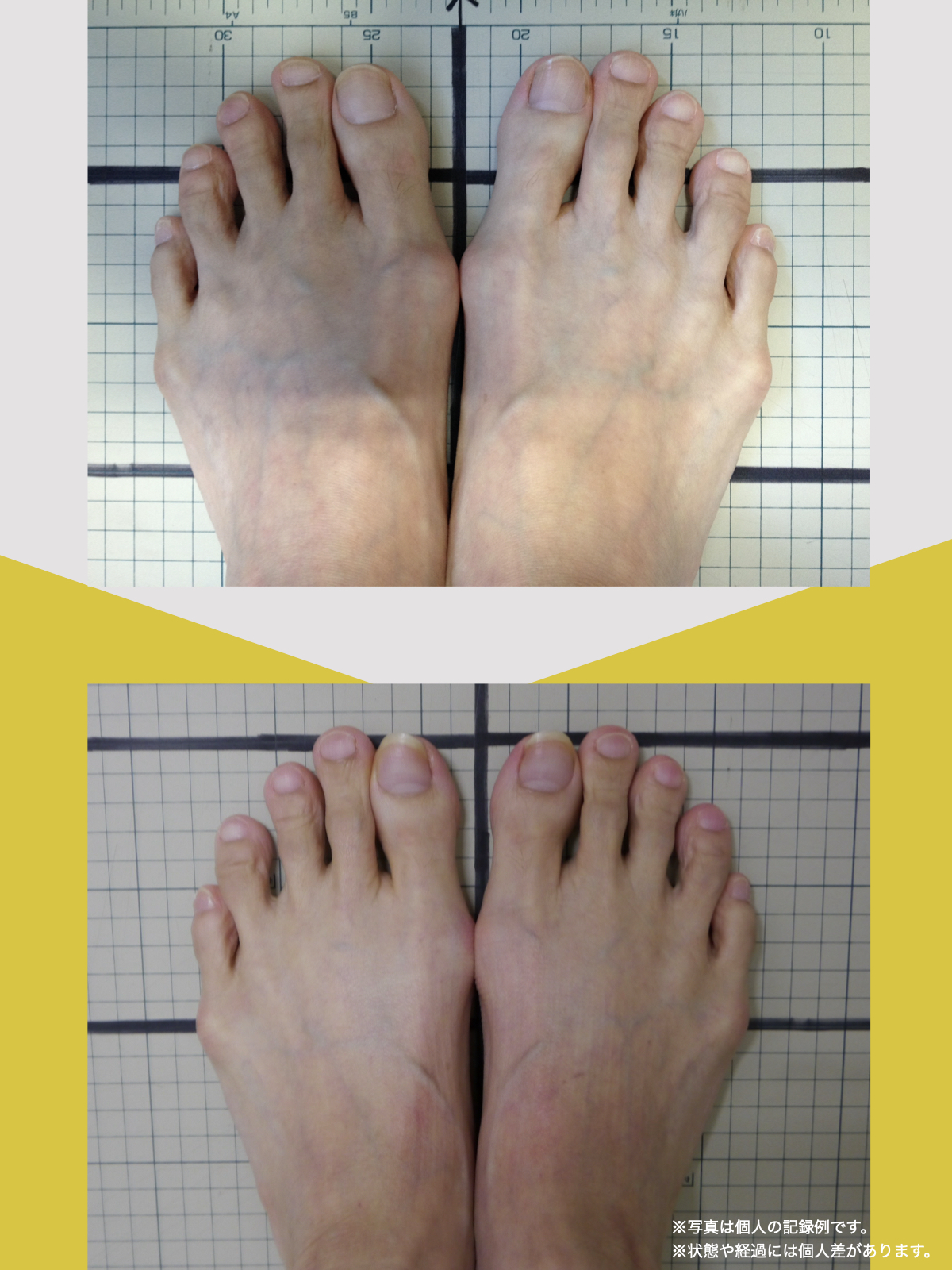
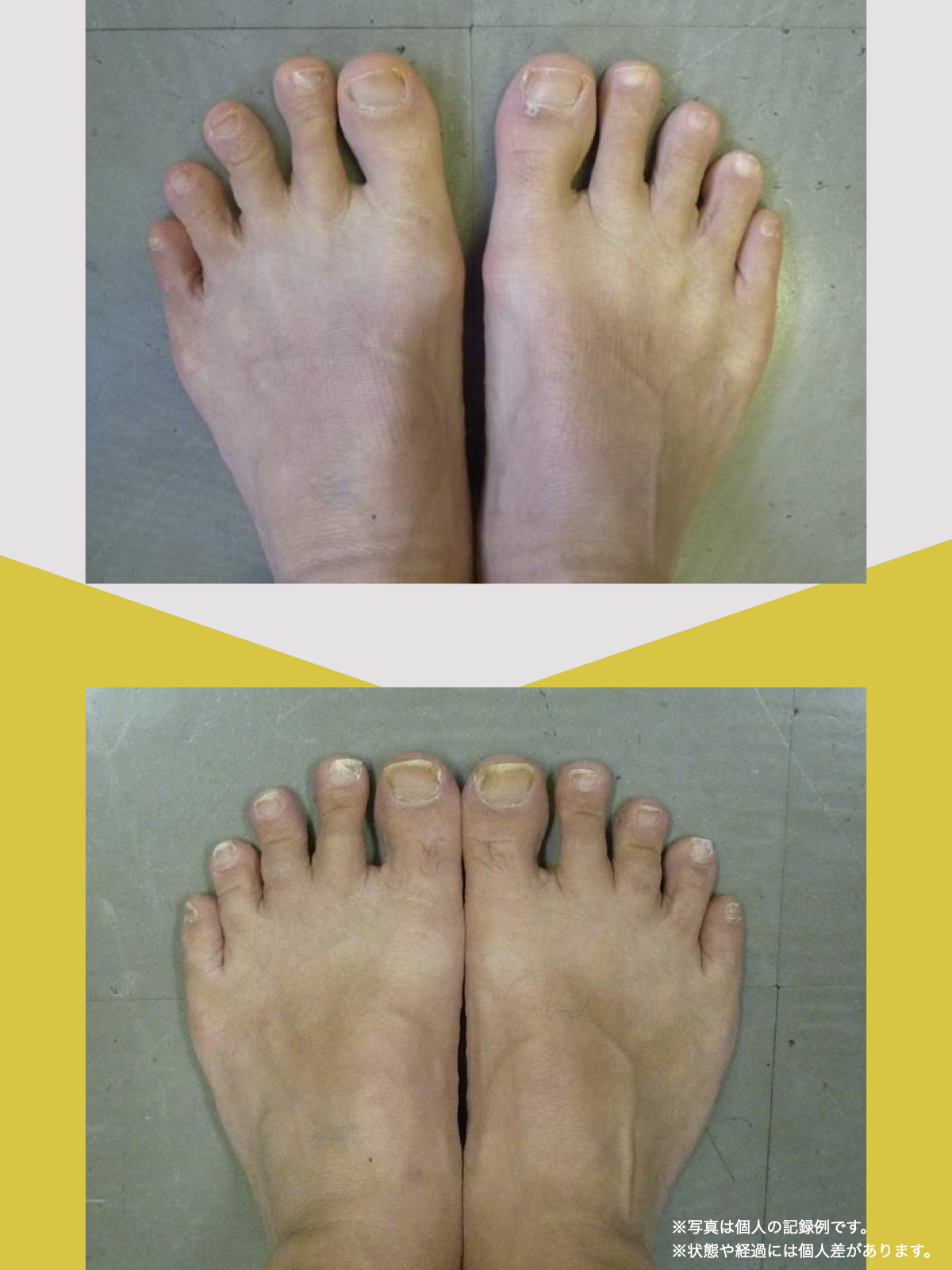
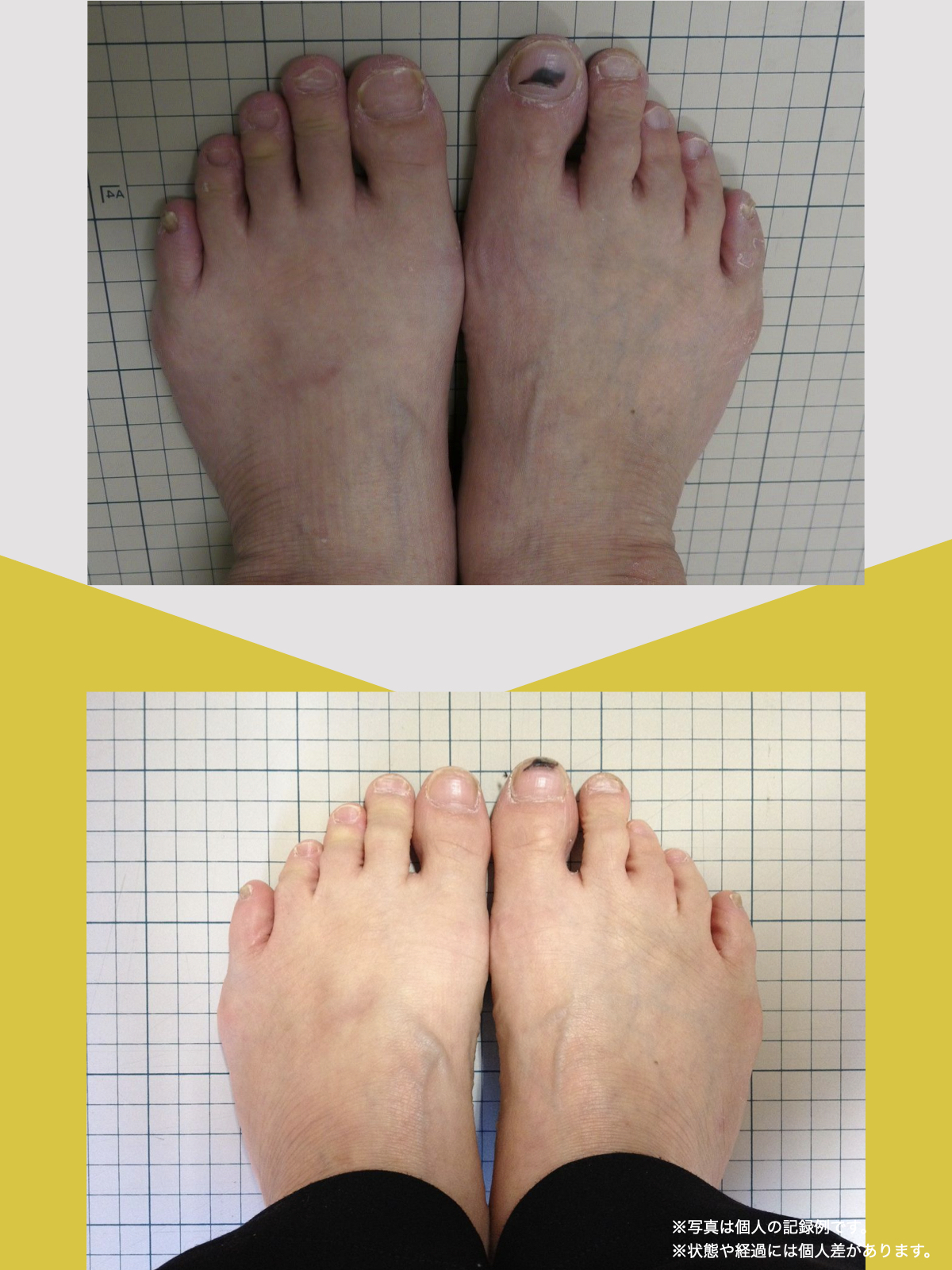
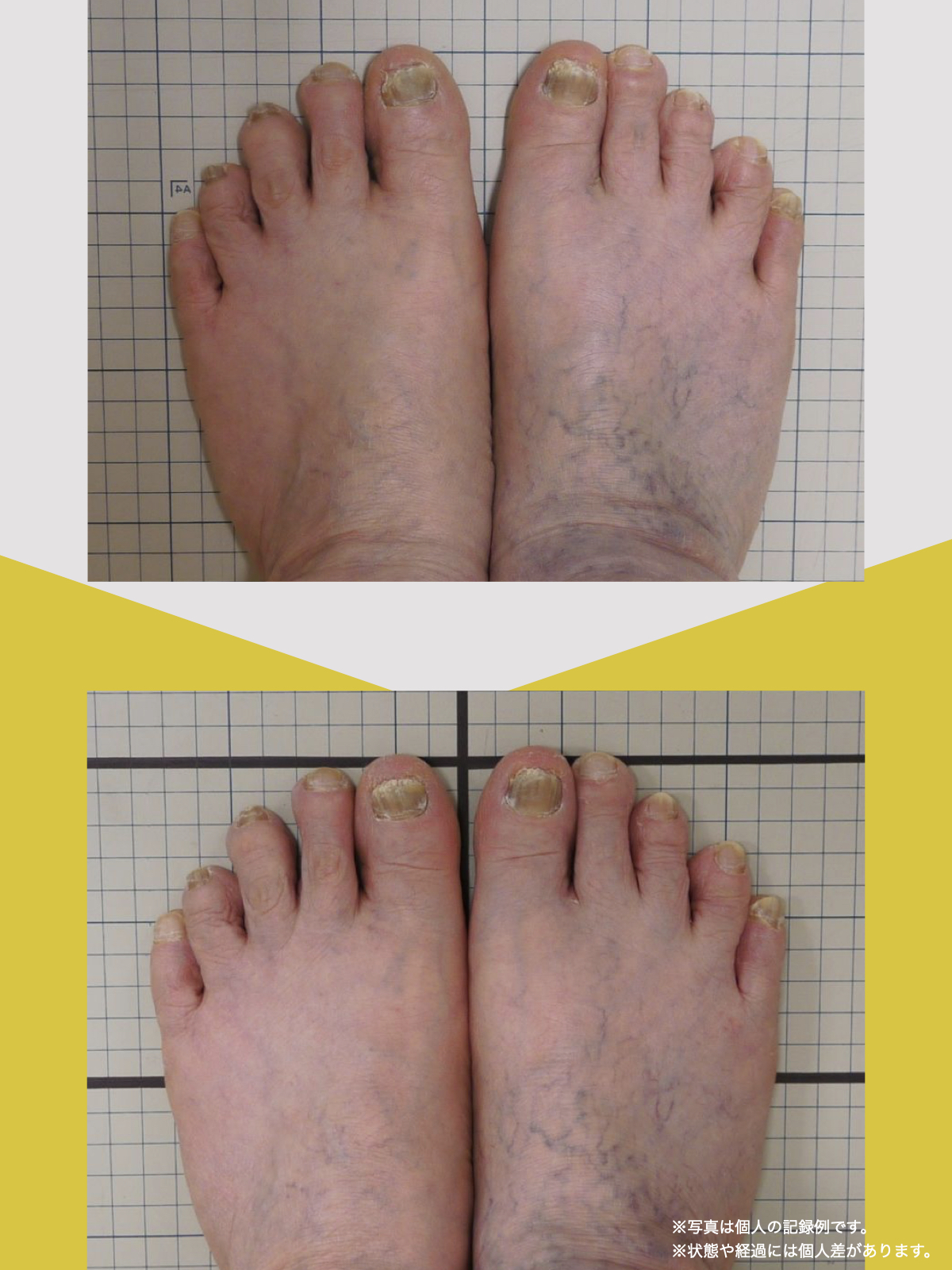
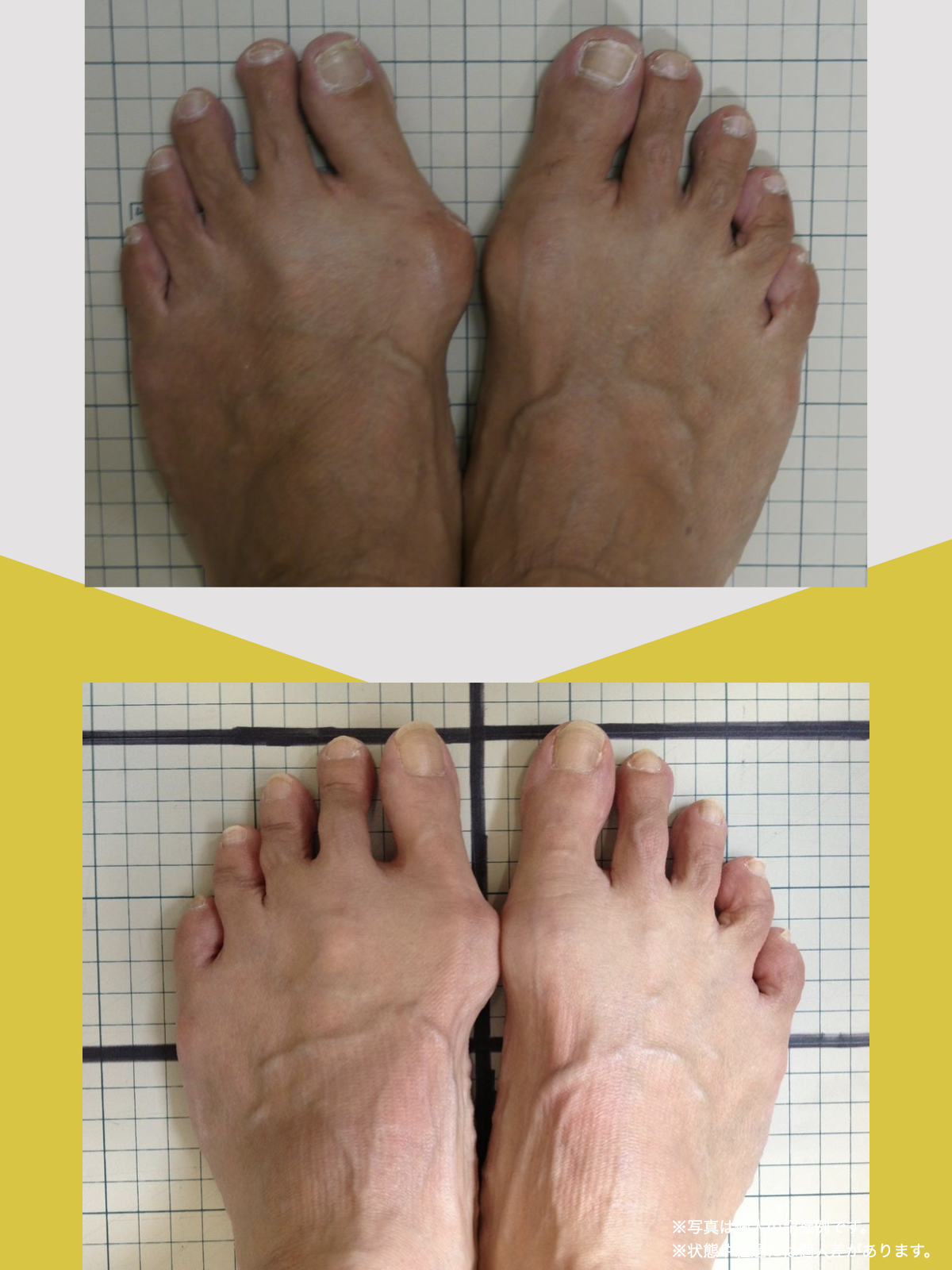
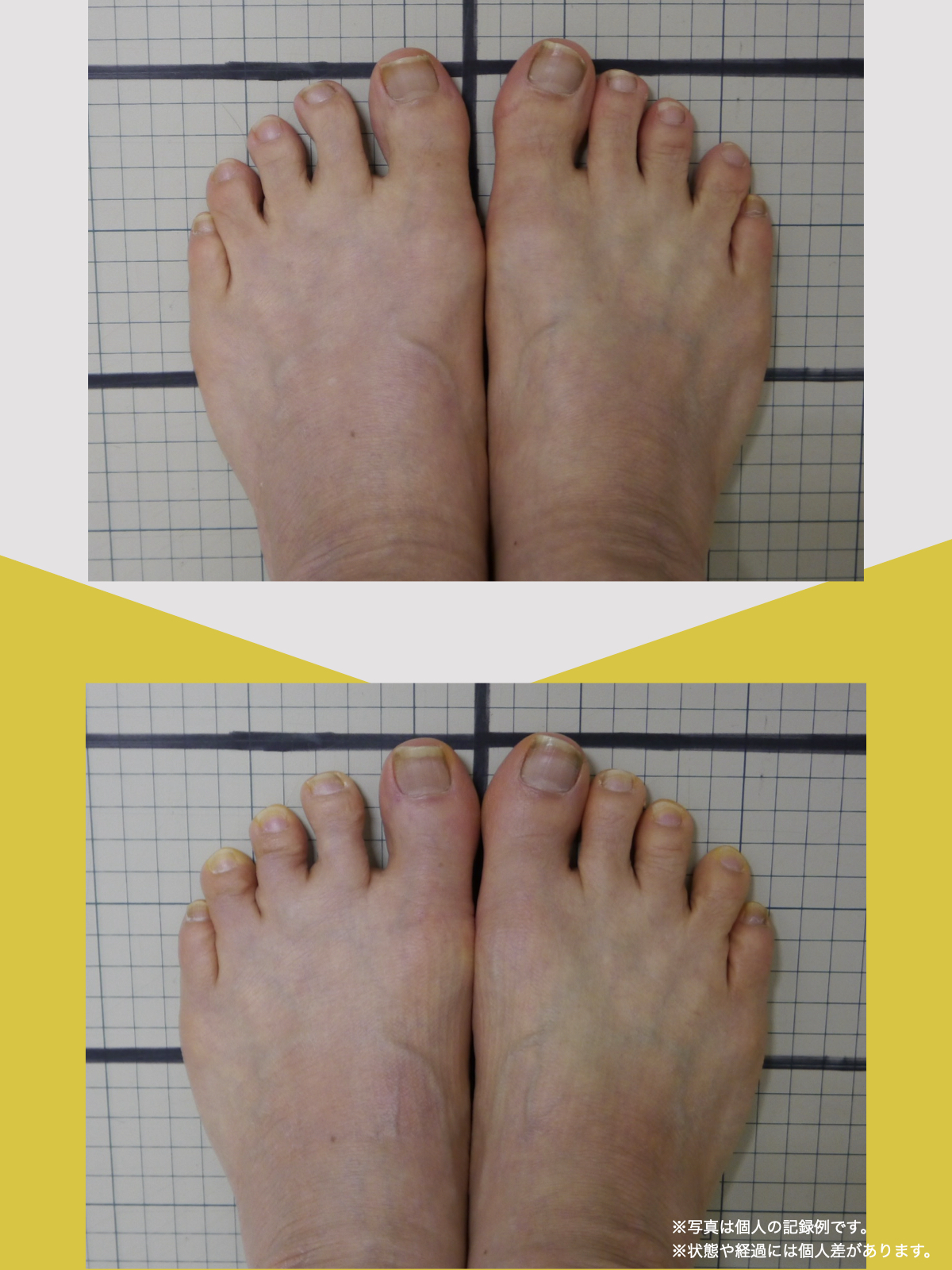
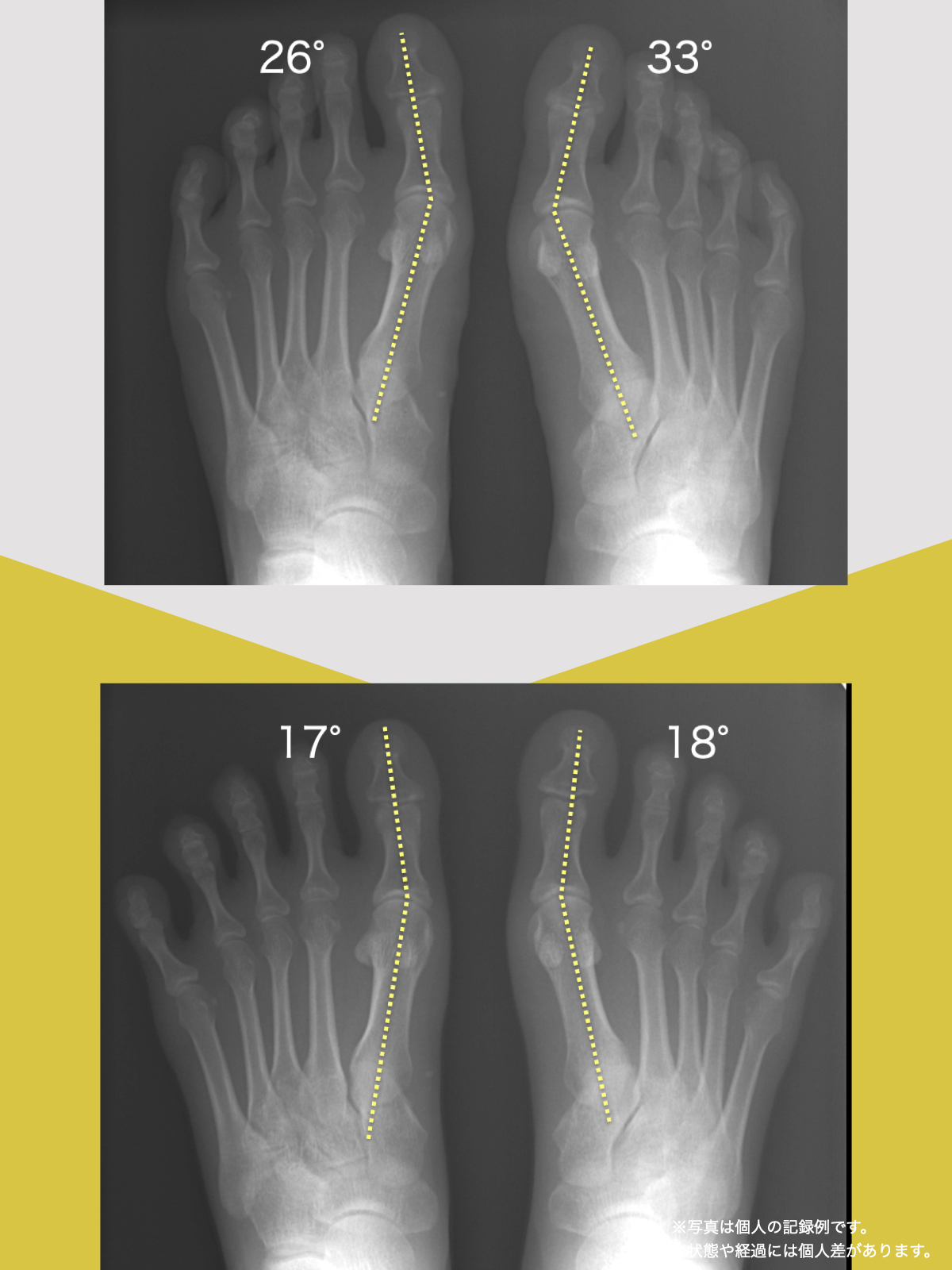
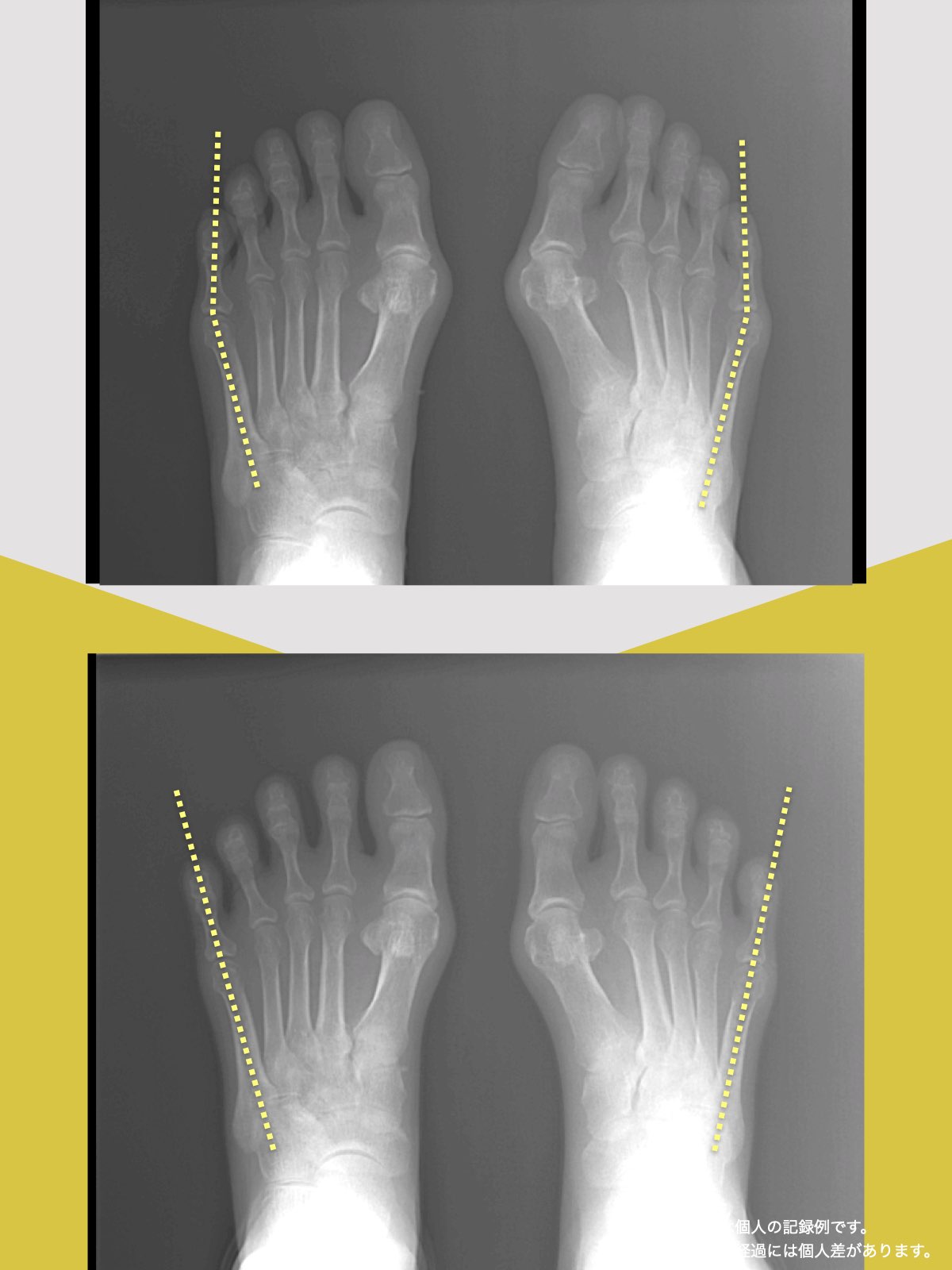
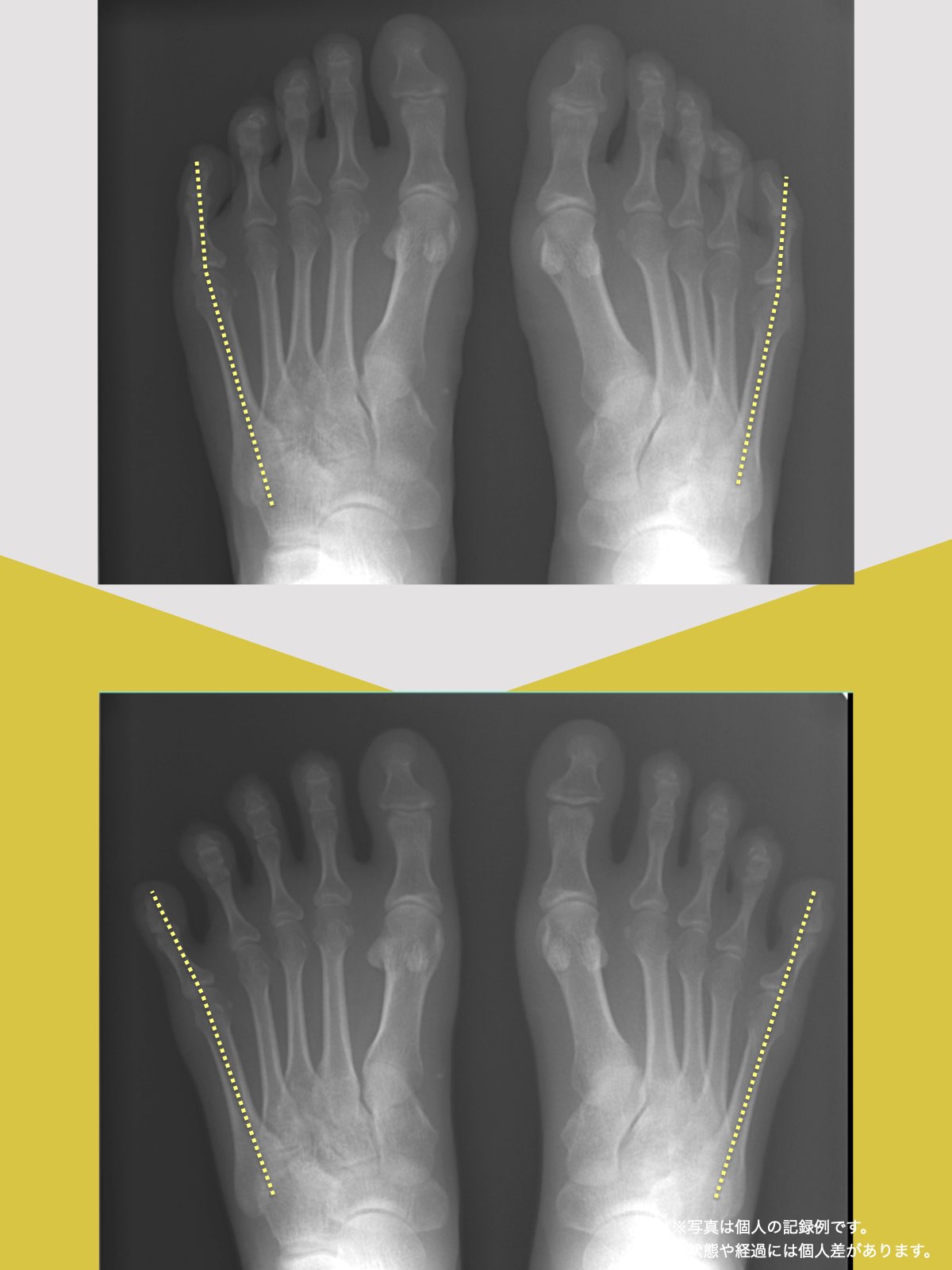
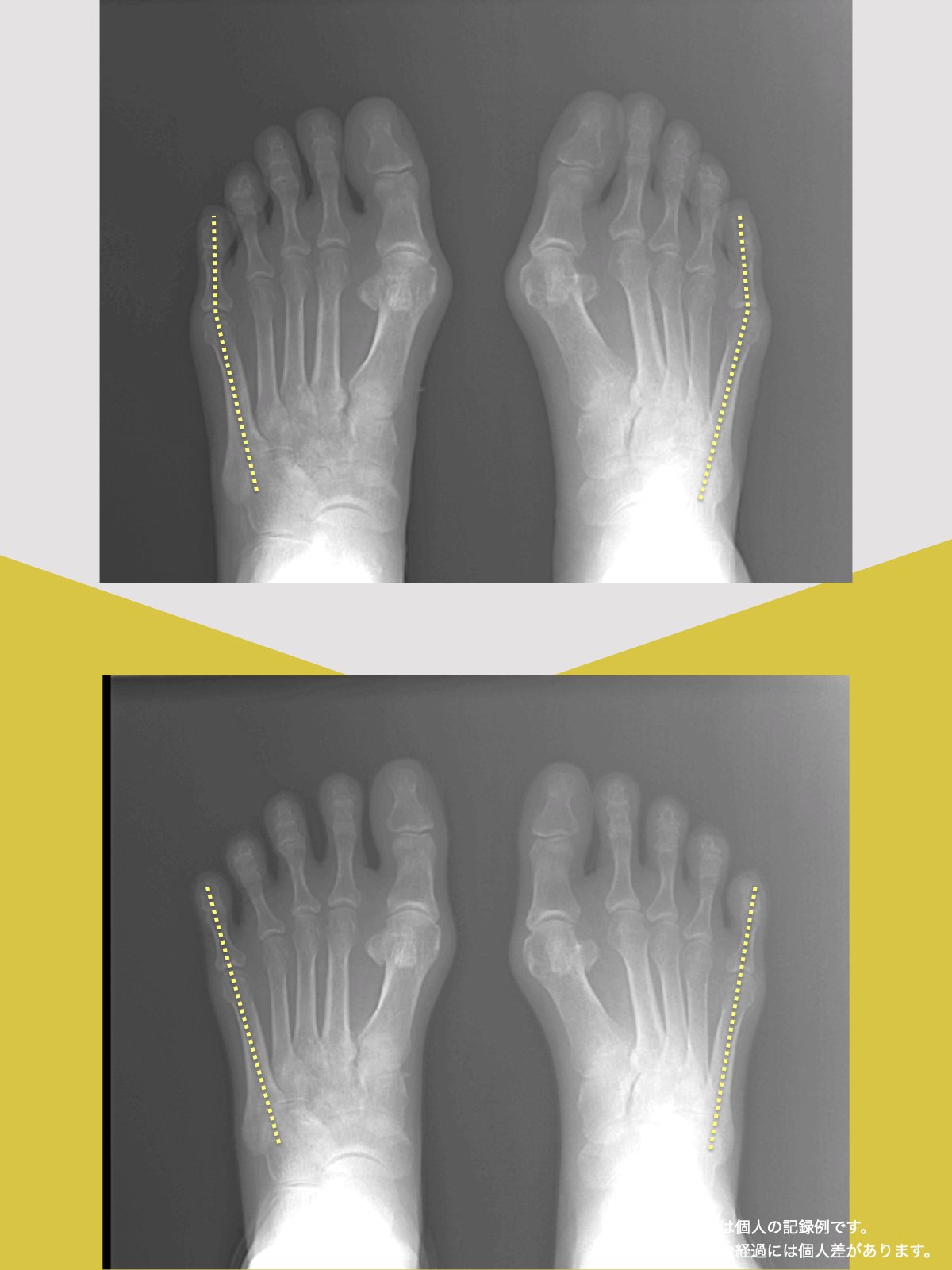
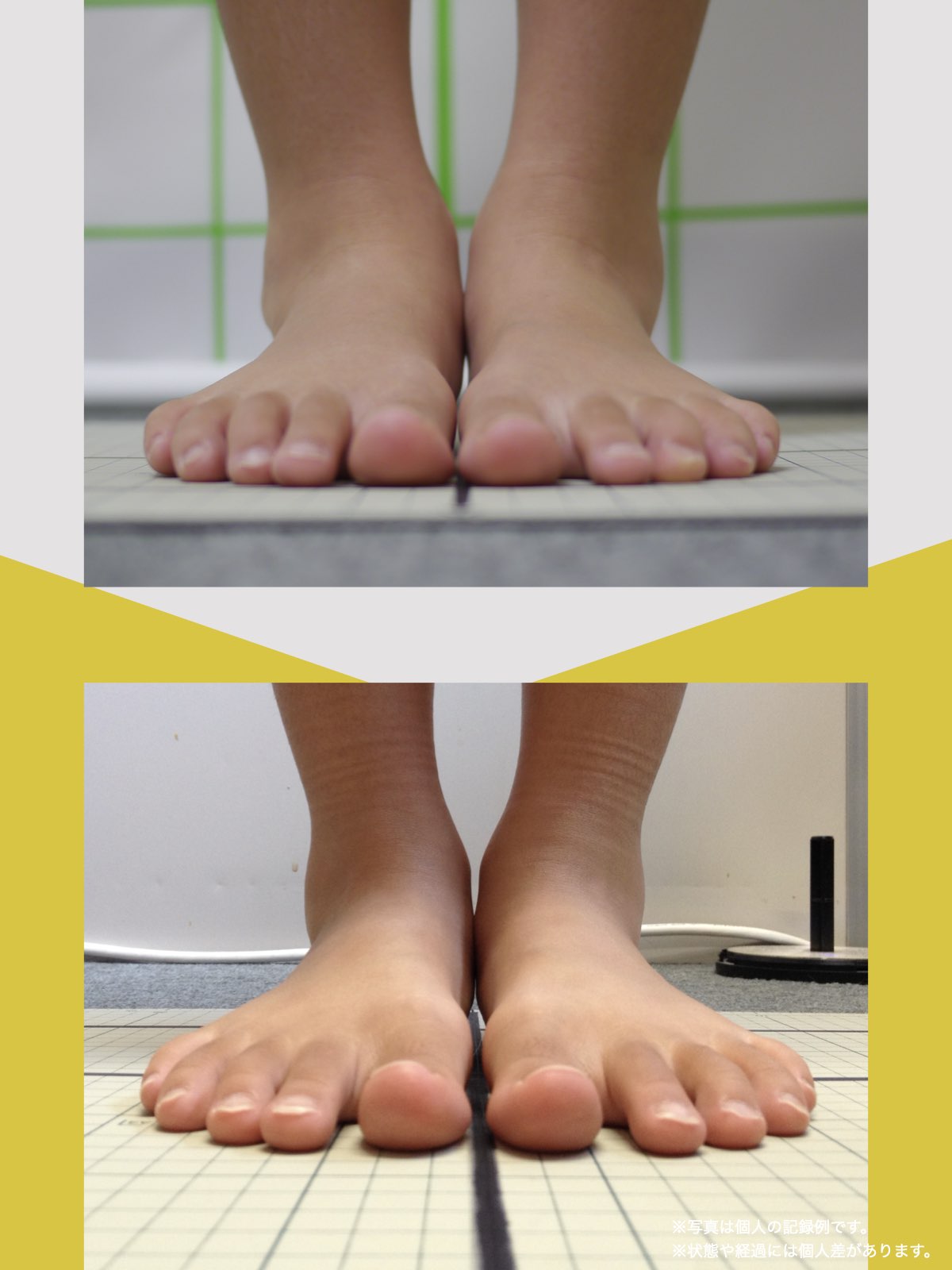
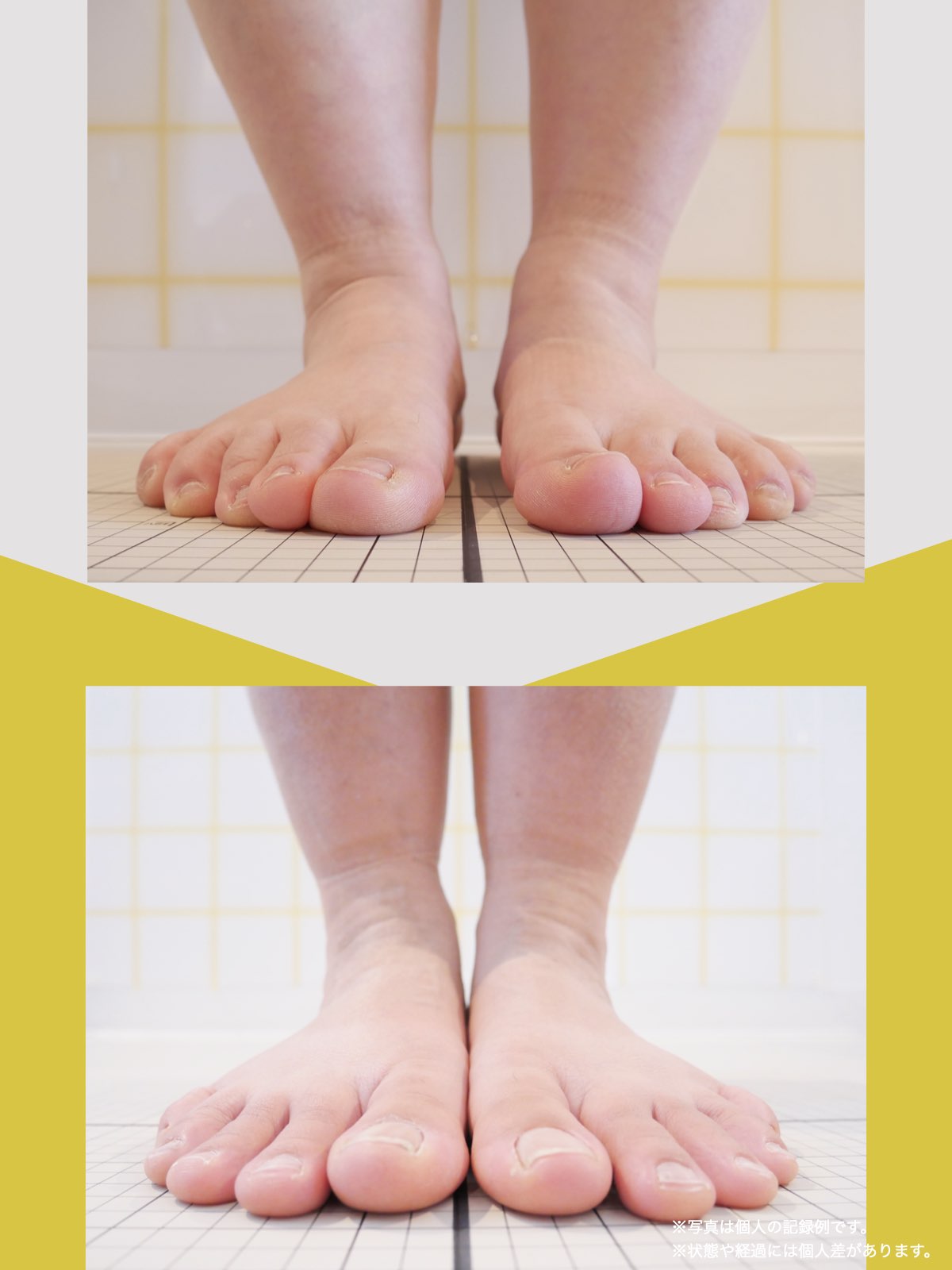
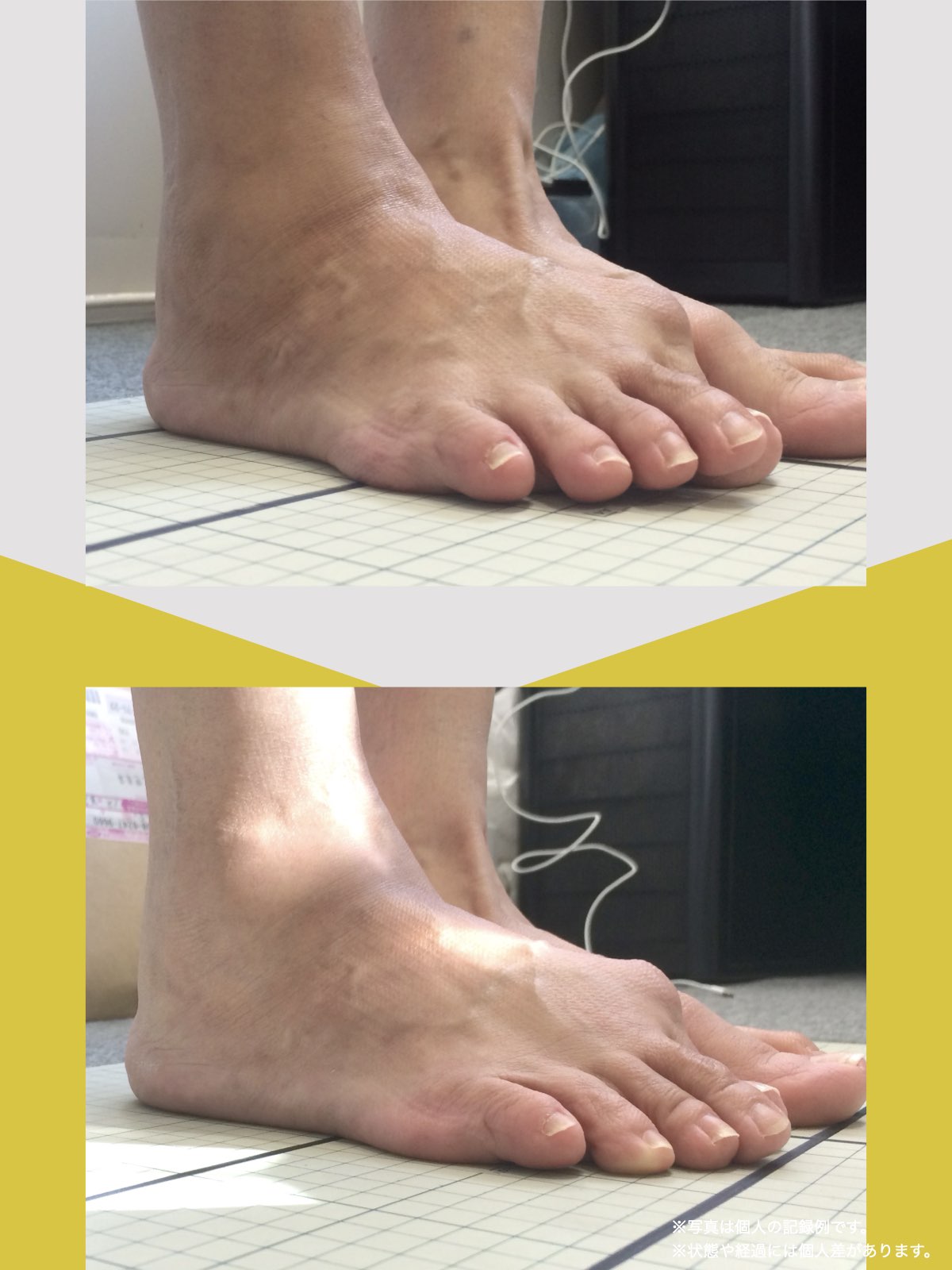
ところが、足の小指の変形(内反小趾)や機能低下があると、足が外側へ倒れやすくなる「回外足」傾向が生じます。これが結果的にO脚のような骨格配列となり、膝外側への張力が高まるとされます。
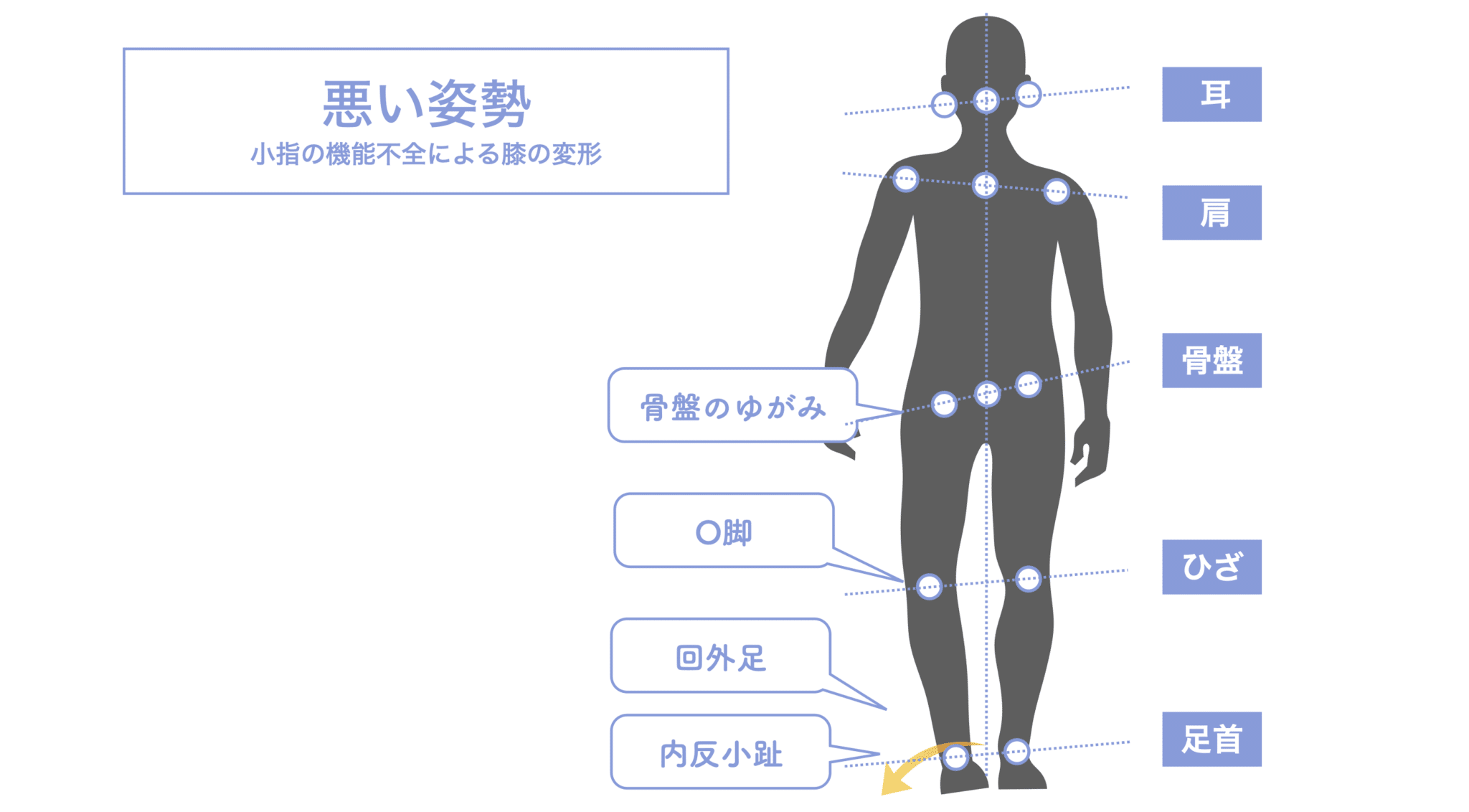
足指には、以下のような重心制御の役割があると考えられています。
- 親指:内側への倒れを防ぐ
- 小指:外側への倒れを防ぐ
- 中指群:前方への重心の移動を安定させる
これらのバランスが崩れると、地面からの反力をうまく受け取れず、膝や股関節の軸にねじれが生じることがあります。構造的には、それが外側側副靱帯へのストレスの増大につながるとする見方もあります。
足元から膝外側へ伝わる力の流れ(例)
- 靴の中で足が滑る → 小指の機能不全 → 回外足へ
- 回外足 → O脚傾向 → 膝外側に引っ張る力が増大
- 膝がねじれたまま運動 → 外側側副靱帯にストレス集中
こうした流れは、目に見えづらい構造の変化として蓄積されていくため、「なぜ同じ動作で片方の膝ばかり痛めるのか?」といった疑問のヒントになることもあります。
内反小趾だけでなく、「外反足(がいはんそく)」という踵の傾きにも注意が必要です。
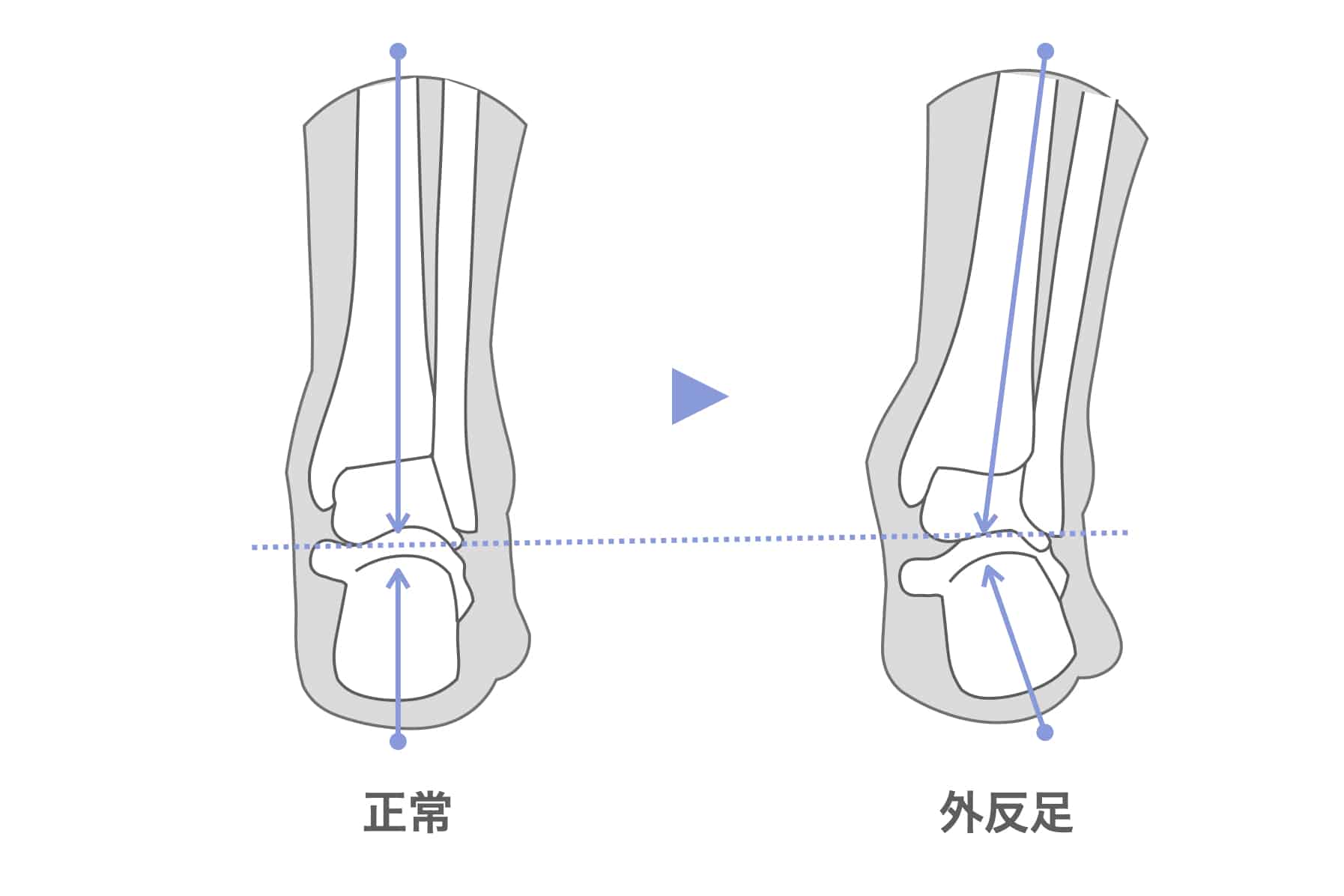
外反足では、踵が内側に倒れ、下腿(すねの骨)が外側へ倒れこむことで、O脚傾向が強まることがあります。この影響で膝の外側に捻れ力が加わりやすくなるとする説もあります。
外側側副靱帯損傷のリスクは、足元から始まる姿勢の崩れや膝のアライメントの乱れと密接に関係していると考えられています。日常的な歩行や靴・靴下環境によっても足指の機能が変化するため、膝だけに注目するのではなく、「全身の構造の連鎖」に着目する視点が、再発予防やカラダづくりのヒントになるかもしれません。
セルフチェック|膝の不安定感や足元の変形、見落としていませんか?
外側側副靱帯損傷は、膝外側にある靱帯がストレスを受けた状態です。日常的な動きや姿勢のクセが関係している場合もあるため、まずはセルフチェックで「身体のサイン」に気づくことが大切です。
以下のような症状に思い当たる場合、膝関節の外側に過度な負担がかかっている可能性があります。
1)運動や歩行時に外側の違和感が長引いている
2)膝の外側に腫れや圧痛がある
3)内出血が起きている(青あざなど)
4)膝が“ぐらつく”“抜けそう”と感じる瞬間がある
5)膝を深く曲げる/伸ばすと痛む
6)階段昇降や片脚立ちで不安定さを感じる
これらは、構造の崩れによって膝外側にテンションがかかり続けているサインかもしれません。
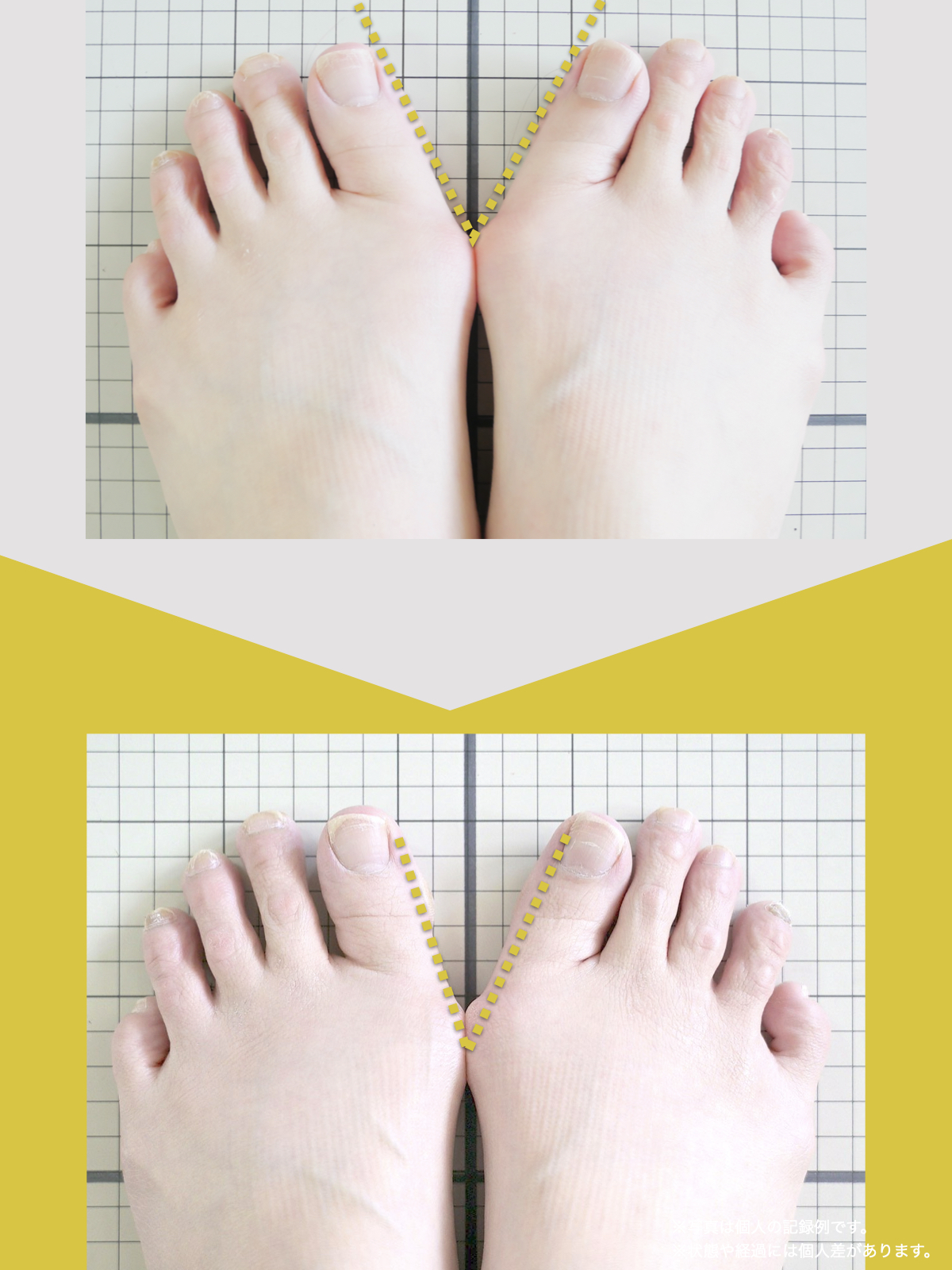
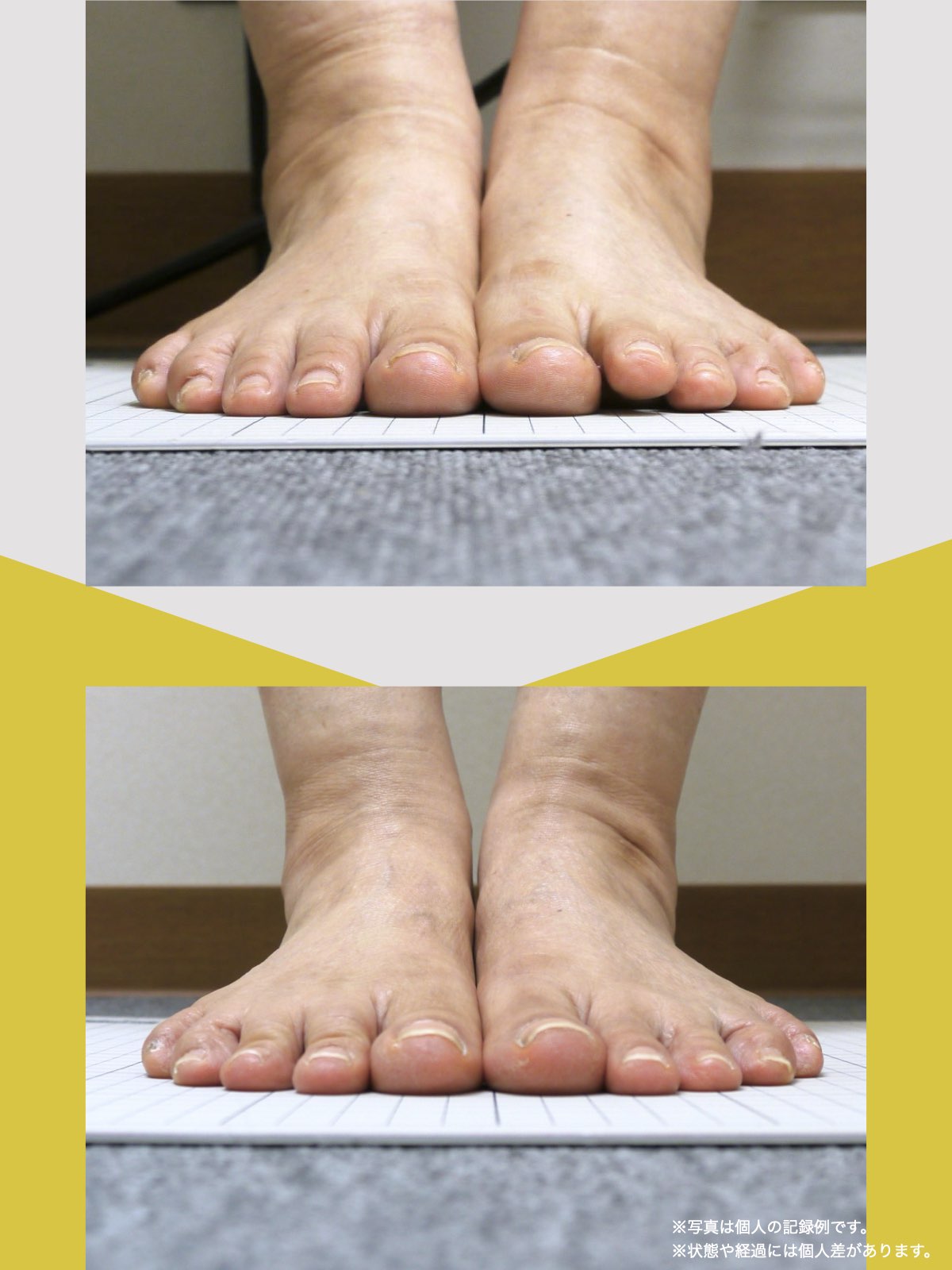
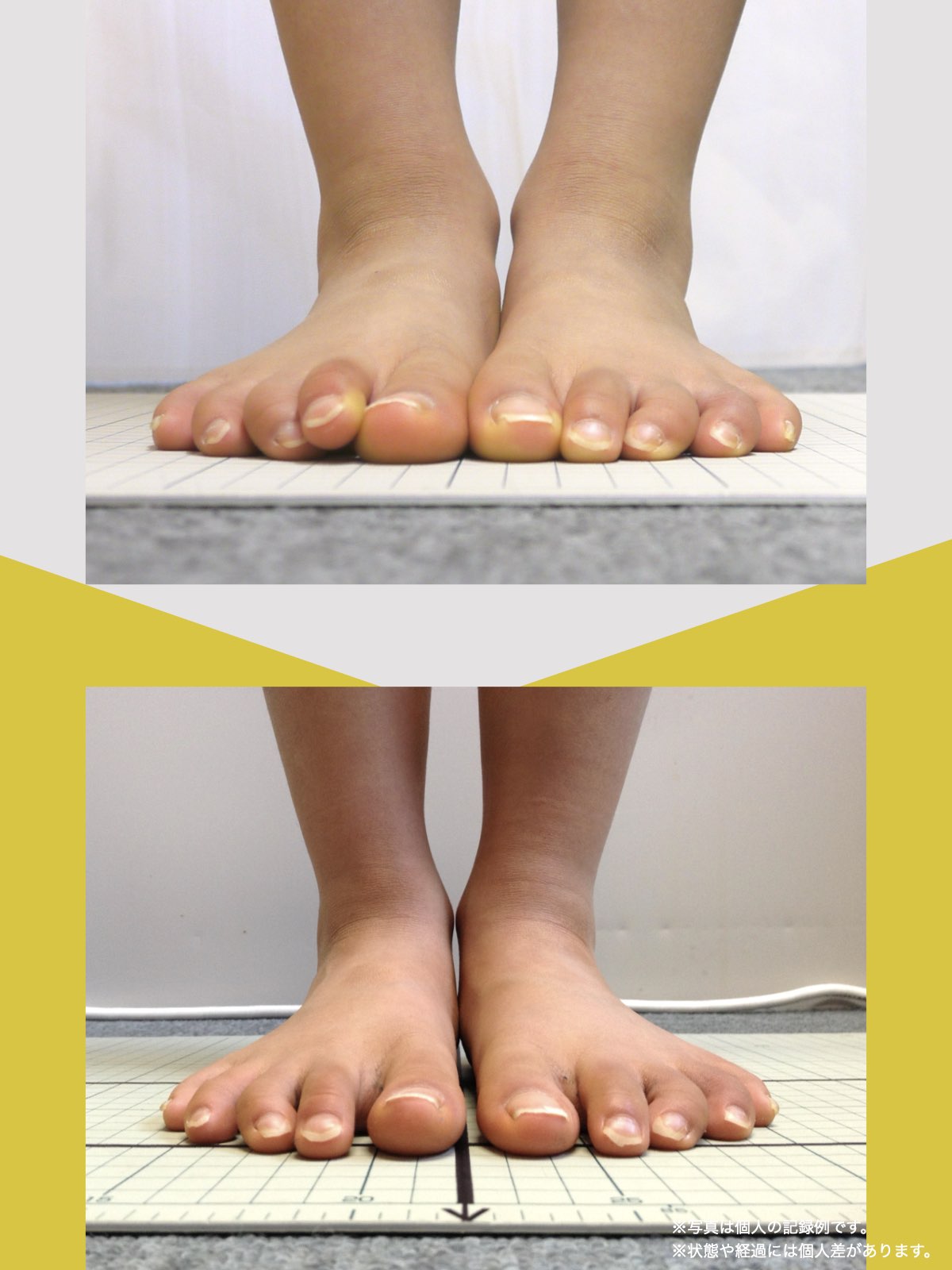
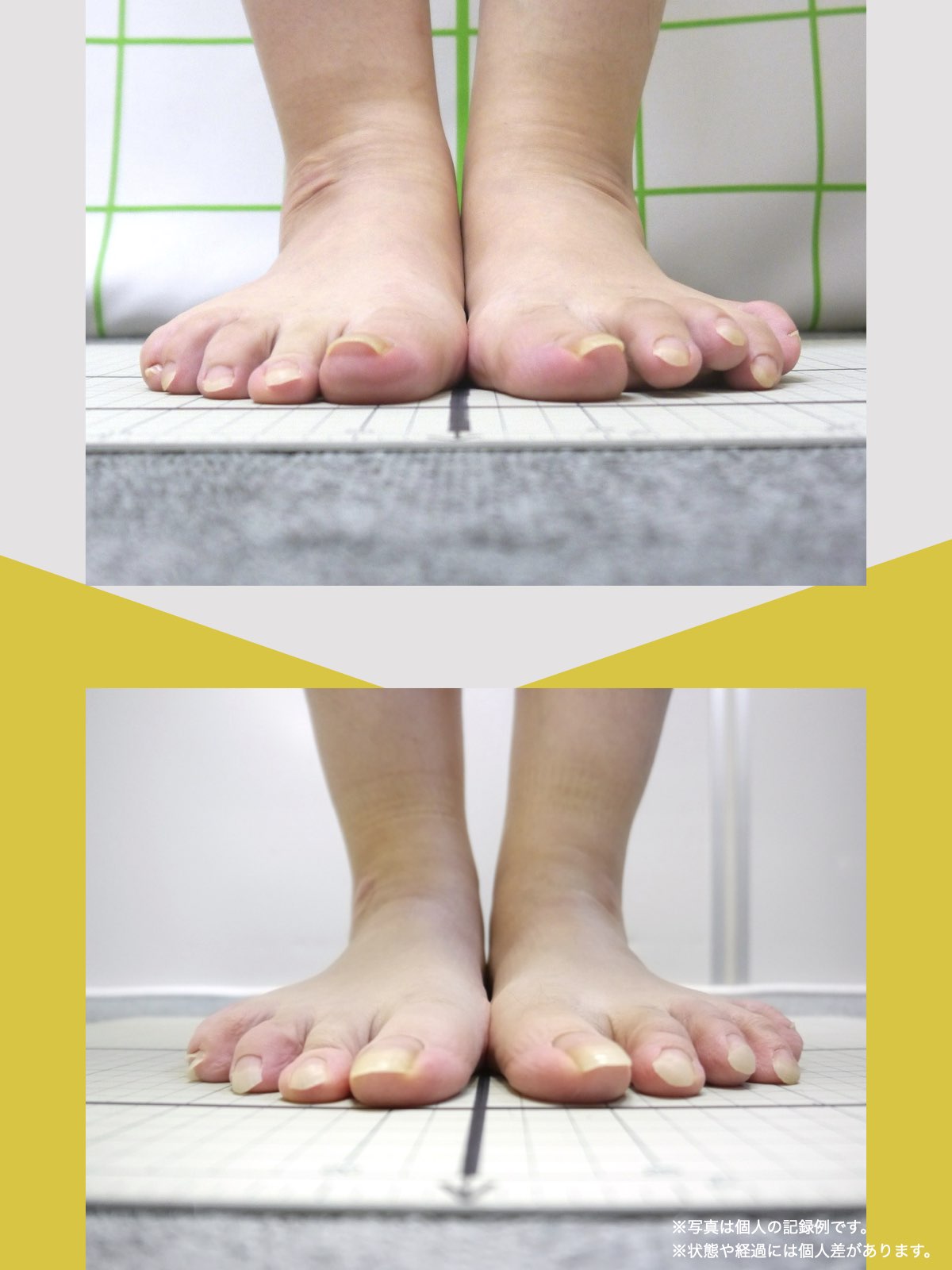
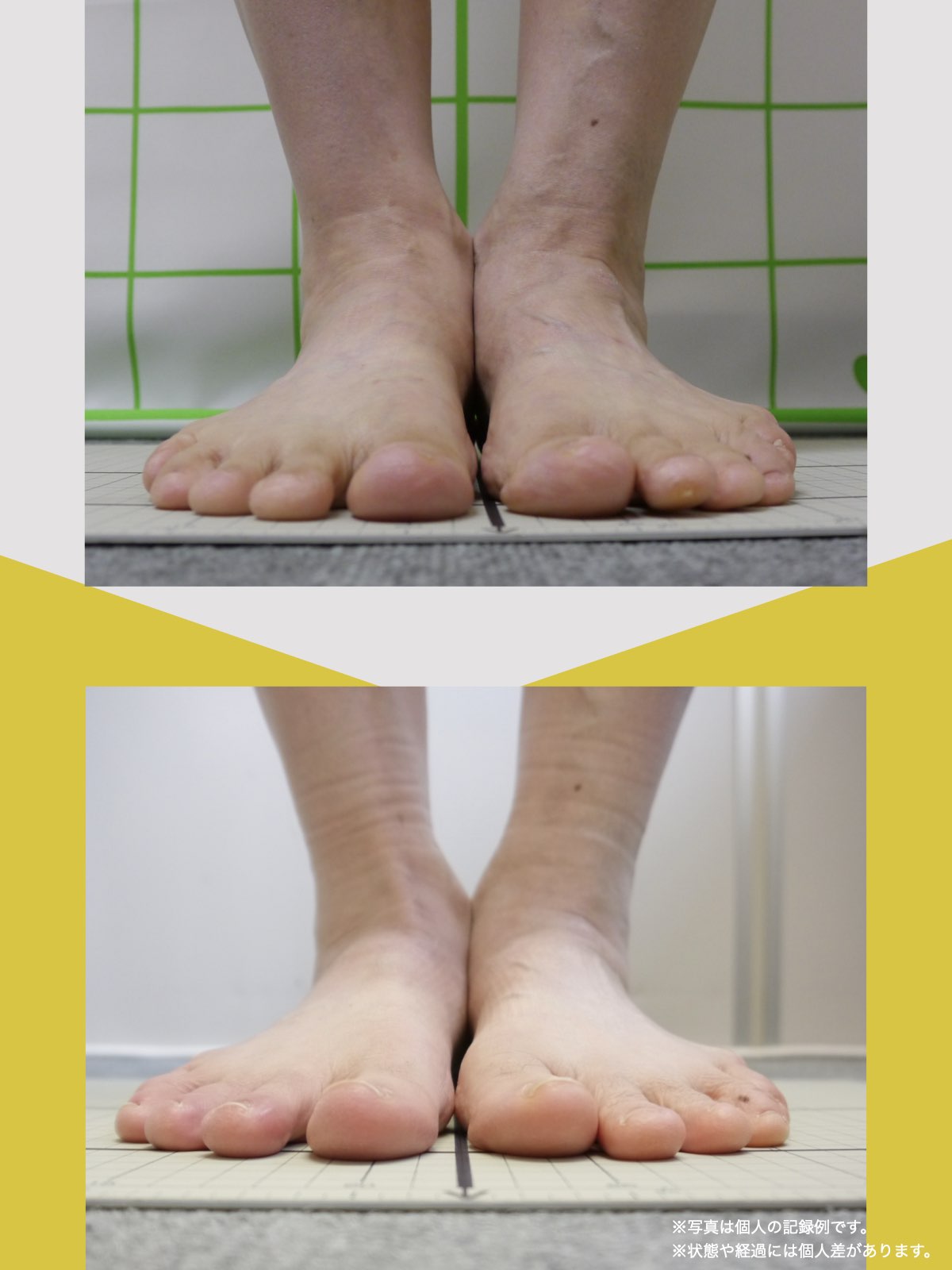
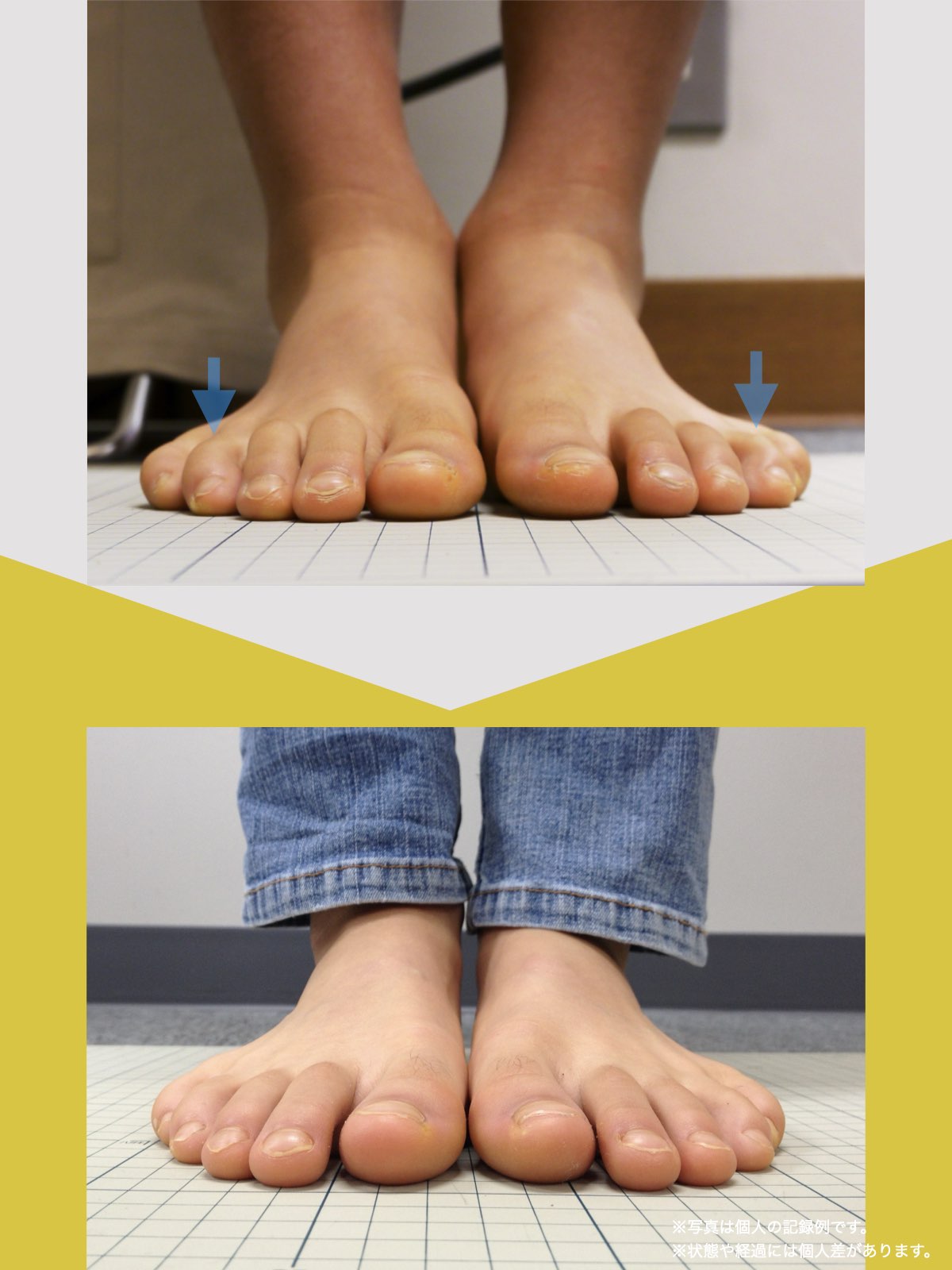
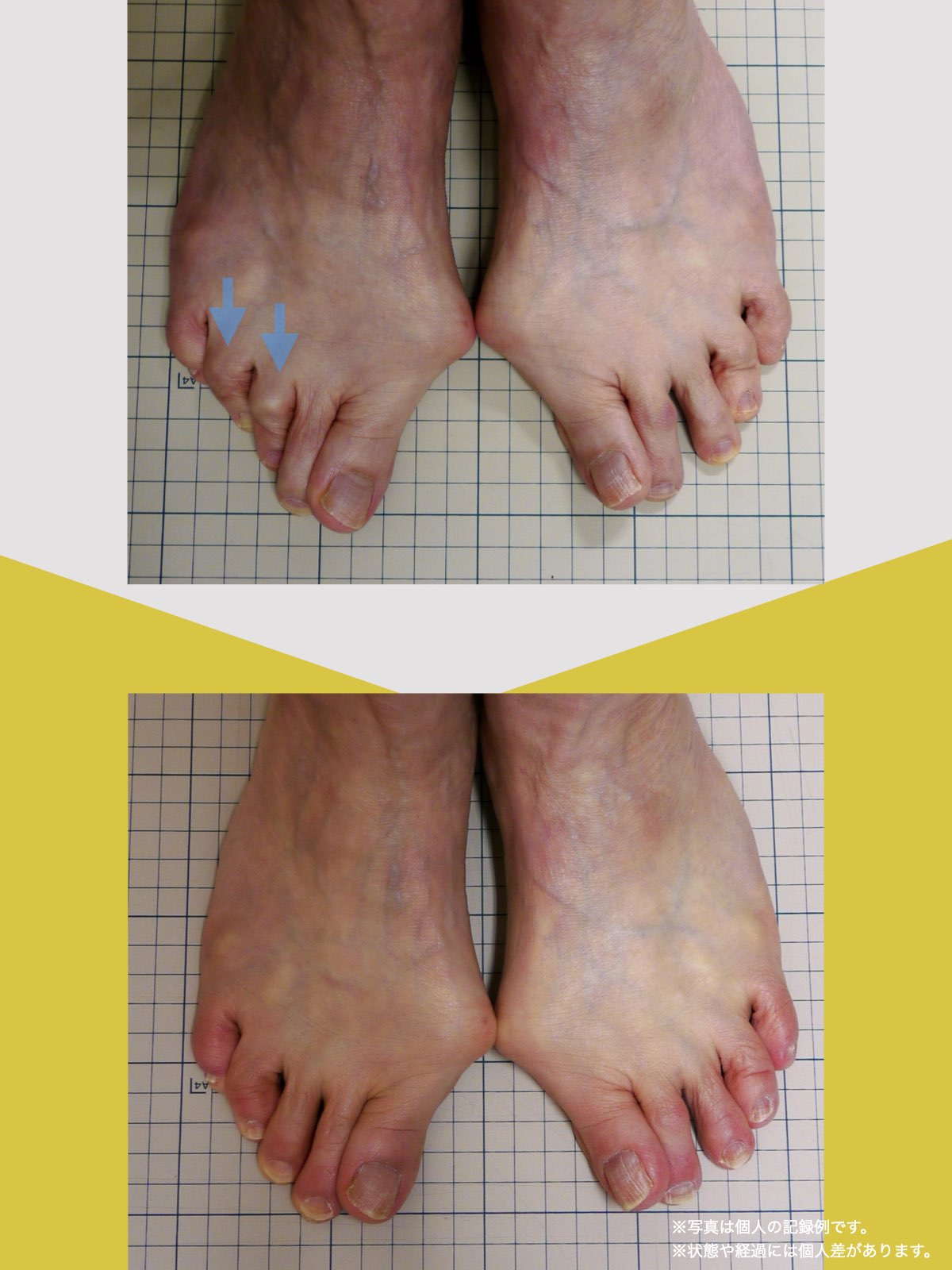
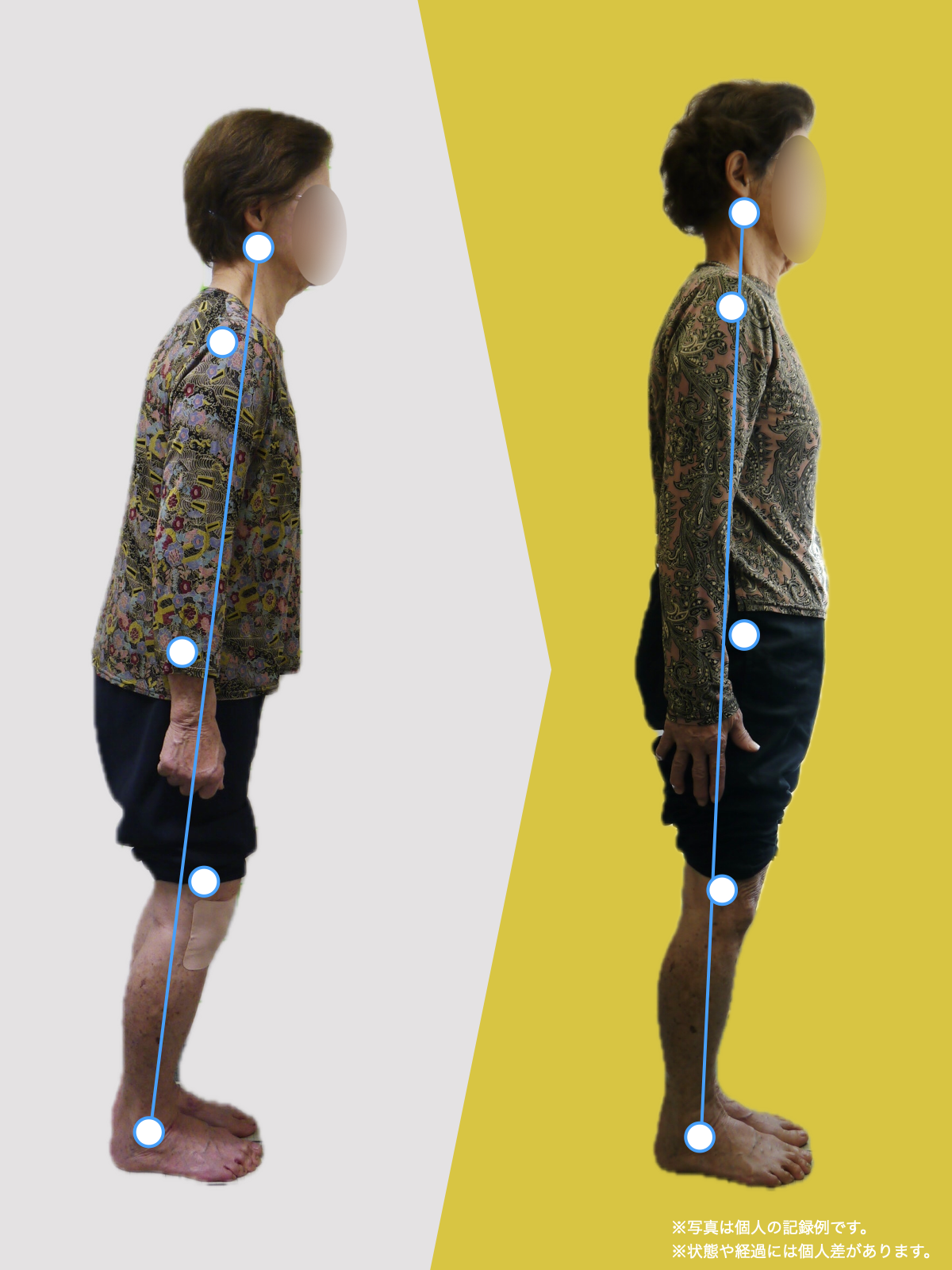
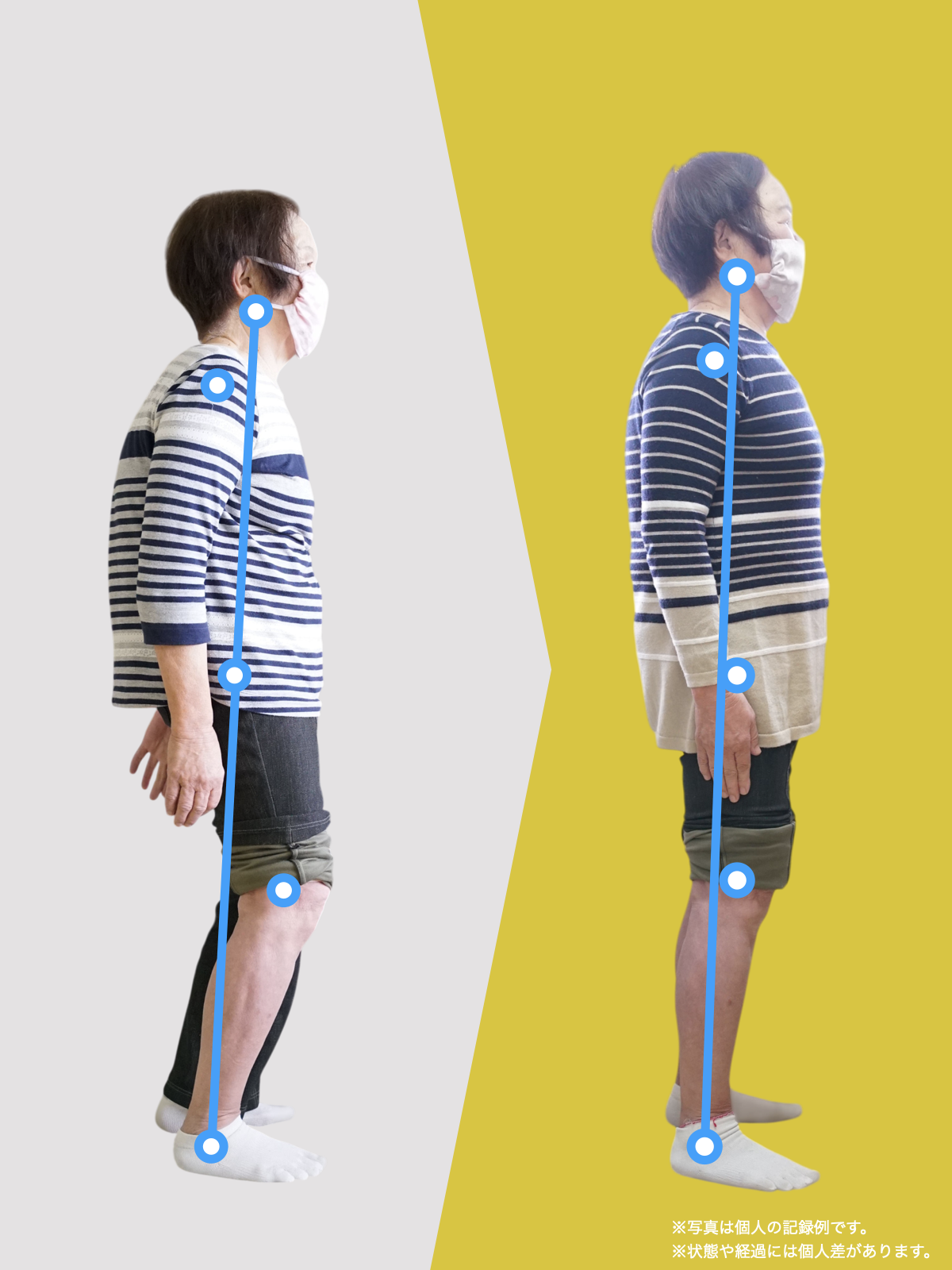
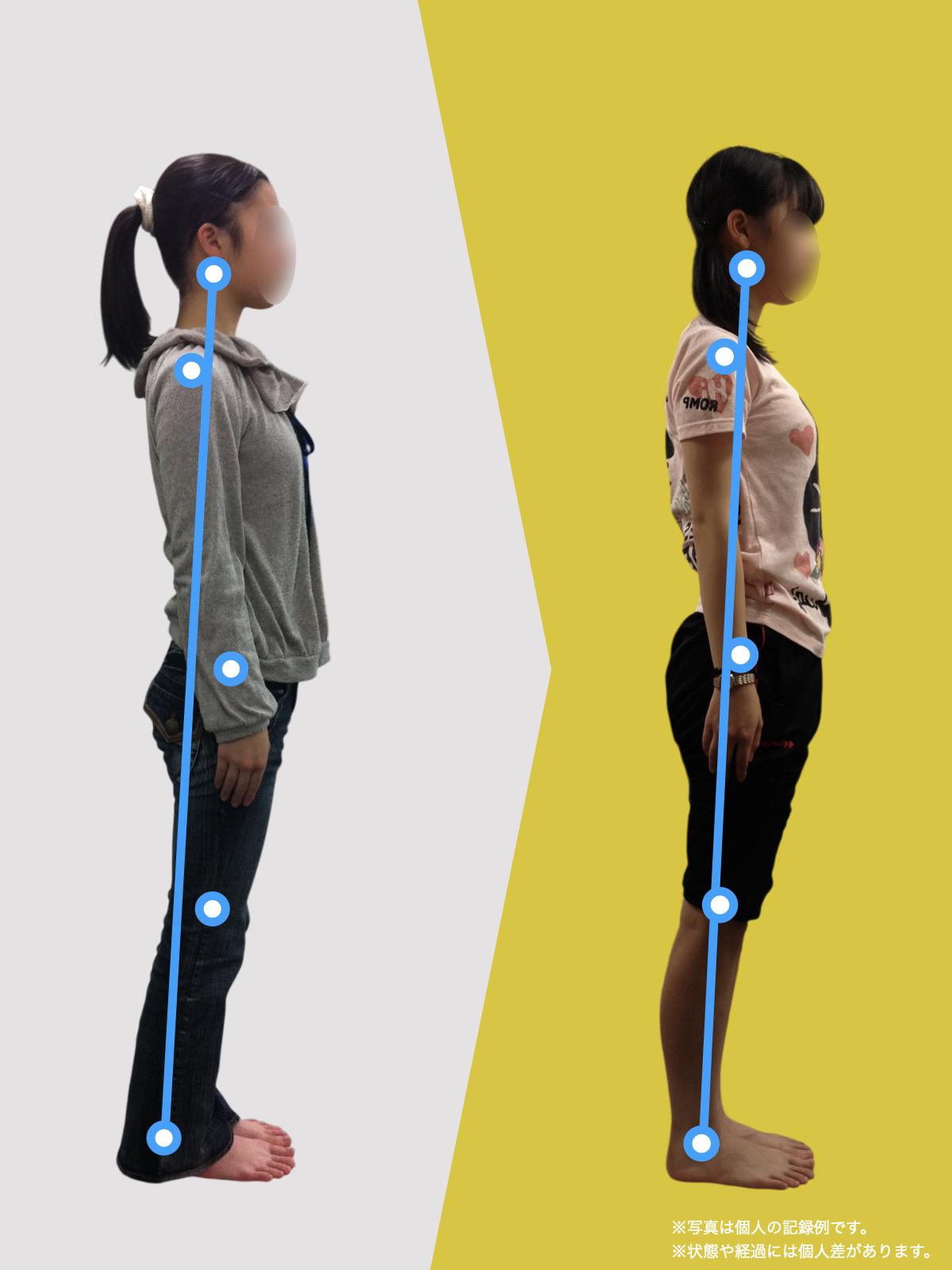
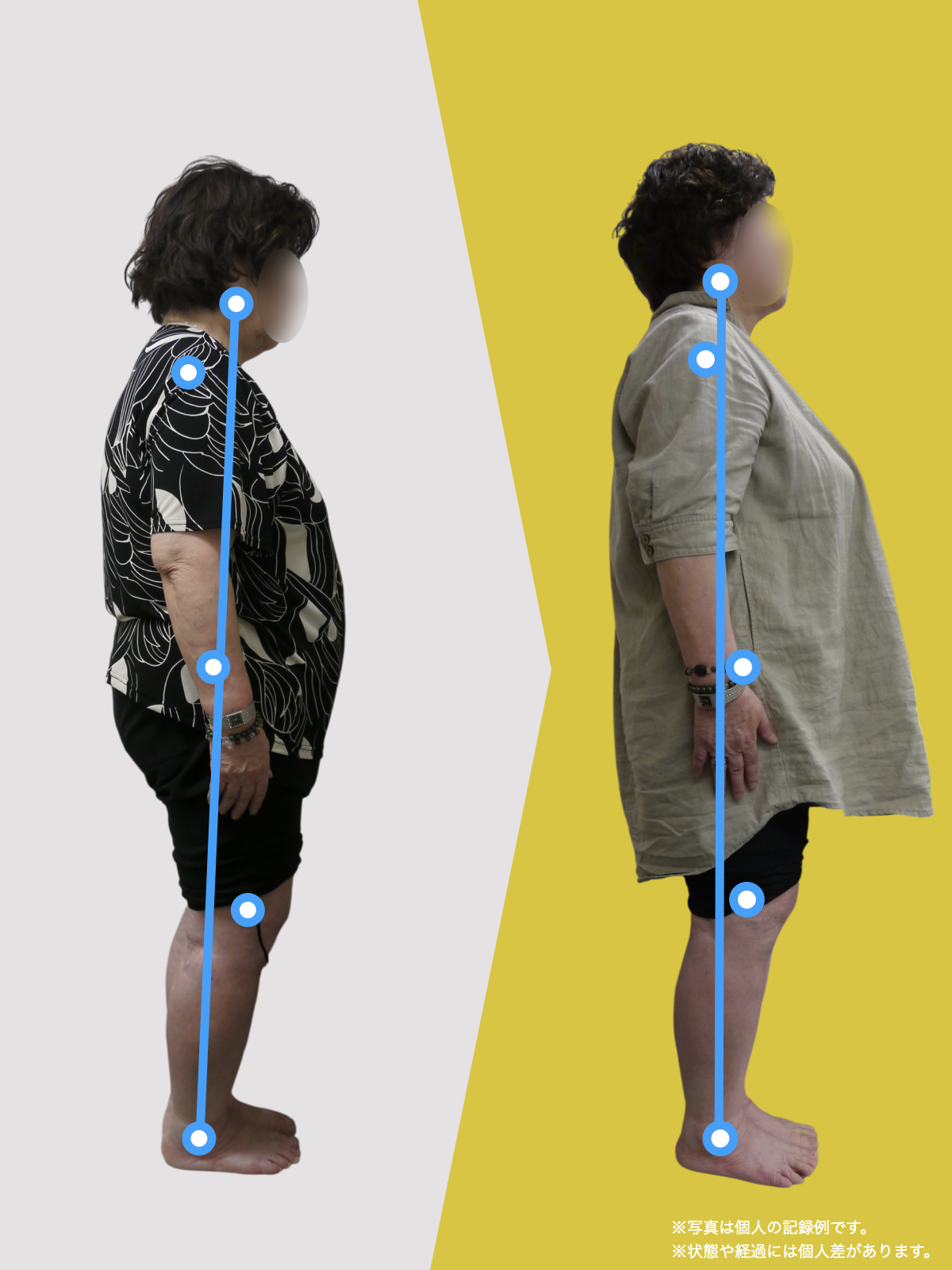
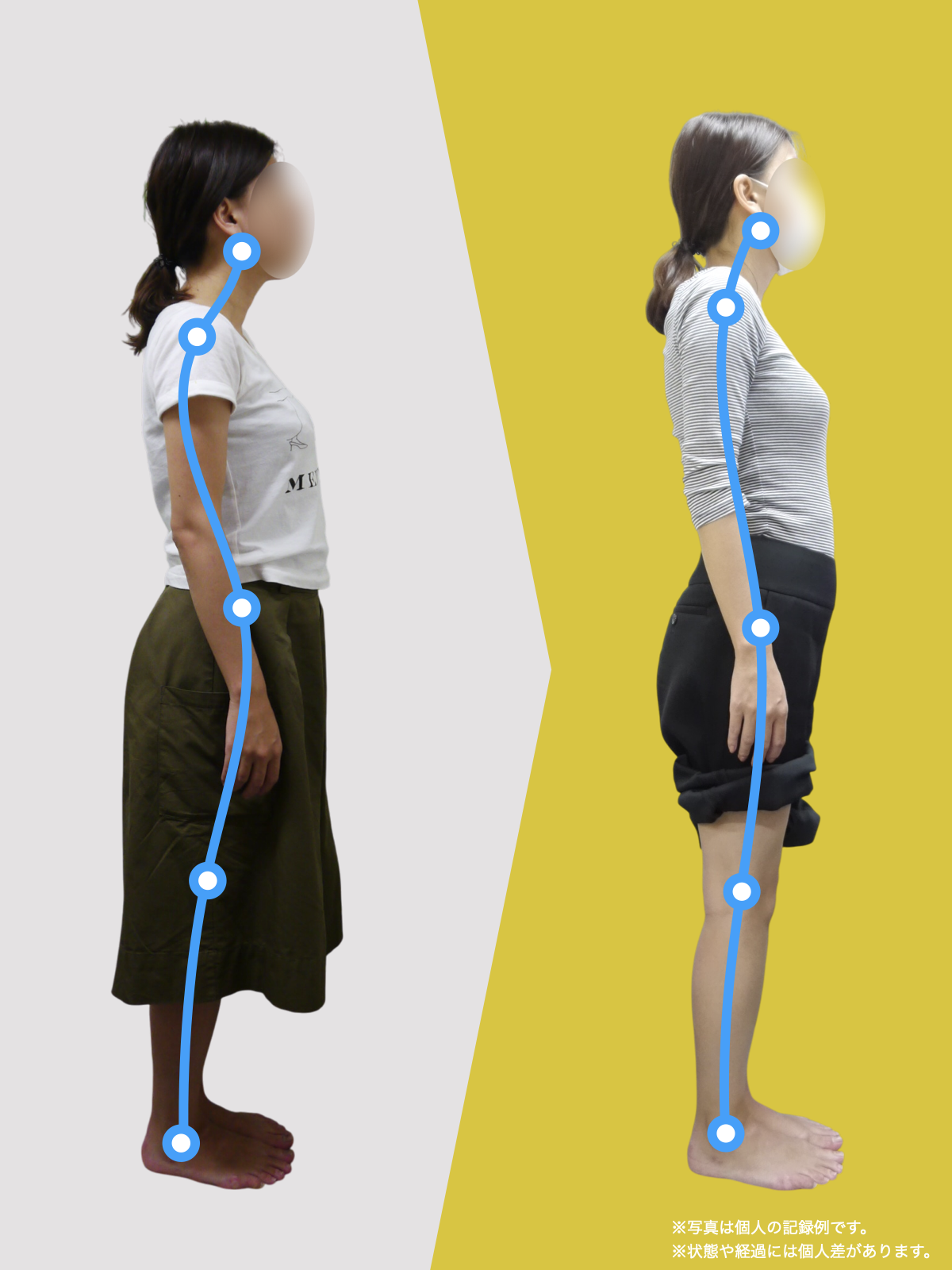
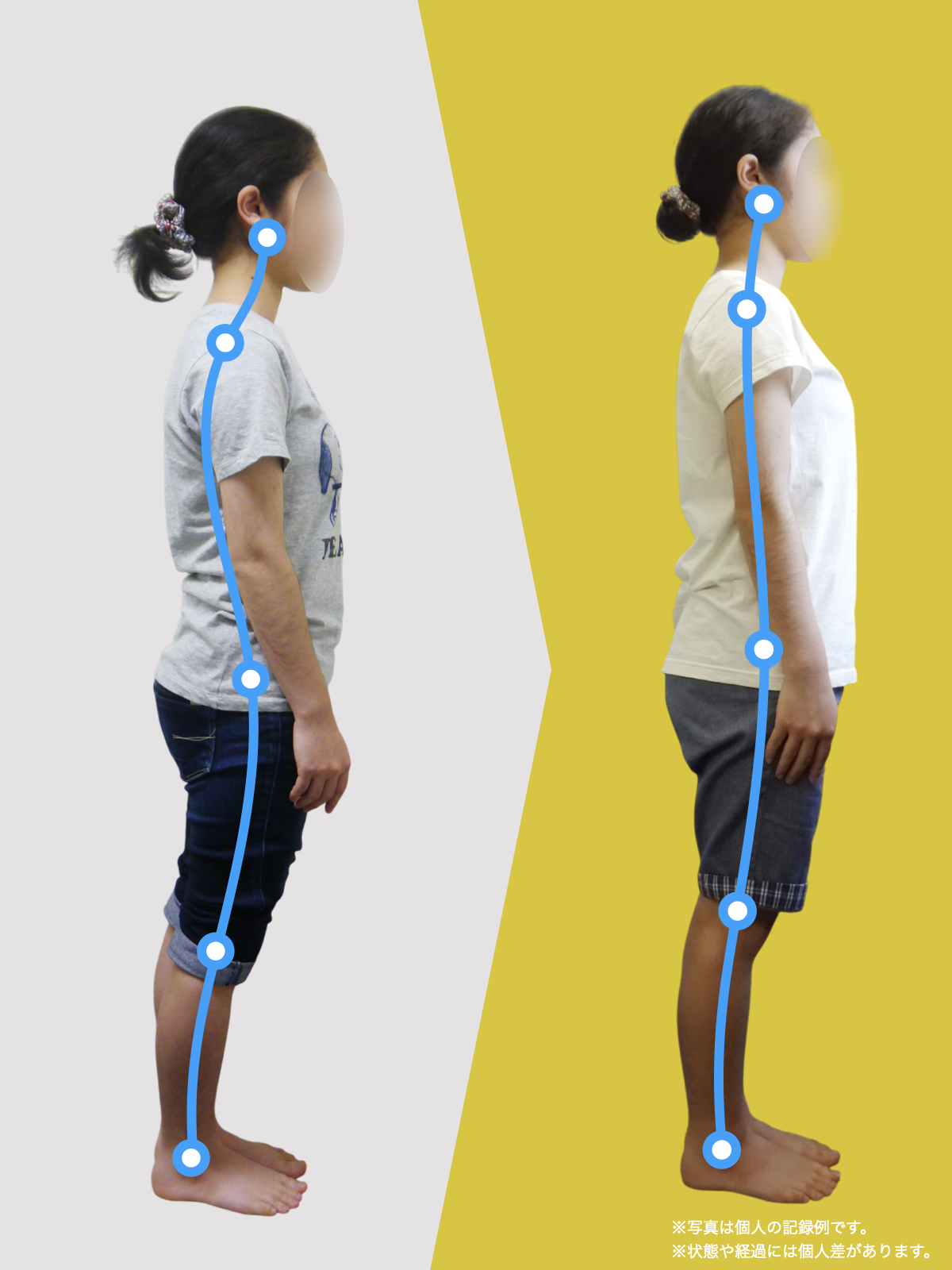
姿勢のセルフチェック|O脚・左右差を“見える化”
- 撮影方法 正面から膝下を撮影します(スマホでもOK)。 撮影時は以下の点に注意してください: - 両足の踵を揃える - カメラは正面からまっすぐ(低すぎず・高すぎず) - 靴下は脱ぎ、素足で確認するのが理想です
- チェック方法 画像に線を引く、もしくは目視で「踵の中心」から垂直線を想定し、その線が「膝の中心」を通っているか確認してみましょう。
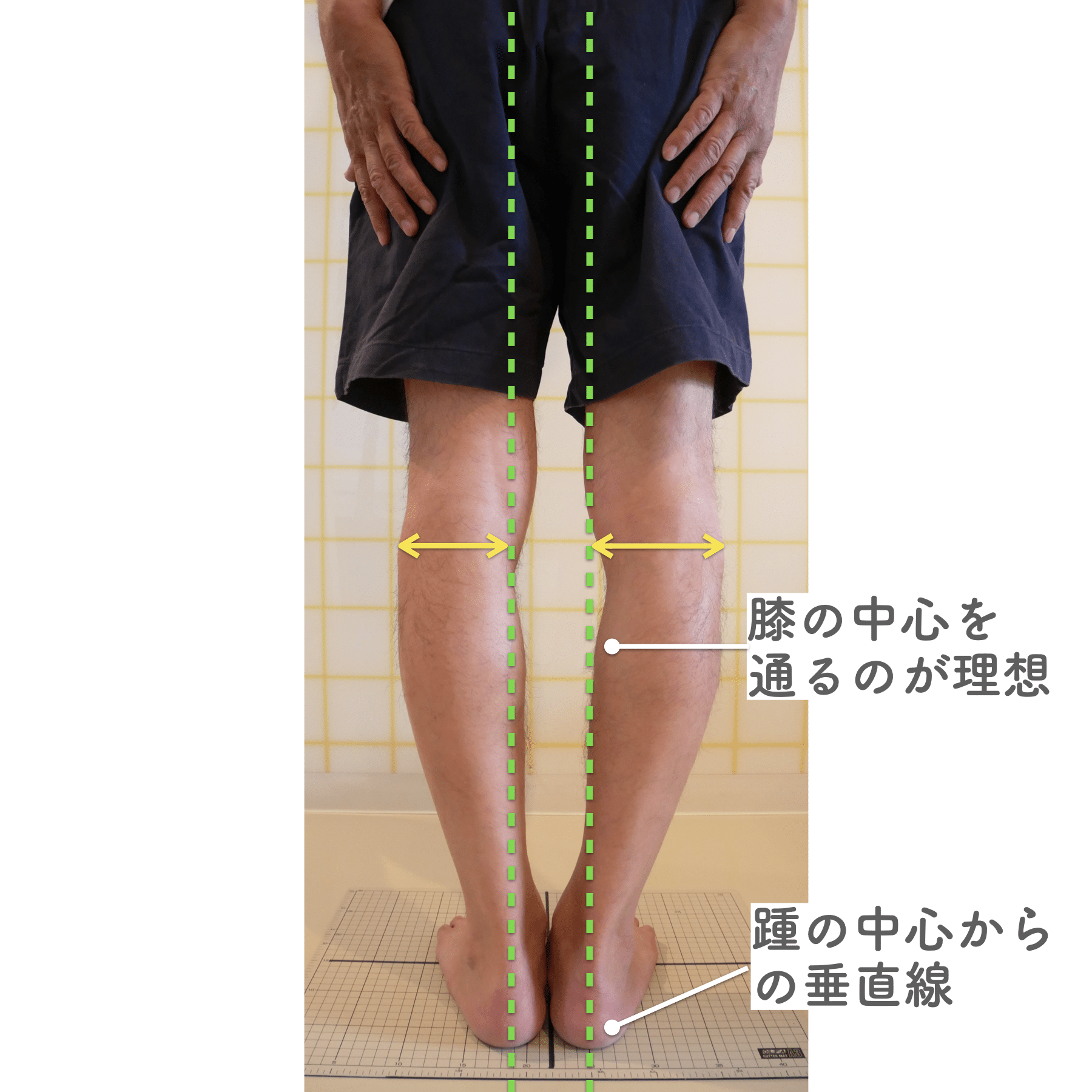

✅ 正常:踵の中心からの垂線が膝中心を通る
❌ ズレ:線が膝内側/外側を通る、左右差がある
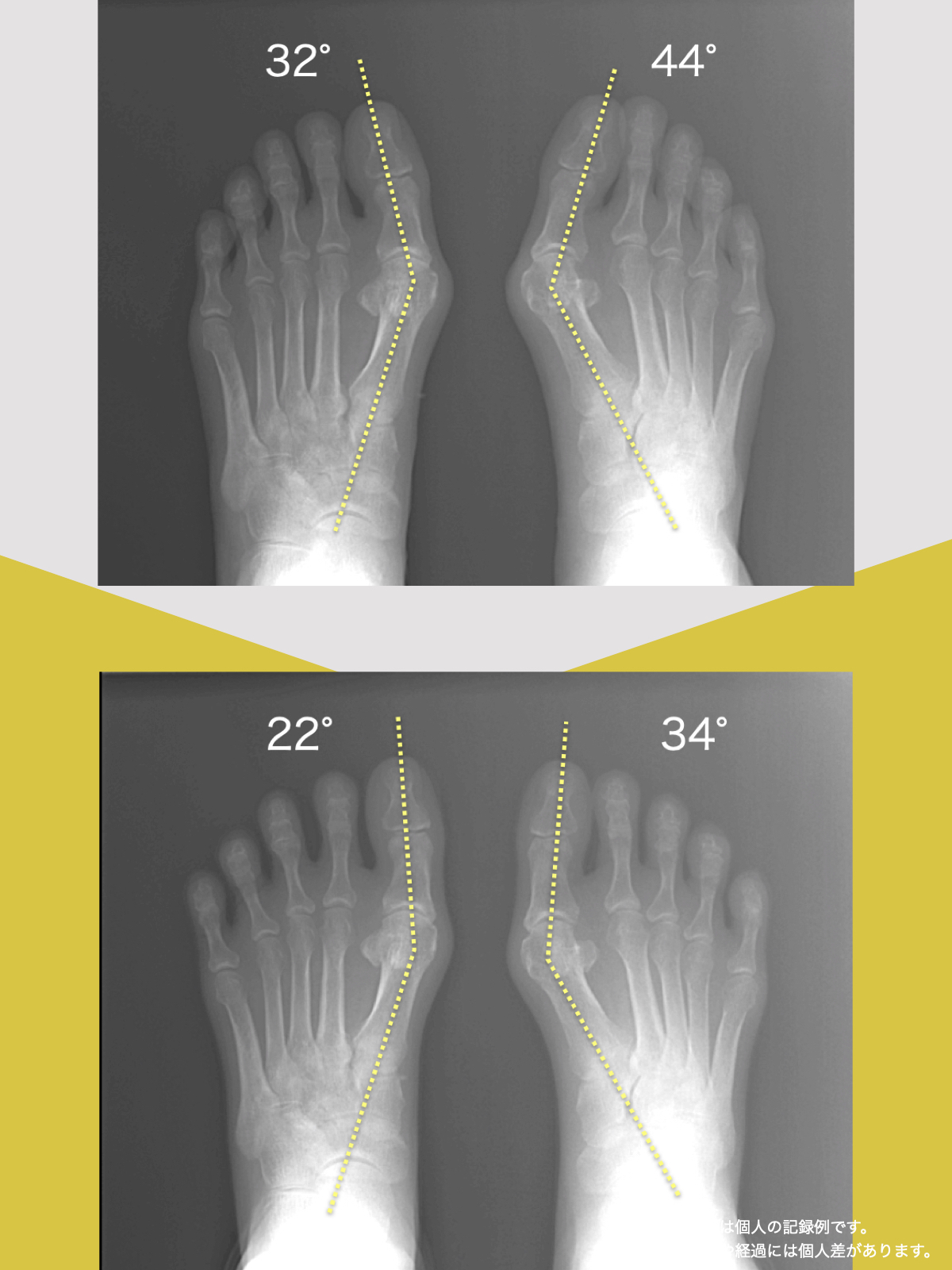
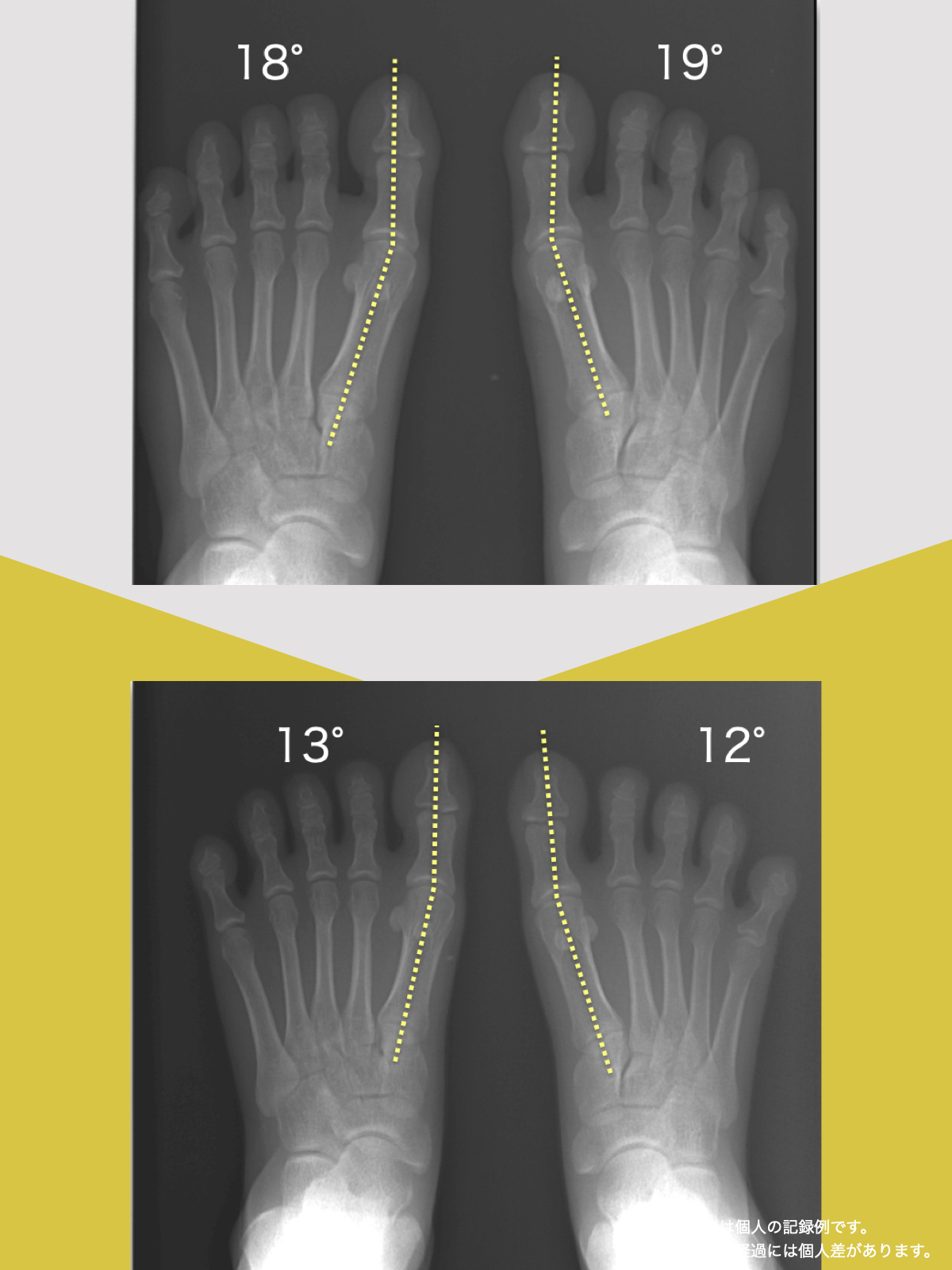
特に、線が膝の内側を通っている=外反足・O脚傾向がある可能性があります。左右差がある場合、外側荷重が偏っている側の膝にストレスが集中しやすくなるとされています。
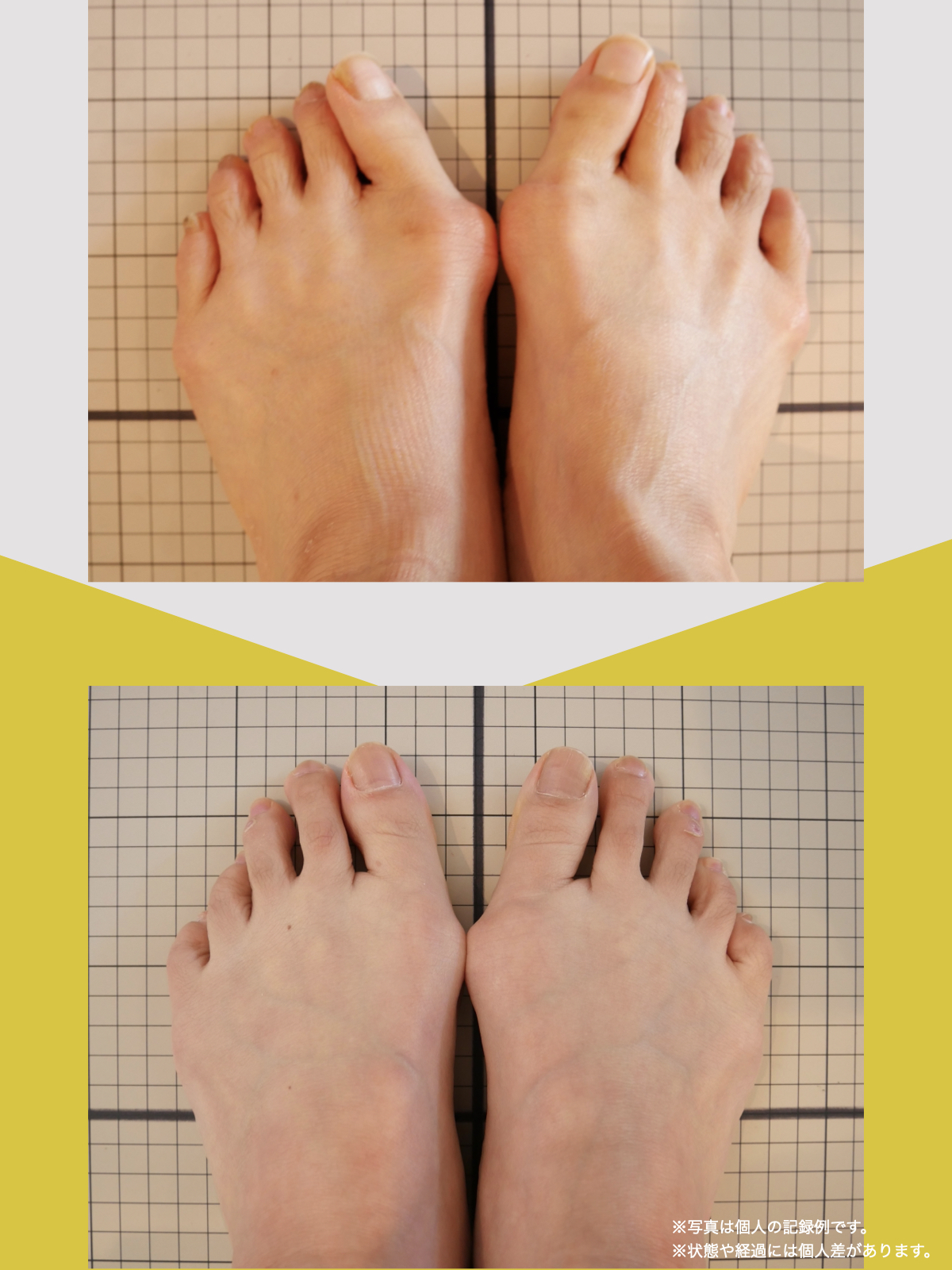
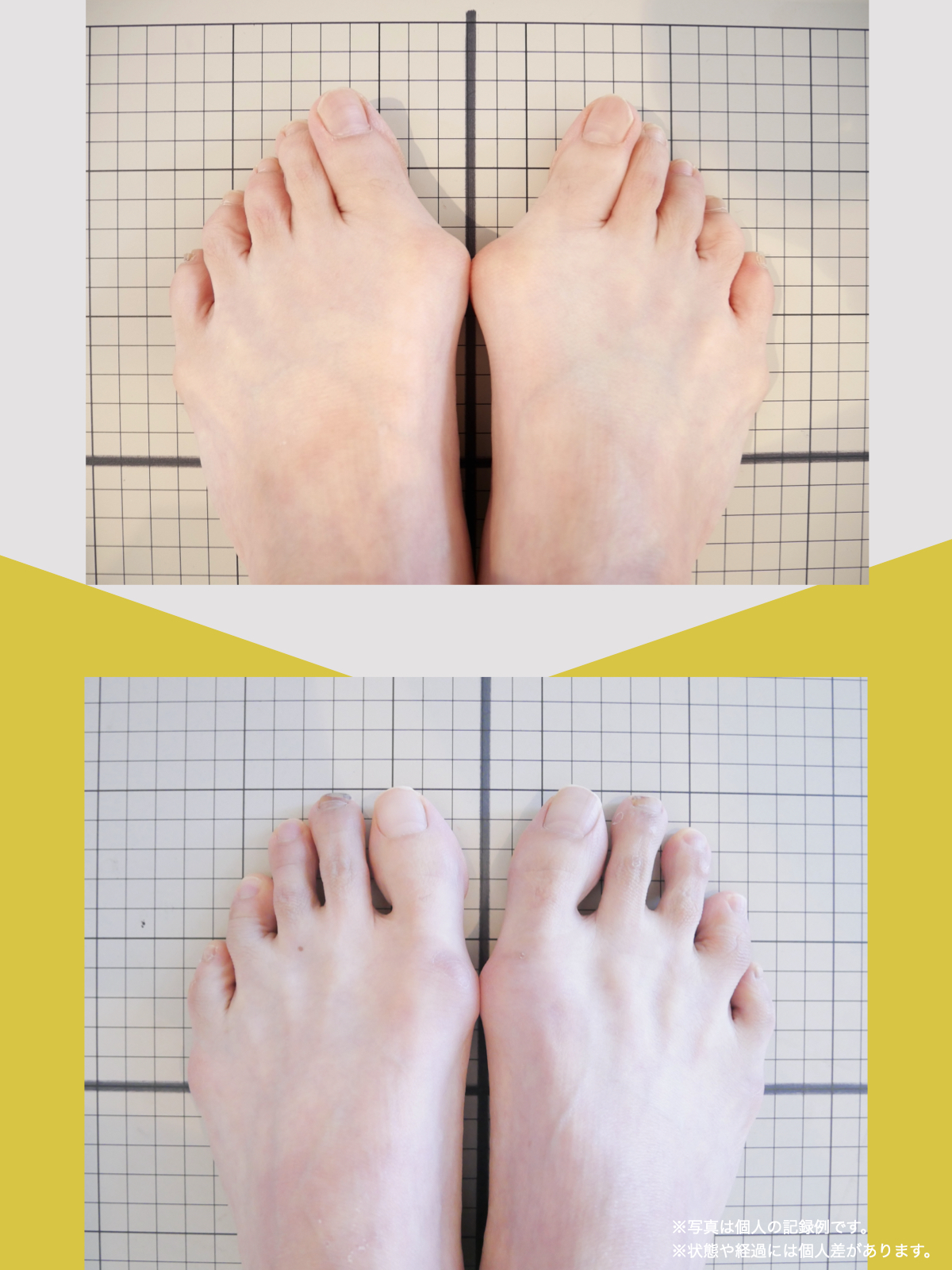
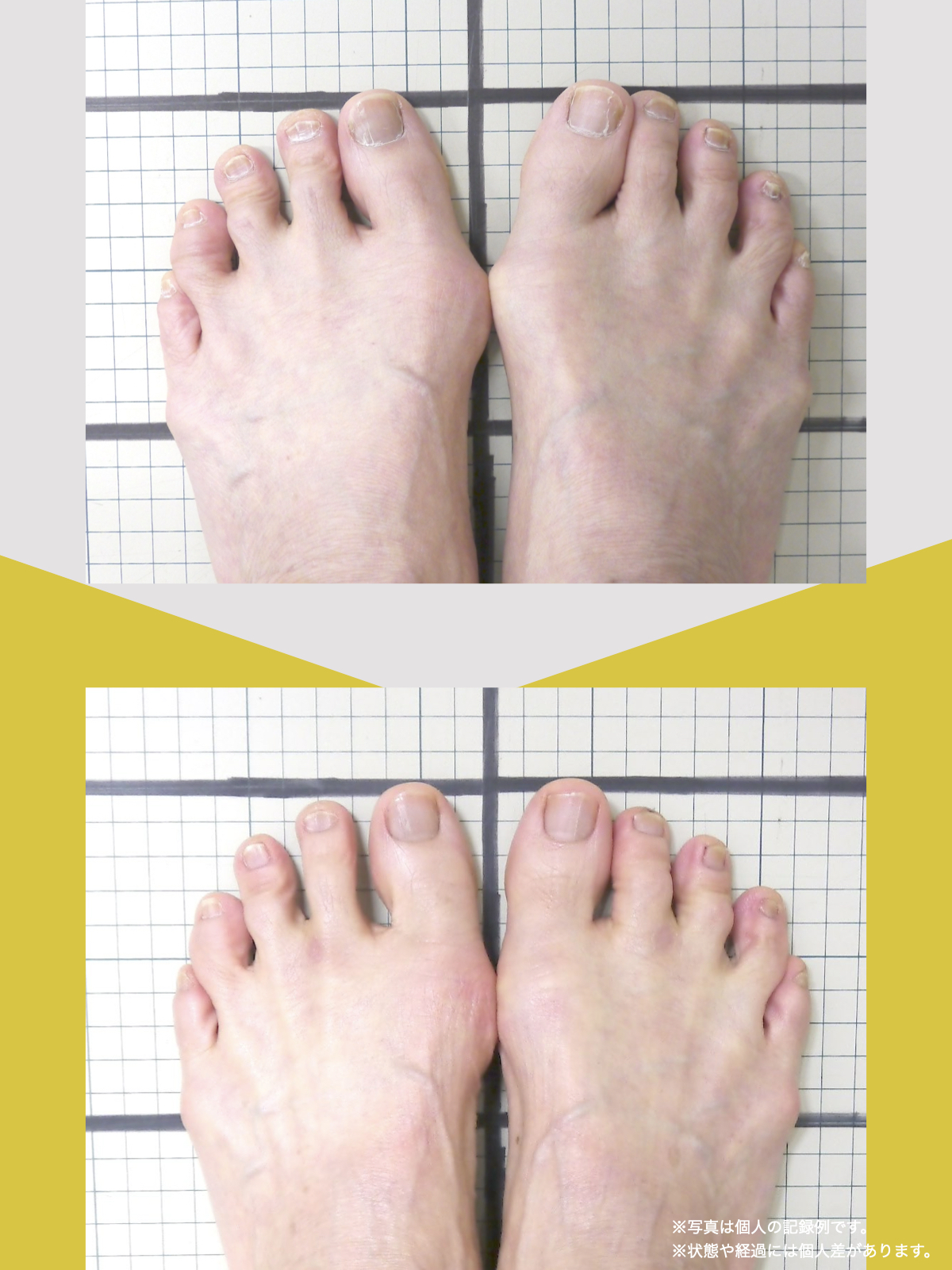
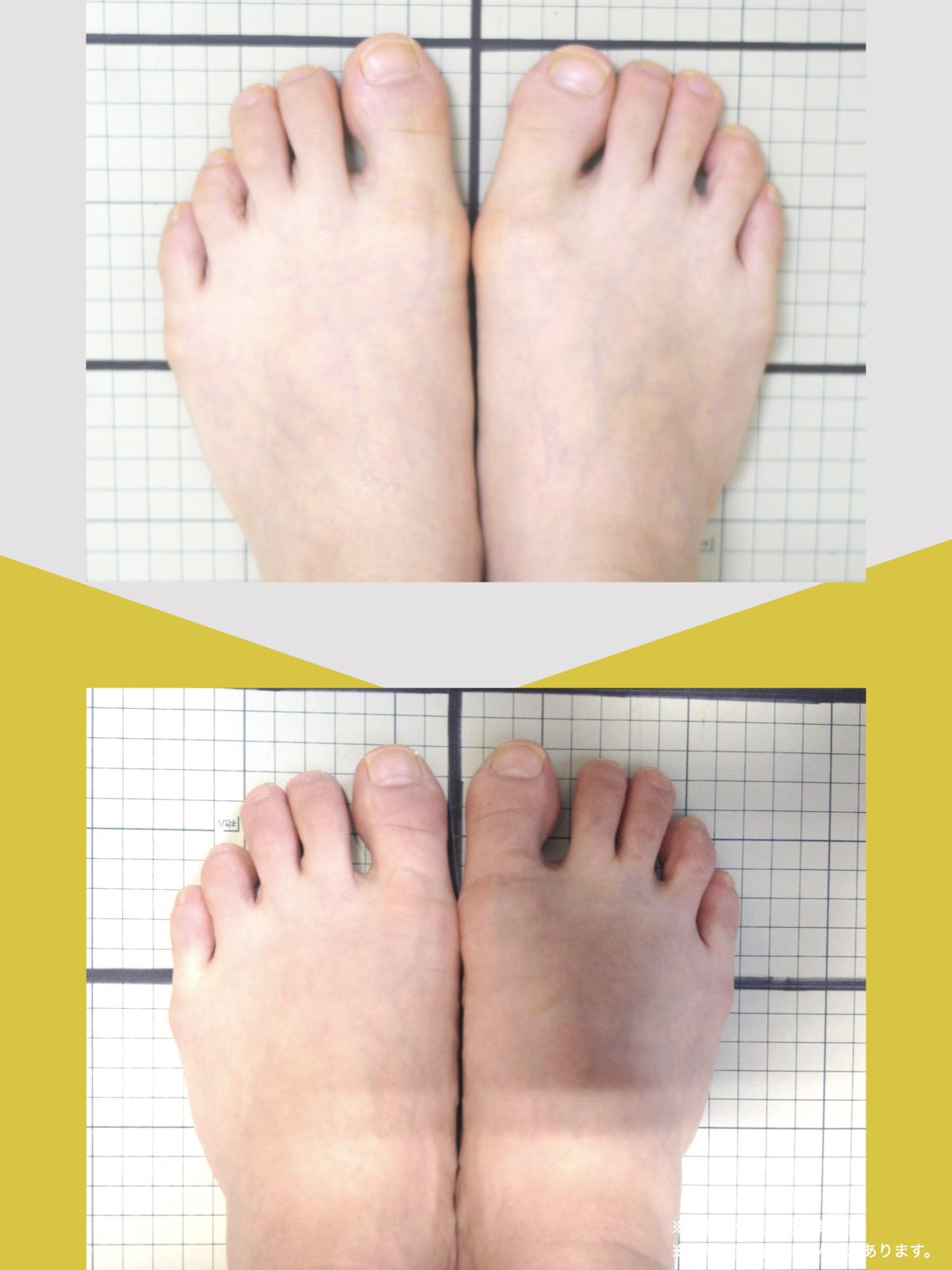
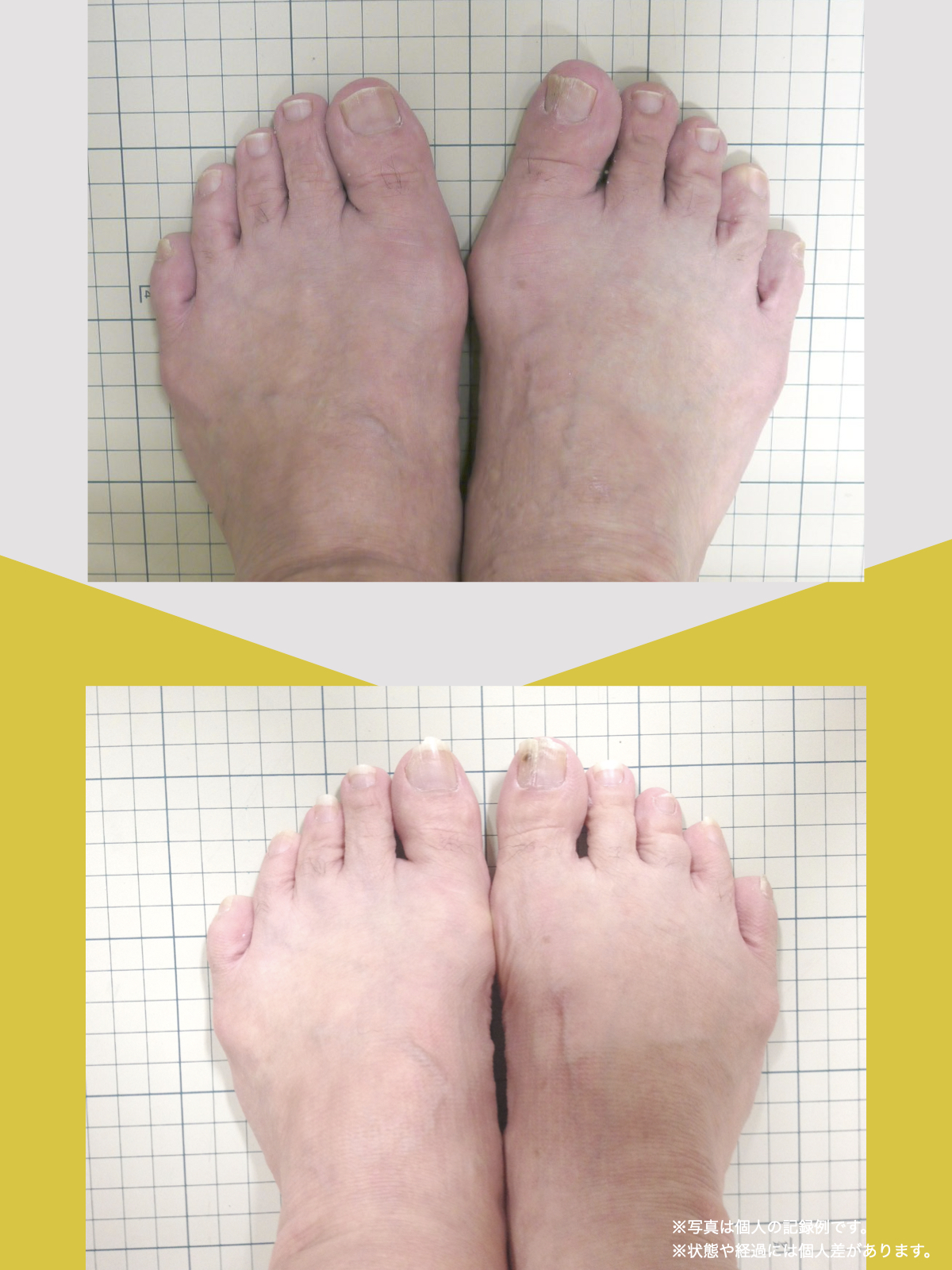
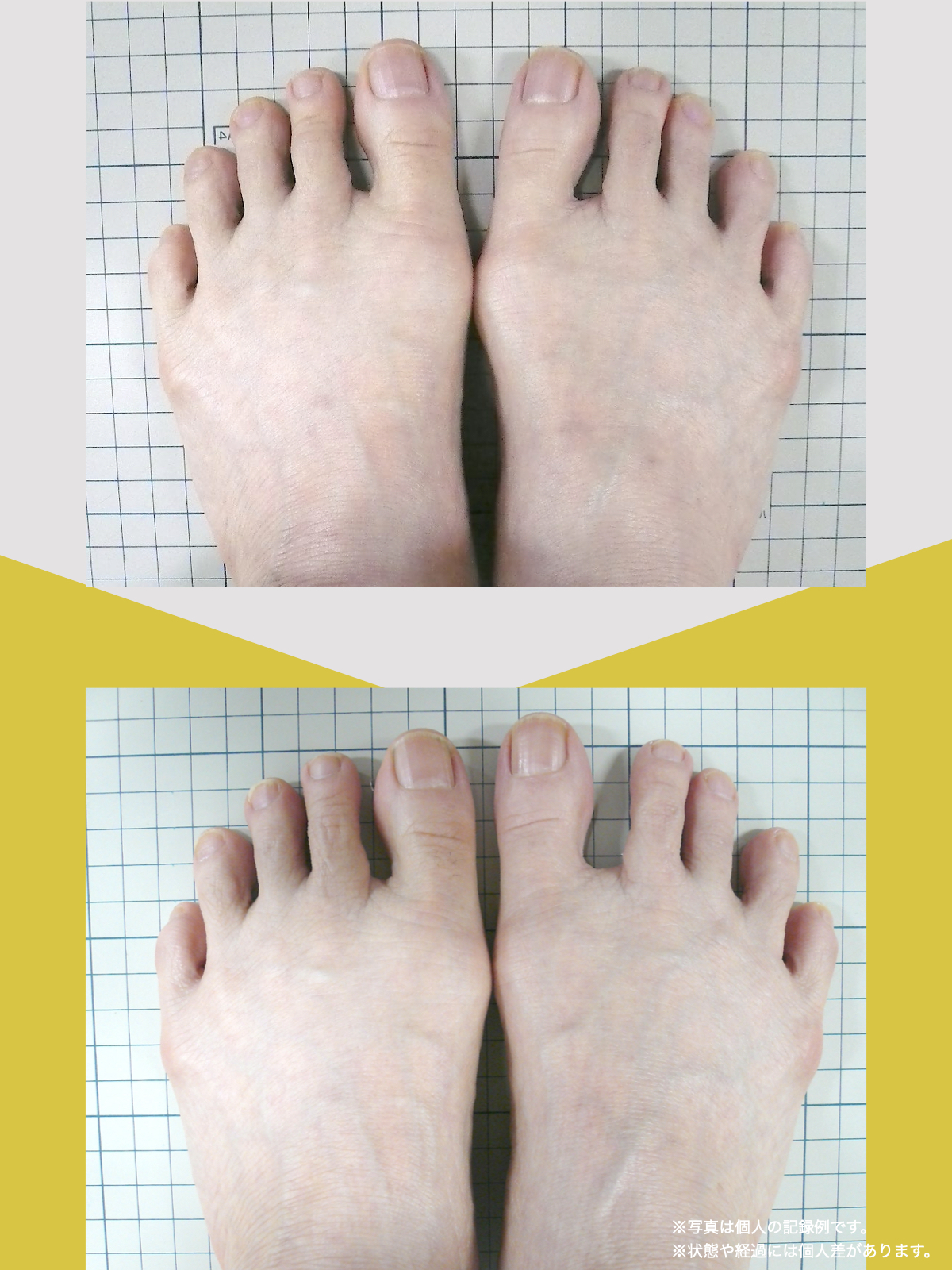
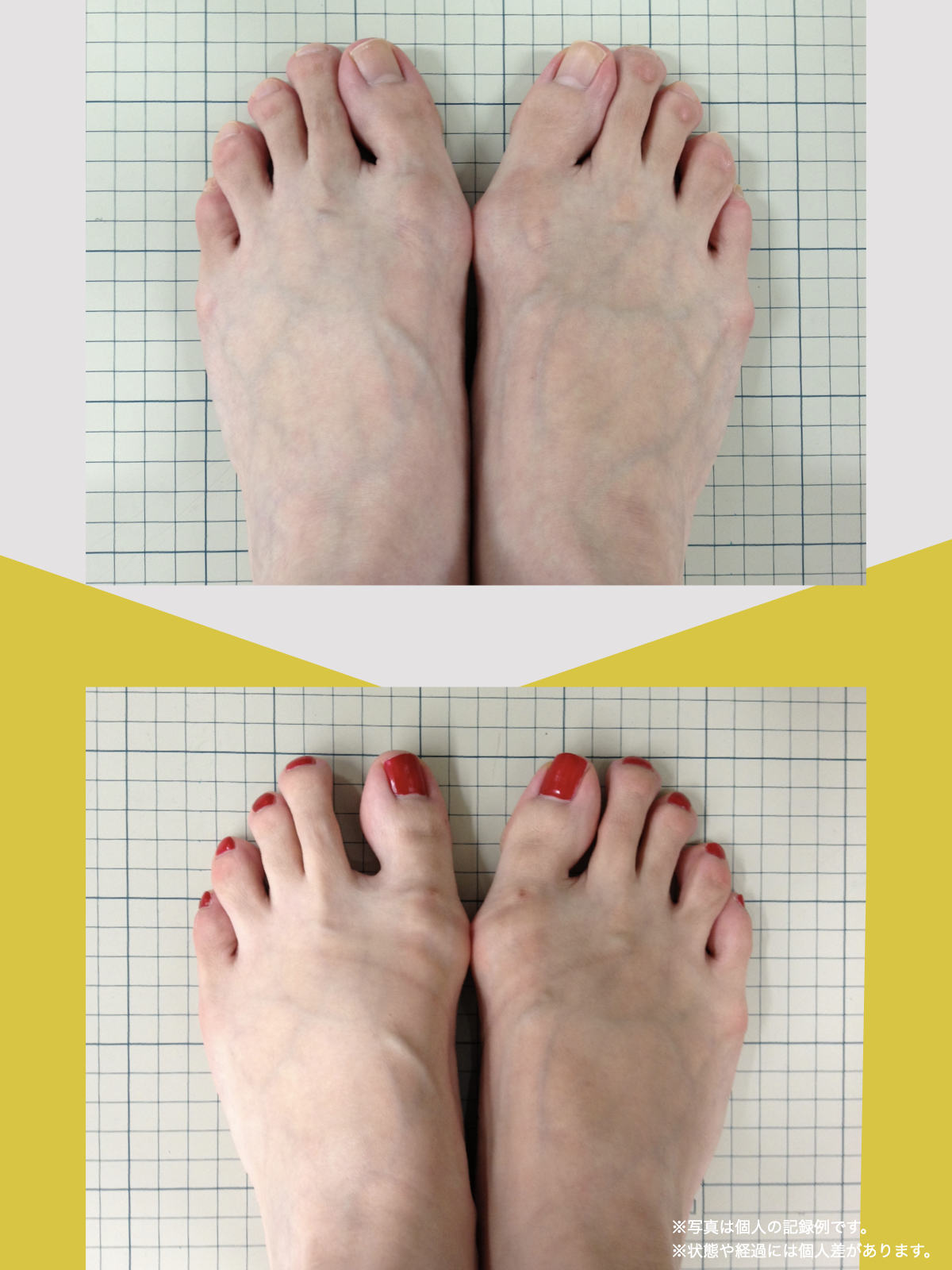
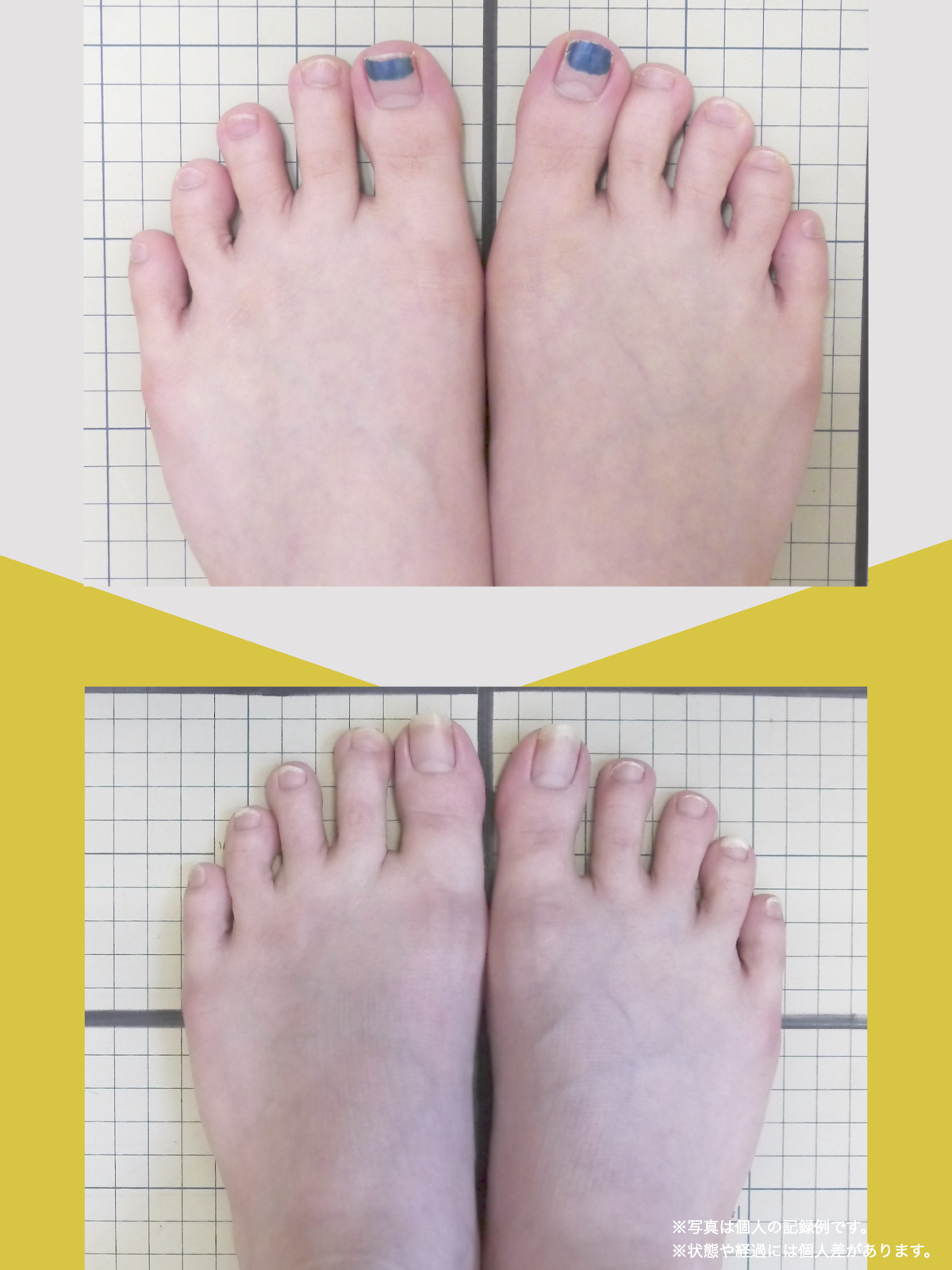
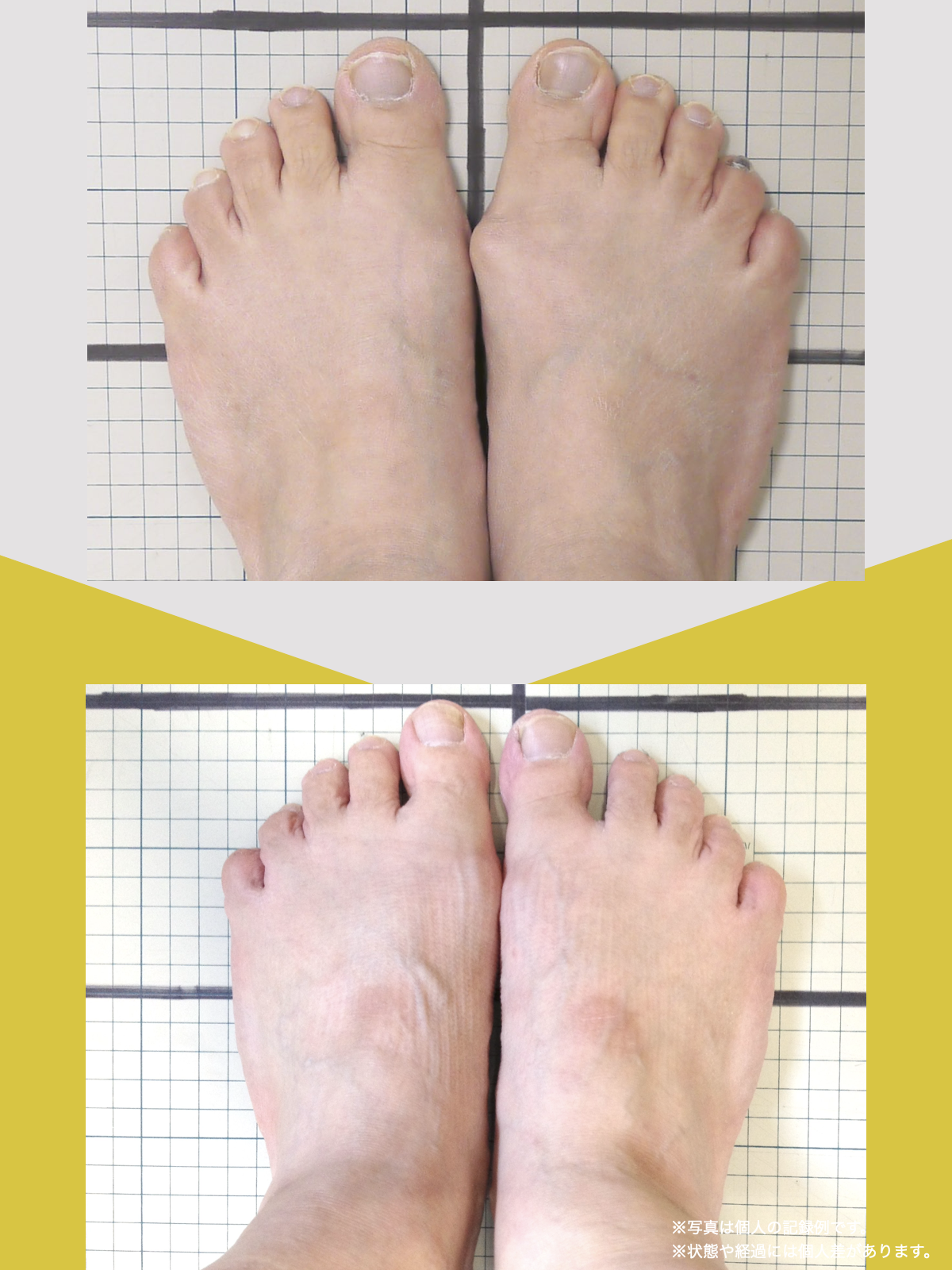
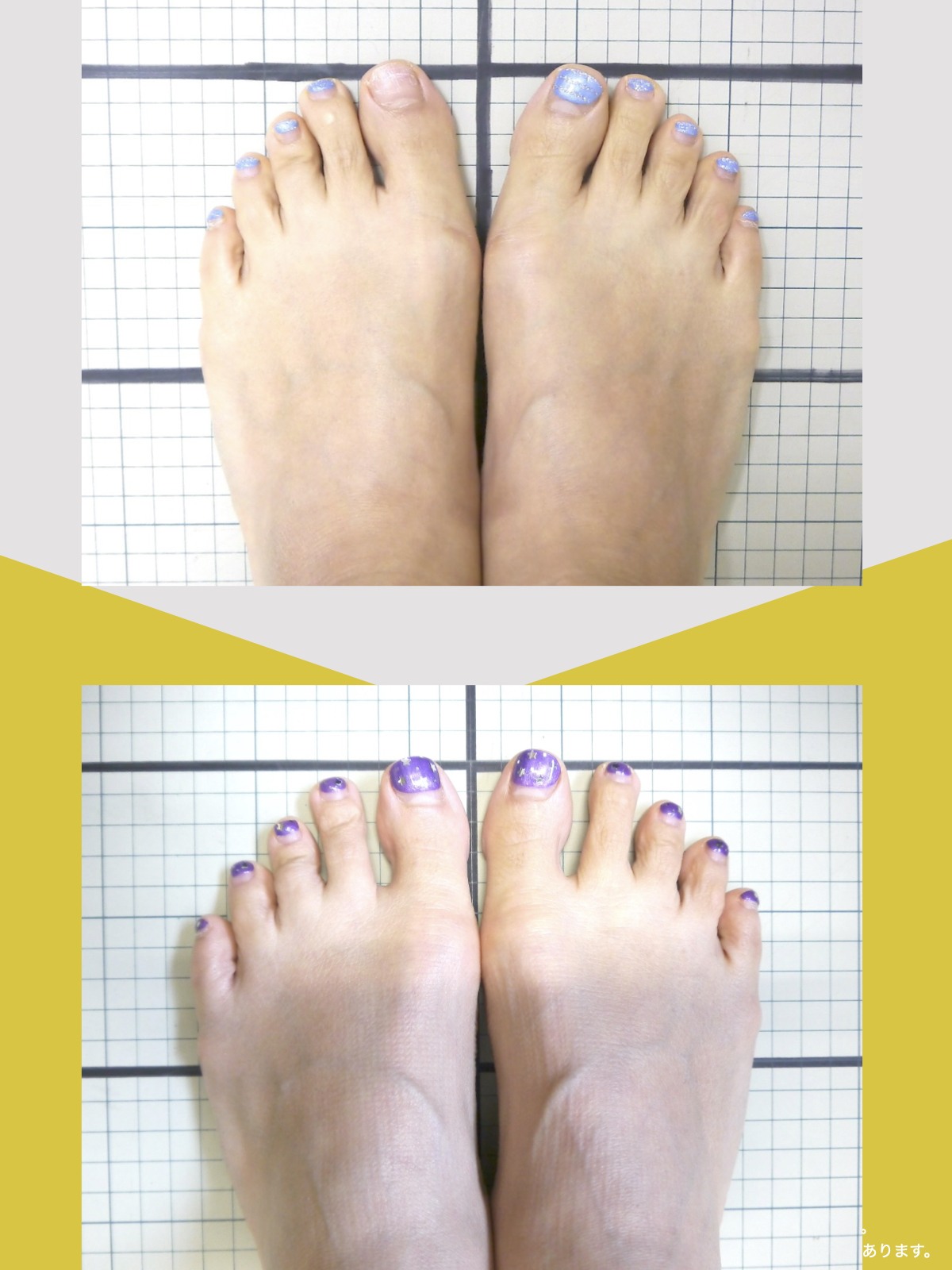
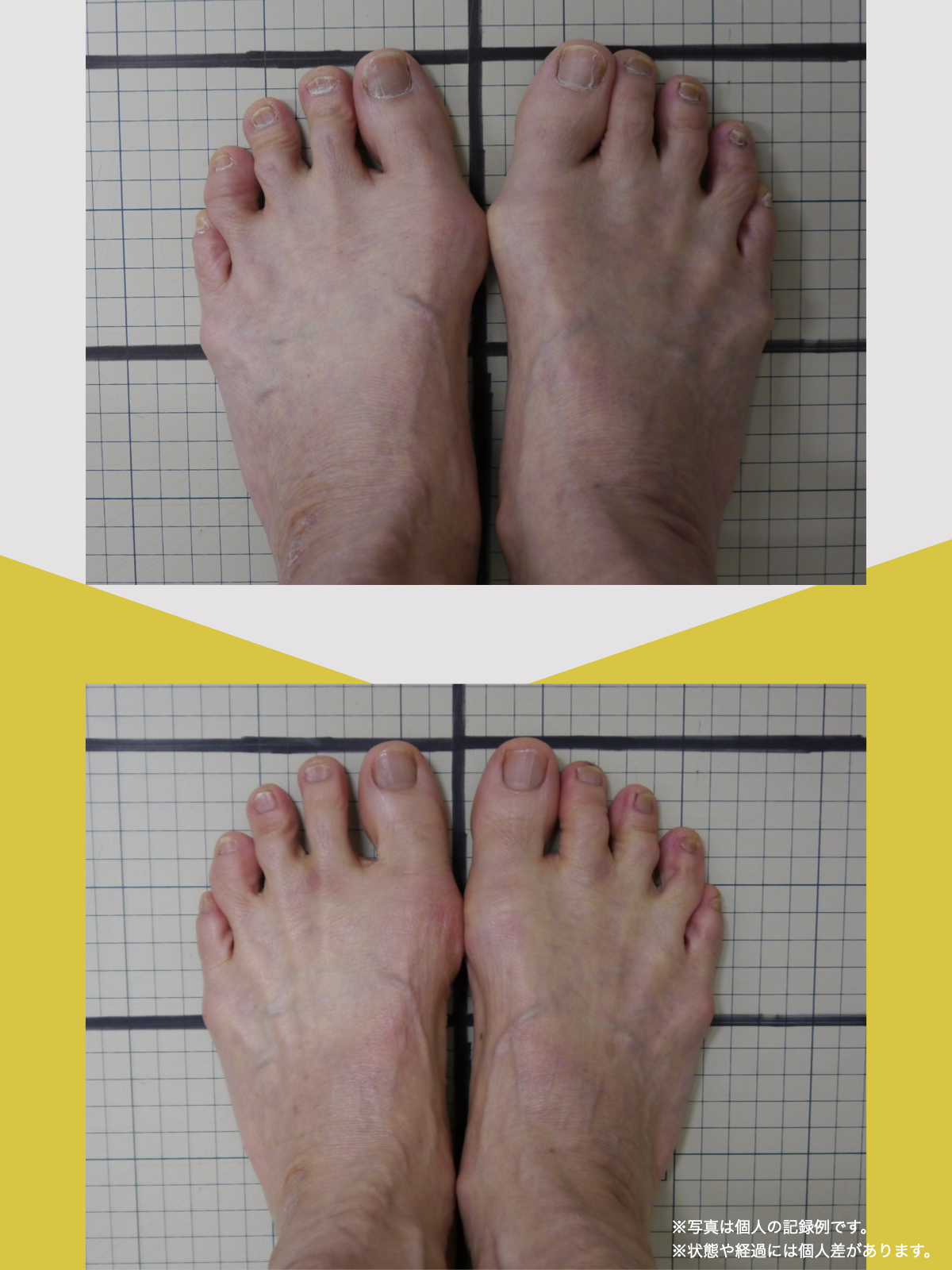
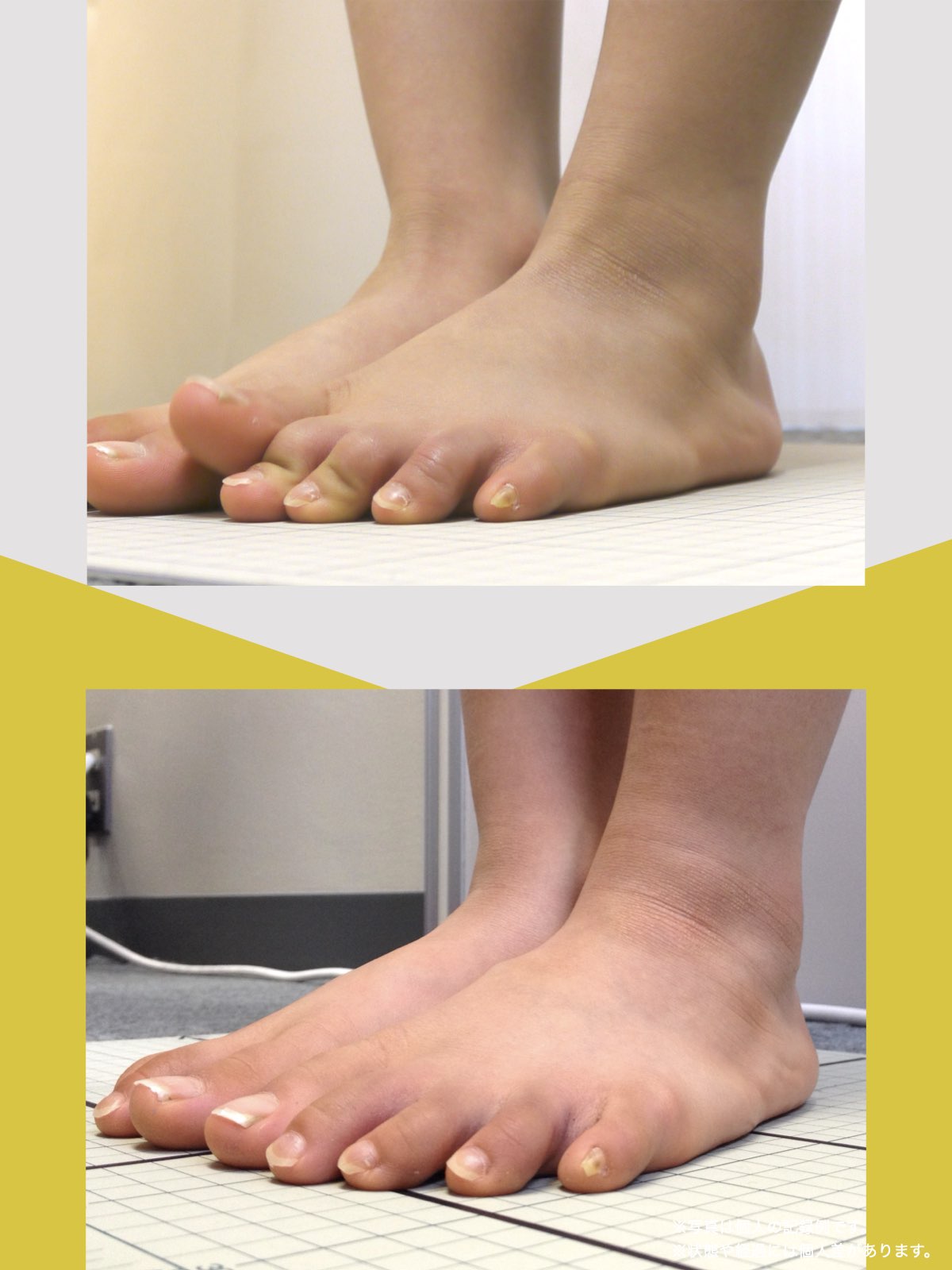
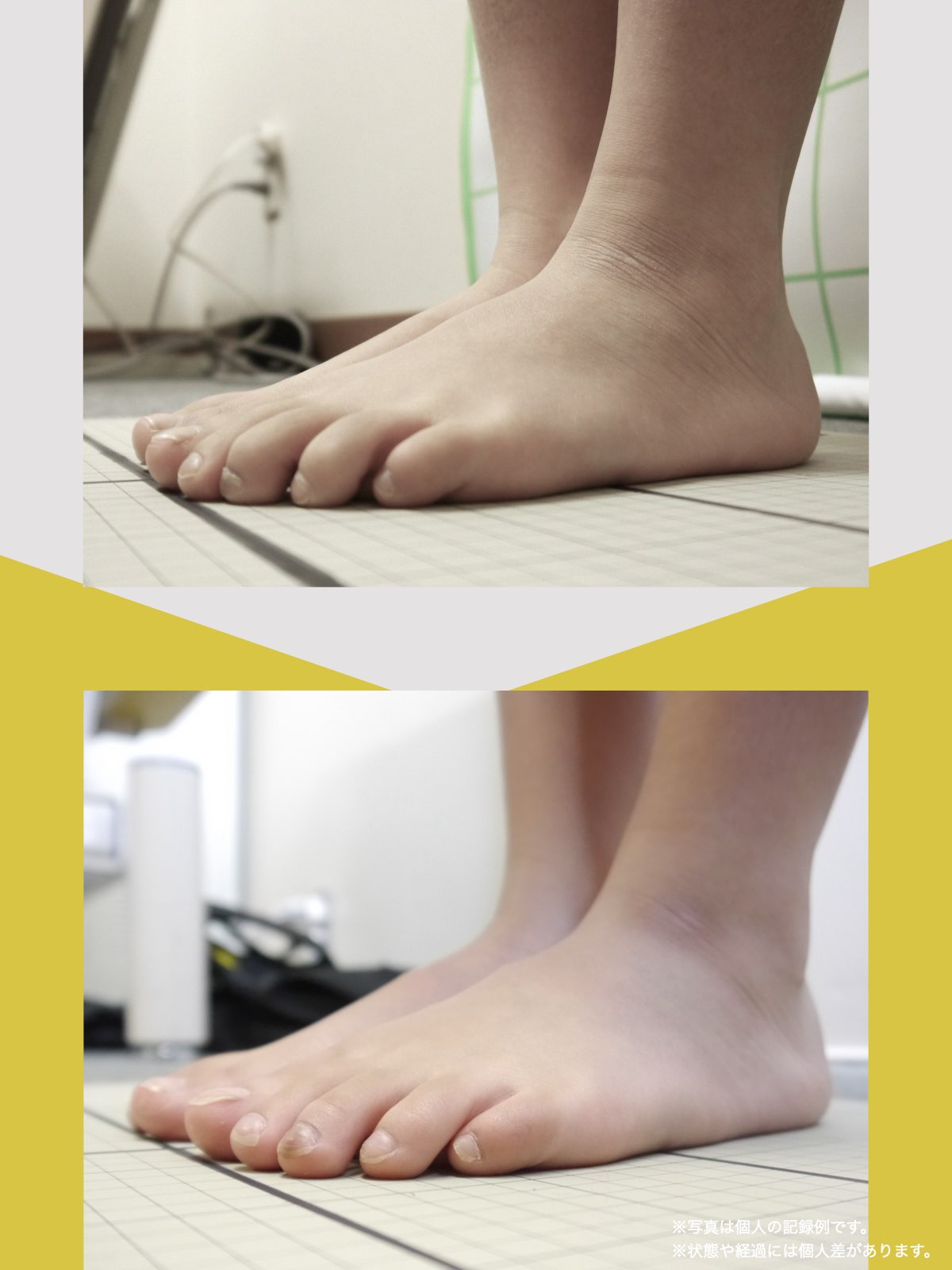
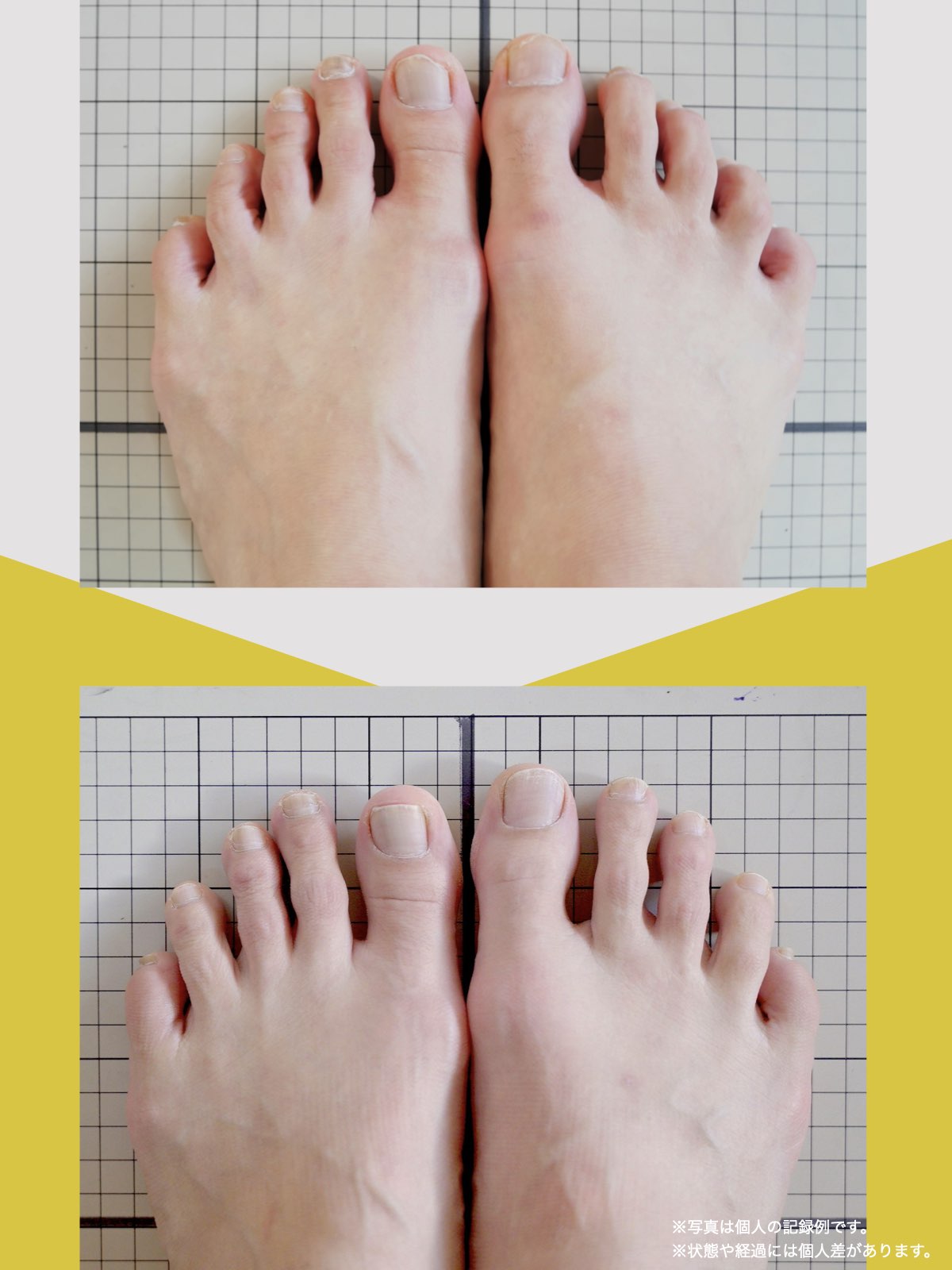
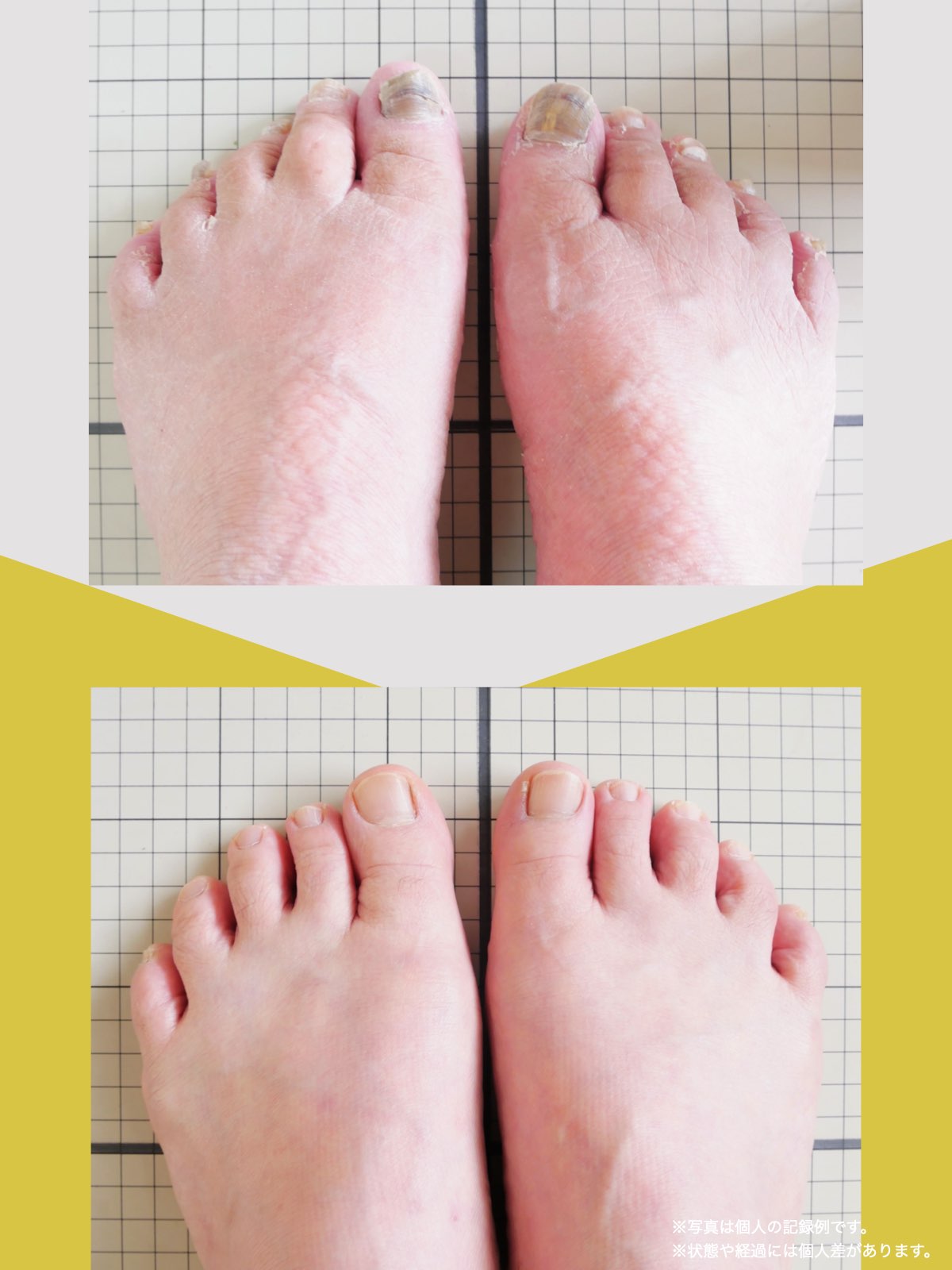
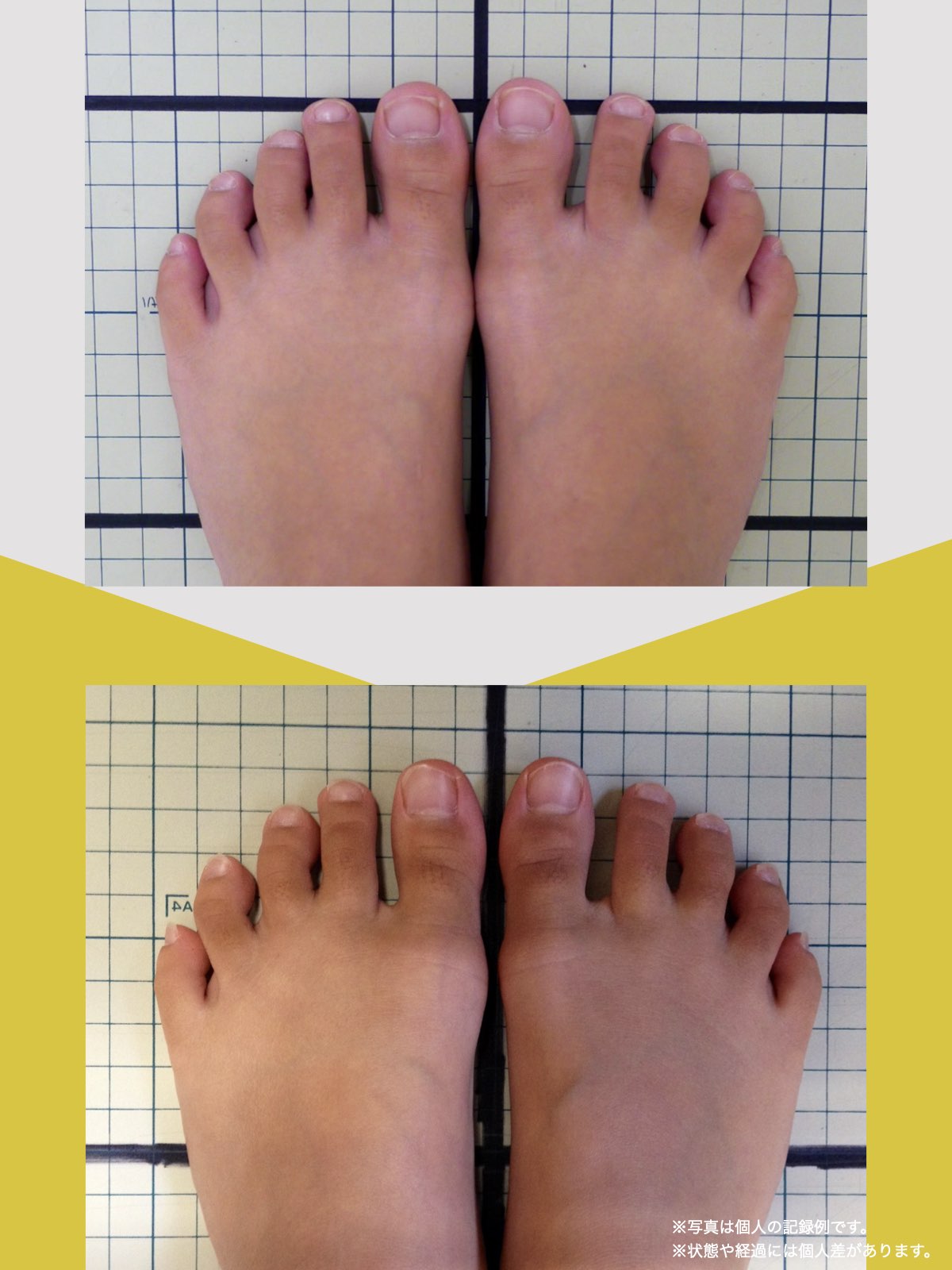
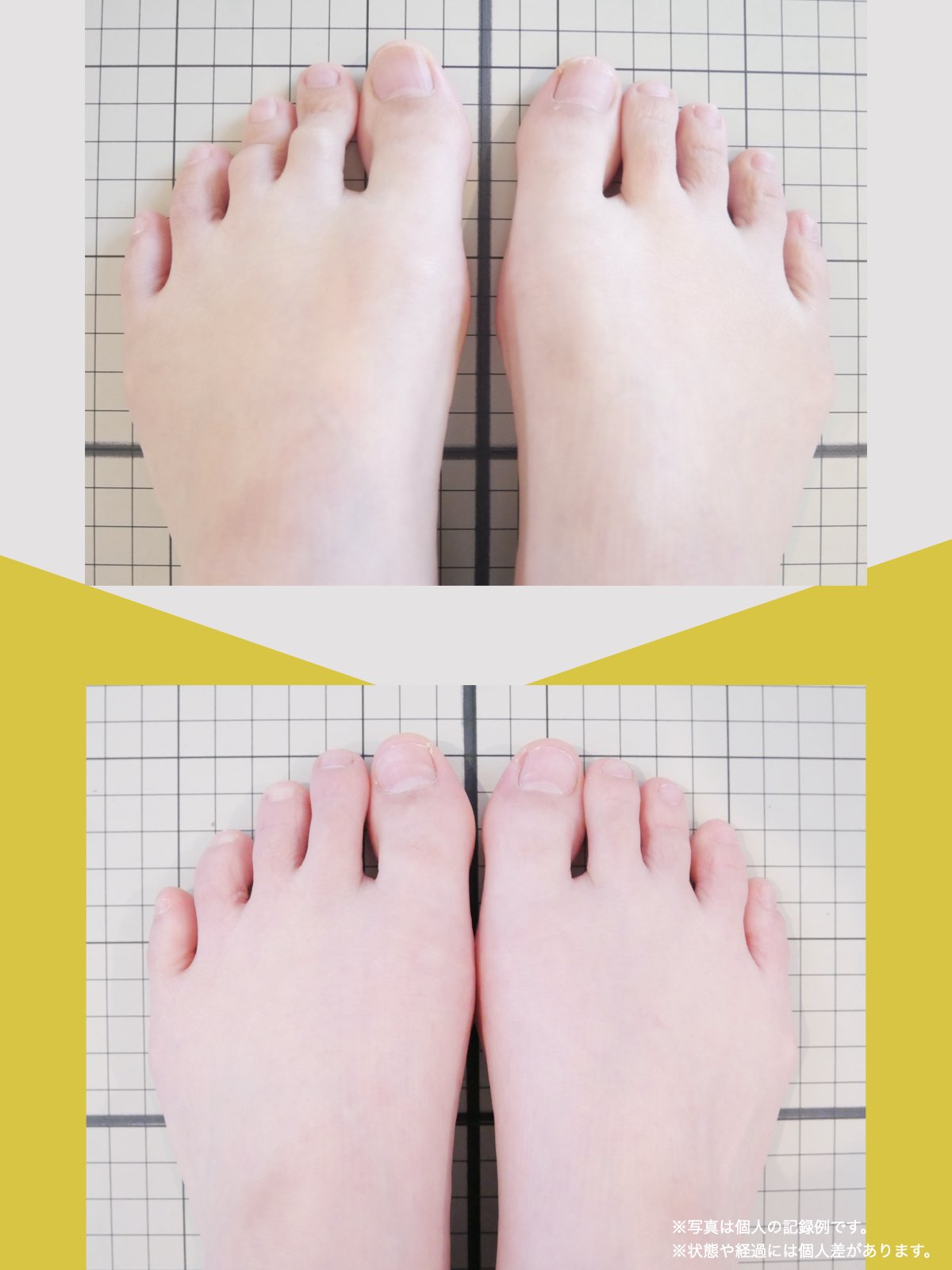
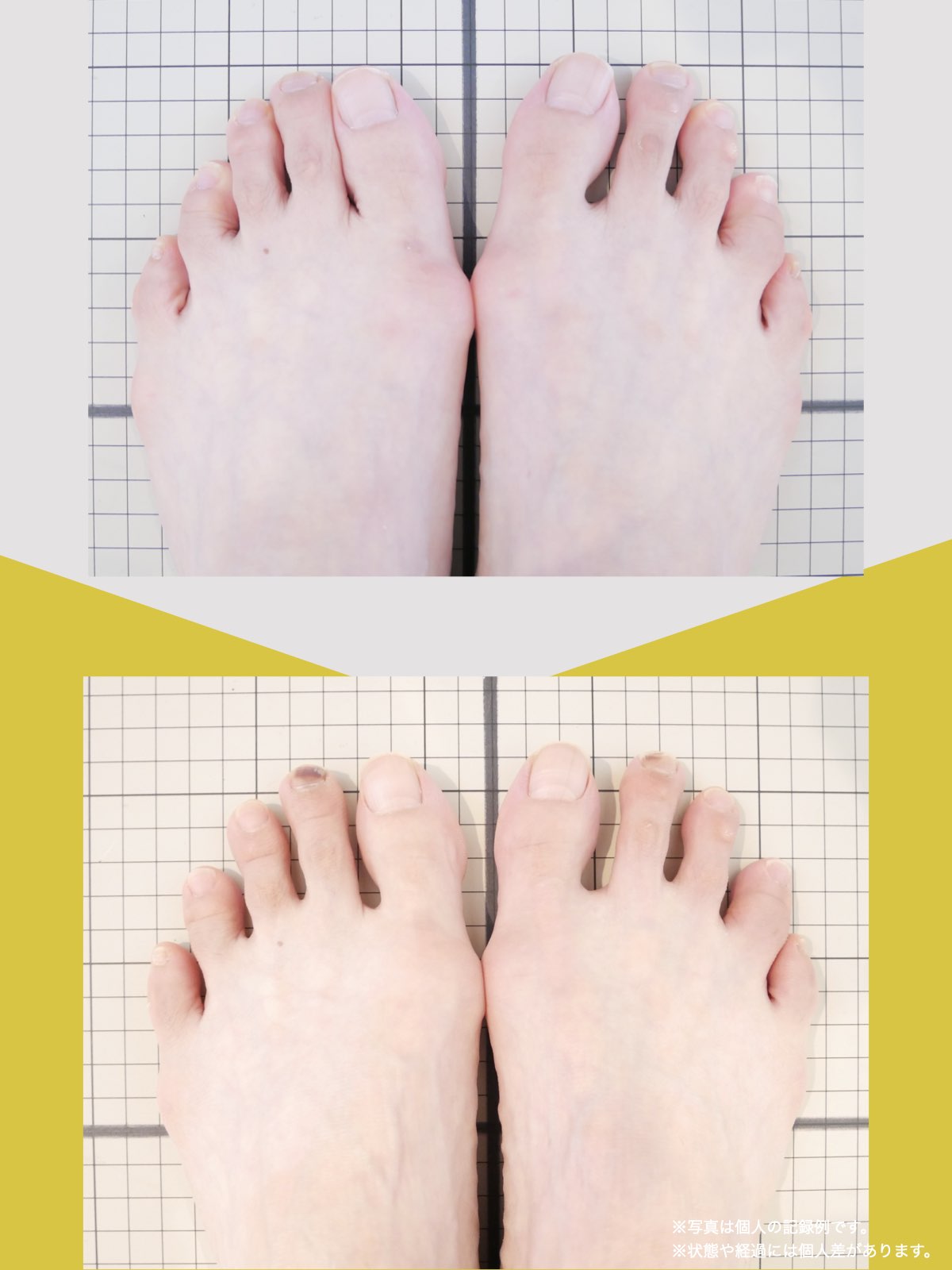
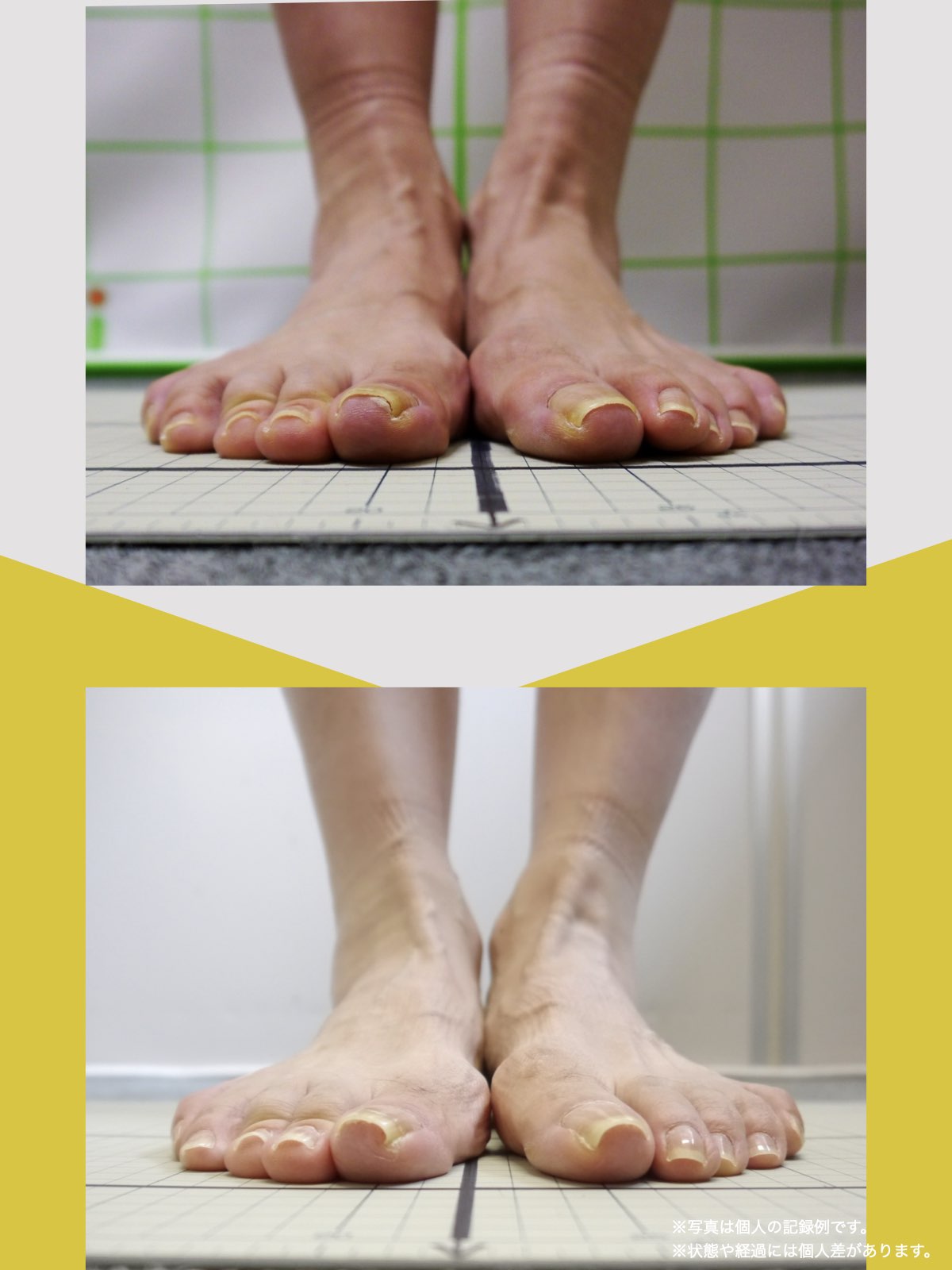
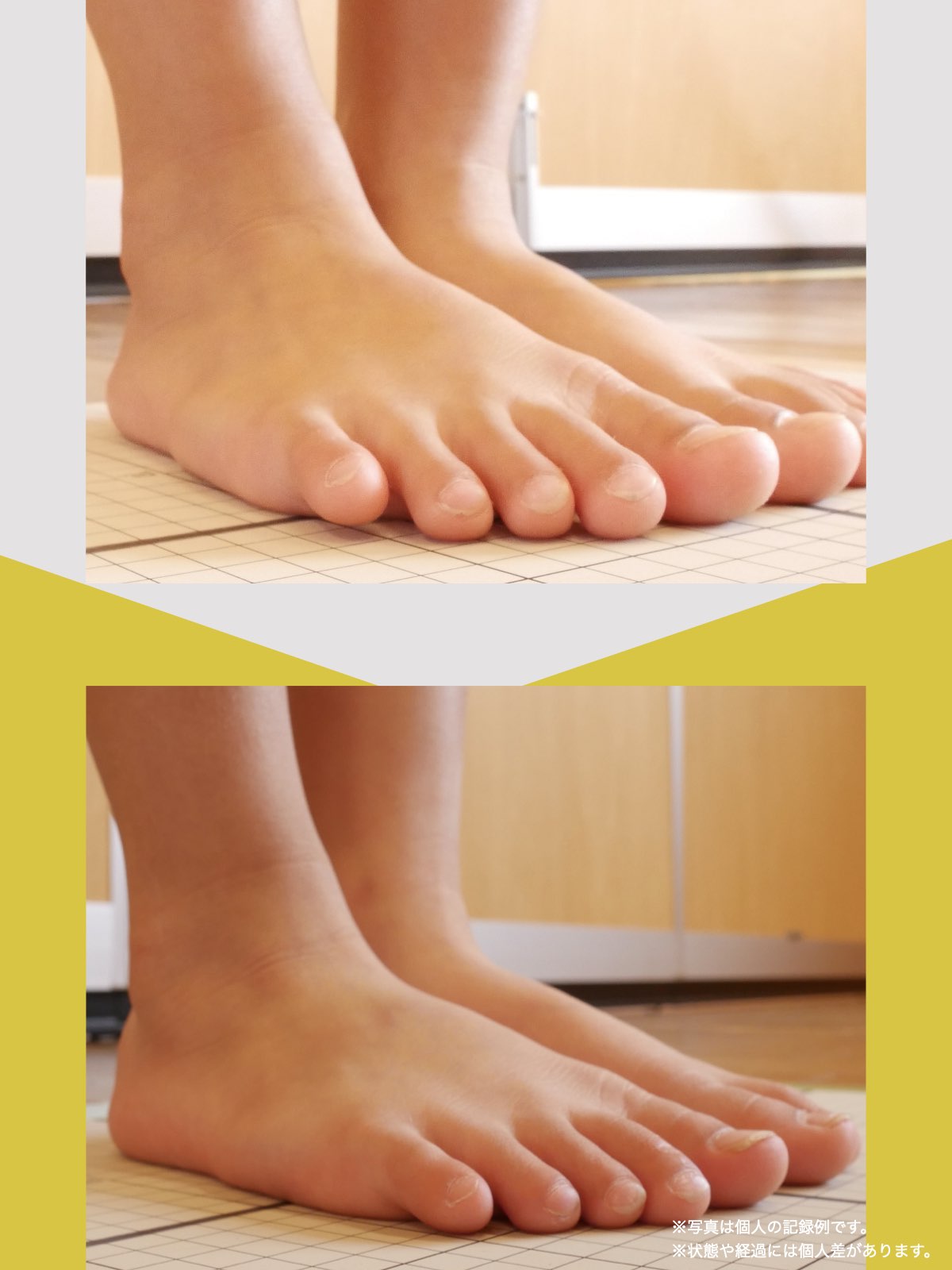
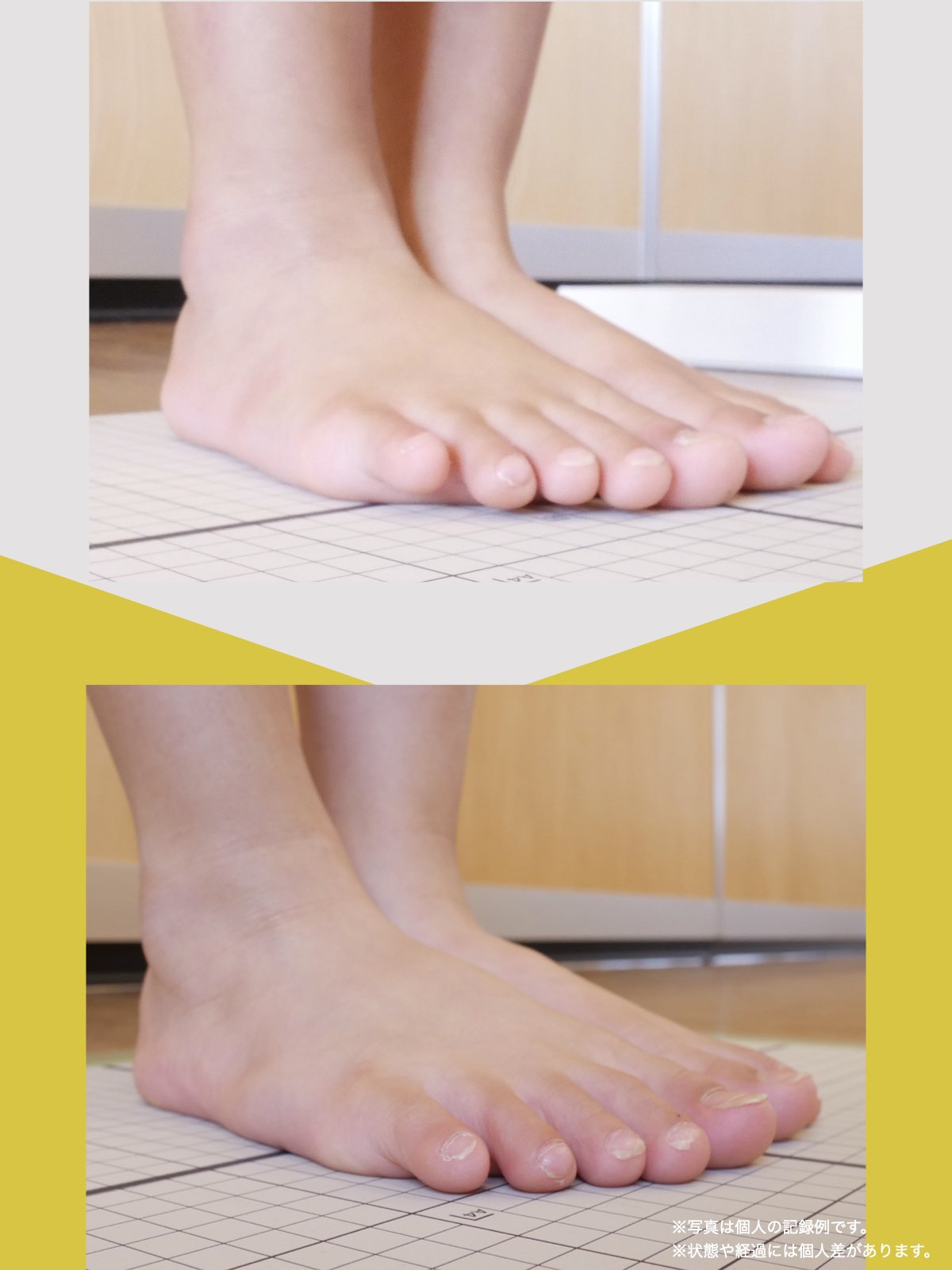
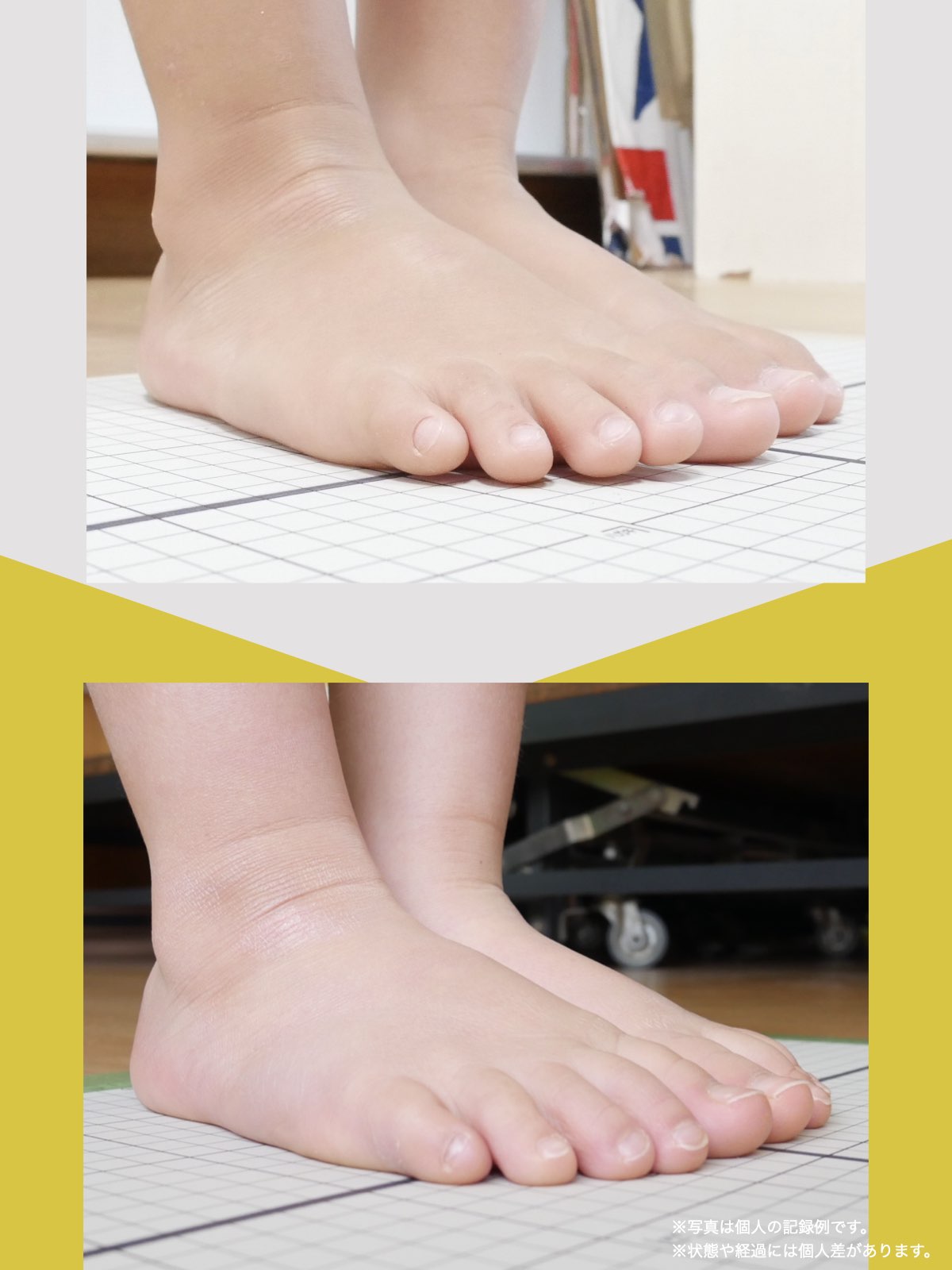
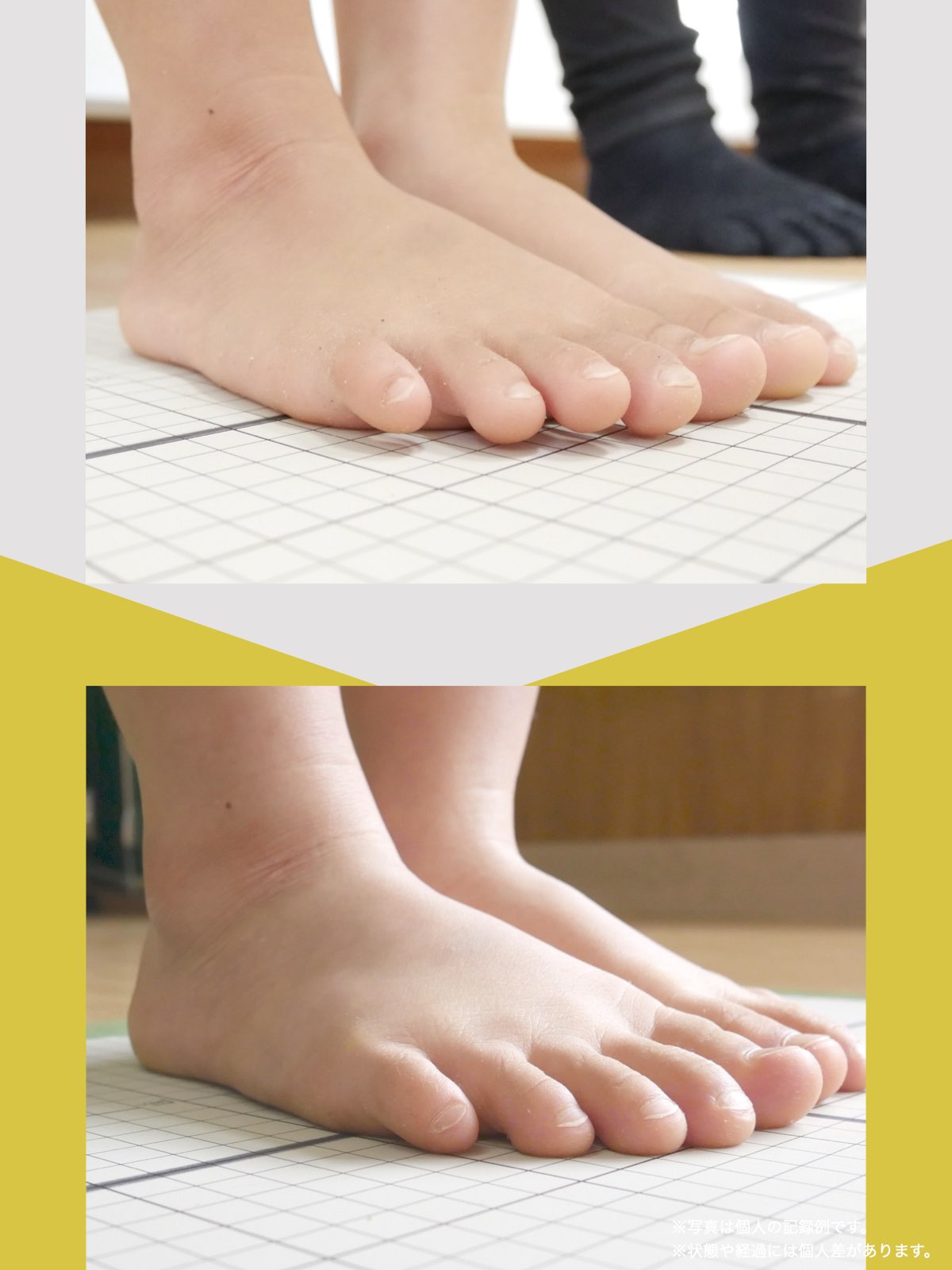
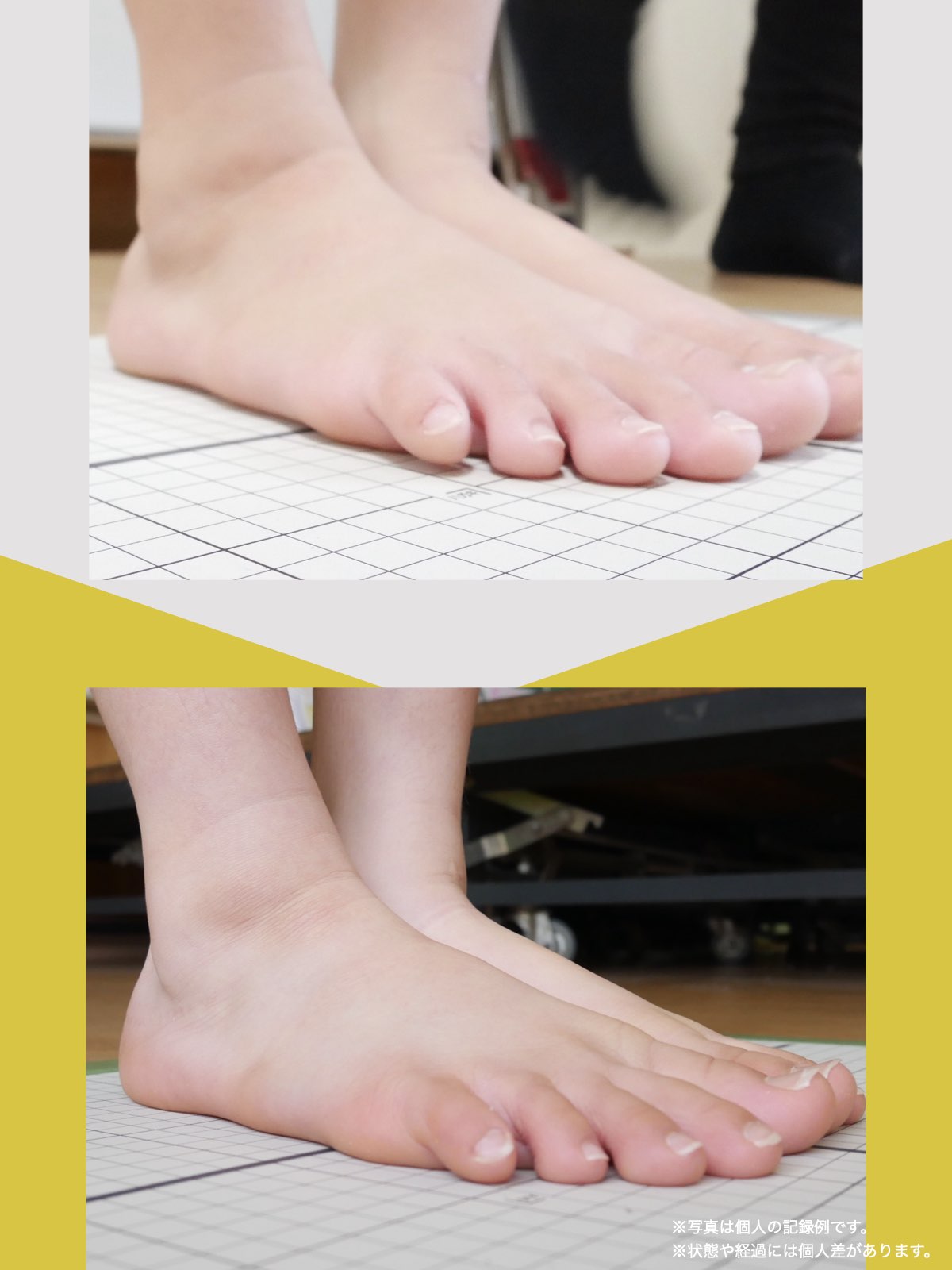
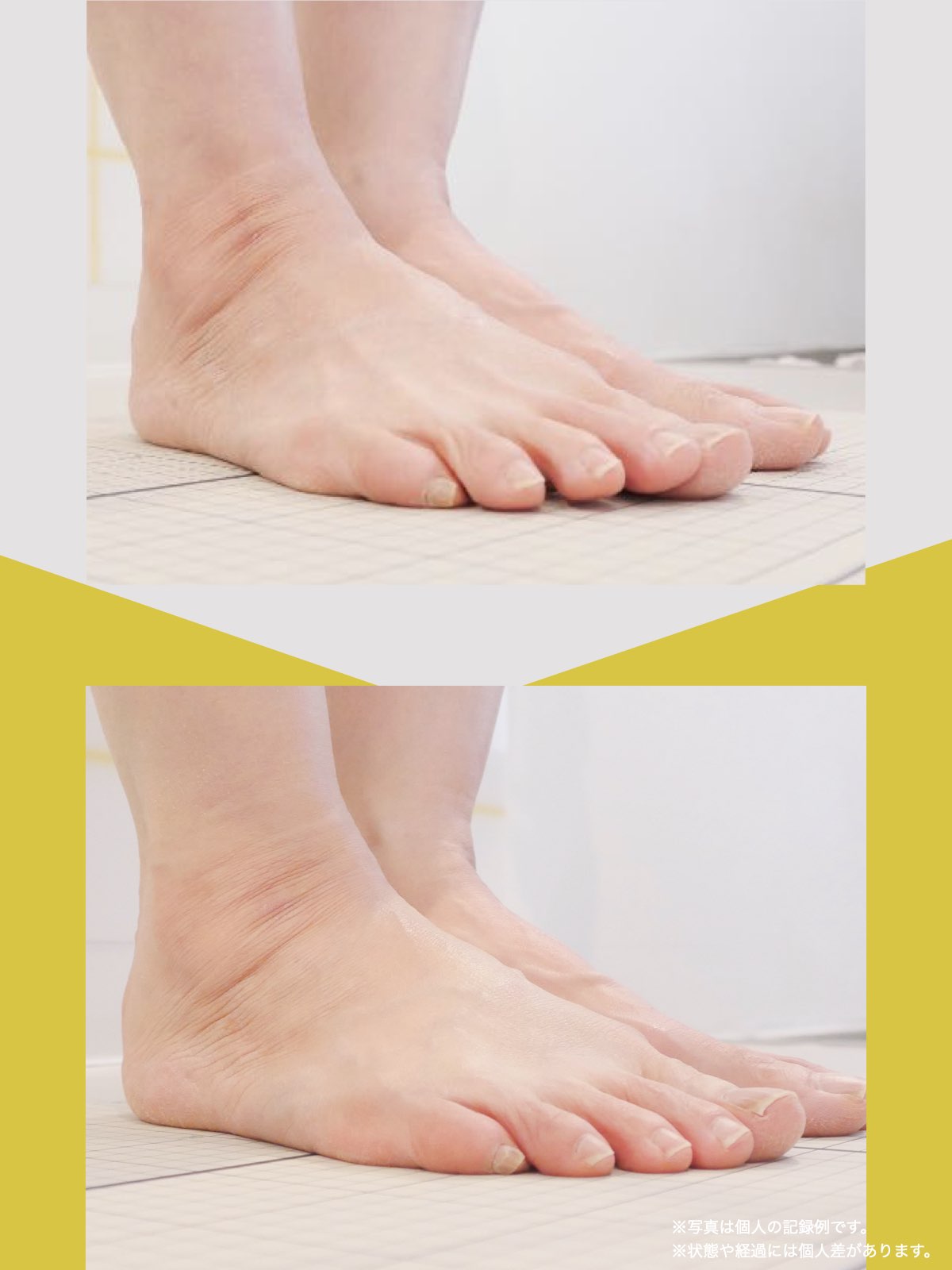
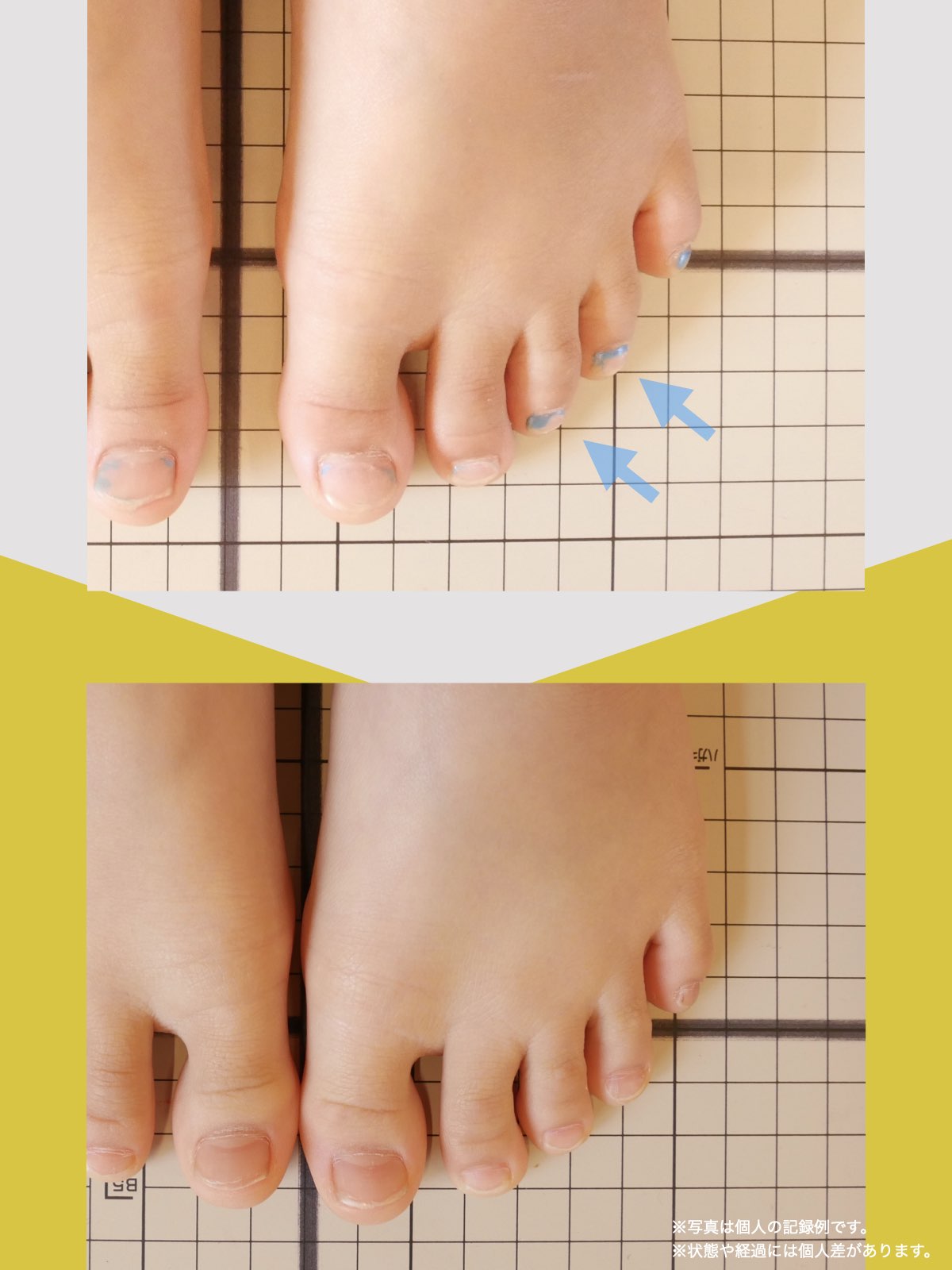
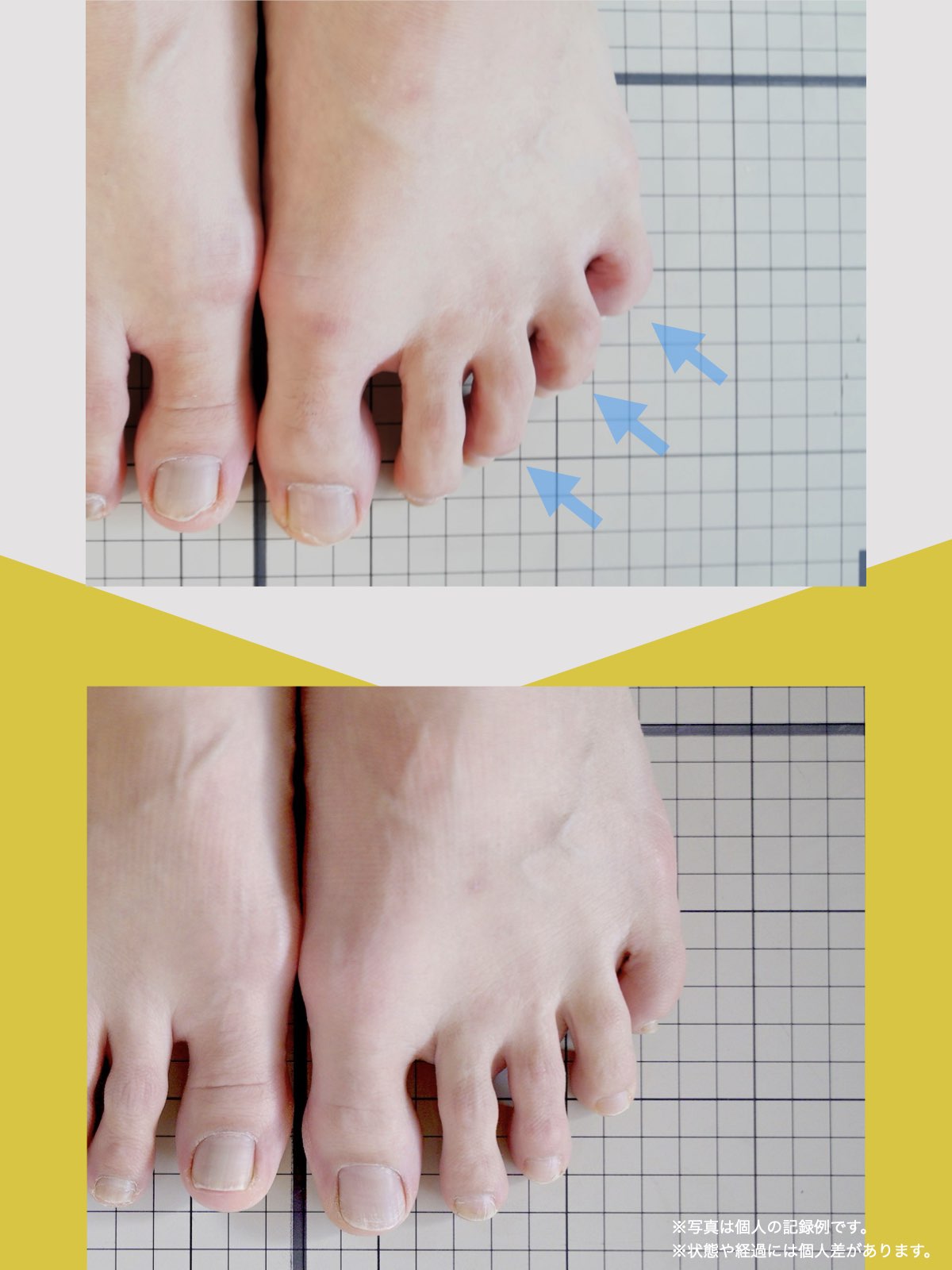
足指のセルフチェック|変形・機能不全を見逃さない
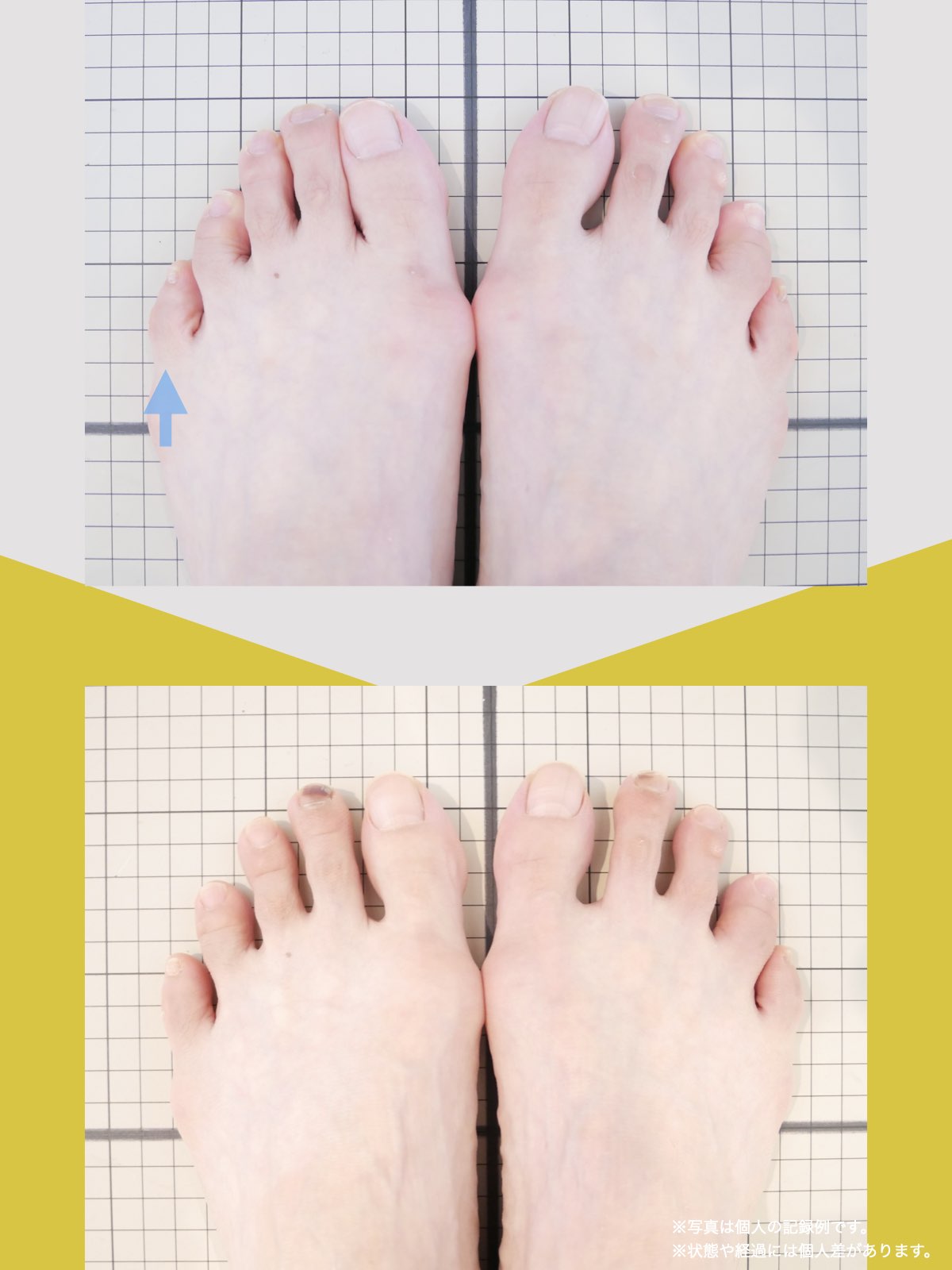
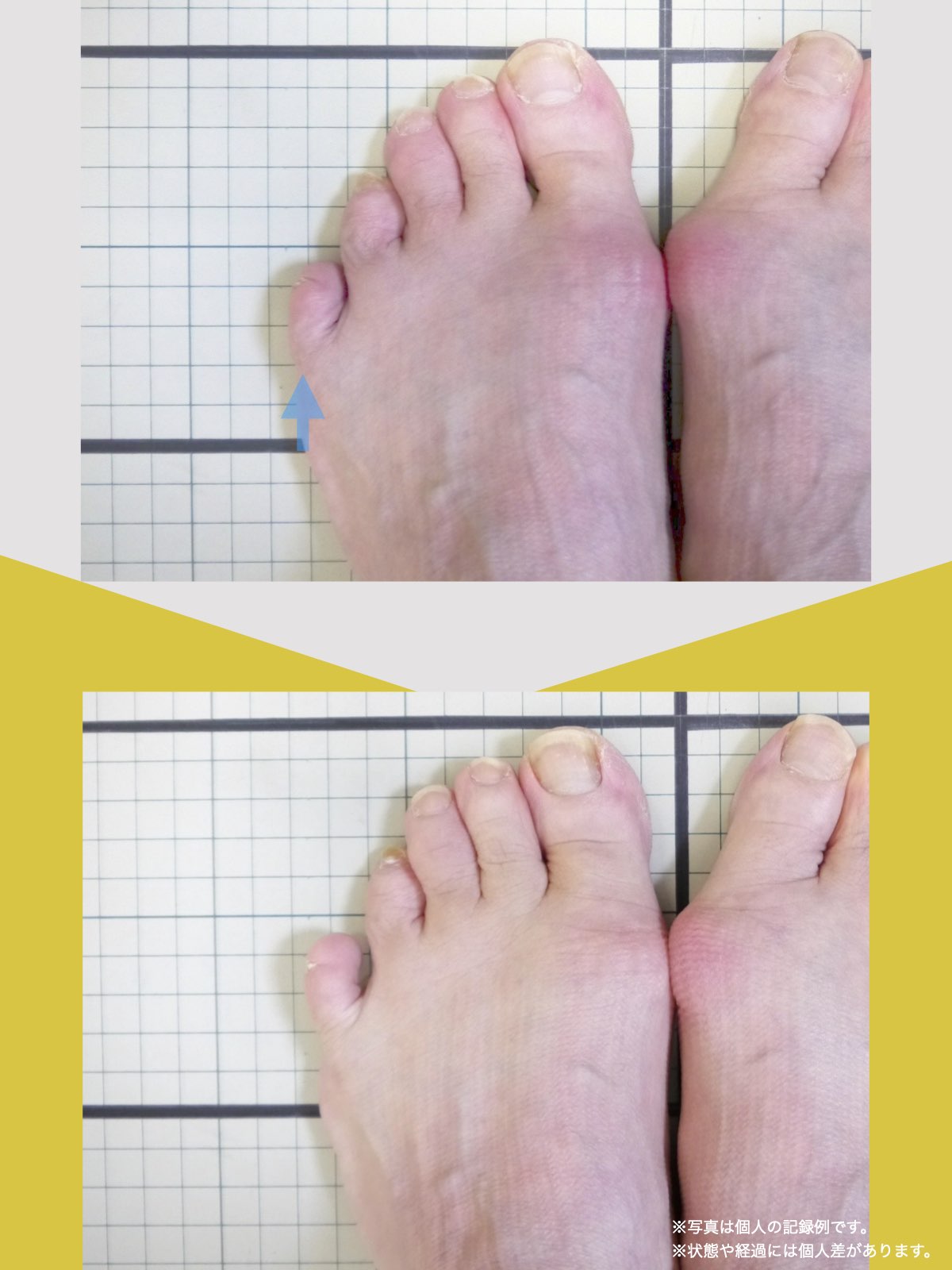
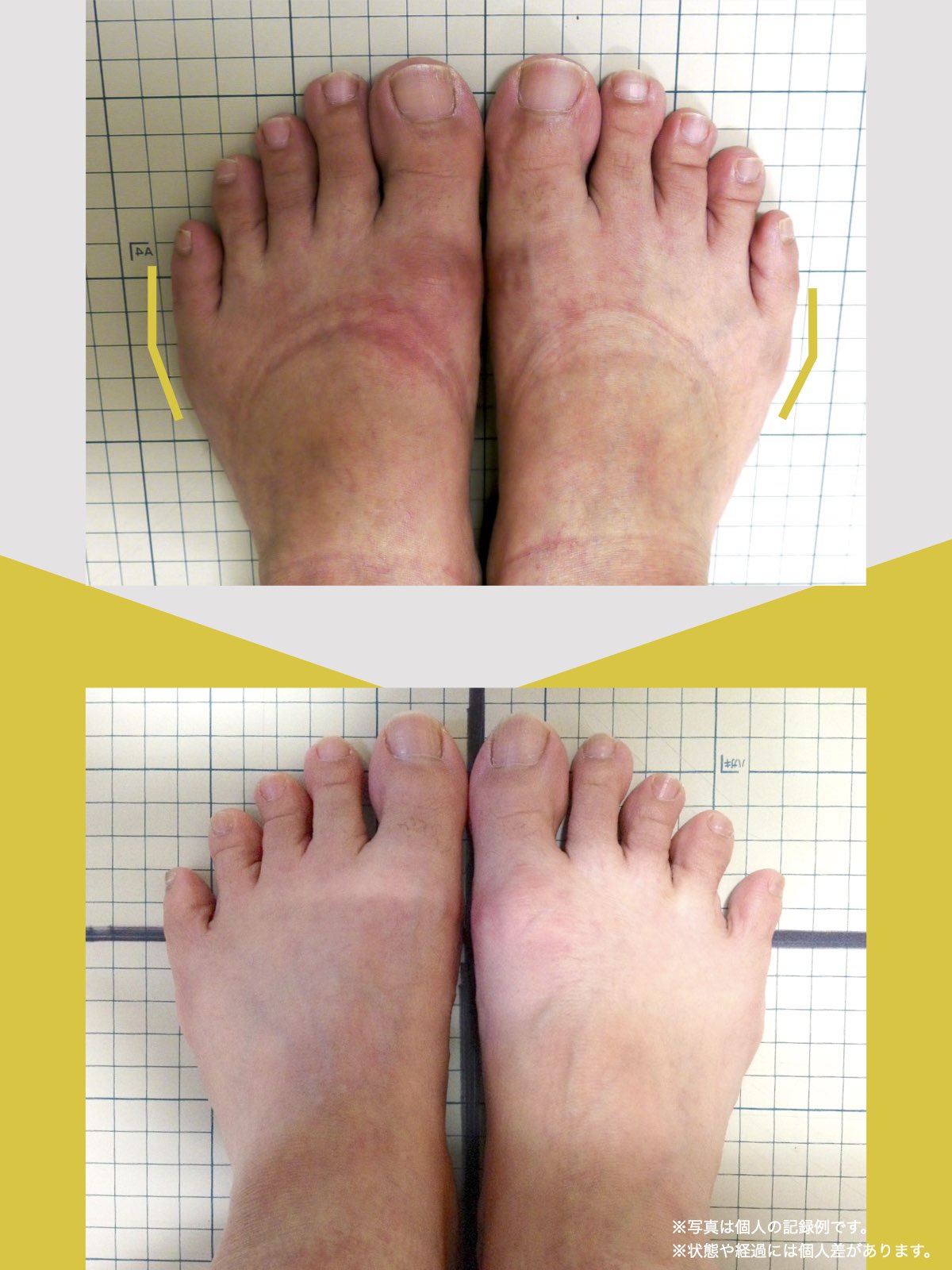
膝のアライメントは、実は「足指の使われ方」で大きく左右されます。以下のような変形に心当たりはありませんか?
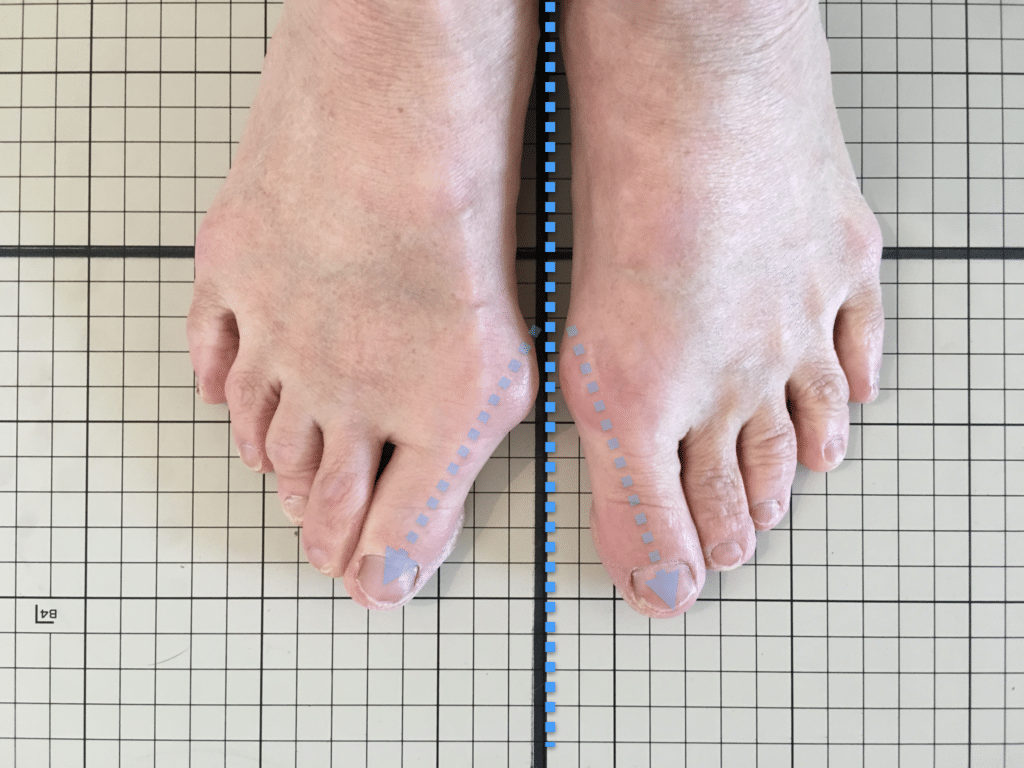
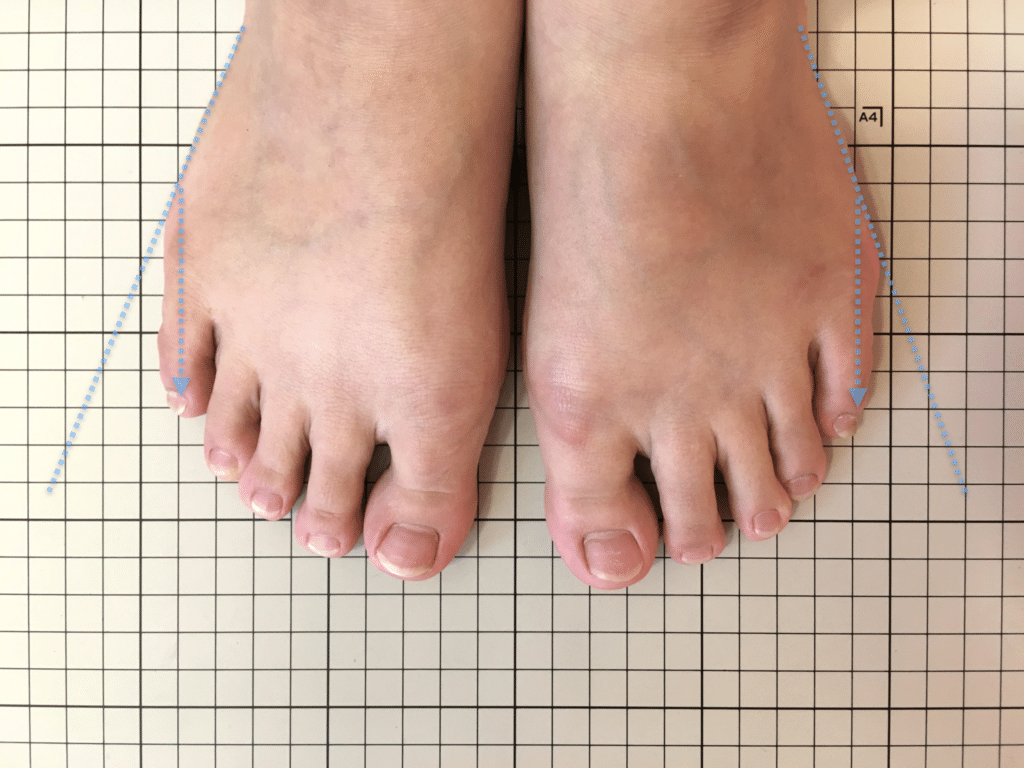


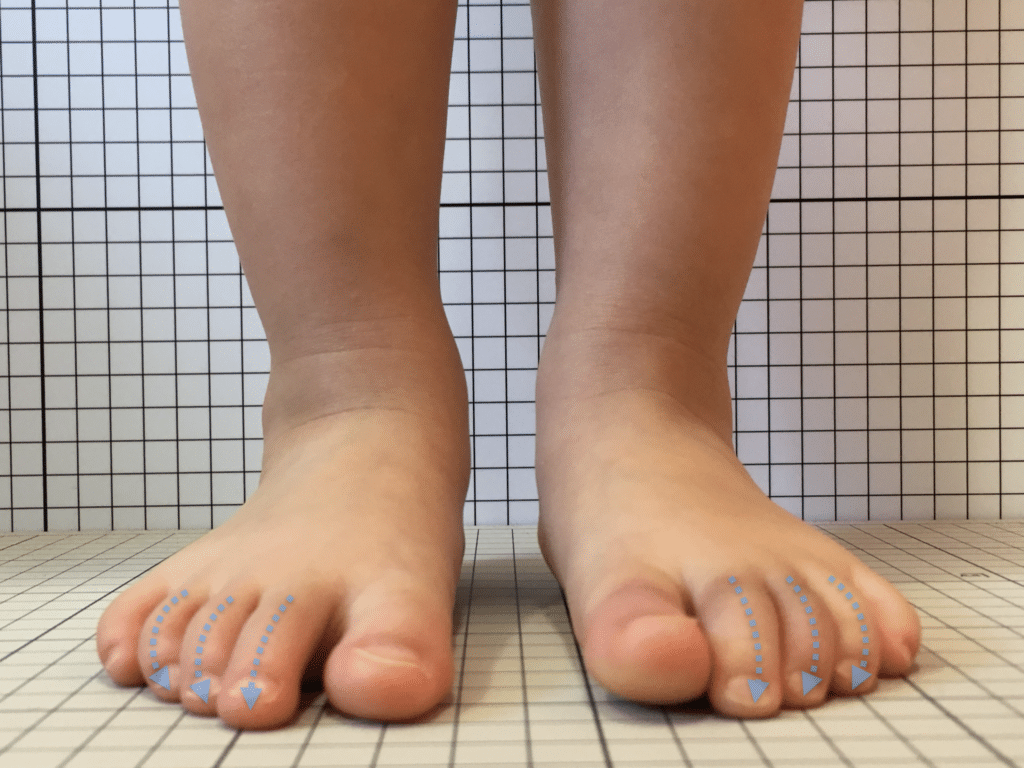
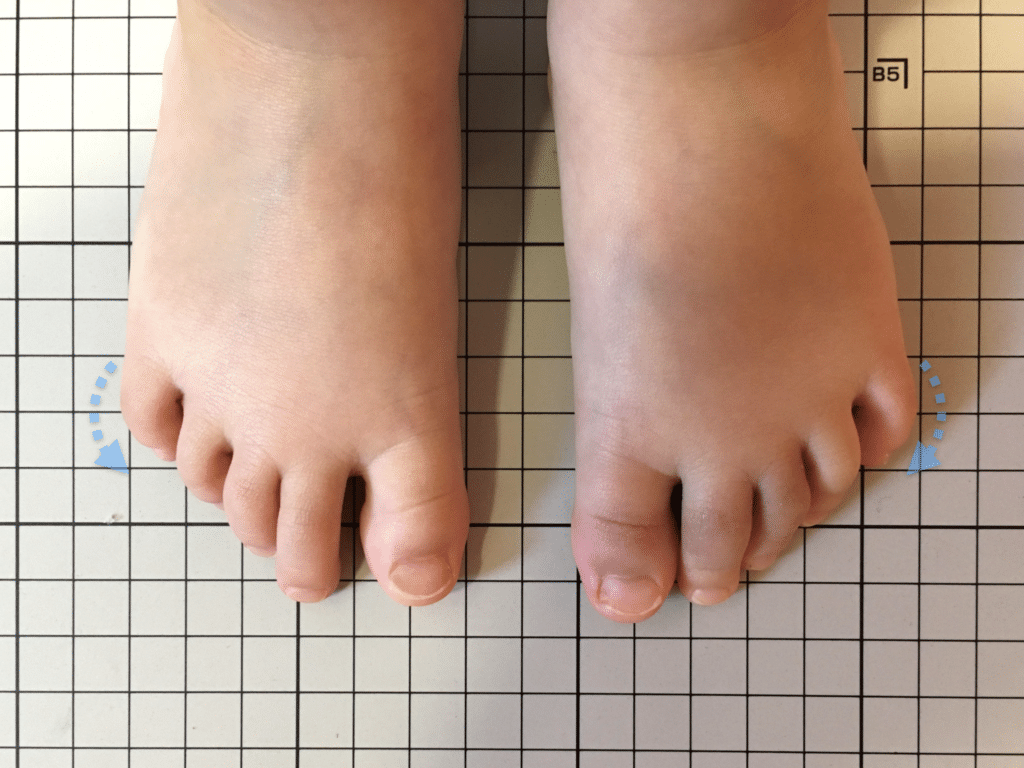
これらの変形があると、足が外側や内側に倒れやすくなり、膝関節にねじれ力が加わるとする考え方があります。
ダウンロード資料|内反小趾チェックシート
内反小趾を簡易的に確認できるPDF資料をご用意しています。
ご自宅でプリントして、足を乗せてチェックしてみてください。