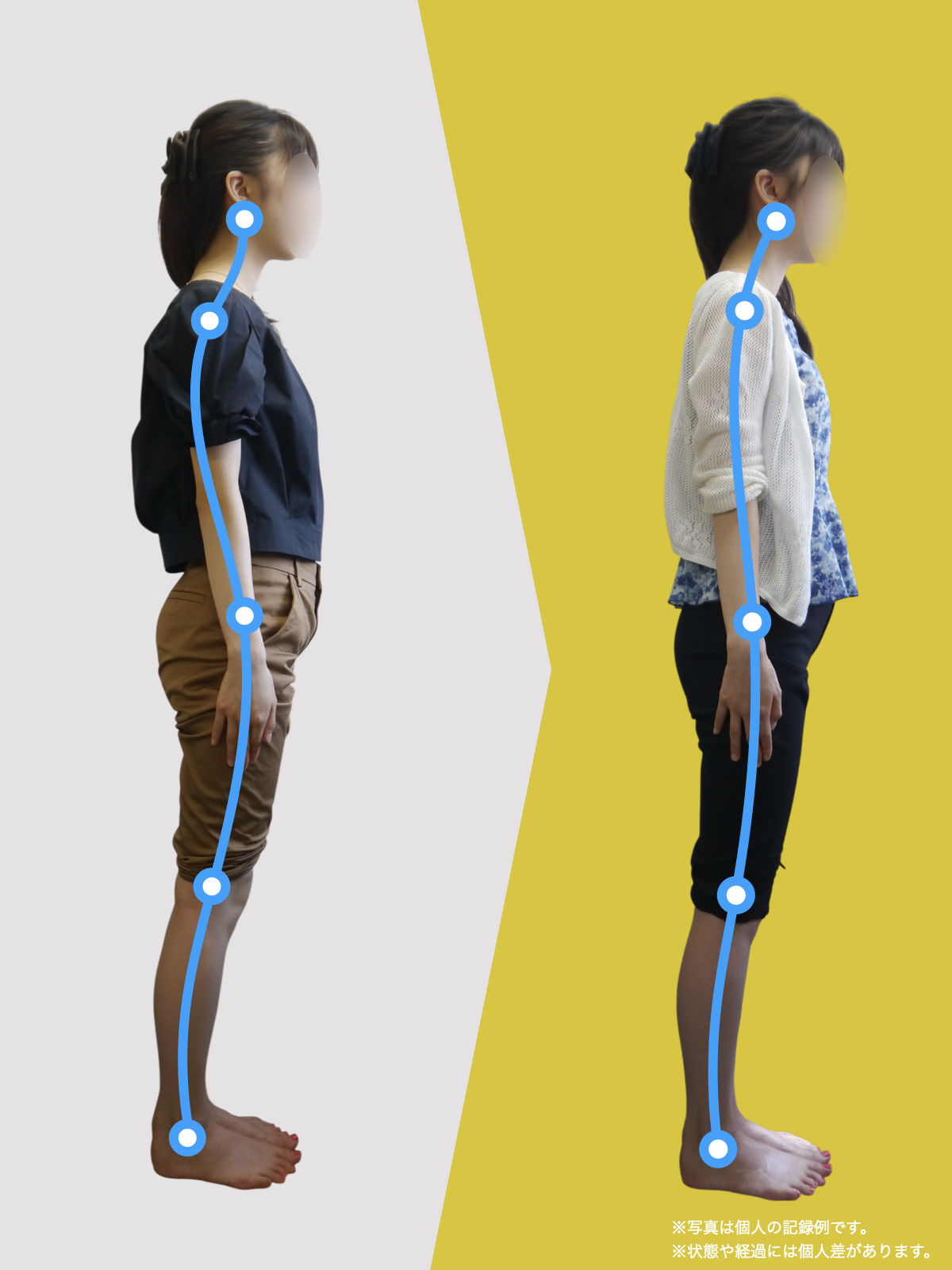
【医療監修】椎間板ヘルニアの本当の原因はどこにある?足指・姿勢・仙腸関節・生活環境から読み解く“力学モデル”の新常識

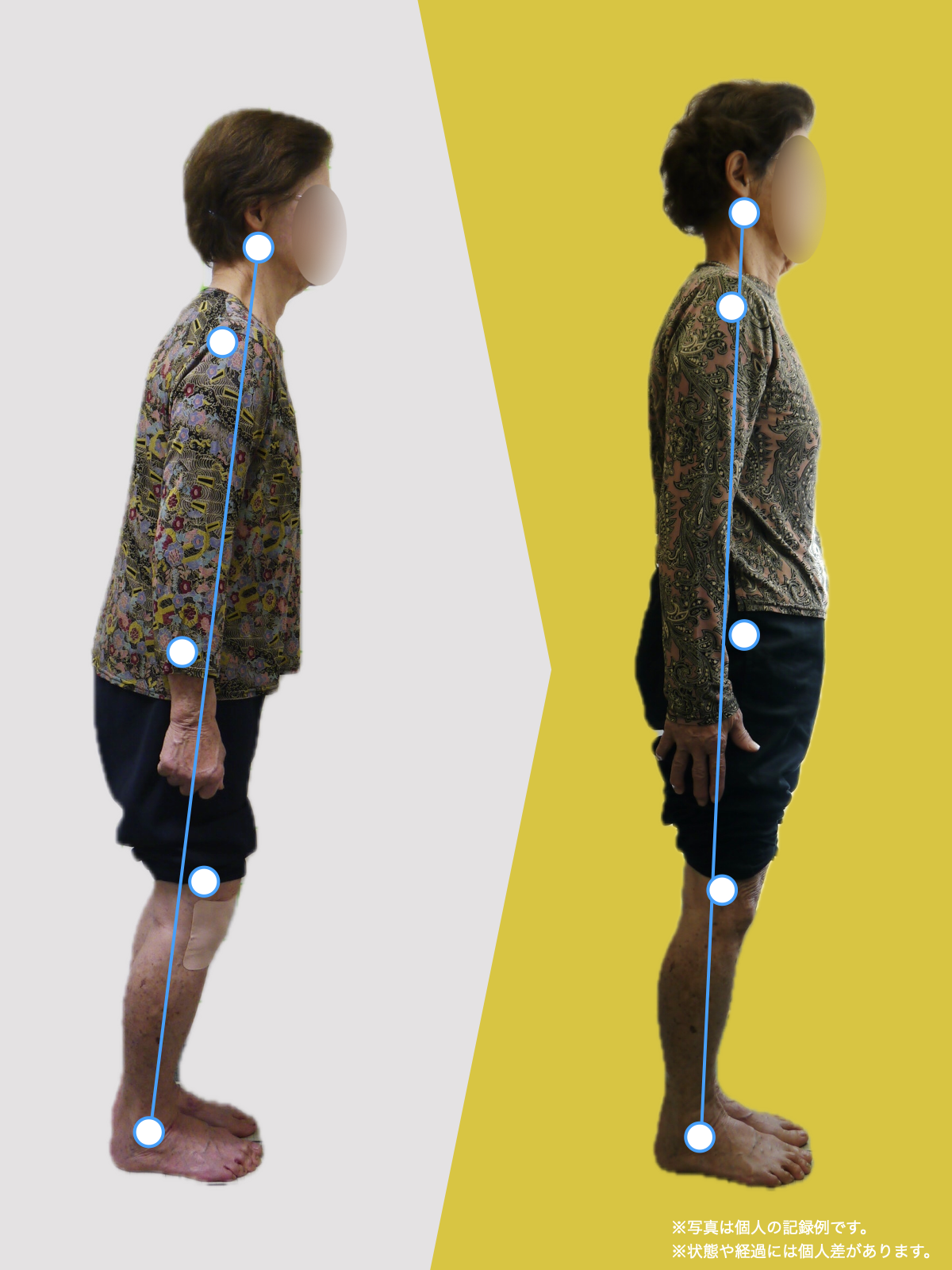
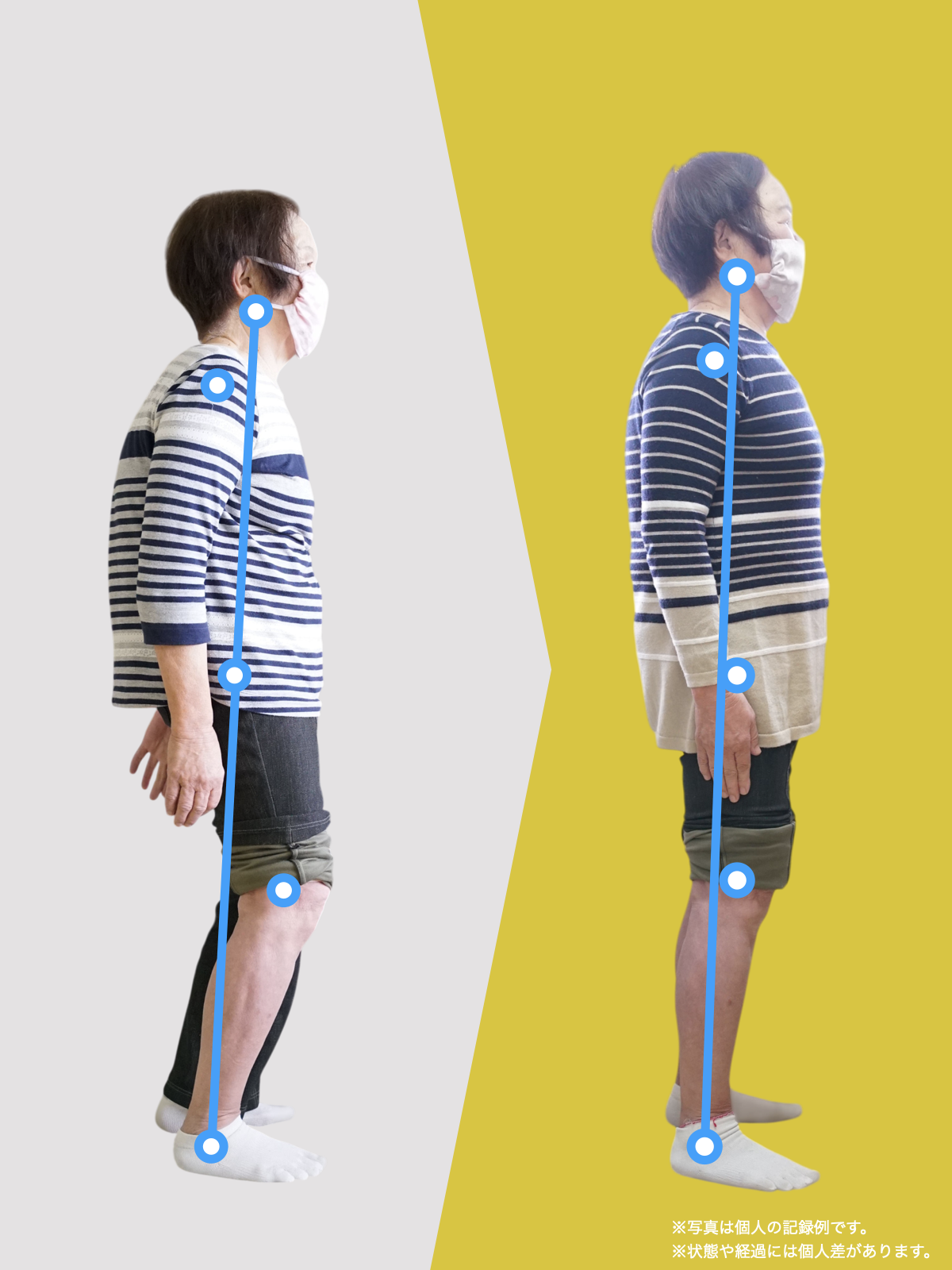
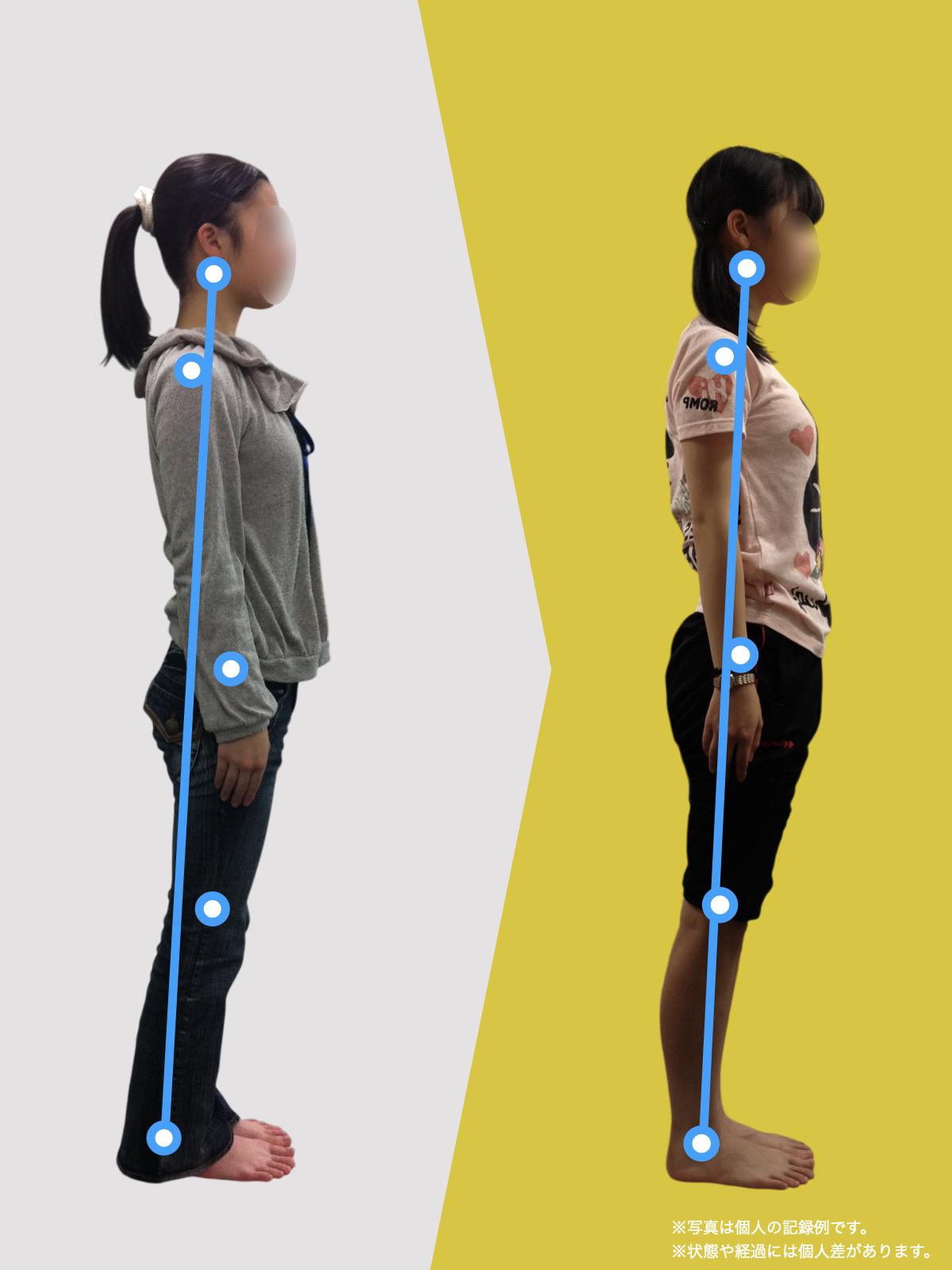
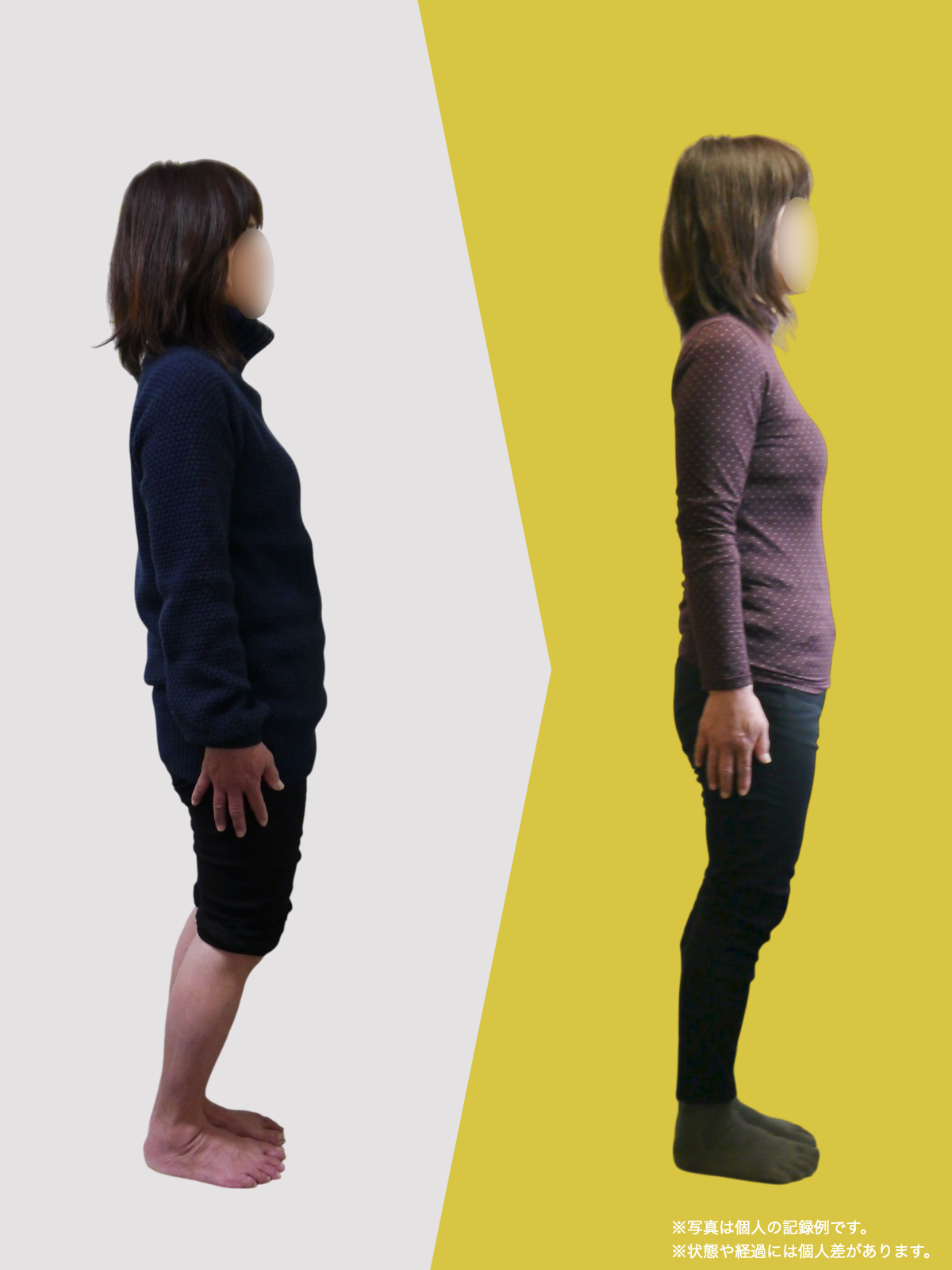
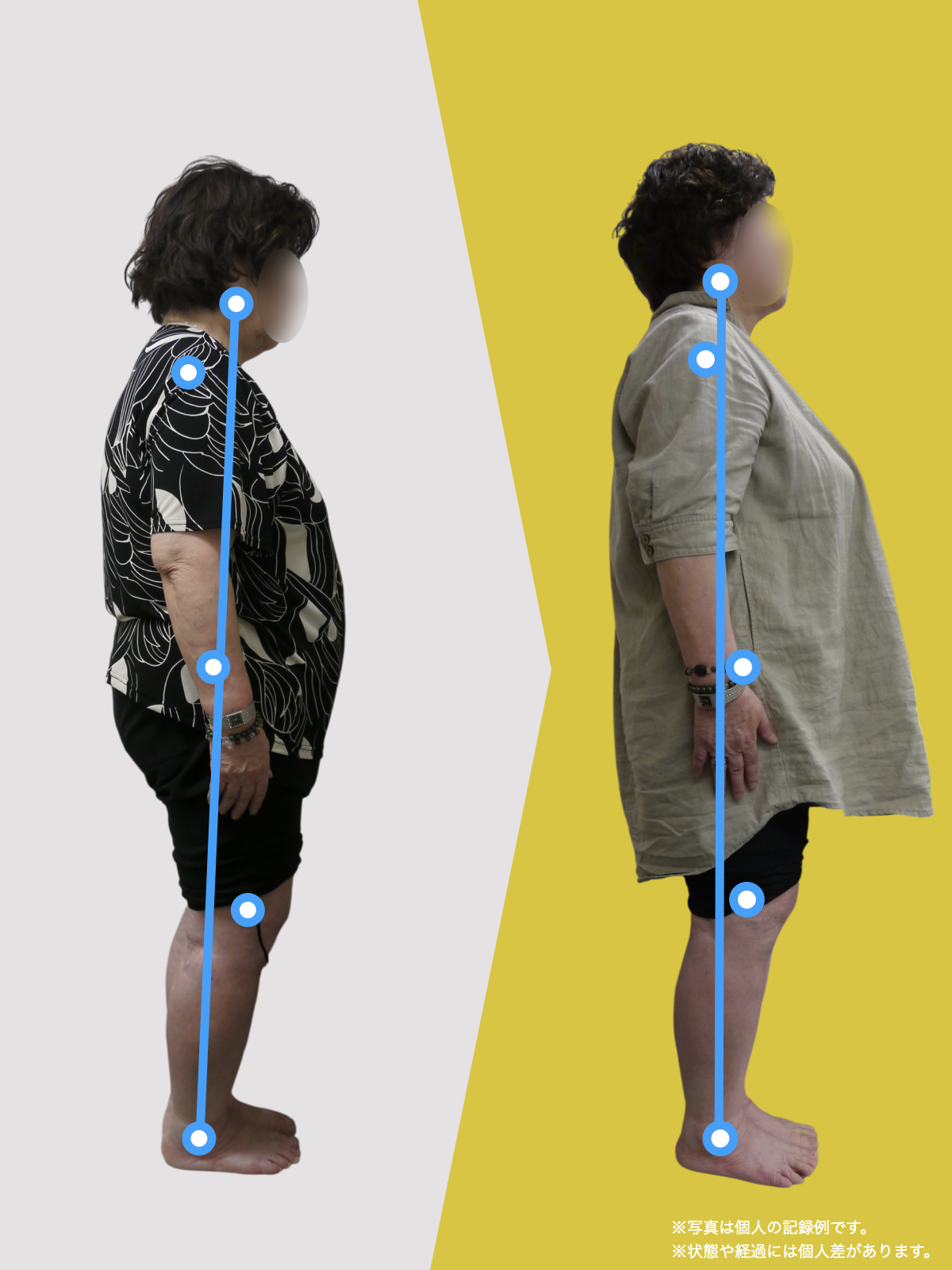
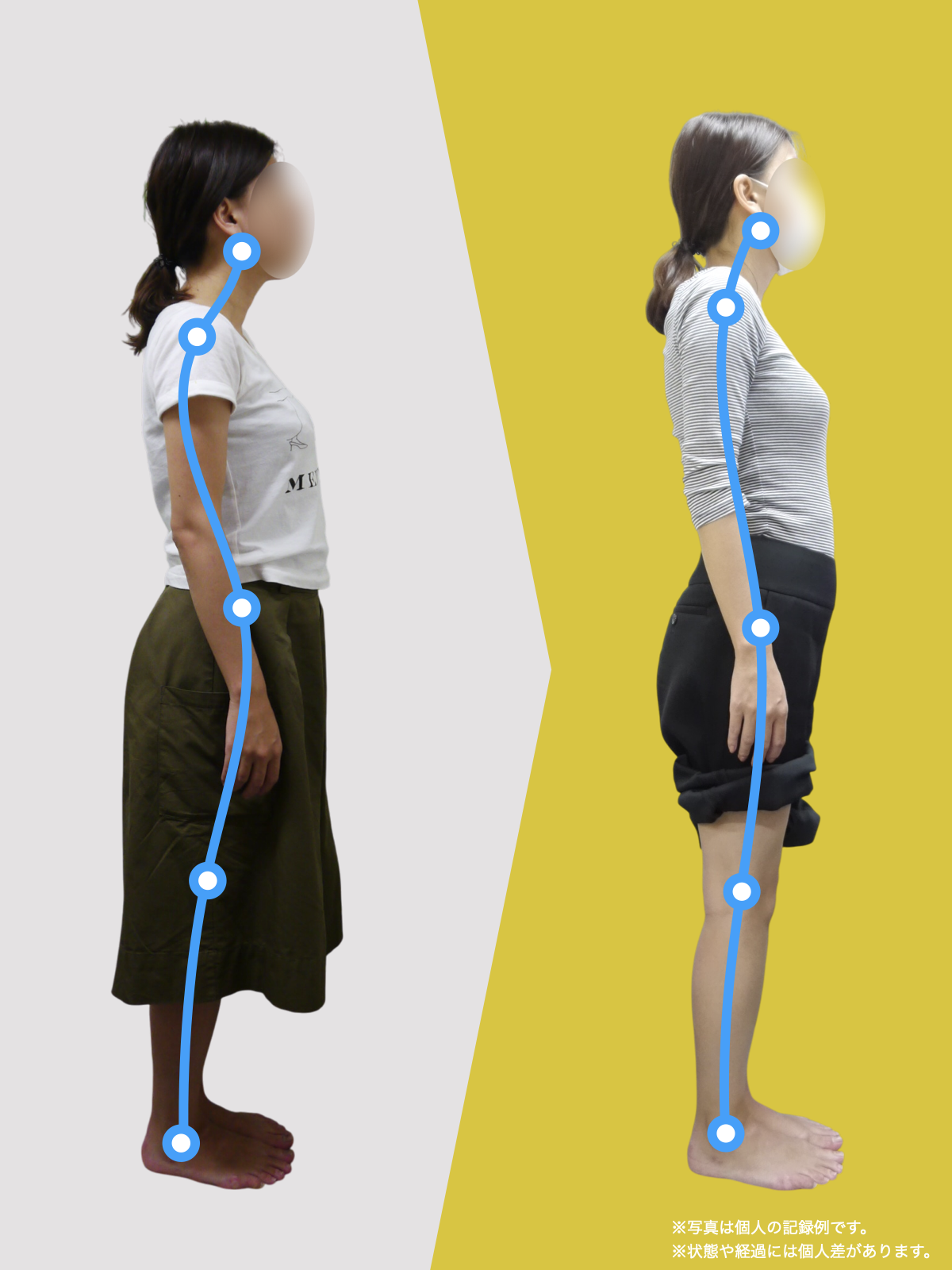
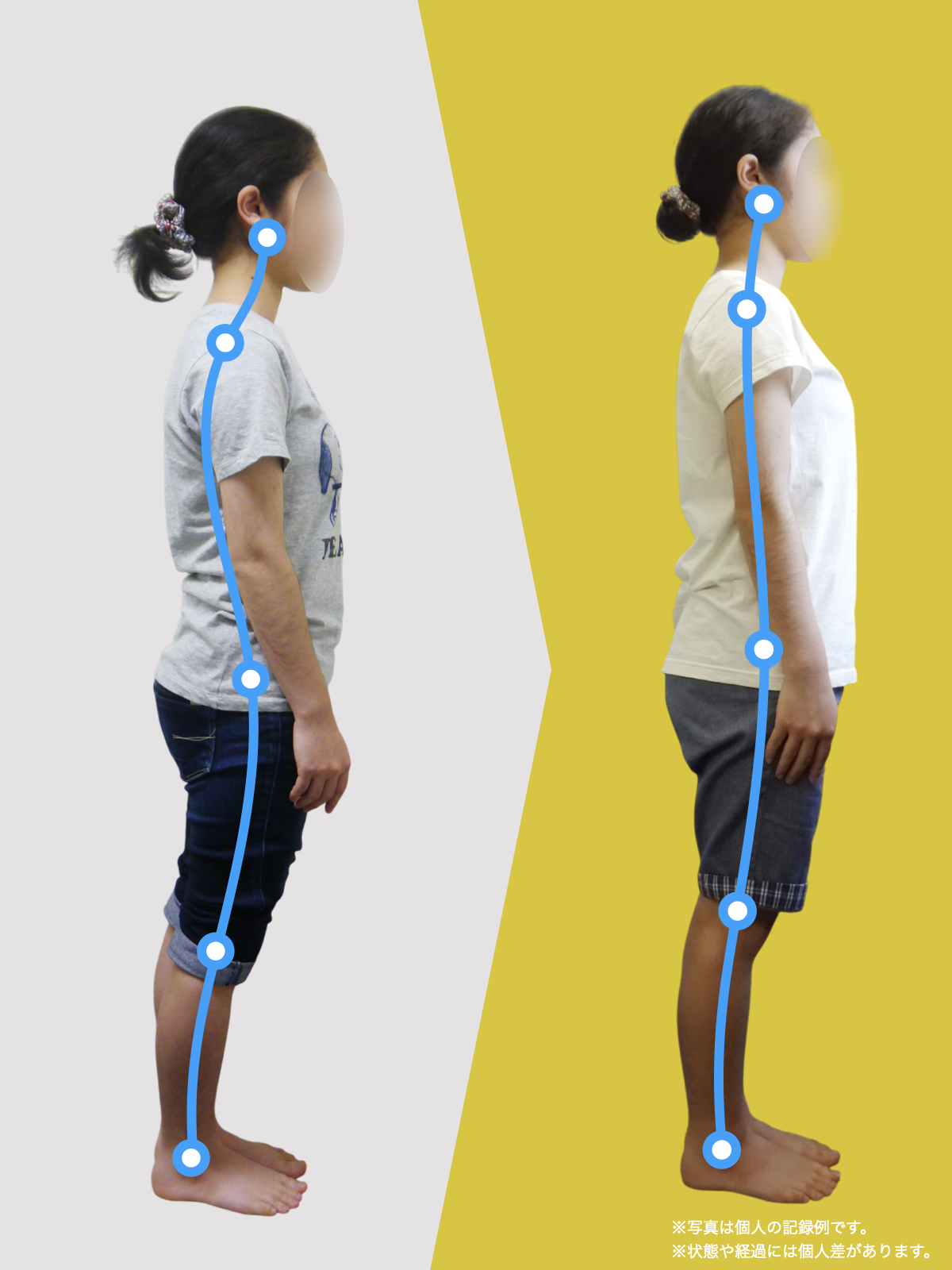
椎間板ヘルニアや腰の痛み、しびれで悩む人は、MRIに写ったヘルニアだけが原因とは限りません。足指が使えず前で踏めないと、かかと重心になって姿勢が崩れ、骨盤の角度が変わって背骨のS字がなくなり椎間板に偏った力がかかりやすくなります。さらに仙腸関節のわずかな動きの乱れが脚やお尻への痛みを招き、画像に写らないことが多いです。毎日の歩き方や靴・靴下の滑りやすさが長年の負担を作るため、腰だけでなく足指の使い方を取り戻す環境づくりや滑りにくい履物、姿勢のニュートラル化、歩き方の見直しが重要です。
はじめに
こんにちは。足指研究家の湯浅慶朗です。
私はこれまで 10万人以上の足と姿勢を評価し、東京大学との共同研究や臨床データをもとに「足指 → 姿勢 → 脊椎疾患」の因果構造 を研究してきました。
その中で、私はある疑問に強く直面しました。
■ なぜ MRI で“大きなヘルニア”が写っていても痛くない人がいるのか?
■ なぜ MRI に何も写らないのに強い痛みを訴える人がいるのか?
実はこの“矛盾”こそ、椎間板ヘルニアを理解するうえで最も重要なポイントです。
そして、国際的な研究はすでにこう断言しています。
椎間板ヘルニアは「画像に写った形」だけでは判断できない。
痛みは足指・姿勢・関節運動・歩行・生活環境など、全身のバランスと深く関係する。
以下では、
① 国際的な研究が示す「画像診断だけでは説明できない腰痛の実態」
② 私が臨床で観察してきた「足指から始まる姿勢変化」
③ 仙腸関節・椎間関節の“機能的な動きの乱れ”という視点
④ 全身を一体として捉える腰痛理解の新しい枠組み
これらを統合し、腰痛を多面的に理解するための包括的な解説として整理しました。
この症状は、単独で起きているものではありません。
足指を起点に、重心・姿勢・関節・神経へと連鎖していく
「Hand-Standing理論」という身体構造モデルの中で理解できます。
湯浅慶朗【公式】足指研究所
ただ、椎間板ヘルニアはテーマが広く、途中から
「結局、自分はどこから見直せばいいのか?」
「姿勢?仙腸関節?それとも足元?」
と迷子になりやすいのも事実です。
そこで、この記事の内容を“構造の地図”として整理した全体像まとめも別で用意しました。
▶︎ 【医療監修】椎間板ヘルニアの本当の原因と全体像― 痛み・姿勢・足元までを「構造」で整理する

第1章|椎間板ヘルニアとは何か(基礎)
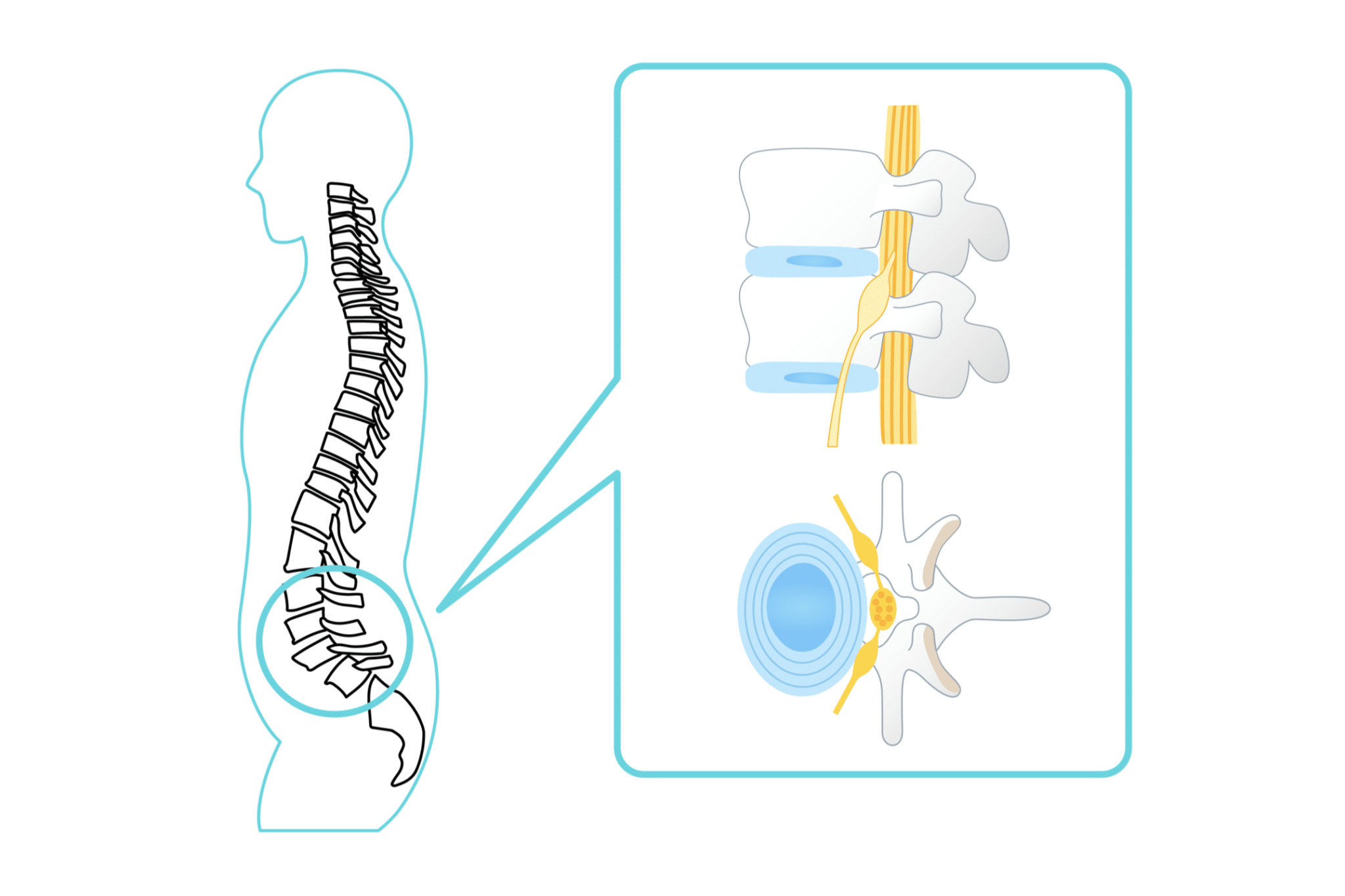
椎間板は、背骨と背骨の間にある「衝撃吸収クッション」です。
中心にはジェル状の髄核、その周囲を繊維輪が包んでいます。
●前方の圧力
●姿勢変化
●加齢による水分減少
●日常反復動作
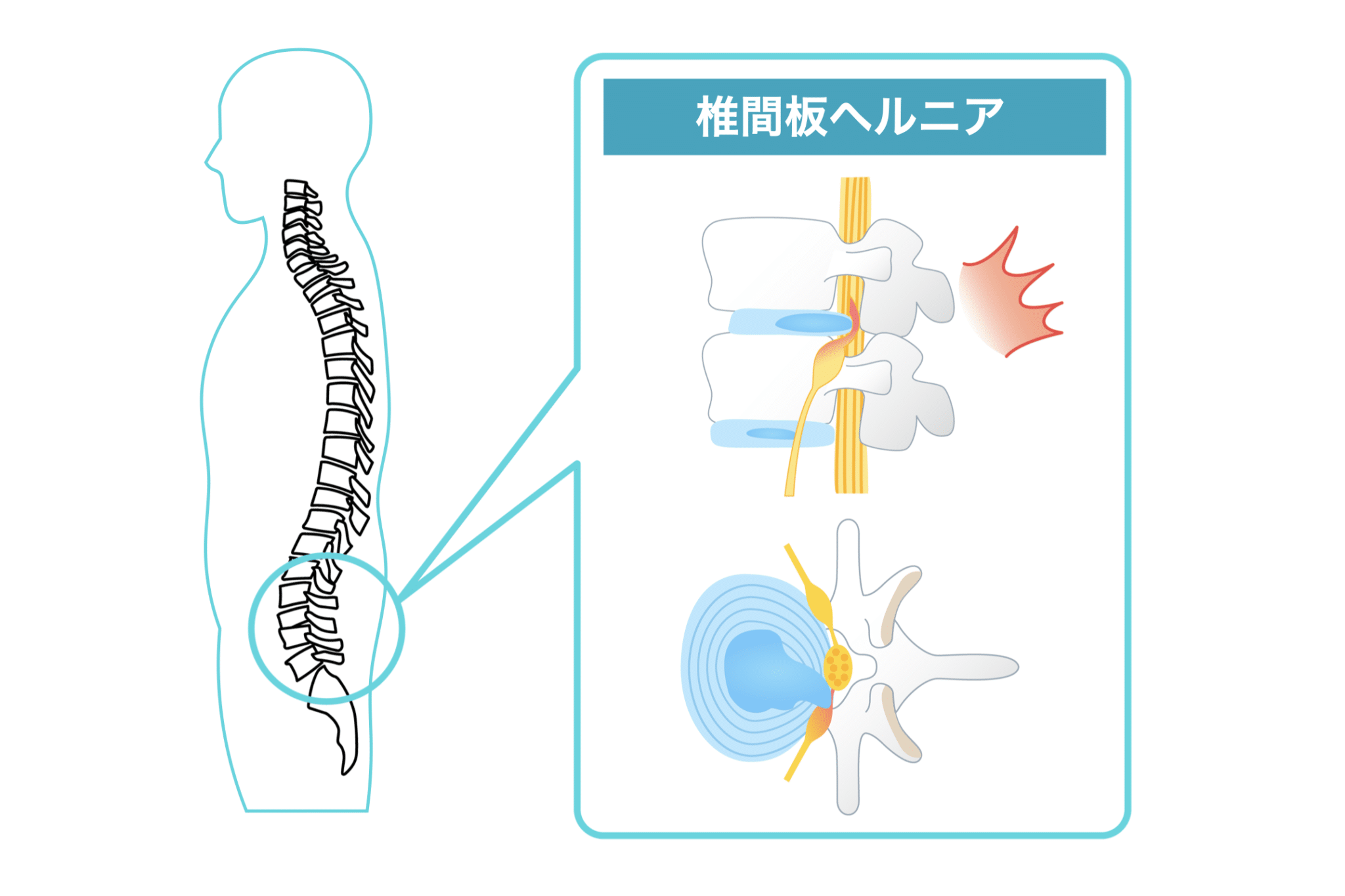
これらが重なると、髄核が後ろ側へ押し出され、神経と近づくことがあります。
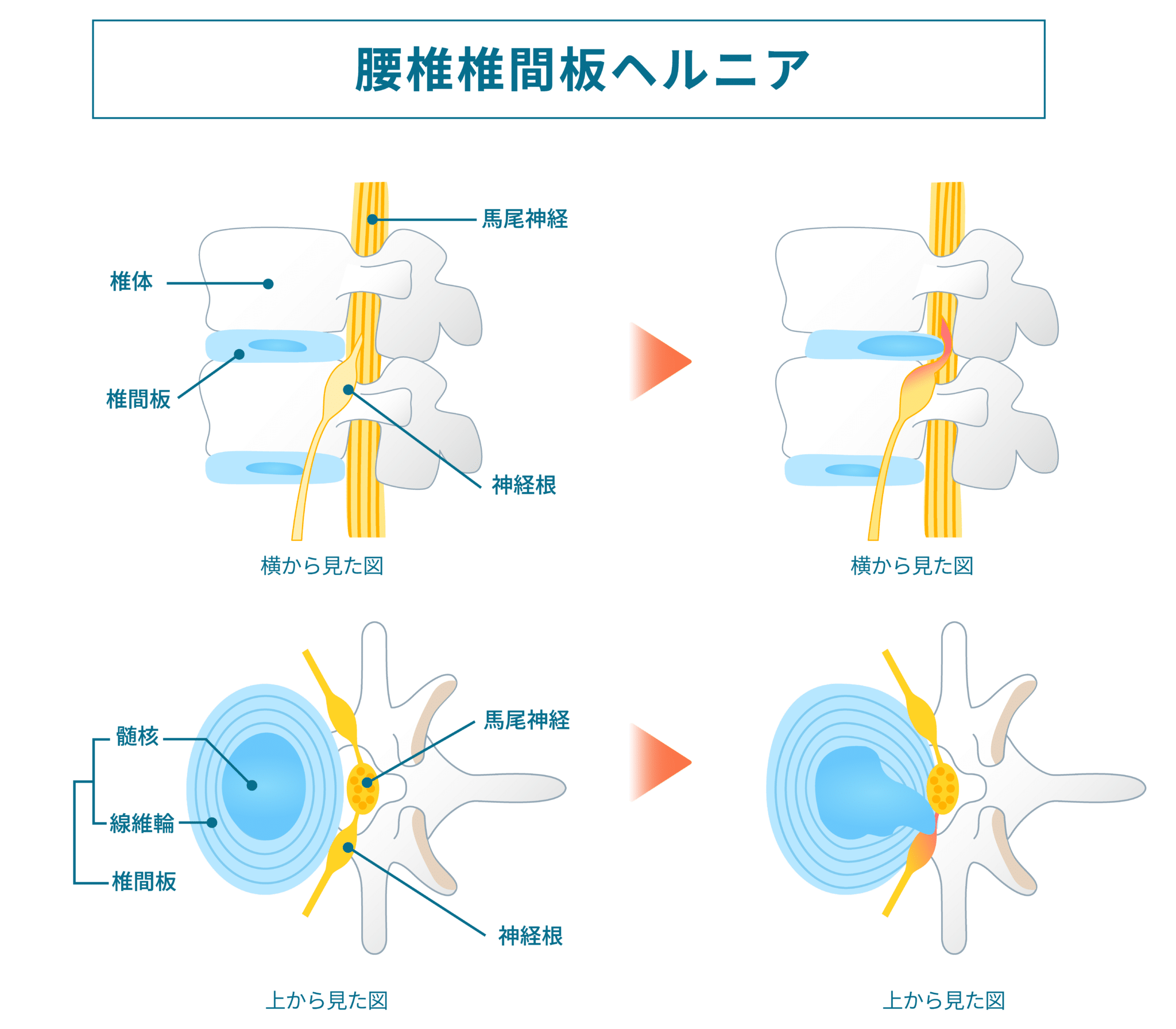
これを一般的に “椎間板ヘルニア” と呼びます。
ただし、後ほど説明するように——
ヘルニアが写っていても痛みがない人が一定数存在します。
第2章|【世界の研究】画像診断の“ウソ”から見える真実
── MRI と痛みは一致しない
1970年代以降、世界の整形外科でずっと議論されてきたテーマはこれです。
「MRIでヘルニアが写った=痛みの原因である」
この考えは本当に正しいのか?
実は、1990年代からの大規模研究が「No」と答えています。
■ 研究①:Boden ら(1990, J Bone Joint Surg Am)
無症状(痛みゼロ)の67名に MRI を撮影した結果:
| 年齢 | 椎間板ヘルニア | 膨らみ | 変性 | 狭窄 |
|---|---|---|---|---|
| 20–39歳 | 21% | 56% | 34% | 1% |
| 40–59歳 | 22% | 50% | 59% | 0% |
| 60–80歳 | 36% | 79% | 93% | 21% |
痛みがなくても“ヘルニア”は普通に存在する。
これは腰痛医療における大転換点となりました。
■ 研究②:Jensen ら(1994, N Engl J Med)
無症状98名に MRI を撮影すると:
| 所見 | 割合 |
|---|---|
| 椎間板ヘルニア | 27% |
| 椎間板の膨らみ | 52% |
| 髄核の突出 | 1% |
無症状でも画像異常が見つかるのは珍しくない。
■ 研究③:Boos ら(1995, Spine)
手術適応レベルの患者46名と、無症状者46名を比較。
| 所見 | 無症状者 |
|---|---|
| 椎間板ヘルニア | 76% |
| 椎間板変性 | 85% |
ヘルニアの形状・タイプは、症状の有無と一致しなかった。
■ 研究④:Tong ら(2006, BMR)
55歳以上で腰痛・しびれなどの症状が一切ない無症状者33名に対し、腰椎MRIを実施。
| 所見 | 割合 |
|---|---|
| 椎間板ヘルニア | 18.2% |
| 椎間板隆起(bulging) | 84% |
| 靭帯肥厚(ligamentous thickening) | 67% |
| 脊柱管狭窄(軽度〜重度) | 68.5% |
高齢層では「画像異常がない人」を探すほうが難しい。
■ 研究⑤:Matsumoto ら(2010, Spine)
腰痛・しびれなどの症状が一切ない 日本人94名(平均48.0±13.4歳) を対象に、胸椎と頸椎のMRI検査を実施。
| 所見 | 割合 |
|---|---|
| 椎間板変性(DSI) | 37.2% |
| 後方への椎間板突出(PDP) | 30.9% |
| 硬膜嚢の前方圧迫(ACD) | 29.8% |
| 椎間腔狭小化 | 4.3% |
さらに、頸椎にも何らかの変性所見があった人は 90.4% に達した。
中年層でも胸椎・頸椎の画像が“完全に正常”な人はほぼ存在しない。
■ 研究の総まとめ
画像と痛みの強さは一致しない
MRIは“構造の写真”であり“痛みの原因”を決めるものではない
異常=病気ではなく、加齢変化の一部であることが多い
これは腰痛の国際ガイドラインでも強調されている視点です。
第3章|では、痛みの本当の原因はどこにあるのか?
ここからが本題です。
そして、ここが 私の研究・臨床経験がもっとも力を発揮する領域 です。
痛みは以下が複合して生じます:
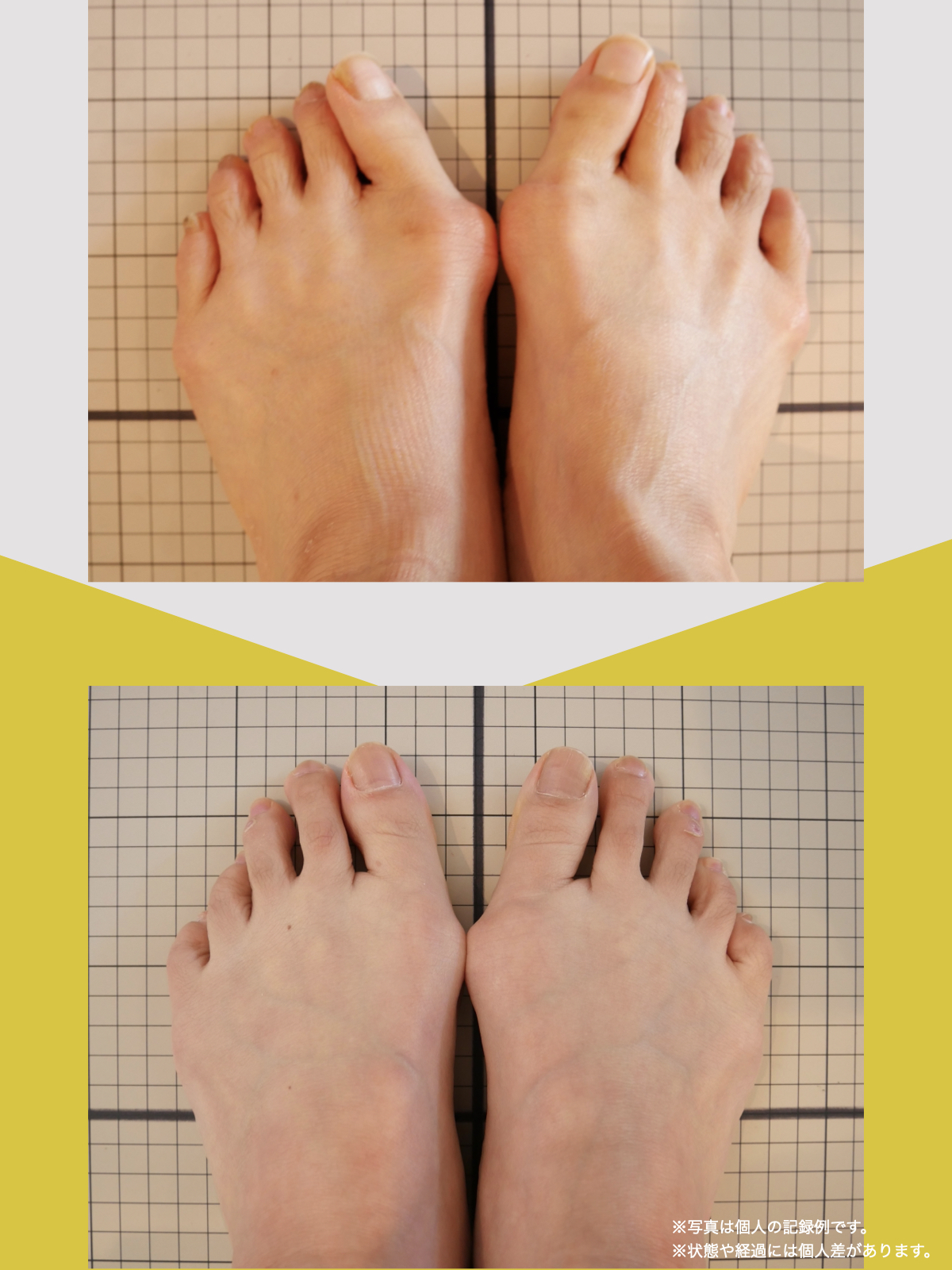
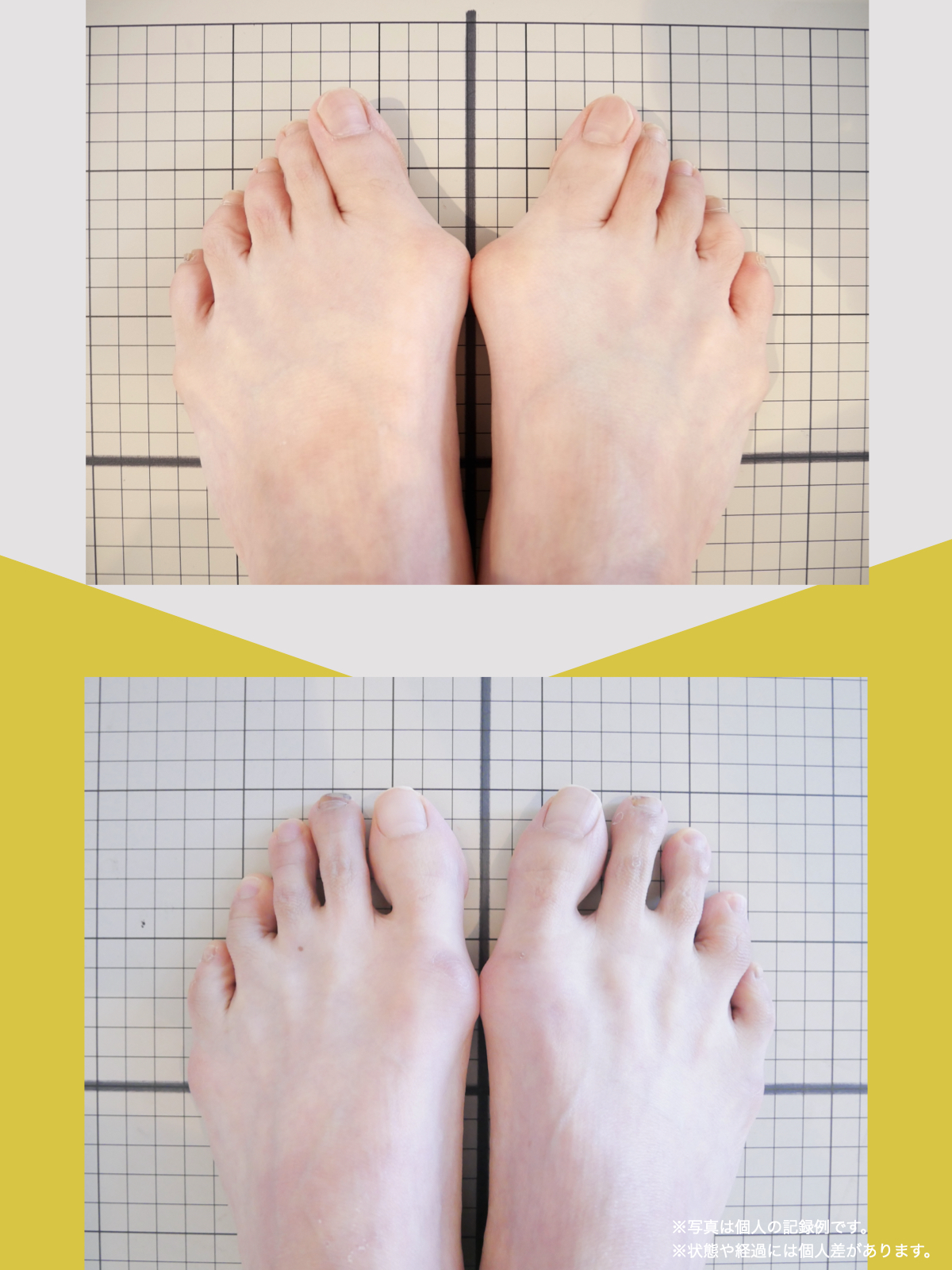
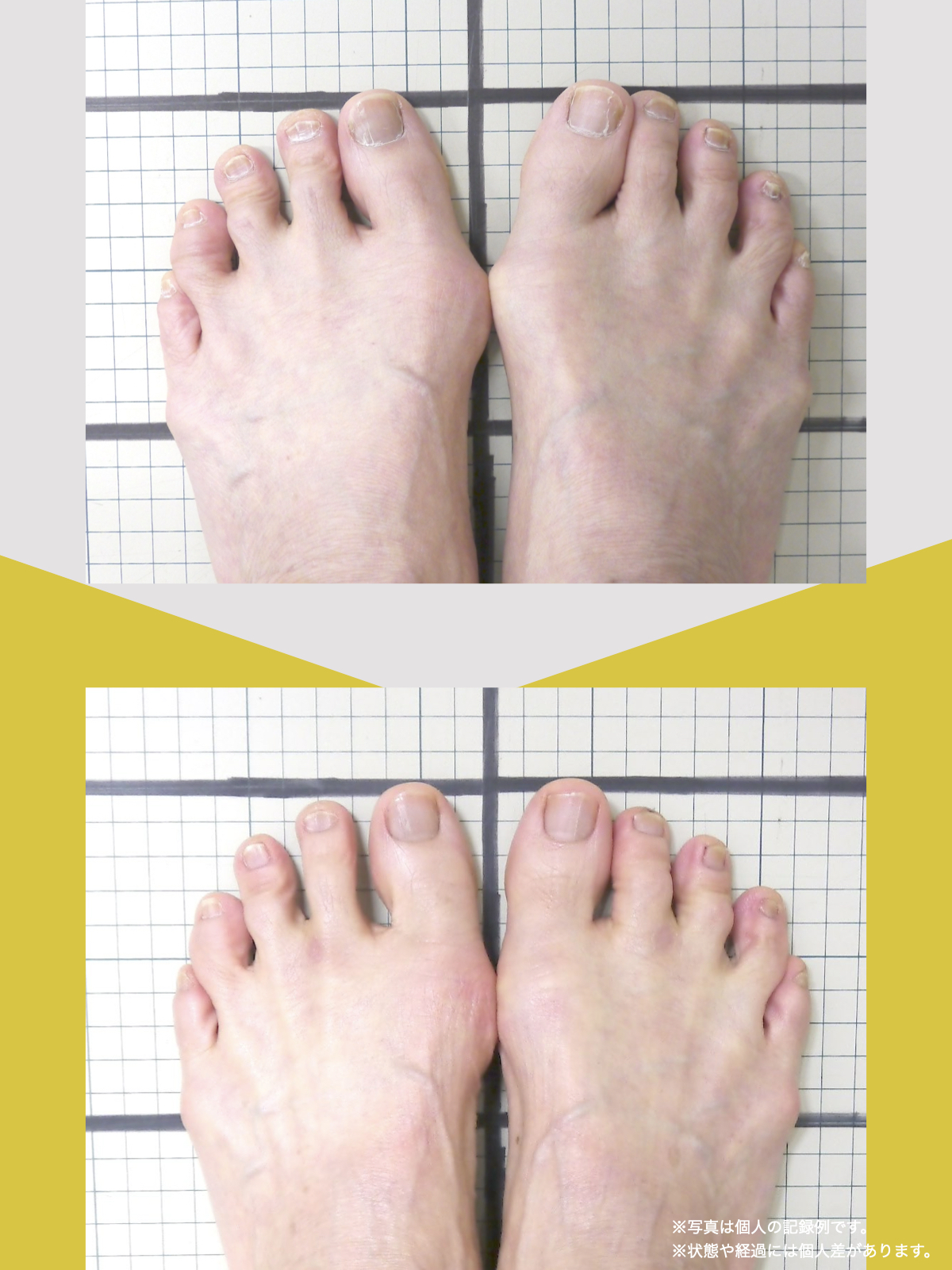
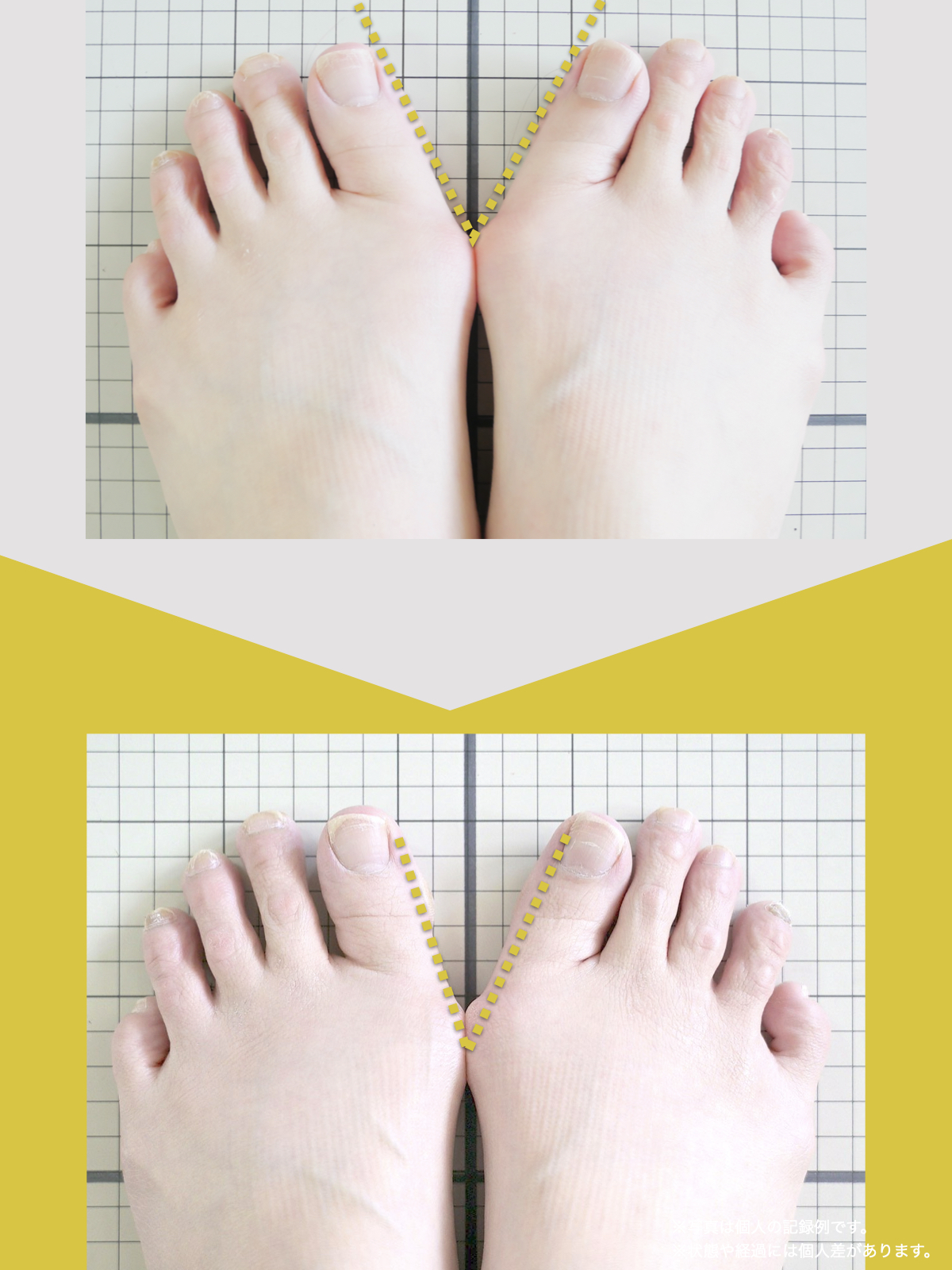
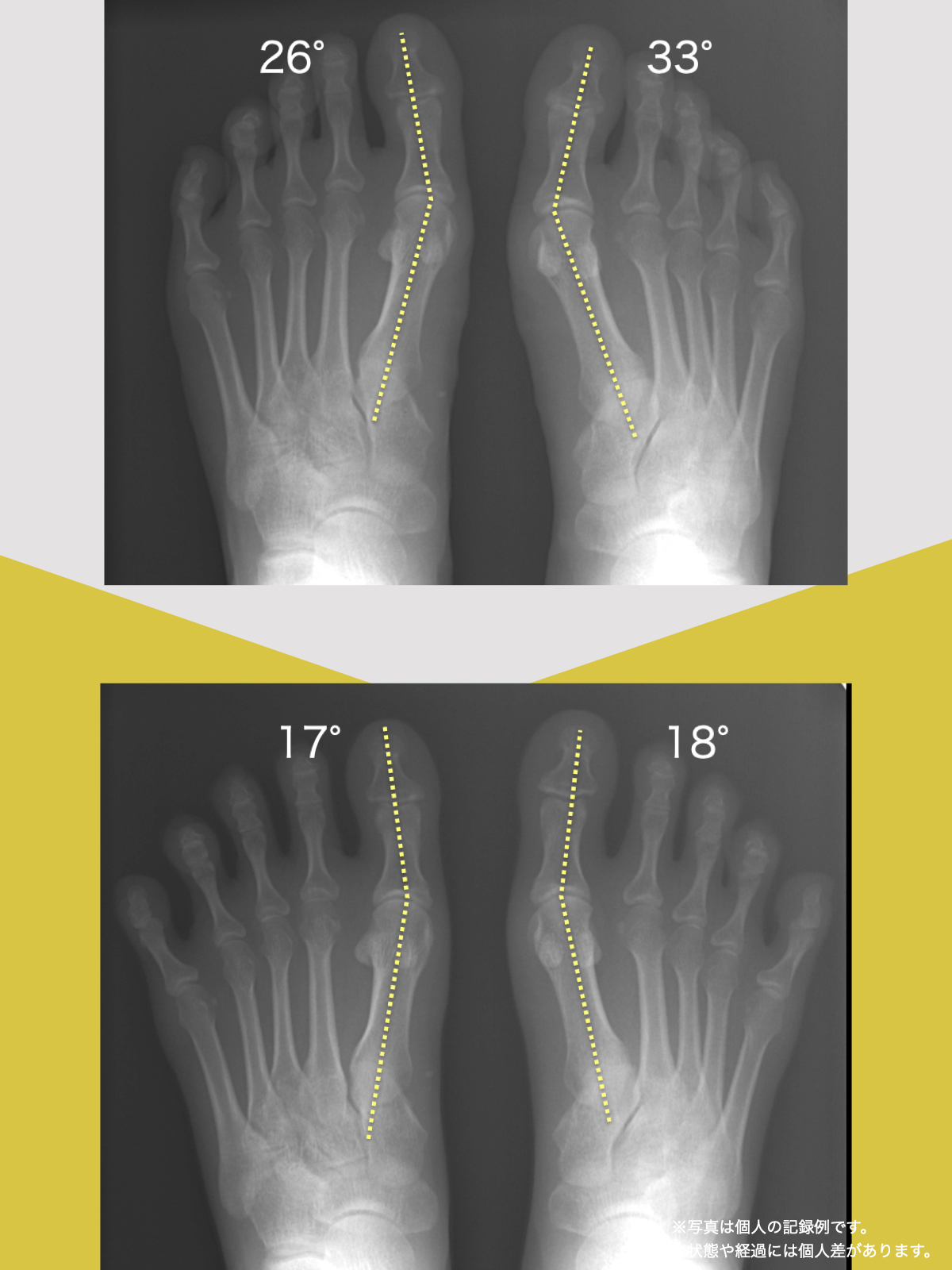
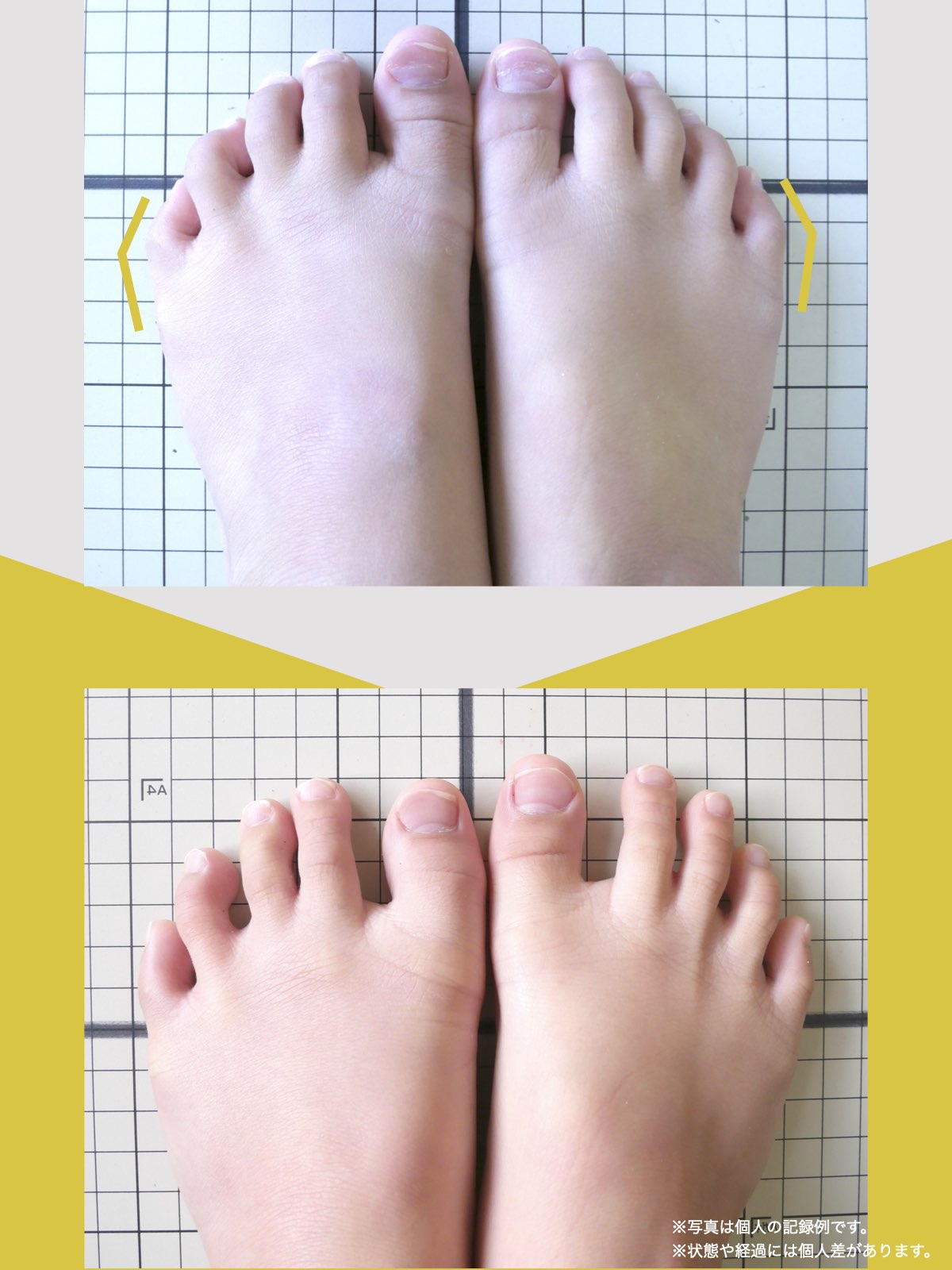
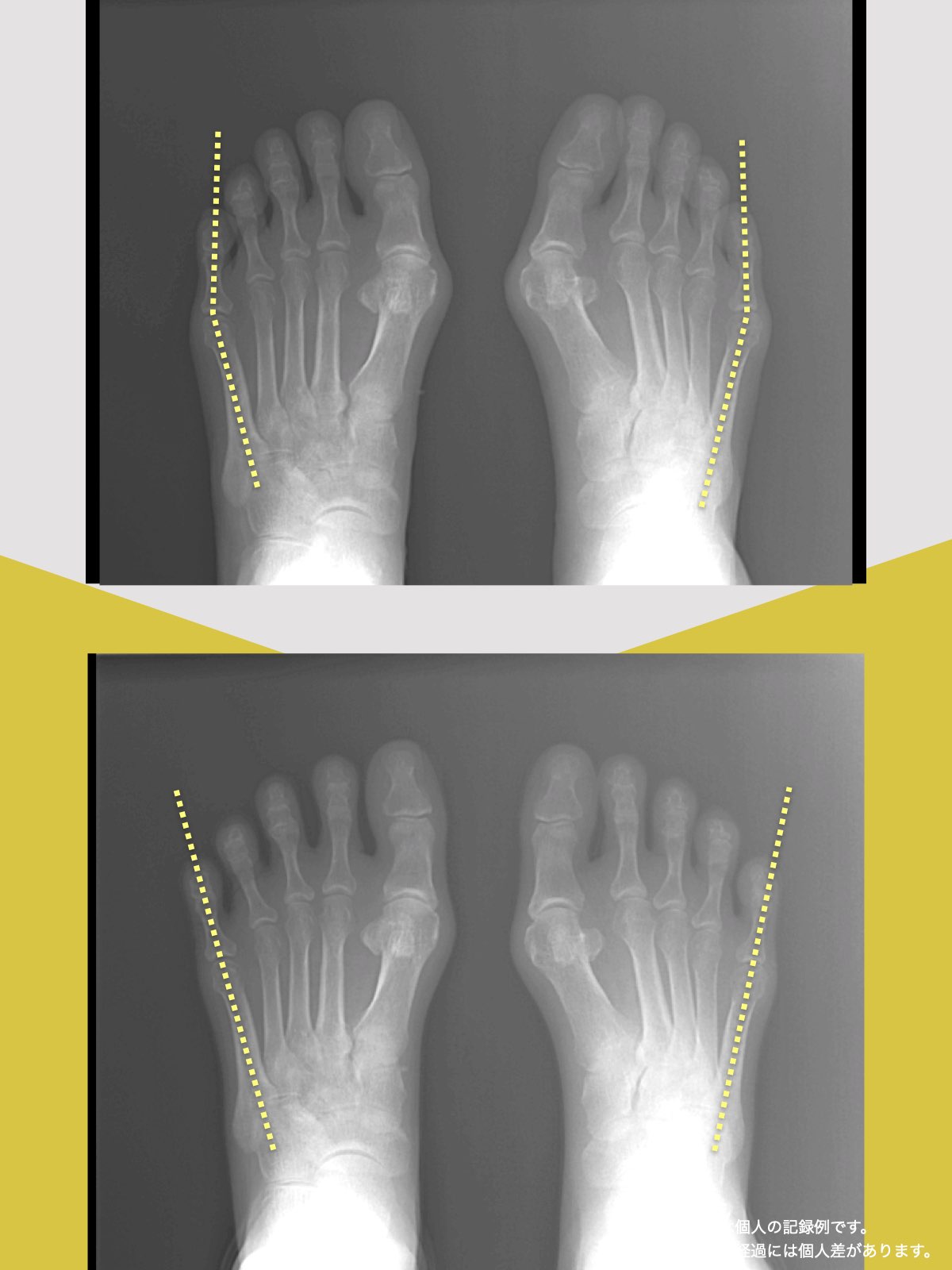
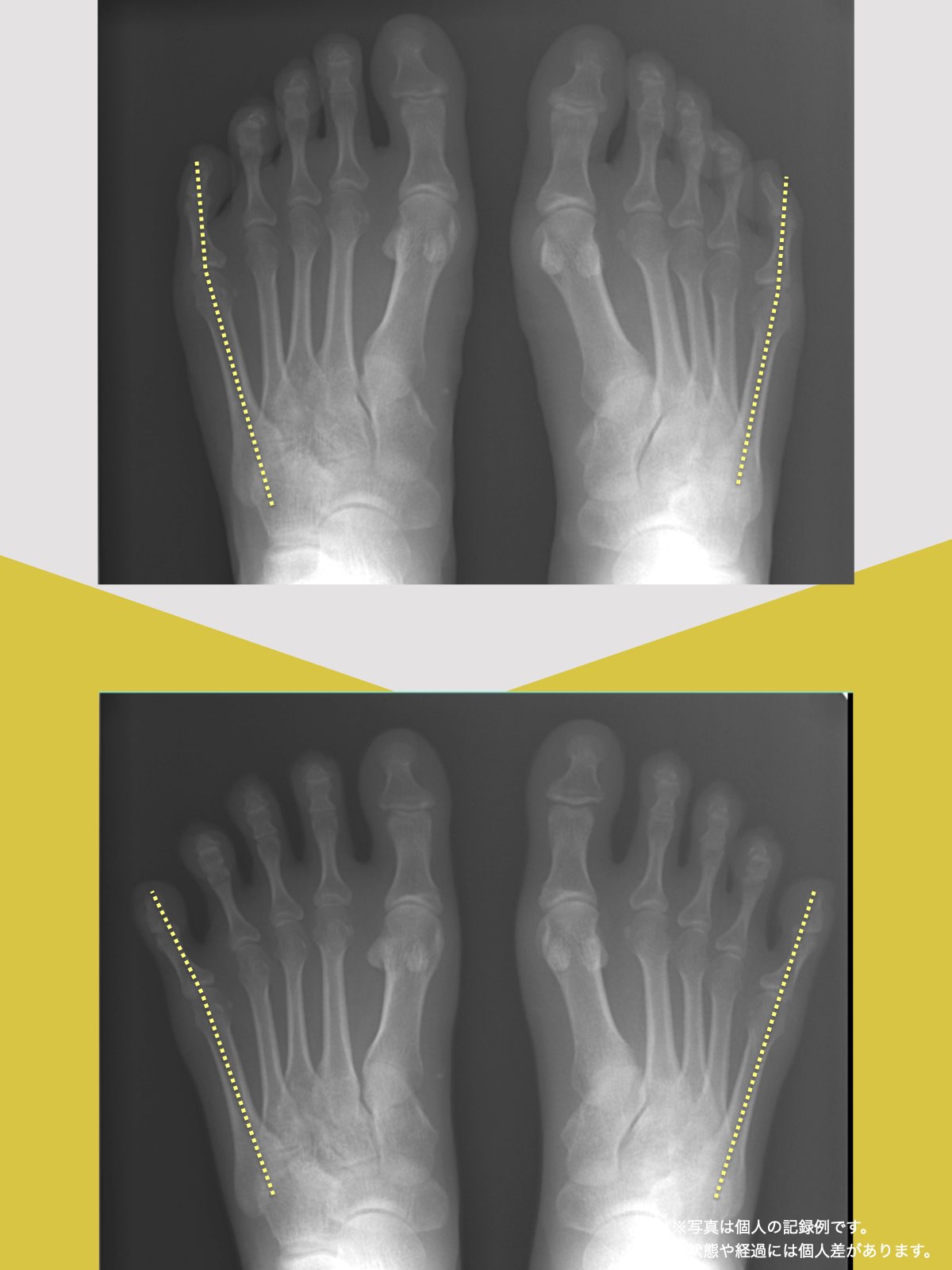
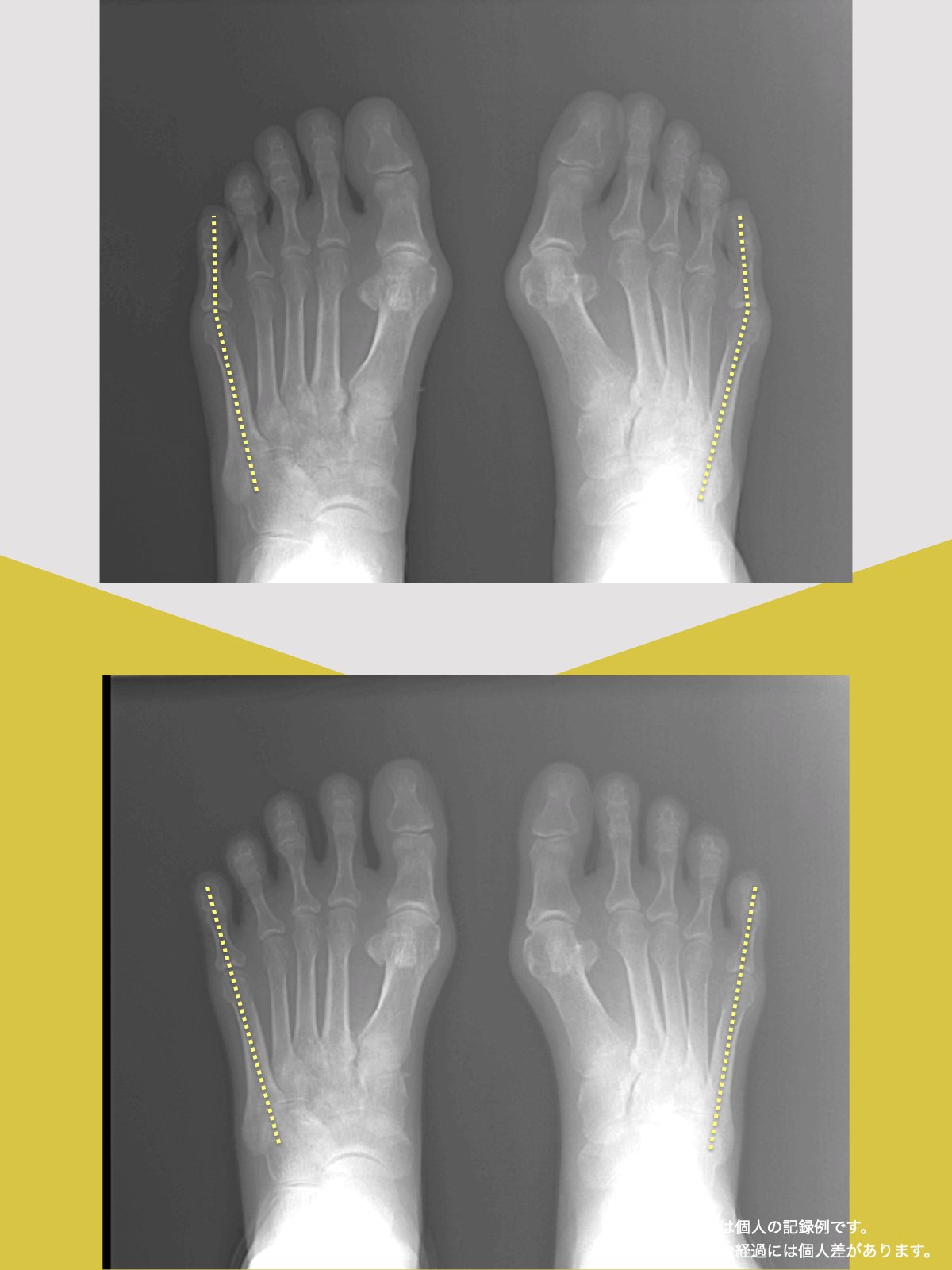
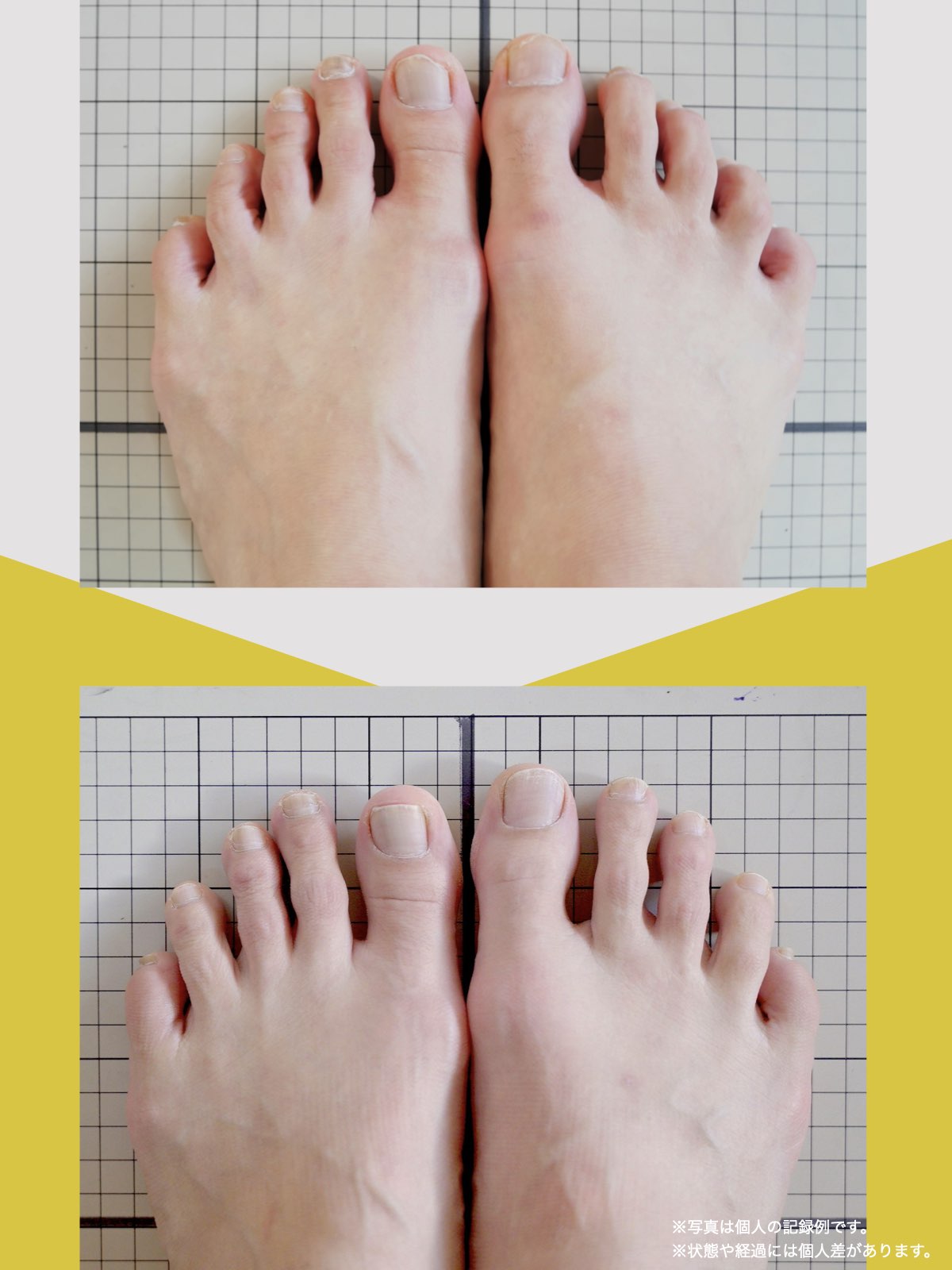
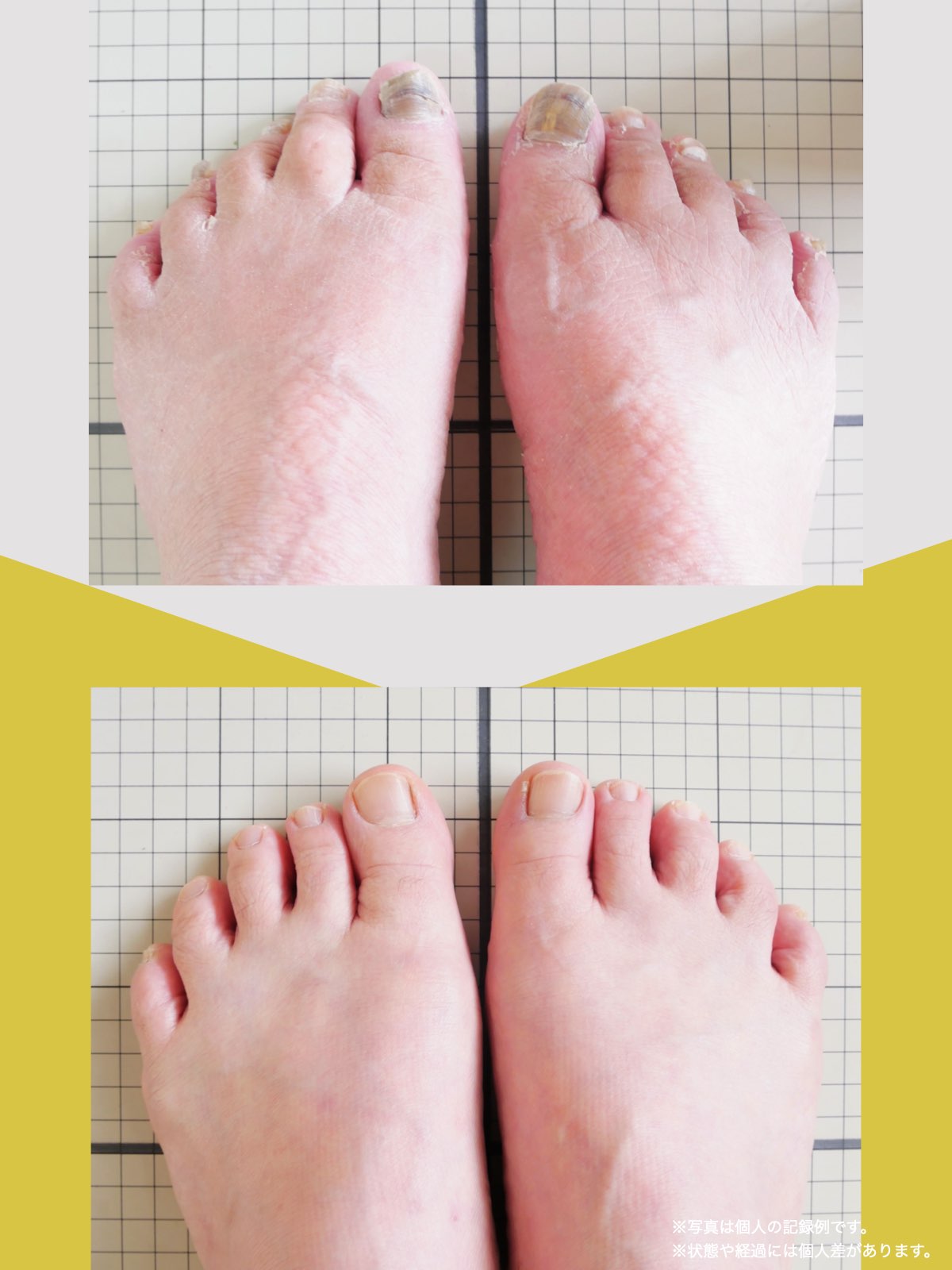
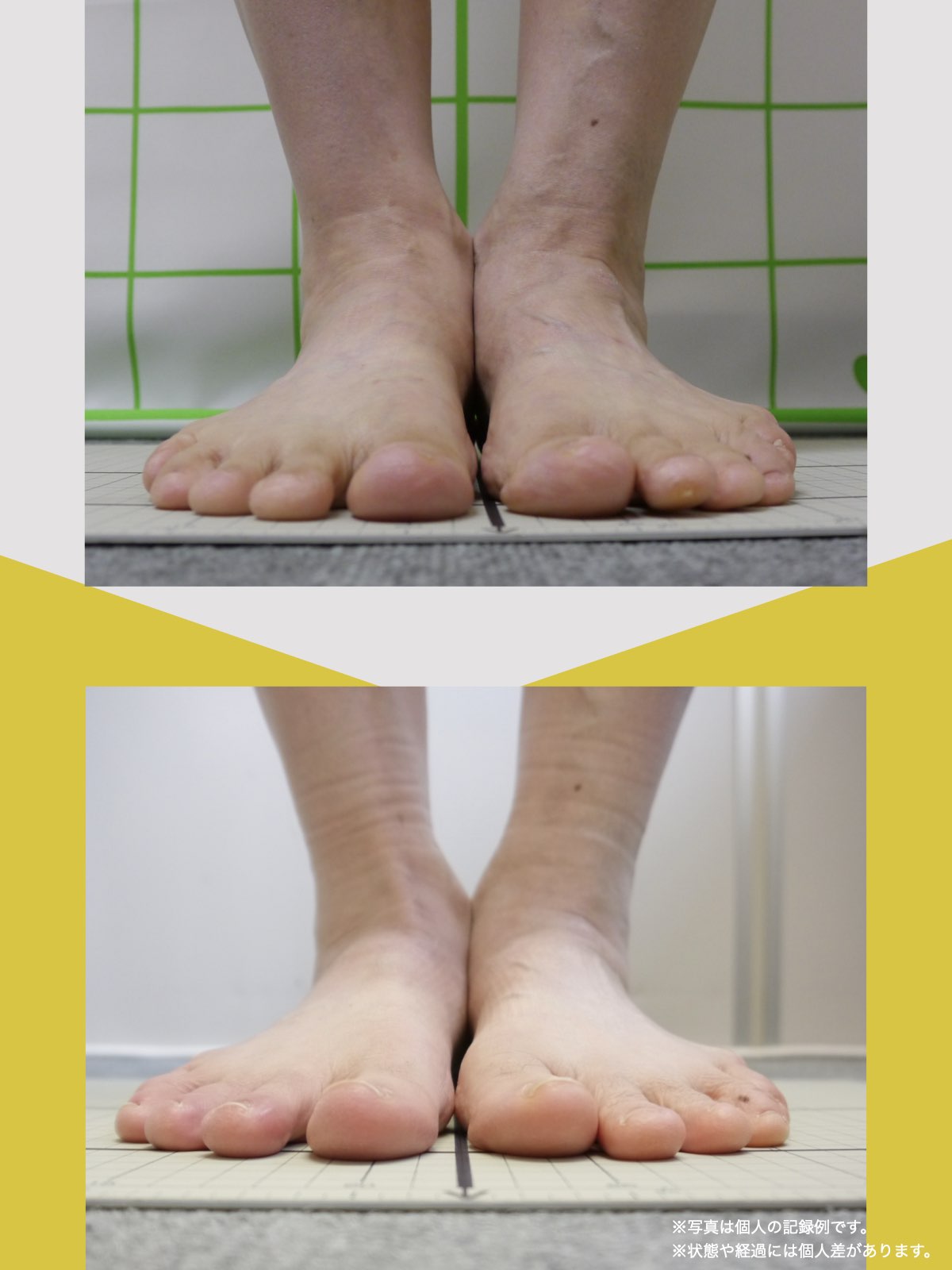
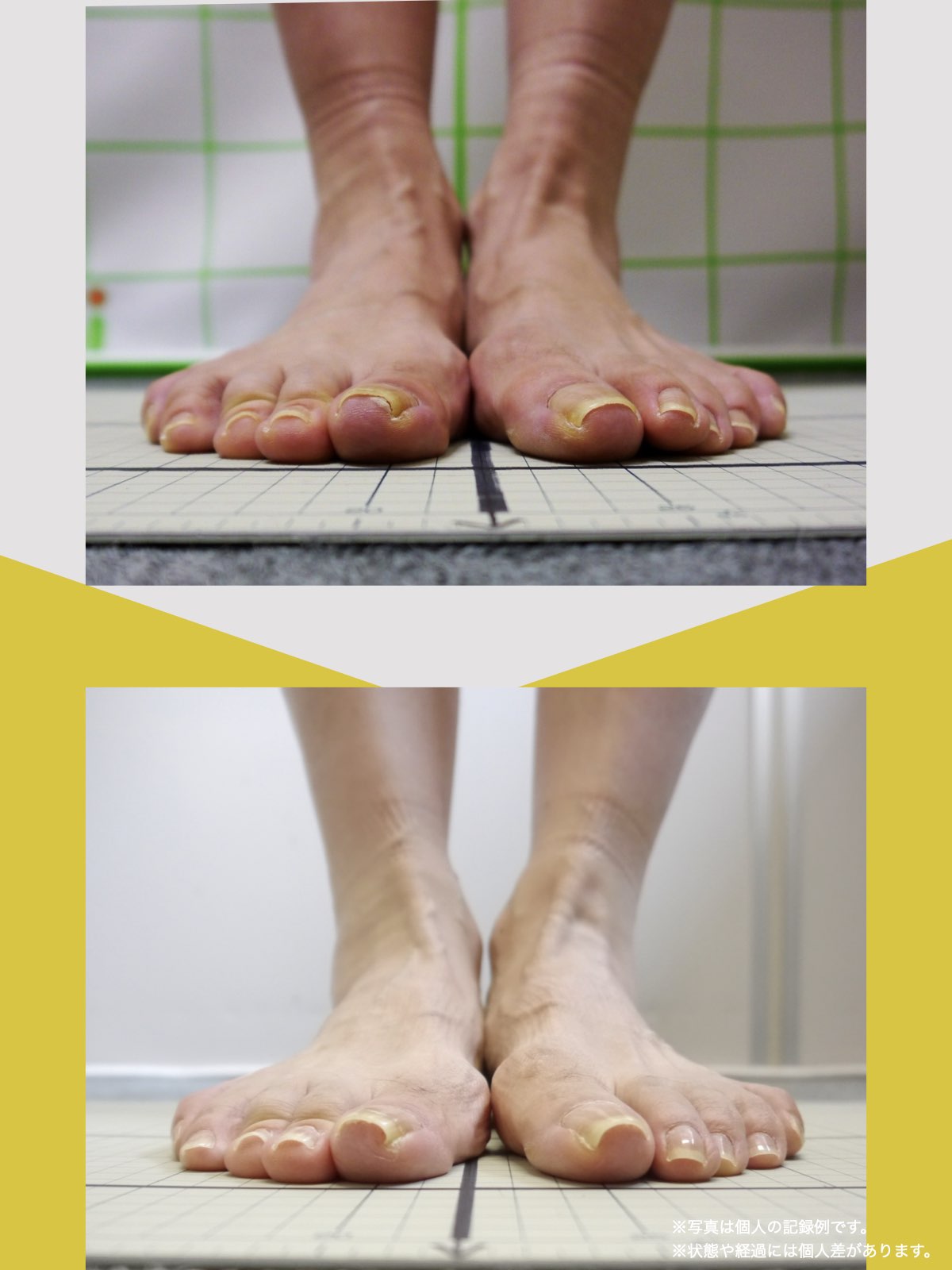
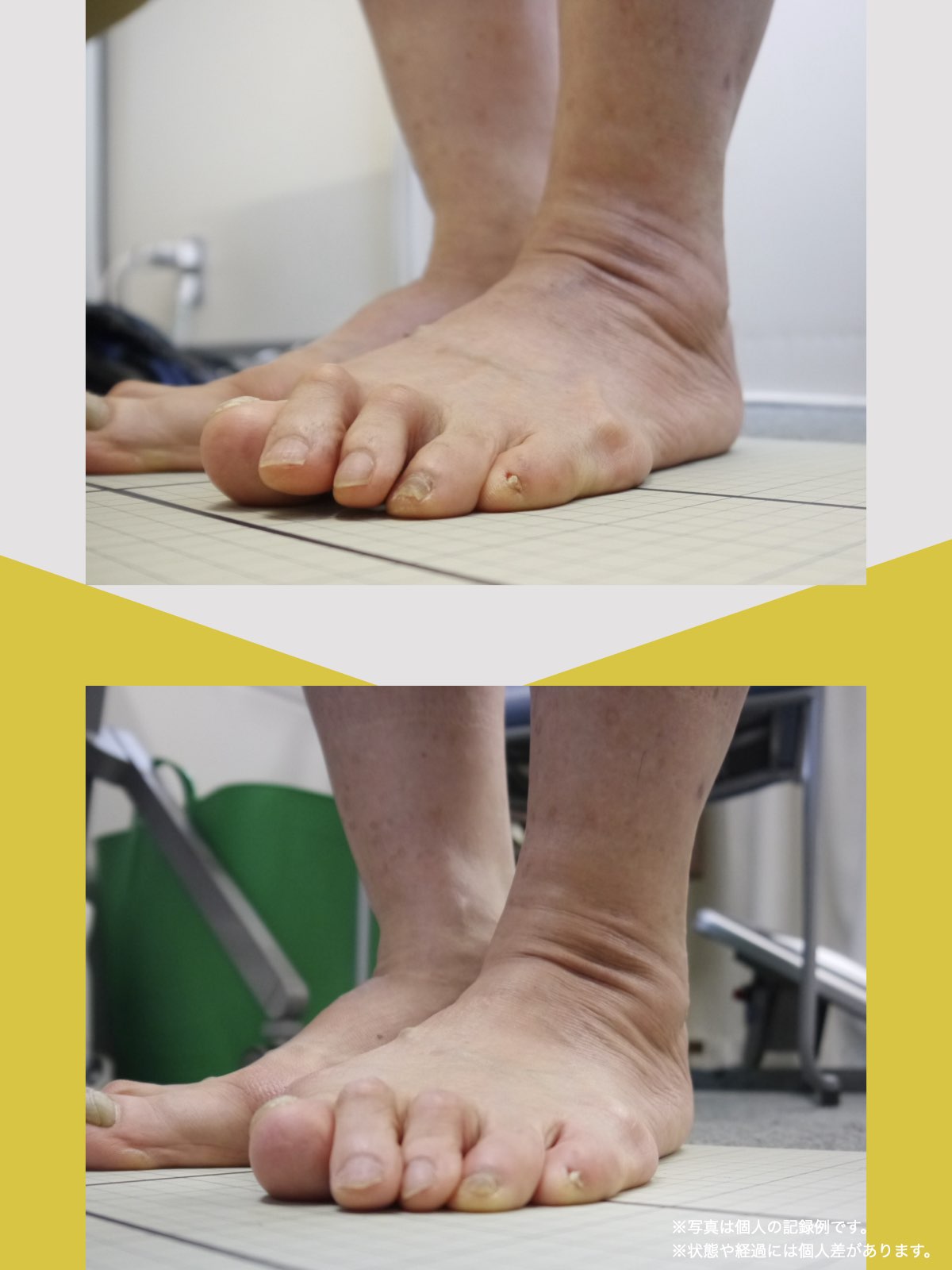
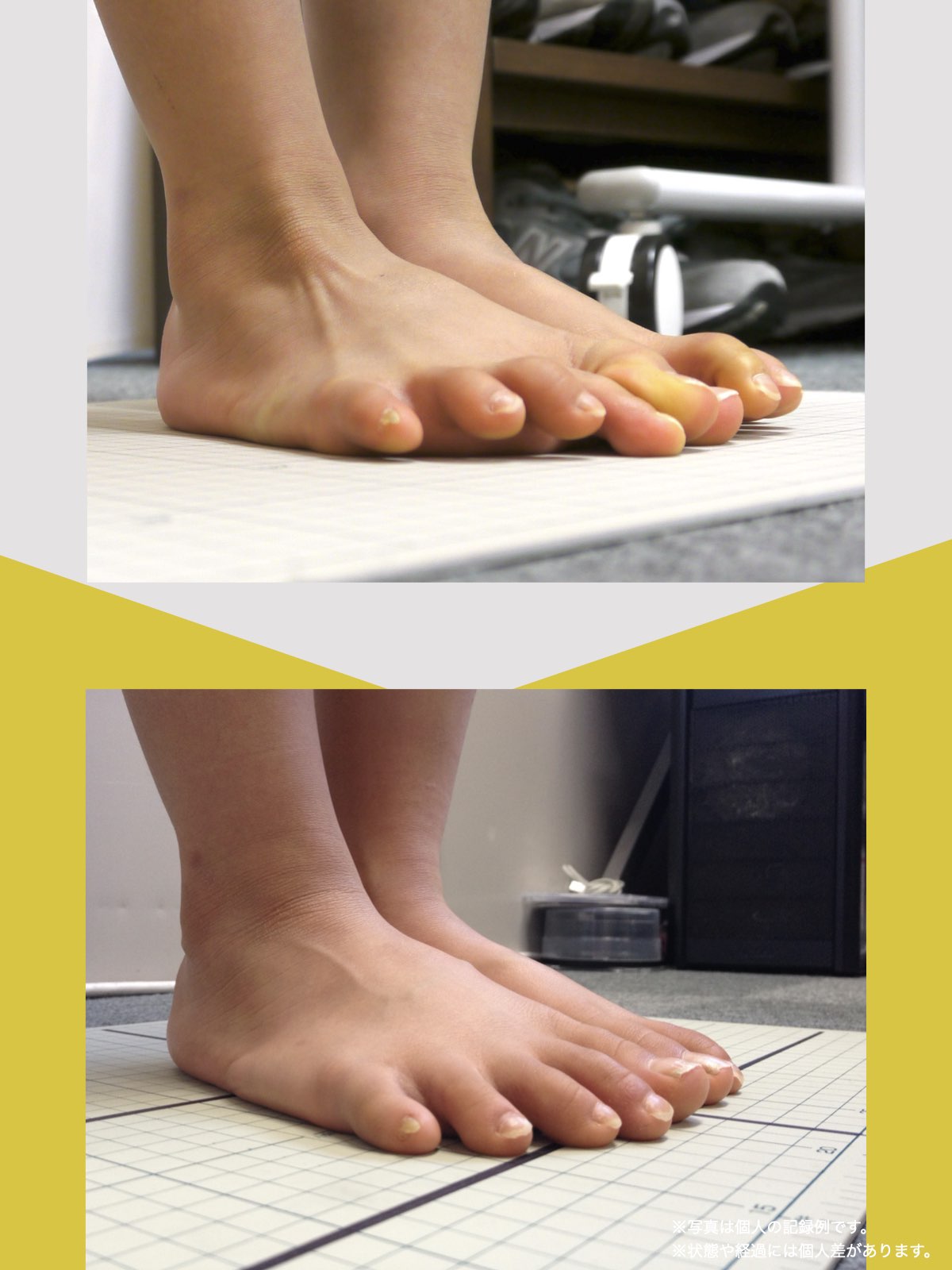
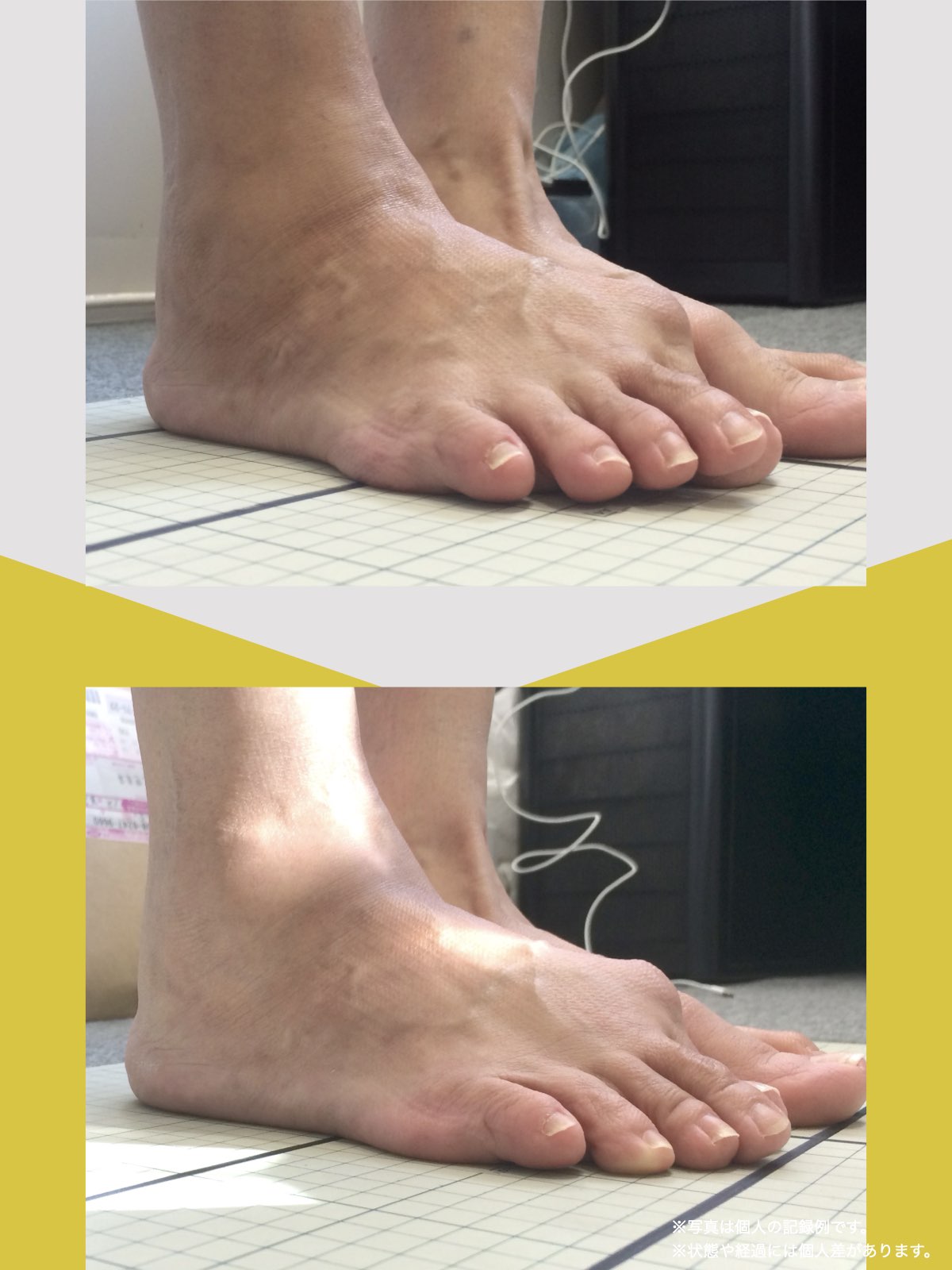
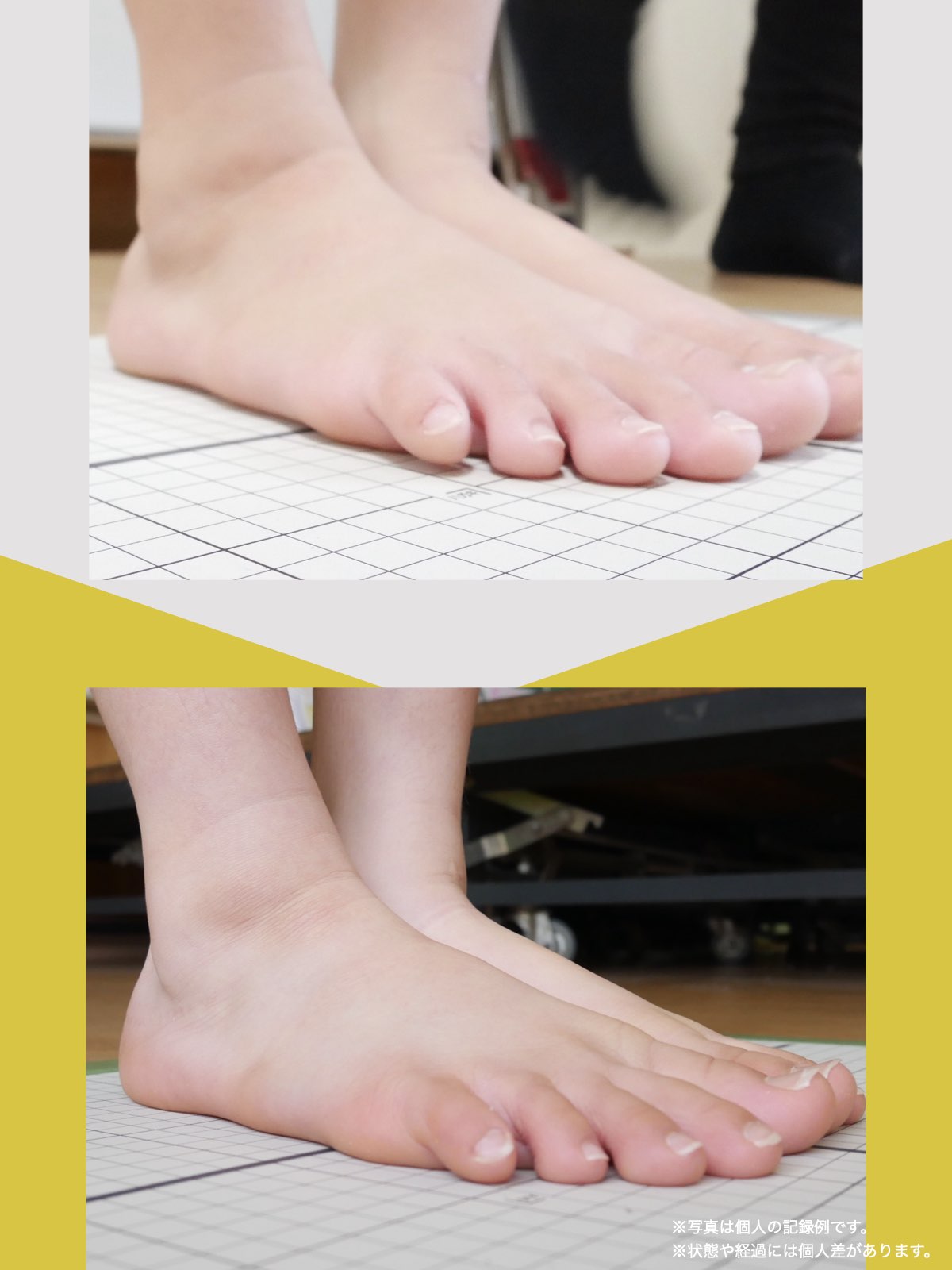
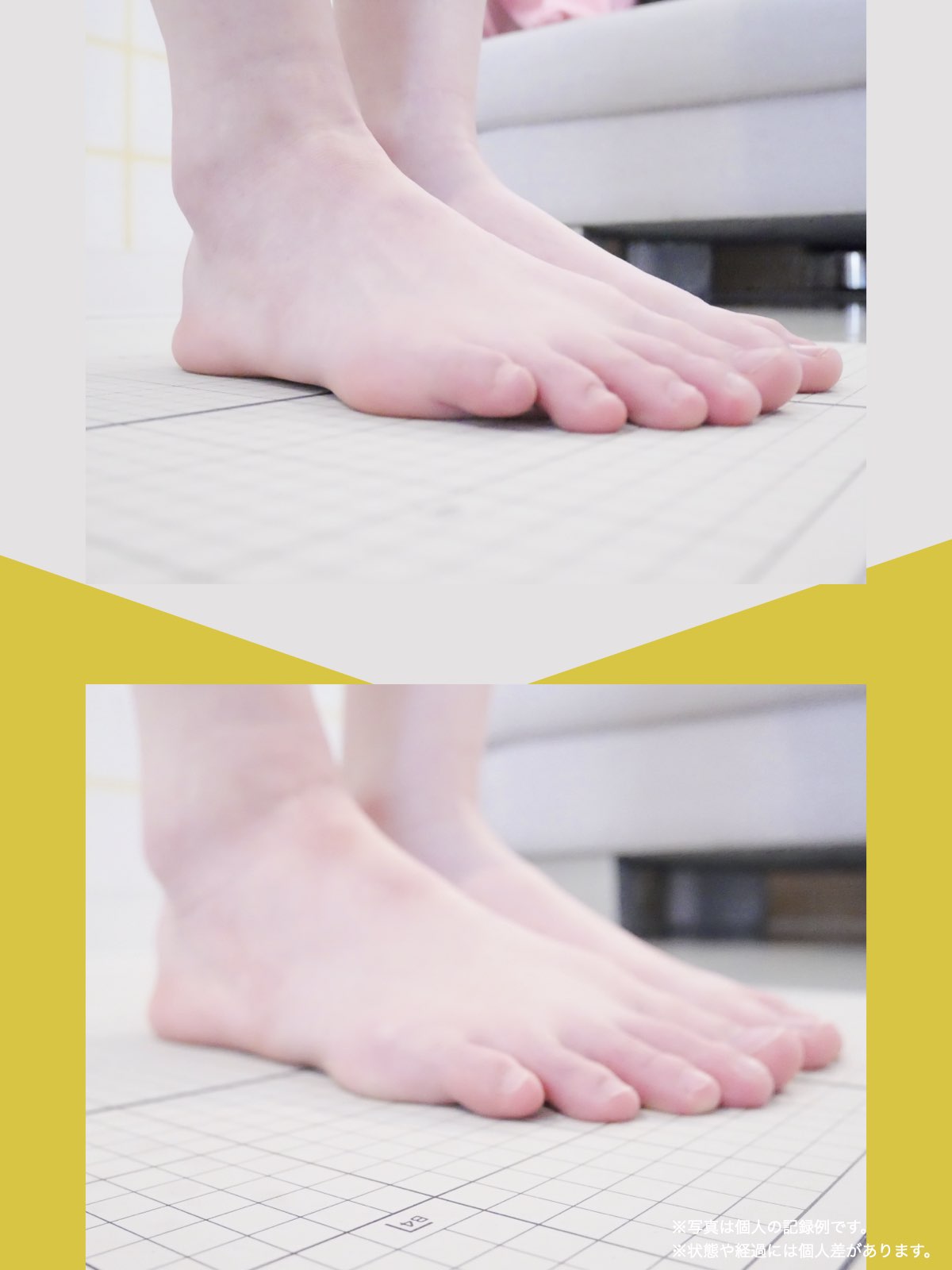
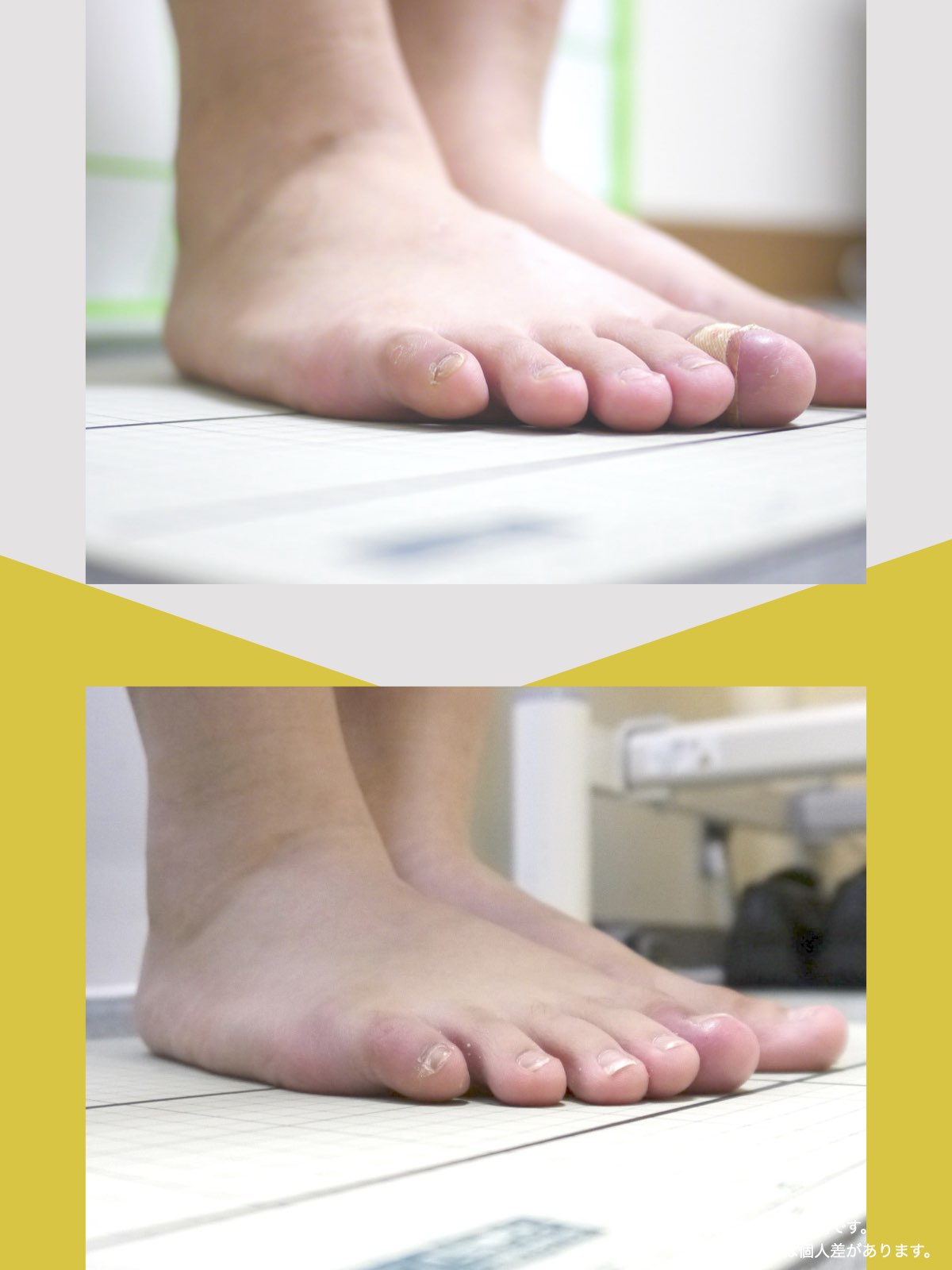
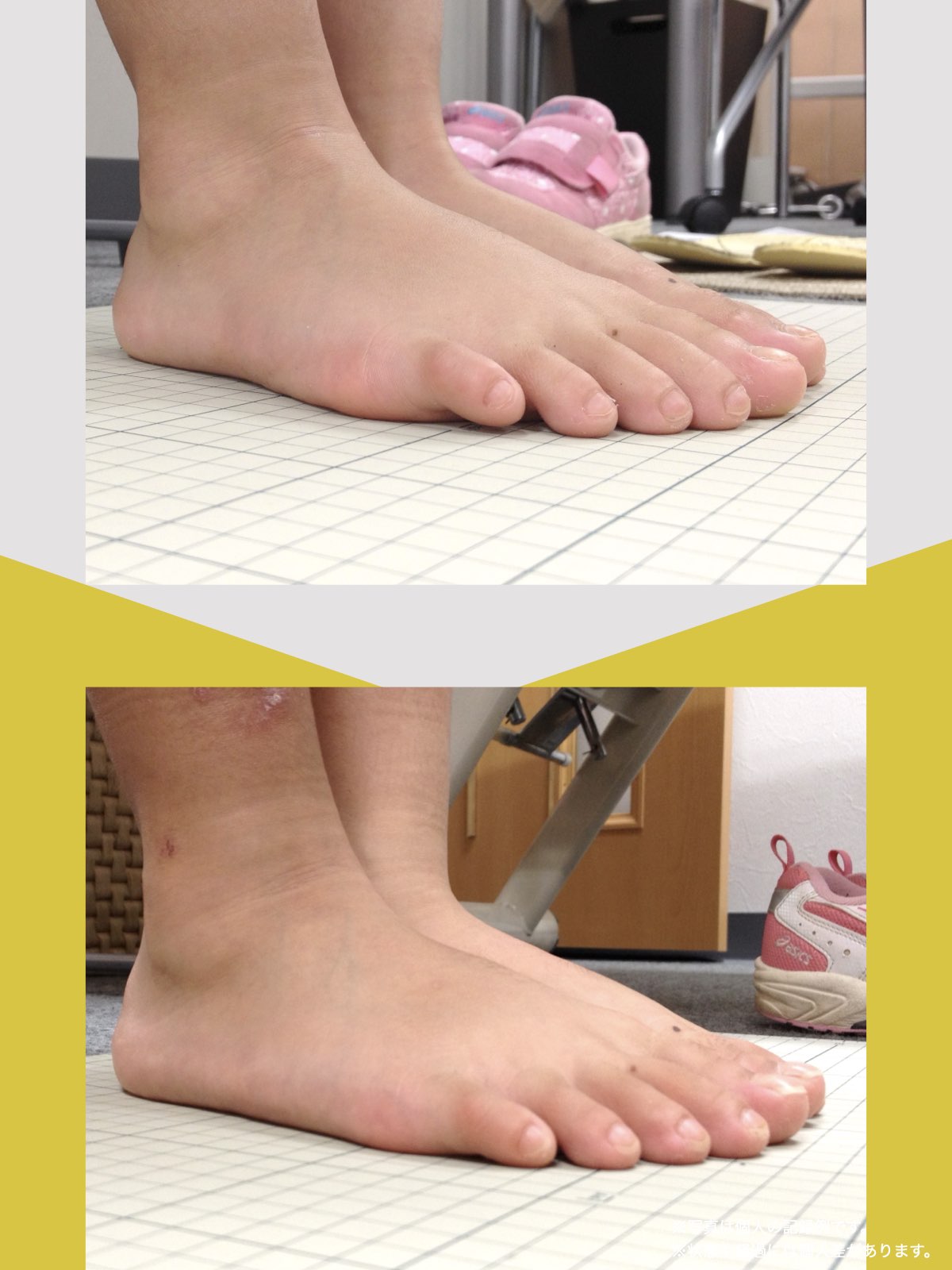
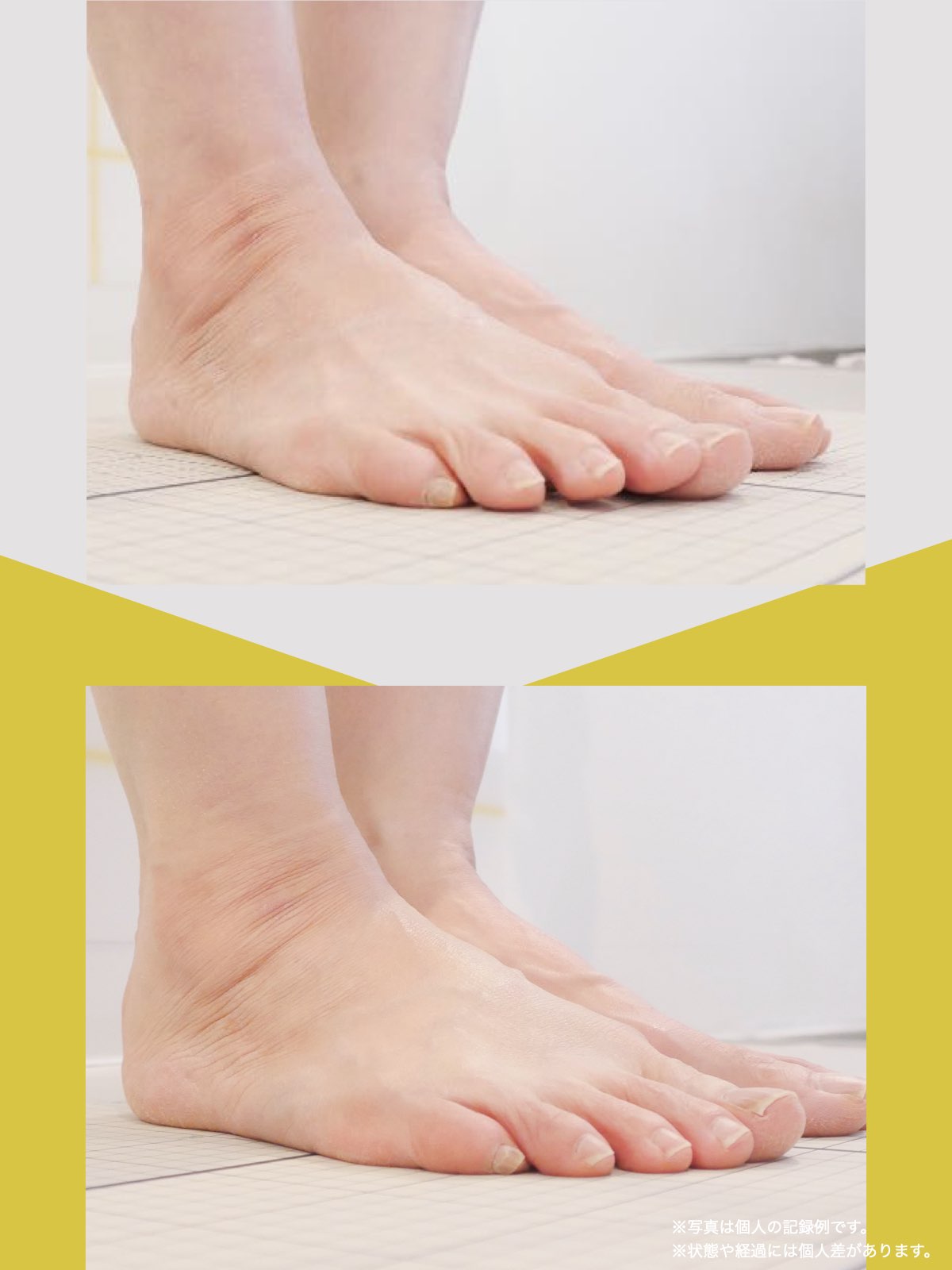
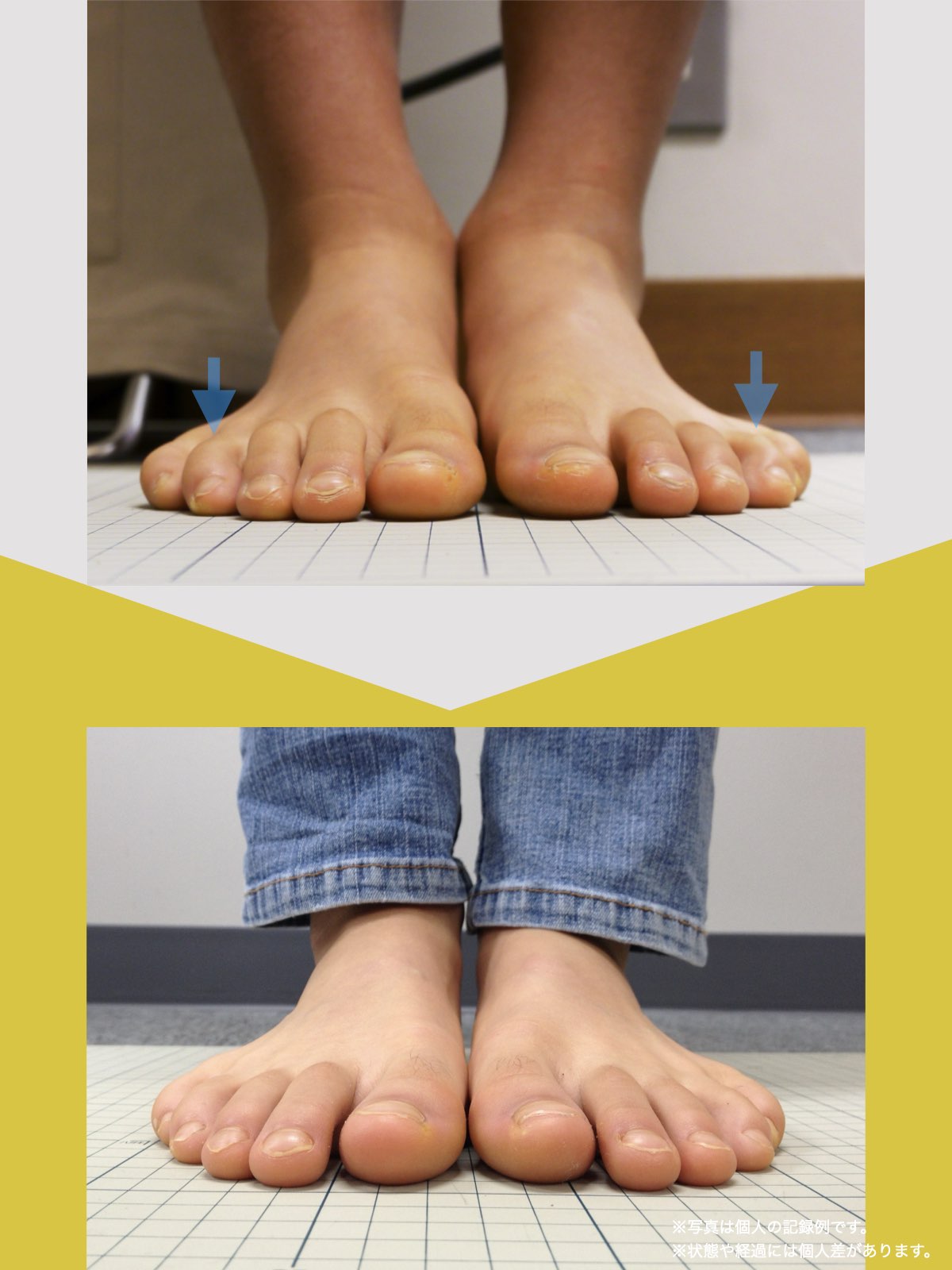
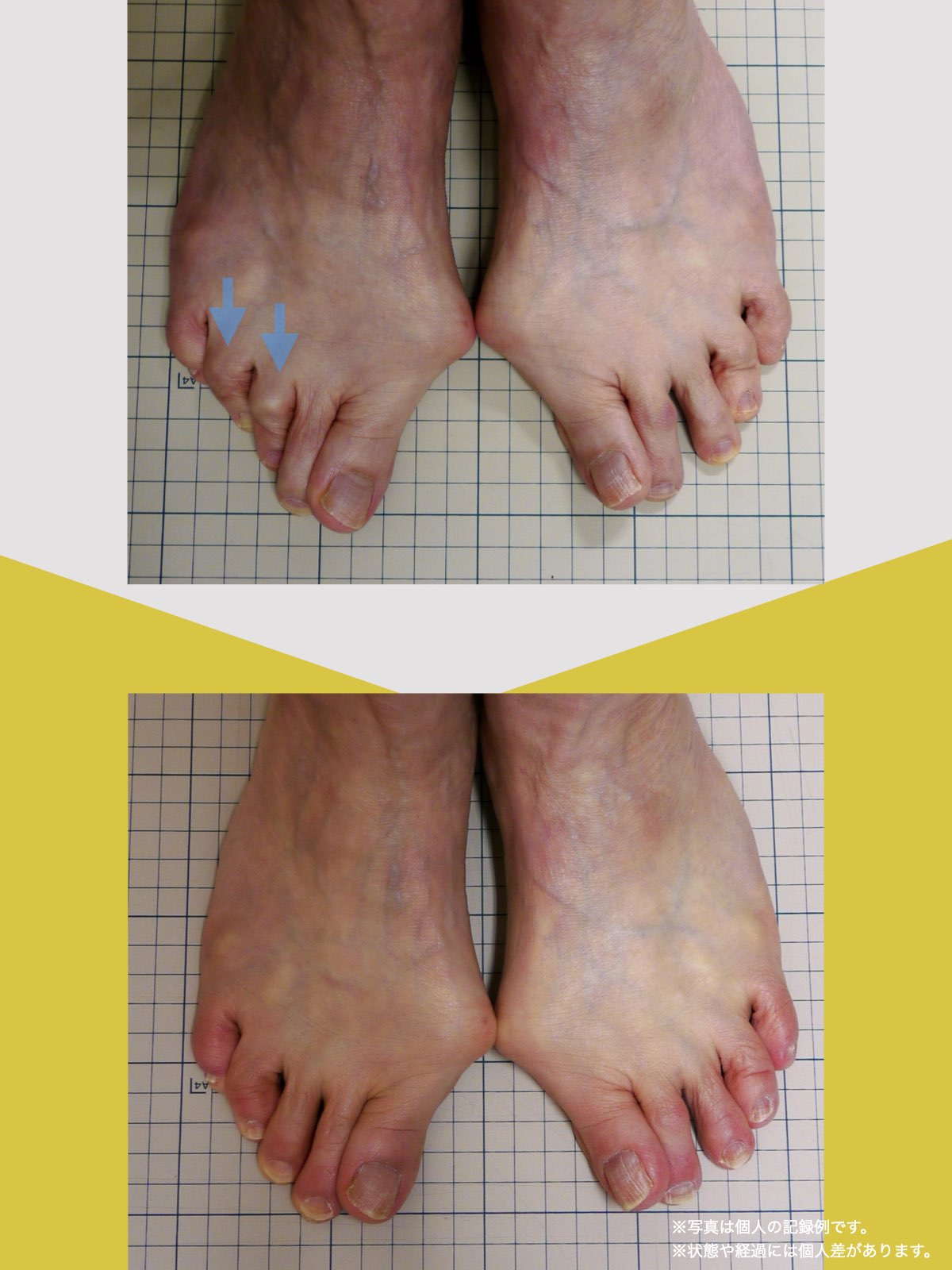
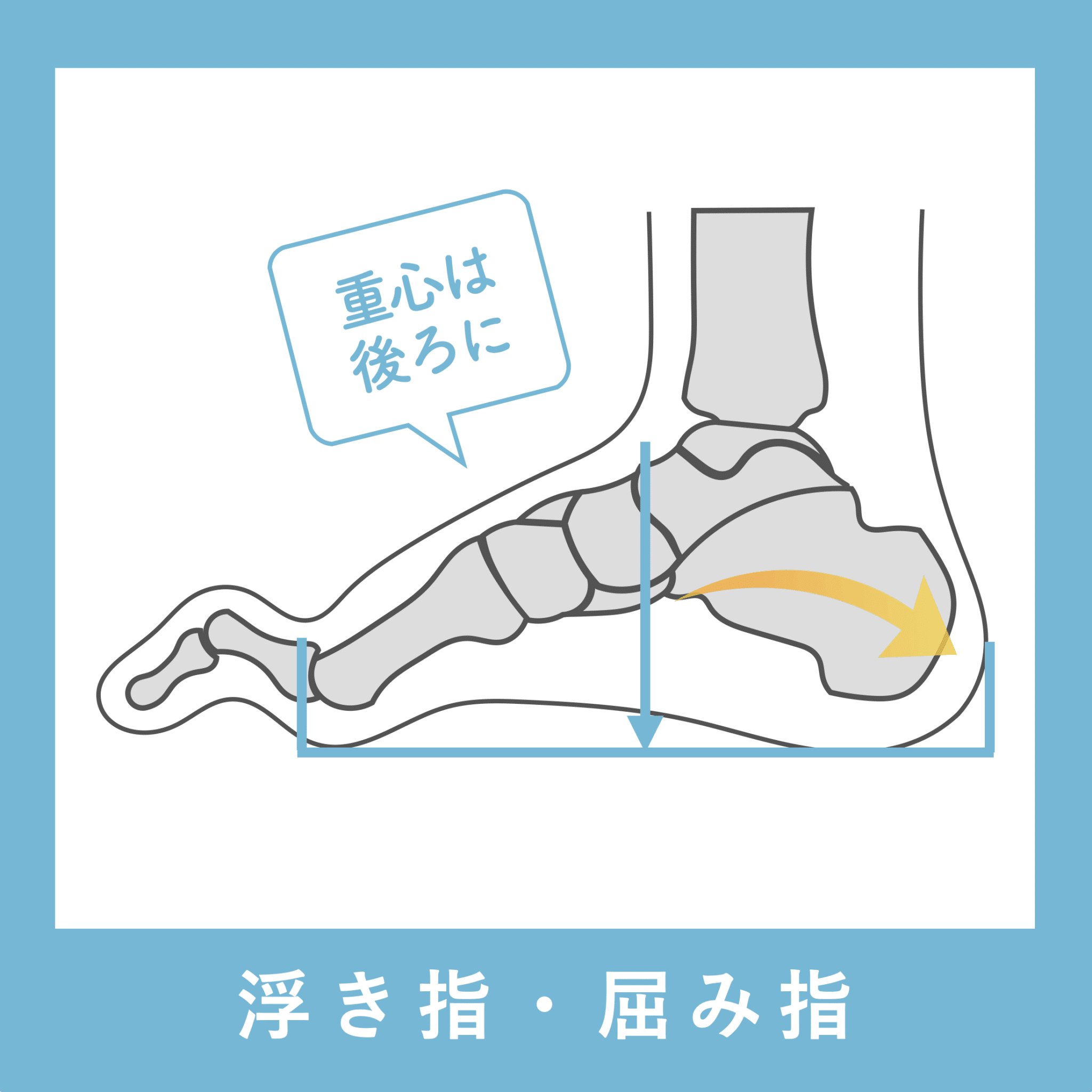
■ A:足指の変形(浮き指・屈み指・寝指・内反小趾)
■ B:重心の後方化
■ C:骨盤傾斜の変化
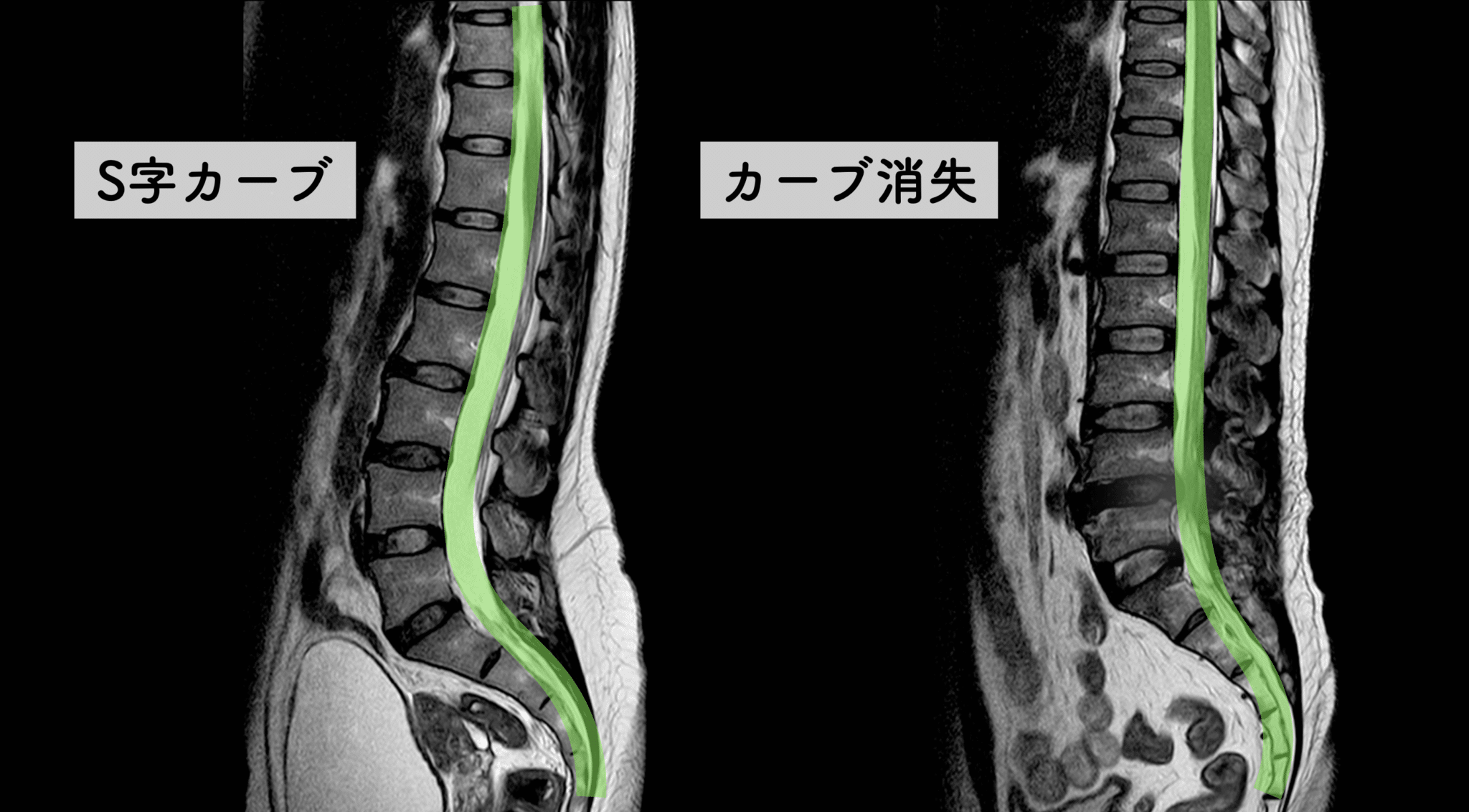
■ D:脊柱のS字カーブの消失(平背・猫背)
■ E:椎間板にかかる前後圧力差の増大
■ F:仙腸関節・椎間関節の“機能不全”
■ G:筋緊張・循環・神経系の変化
■ H:生活動作・靴・靴下の滑りやすさ
これらが連鎖すると、
画像に写らない“機能的トラブル” が起こります。
第4章|【力学モデル①】
足指の機能低下 → 重心後方化 → 姿勢崩壊 → S字消失 → 椎間板に圧力差
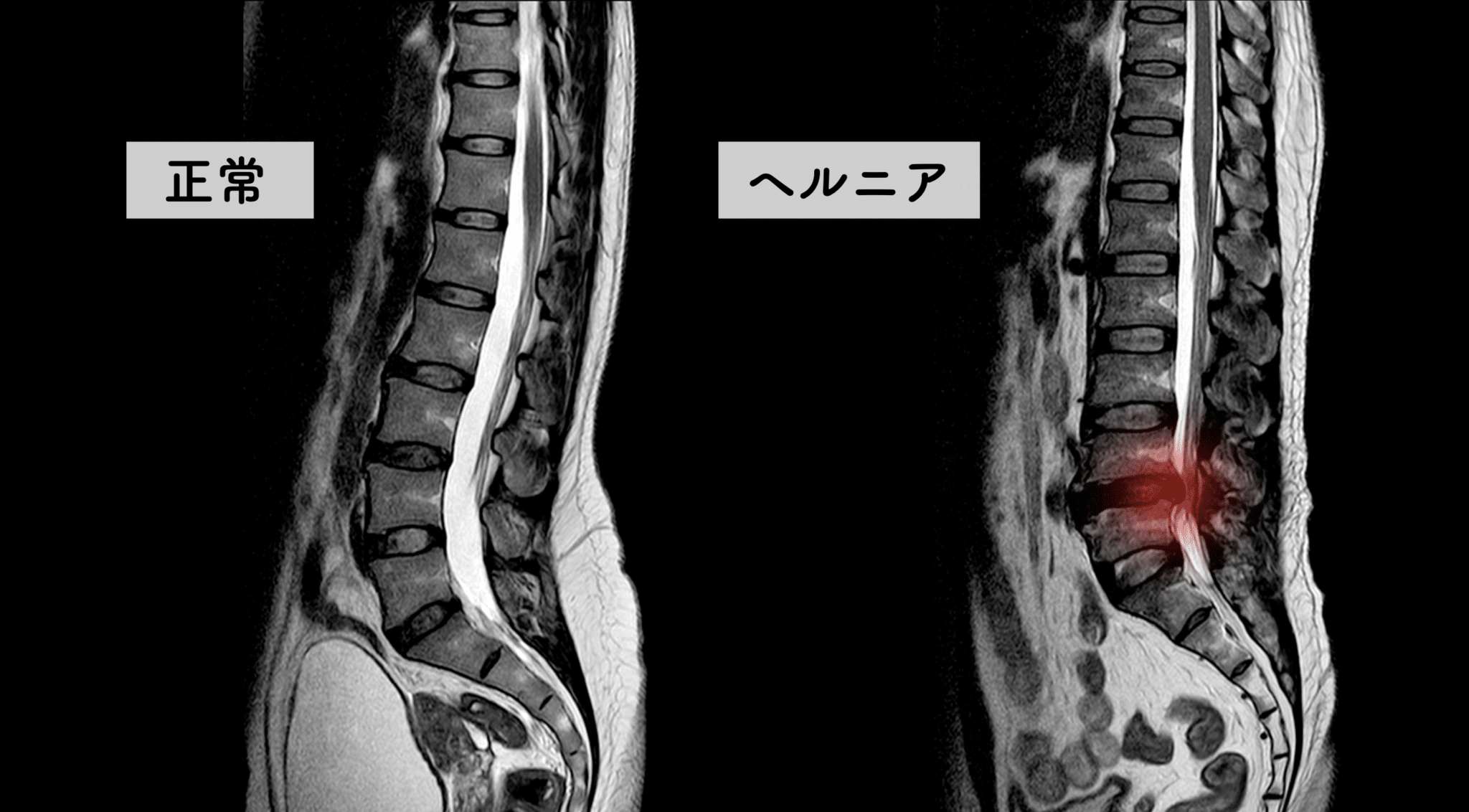
私は、東京大学の石井直方名誉教授と共同で、
足指と姿勢の関係を研究してきました。
その結論のひとつは非常にシンプルです:
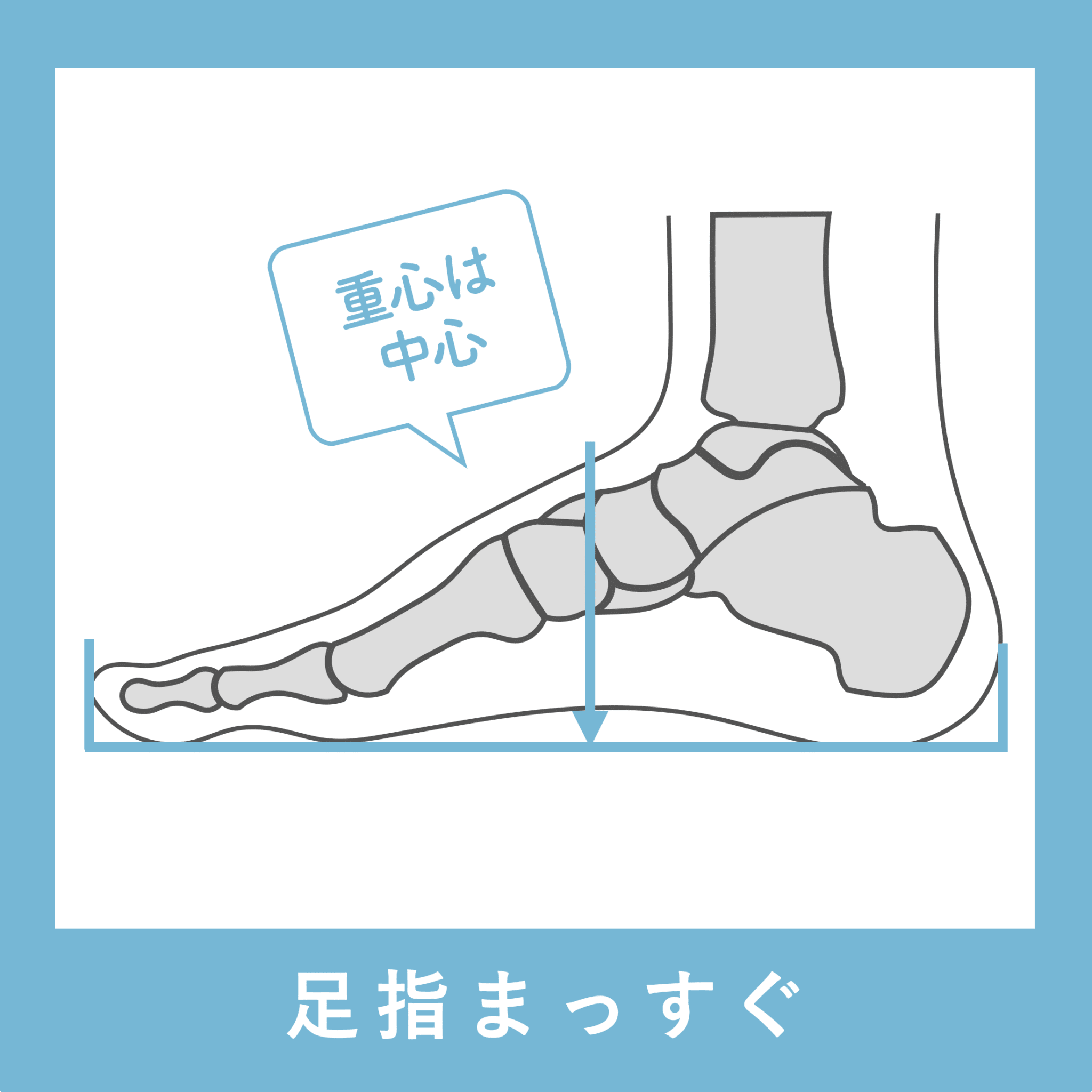
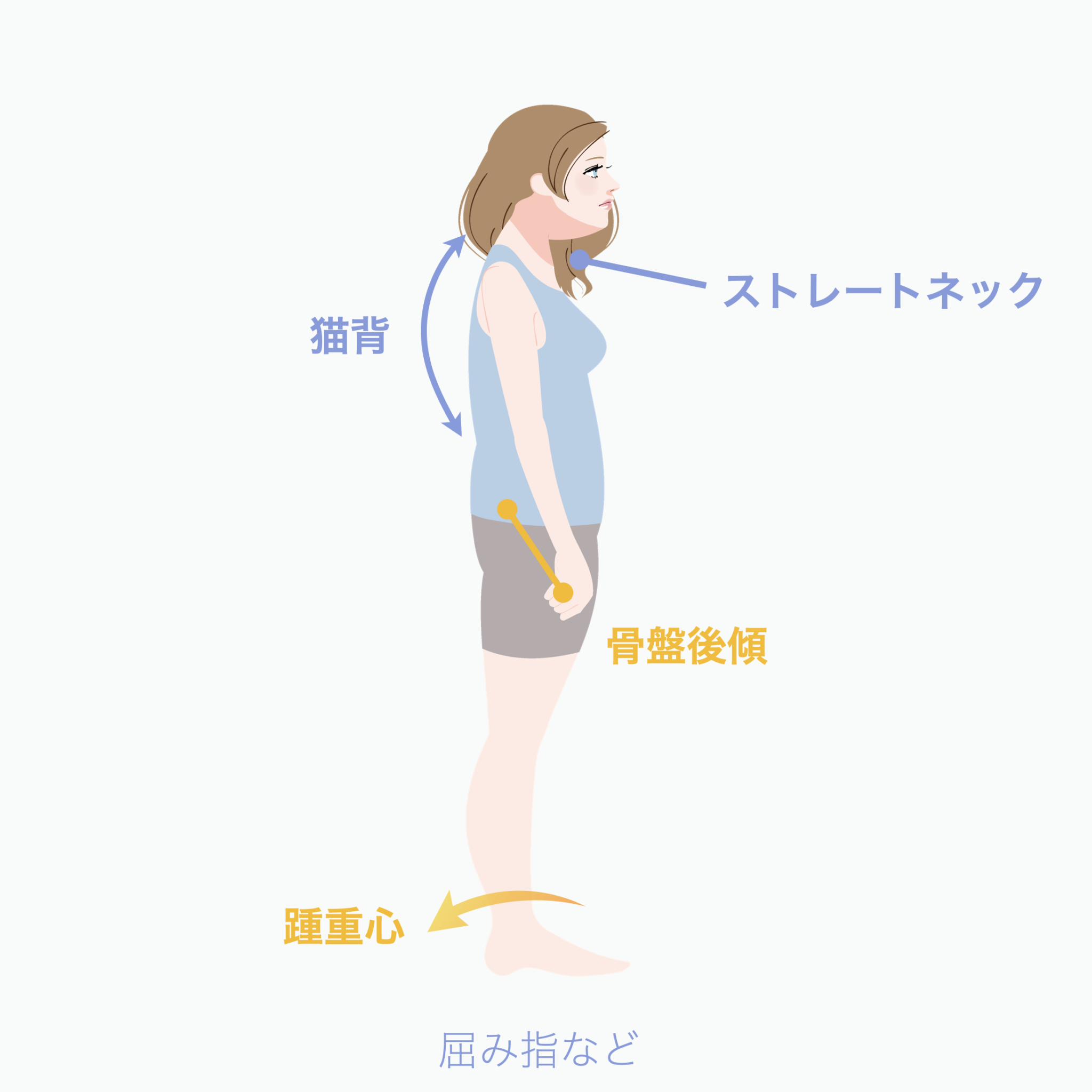
▶ 足指が使えないと、人は必ず「かかと重心」になる
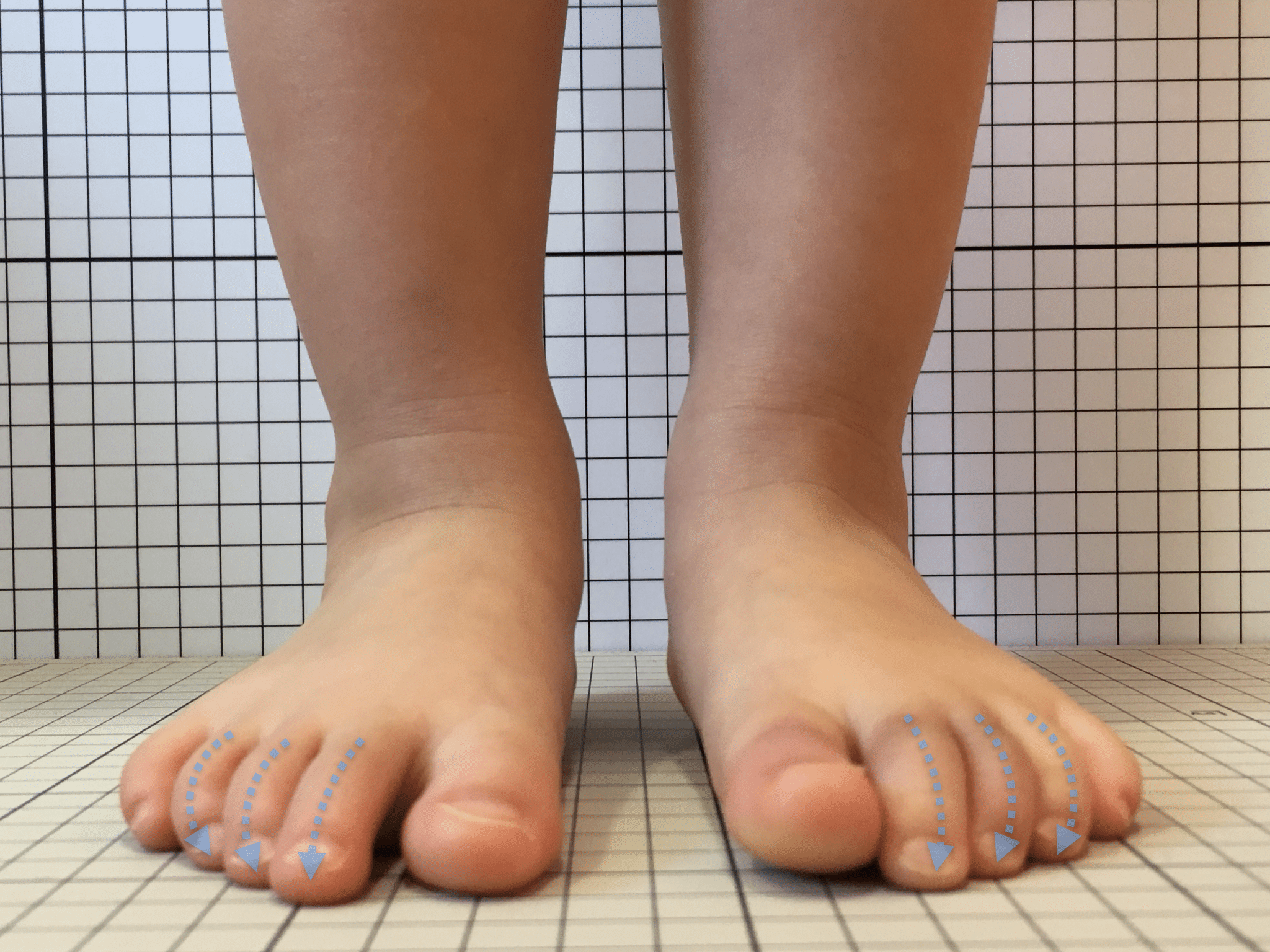
指が下向きに曲がりっぱなしで伸ばすことができない状態のことを指します。

親指が他の指の爪と比べて上方向に曲がって浮いてしまう状態を指します。
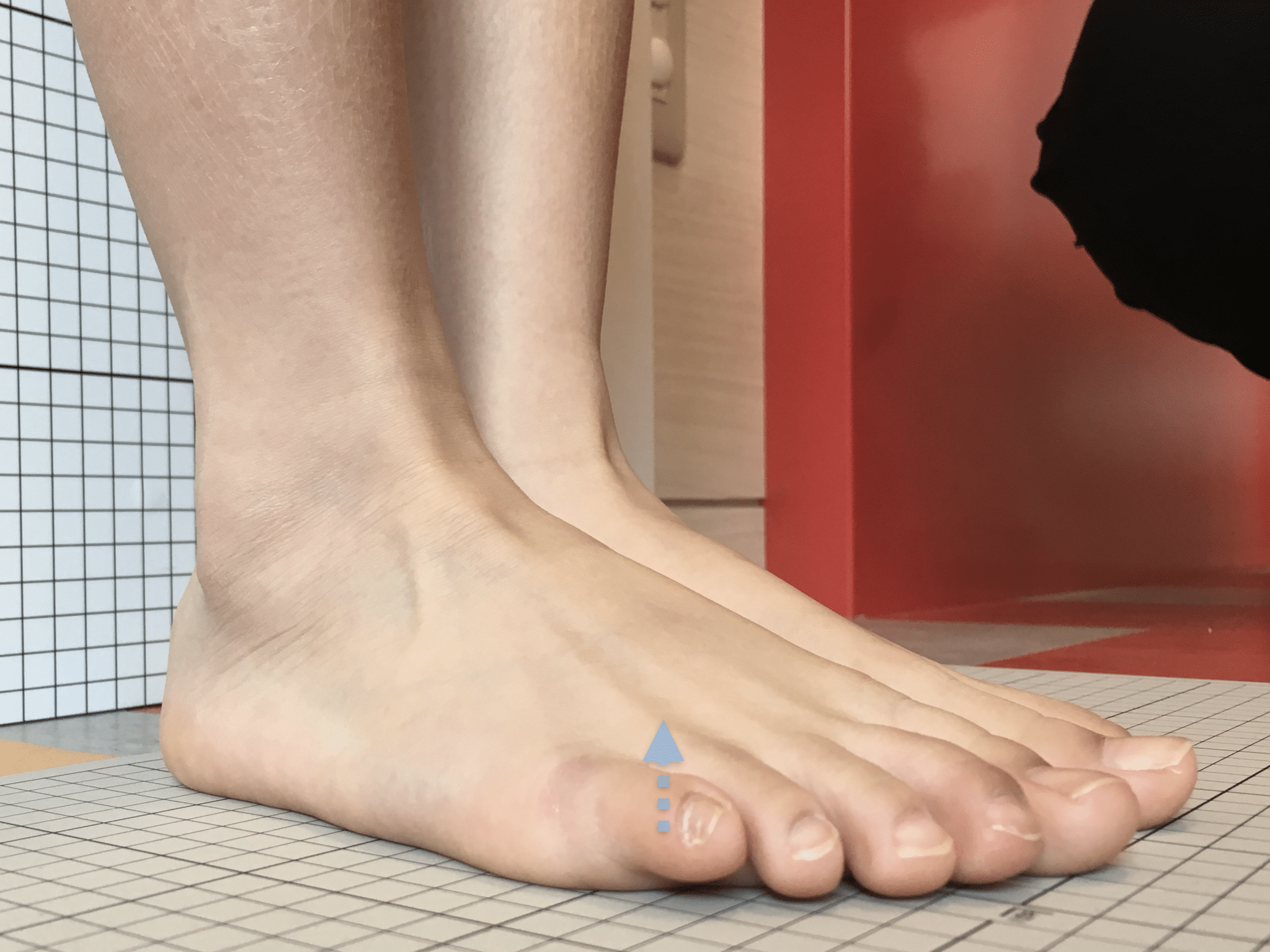
小指が地面から浮いてしまう状態を指します。そのほかの指にも見られることがあります。
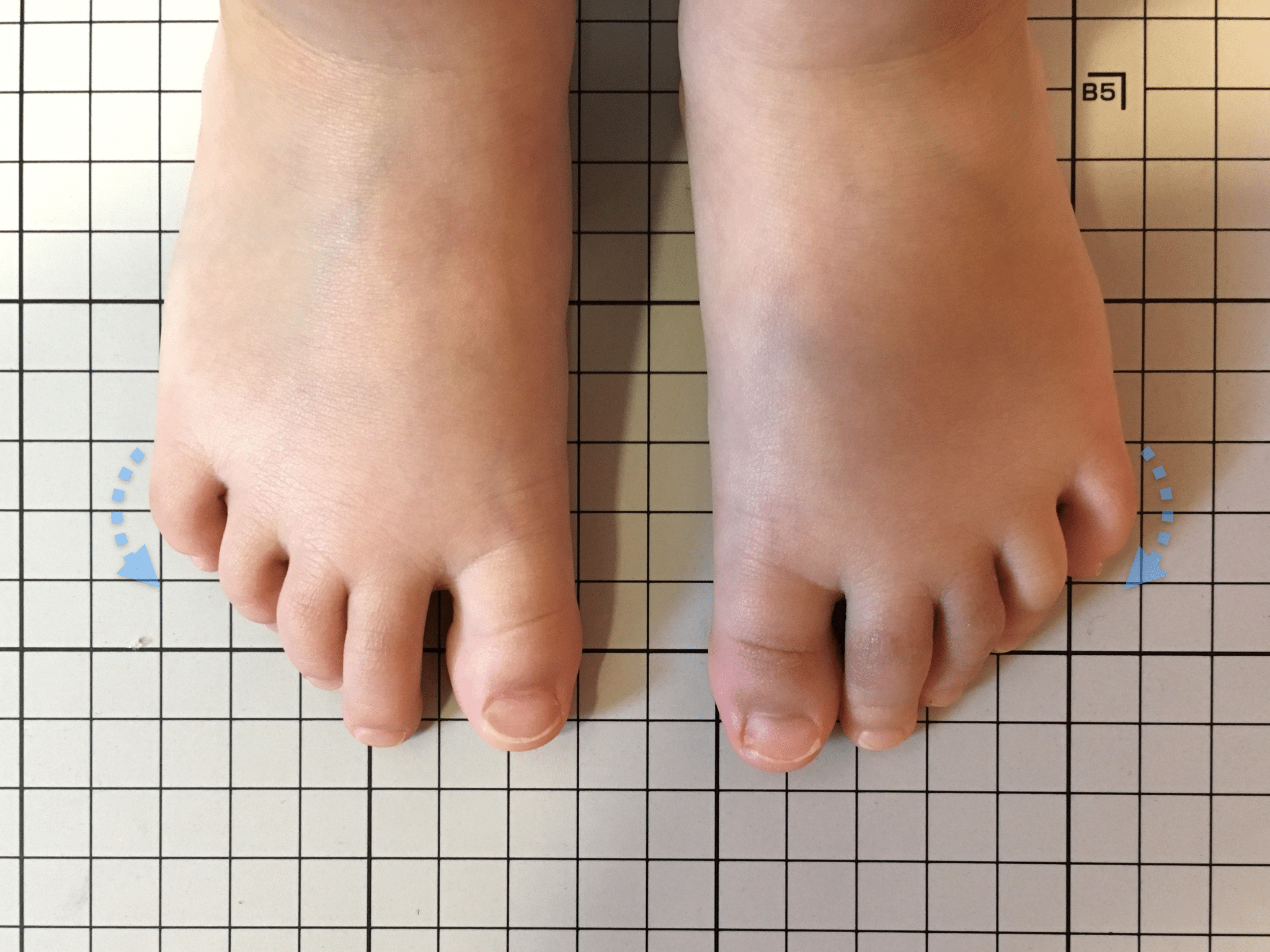
指の爪が横を向いている状態のことを指します。特に小指や薬指に多く見られます。
これらが起こると、
- 地面をつかめない
- 前方支持が弱い
- 踵側に体重が逃げる
結果として 重心が後ろへズレる。
すると身体は倒れないよう、無意識に上半身を前へ倒して補正します。
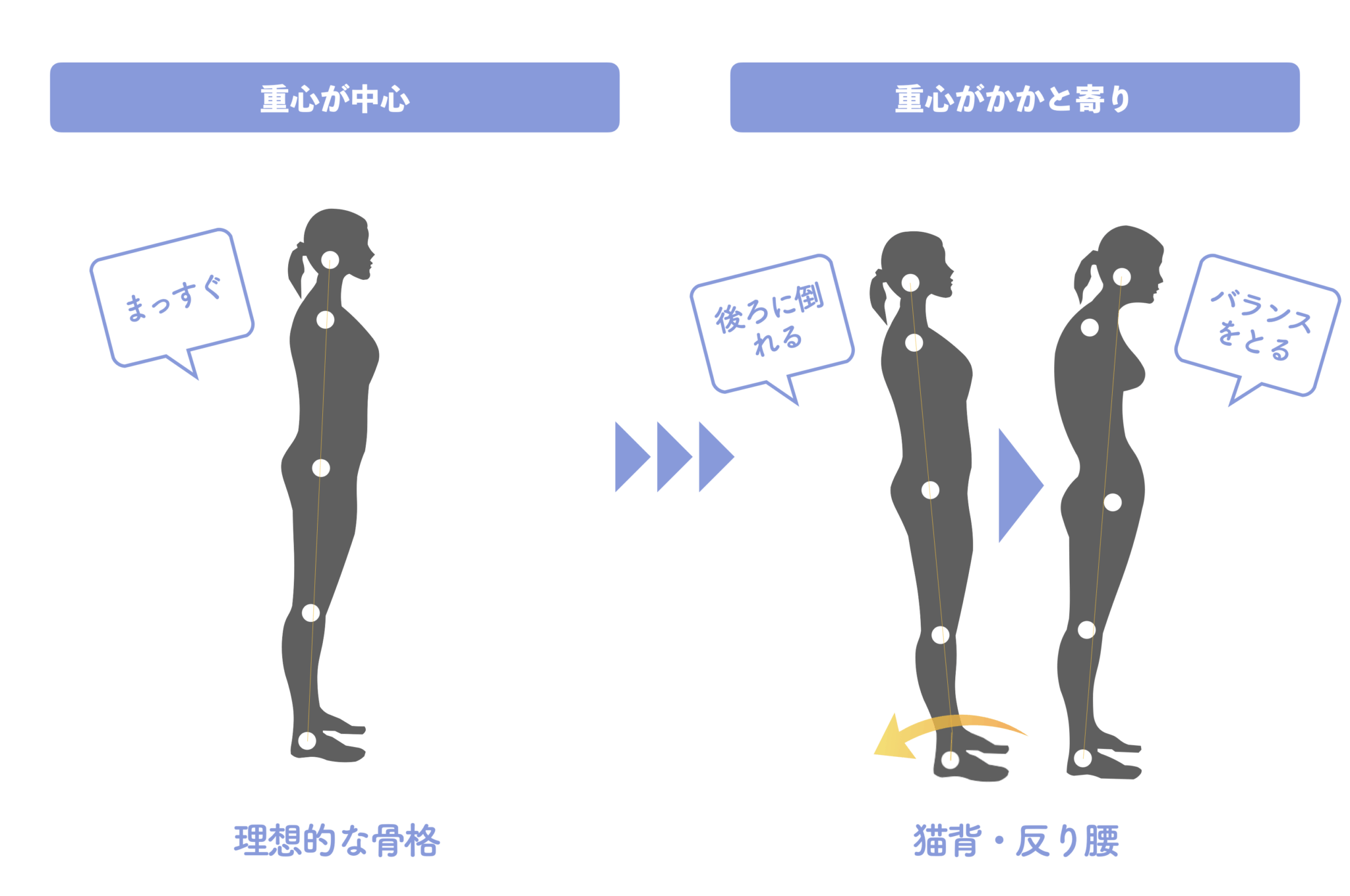
この補正姿勢が続くと……
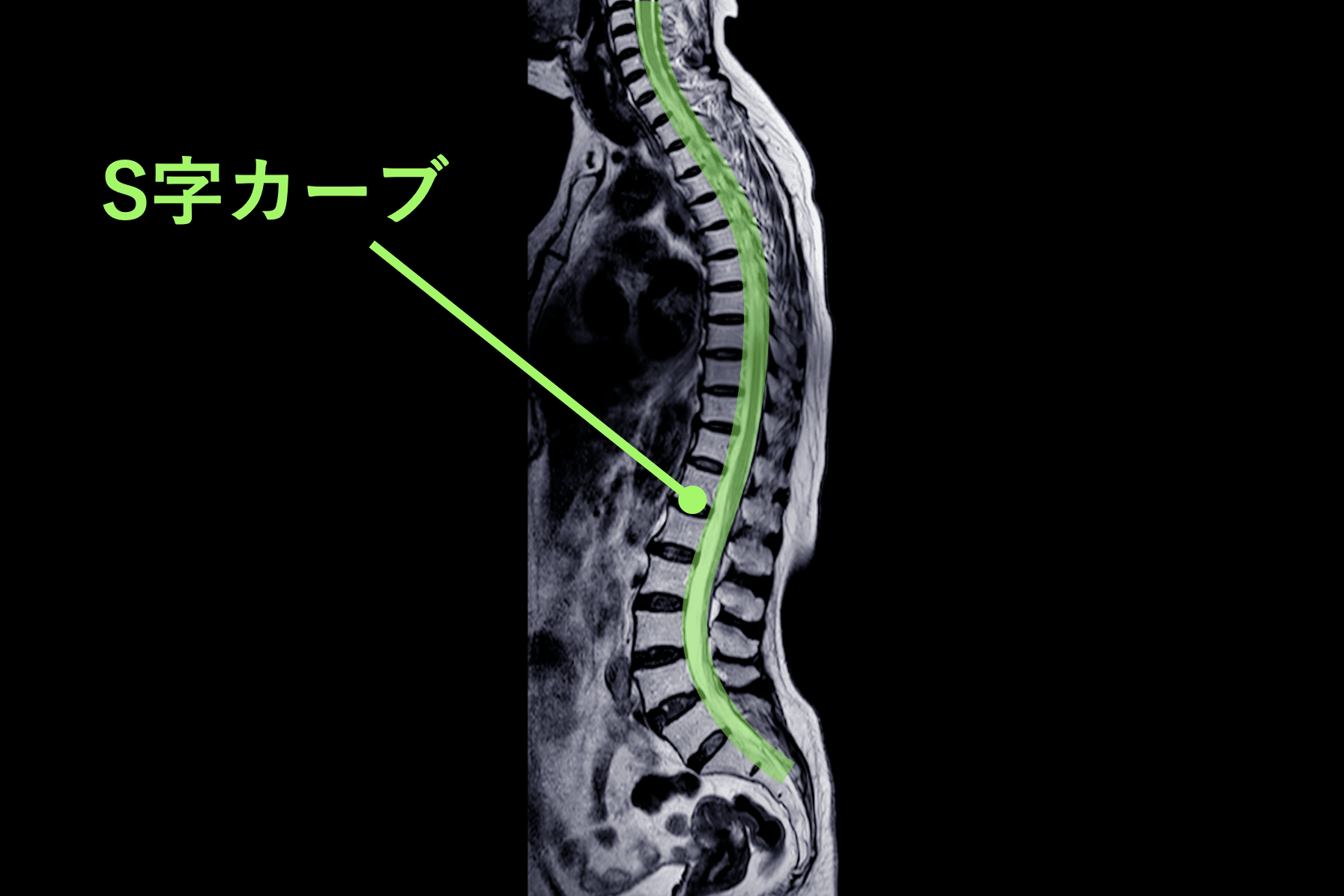
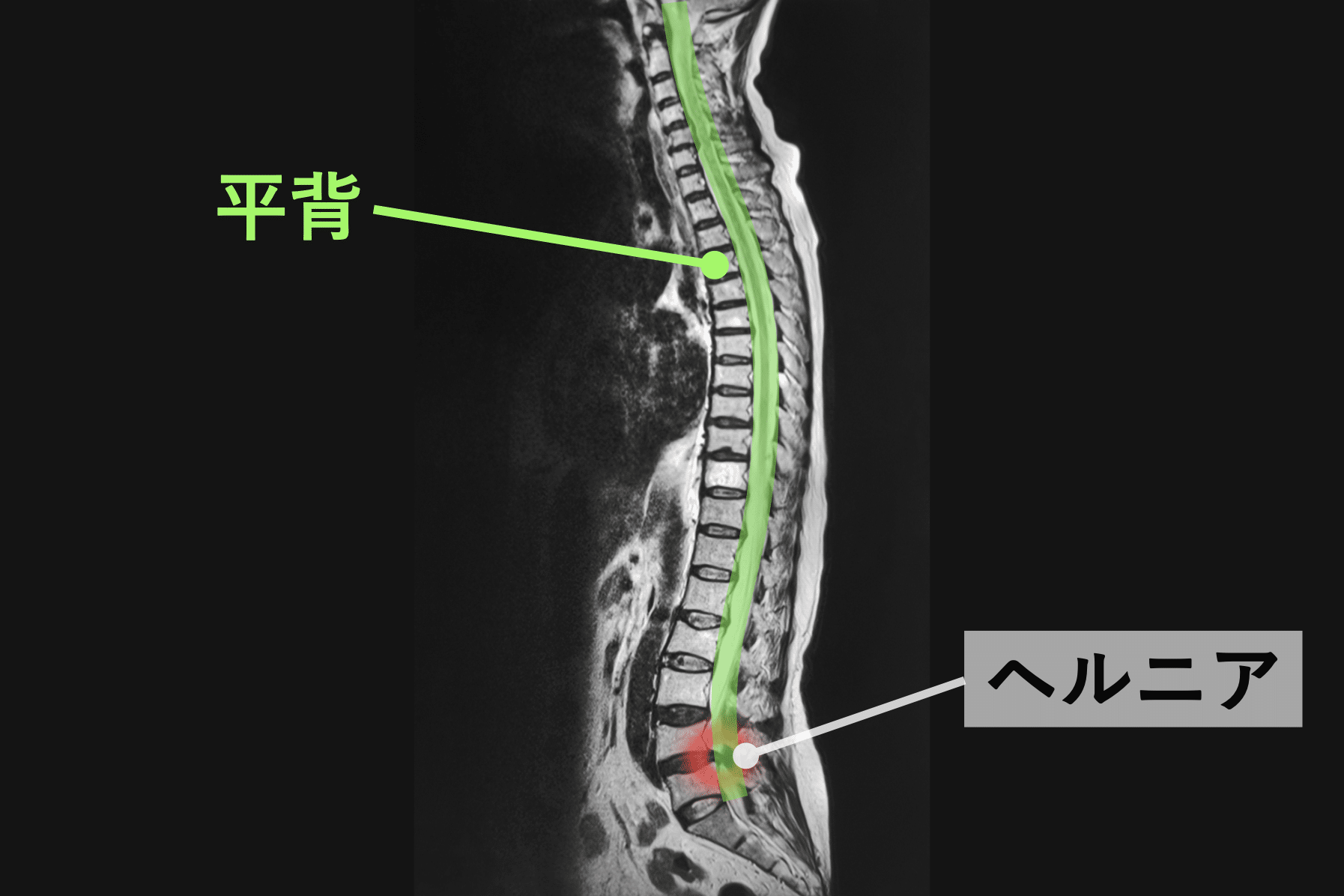
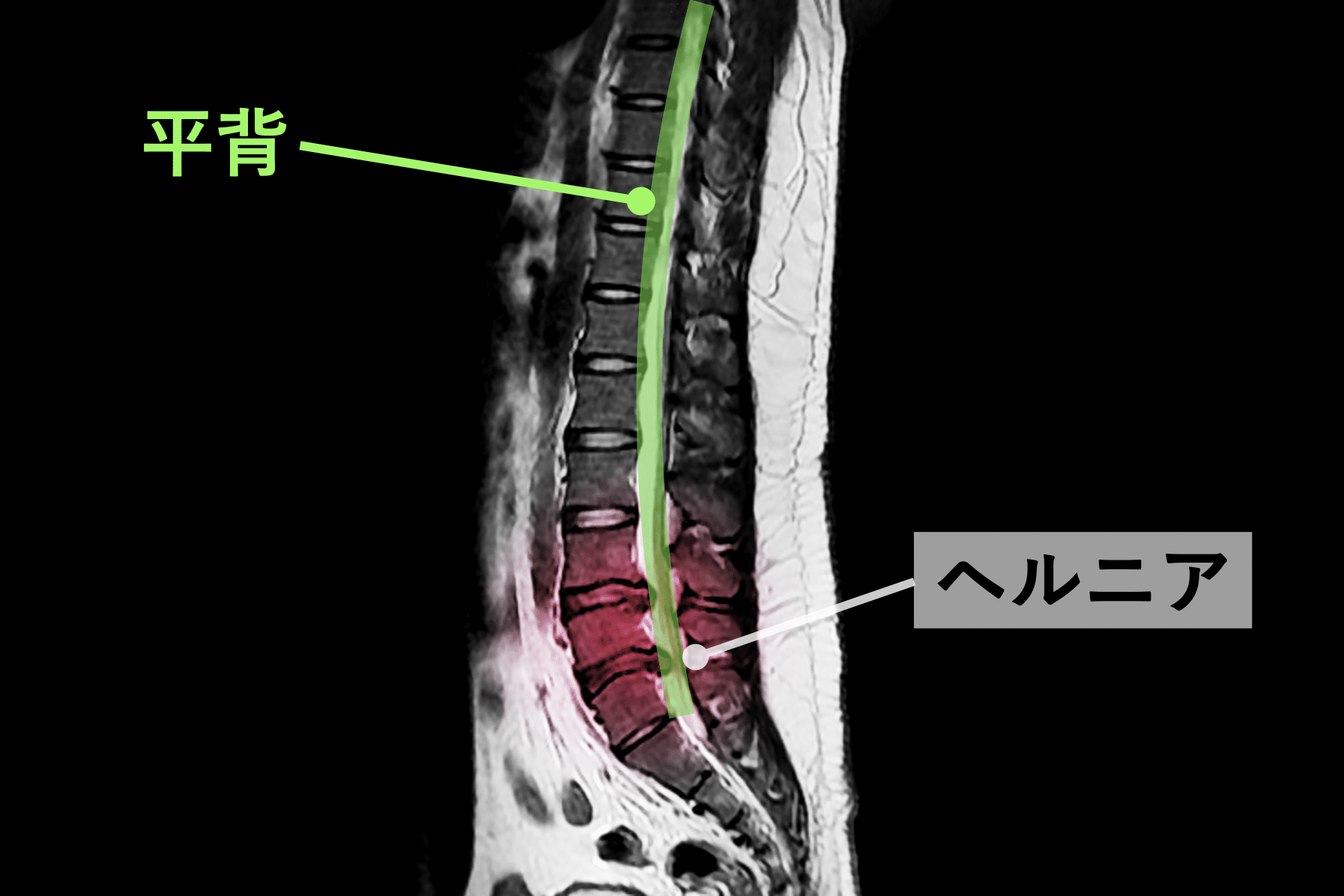
▶ 背骨のS字が失われる(平背・猫背)
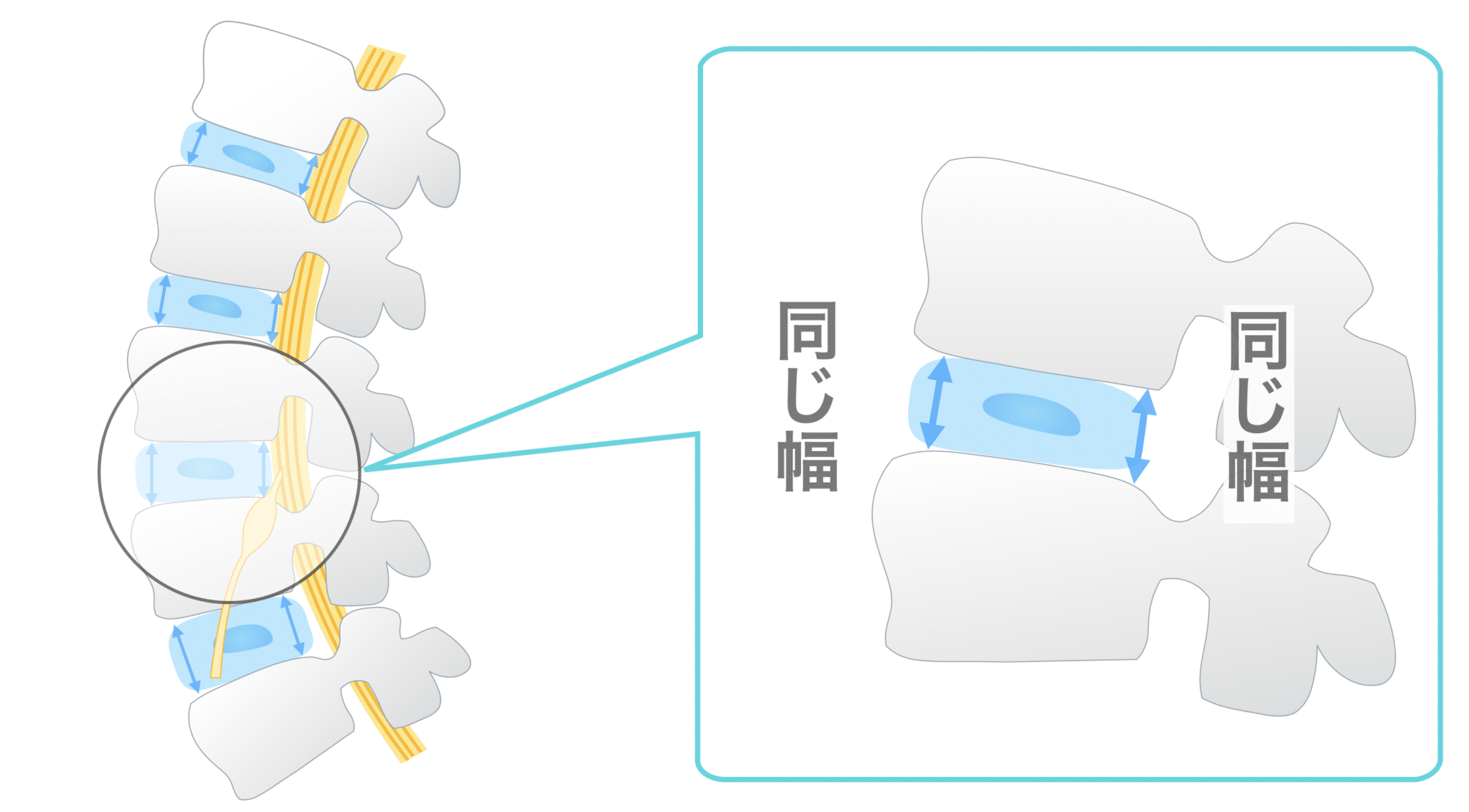
背骨は本来S字カーブを持ち、
前後の椎間板に均等に荷重を分散します。
しかし S字が減少すると、
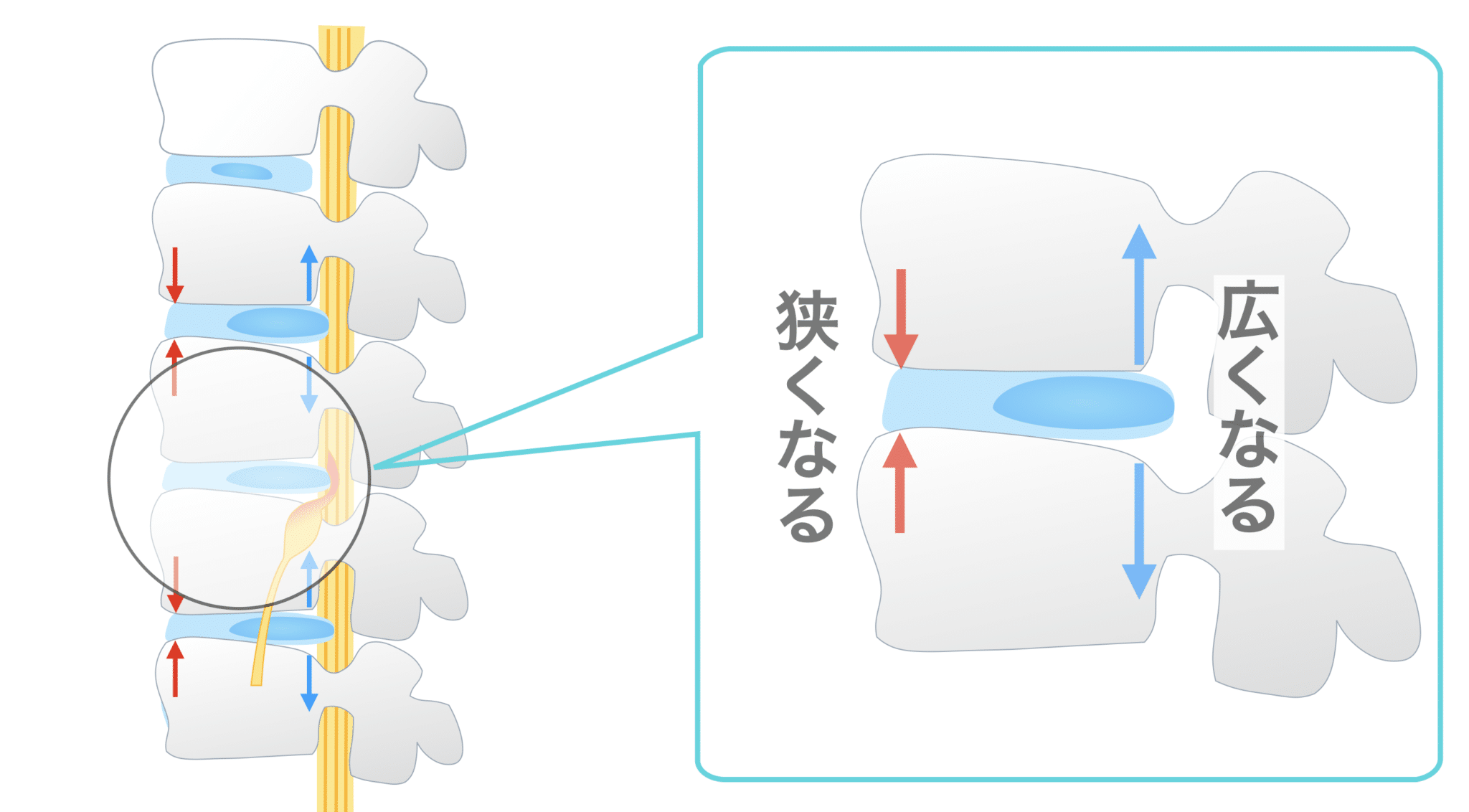
- 前方椎体に圧力集中
- 髄核が後方へ移動しやすい
- 椎間板の“後ろ側”のストレスが増す
という力学が生まれます。
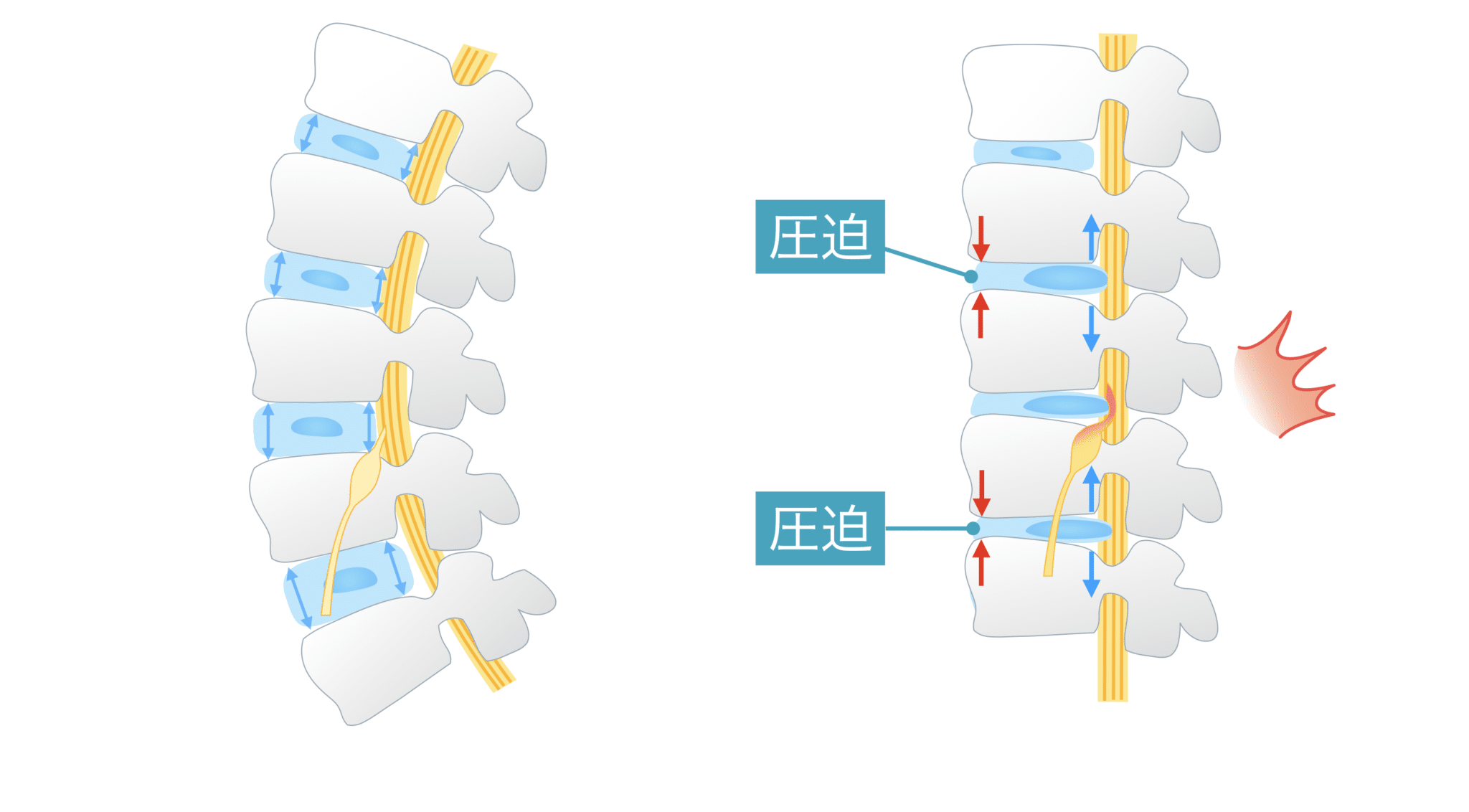
第5章|【力学モデル②】
骨盤の傾きが変わると椎間板の“せん断力”が増える
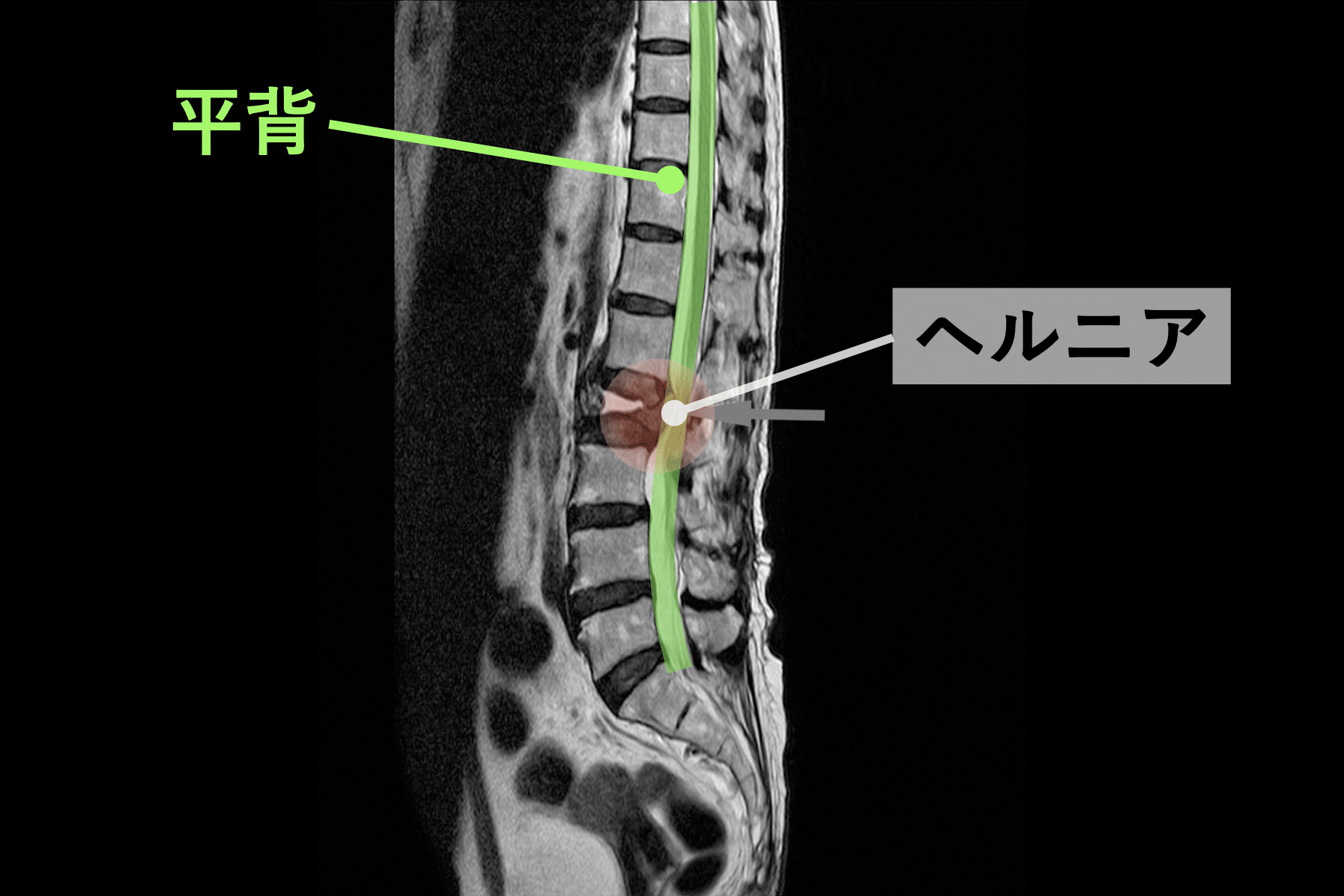
後方重心が続くと、骨盤は:
① 過前傾(反り腰)
② 過後傾(猫背・平背)
のどちらかに偏ります。
この骨盤角度の変化は、
椎間板に「斜め方向の力=せん断力」を増やします。
椎間板は垂直の圧縮には強く、
せん断力には弱い性質があります。
つまり、足指 → 重心 → 骨盤 → 背骨 → 椎間板
という“力の連鎖”が壊れると、
椎間板は形状変化を起こしやすい状態になります。
カンタンに言えば、こういうことだよ!
椎間板ヘルニアは、
①靴の履き方・靴下の素材・スリッパ
↓
② 靴や靴下の中で足がすべる
↓
③ 足指を反らせたり曲げて踏ん張る
↓
④ 浮き指・屈み指
↓
⑤ かかと重心
↓
⑥姿勢制御が働く
↓
⑦骨盤の前傾や後傾
↓
⑧猫背・反り腰でバランスをとる
↓
⑨背骨のS字カーブが失われる
↓
⑩腰椎に圧力が集中
↓
⑪髄核が突出(椎間板ヘルニア)
というメカニズムで起こります。
つまり、原因は①にあります。
結果である⑪ばかりにアプローチしても、変化しにくいのはそのためです。原因である①に目を向けながら、④にも同時に対処していくこと。それが、椎間板ヘルニアに対応するための近道です。
YOSHIRO SOCKS:①と④にアプローチ
ひろのば体操:④にアプローチ
小股歩き:⑦にアプローチ
病院が主に介入する部分:⑪
第6章|【力学モデル③】
仙腸関節・椎間関節の“機能不全”が関連痛を生む
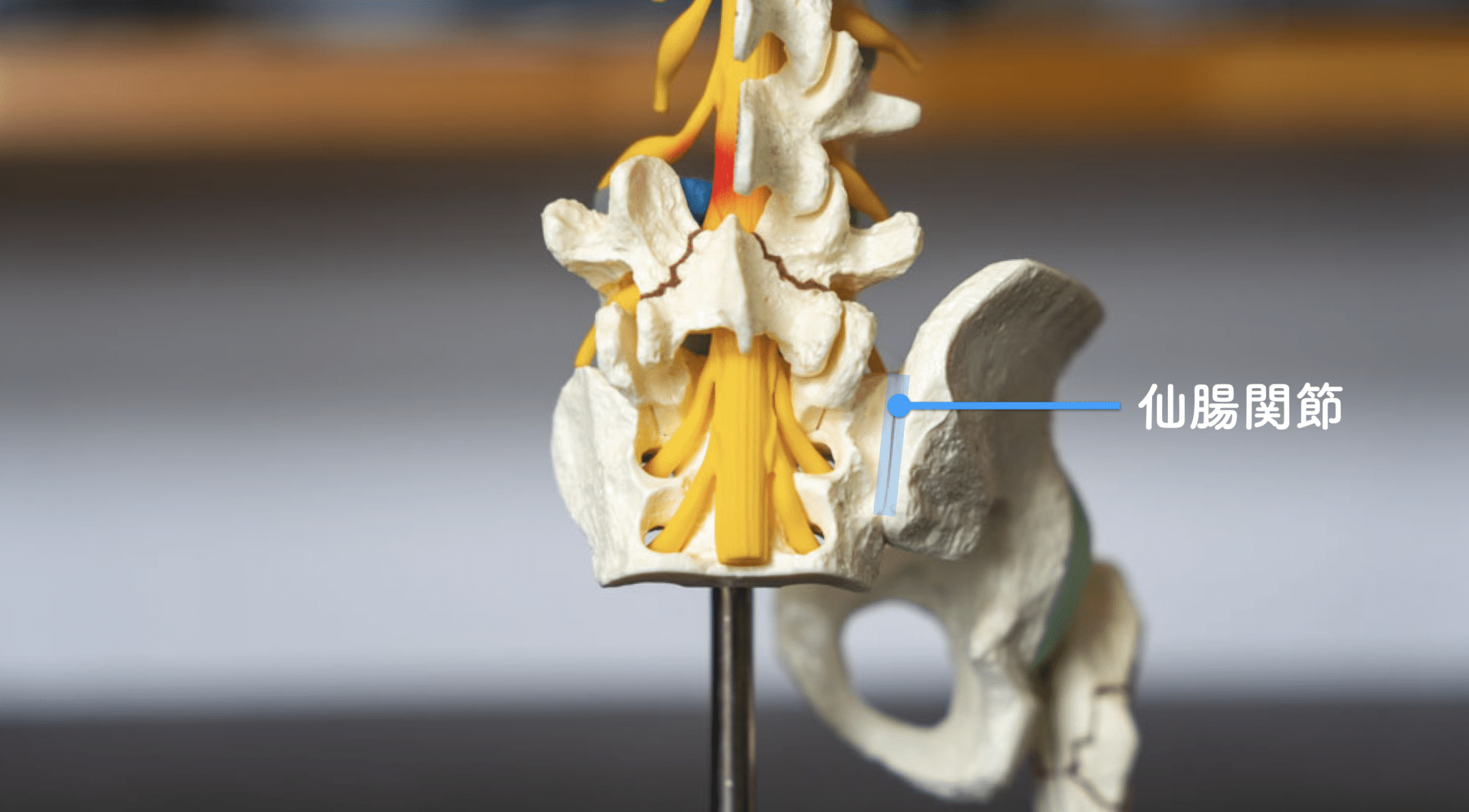
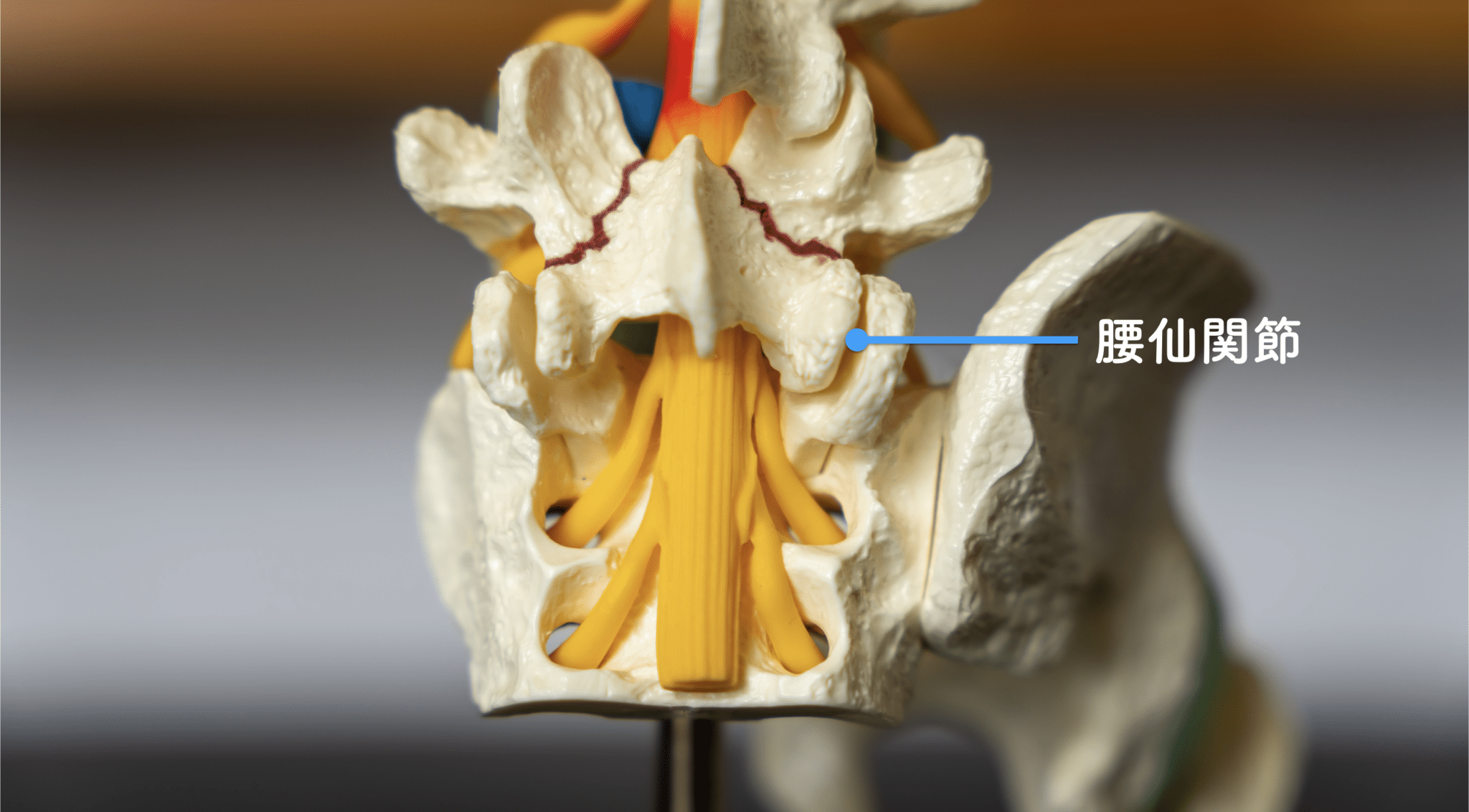
仙腸関節は「2~3mmしか動かない」と言われる関節ですが、
その動きは非常に繊細です。
足指の崩れ → 重心のズレ → 骨盤の偏り
これが仙腸関節の動きをわずかに制限します。
すると……
● 腰ではなく“骨盤の機能不全”が痛みの起点になる
● 動きが悪いと周囲が過緊張し、関連痛として脚・背中・臀部に広がる
● MRIには写らない
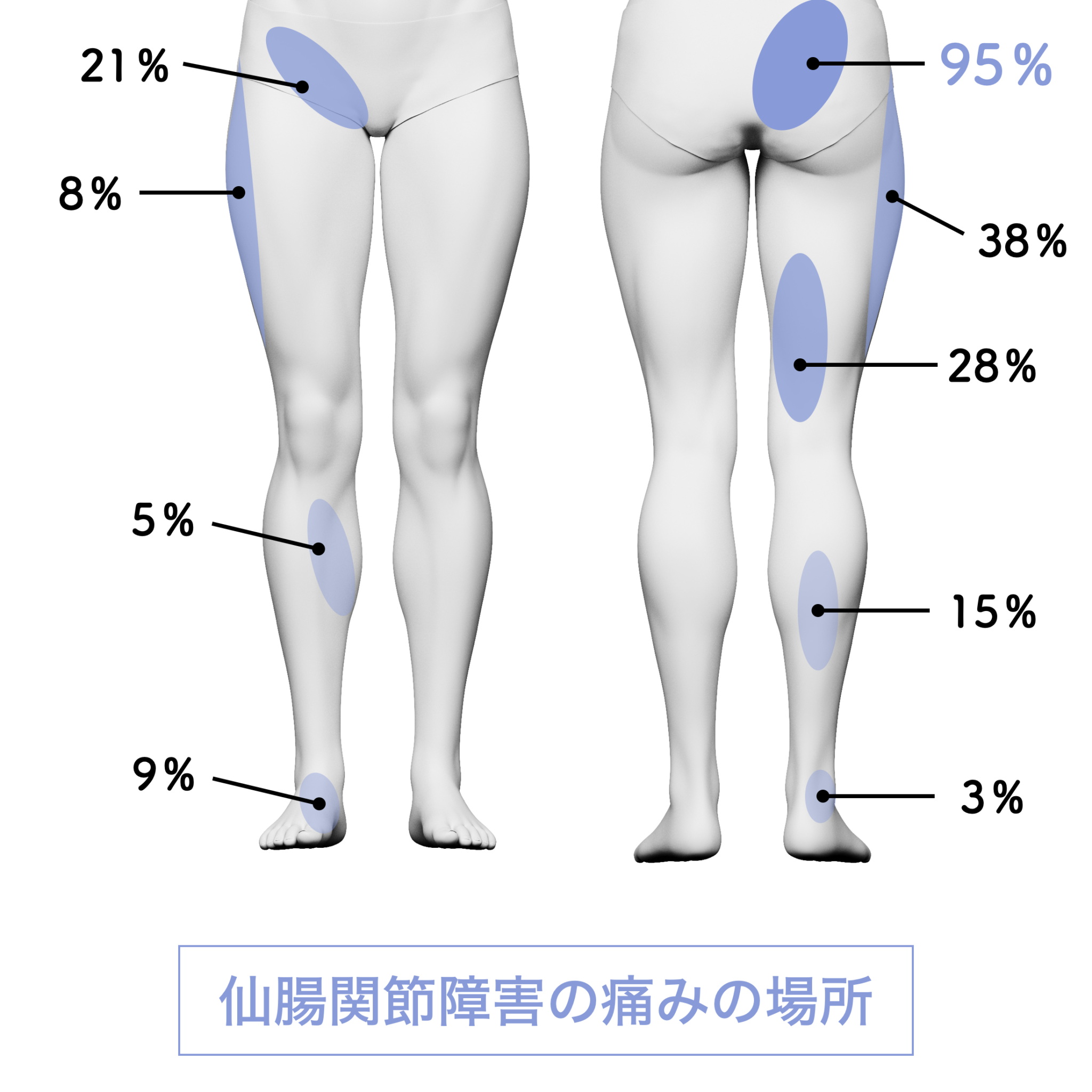
この“画像に写らない”トラブルが、
多くの「原因不明の腰痛」の正体である可能性があります。
第7章|【歩行モデル】
1日5,000〜10,000歩が“ヘルニア力学”を積み重ねる
歩行は非常に反復性が高く、
- 踵からの強い接地
- 指を使わないべた足歩き
- 片側重心のクセ
などがあると、
椎間板には毎日「左右非対称の摩耗」が蓄積します。
“ある日突然のヘルニア”と感じる人は多いですが、
実際は 長年の微小ストレスの蓄積 であることがほとんどです。
第8章|画像ではわからない「腰痛の本質」
── 国際的に共有されつつある新しい理解
世界中の痛み研究が共通して示すのは:
▶「構造異常」と「症状」は一致しない
▶ 腰痛は“多因子的”で理解すべき
▶ 足元・姿勢・生活環境を評価する必要がある
第9章|私が臨床で辿り着いた答え
── 「腰痛は足元から始まる姿勢の連鎖で説明できる」
仙腸関節やAKAアプローチを行っていた頃、
私は繰り返し疑問を感じました。
「なぜ仙腸関節は何度も機能不全を繰り返すのか?」
答えは明確でした。
▶ 足指・重心・歩行・靴の問題が残っている限り
仙腸関節は再び負担を受け続ける。
Hand-Standing理論から見る椎間板ヘルニアの本質
私はこの構造を「Hand-Standing理論」と呼んでいます。
人は、手で逆立ちをすれば安定して立ち続けることができません。支持点である“指”が不安定だからです。
同じことが足元でも起きています。
足指という最下層の支持点が機能していない状態では、骨盤・背骨・椎間板だけを調整しても、身体は安定しません。
椎間板ヘルニアにおいても、問題は「飛び出した椎間板」そのものではなく、
支持点の破綻によって姿勢制御が崩れ、椎間板に不均等な力がかかり続けている構造にあります。
腰だけを診るのではなく、身体全体を“ひとつの支持構造”として捉えること。
それが、画像では説明できない腰痛を理解するための出発点だと考えています。
第10章|誰でもできる「身体の再教育」
(※治療ではなく、生活環境の見直しという意味)
腰痛に向き合うとき必要なのは、
その場しのぎの施術ではなく、身体の使い方を再教育すること。
それは具体的には:
- 足指の動きを取り戻す環境づくり
- 滑らない靴・靴下
- 姿勢のニュートラル化
- 歩行の見直し
- 生活動作の癖の把握
これらの“日常環境”です。
第11章|大切なのは「腰だけを診ないこと」
腰痛は、腰だけの問題ではありません。
● 足指
● 姿勢
● 歩行
● 仙腸関節
● 生活環境
● 心理社会的要因
これらが複雑に絡み合い、
画像診断だけでは把握できない“機能的要因”が痛みに関わります。
まとめ|椎間板ヘルニアの本当の理解とは?
5つのポイントに整理します。
① MRIでヘルニアが写っても痛くない人は多い
→ 画像と痛みは一致しない。
② 痛みは“機能不全”で説明できることがある
→ 足指・骨盤・姿勢・歩行などの連鎖。
③ 足指の機能低下が姿勢崩壊の起点
→ 重心後方化 → S字カーブ消失 → 椎間板ストレス。
④ 仙腸関節・椎間関節の微細機能が痛点
→ MRIには写らない“関節の動き”が関連痛を生む。
⑤ 腰痛は全身を“ひとつのシステム”として見る時代へ
→ 国際ガイドラインでも「多因子モデル」が主流。
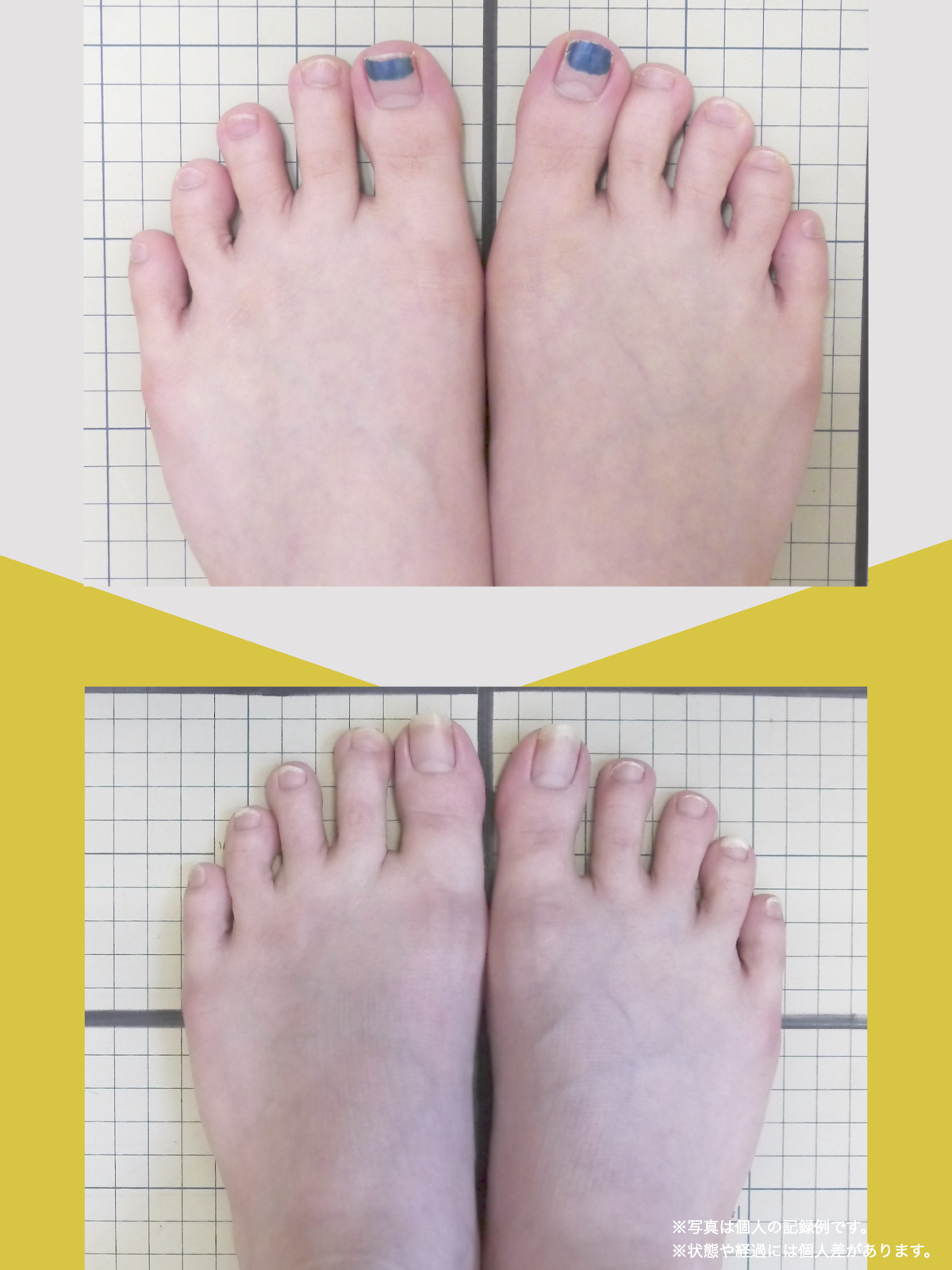
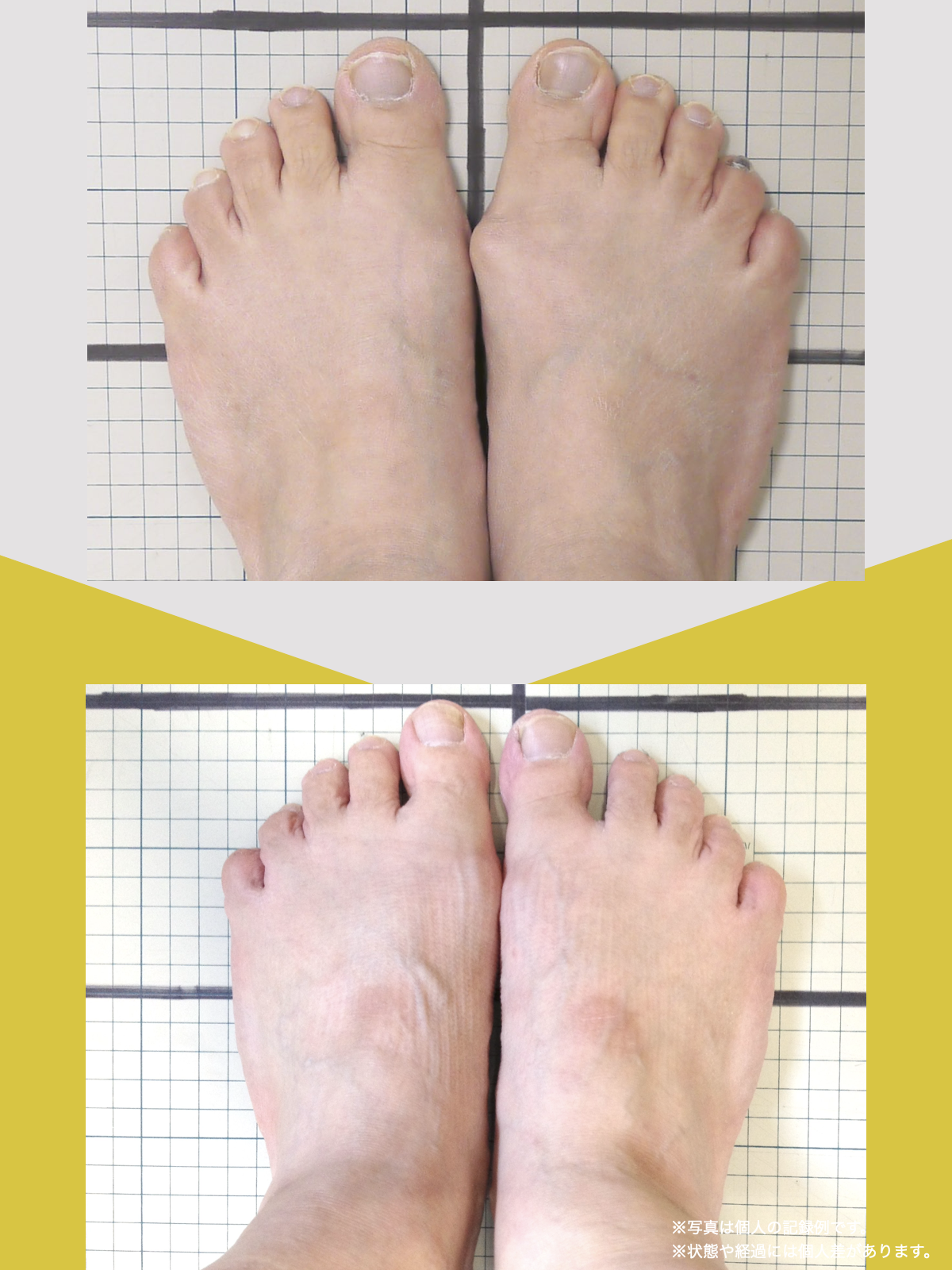
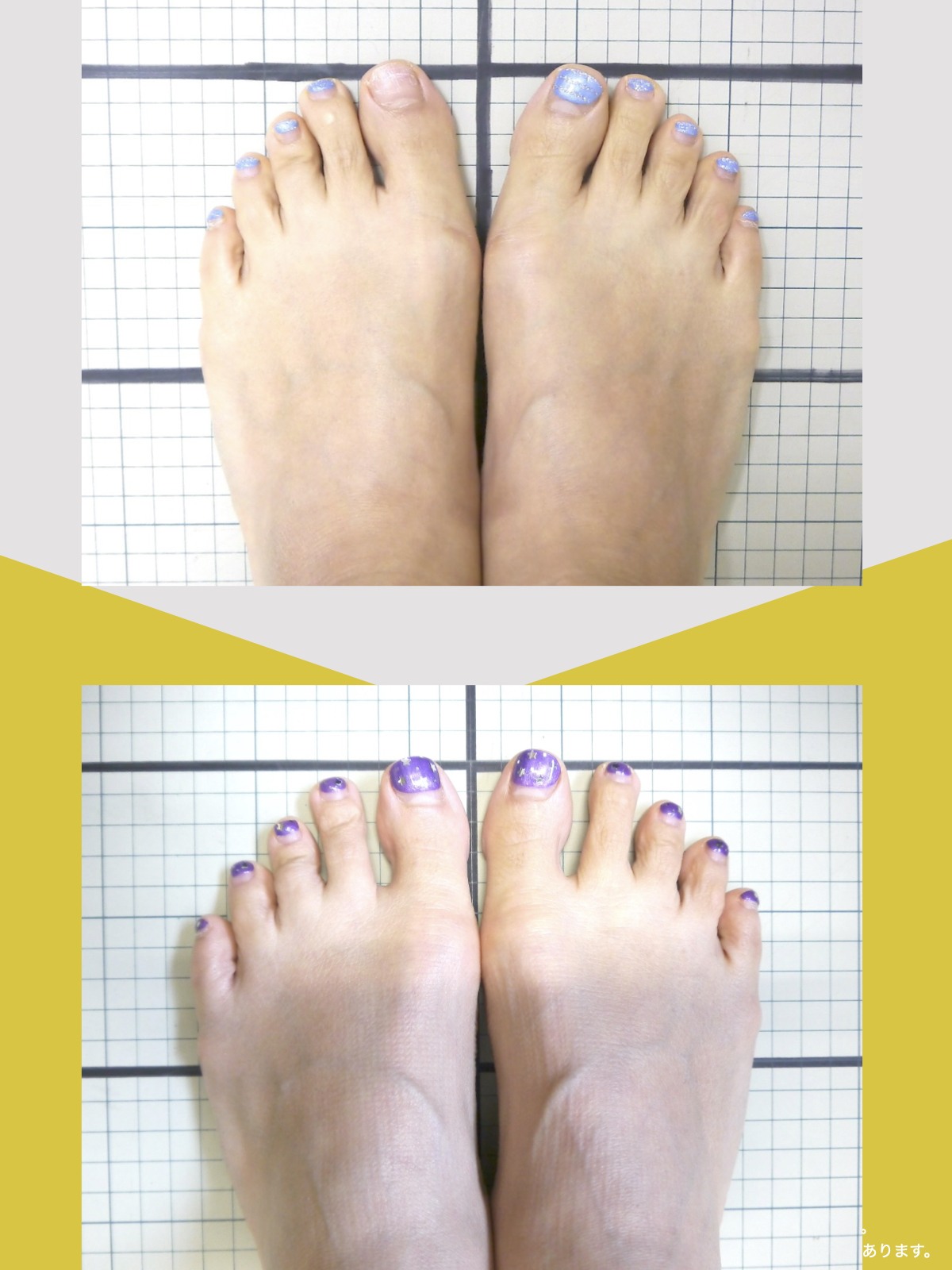
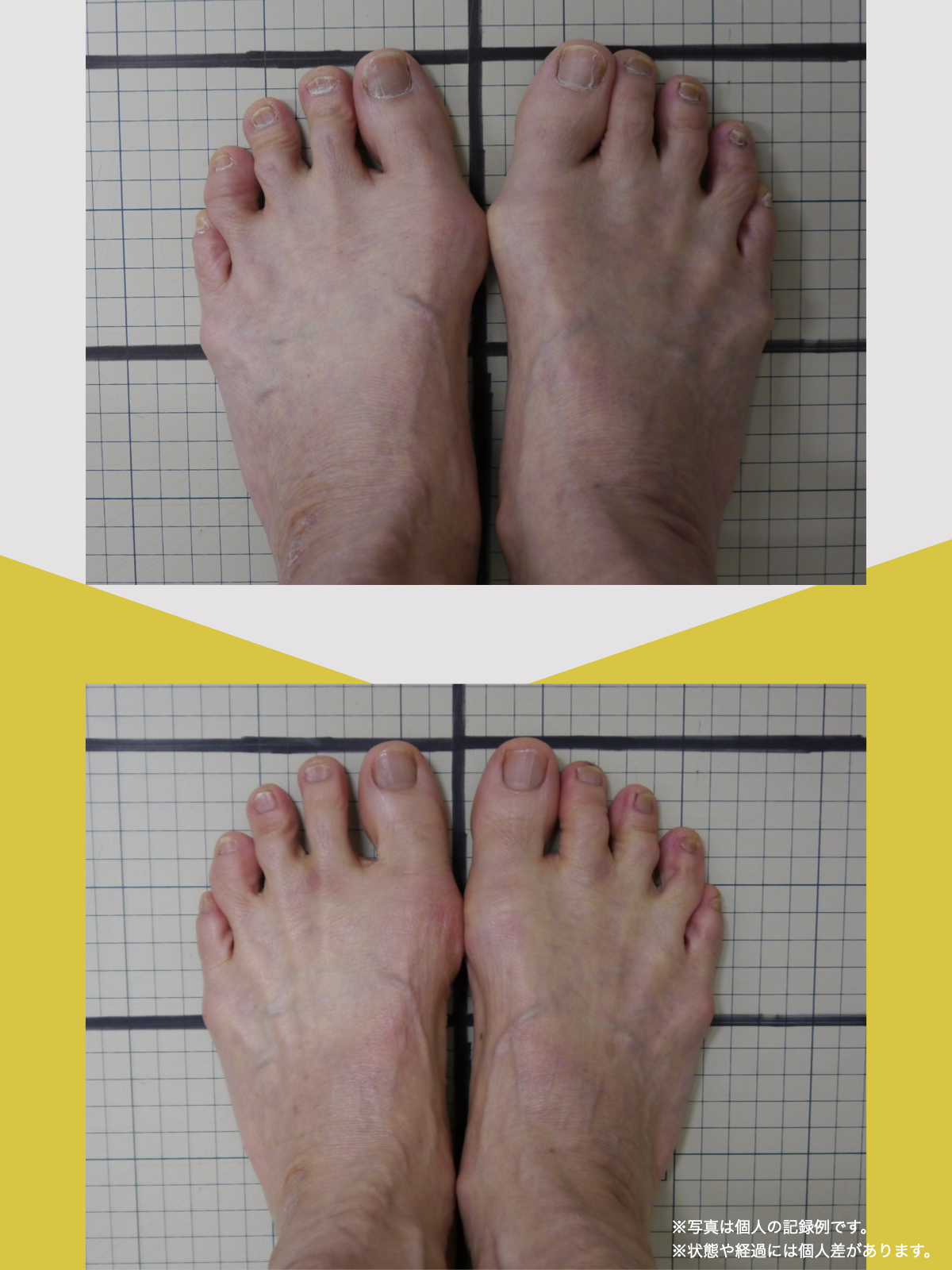
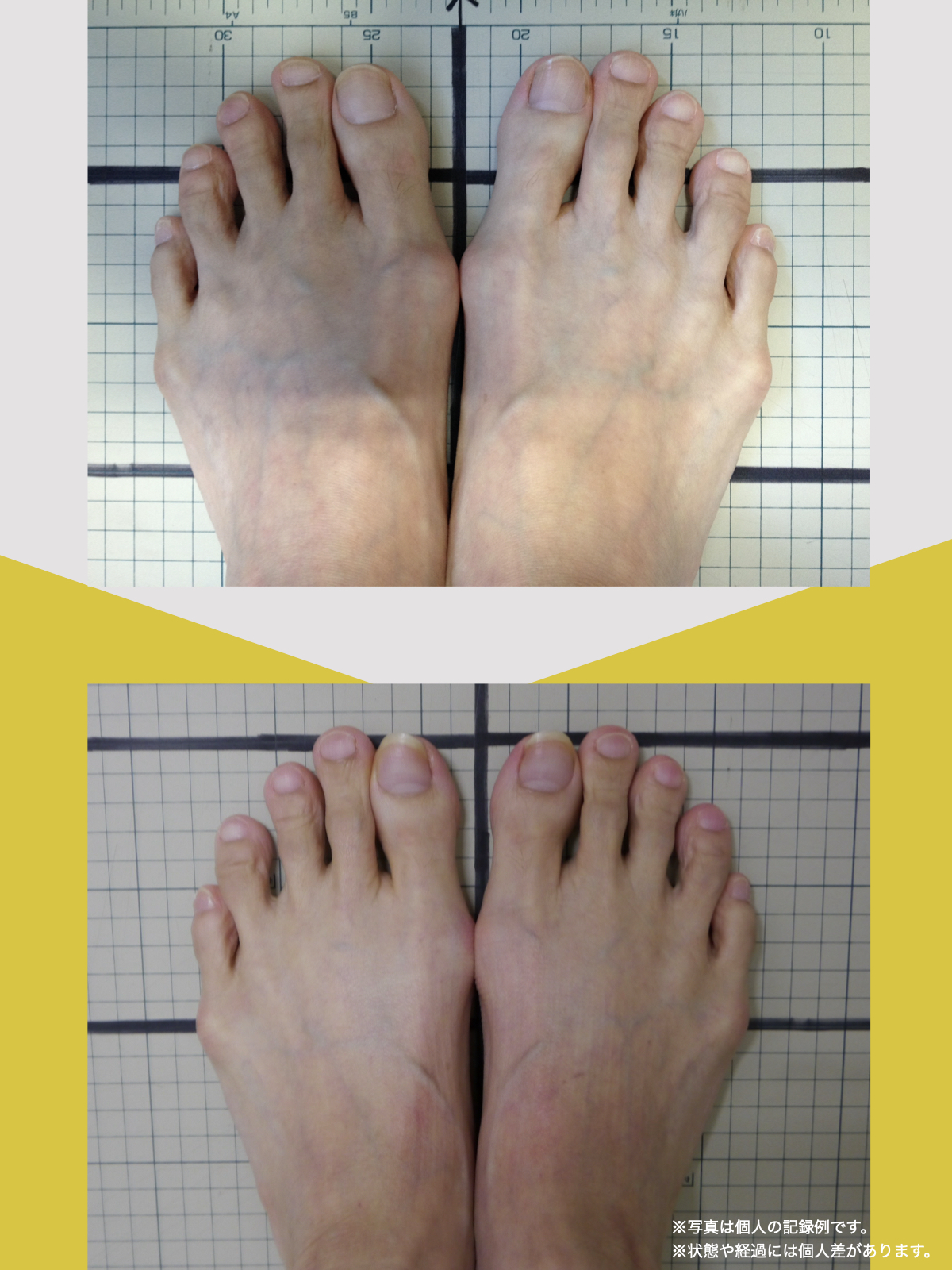
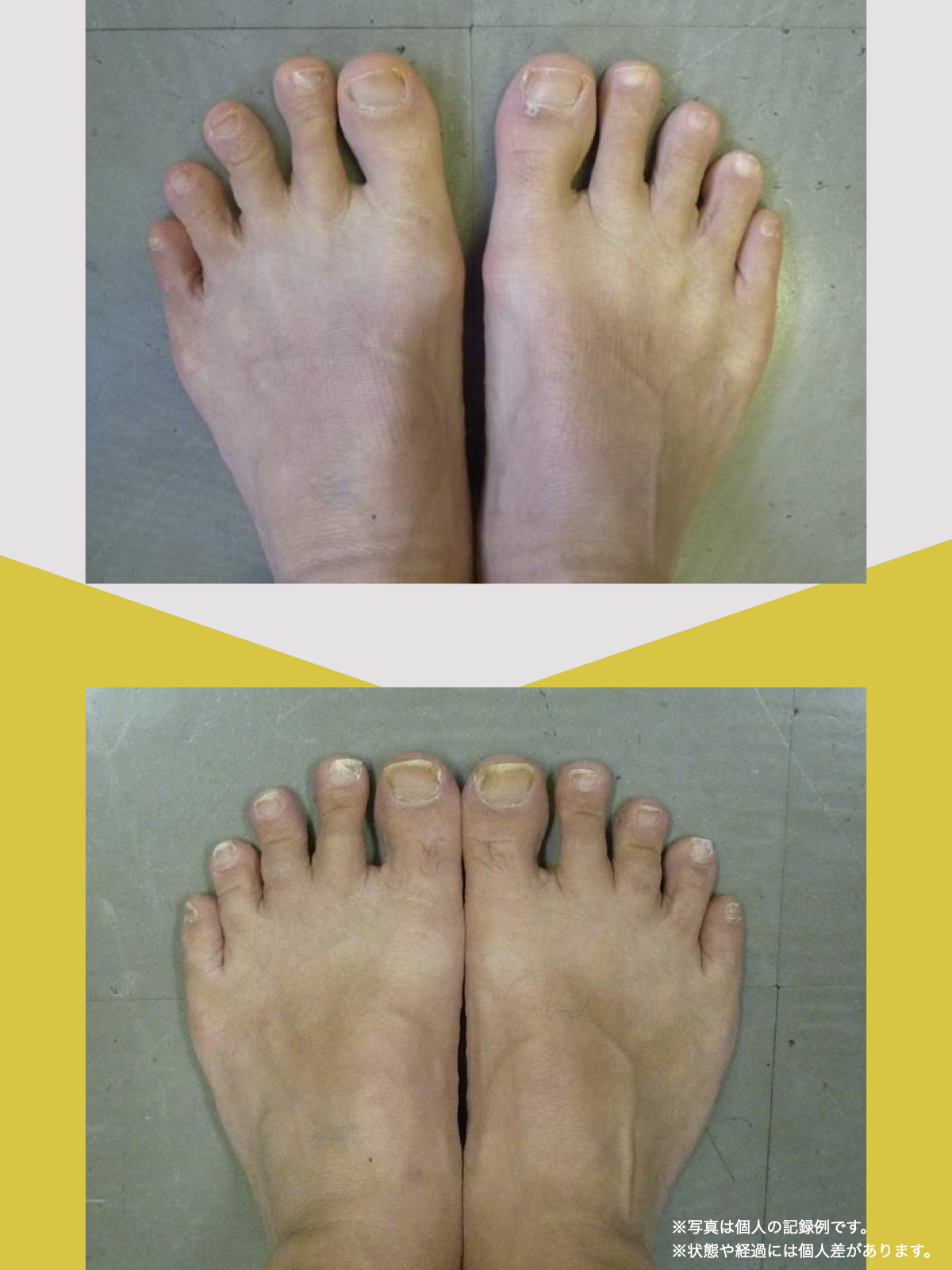
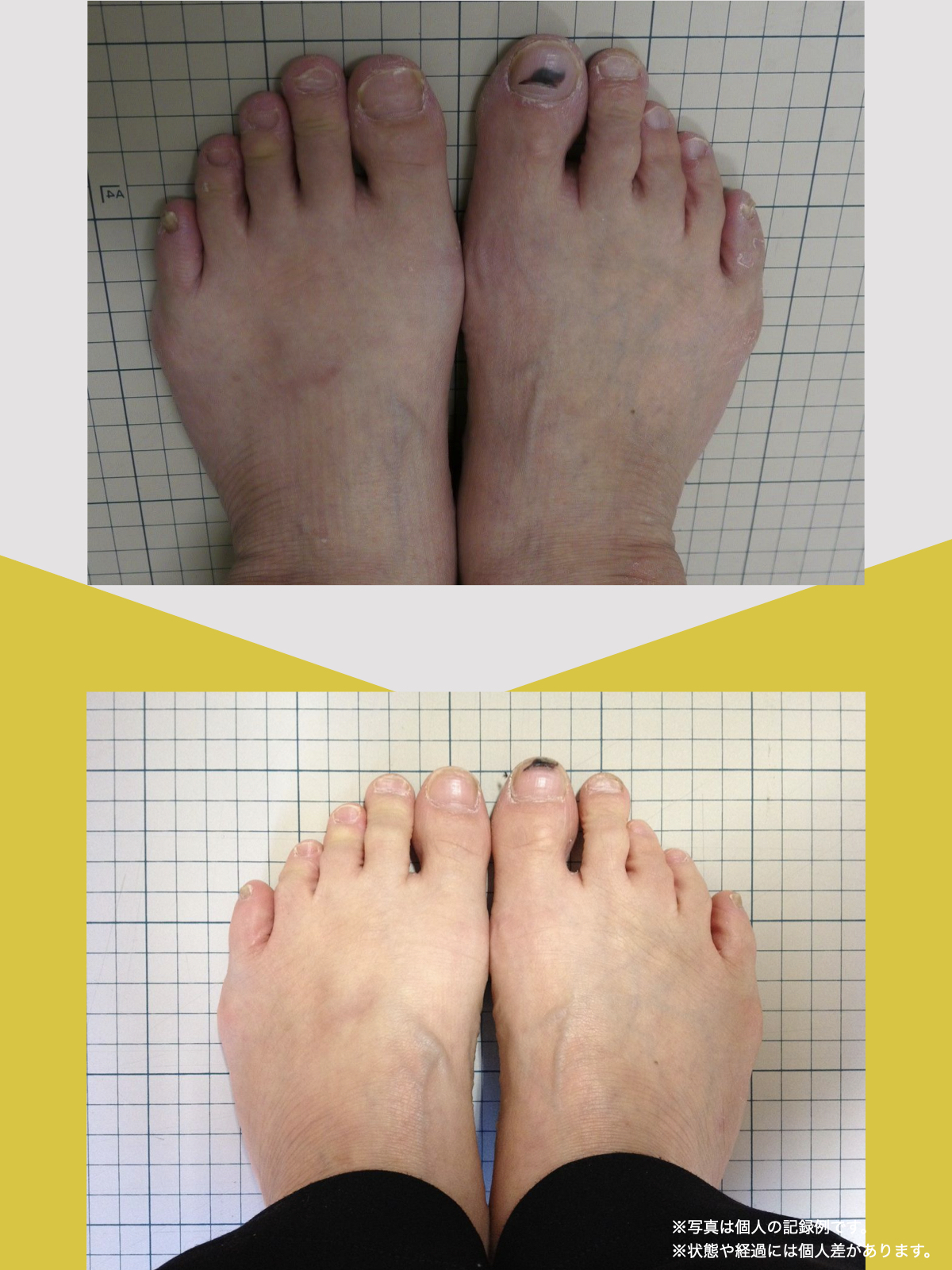
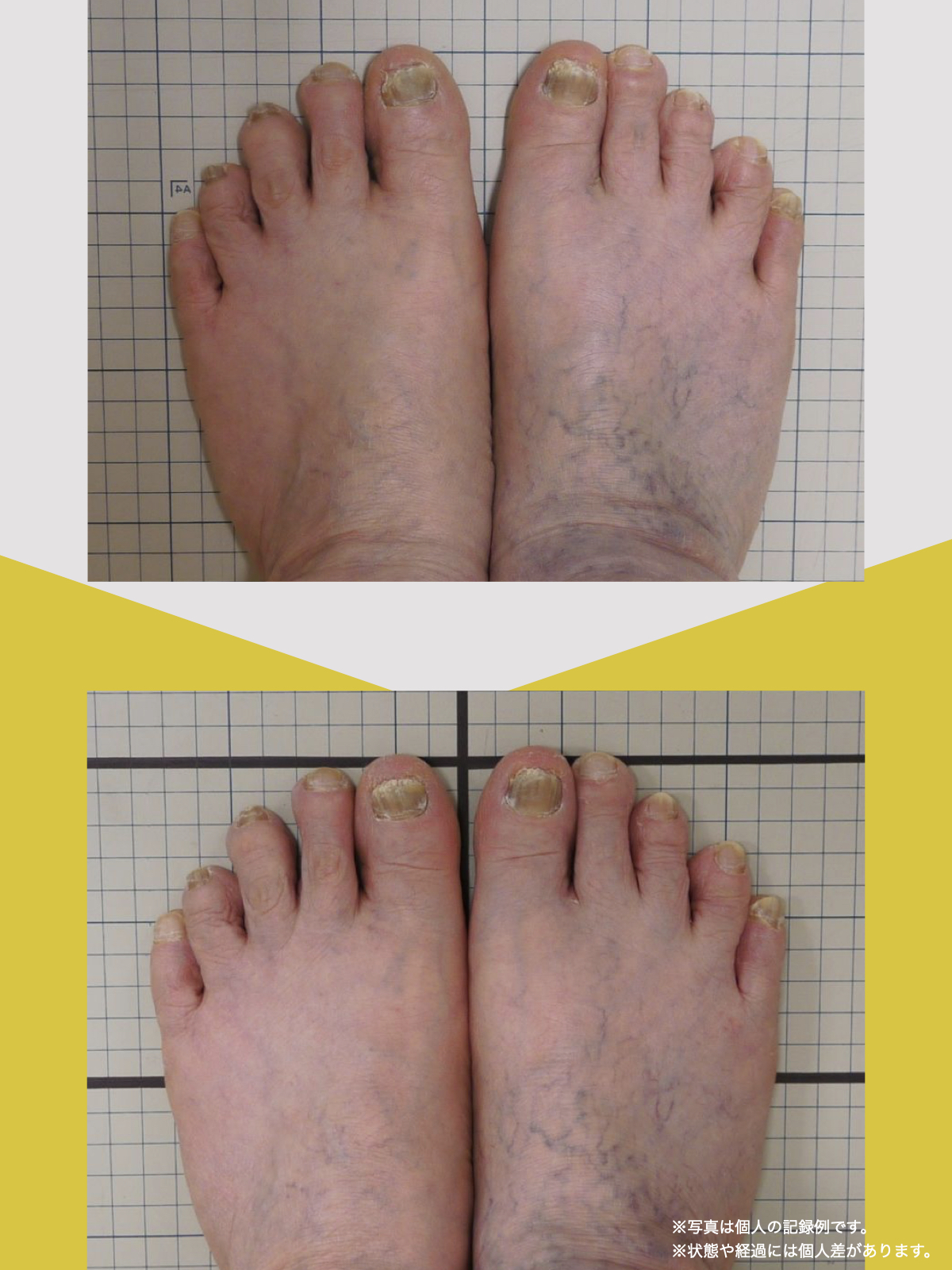
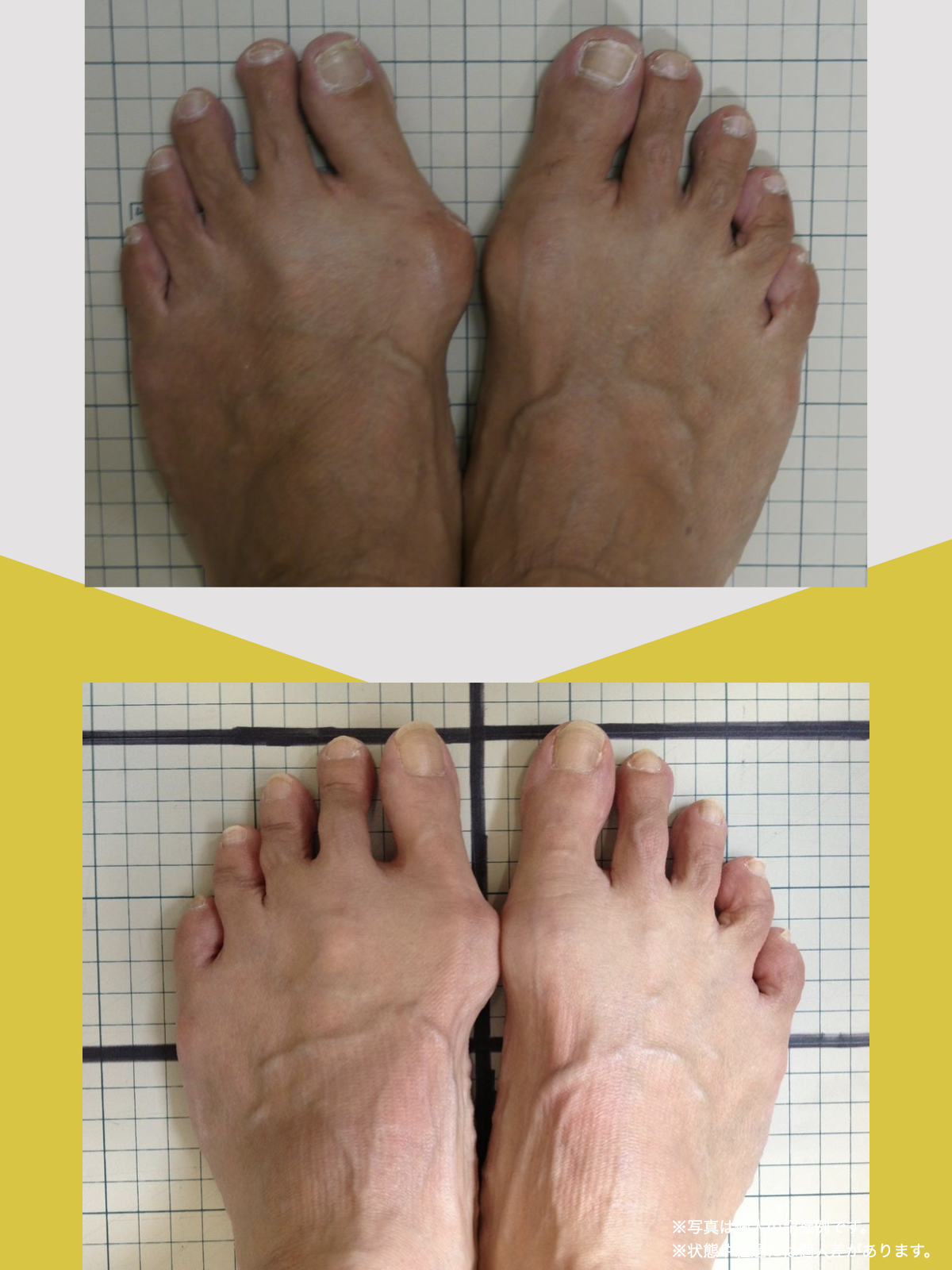
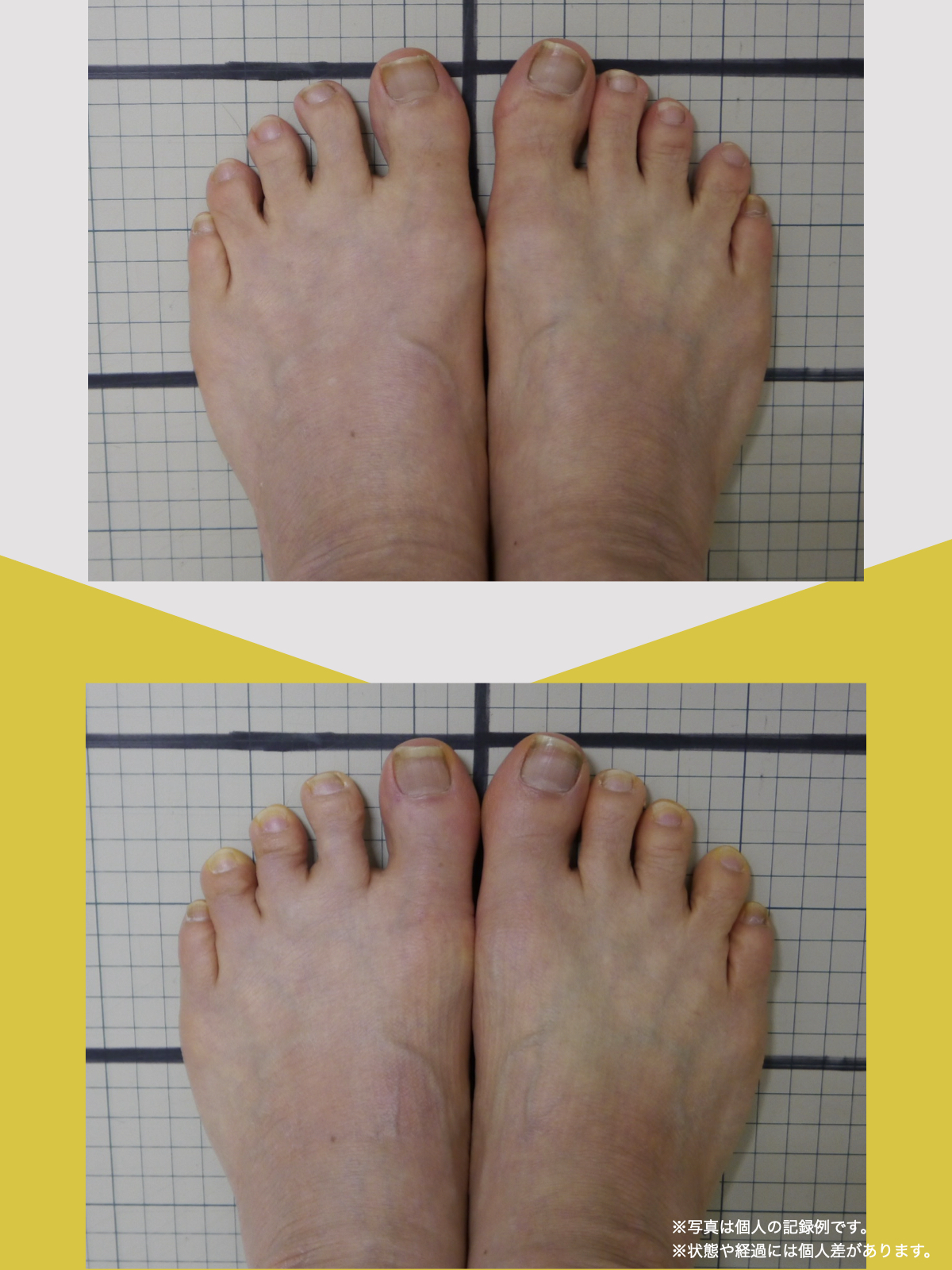
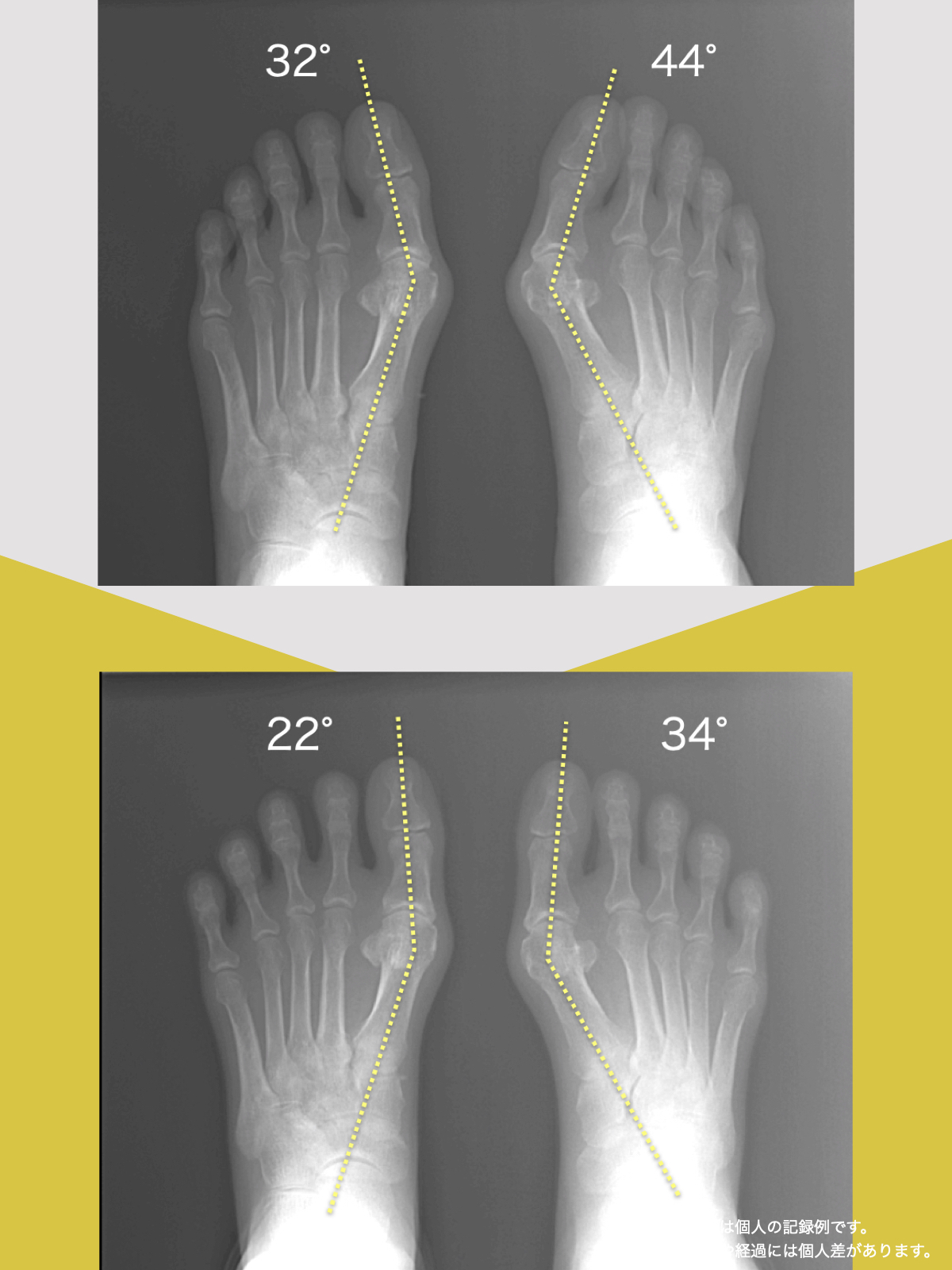
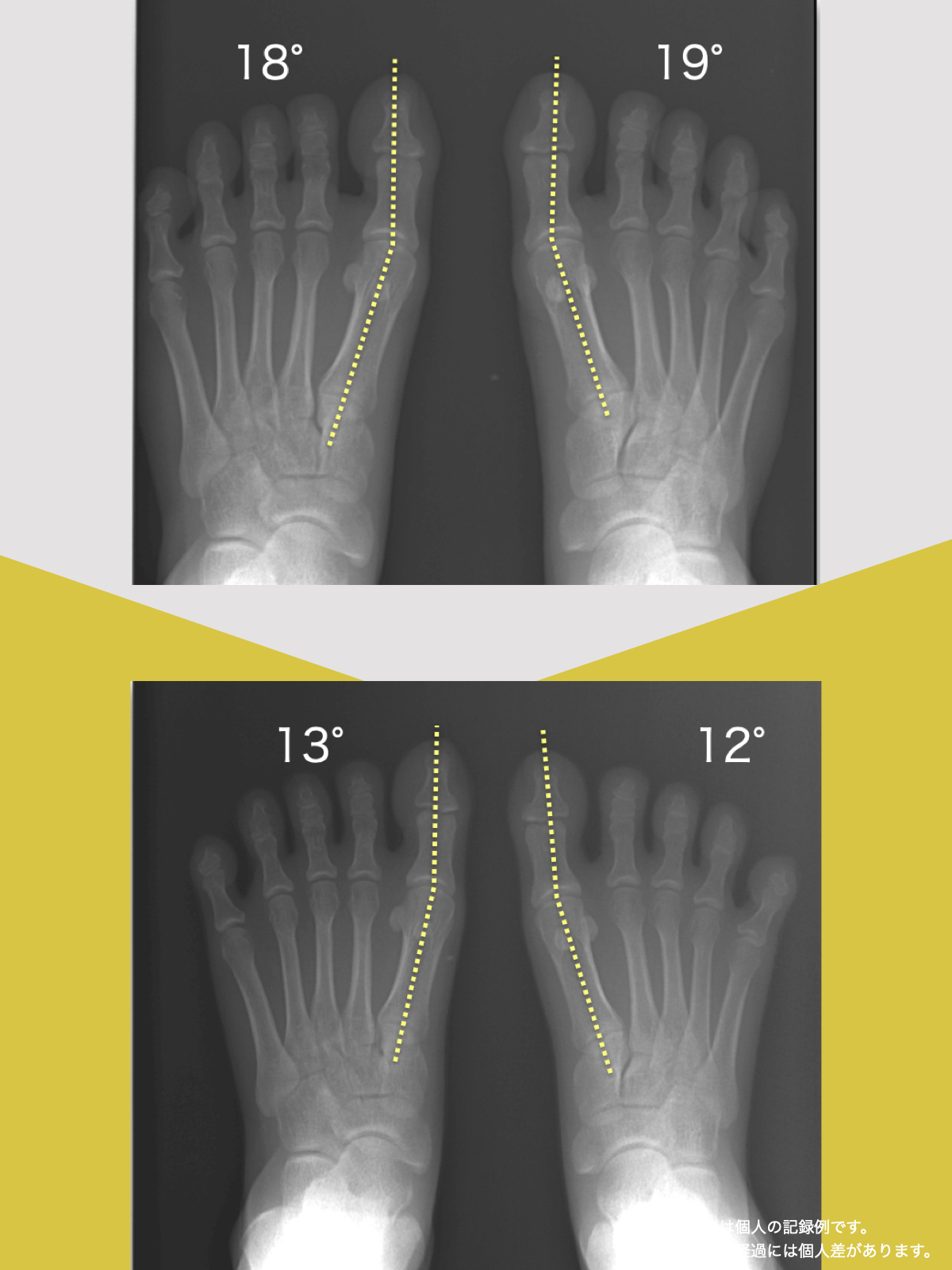
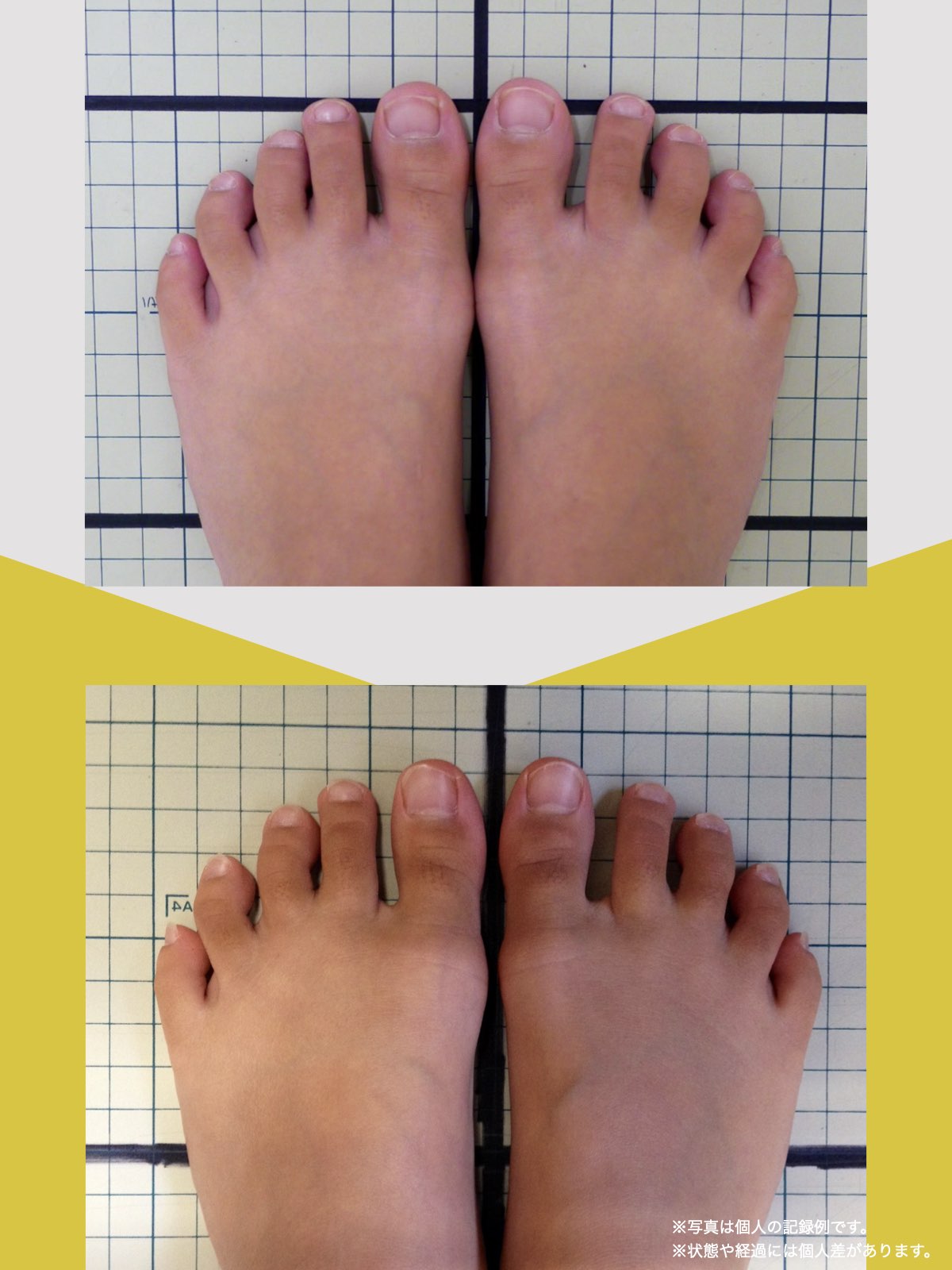
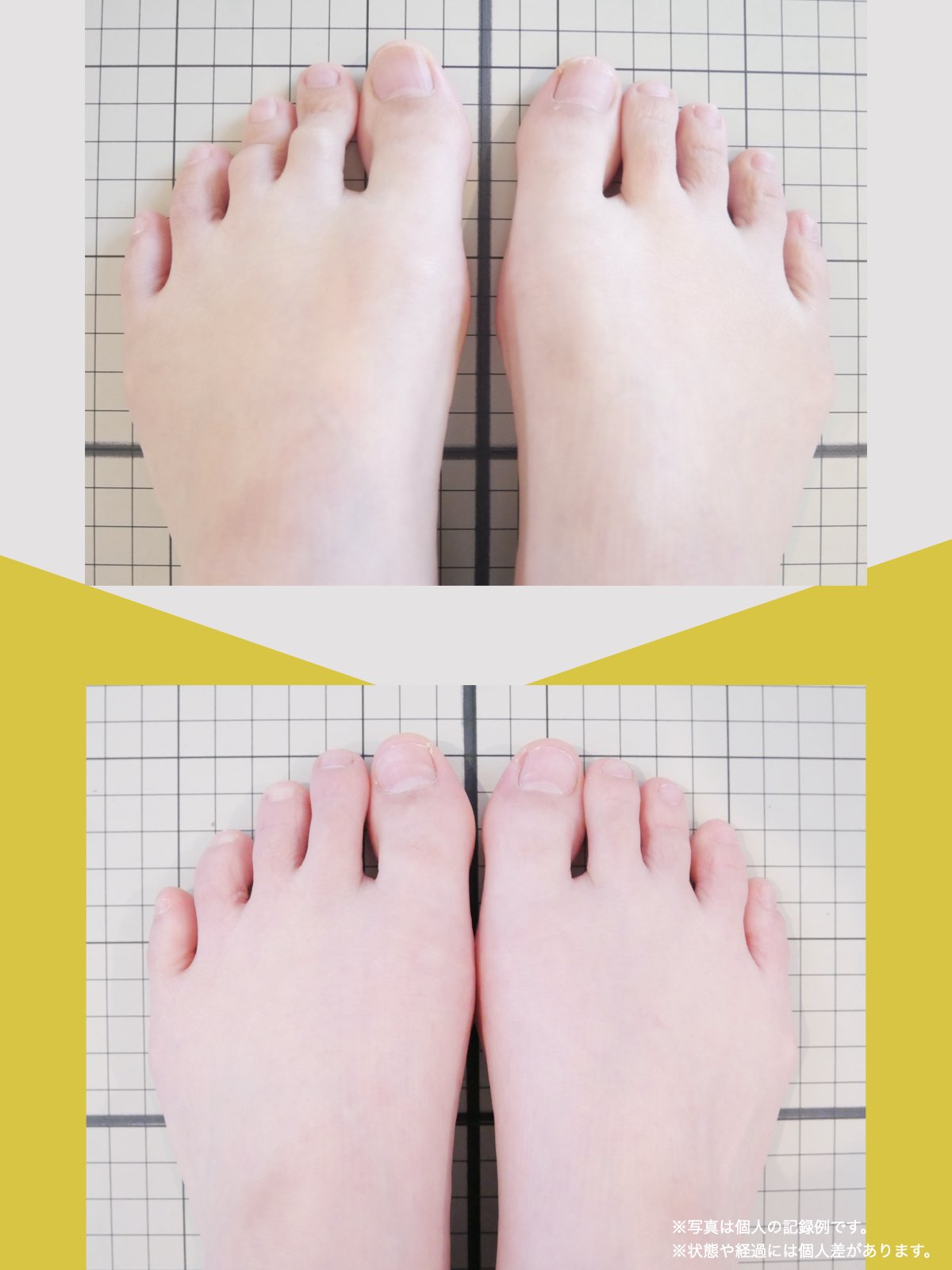
体験談
30代女性・Mさん
もともと腰痛があり、整骨院に通っていました。でもだんだん、ズボンをはくのがつらくなったり、立ち上がれなくなったり、重いものを持つのが怖くなったりして、日常生活に支障が出るようになりました。
不安になって整形外科を受診し、MRI検査を受けたところ、「椎間板ヘルニア」と診断され、そのまま入院することになりました。
最初の頃は歩行器を使った生活で、下半身の筋肉も細くなっていくのが分かりました。痛みやしびれも強く、正直、この先どうなるのか分からず不安でした。
半年ほど入院し、1日に2回リハビリを続け、少しずつ動けるようにはなりましたが、退院後も杖なしではふらつきが強く、左足に力が入りにくい状態が続いていました。
階段の上り下りや、椅子から立ち上がる動作がとても怖く、左足に力が入らないせいか、ひざがカクンと折れるような感じもありました。
歩き方もおかしくなり、家事をするのにも時間がかかり、10分ほど歩くと痛みやしびれが出てしまうため、作業のあとには横にならないと動けない状態でした。
午前中は寝ていないとつらく、歩行練習で外に出ると、次の日はほとんど寝て過ごすこともありました。夜も足がつることが多く、腰の痛みで寝返りができず、将来のことを考えると不安ばかりでした。
そんな私を見かねて、保育園の保育士さんから「一度相談してみたら?」と紹介されたのが足指研究所でした。
そこで足を見てもらうと、「浮き指」や「かがみ指」があることを教えてもらい、足に力が入りにくい状態が、立ち上がりや階段動作の不安につながっている可能性がある、という話を聞きました。
その後、1日に2〜3回、ひろのば体操を続けながら、日常生活では YOSHIRO SOCKS を履くようになりました。
続けていくうちに、以前よりも足に意識が向くようになり、体の軸が取りやすいような感覚を持つ時間が増えてきました。
歩くことへの不安も少しずつ減り、「今日はここまで歩けた」と思える日が増えていったのを覚えています。
今では、外出することへの抵抗感が少なくなり、一度は諦めていた旅行にも行けるようになりました。家事にかかる時間も短くなり、作業のあとにすぐ休まなくても大丈夫だと感じる日が増えています。
痛みや不安で諦めかけていた分、保育士という仕事に復帰できたことが、何より嬉しかったです。

- 本体験談は、あくまで個人の感想・経験であり、すべての人に同じ変化が起こるものではありません。
- 特定の習慣・運動・製品が症状や疾患に作用することを示すものではありません。

.107-scaled.jpeg)