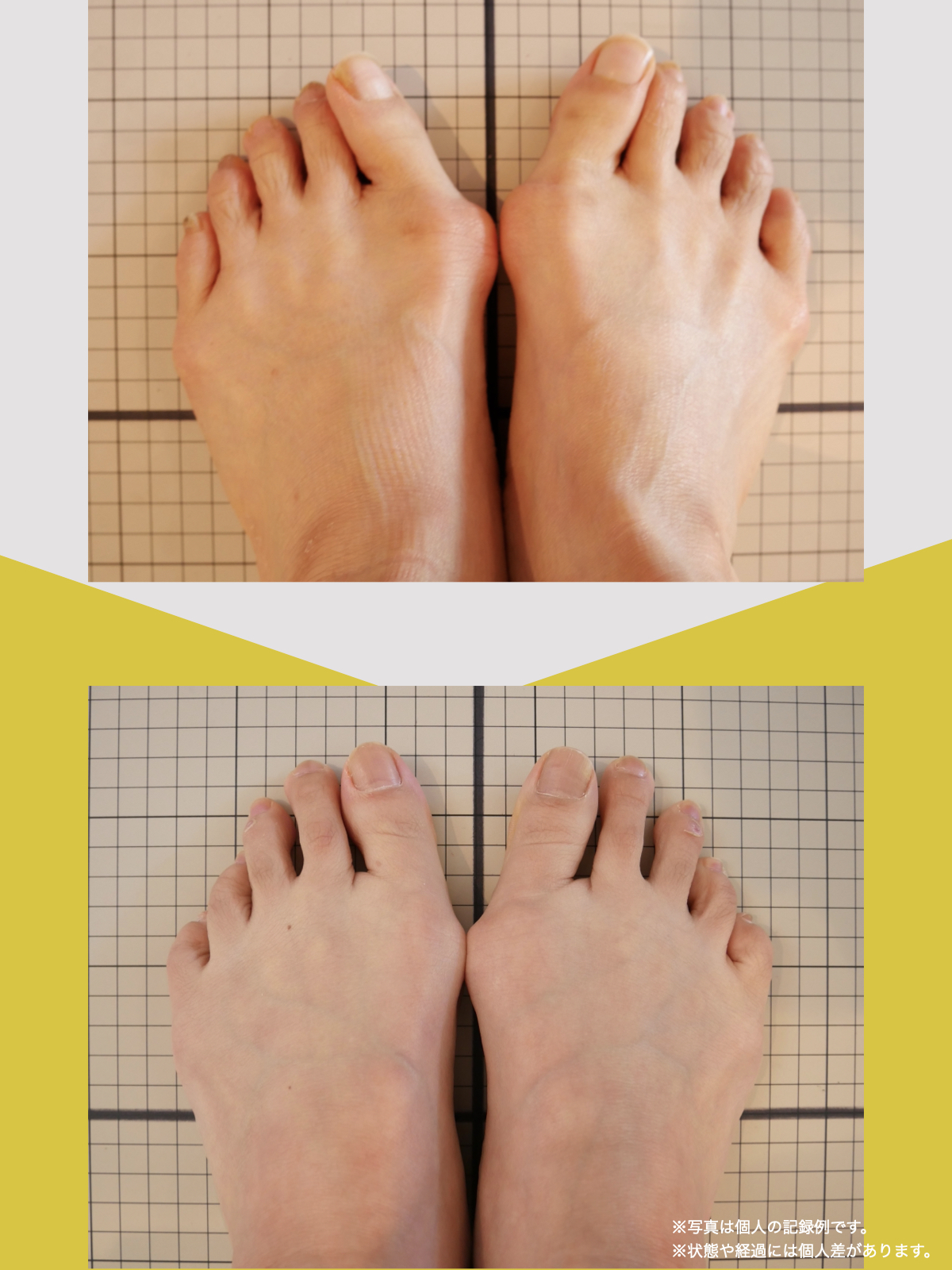
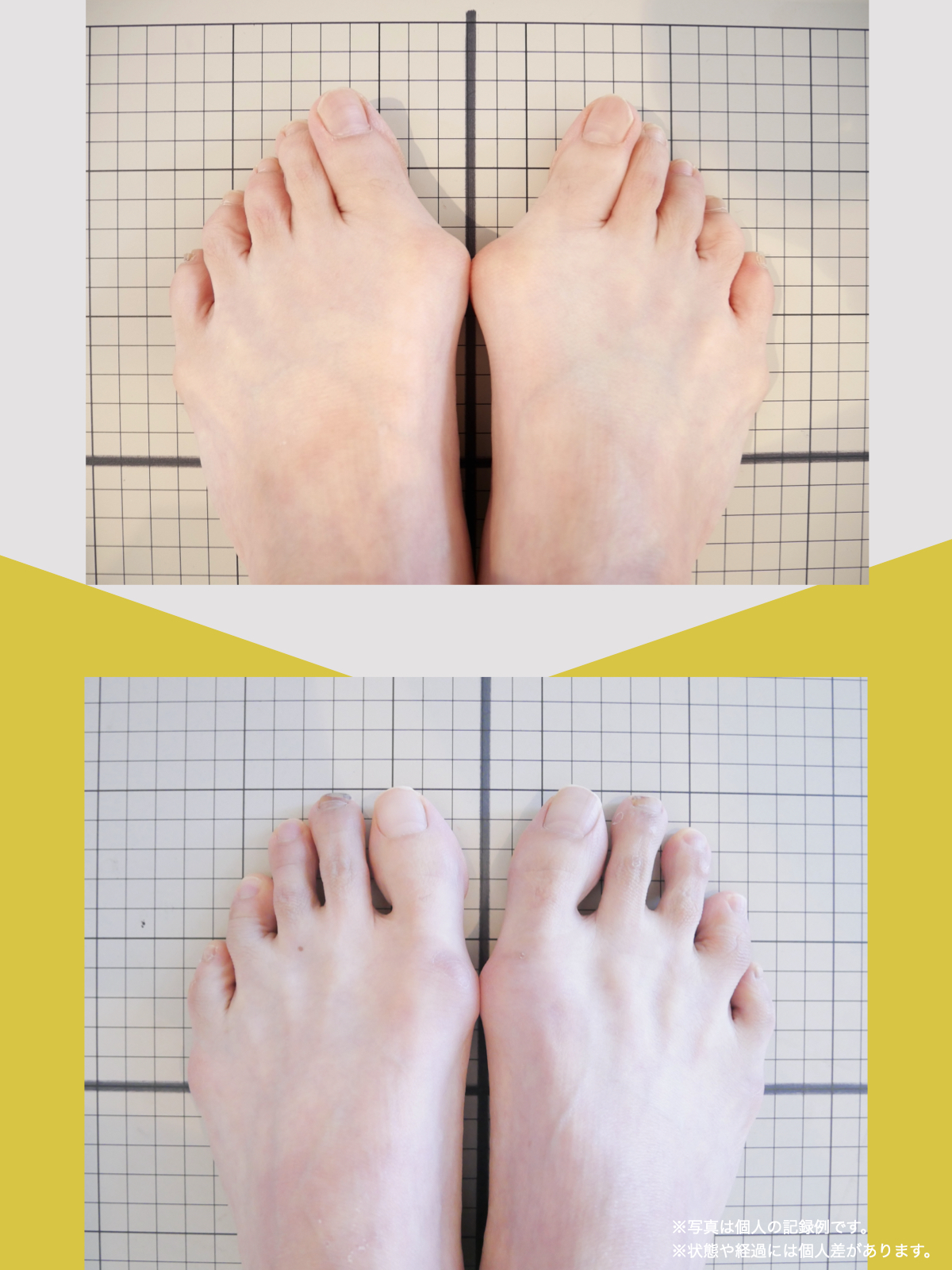
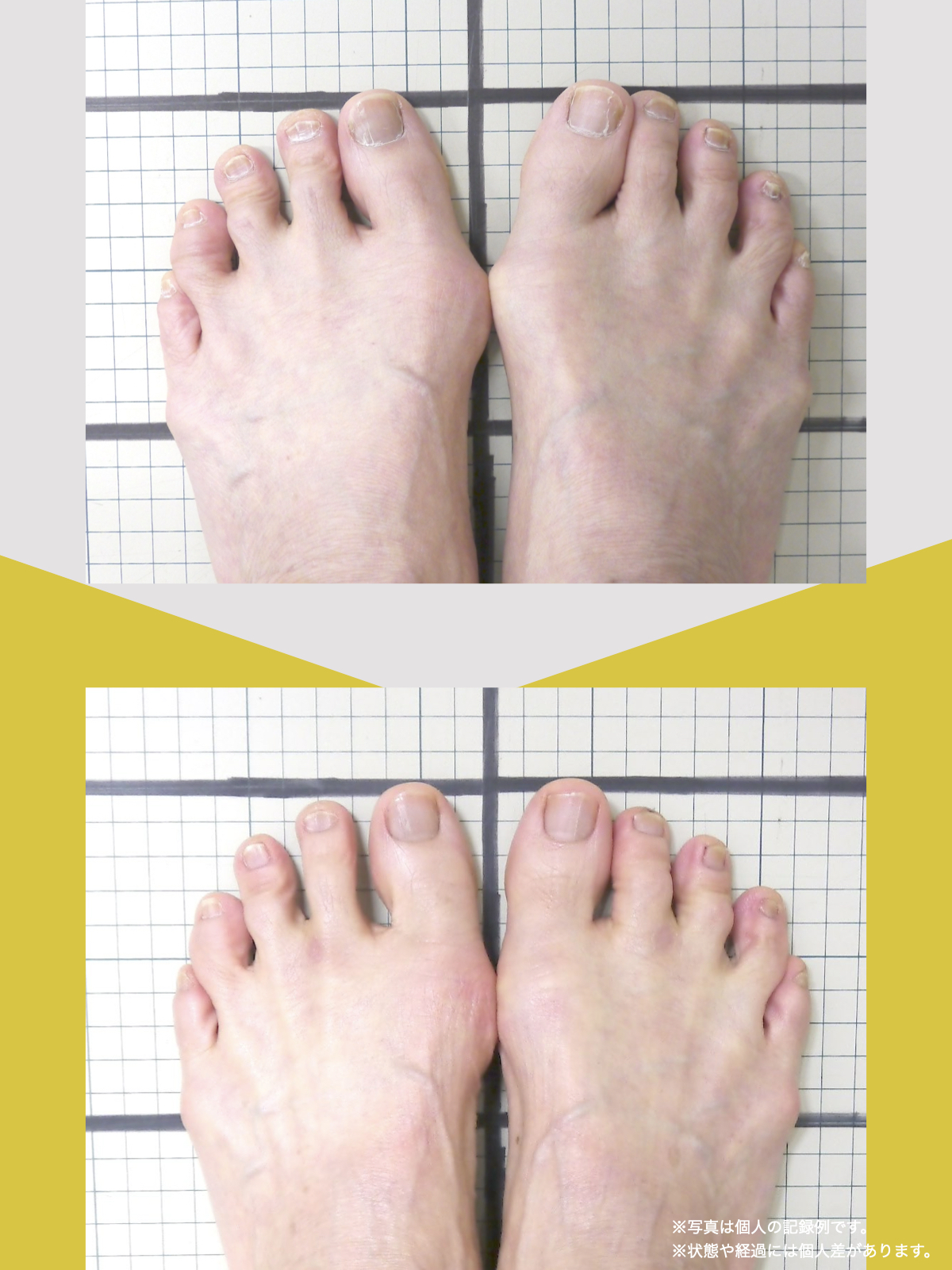
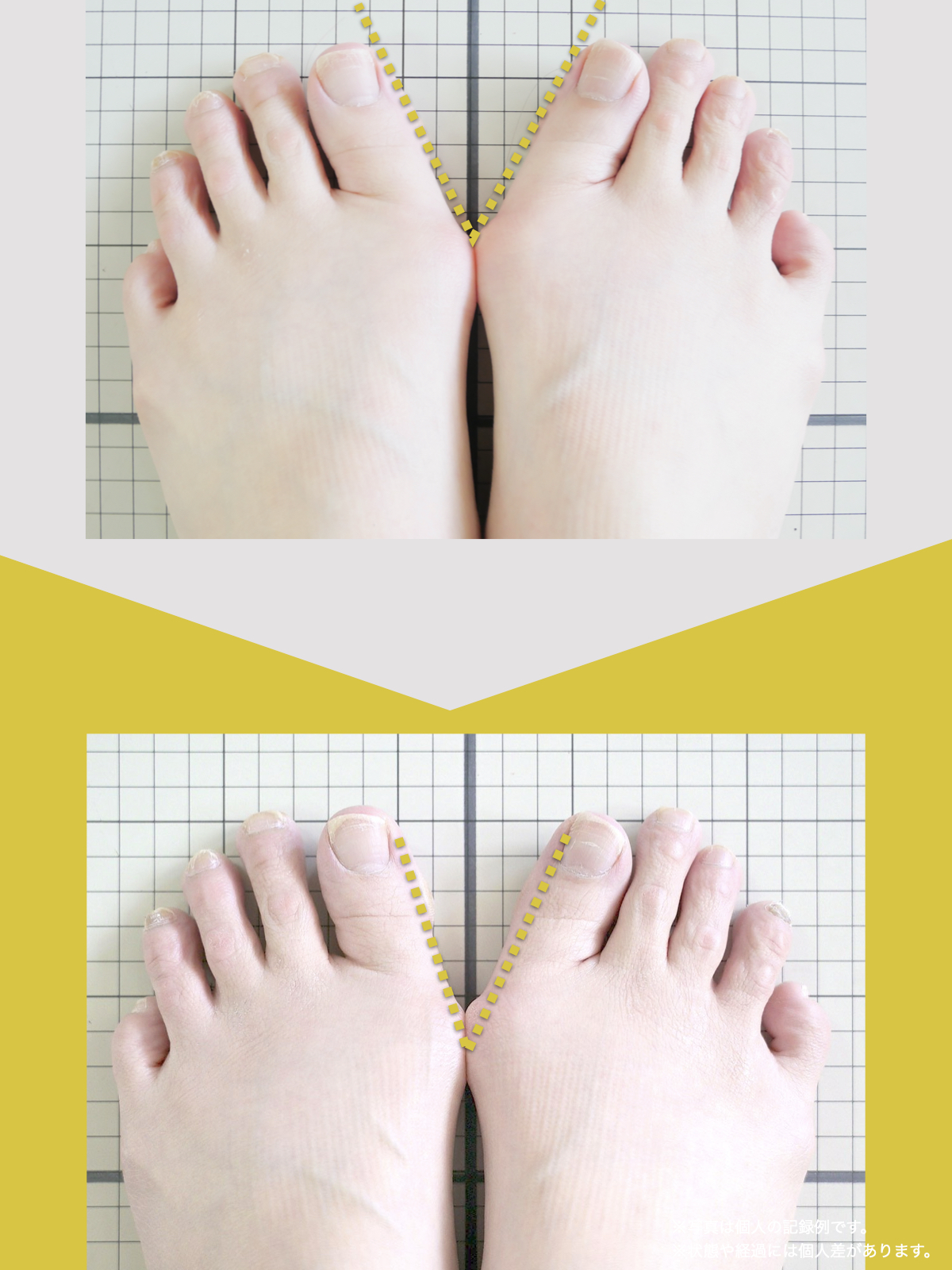
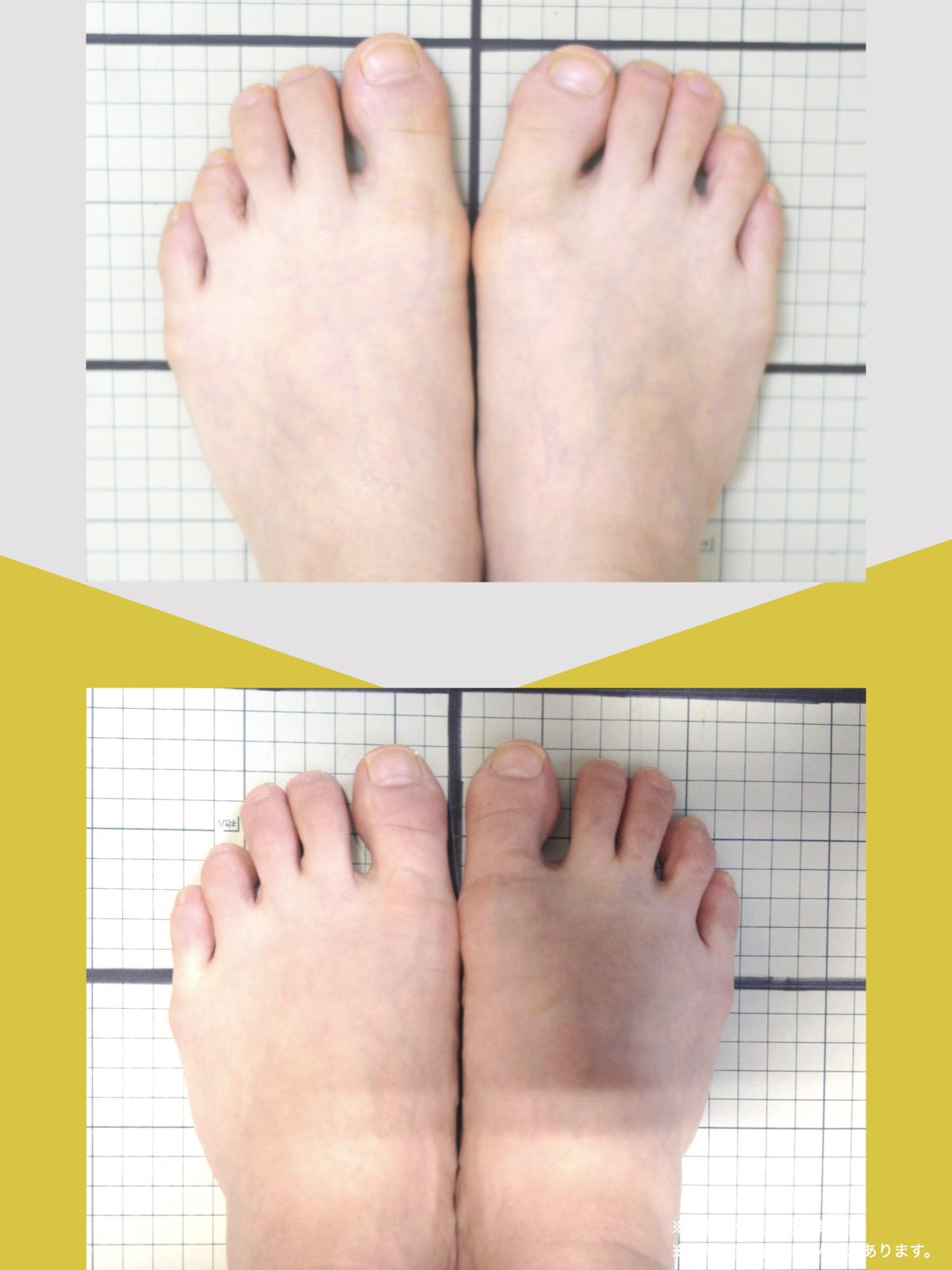
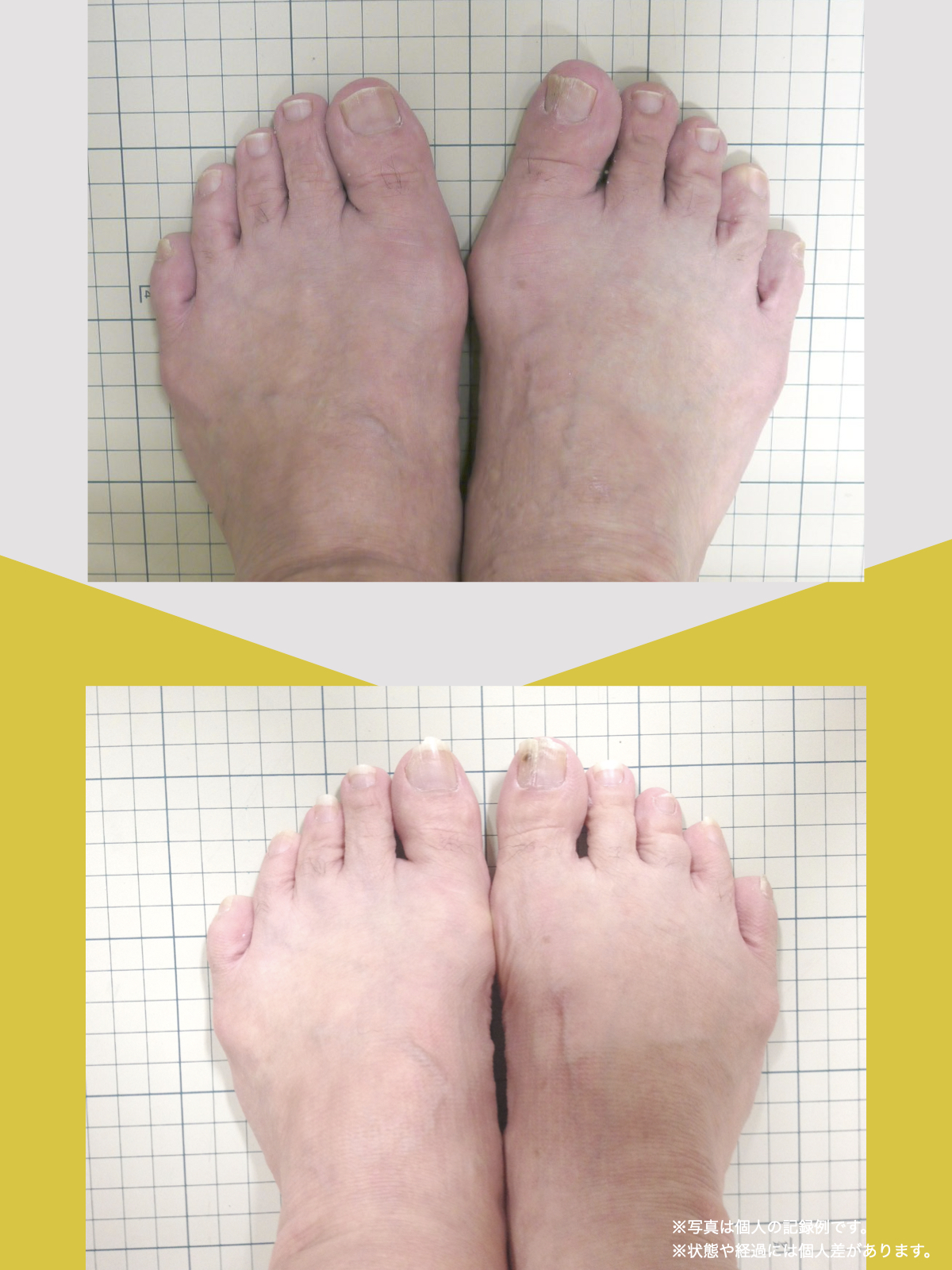
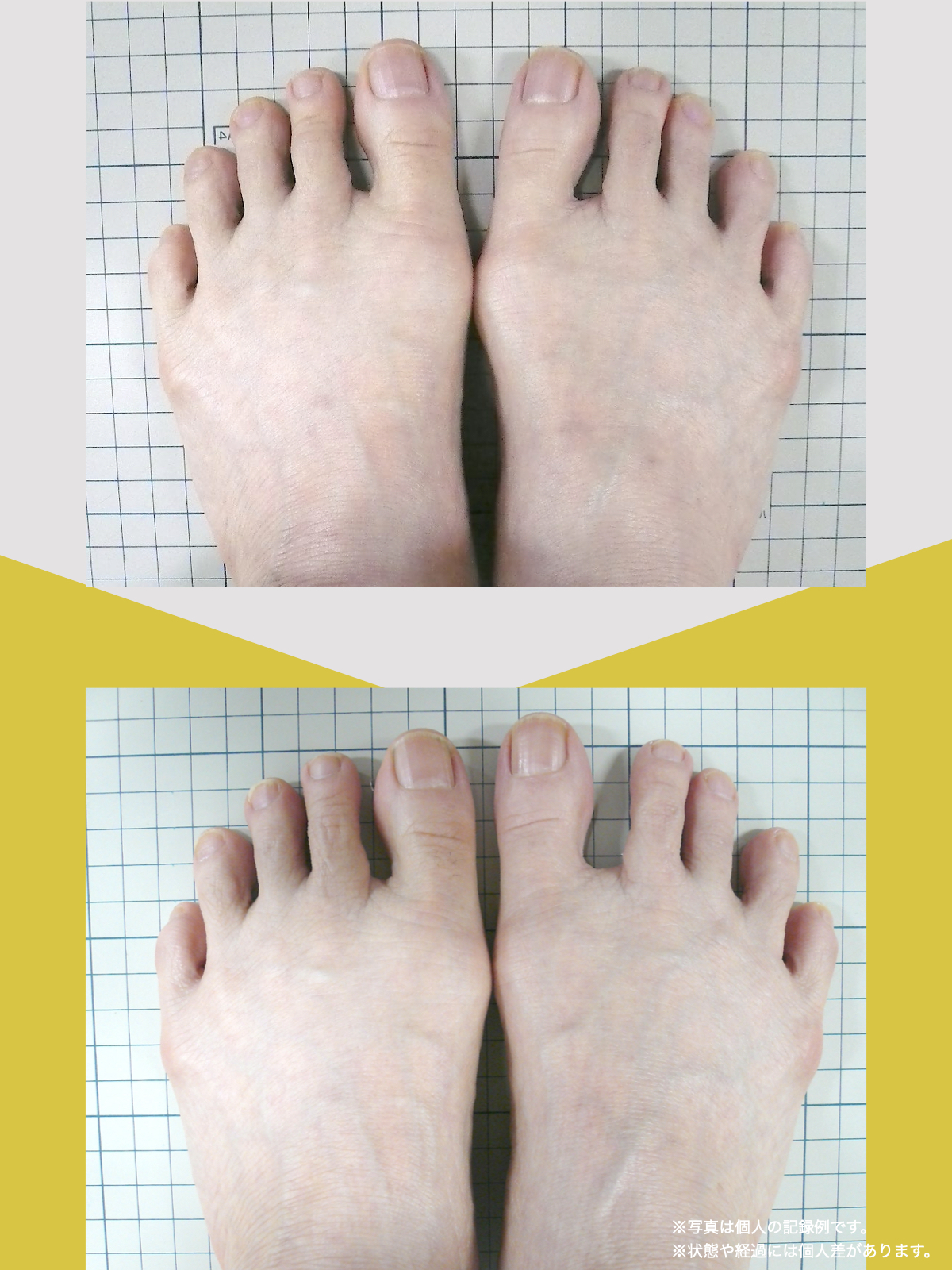
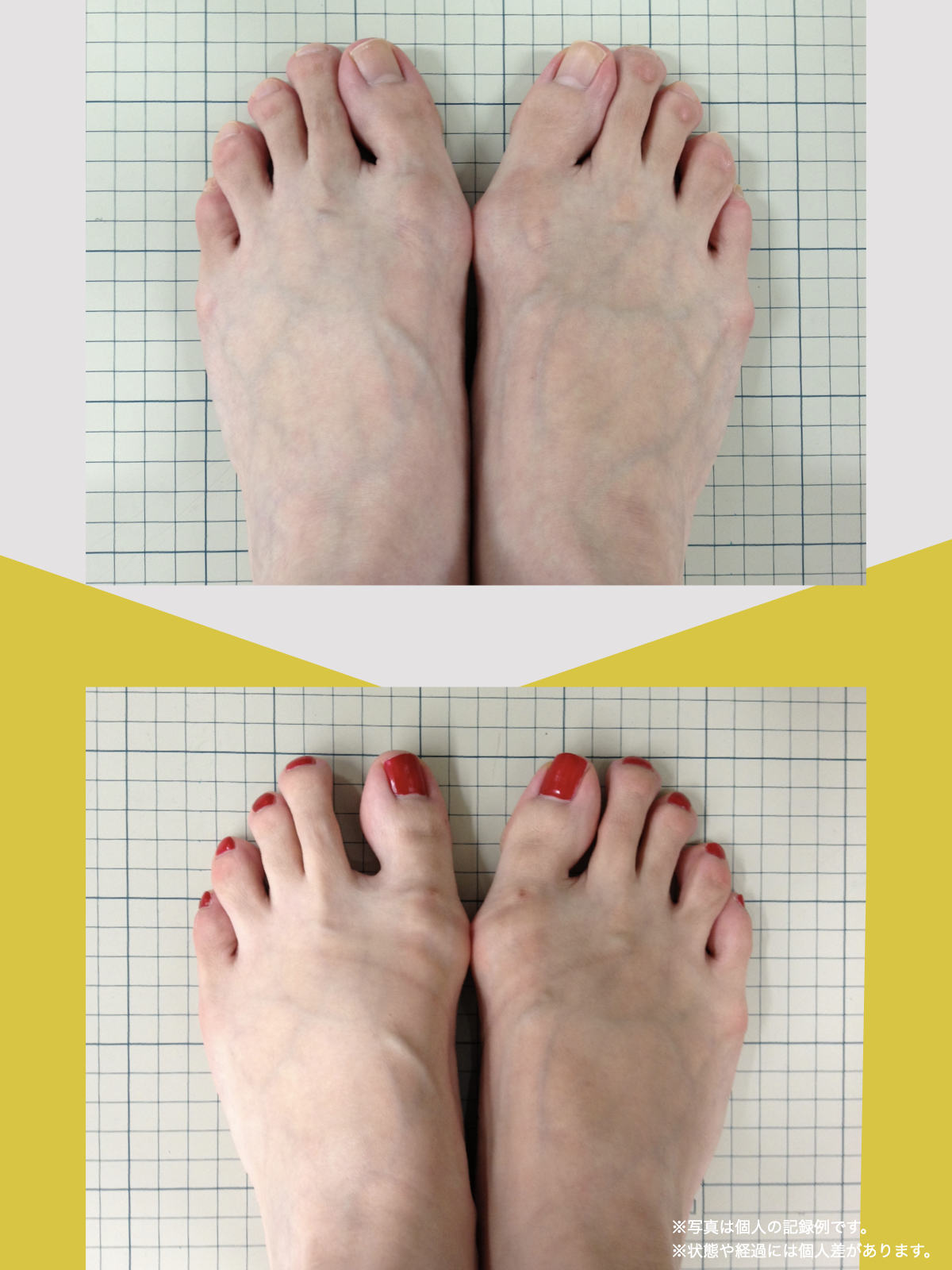
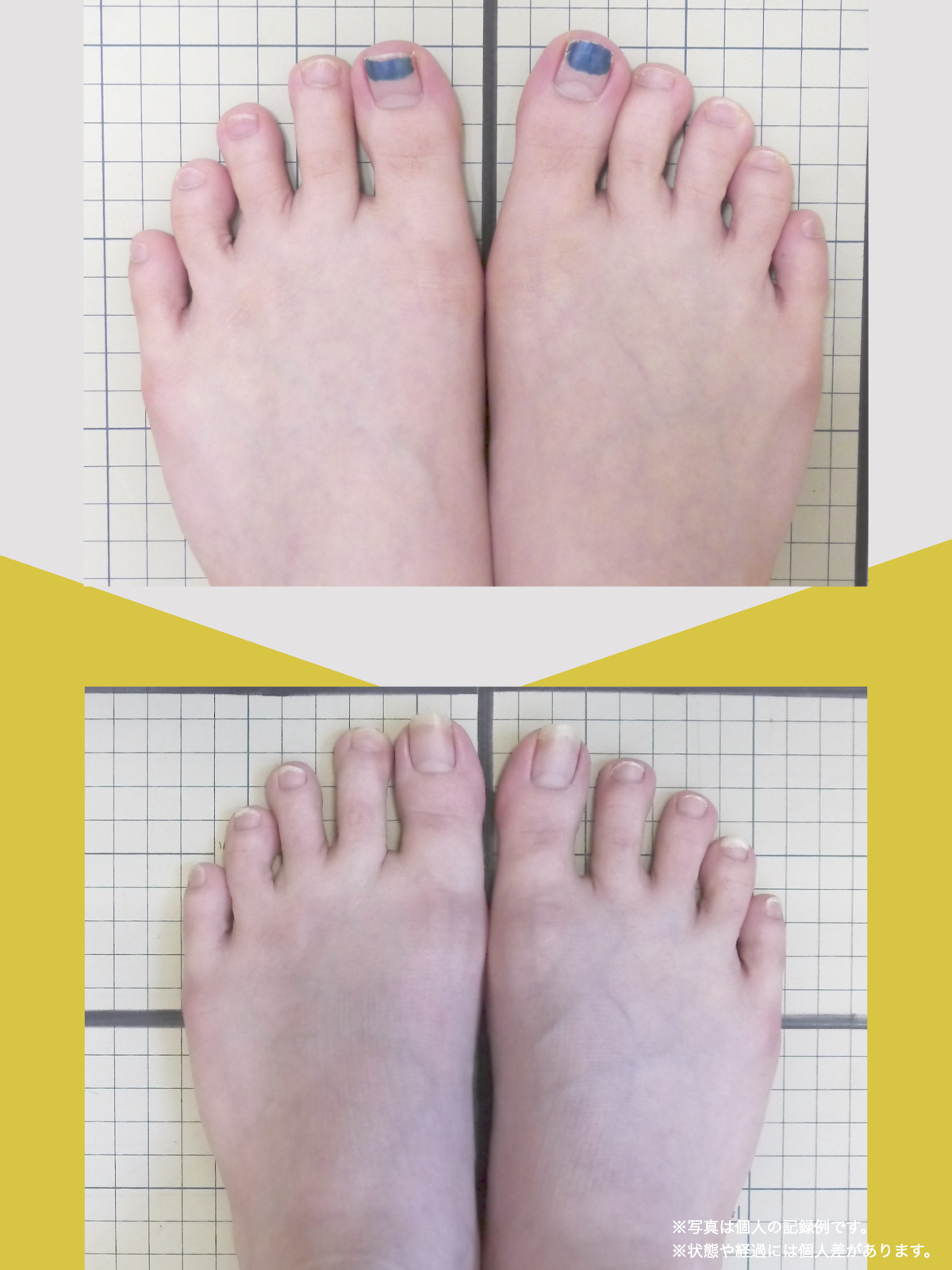
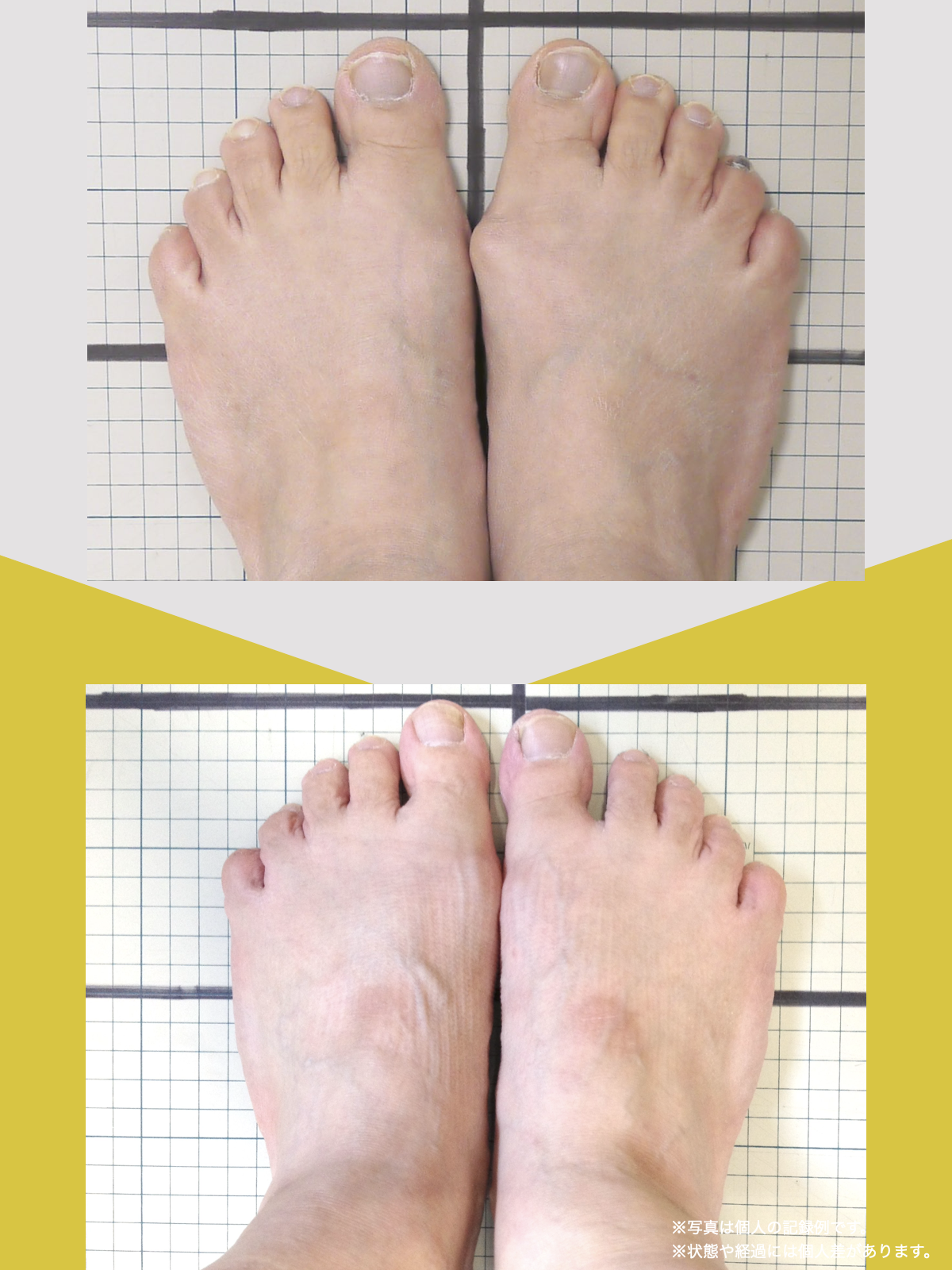
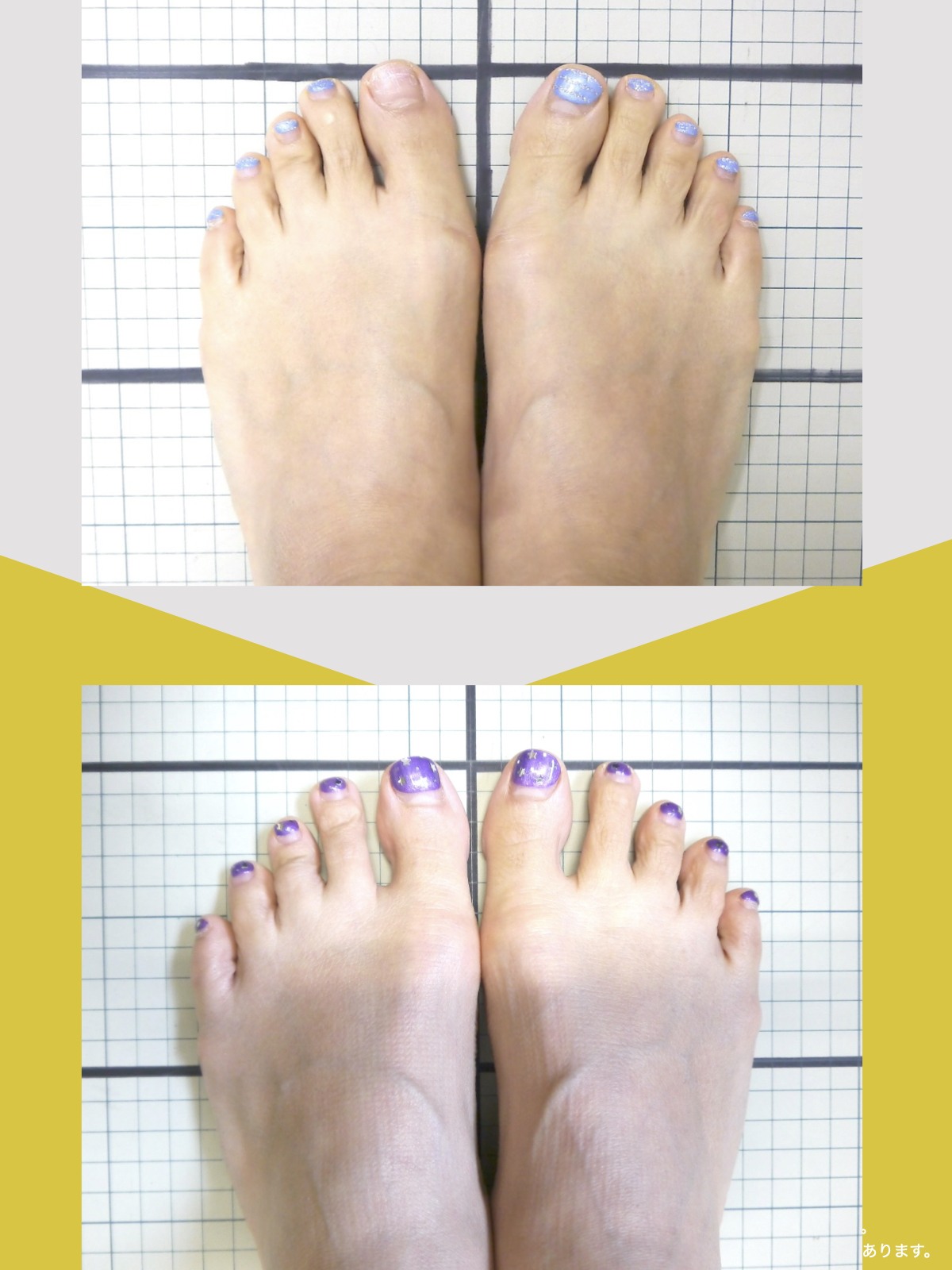
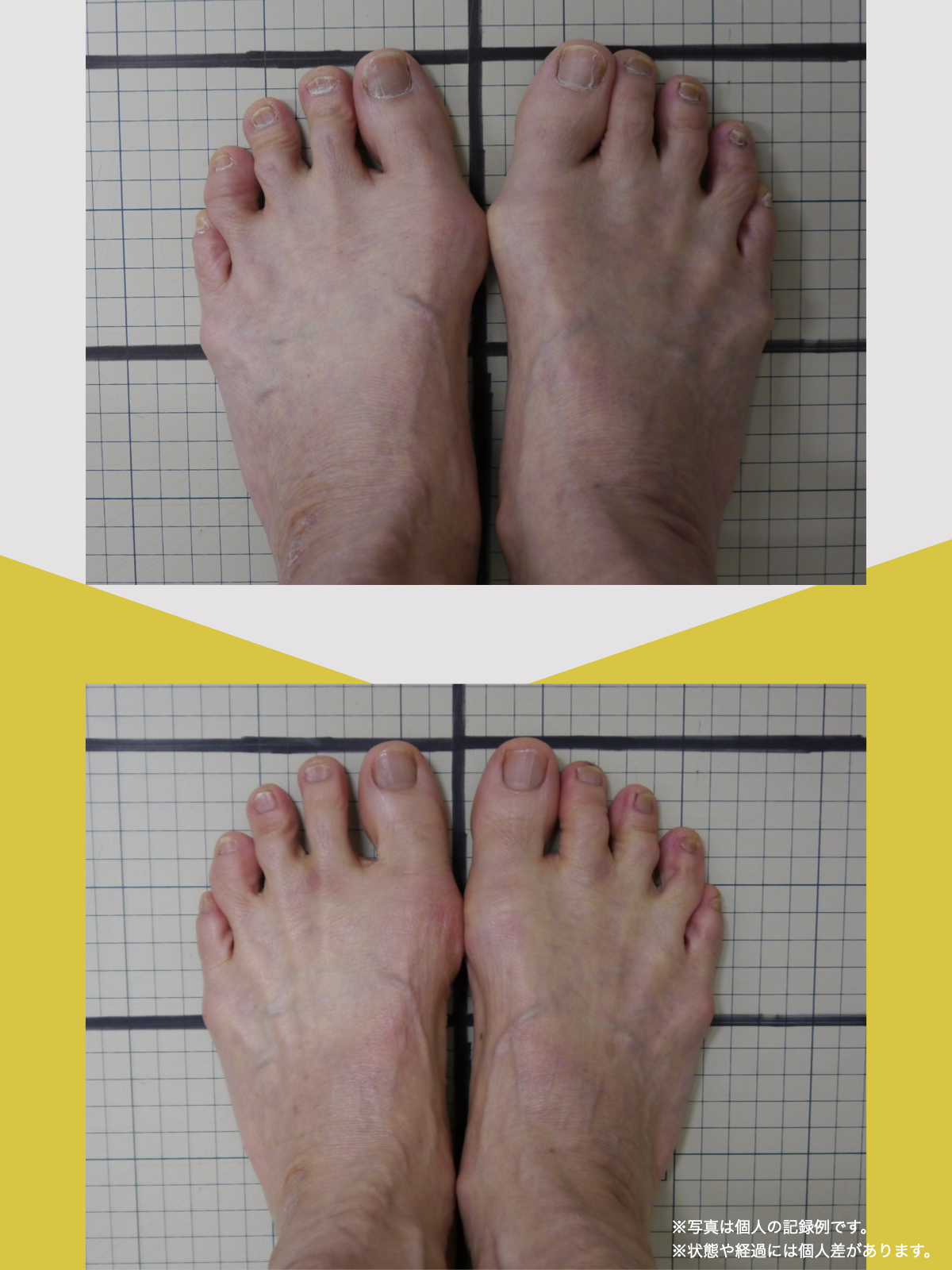
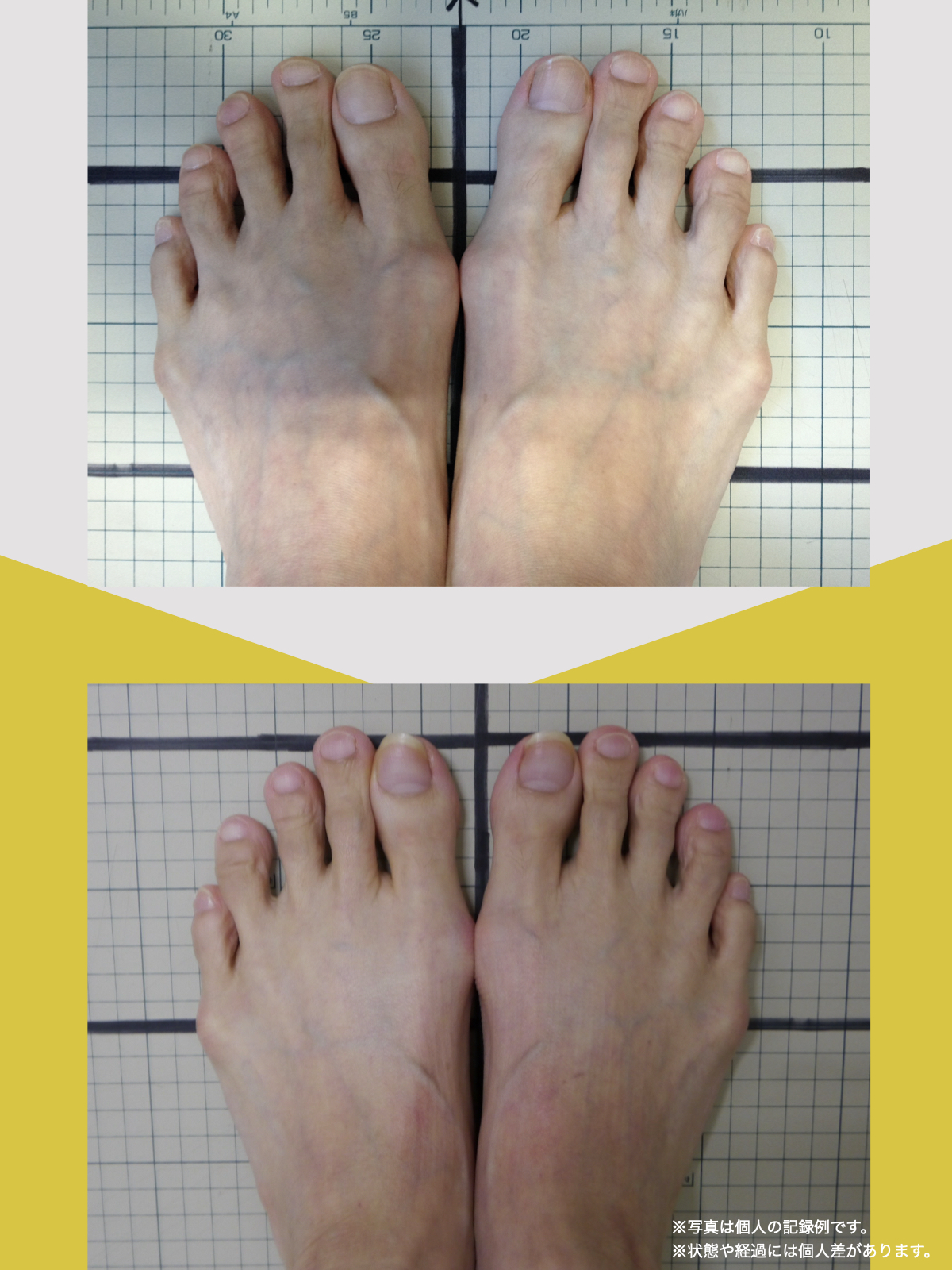
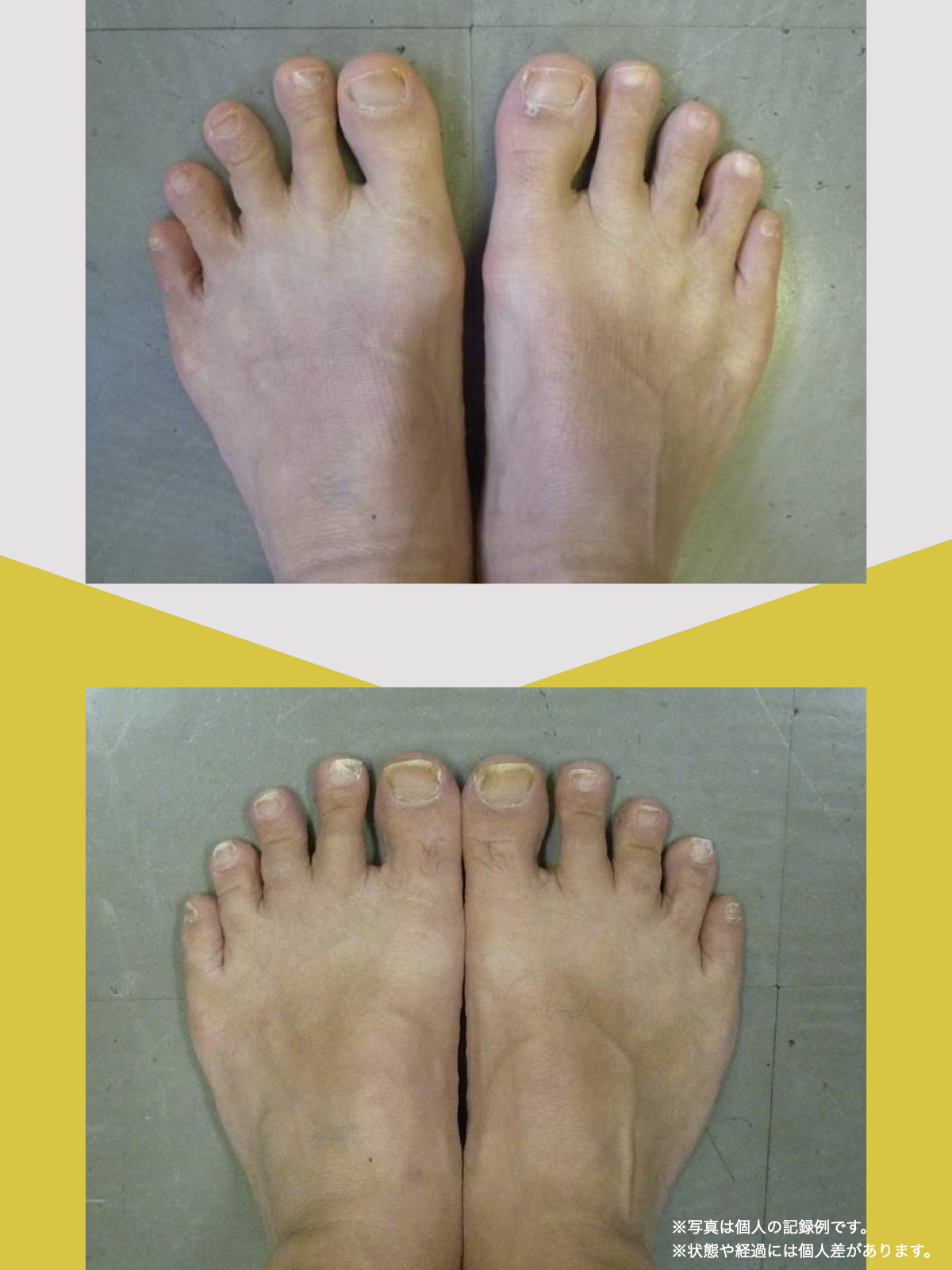
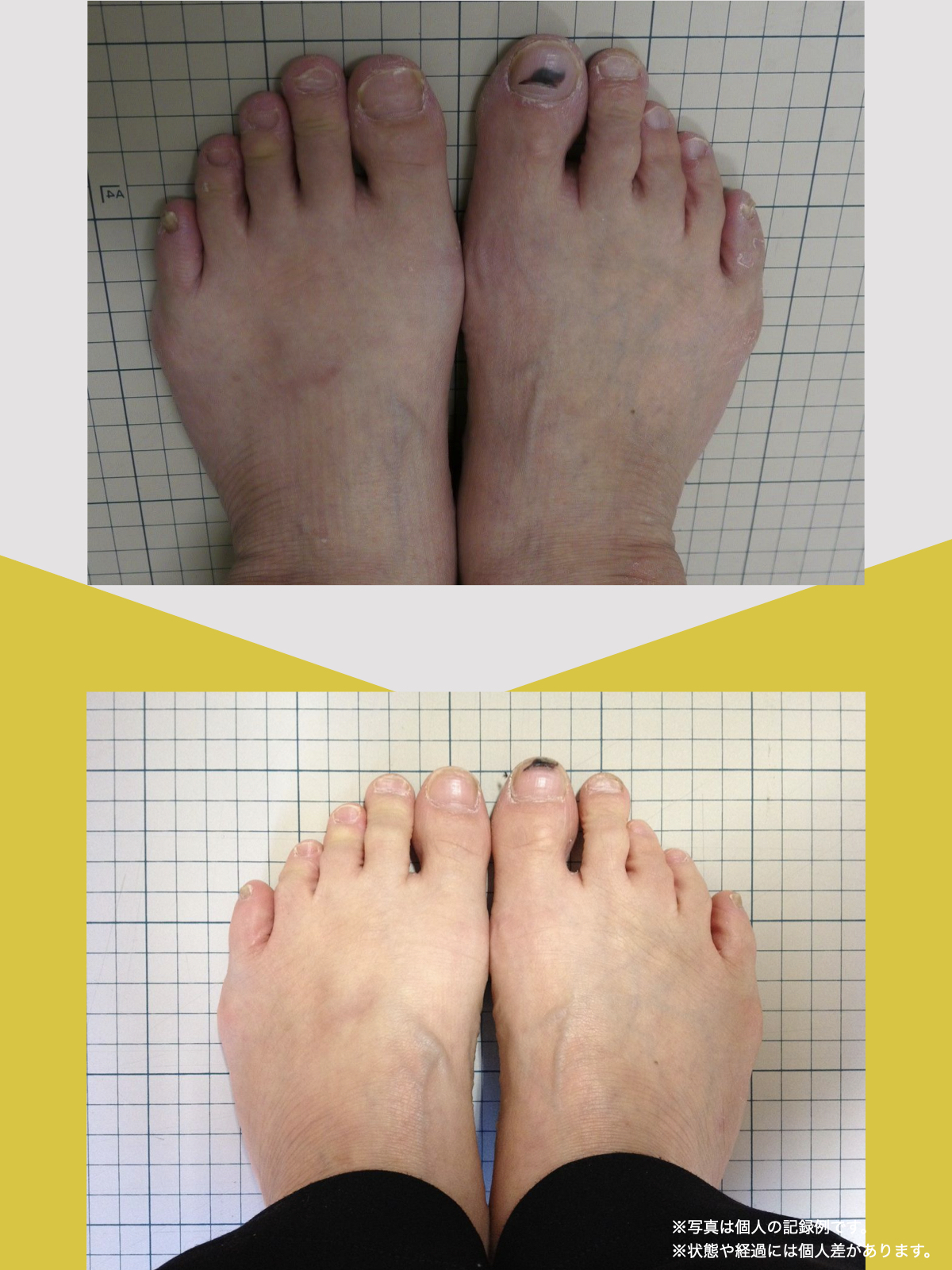
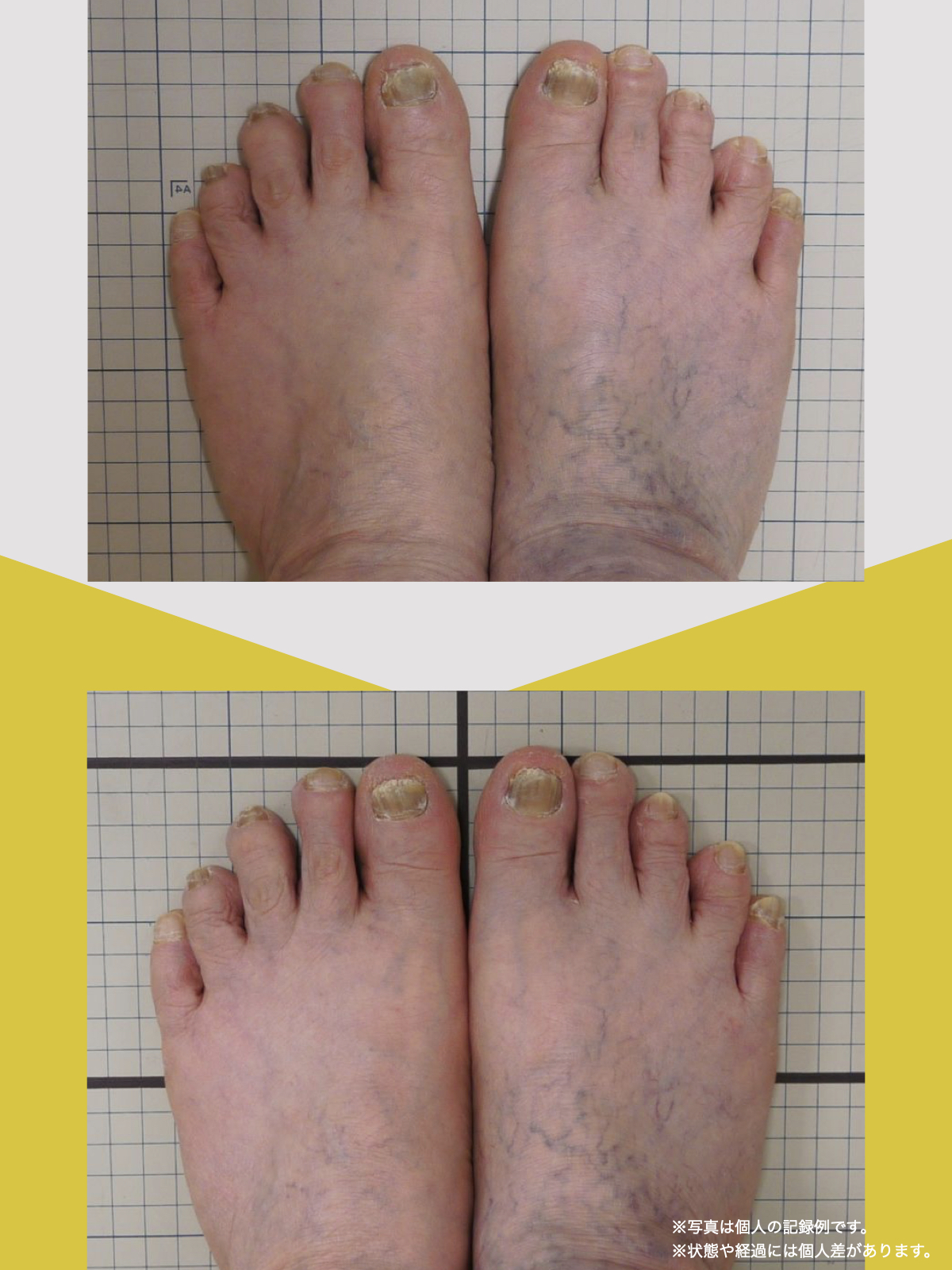
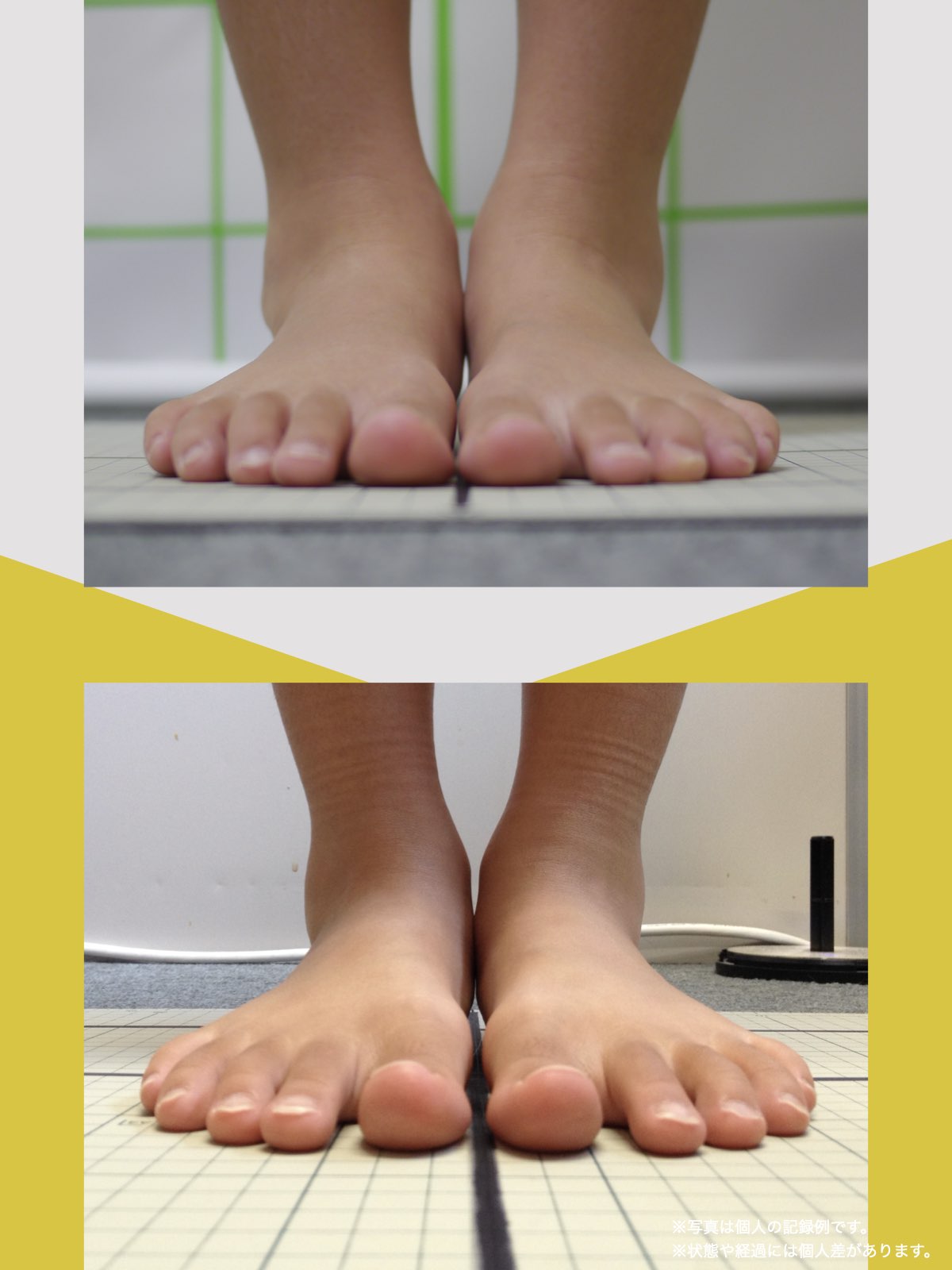
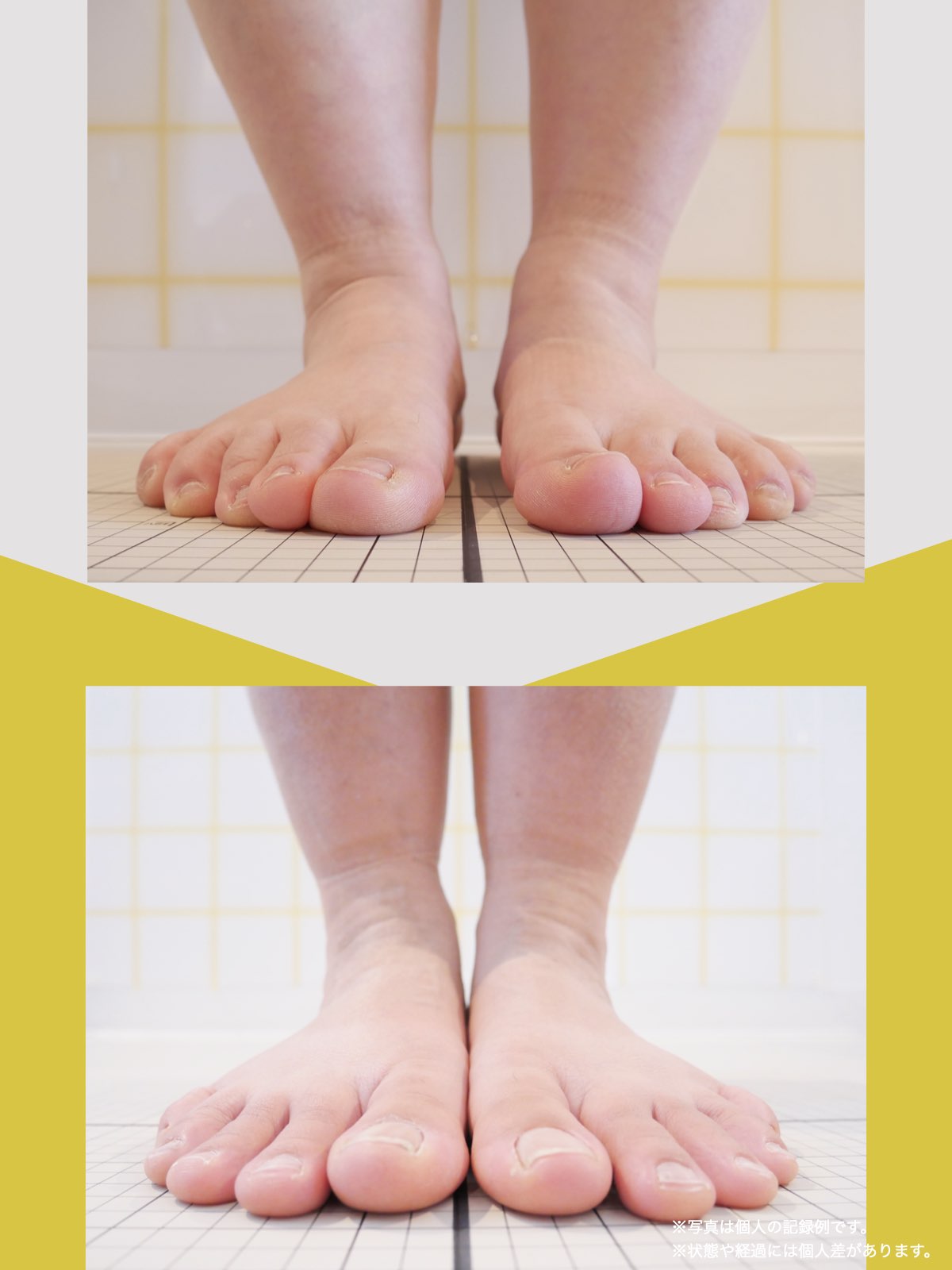
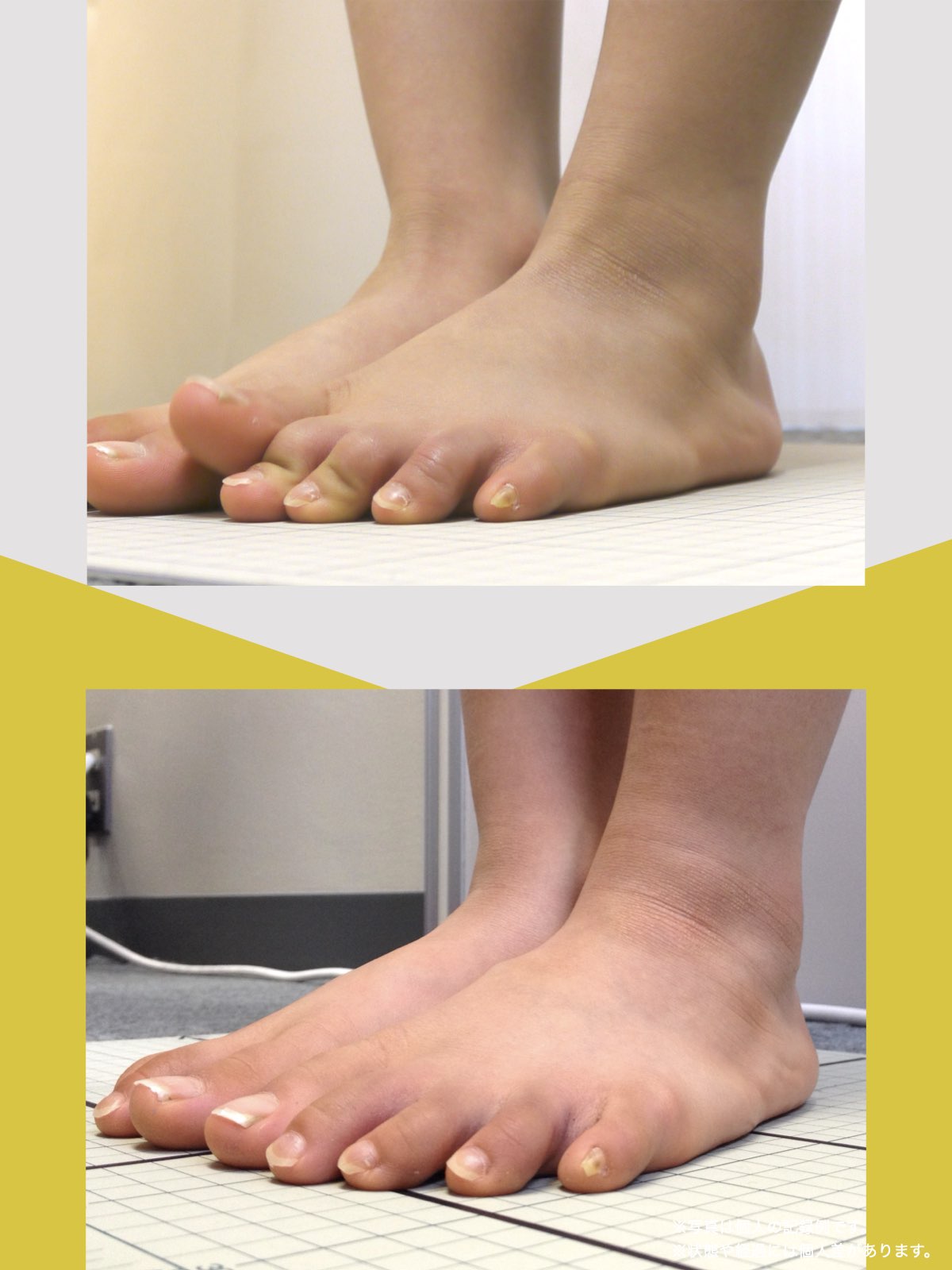
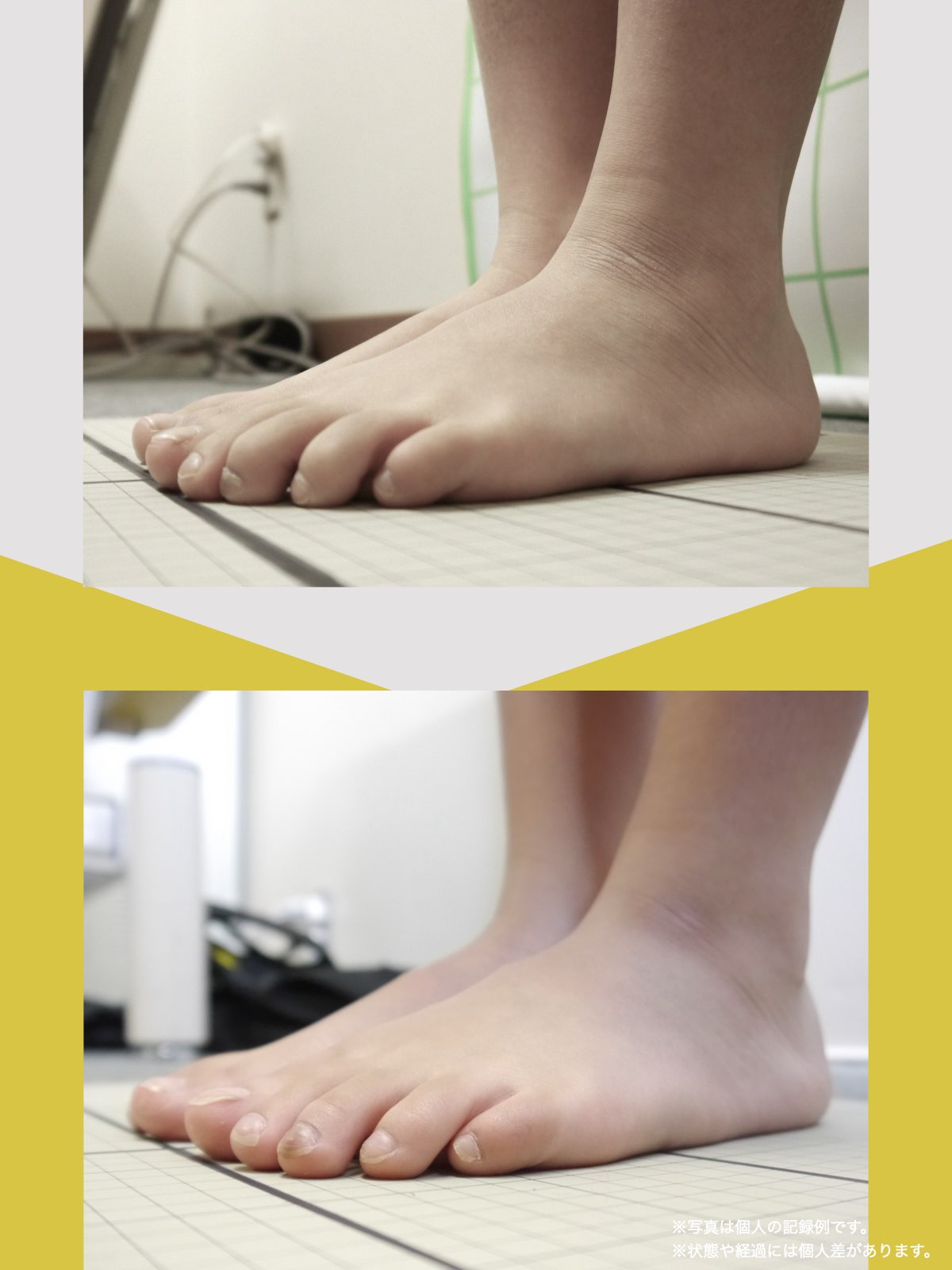
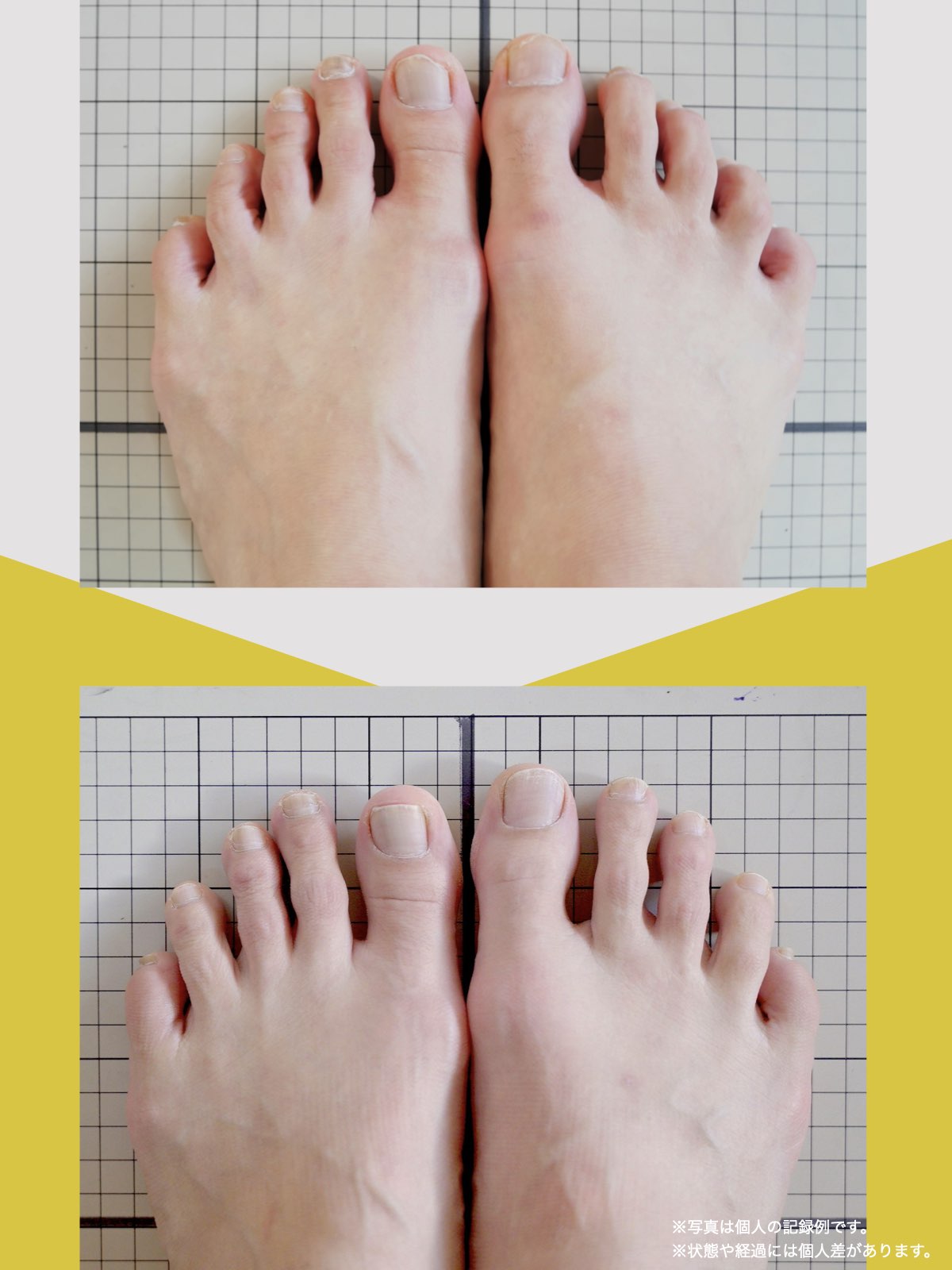
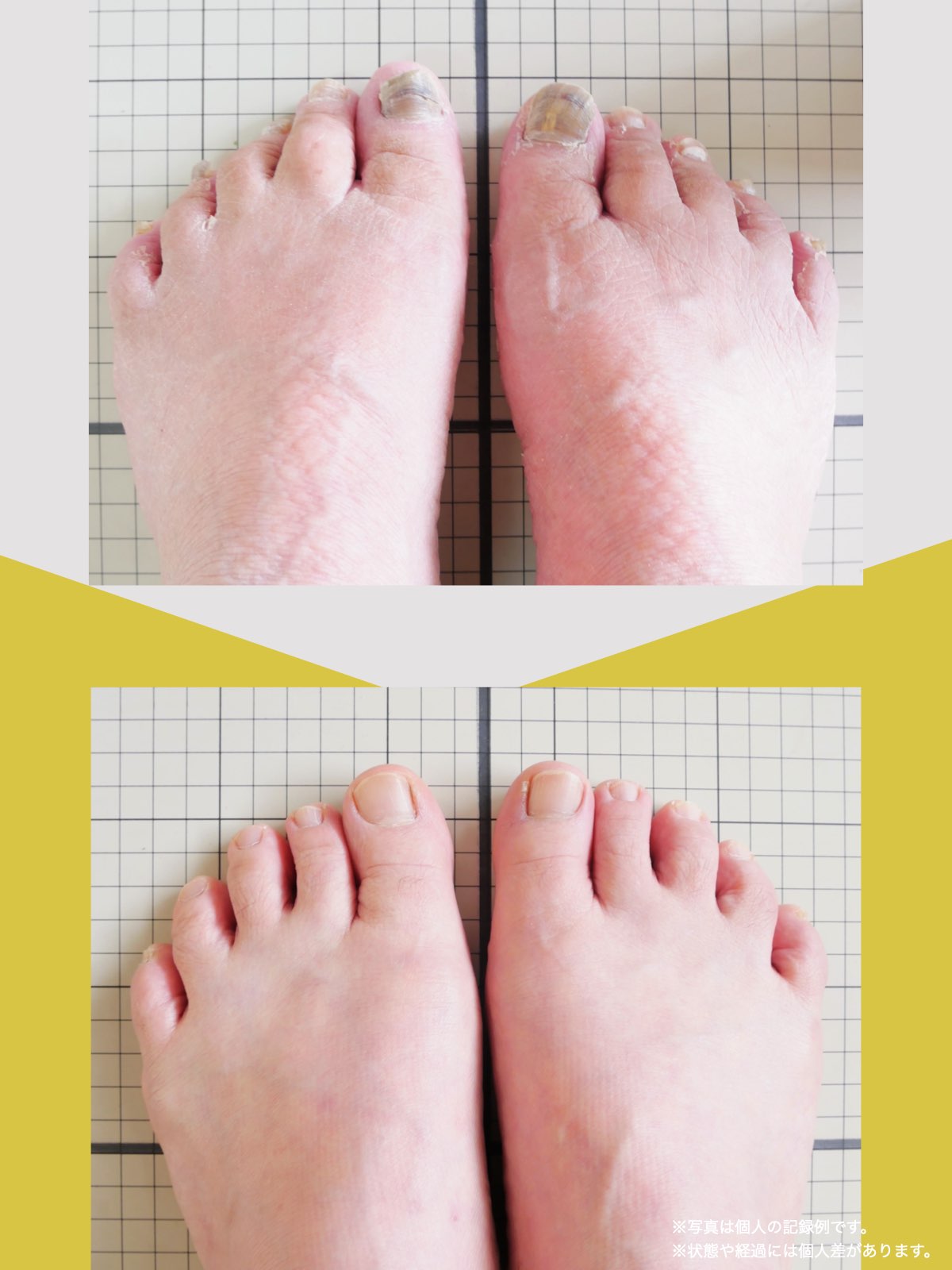
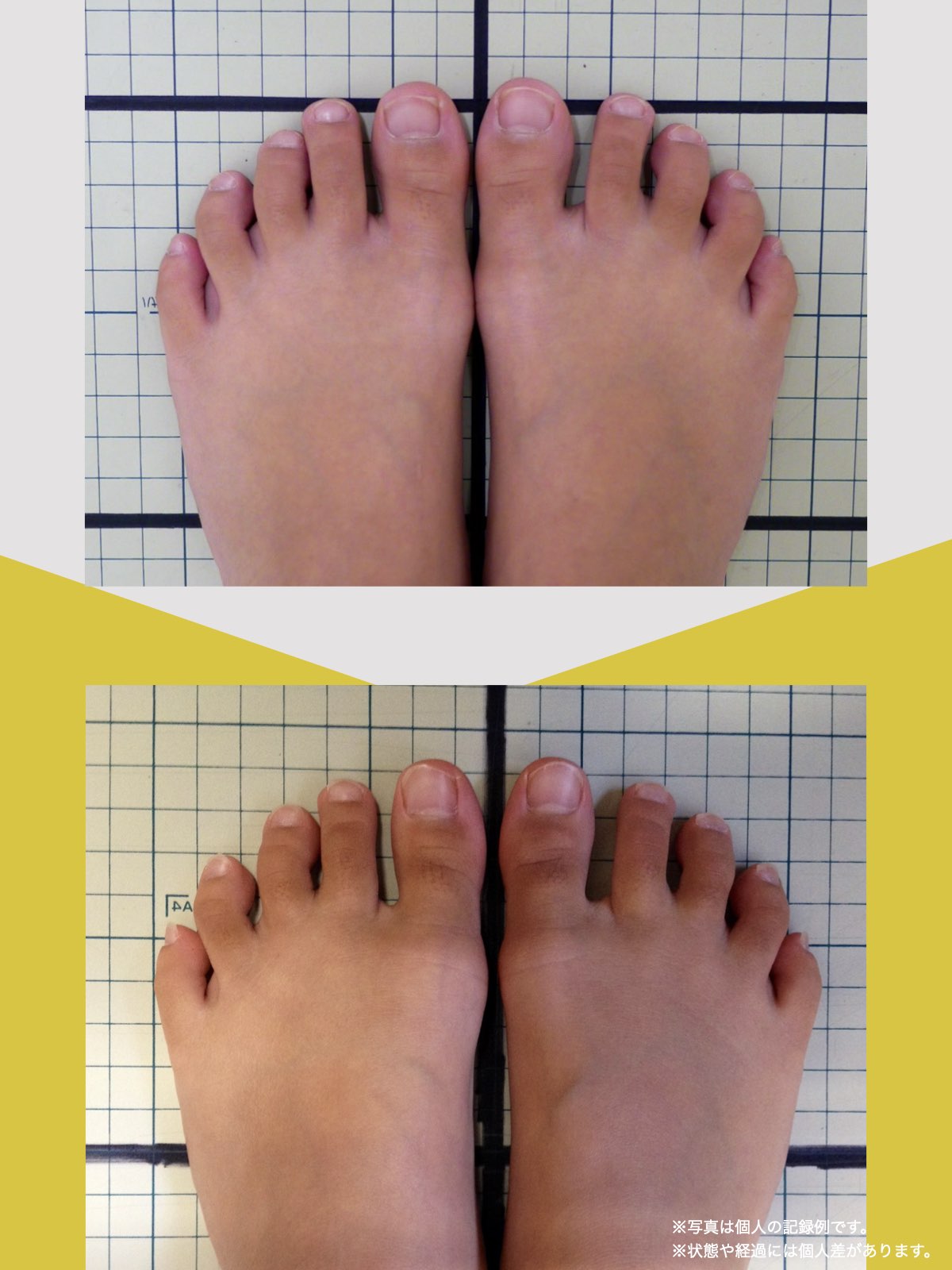
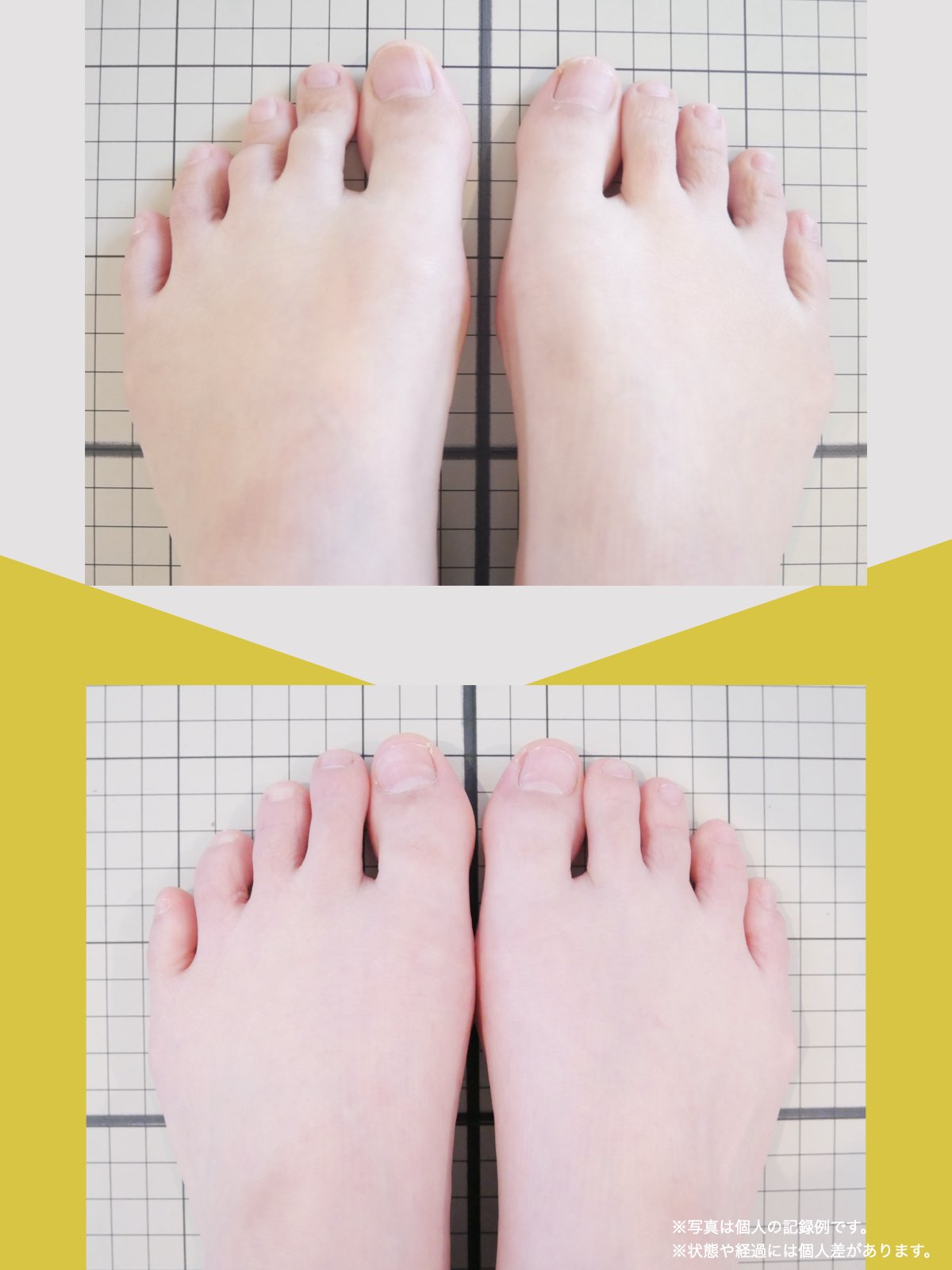
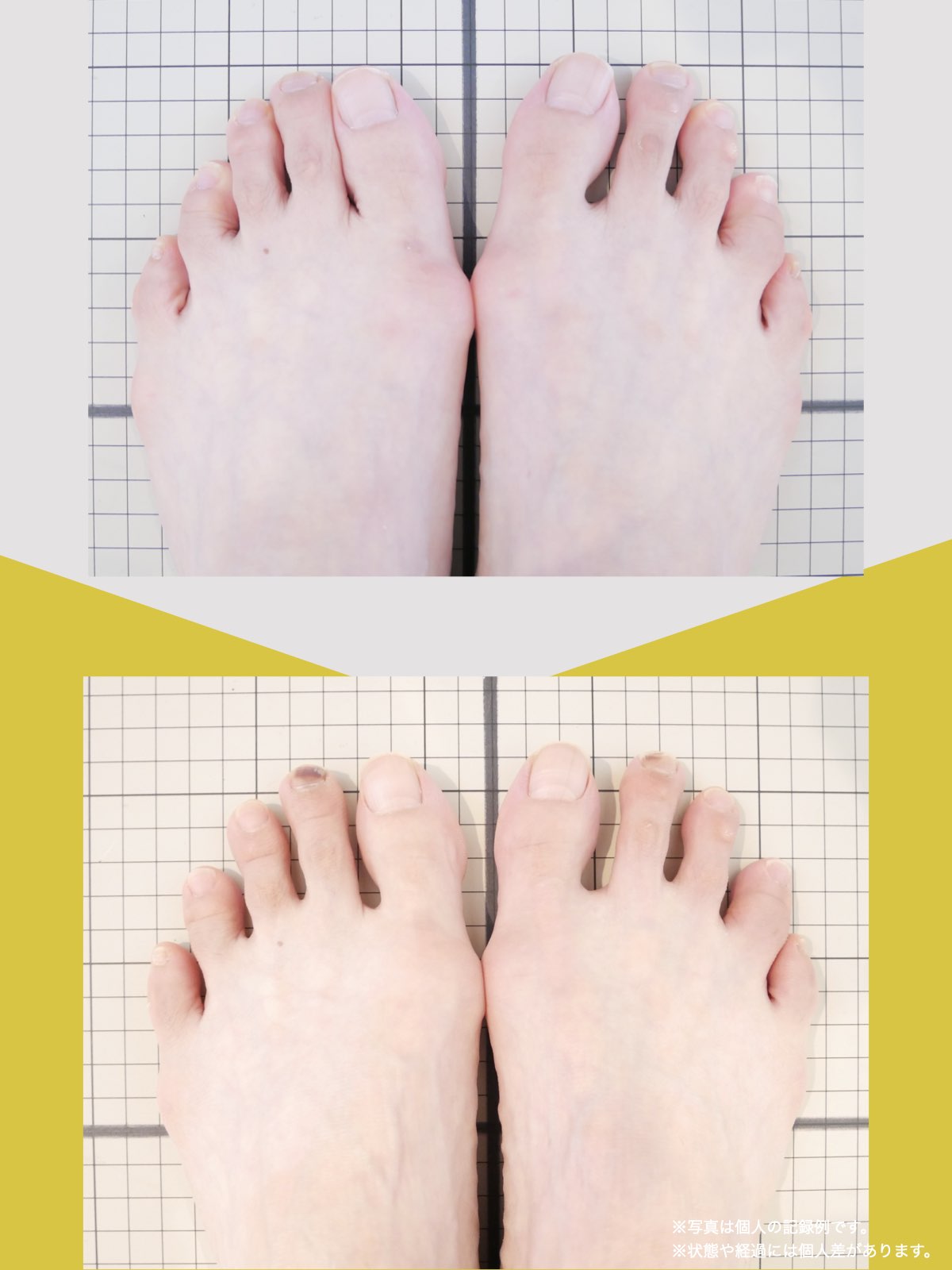
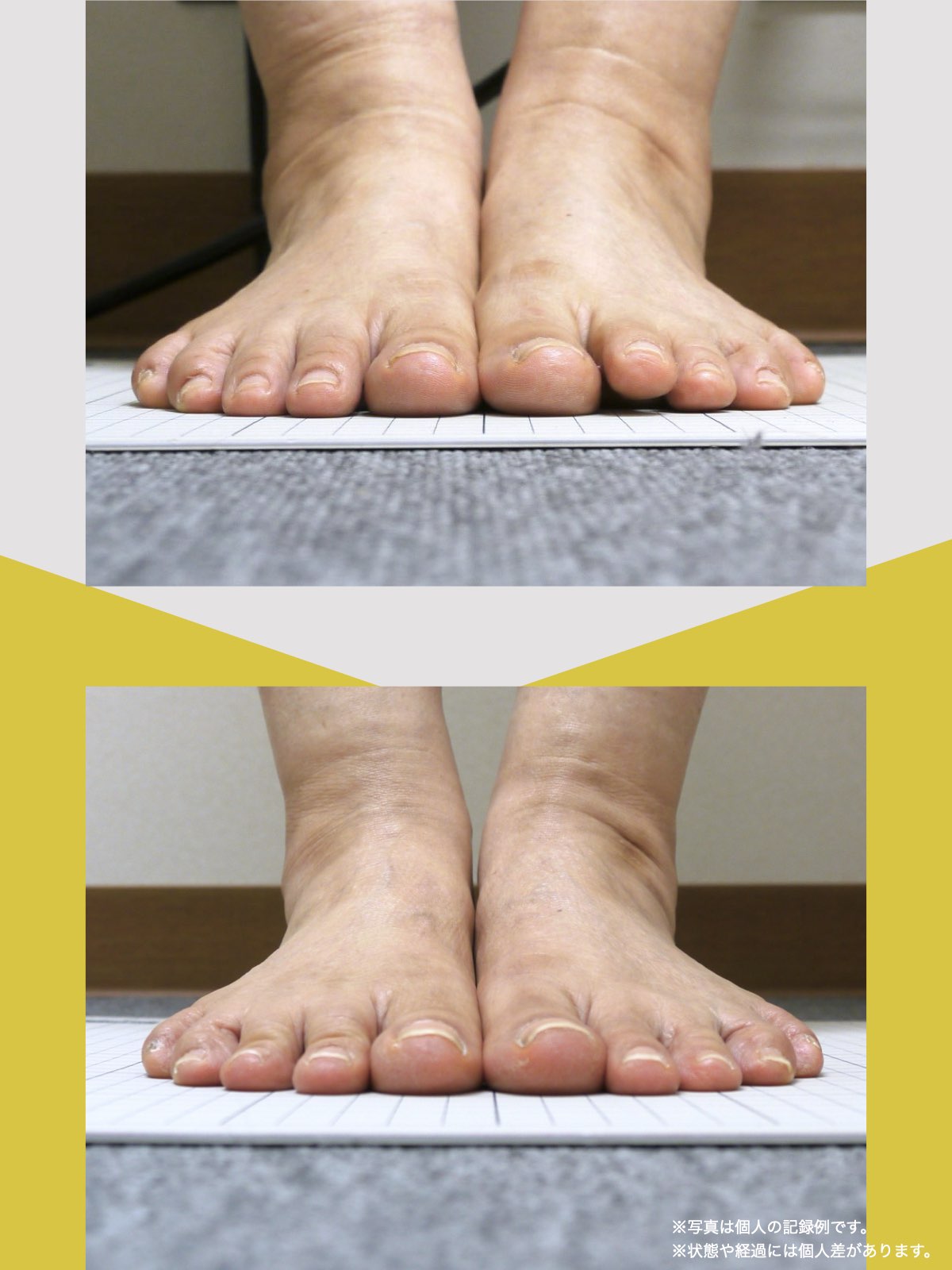
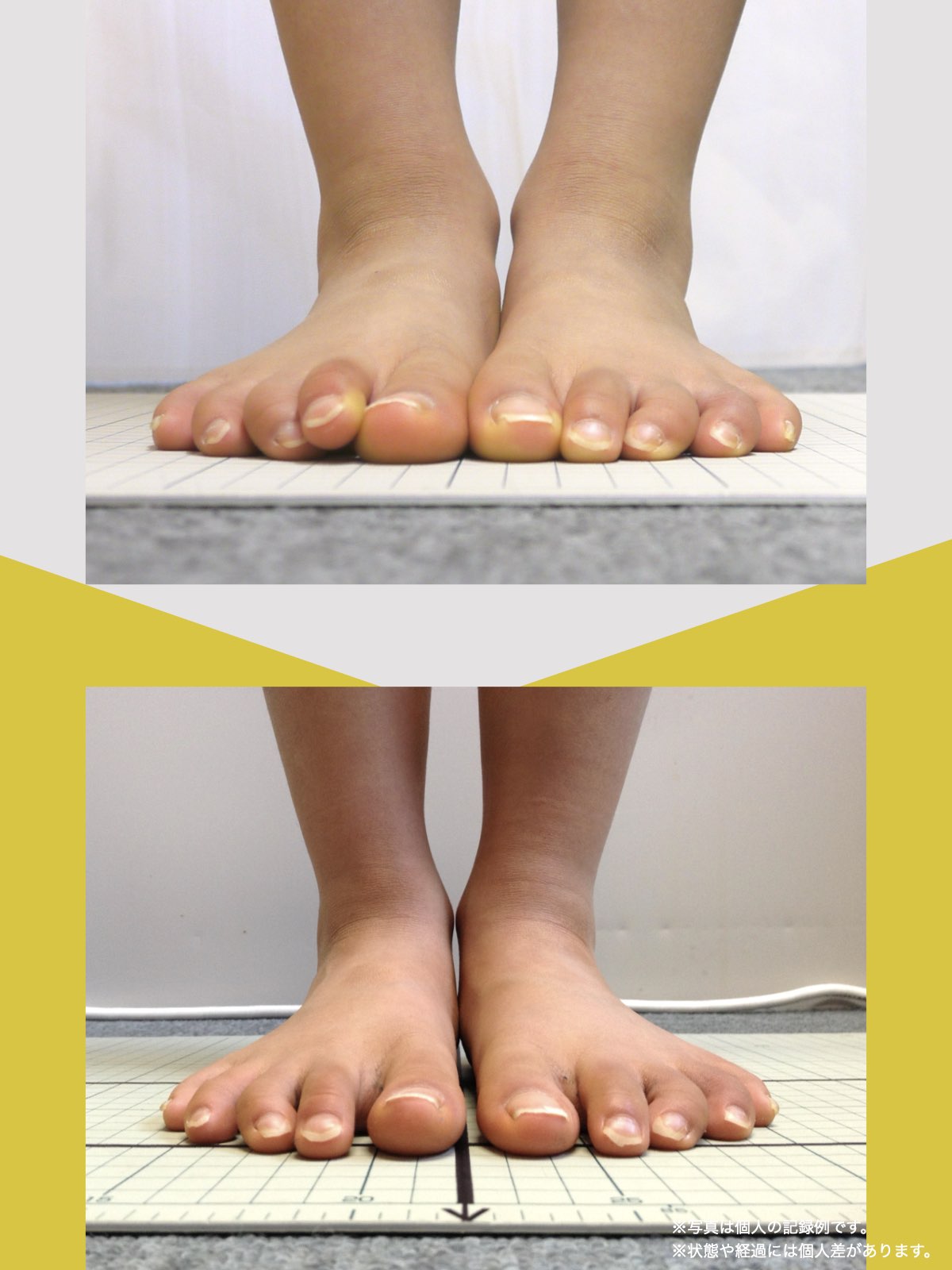
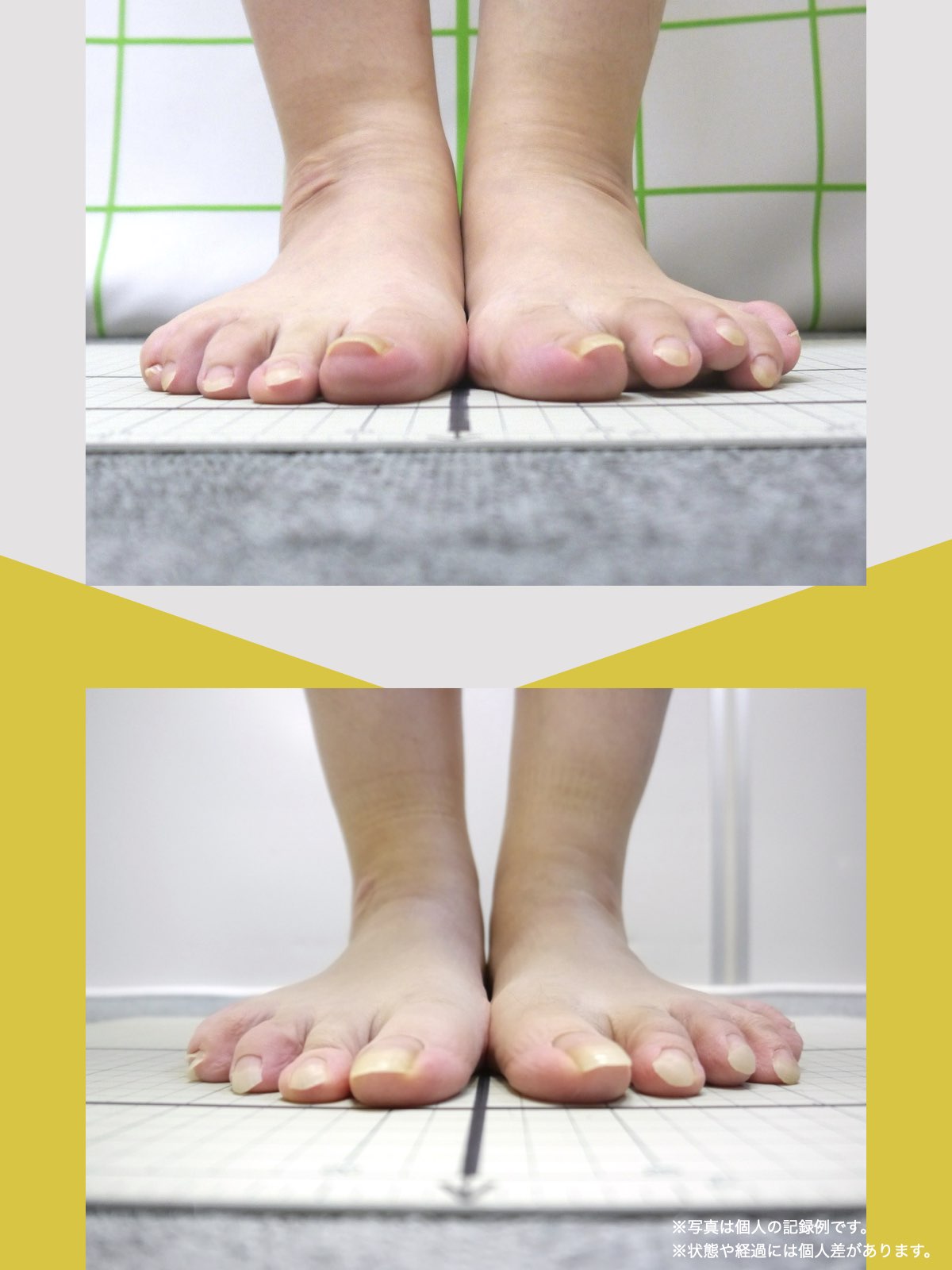
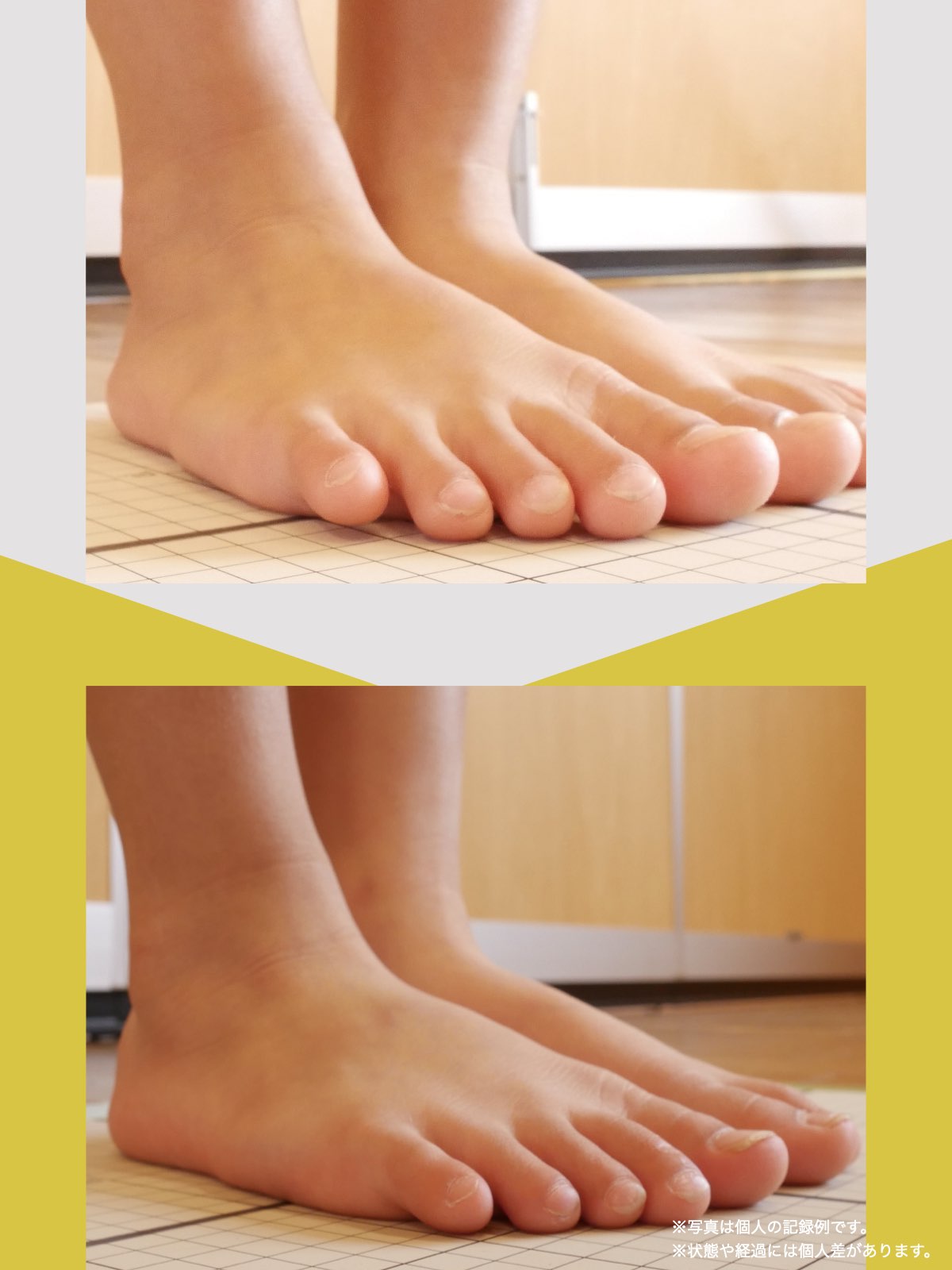
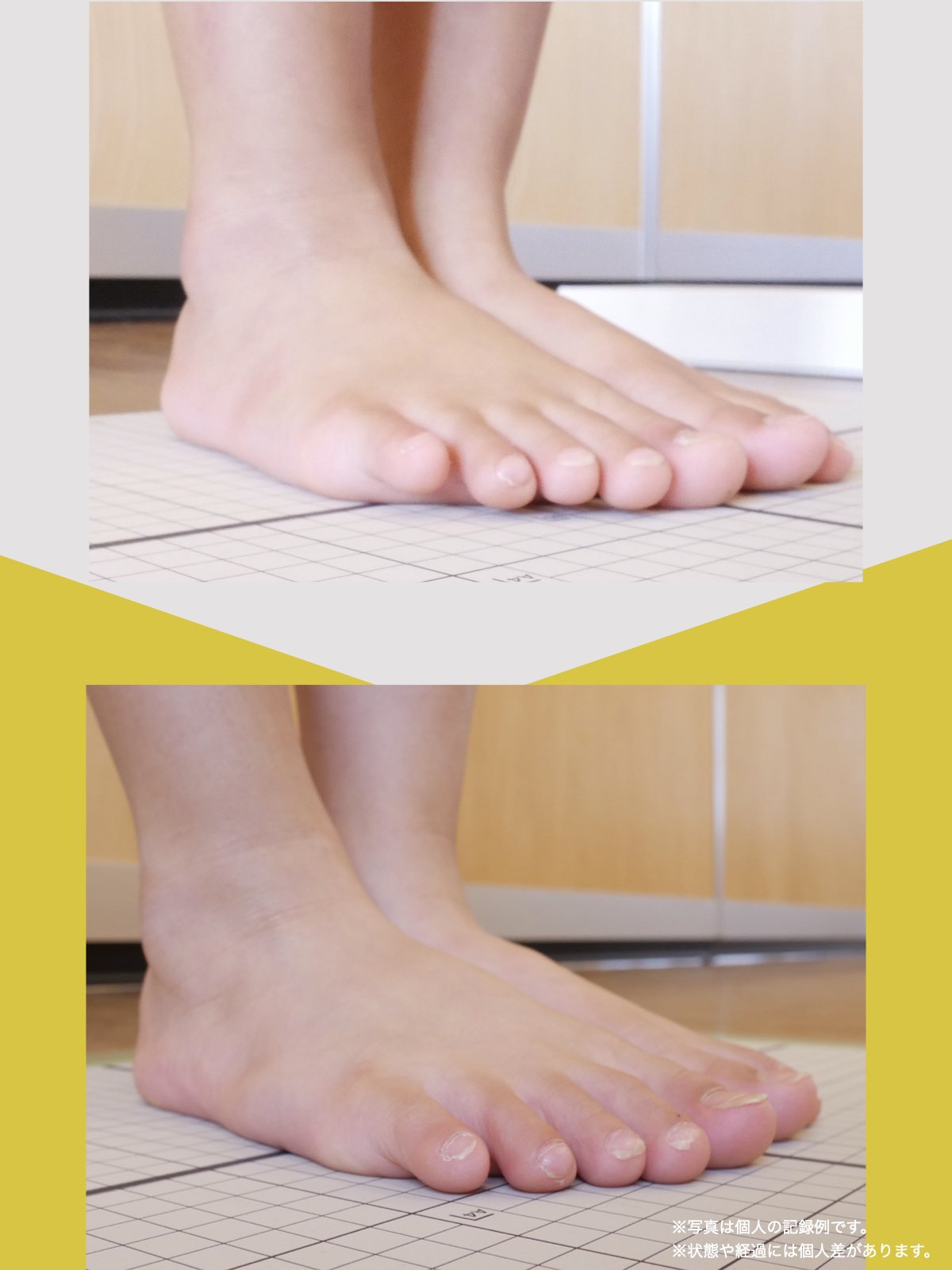
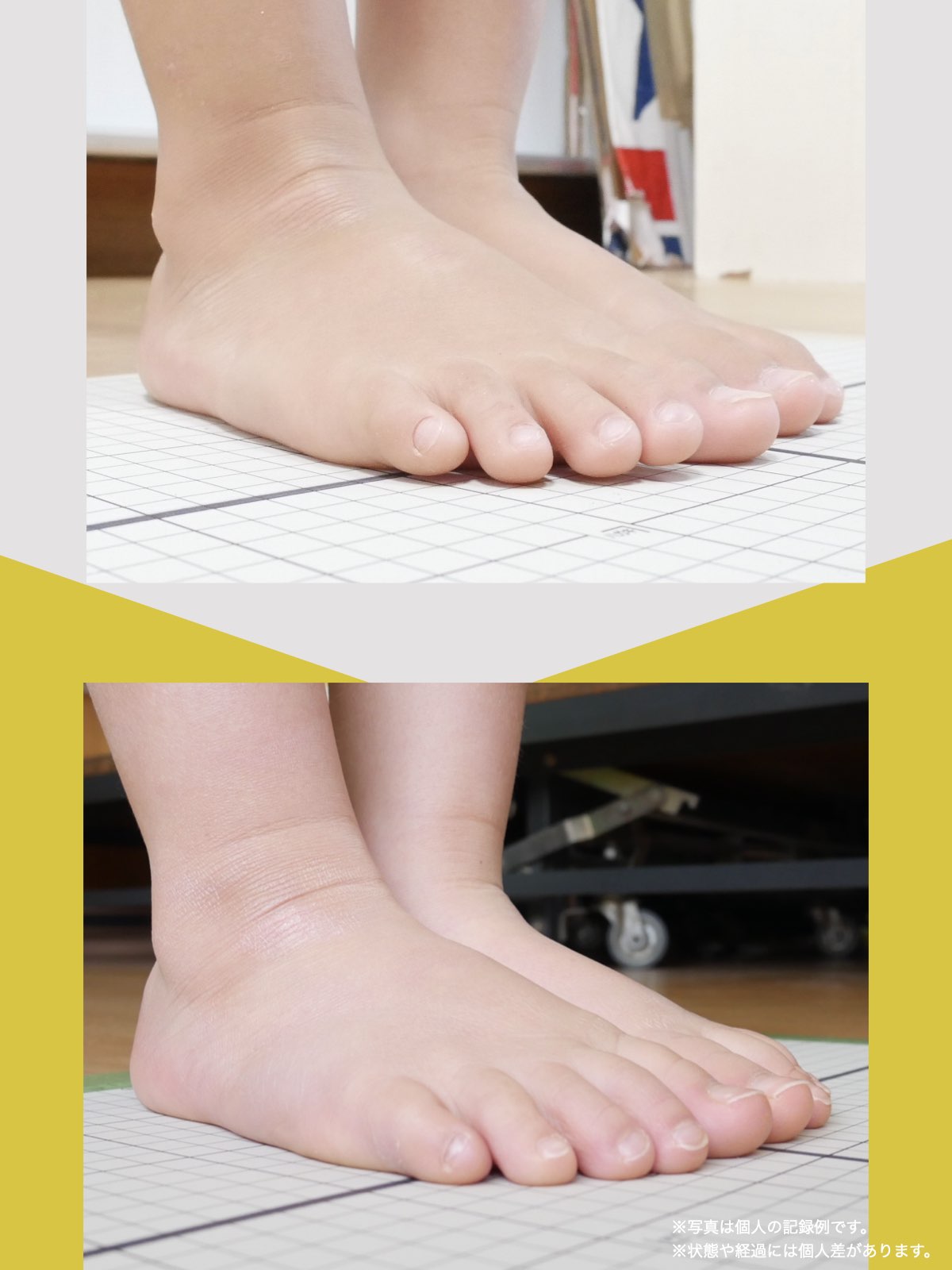
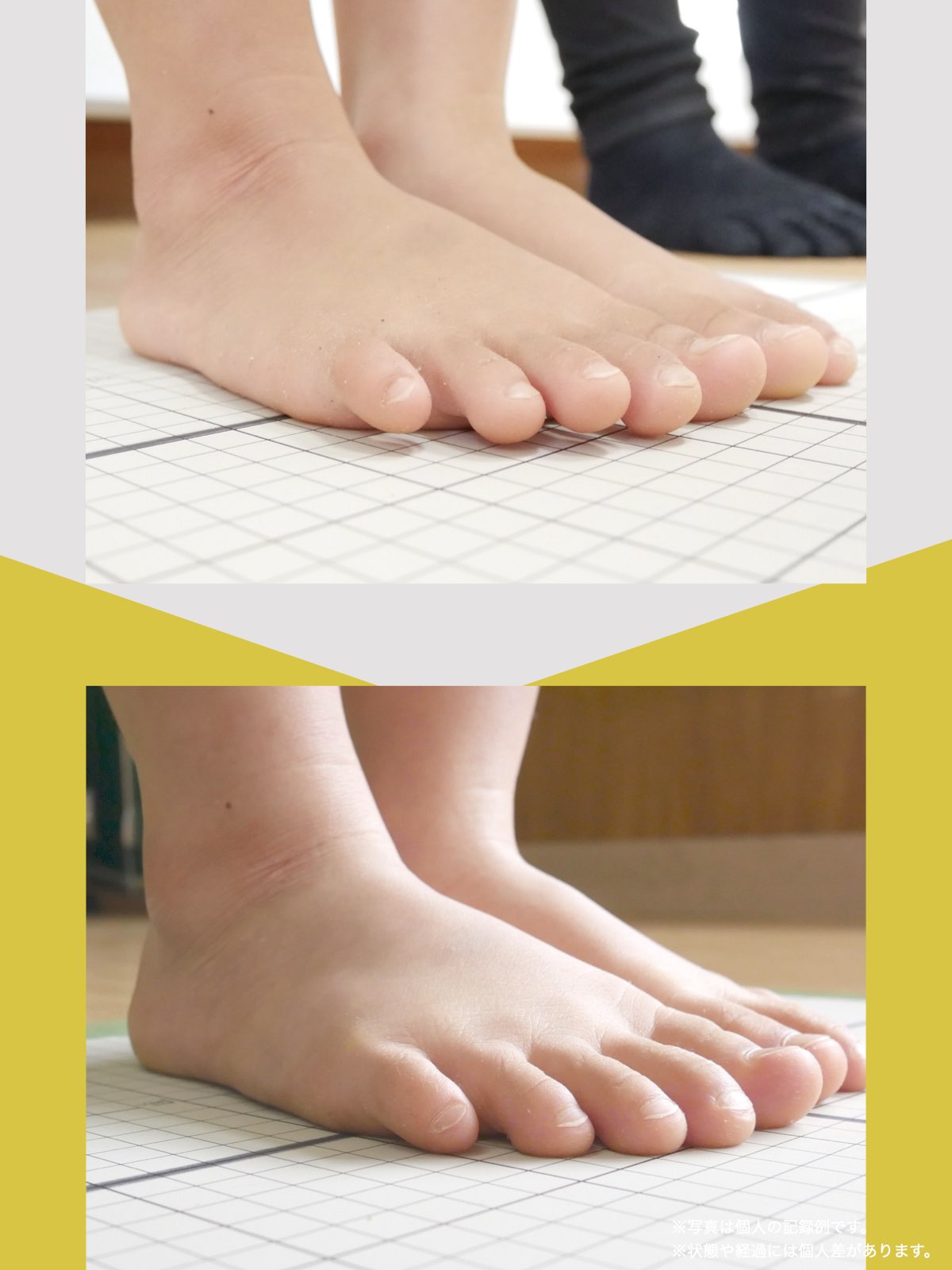
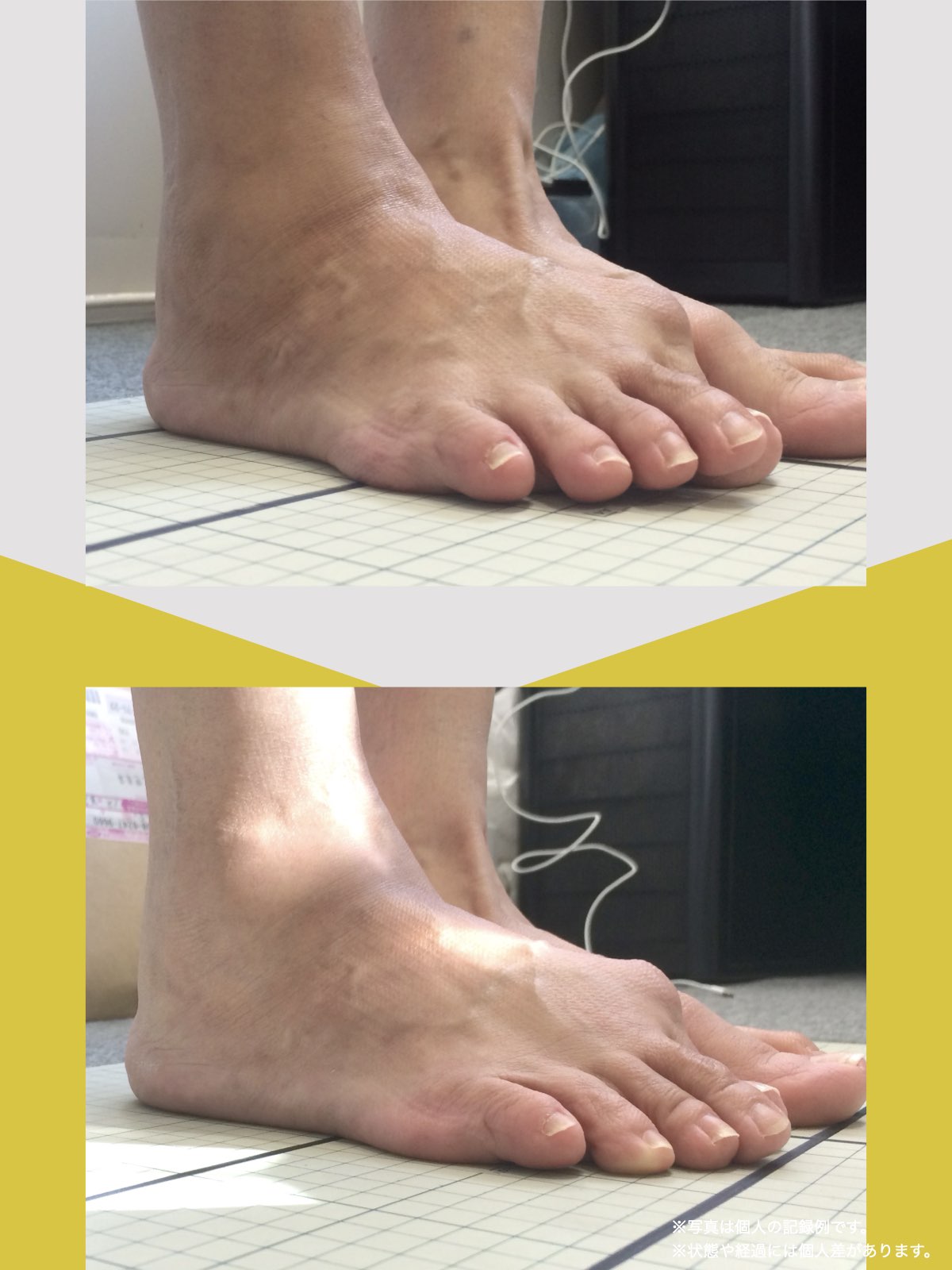
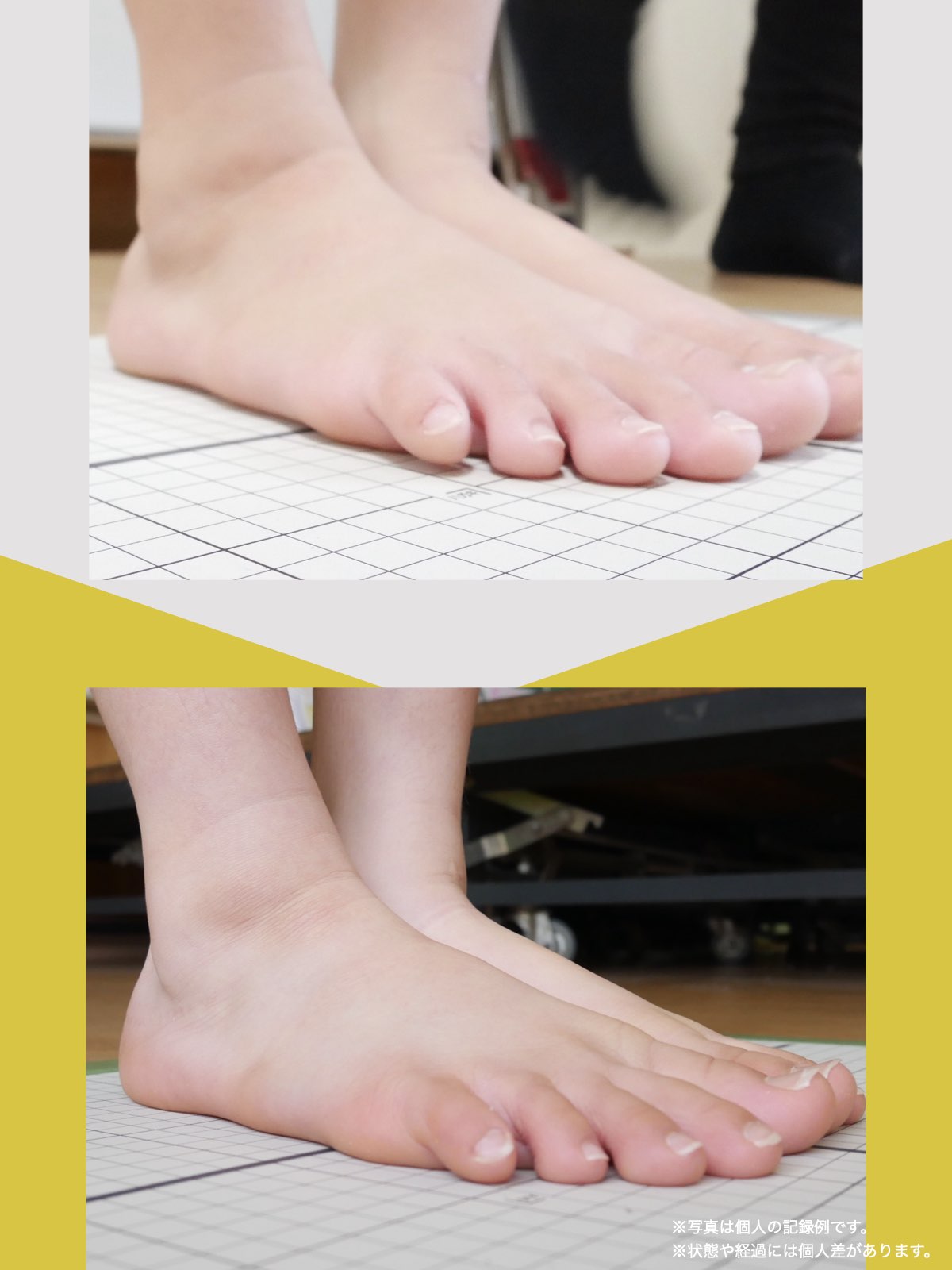
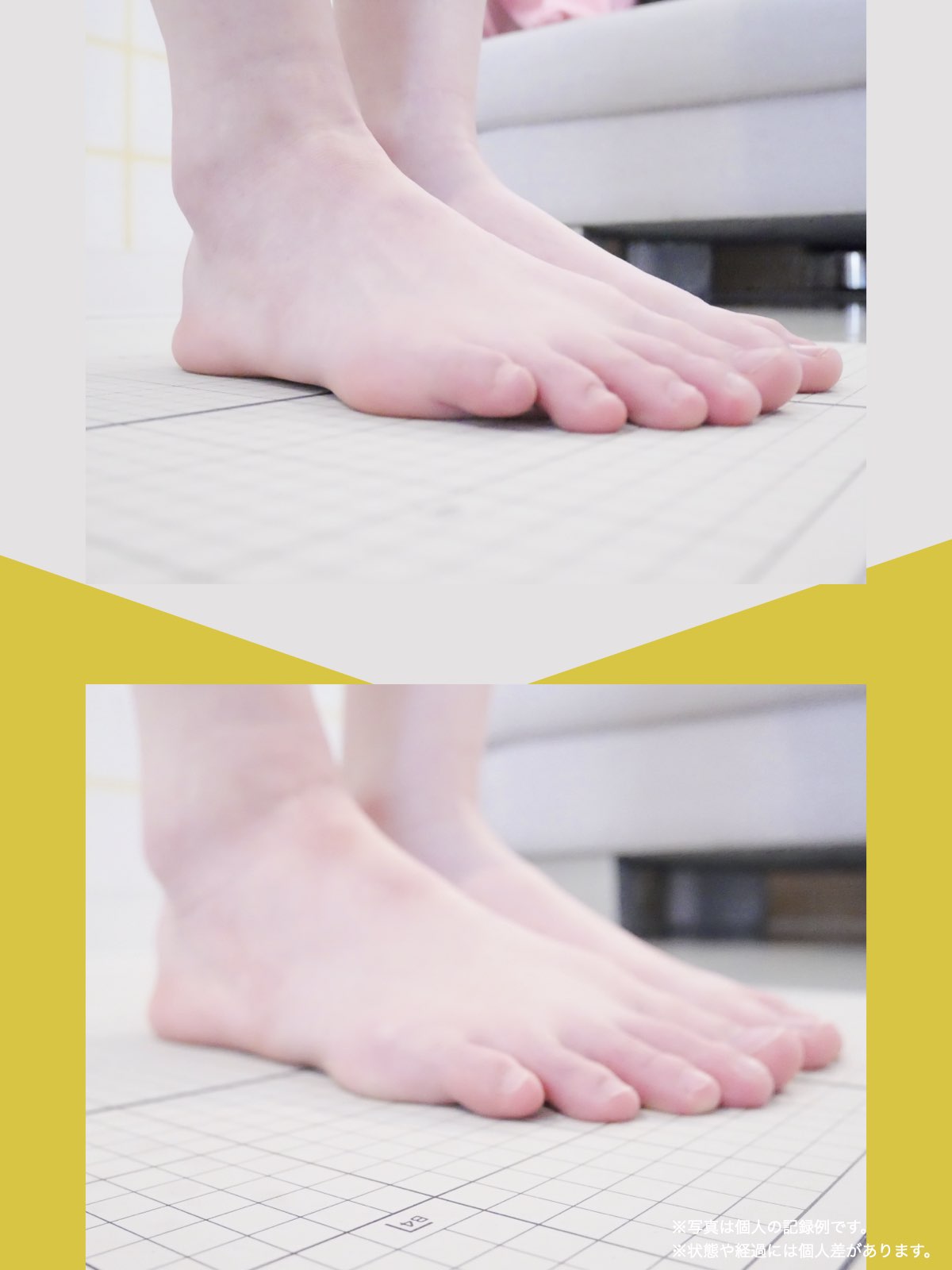
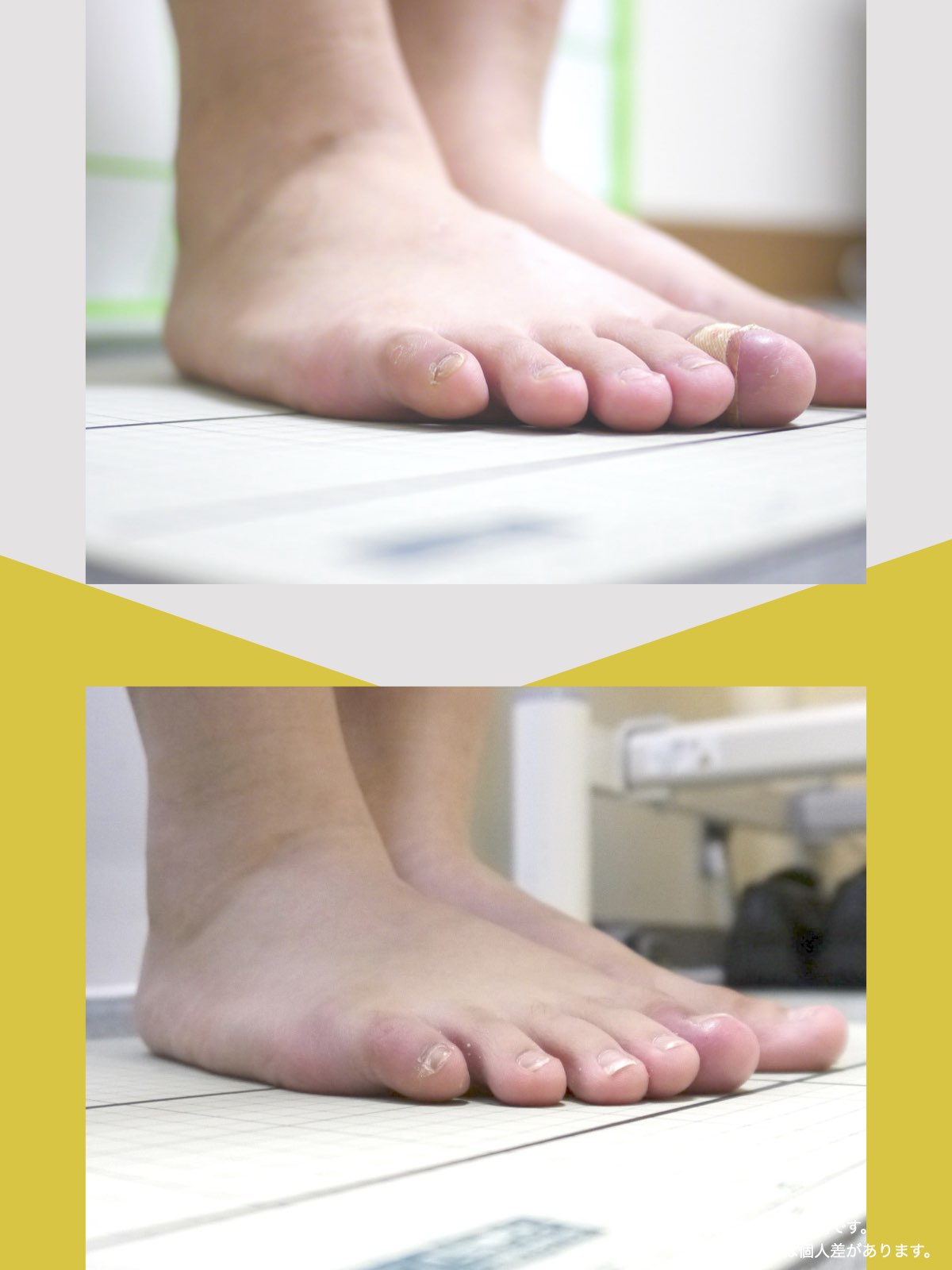
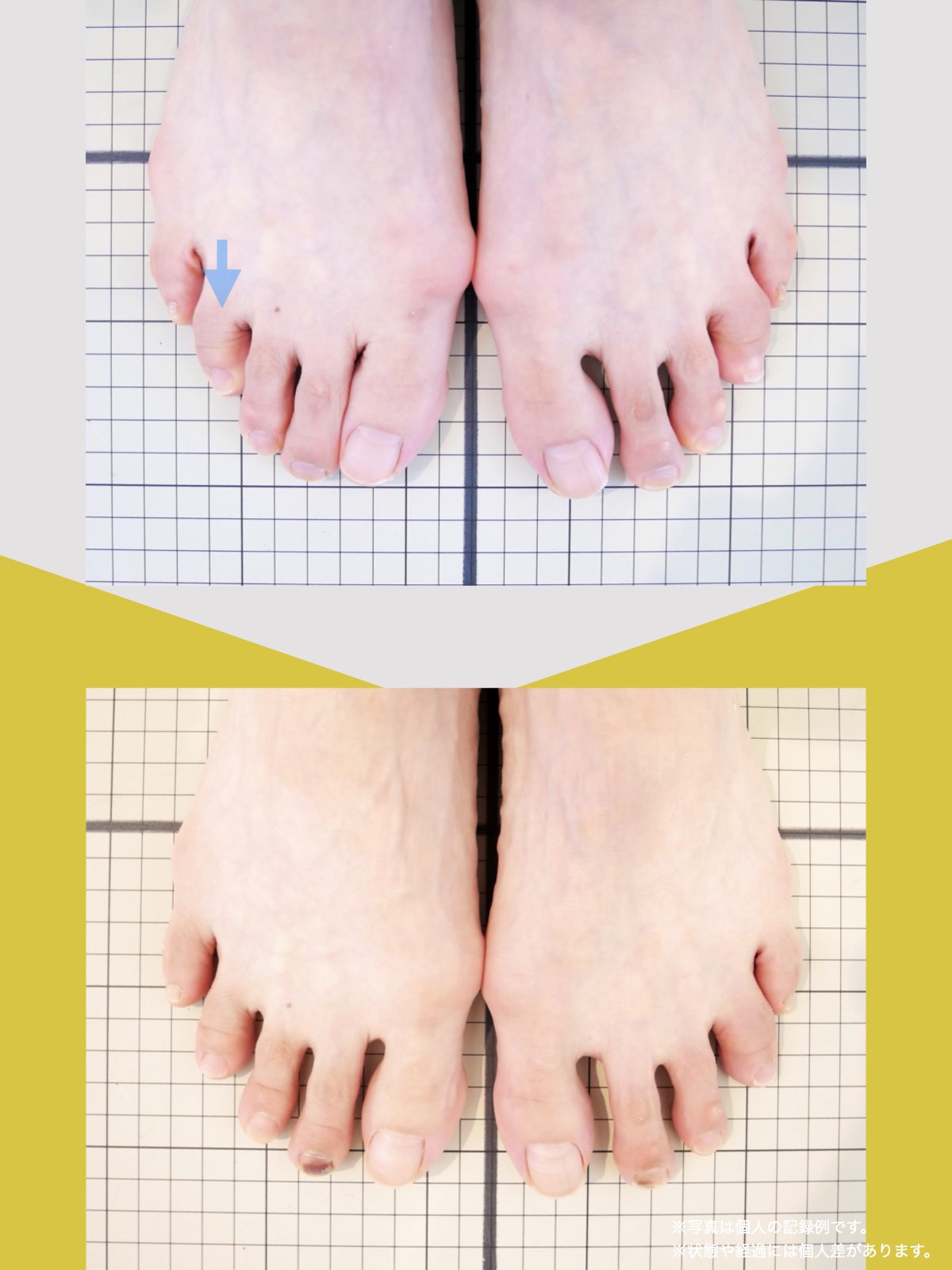
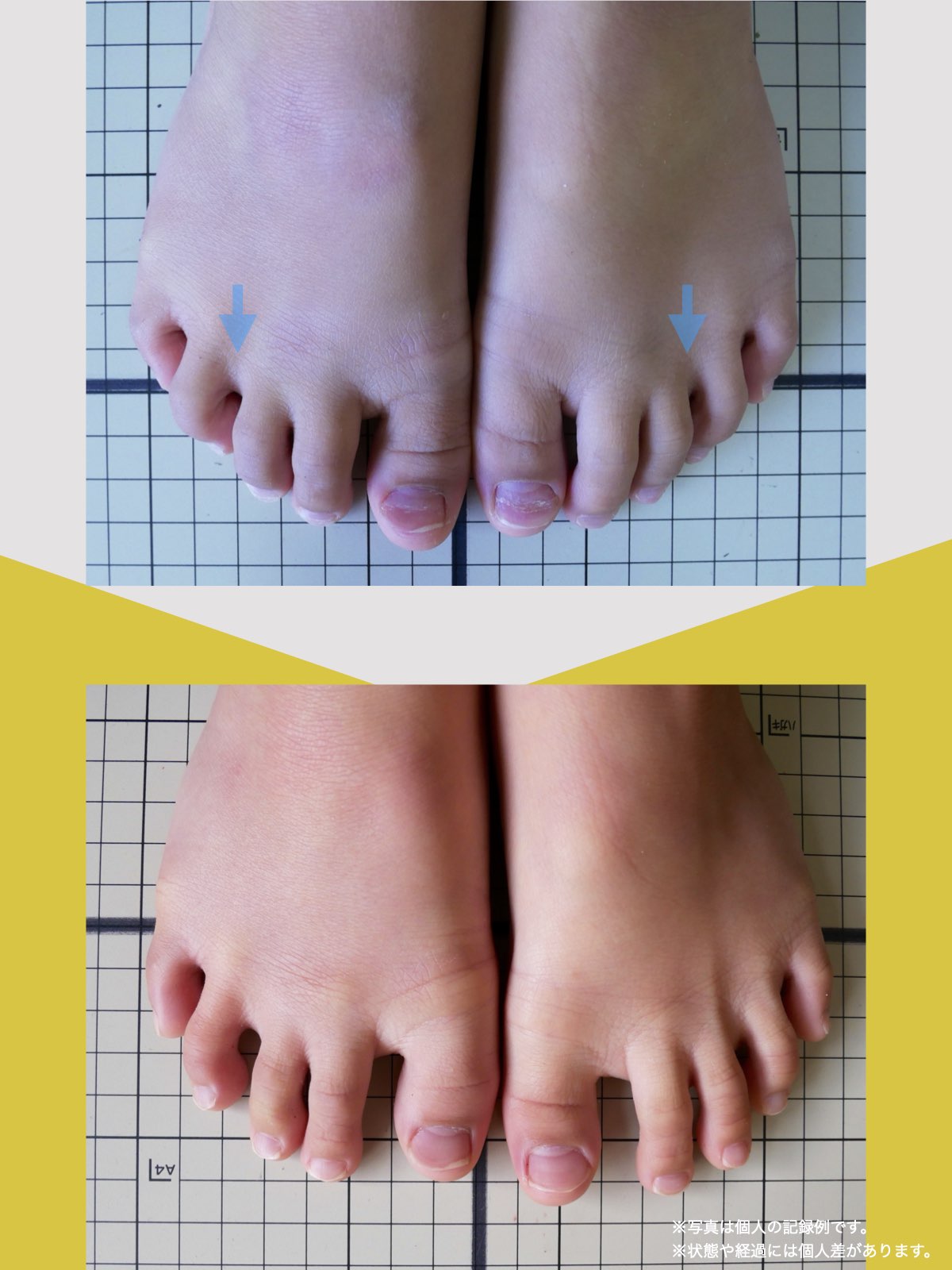
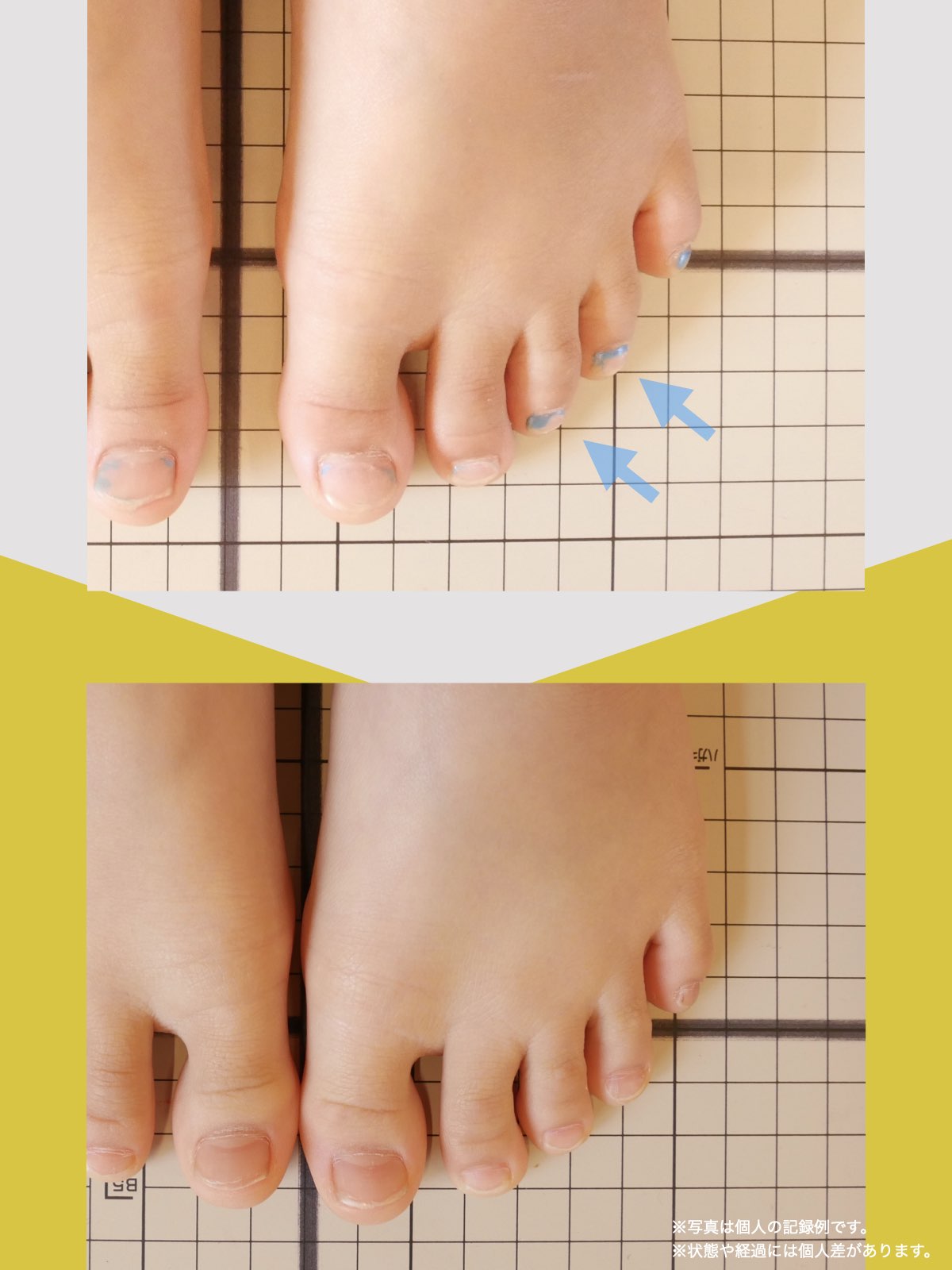
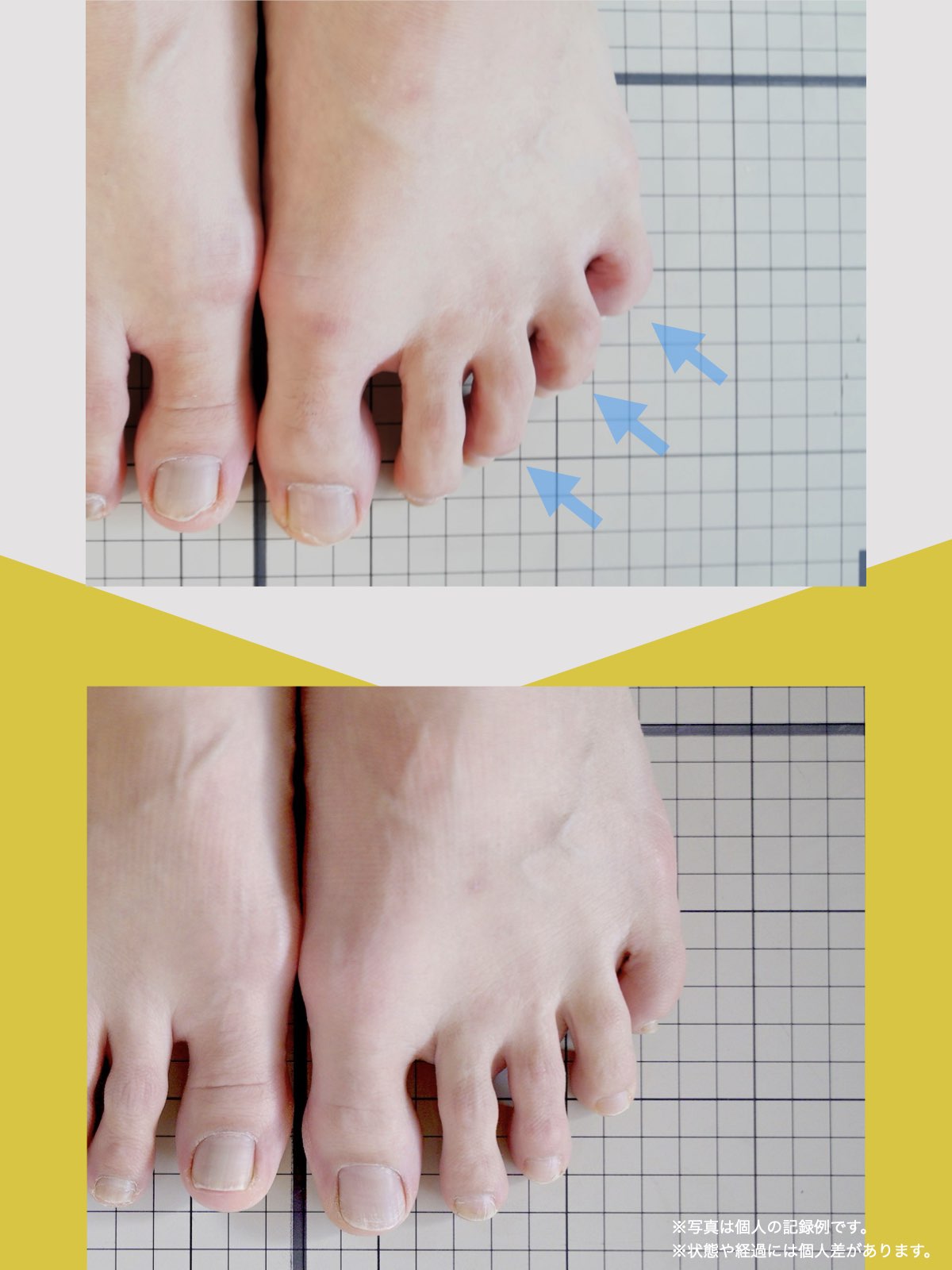
痛みが「治らない」には理由がある!治る人になるたった1つの方法とは?

足指ドクターによる解説

YOSHIRO YUASA
湯浅慶朗
理学療法士(Physiotherapist)、足指博士、足指研究所所長、日本足趾筋機能療法学会理事長、ひろのば体操・YOSHIRO SOCKS・ハルメク靴開発者。元医療法人社団一般病院理事・副院長・診療部長。専門は運動生理学と解剖学。足と靴の専門家でもあり、姿勢咬合治療の第一人者でもある。様々な整形疾患の方(10万人以上)を足指治療だけで治してきた実績を持つ。東京大学 石井直方 名誉教授の弟子でもある。
日本は長寿大国でありながら、足腰の痛みや不調により、寝たきりですごす人や不 自由な生活を強いられる方がたくさんいます。また、超高齢社会を迎え、日本の医療費はすさまじい勢いで増加しています。 「一生、車いすです」「残った方法は、手術だけ」 「生まれつきだから、治るわけがない」と宣告されても 「足指」の力を信じて、あきらめないで「ひろのば体操」と「YOSHIRO SOCKS」を続け、「奇跡」を起こしてください。
足ゆびの学校でご紹介する「治った人」に、私は、魔法などかけていません。 患者さんたち自身が、もともと持っている力で治しているだけです。 誰にでも備わっている力です。 この記事では、多くの人が治らないたった1つの理由をお伝えします。
リハビリ・マッサージ・筋膜リリース・カイロが痛み止めにならない

リハビリ・マッサージ・筋膜リリース・カイロなどに通っても、一向に腰やひざの痛みが解消しないことがほとんどではないでしょうか。治療をしてもらった直後は痛みが少し和らいだような気がしても、次の日には元の状態に戻っているという経験を多くの方がされていることでしょう。それもそのはず。ほぼすべての「痛みを取る治療」はピントが外れているからです。筋肉をもみほぐしたり伸ばしたり、関節を曲げたり伸ばしたり、骨をボキボキ鳴らして関節を矯正したり。これは痛みの解消としては全く役に立ちません。
なぜかというと、痛みの原因は全く別のところにあるからです。ではどこにあるのでしょうか。それは「関節のズレ・関節の引っかかり」です。「関節のズレ・関節の引っかかり」というのは聞きなれないため、イメージが湧きにくいと思います。しかし、ひざや腰に痛みのある人の場合、ほとんどが仙腸関節(仙骨と腸骨の間の関節)という関節をはじめ、さまざまな関節に「引っかかり」を起こしています。
関節が正しく動かないことで痛みは生じる
そもそも関節は何のためにあるのでしょうか?言うまでもなく骨と骨をつなぎ、体を自由に動かすためです。自由に動かせるように、関節は「凹部分」と「凸部分」の2つのパーツで構成されています。この「凹」と「凸」がうまくかみ合っていると関節はスムーズに動きますが、少しズレると動きが悪くなります。玄関のドアをイメージしていただくといいかもしれません。たとえば玄関のドアの蝶番(ちょうつがい)のネジが外れて1mmでもズレていたらどうなるでしょうか?ドアがうまく閉まりませんね。それと同じことが関節にもいえるのです。関節には、「凹」側が「凸」側をすべっていくときの「正しい位置」というものが存在します。常に正しい位置を通って関節が動くのが「関節にズレのない状態」です。関節が正しい位置にあるとき、筋肉もしなやかに伸びたいい状態になります。このとき痛みとは無縁です。
逆に言えば、関節が正しい位置を通って動いていないとき、関節がズレて関節内に引っかかりができることによって痛みが生じ、筋肉がそれを守ろうとして硬直するのです。関節がズレる原因としては、姿勢の悪さです。姿勢が悪いと骨格が歪みます。骨格の歪みが関節のズレを生むというわけです。ただ、この姿勢の悪さの原因が「足指」にあることは医師も理学療法士も知りません。
人の身体は「はだし」の状態であれば、歩くことで体の歪みが取れるようにできています。しかし現代社会では「靴や靴下」を履く文化になり、間違った靴選び・すべりやすい素材の靴下などで歩くときに足の機能を十分に発揮でない状態です。そのため、重心の位置がずれた状態で歩くことになるので、正しい筋肉がつかなくなり、身体に左右差ができてしまい、関節のズレを生むというわけです。
Hand -Standing理論(湯浅慶朗の定理)
こうして私たちの体の中では、自分では気づかないうちに、関節の「凹」と「凸」の連携がうまくいかなくなり、どこかに不具合が生じてしまっているのです。これが、関節がズレて引っかかりを生むことにつながり、腰痛・ひざ痛・肩こりなどの原因になっているというわけです。マッサージや筋膜リリースなどは一時的に痛みが和らぐこともありますが、姿勢の悪さを作っている「足指」を治療しない限りは、何の意味も持たないことがわかるでしょう。
痛みが「治らない」は、痛みの原因が全く別の場所にあるからなのです。治る人になるには、たった1つ、「足指」を広げて伸ばすだけで良いのです。
整形外科でのリハビリには科学的根拠はない
関節可動域訓練は逆効果
理学療法士をしていた私がいうのも変な話ですが、リハビリは治療ではありません。関節可動域訓練・筋力増強訓練・バランス訓練・ADL訓練・歩行訓練などがあありますが、基本的には自分でできるものばかりです。難しい専門用語を並べられると「それらしく」聞こえますが、国家資格を持った理学療法士でなくてもできることです。関節が固くなる原因が仙腸関節のズレにあるとすれば、硬い関節の部分を無理に伸ばそうとするリハビリ自体が逆効果なのです。
筋力増強訓練も無意味
変形性ひざ関節症の方がリハビリでよく行うのは、太ももの筋力増強訓練だと思います。太ももの前側にある大腿四頭筋には膝関節への負荷を和らげるクッションのような役割があるため、膝への負荷を軽減するために行うようですが、オリンピック選手やプロスポーツ選手を見てみてください。太ももの筋肉をこれ以上鍛えられないというレベルの人でも、変形性ひざ関節症になる方はたくさんいらっしゃいます。どれほど鍛えれば良いのか…、それには基準がないのです。言われた通りに鍛えたけれど、痛みの解消にはつながらなかったという方がほとんどではないでしょうか。
太ももの内側にある内転筋群は、脚を閉じるときに作用する筋肉。ここが弱くなって太ももが外側に開きやすくなり、変形性ひざ関節症が進行する、お尻の横側にある中殿筋が弱ると、骨盤が傾いてヨタヨタと不安定な歩き方になり、無理な姿勢から膝関節への負荷が増える。国家資格を持った理学療法士にそんなことを言われると、「そうか!」と思うかも知れませんが、それで良くなったという方を病院で見たことはありません。
病院の治療は現状維持のためのもの
病院やクリニックでのリハビリというものは、変形を遅らせたり痛みの軽減を図ることが可能ですが、変形性膝関節症の治療は手術療法以外では骨の変形を治すことはできないと結論づけています。痛みの軽減であって、解消するわけではありません。整形外科などの待合室にいるとわかりますが、痛みの治療で10年、20年通い続けている人たちが仲良く話をしている風景をよく見かけると思います。本当に痛みが治る病院であれば、長くても3ヶ月ほどで同じ顔の人は見なくなるのが当たり前なのです。
私は病院を運営していたこともあるのでわかるのですが、病院は非営利団体であるべきなのですが、実際には営利目的で経営している人ばかりです。治してなんぼの世界ですが、数多く通わせてなんぼの世界になっています。例えば整形外科で儲けようと思えば、理学療法士をたくさん雇って、ひざや腰の痛みで悩む高齢者を集め、1週間に3回ほど通ってもらえれば良いのです。高齢者の話を聞くのが好きで、優しく痛みがないように揉んだりマッサージができれば、患者さんからは好かれるでしょう。痛みを取り除けなくても、人当たりが良ければ高齢者は通い続けるものです。リハビリの制限日数になれば、病名を変えてまた通わせる。
私が運営していた時には、このような運営方法には断固反対しました。むしろその逆をいき、治して治して治しまくって噂を広げて、それを聞きつけた患者さんで待合室が溢れる。ここに来れば治してくれるという安心感が、健全な運営を行えると思ったからです。本来の医療というのは、通い続けるためのものではなく、病気を治して卒業する場所であるべきだと思っています。私が病院で働けないのは、理事長や院長のお金儲け主義には付き合えないからです。治せば治すほど医師に嫌われていましたので…。
マッサージほど無意味なものはない
マッサージなどは確かに気持ちが良いのですが、残念ながら「その場しのぎ」で根本的な痛みの解消にはつながりません。「変形性ひざ関節症」「椎間板ヘルニア」「脊柱管狭窄症」などで痛みやしびれに苦しむ方にとっては、「触られている気持ちよさ」があるので、通い続けたい気持ちもわからなくはありません。しかし一時的にもんだとしても、筋肉はまたすぐに硬くなります。なぜかというと、筋肉が硬くなる原因は関節のズレにあるからです。関節にズレが生じると、筋肉はそのズレた場所を守るために動きを止めようとし、硬くなっていきます。もみほぐして一時的に柔らかくなったとしても、関節のズレという根本的な原因が解消できていないので、必ず元に戻ります。
痛いところをグッと押されると痛みが和らいだ感じがしますが、それは「痛い状態→圧をかけてさらに痛くする→手を離したときに痛みが軽くなる」という錯覚を起こしているにすぎません。このとき筋肉はそこを守ろうとして、ますます硬くなっていくのでむしろ逆効果。プロのスポーツ選手で、小さなケガが治りきらずに大きなケガにつながったり、痛みが長引いて試合を欠場したりしているという事実が、マッサージというものが痛みの解消には役に立たないことを物語っているのではないでしょうか。
痛みをすぐに消し去ろうと思ってはならない
痛みは本当につらいものです。今現在、痛みが続いている人の中には「痛みなんか感じなければいいのに…」と思う人もいることでしょう。しかし実は、痛みがあるからこそ私たちは自分の体を守ることができているのです。痛みとは、体に何か異変が起こっているとき、「体が危険な状態ですよ」と警告として発せられるものだからです。
痛みというのは、私たちが生命活動を維持するために重要な役割を果たしています。ですから痛みを感じたときは体が何かの警告を発しているのだと思ってください。やみくもに痛みを消すことを考える前に、痛みをきちんと受け止めること、そして痛みの原因を突き止めていくことのほうがずっと大切なのです。
例えば、靴紐が緩いまま長時間歩くと、膝の負担が増大して痛みが出ます。整形外科に行けば「膝の炎症」として湿布対応です。しかし、根本的な原因は「靴紐」にあるのですから、靴紐をしっかりと締めて歩くだけで膝の痛みが消失します。痛みは「紐が緩いですよ」というサイン。原因を突き止めるのは至難の業です。病院や整形外科では靴やインソールのアドバイスを行えません。靴屋さんは体のことがわからないので、膝が痛ければ「整形外科に行ってください」としか言われません。「足・靴・靴下・インソール・姿勢・痛み」を総合的に診れる場所がどこにもないので、変形性膝関節症・椎間板ヘルニア・脊柱管狭窄症などの症状を、根本的に治すことができないのは当然なのです。
また、骨や神経自体が痛みを感じることはなく、椎間板ヘルニアや脊柱管狭窄症でよく言われる「神経が圧迫されて痛い」ということも根拠がありません。腰痛の原因は神経の圧迫や筋力の衰えが原因ではありません。筋力が原因であれば子供や高齢者は全員腰痛であるということになります。ひざ痛もそうですが、軟骨がすり減っていても痛みが出るわけではないのです。
モーリン・ジャンセン率いる研究チームが「ニューイングランド医学雑誌」に発表した、腰下肢痛の病歴のない98名を対象にし、腰椎をMRIで調べた研究です。それによると、36%の人は、どの椎間板も異常はなく、52%の人には、1箇所以上の椎間板のふくらみが見られ、27%に椎間板の突出、1%に髄核の脱出があったそうです。この研究では、「MRIによって腰痛患者に椎間板のふくらみや突出が見つかったとしても、多くは偶然によるものである」と結論付けています。 MRIの画像によって、椎間板の異常を見せられると、これが腰痛の原因だと、納得してしまいますが、研究が示すように椎間板の異常と腰痛とは、関係性はありません。
Magnetic resonance imaging of the lumbar spine in people without back pain.
関節軟骨内には神経も血管も存在しません。従って、たたいても、割れても、擦り減っても、軟骨だけの傷害であれば痛みは生じません。
Neurovascular invasion at the osteochondral junction and in osteophytes in osteoarthritis
痛みの原因がない場所を手術してしまう…
根本的な原因を知ることなしに痛み止めの薬を飲み続けたり、ブロック注射をしたり、湿布を貼ったりしても、それはただ単に痛みをごまかしているにすぎません。原因の解決にはならず、むしろ痛みをごまかしているうちに症状がどんどん進行してしまうリスクすらあります。私が特に疑問視しているのは、整形外科で行なわれている神経ブロック注射です。神経ブロック注射というのは、神経や神経の周辺に局所麻酔薬を注射して、痛みの伝わる経路をブロックすることによって痛みを感じなくさせるというものです。神経ブロック注射をして痛みが消えたとしたら、そこに痛みの原因があるということになります。手術でその原因を取り除かなくてはいけません。
ところがなぜか整形外科では、「注射で痛みが消えるのだから」という理由で、神経ブロック注射を使い続ける治療を行ない、手術をしません。逆に神経ブロック注射で痛みが消えない場合、痛みの原因はそこにはないということです。でも今度は、整形外科では「注射で痛みが消えないので、手術をしましょう」という方向にいってしまうのです。もう一度、整理してみましょう。
・注射で痛みが消える→痛みの原因がそこにある→その原因を手術で取り去るべき
・注射で痛みが消えない→痛みの原因はそこにはない→手術しても痛みは解消しない
まともに考えればこうなるはずです。それなのになぜか、逆のことをしてしまっているわけです。「原因がわからないから、患部を開けて見てみましょう」という流れになってしまいます。「原因がそこにないのに、手術をして何の意味があるのだろうか?」と私などは思ってしまうのですが、このようによくわからないことがまかり通っているのが医療現場の実状です。
腰痛やひざ痛にリリカ(プレガバリン)を使っていませんか?
腰痛や変形性関節症でのリリカの処方は「適応外処方」
また、最近では「リリカ(プレガバリン)」という薬が過剰投与されています。プレガバリンの適応症は「神経障害性疼痛」となっているのですが、その効能が治験で実証されている具体的な傷病は「線維筋痛症」「帯状疱疹後神経痛」「脊髄損傷後疼痛」だけなのです。しかし、臨床の現場では腰痛症(椎間板ヘルニア・脊柱管狭窄症など)や坐骨神経痛、関節痛(変形性ひざ関節症)といった治験が全くなされていない多くの整形外科疾患に対して、長年にわたって処方されつづけているのが現状です。
こうした適応外疾患に対する効能は、学術性の高い臨床試験においてすべて否定されています。医学界でもっとも権威ある総合医学専門誌のひとつ「New England Journal of Medicine」は、2017年に掲載した論文で、プレガバリンの販売額が急増している現状に対して、次のように強い懸念を表明しています。
プレガバリンは2004年に糖尿病性神経障害と帯状疱疹後神経痛の治療薬として、また2007年に線維筋痛症の治療薬として承認。だが製薬会社の広告は、もっと一般的な用途を持った鎮痛薬として宣伝されている。一部の臨床医は、線維筋痛と似た曖昧な疼痛ばかりか、腰痛や変形性関節症といった明確に異なる症状に対してもプレガバリンを使用して、適応外処方を正当化している。
New England Journal of Medicine 2017
神経障害性疼痛という実体のない疾患名へと適応拡大
プレガバリンは、2012 年 7 月現在、米国、欧州連合諸国、オーストラリア、カナダを含む世界 120 の国と地域で承認されており、神経障害性疼痛(末梢性神経障害性疼痛及び中枢性神経障害性疼痛)、てんかん(部分発作併用療法)、全般性不安障害、線維筋痛症などの適応症で臨床上広く用いられている。日本では、1998 年より第 1 相試験が開始された。国内外の臨床試験の結果、帯状疱疹後神経痛に対する有効性と安全性が認められ、2010 年 4 月に「帯状疱疹後神経痛」の適応症で承認され、同年 10 月に「末梢性神経障害性疼痛」の効果・効能として適応症が拡大承認された。その後、プレガバリンは線維筋痛症を対象とした国内臨床試験における有効性と安全性が認められ、優先審査によって 2012 年 6 月に「線維筋痛症に伴う疼痛」の適応症が追加承認された。さらに、中枢性神経障害性疼痛の代表的疾患である脊髄損傷後疼痛を対象とした国際共同臨床試験において有効性が認められ、すでに承認されている「末梢性神経障害性疼痛」と併せて「神経障害性疼痛」を効能・効果として 2013 年 2 月に適応症が拡大承認された。
米国の審査当局であるFDAも、また欧州のEMAでも、プレガバリンの適応症は「帯状疱疹後神経痛、脊髄損傷後疼痛、糖尿病性神経痛、線維筋痛症」と具体的な疾患を特定しています。これに対して日本では、臨床試験もないまま言葉だけをすり替えて、あいまいな「神経障害性疼痛」という実体のない疾患名へと適応拡大され、臨床現場や保険審査員に対して情報操作がされてきたのです。
リリカは1日223円。これまでの5倍儲かるから処方するだけ
ちなみに通常、整形外科領域で痛みに処方されるリリカ(プレガバリン)の費用は、75mg(111.5円)X 2錠で1日あたり223円になる。これに対して、代表的な鎮痛剤であるロキソニンなら、60mg(14.5円)X 3錠 = 43.5円であるし、そのジェネリックなら 60mg(7.3円)X 3錠 = 21.9円で済みます。プレガバリンは非常に高価な薬剤で儲かるのです。
患者さんを楽にしてあげよう、という善意の処方ではなく、これらの高価な薬を大量に処方して儲けようとする作為ではないでしょうか。患者さんが痛みのような感覚を訴えれば「最新の薬で治してあげる」との偽善感情から安易な処方をする医師には近づかないことをお勧めします。痛みの診断・治療は、簡単なものではありません。
画像で全く判断がつかない痛みも存在する
レントゲンやMRIに映る「異常」のほとんどが痛みや痺れの原因ではない
レントゲンやMRIによって確認される画像上の異常に基づいて付けられた病名が、椎間板ヘルニア・脊柱管狭窄症・すべり症・変形性股関節症・変形性ひざ関節症です。例えば、MRIで腰椎の椎間板がはみ出していれば「腰椎椎間板ヘルニア」、レントゲンで膝の軟骨がすり減っていれば「変形性膝関節症」と診断されます。
実はここに大きな問題点があります。それは、検査で現れた異常が必ずしも、痛みの根本原因ではないということです。例えば、病院で腰椎椎間板ヘルニアや腰部脊柱管狭窄症と正式に診断され、その痛みがどうしても取れない場合、最終手段として手術をすることになります。しかし、手術によって異常な部分を取り除いても、必ずしも痛みがなくなるとは限りません。手術後も、以前と同じ痛みを訴える人が少なくないのです。それは変形性膝関節症で人工関節を入れる手術をしても同じことが言えます。
レントゲンやMRIの画像診断でヘルニア・狭窄症・軟骨のすり減りなどの異常が認められても、全く痛みを訴えない人がいます。逆に、画像上全く正常でも痛みを訴える人が多くいます。これは画像上の病名と痛みの原因が必ずしも一致するものではないということです。現代の整形外科治療が、いかに矛盾に満ちているかわかるかと思います。
なぜこのような見当違いなことが医療現場で起こっているかというと、ほとんどの医療者が「レントゲンや内視鏡などで可視化できる痛み」にしか対応できていないからです。医師が背骨や腰のMRI画像を見て、椎間板ヘルニアとか脊柱管狭窄症などと、あてずっぽうの”病名“をつけたため、腰痛が治らない悲劇が珍しくないのです。その理由は、整形外科では腰痛の原因がまだわからないこと、したがって正しい治療法がないと認めてこなかったところにあります。
海外では20世紀末に「証拠(エビデンス)に基づく医学」が始まり、腰痛に関しての「証拠」探しを行った結果、それまで腰痛の原因とされてきたものはほとんど根拠がないことがわかりました。イギリス医師会が1996年に出した「クリニカル・エビデンス」という本の中には、「腰痛の約85%の原因が特定できない」といった旨が記されています。
日本整形外科学会ではようやく2012年にガイドラインを公表し、そのことを認めました。しかし、多くの医者は従来のまま腰痛治療を行っているのが現状です。
変形性膝関節症の病態も、実は現代医学では未解明
膝の軟骨のすり減りと痛みは無関係ということは2012年に証明されている
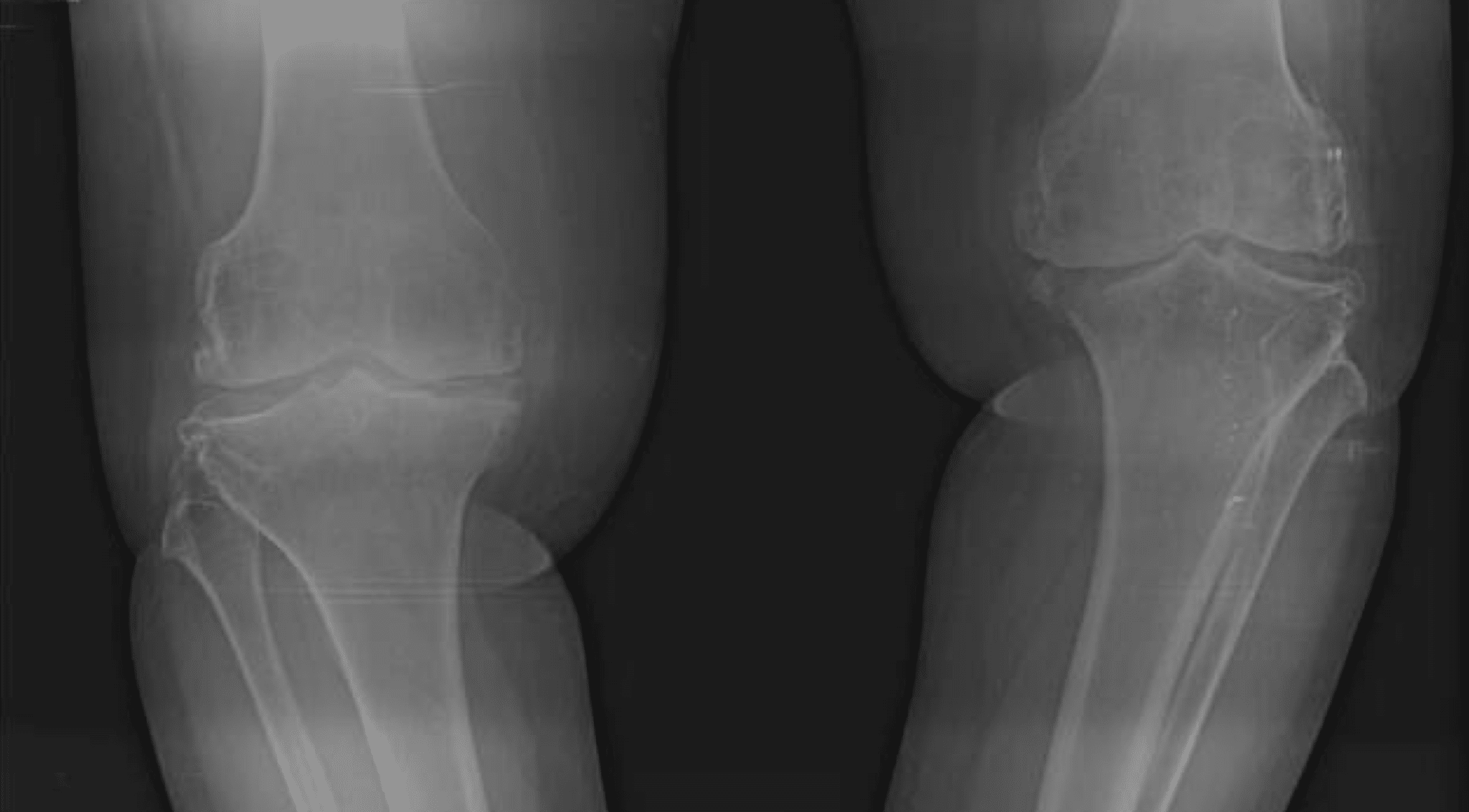
変形性ひざ関節症は、高齢化が進むほど患者数が増え、現在の有病者数は約2500万人、痛みを抱えつつ薬などで抑えて暮らしている人が約800万人、さらに症状が進行して人工膝関節置換術という手術を受ける人は年間約10万人にものぼります。それほど多くの患者さんがいる病気ながら、その病態はほとんど未解明です。ですから「高齢だから仕方がない」と医師に言われた方も多いと思います。
最近では軟骨が再生すればこの病気は良くなる。その考えに基づいて、最新の再生医療などを応用した治療法が次々と開発され、膝の軟骨を再生させる病院も増えてきましたが、この病気が解決されたことにはならないのです。軟骨がすり減ったのは「結果」にすぎず、根本的な原因ではないので再発を繰り返すだけだからです。
2012年、アメリカ合衆国のボストン大学のAli Guermaziらによる医学研究チームの研究によると、膝の痛みのない方の710人を対象に膝のMRIを調べたところ、骨棘が74%、軟骨損傷(軟骨のすり減り)が69%、骨髄病変が52%の割合で認められました。それは年齢が高いほど、MRIで検出可能なすべての種類の異常の罹患率が高くなるというもので、いわゆる加齢によって膝に何らかの異常が見つかるものの「痛みとは無関係」であることが証明されました。
さらに痛みを伴う膝(痛みの定義に応じて90〜97%)と痛みを伴わない(86〜88%)膝の両方で変形性膝関節症の割合が高かったのです。結論としてMRIは、膝のレントゲン写真が疼痛に関係なく変形性関節症の特徴を全く示さず、ほとんどの中年および高齢者の脛大腿関節における病変を示すというものでした。
Prevalence of abnormalities in knees detected by MRI in adults without knee osteoarthritis: population based observational study
未だに整形外科ではヒアルロン酸注射が横行しています。軟骨のすり減りは「結果」であって「原因」ではありません。ヒドイ場合だと手術を勧められて「骨切り」ないし「人工関節」を勧められるが、正座ができなくなるばかりか反対側の膝を痛める結果になります。
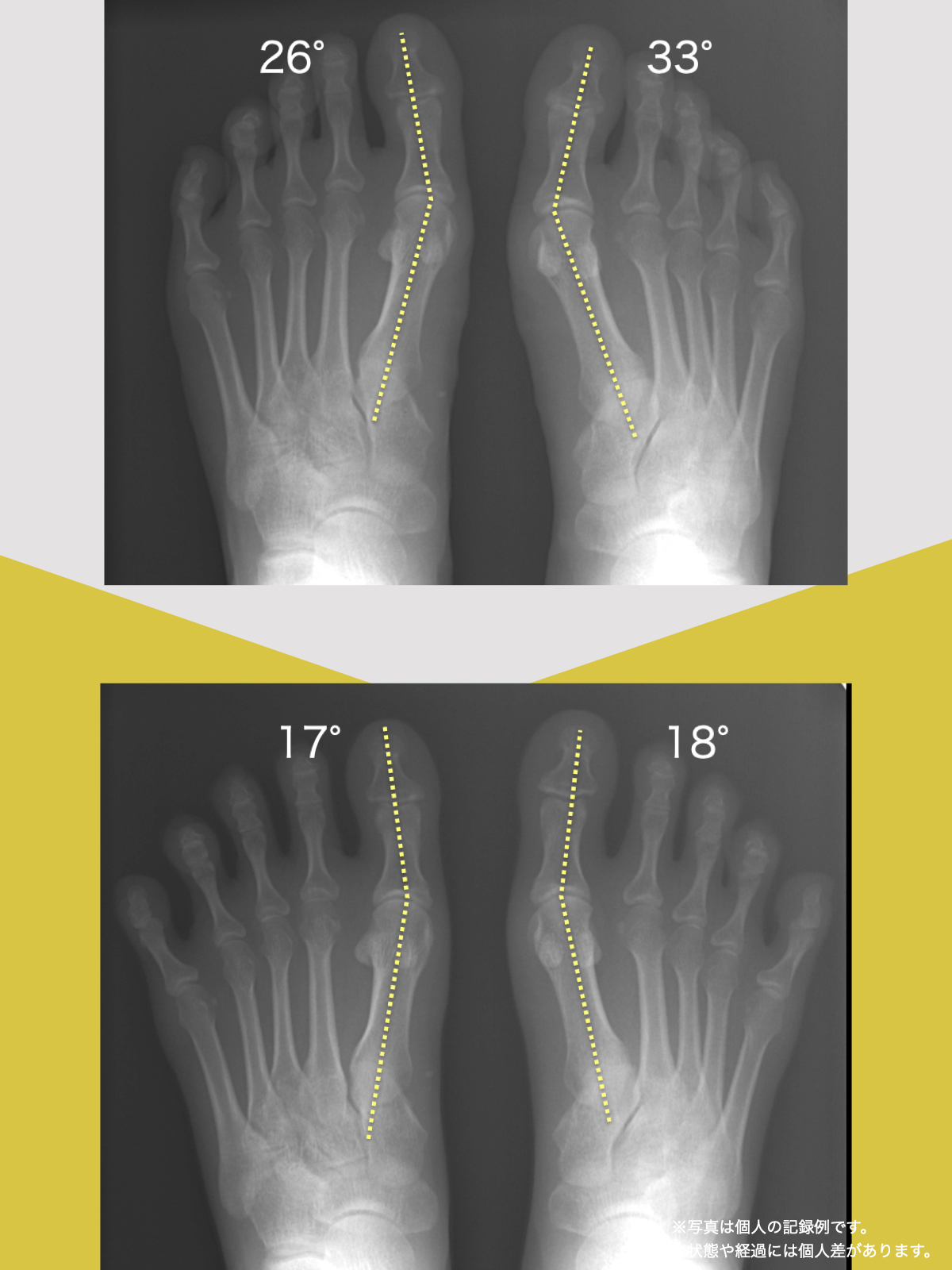
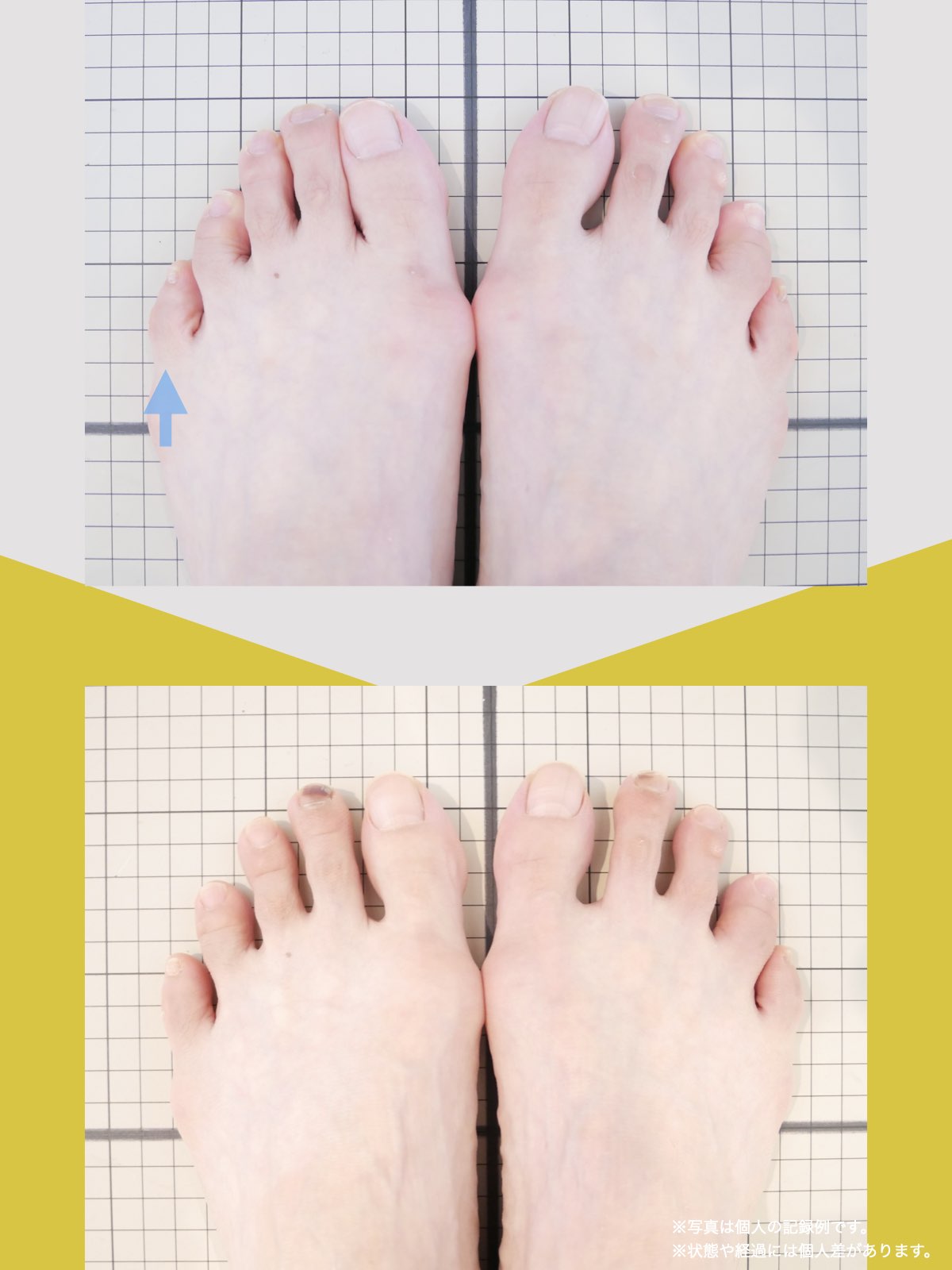
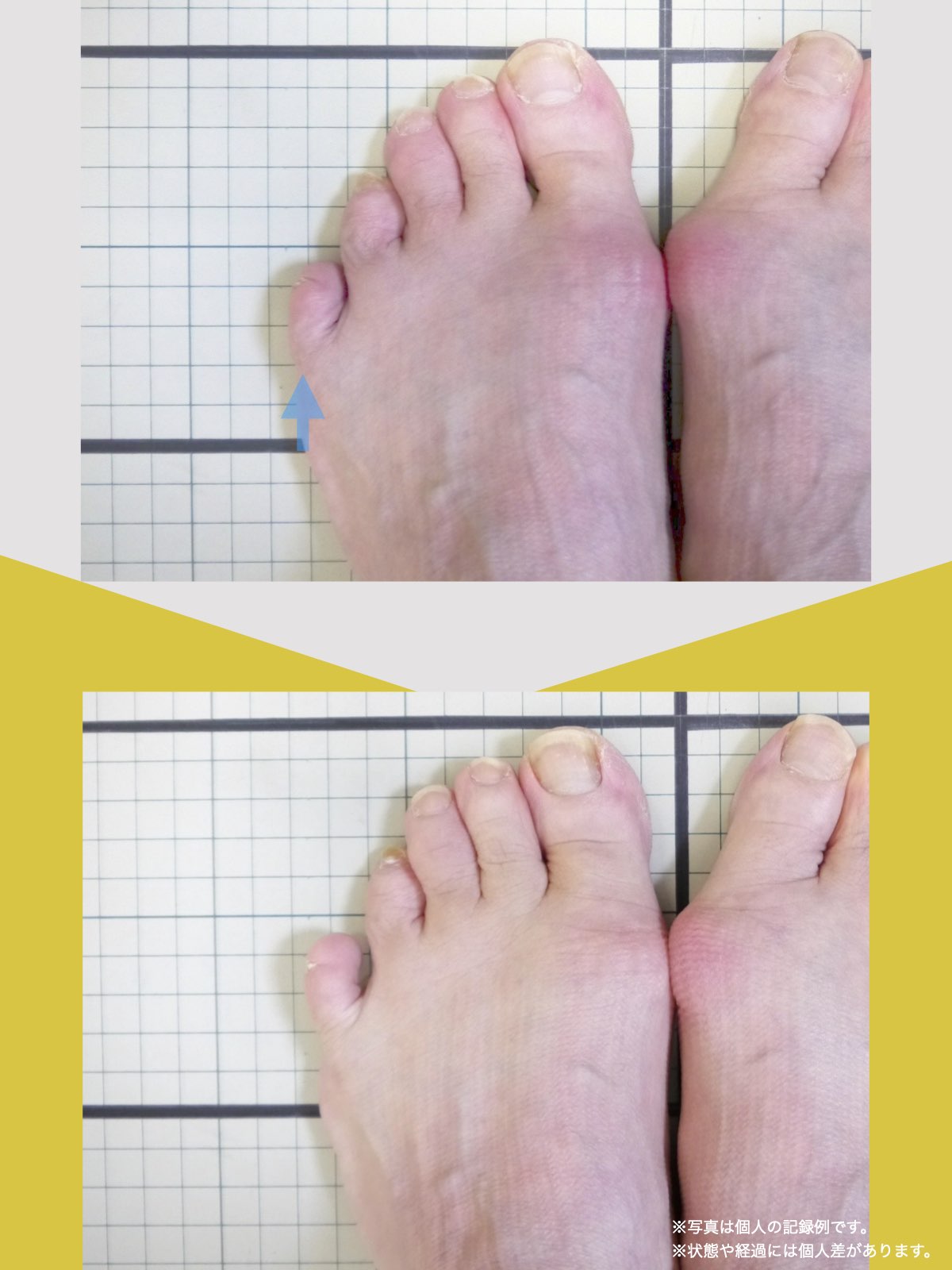
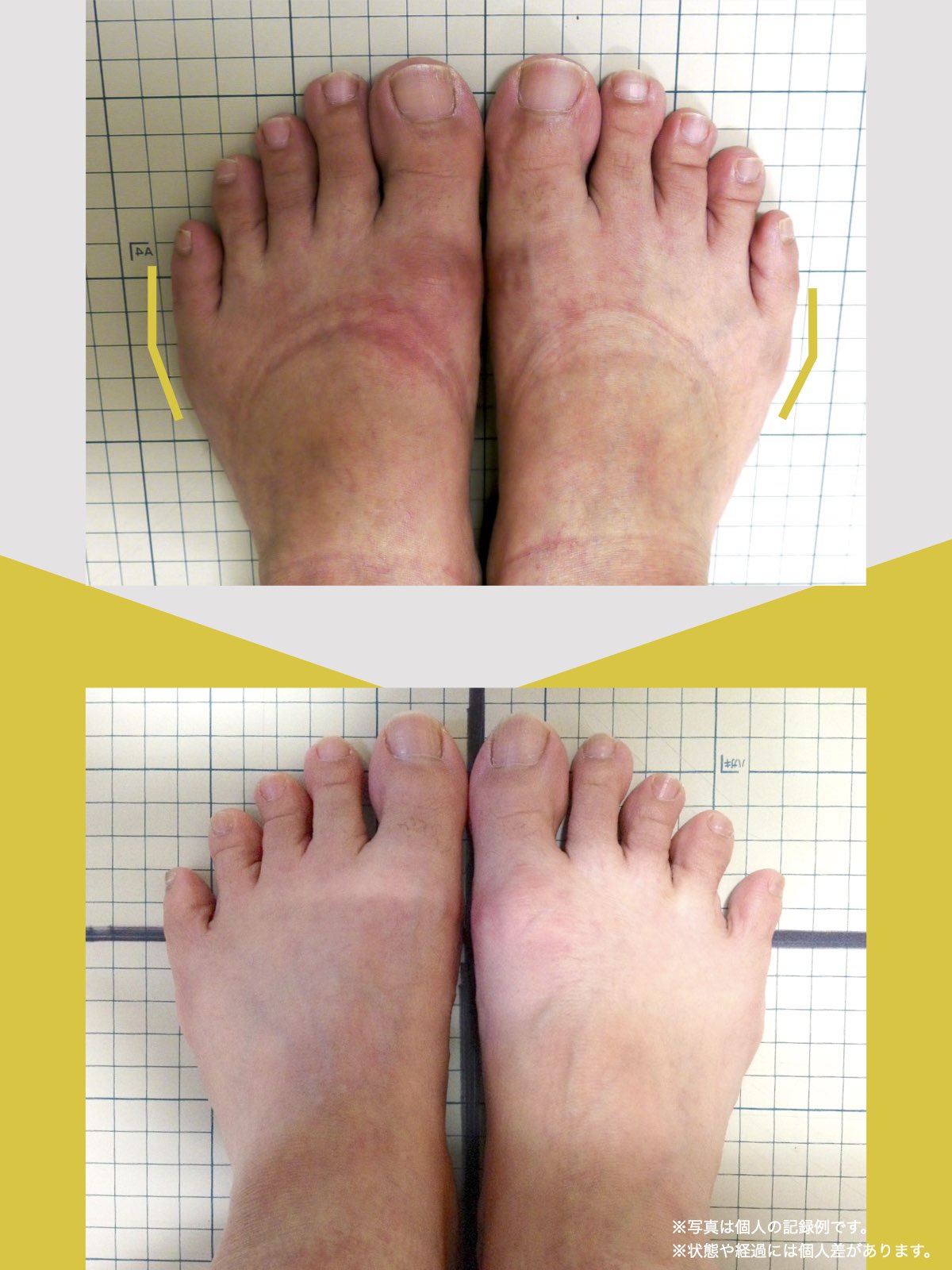
骨や筋肉の生理学的な基礎を学べば、手術をしなくても軟骨を元に戻すことは理解できます。私もこれまで何度も軟骨を自力で再生させた人を見てきました。足元から膝のアライメントを元に戻す(まっすぐに戻す)アプローチさえ行えば、変形性膝関節症がセルフケアのみで治る病気であることは誰でも理解できることなのです。
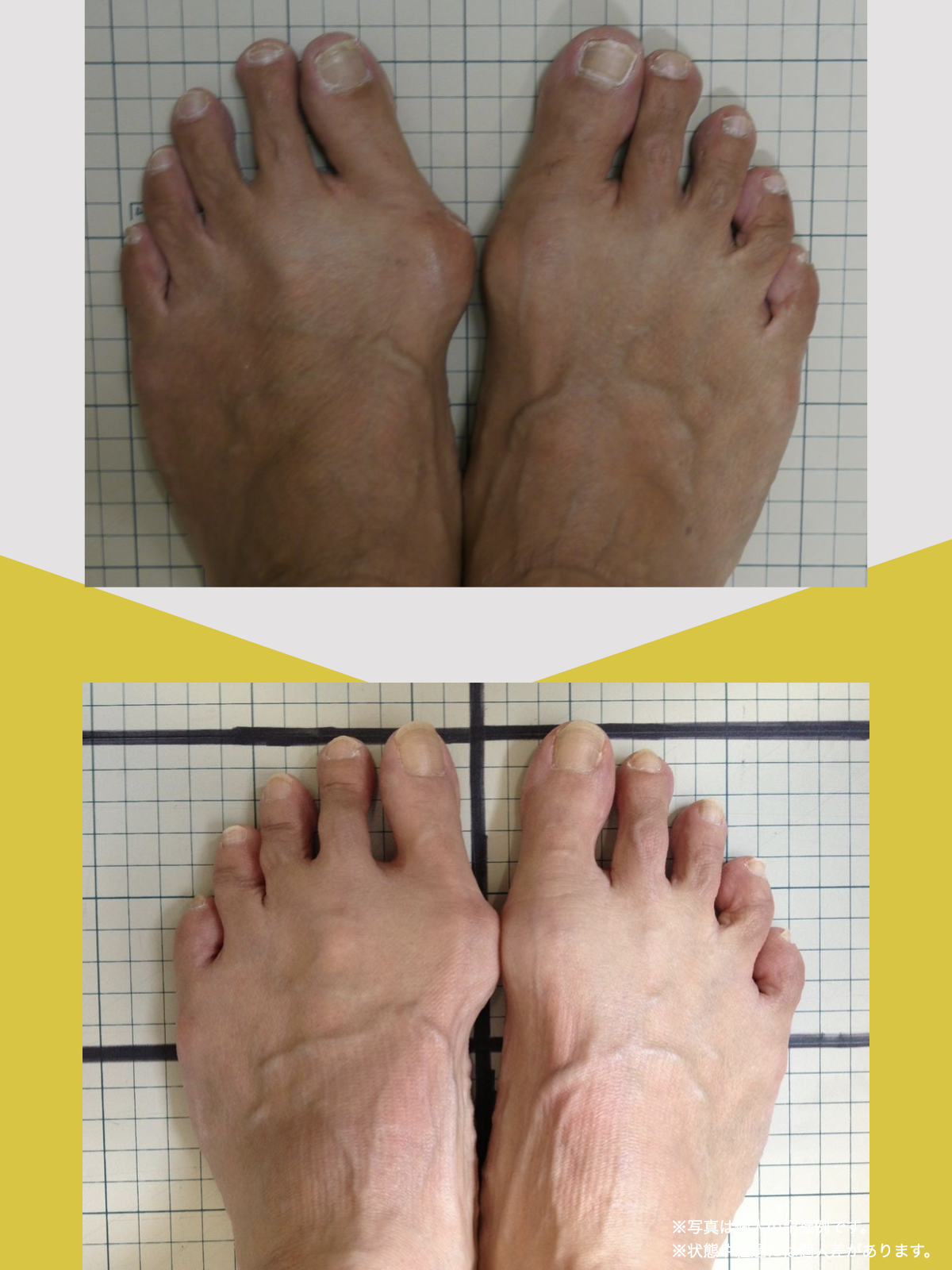
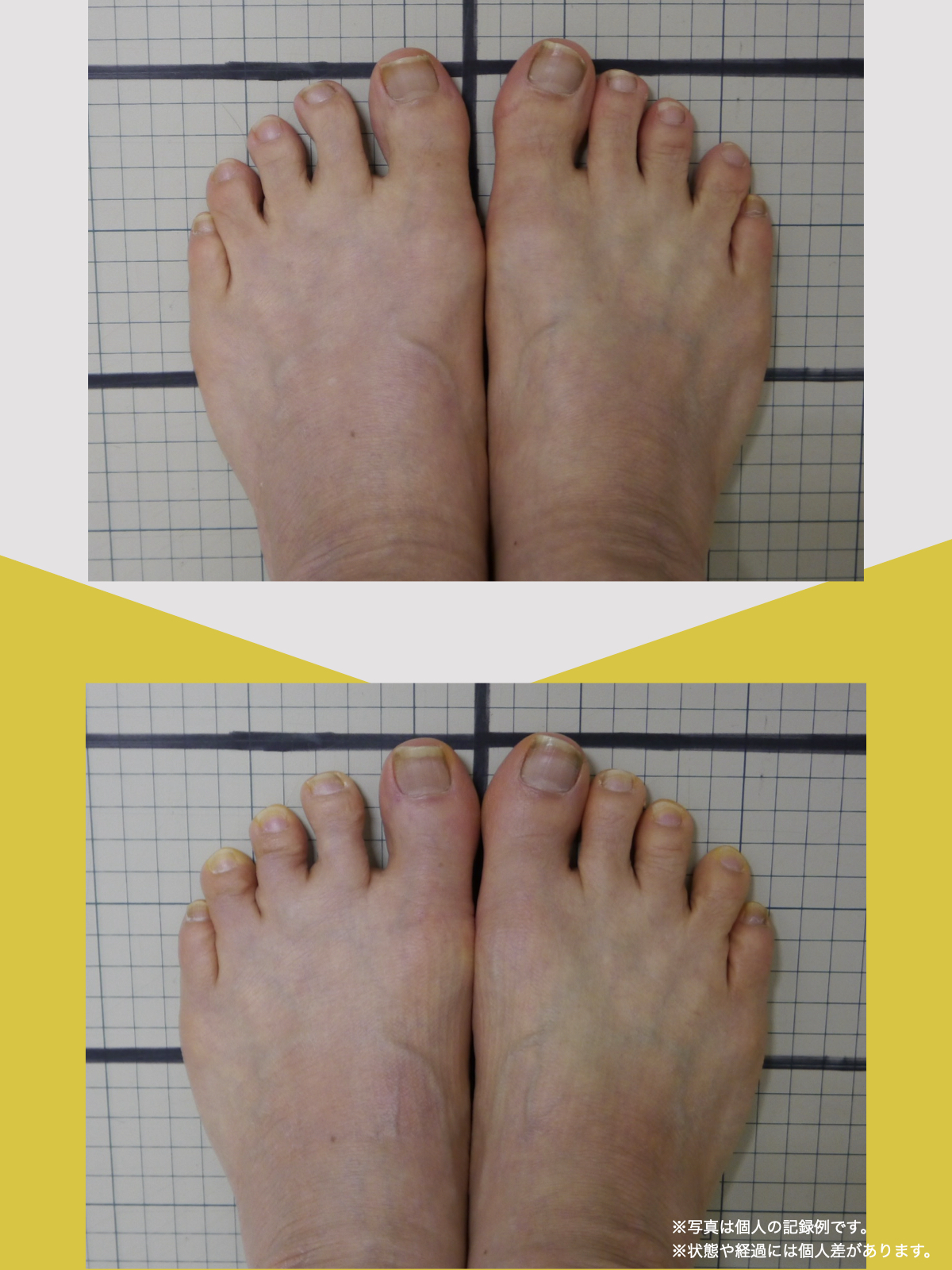
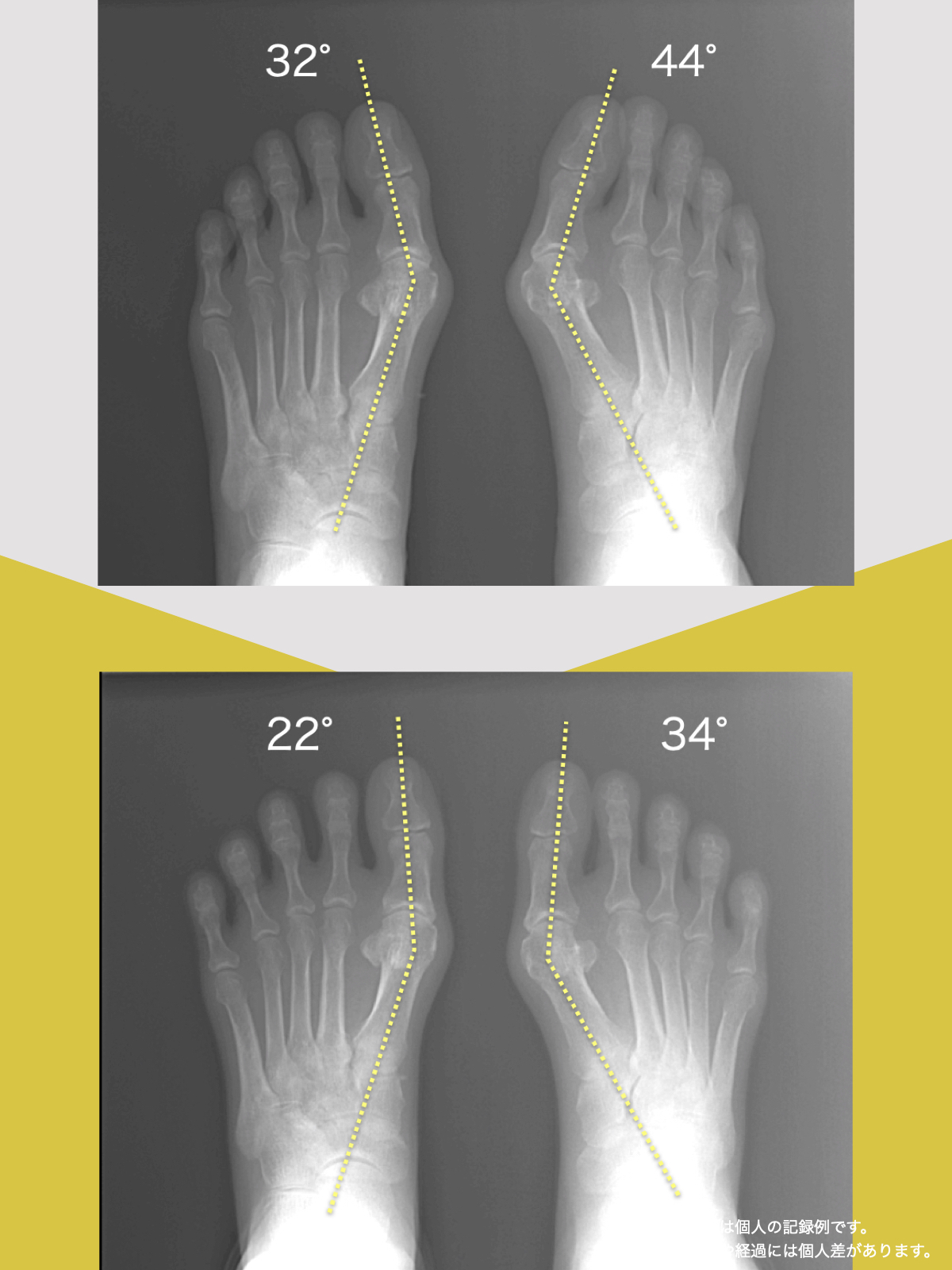
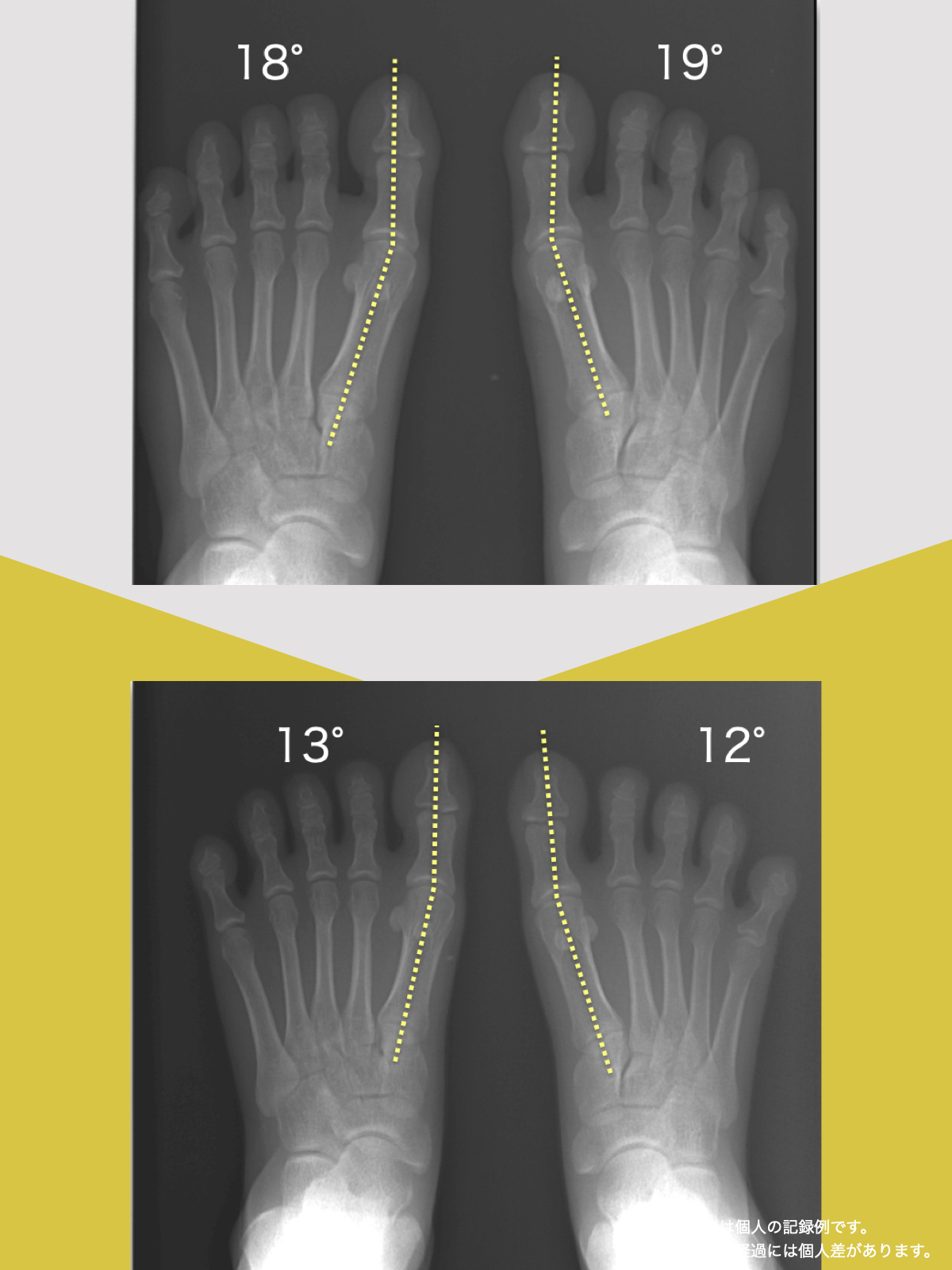
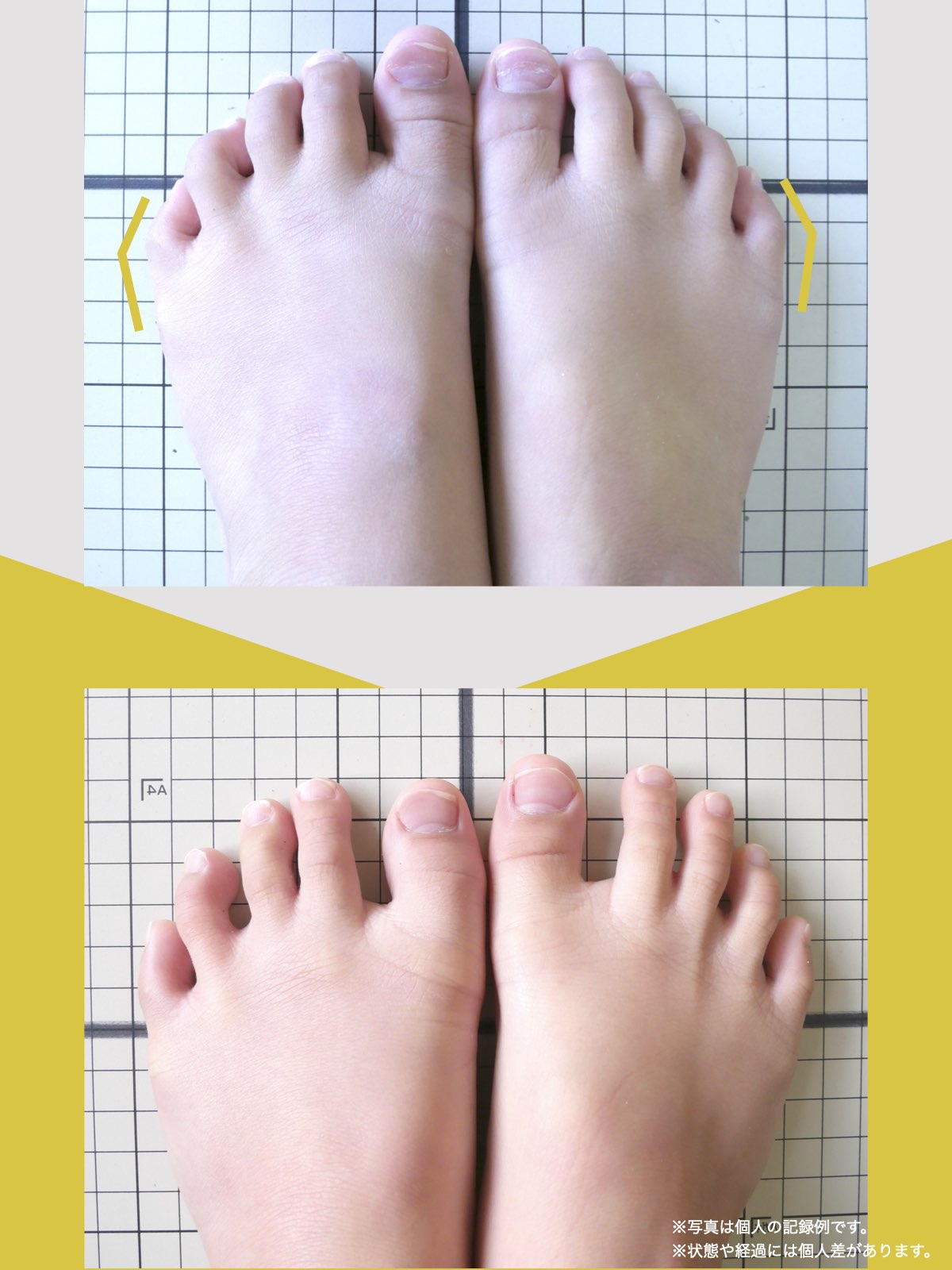
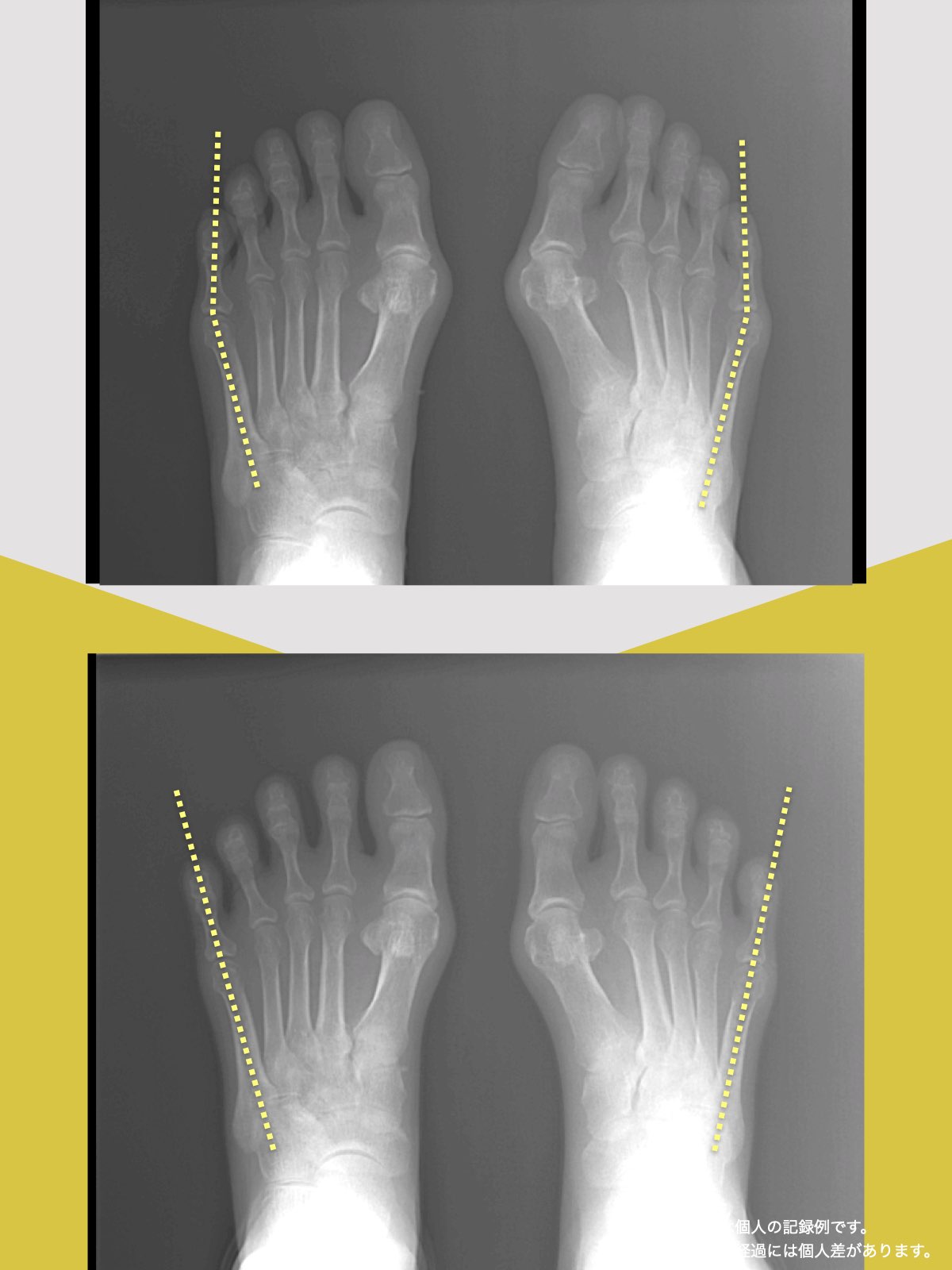
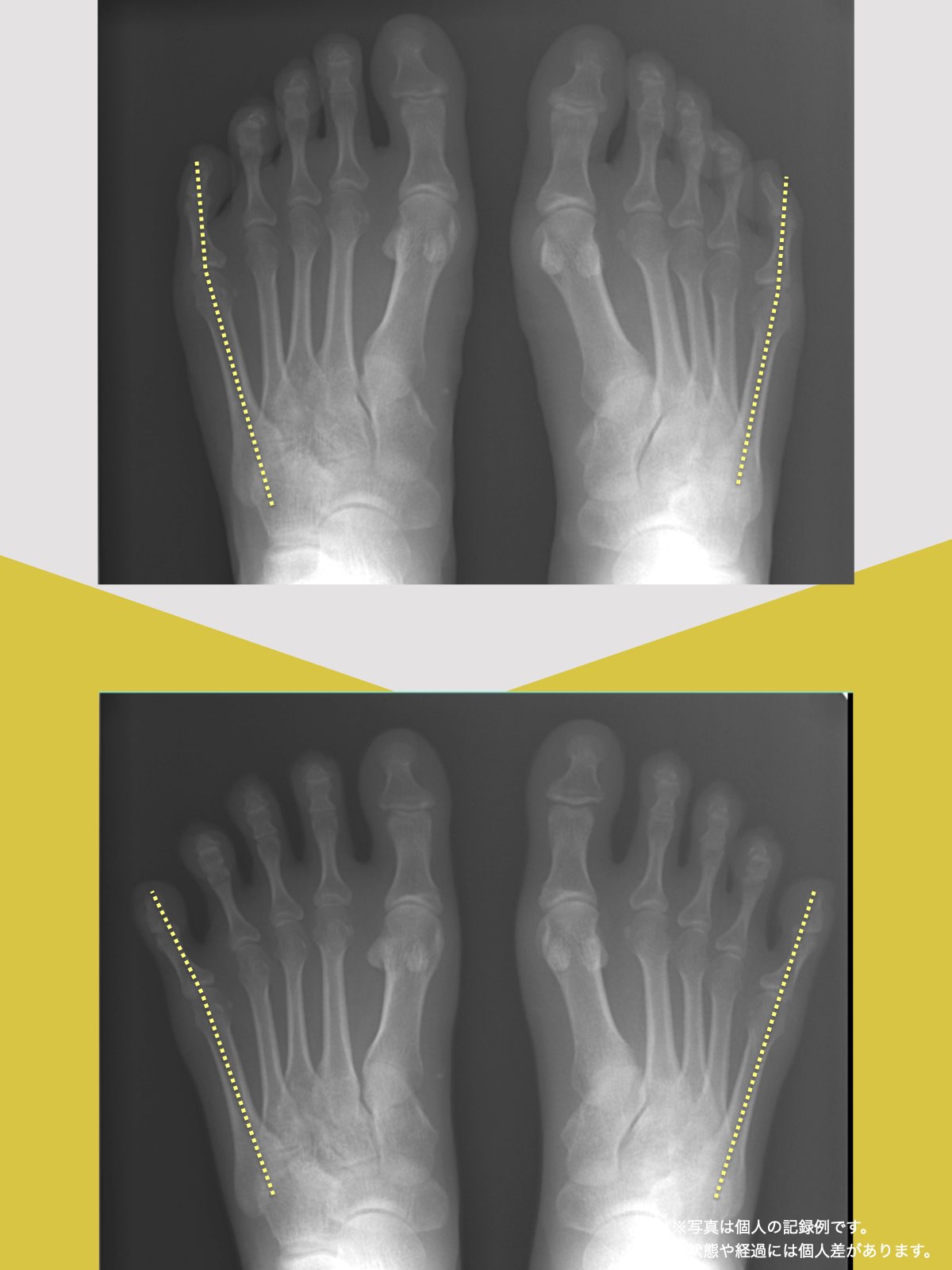
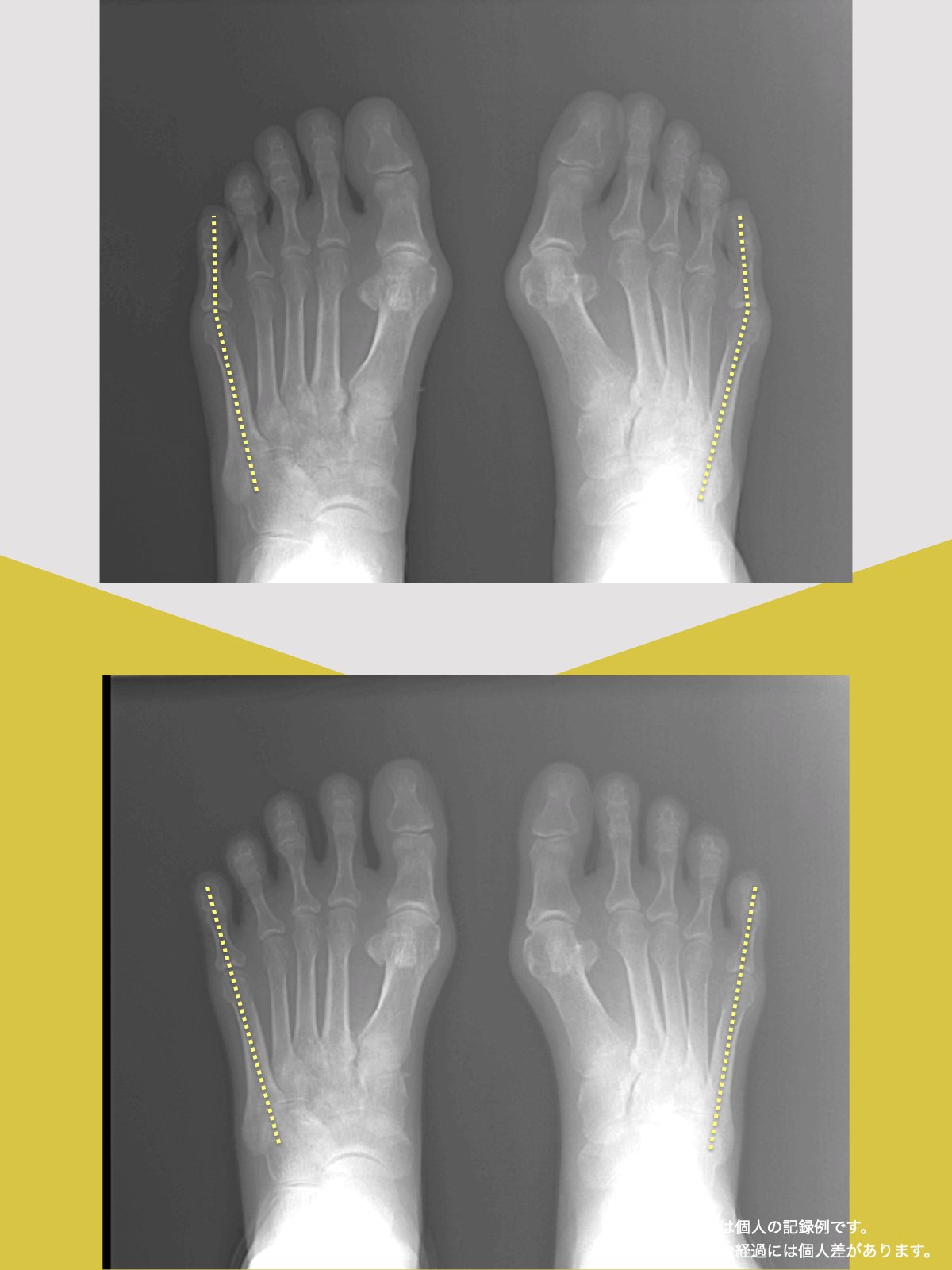
ヘルニア・狭窄症・すべり症・変形性ひざ関節症の9割は自力で治せる
足指機能を制する者が痛みを制する
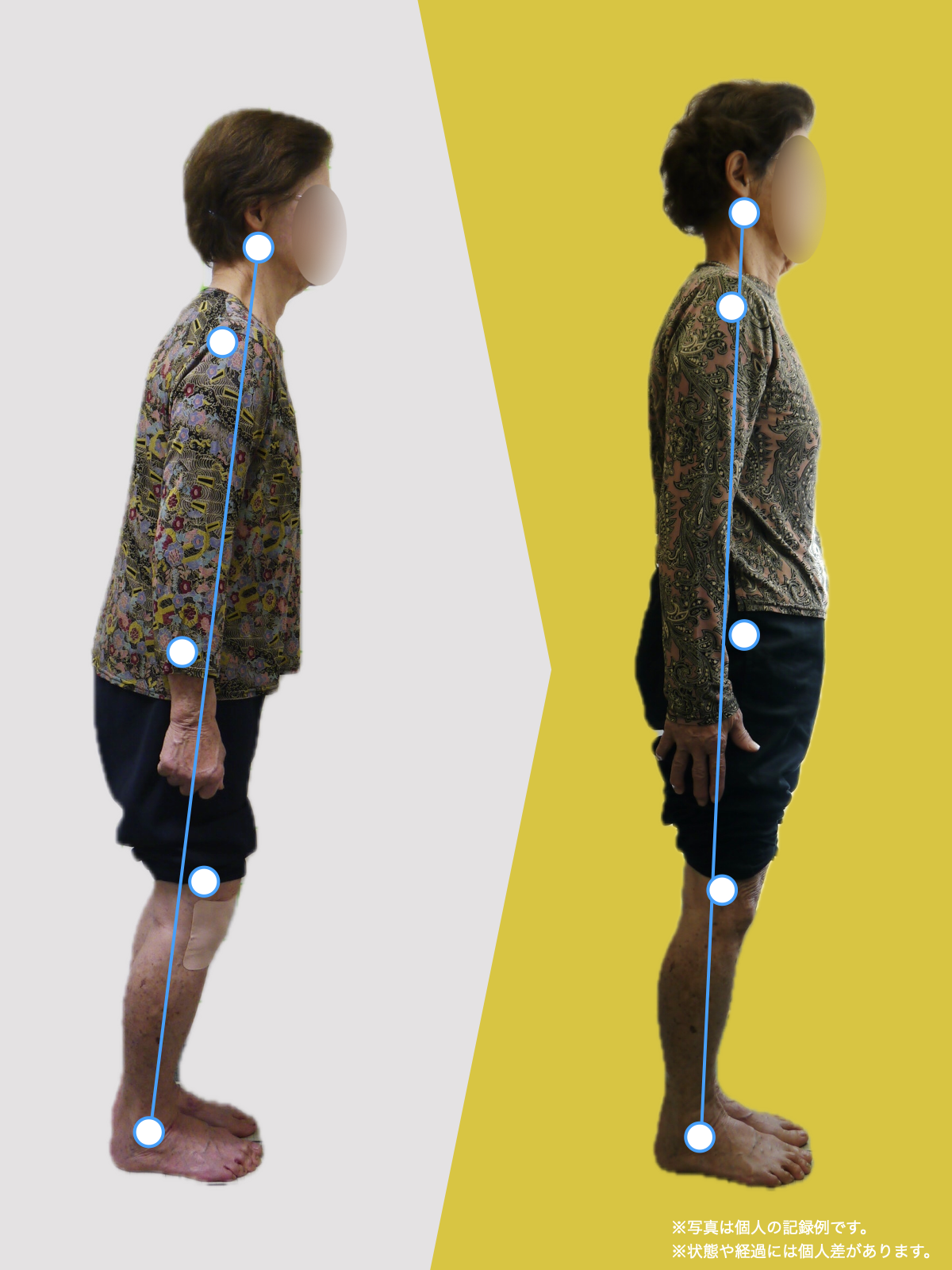
仙腸関節や腰仙関節にずれが生じ、正しい関節の位置から脱線すると痛みの原因が作られ、それが骨膜を通って体のいろいろな部分に痛みとなって表れる。これを「放散痛」や「関連痛」と言います。人の体には200個を超える関節があります。その中に、身体中の痛みに関わっている重要な関節が存在します。それが骨盤を形成する関節である「仙腸関節」や「腰仙関節」です。
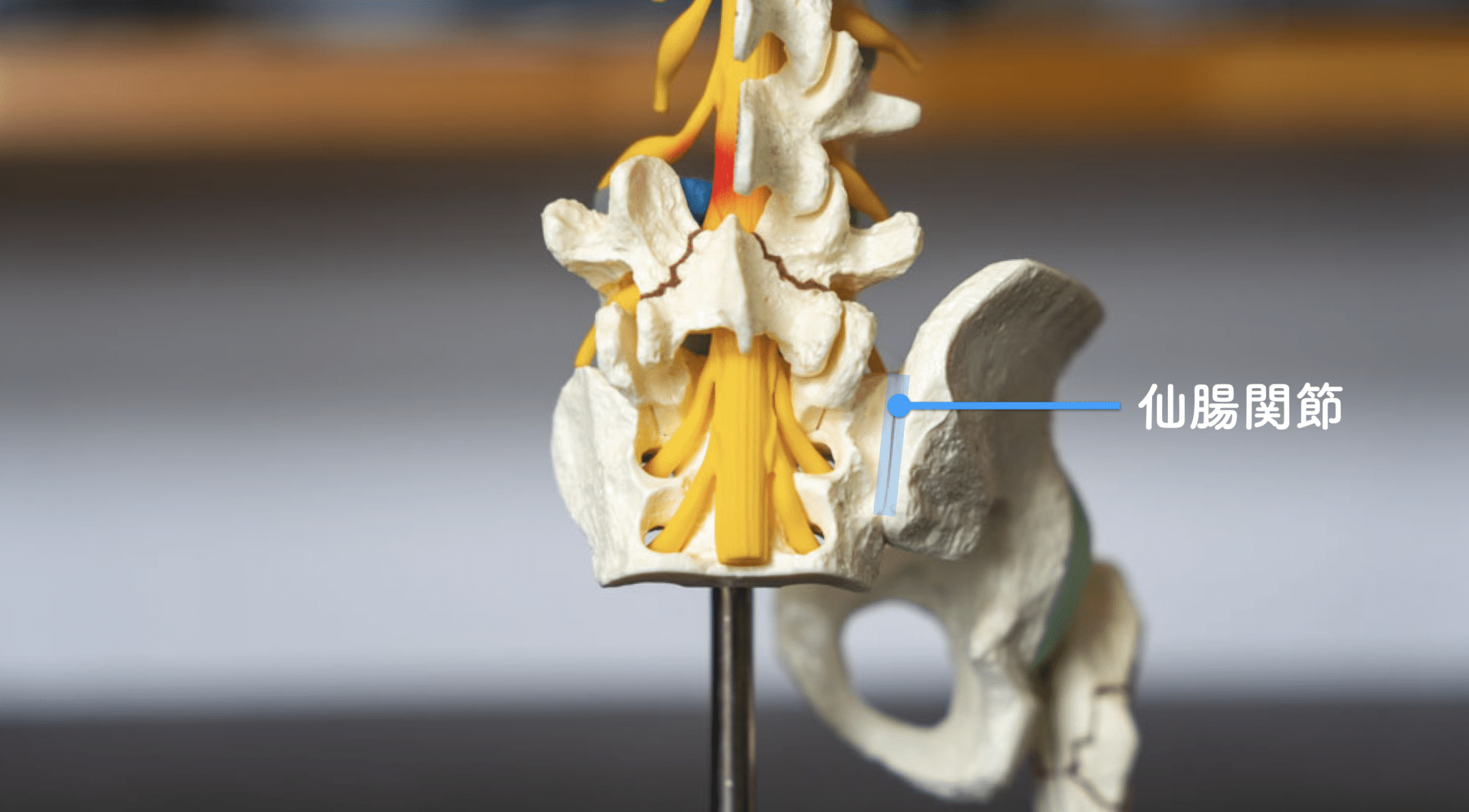
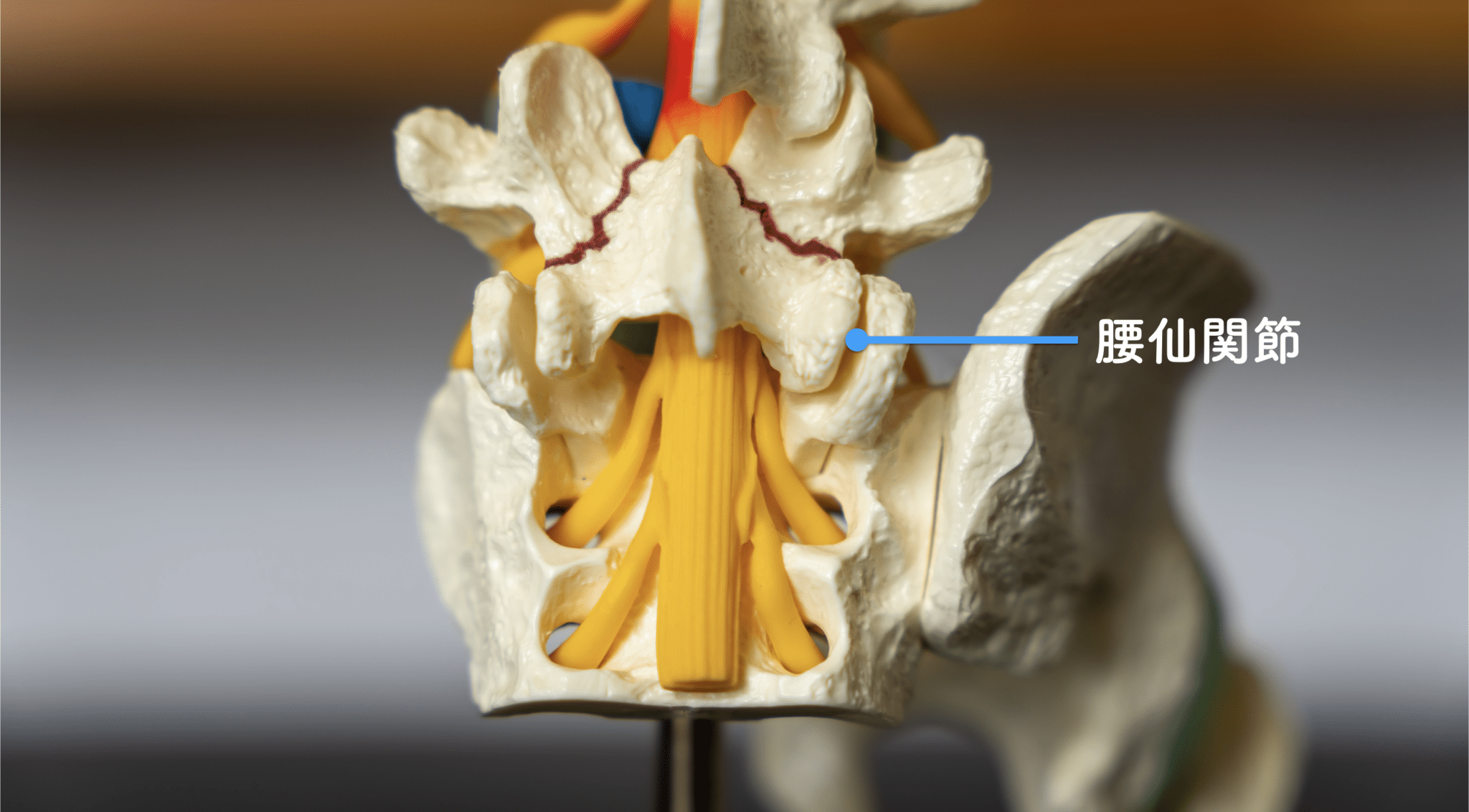
前回もお話ししましたが、日本での関節機能障害の治療は昭和50年代に確立されていました。骨盤調整++患部に近い関節のダブル治療で、かなりの治療効果が上がることを検証しています。しかし関節の治療は非常に難しい技術が必要なので、この関節治療ができるのは医師や理学療法士でも0.002%以下です。
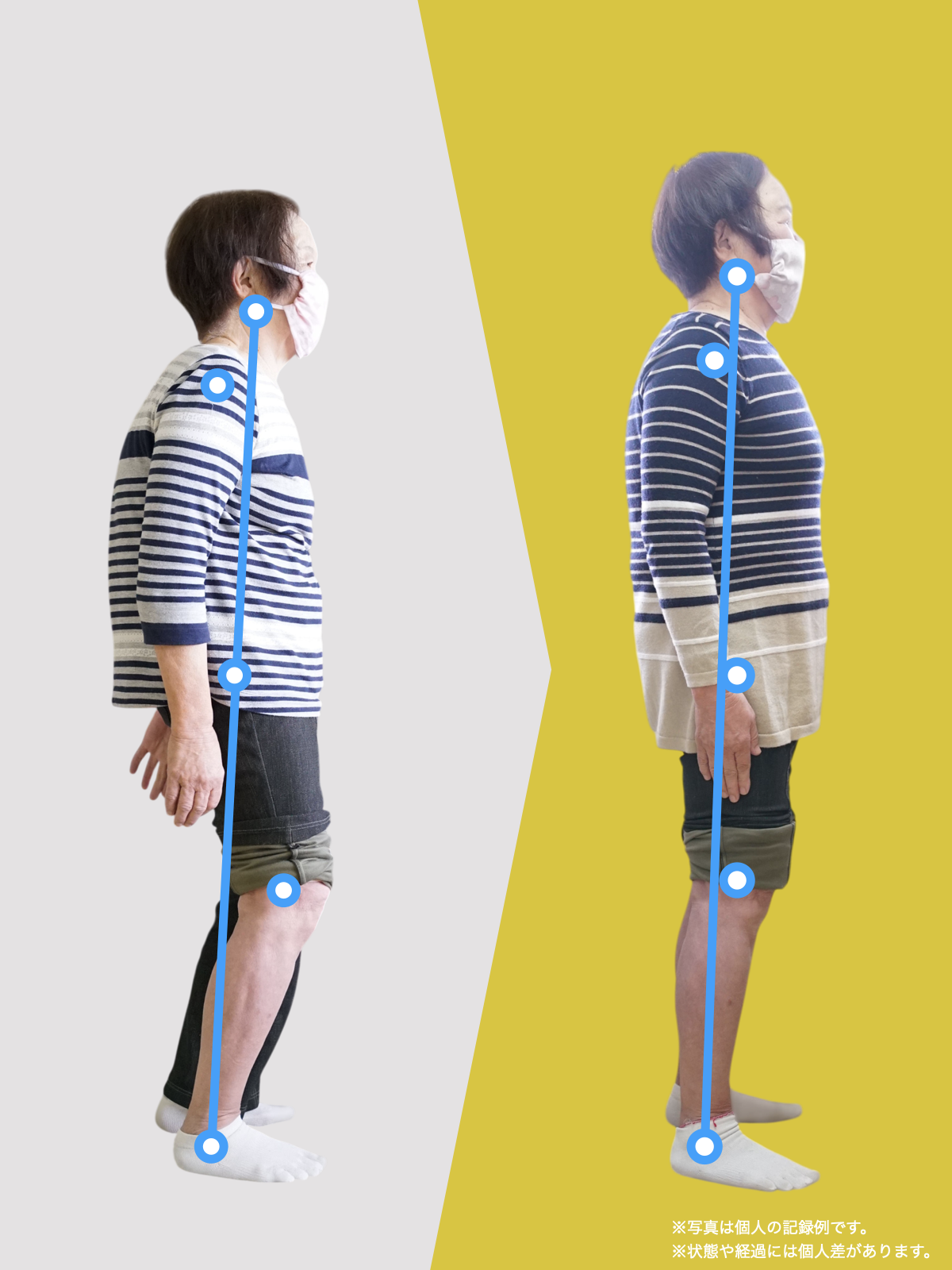
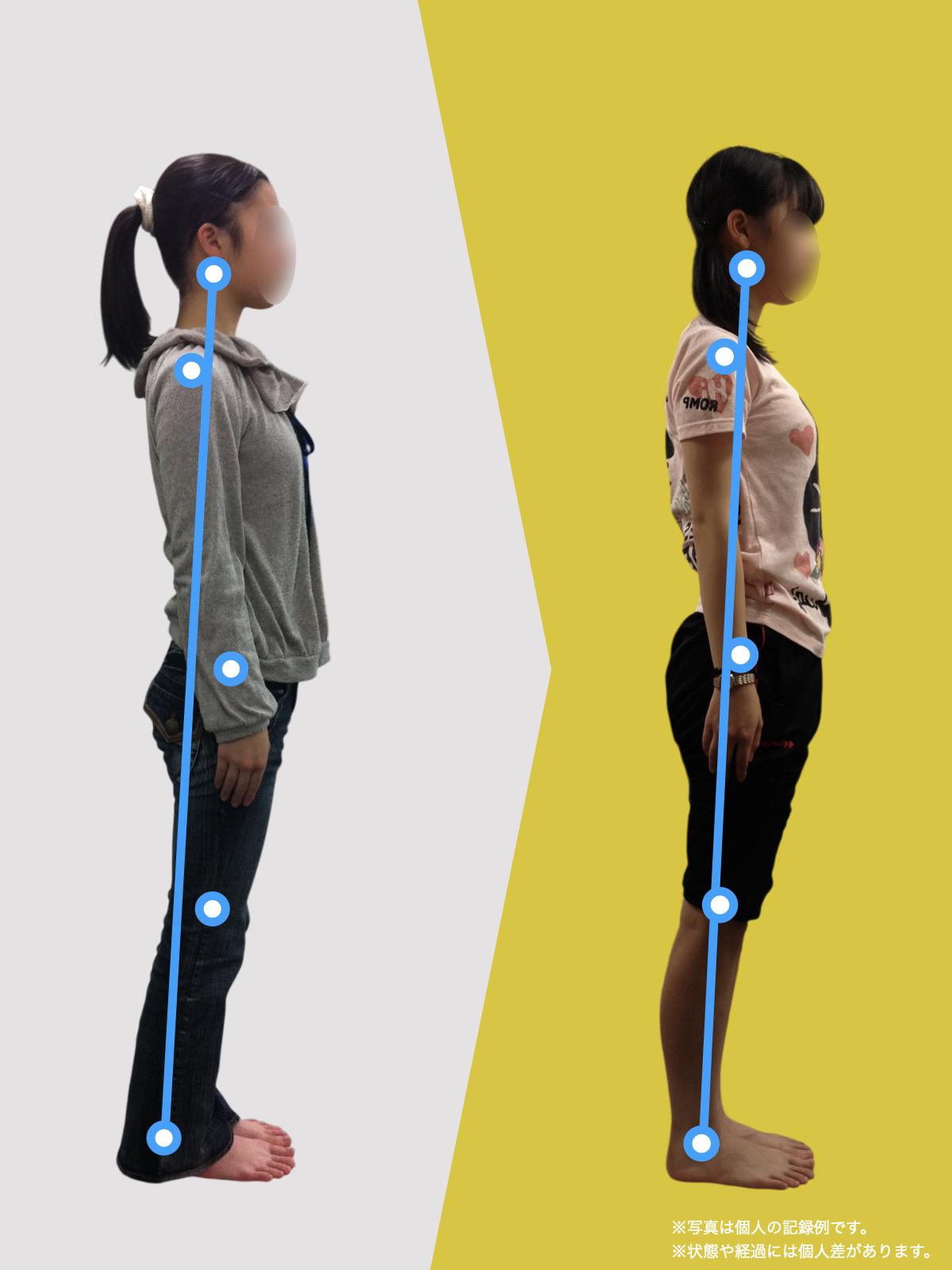
ましてや関節がズレる原因として、姿勢の悪さがありますが、この姿勢の悪さの原因が「足指」にあることは医師も理学療法士も知りません。現代社会では「靴や靴下」を履く文化になり、歩くときに足の機能を十分に発揮でない状態なので、重心の位置がずれた状態で歩くことになり、間違った筋肉がついていくことで身体に左右差ができてしまい、関節のズレを生むというわけです。
つまり、靴・靴下・足指の問題を解決しない限りは、痛みは再発を繰り返すため、関節の治療を定期的にやり続けなければならないのです。私も実際に関節治療を行ってきたのですが、確かに関節治療で患者さんの痛みが軽くなったり消失するのを目の当たりにしてきました。しかし、もし仙腸関節に問題があるのであれば、その問題を物理的に解決すればすぐに痛みが取れるはずなのに、現実はそうではありませんでした。

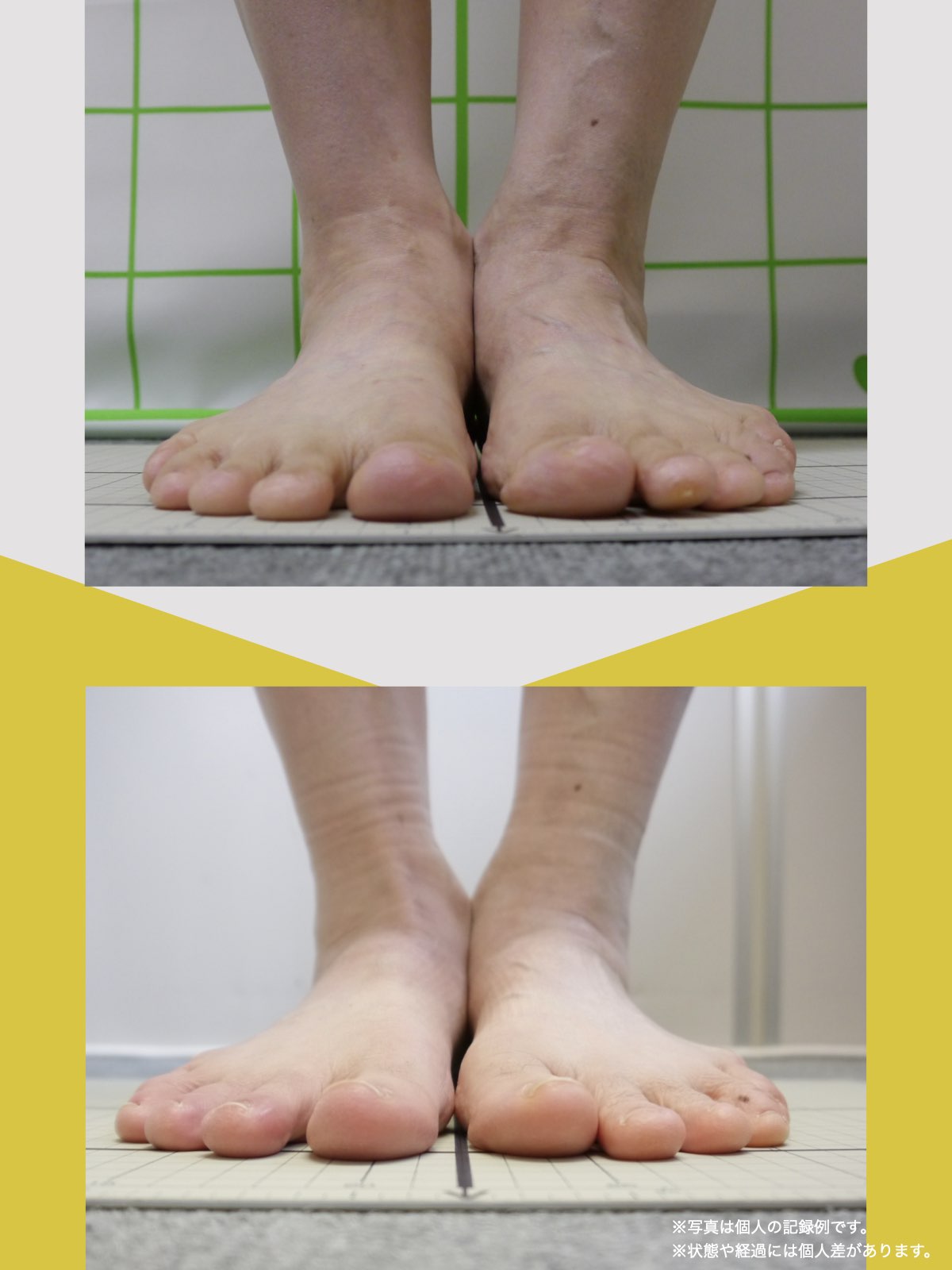
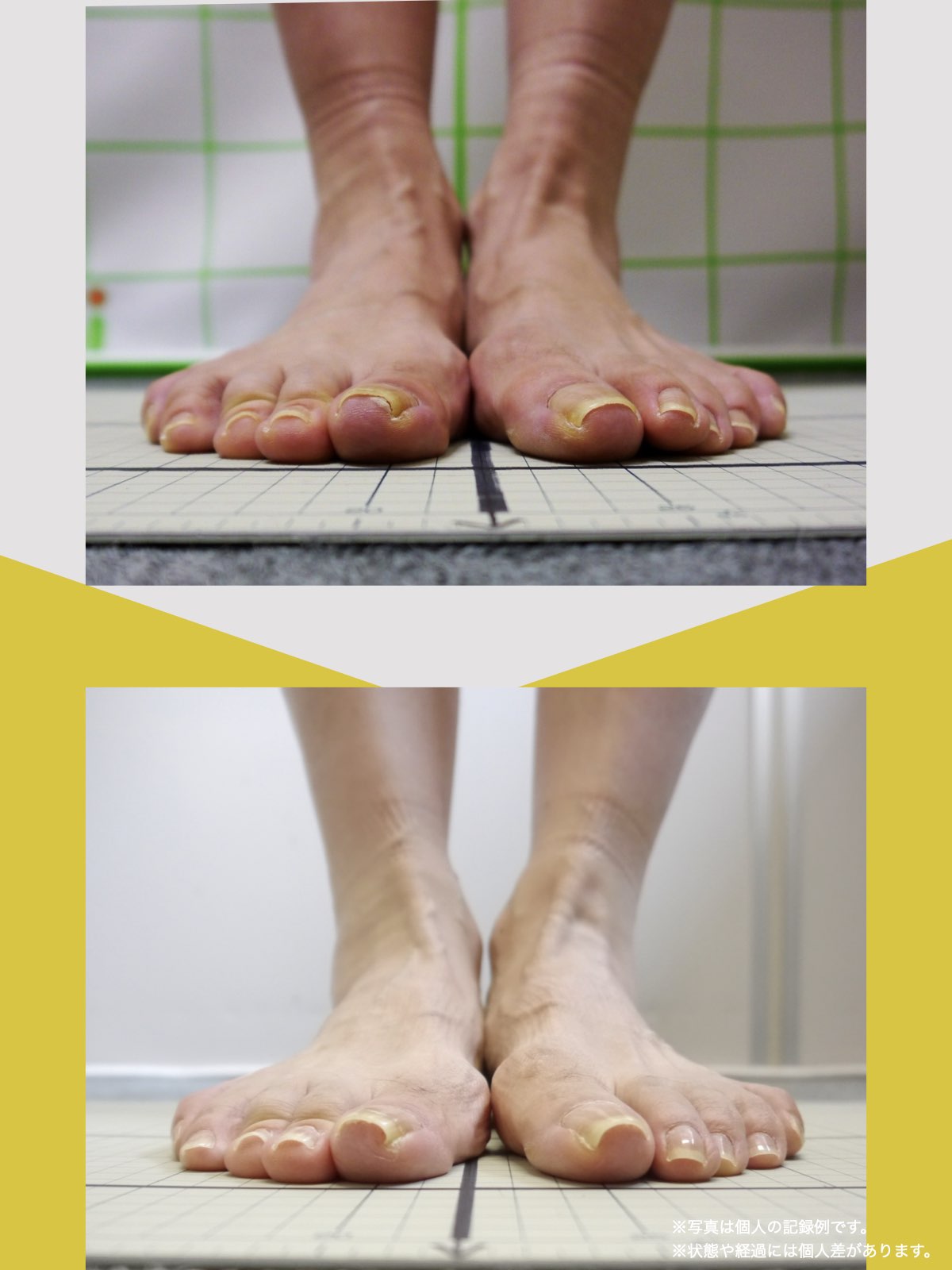
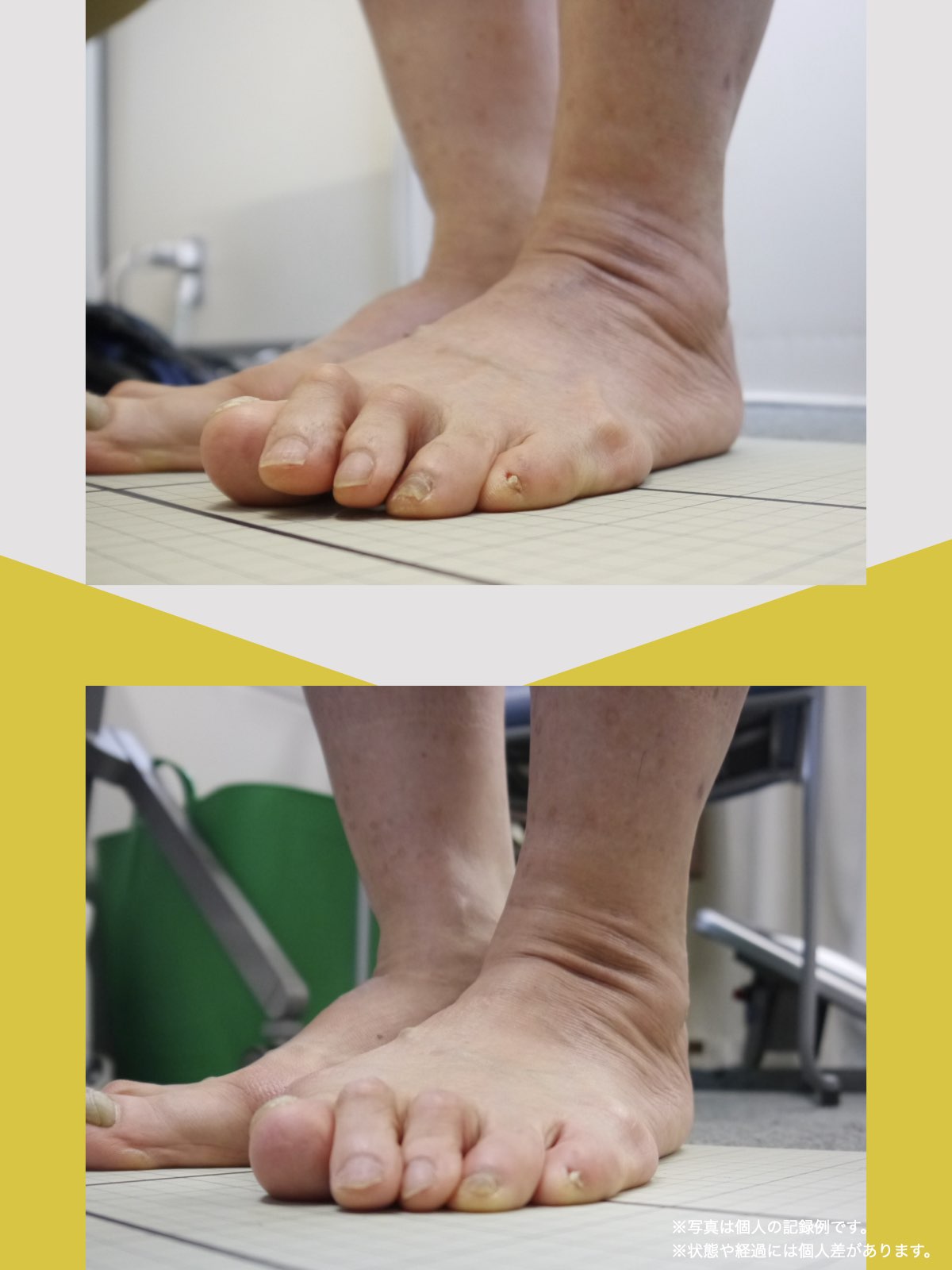
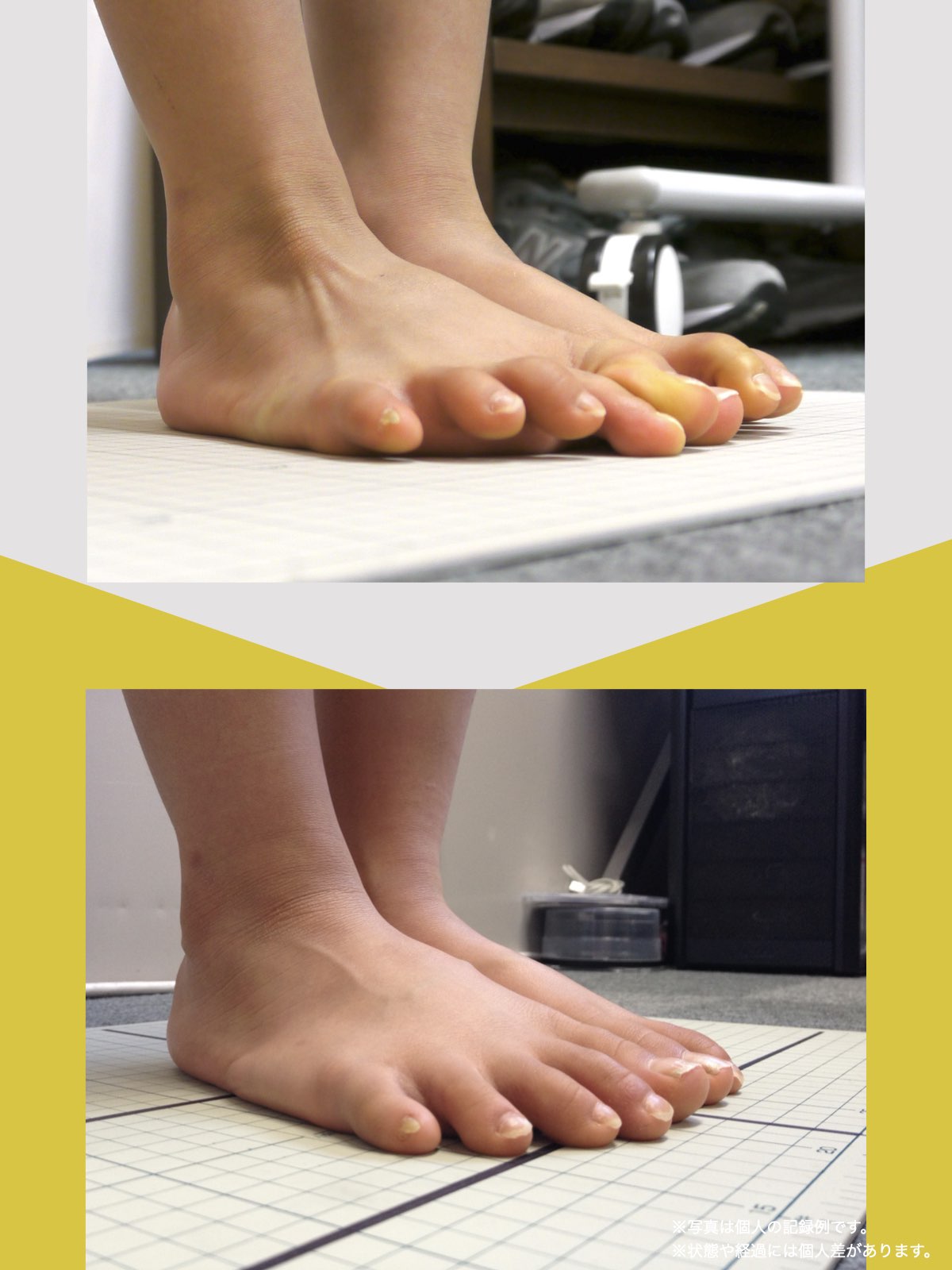
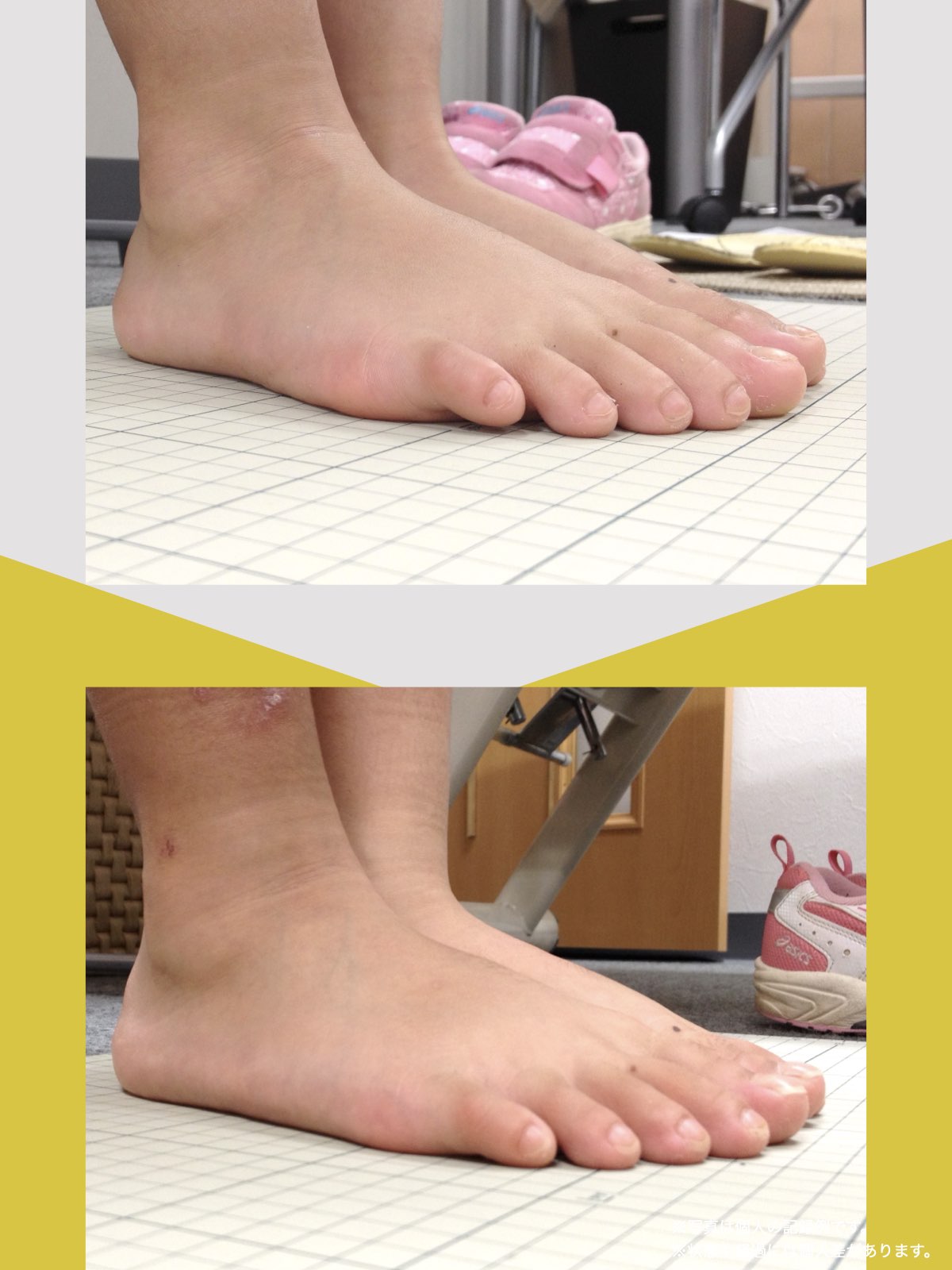
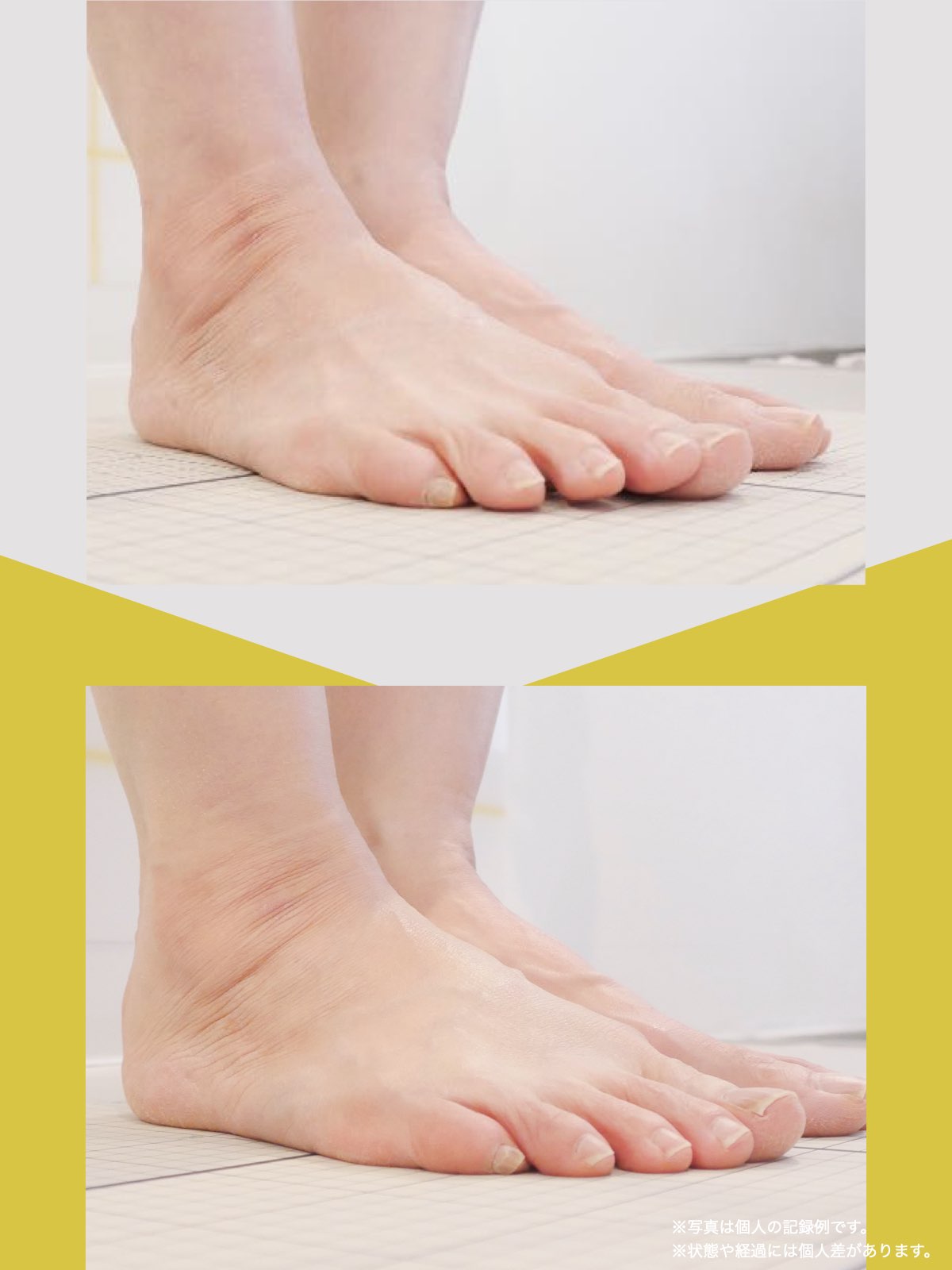
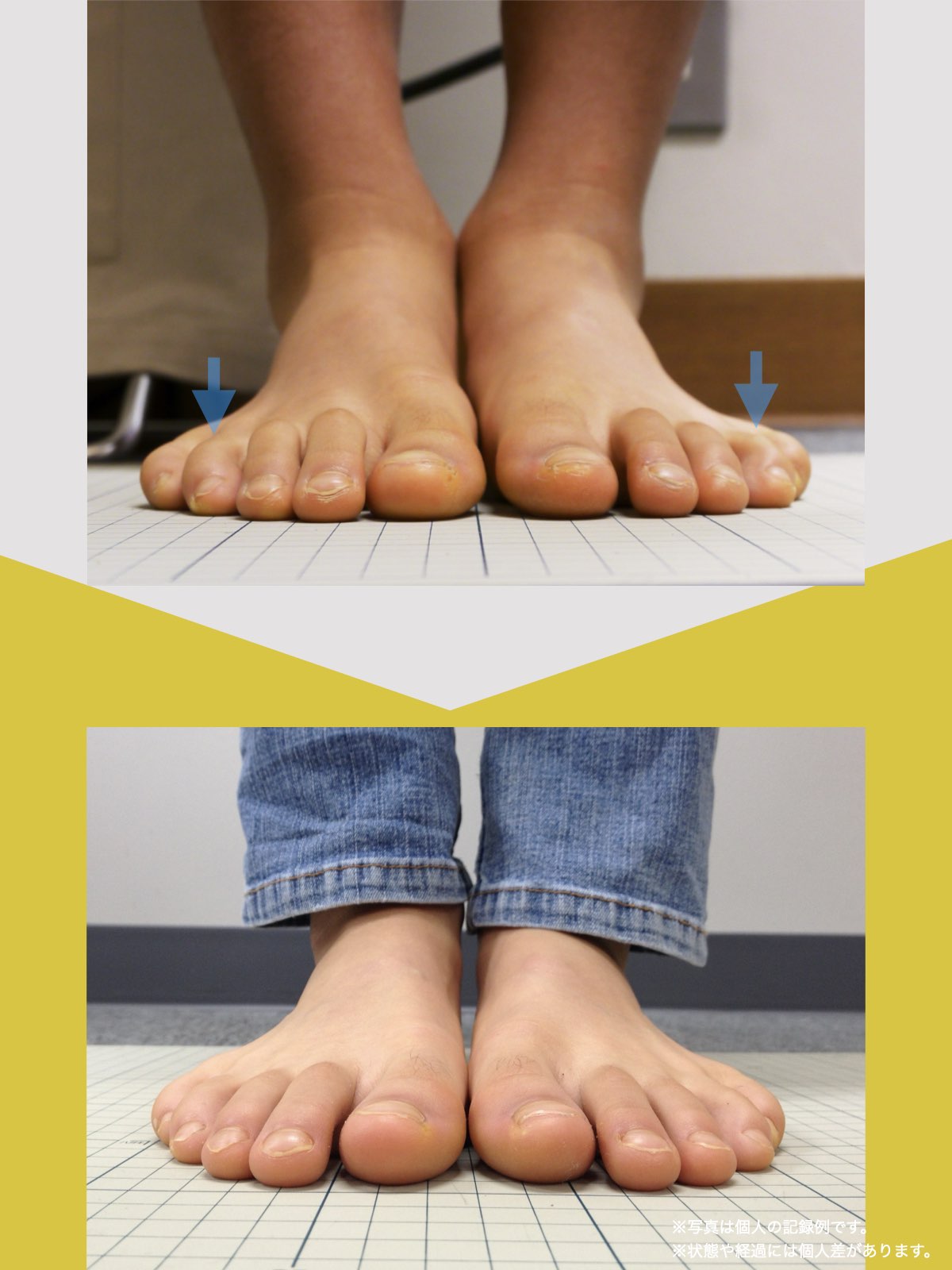
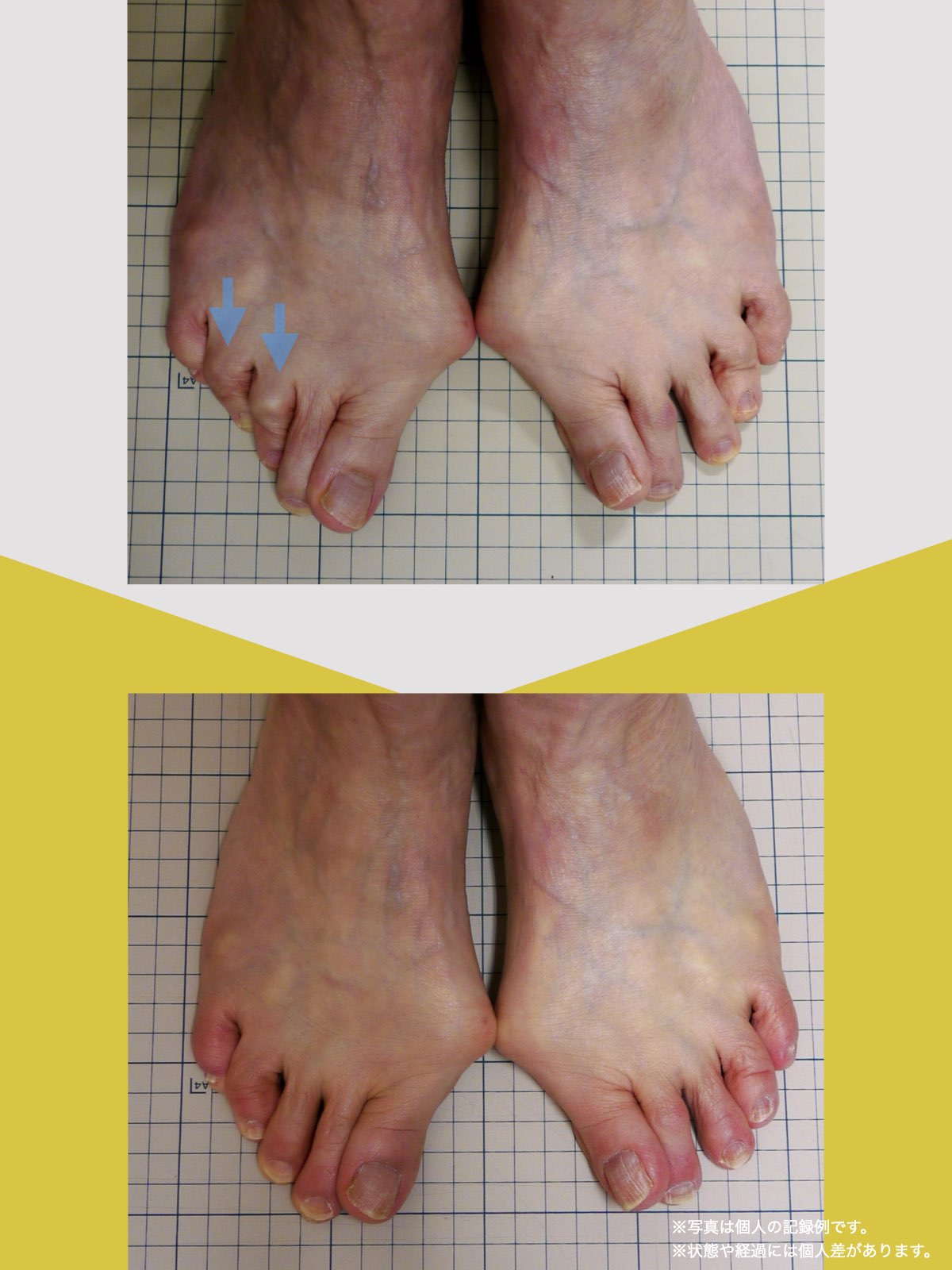
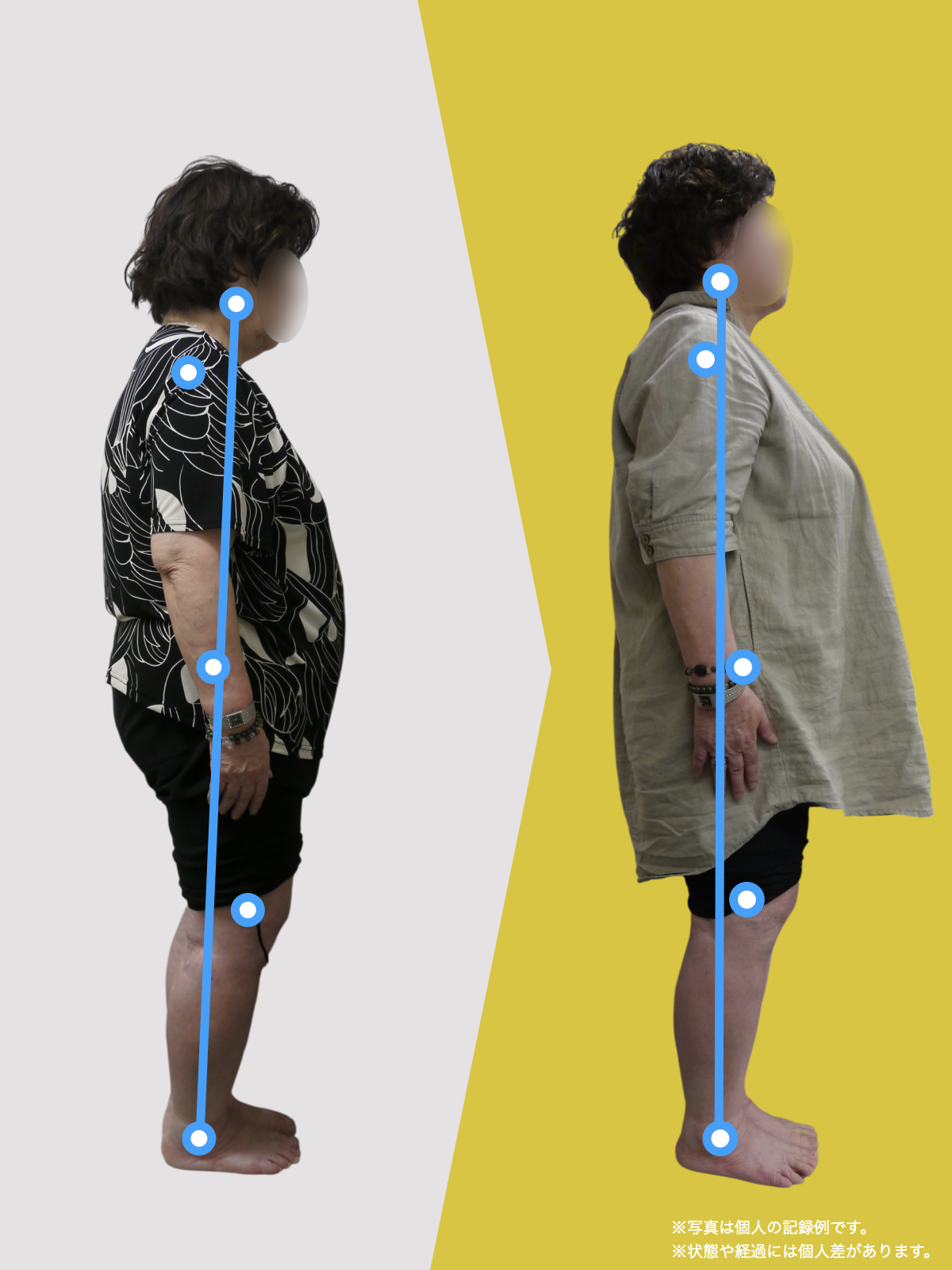
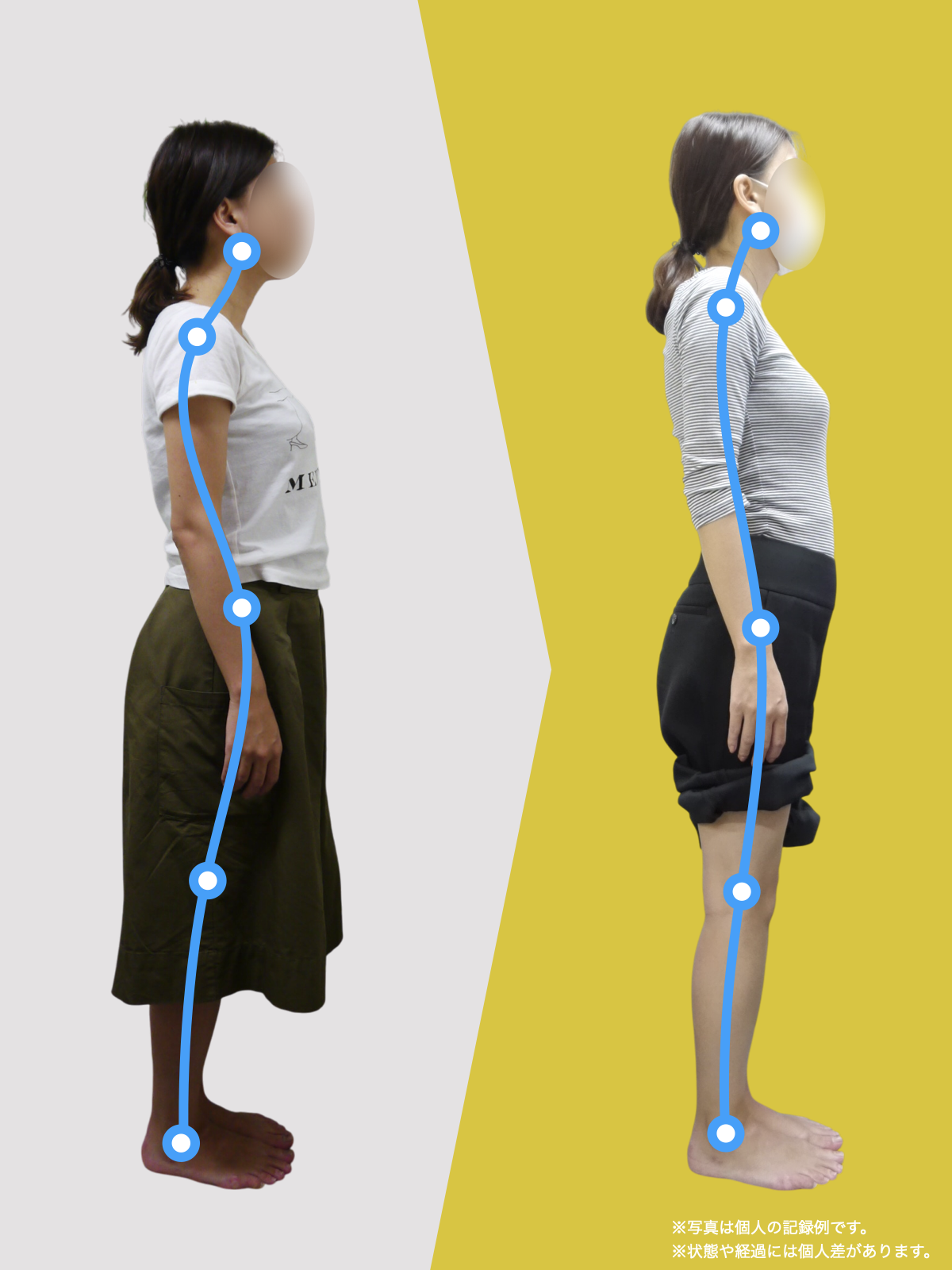
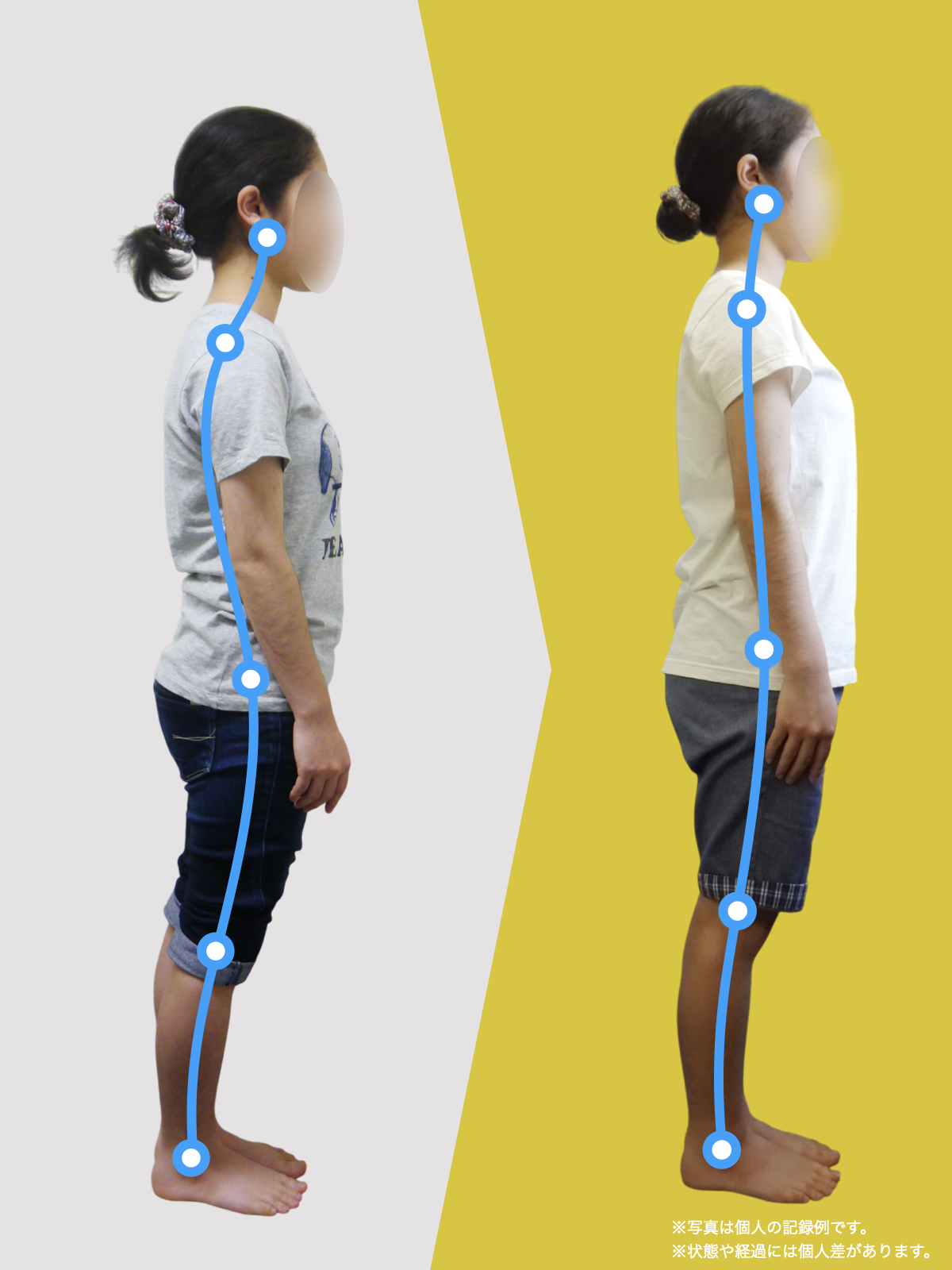
ということは、仙腸関節や腰仙関節が原因と考えるのではなく、仙腸関節や腰仙関節がズレる原因が他の部分にあるのではないか?と考えるようになったのです。そこで、妻のO脚の改善がキモになるのでは?と考えました。O脚の原因が小指の浮き指であるということは、その当時はほとんど注目されることはありませんでした。しかし患者さんの全身写真を撮影して、姿勢分析を行なっていくと、ほとんどの人に体の左右差・脚の長さの左右差があることに気がつき、ここが鍵を握っているように思いました。
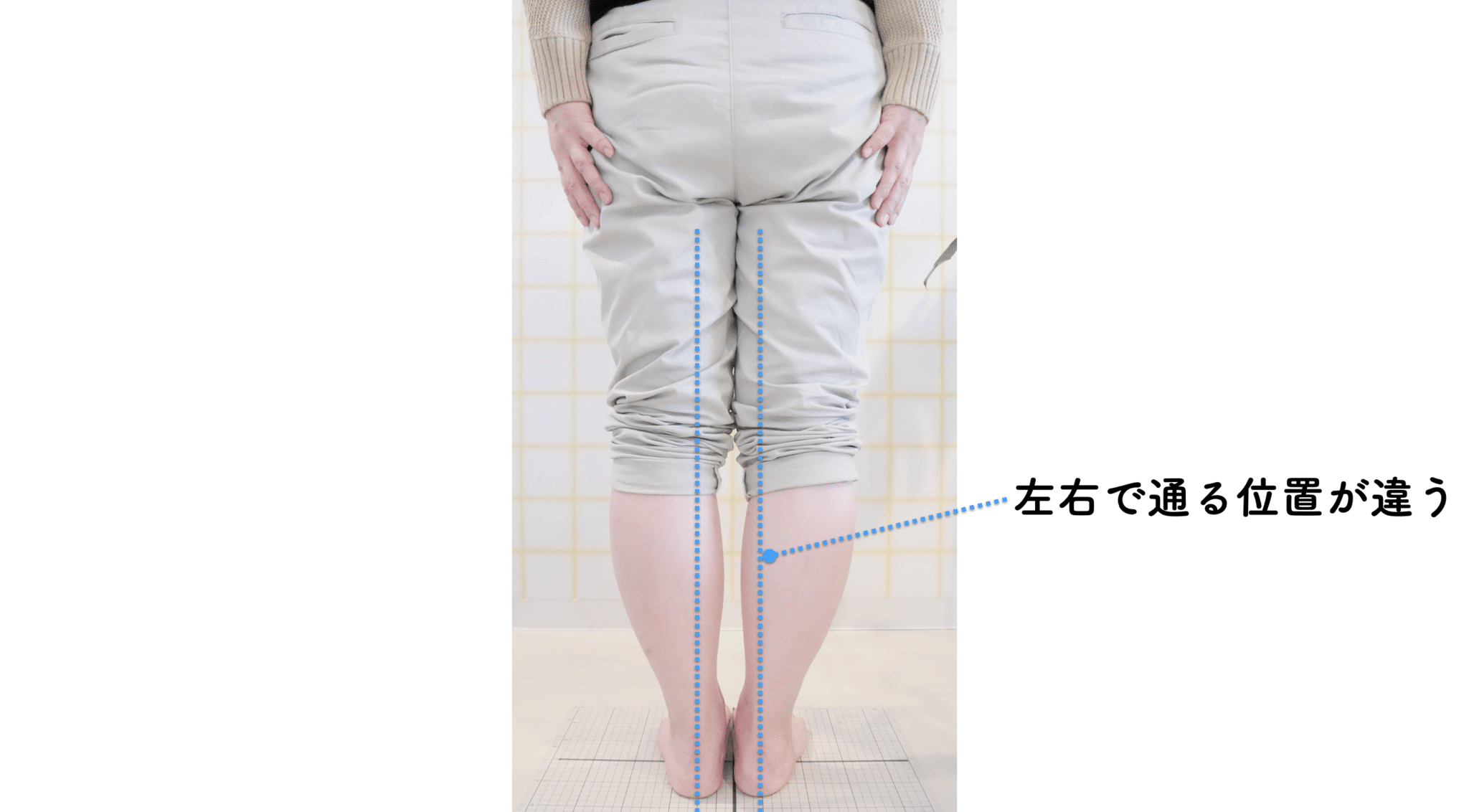
これまでの手法とは根本的に異なる手法が治療効果を高めるのでは?というふうに考えたのです。関節の治療は即効性はあるものの、2週間から2ヶ月ほどで元に戻る方が少なくありませんでした。そのため、定期的に関節の治療を必要としたのですが、足指の治療を取り入れた群・足指の治療を取り入れなかった群で実験を行ってみたのです。すると、足指の治療を取り入れた群では、体の左右差・脚の左右差がなくなり、再発率が驚くほど低くかったのです。足指の機能を取り戻せば、正しい筋肉がついていき、体の左右差がなくなることで、自然と仙腸関節や腰仙関節のズレがなくなり痛みが消失する。この仮説を基に新たな手法を確立すべくさまざまな検証を行うことになりました。
・靴の紐が緩いだけで、体の至る所に痛みが発生する
・靴紐が丸ひもというだけで、体の至る所に痛みが発生する
・インソールが数ミリズレただけで、体の至る所に痛みが発生する
・インソール表面が滑りやすい素材というだけで、体の至る所に痛みが発生する
・アーチ部分を持ち上げるインソールを使うだけで、体の至る所に痛みが発生する
・靴のかかの減りの左右差が数ミリあるだけで、体の至る所に痛みが発生する
・踵が柔らかい靴を履くだけで、体の至る所に痛みが発生する
・踵の浅い靴を履くだけで、体の至る所に痛みが発生する
・フルフラットな靴底の靴を履くだけで、体の至る所に痛みが発生する
・綿やシルクの素材の靴下を履くだけで、体の至る所に痛みが発生する
・足指を4g以上圧迫する靴下を履くだけで、体の至る所に痛みが発生する
・シャンクのない靴を履くだけで、体の至る所に痛みが発生する
・軽い靴ほど、体の至る所に痛みが発生する
・フィット性のない五本指靴下を履くだけで、体の至る所に痛みが発生する
・アーチの部分を強く持ち上げる靴下を履くと、体の至る所に痛みが発生するなど
検証項目は上記以外にも50項目ほどあります。しかしここで気づくことは、靴・靴下・インソールが問題で足指の機能を低下させているということです。逆に言えば、靴・靴下・インソールが体のあちこちに痛みを起こす原因になっているのであれば、痛みが出ない靴・靴下・インソールを作れば良いということになります。
一番大切なことは、痛みが消えたかどうかという結果のみ
痛みについては、最先端の医学をもってしてもそのメカニズムは解明されていません。原因がわからないから、病院では治療成績が悪いのです。何となく「湿布」「薬」「リハビリ」を提供しているだけであって、治療をこなっている理学療法士ですら「治らない」と思いながらやっているのが現実です。そのため何年も病院に通い続ける羽目になるのです。どんなに綺麗な病院だろうが、どんなに人当たりの良い医師や理学療法士だろうが、一番大切なことは「痛みが消えたかどうか」という結果です。
綺麗な病院だから、家から近いから、いい先生だから、という理由で何年も通っているのであれば、時間とお金の無駄でしかありません。ましてや「歳のせい」「筋力のせい」「遺伝のせい」「肥満のせい」にするような病院には通う価値はありません。病院というのは「病気を治す場所」であり、現状を維持する場所ではないのです。
痛み(炎症反応)は最初の2〜3日は、強い痛みという形で起こります。強い痛みが続くのは多くの場合、72時間(3日)程度で、その後、痛みが和らぐとともに、腫れや熱も自然に回復していきます。ほとんどの場合、3〜6週間で沈静化します。つまり、痛みが強い時に病院に行って、リハビリをしたとします。3日ないしは3週間ほどで痛みが治ったのは、リハビリのおかげではなく、自分の体が持つ本来の自然治癒能力ということです。
それを「さすが先生だ!」というのは勘違いなのです。約2ヶ月以上続く痛みで病院に行って、3日程度で痛みが和らいだのであれば、リハビリの効果はあったと判定できます。そして6週間で痛みが消失したのであれば、その理学療法士は優秀だと思います。もし病院に行くのであれば、まずは2ヶ月以上痛みが続く場合に限ります。それ以外は、病院に行っても行かなくても結果は変わりません。